Avrupa Kardiyoloji Derneği (ESC:European Society of Cardiology) ve European
Respiratory Society (ERS) tarafında daha önce 2000, 2008 ve 2014’te yayınlanan pulmoner emboli (PE) klinik yönetimine odaklanan kılavuz 2019 yılında yayınlandı. Yeni kılavuza buradan ulaşabilirsiniz. Keyifli okumalar dileriz.
Kılavuzun Öneri Sınıfları ve Tanımlamaları
| Öneri Sınıfları | Tanım | Öneriler |
| Sınıf I | Belirli bir tedavi veya prosedürün yararlı, kullanışlı, etkili olduğuna dair kanıt ve/veya genel kabul. | Önerilir ya da endikedir |
| Sınıf II | Verilen tedavi veya prosedürün kullanışlılığı/ etkinliği hakkında çelişkili kanıt ve/veya bir fikir ayrılığı olduğu anlamına gelir | |
| Sınıf IIa | Kanıt/ fikir ağırlığı kullanışlılık /etkinlik lehinedir | Değerlendirilebilir |
| Sınıf IIb | Kullanışlılık/etkinlik kanıt/fikir tarafından daha az kanıtlanmıştır. | Düşünülebilir |
| Sınıf III | Verilen tedavi veya uygulanan prosedürün kullanışlı/etkili olmadığı hakkında kanıt veya genel uzlaşı mevcuttur ve bazı vakalarda zararlı olabilir. | Önerilmez |
Kanıt Düzeyleri
Kanıt Düzeyi |
|
| A | Çok sayıda randomize klinik çalışma vaya meta analizlerden elde edilen bilgi. |
| B | Tek bir randomize klinik çalışma veya geniş randomize olmayan çalışmalardan elde edilen bilgi |
| C | Uzmanların görüş birliği ve/veya küçük çalışmalar, retrospektif çalışmalar ve kayıtlardan elde edilen bilgi |
Yeni Öneriler
2019 Kılavuz İlkelerindeki yenilikler nelerdir?
2019’da Yeni/Revize Edilmiş Kavramlar
| Teşhis |
| Yaşa veya klinik olasılığa göre ayarlanmış D-dimer cut-off değeri, sabit cut-off değerine alternatif olarak kullanılabilir. |
| PE teşhisi için CTPA ve akciğer taraması kullanıldığında radyasyon dozu hakkında güncel bilgiler sağlanmıştır. |
| Risk Değerlendirmesi |
| Hemodinamik instabilite ve yüksek riskli PE’nin açık net tanımı yapılmıştır. |
| Komorbidite/ağırlaştırıcı durumlar ve genel ölüm riskine ek olarak PE şiddetinin ve PE ile ilişkili erken riskin değerlendirilmesi önerilir. |
| Klinik risk skorlarına göre ‘düşük riskli’ hastalarda RV disfonksiyonunun mevcut olabileceği ve erken sonuçları etkileyebileceği konusunda açık bir uyarı. |
| Akut fazda tedavi |
| Yüksek riskli PE için hemodinamik ve solunum desteği ile ilgili bölüm kapsamlı revize edildi. |
| Yüksek riskli PE için özel bir yönetim algoritması önerilmiştir. |
| NOAC’lar, NOAC’lara uygun bir hastada antikoagülasyon tedavisi için ilk seçenek olarak önerilmektedir; VKA’lar NOAC’lara bir alternatiftir. |
| Riske göre ayarlanmış yönetim algoritması, klinik PE şiddeti, ağırlaştırıcı durumlar/komorbidite ve RV disfonksiyonu varlığını dikkate alacak şekilde revize edilmiştir. |
| İlk 3 ay sonrasında kronik tedavi |
| VTE rekürrensi için risk faktörleri yüksek, orta veya düşük rekürrens riskine göre sınıflandırılmıştır. |
| PE için minör geçici veya geri dönüşümlü bir risk faktörünün varlığı, devam eden herhangi bir risk faktörü veya tanımlanabilir bir risk faktörünün olmaması dahil olmak üzere uzatılmış antikoagülasyon için potansiyel endikasyonlar tartışılmıştır. |
| ‘Provoke edilmiş’ ve ‘provoke edilmemiş’ PE/VTE gibi terminoloji, potansiyel olarak yanıltıcı olduğu ve antikoagülasyon süresine ilişkin karar vermede yardımcı olmadığı için artık Kılavuzlar tarafından desteklenmemektedir. |
| VTE nüks skorları, antikoagülasyon tedavisi gören hastalar için kanama skorları ile paralel olarak sunulmakta ve tartışılmaktadır. |
| Tedavinin ilk 6 ayından sonra uzatılmış antikoagülasyon için azaltılmış apiksaban veya rivaroksaban dozu düşünülmelidir. |
| Kanserde PE |
| Edoksaban veya rivaroksaban, YOAK’larla artan kanama riski nedeniyle gastrointestinal kanserli hastalar için dikkatli olmak kaydıyla, LMWH’ye alternatif olarak düşünülmelidir. |
| Gebelikte PE |
| Gebelikte PE şüphesi için özel bir tanı algoritması önerilmektedir. |
| Gebelikte PE teşhisi için kullanılan prosedürlerle ilgili radyasyon emilimi hakkında güncellenmiş bilgiler sağlanmıştır. |
| Uzun dönem sekeller |
| Hastaneden toplum bakımına optimal geçişi sağlamak için PE sonrası entegre bir hasta bakım modeli önerilmektedir. |
| Hasta bakımına ilişkin öneriler, yalnızca kronik tromboembolik pulmoner hipertansiyon (CTEPH) değil, PE sonrası semptomların ve fonksiyonel kısıtlamanın tüm spektrumunu kapsayacak şekilde genişletilmiştir. |
| Akut PE sonrası hasta takibi için yeni ve kapsamlı bir algoritma önerilmiştir. |
Tavsiye Kararlarındaki Değişiklikler 2014-2019
| Öneriler | 2014 | 2109 |
| Hemodinamik olarak kötüleşen hastalar için kurtarıcı (rescue) trombolitik tedavi önerilmektedir. | IIa | I |
| Cerrahi embolektomi veya kateter tedavisi, hemodinamik olarak kötüleşen hastalarda rescue trombolitik tedavinin alternatifi olarak düşünülmelidir. | IIb | IIa |
| D-dimer ölçümü ve klinik öngörü kuralları gebelikte veya doğum sonrası dönemde PE’yi ekarte etmek için düşünülmelidir. | IIb | IIa |
| CTEPH için artmış risk altındaki asemptomatik PE hastaları için ileri değerlendirme düşünülebilir. | III | IIb |
Ana Yeni Tavsiyeler 2019
| Tehşis | |
| Yaşa göre ayarlanmış cut-off veya klinik olasılığa uyarlanmış D-dimer testi kullanmak, sabit cut-off alternatifi olarak düşünülmelidir. | IIa |
| PE’yi konfirme etmek için pozitif proksimal CUS (compression ultrasonography) kullanılıyorsa, risk değerlendirmesi hasta yönetimine rehberlik etmelidir | IIa |
| PE tanısı için V/Q SPECT düşünülebilir. | llb |
| Risk değerlendirmesi | |
| RV’nin görüntüleme veya laboratuvar biyobelirteçleri ile değerlen dirilmesi, düşük PESi veya sPESI değeri O olduğunda bile göz önünde bulundurulmalıdır. | lla |
| Klinik, görüntüleme ve laboratuvar ile prognostik faktörleri kombine eden valide edilmiş skorlar, PE şiddetini daha da iyi sınıflandırmak için düşünülebilir. | llb |
| Akut fazda tedavi | |
| PE’li bir hastaya oral antikoagülasyon başlanacaksa ve hasta NOAC (apiksaban, dabigatran, edoksaban veya rivaroksaban) için uygunsa, NOAC antikoagülan tedavi için önerilen şeklidir. | l |
| Her hastanede mevcut olan kaynak ve uzmanlığa bağlı olarak yüksek riskli ve seçilmiş orta risk PE vakalarının yönetimi için multi disipliner ekiplerin kurulması düşünülmelidir. | lla |
| ECMO, cerrahi embolektomi veya kateter tedavisi ile kombine halde, refrakter dolaşım kollapsı veya arrest tedavisinde düşünülebilir. | llb |
| Kronik tedavi ve nüksün önlenmesi | |
| Antifosfolipid antikor sendromlu hastalarda VKA ile süresiz tedavi önerilmektedir. | l |
| Kanıtlı PE için tanımlanabilir bir risk faktörü olmayan hastalarda genişletilmiş antikoagülasyon düşünülmelidir. | lla |
| Antifosfolipid antikor sendromu dışında kalıcı risk faktörü olan hastalarda genişletilmiş antikoagülasyon düşünülmelidir. | lla |
| Kanıtlı PE için minör geçici/geri dönüşlü risk faktörü olan hastalarda genişletilmiş antikoagülasyon düşünülmelidir. |
lla |
| Azaltılmış apixaban veya rivaroksaban dozu ilk 6 aydan sonra düşünülmelidir. | lla |
| Kanserde PE | |
| Edoxaban veya rivaroxaban, gastrointestinal kanserli hastalar hariç, LMWH’ye alternatif olarak düşünülmelidir. | lla |
| Gebelikte PE | |
| Amniyotik sıvı embolisi, gebe veya postpartum kadında, açıklanamayan hemodinamik instabilite veya solunum yetmezliği ve DIC durumunda düşünül melidir. | lla |
| PE riski yüksek olan gebe kadınlar için tromboliz veya cerrahi embolektomi düşünülmelidir. | lla |
| NOAC gebelik veya emzirme döneminde tavsiye edilmez. | lll |
| PE sonrası bakım ve uzun süreli sekeller | |
| Akut PE’den 3-6 ay sonra rutin klinik değerlendirme önerilmektedir. | l |
| Hastaneden ayaktan tedaviye optimal geçişi sağlamak için akut PE’den sonra entegre bir bakım modeli önerilir. | l |
| Akut PE’den 3 ay sonra V/Q taramasıyla uyumsuz perfüzyon kusurları olan semptomatik hastaların , ekokardiyografi, natriüretik peptid ve/veya kardiyopulmoner egzersiz testi sonuçları göz önüne alınarak, bir pulmoner hipertansiyon/CTEPH uzman merkezine yönlendirilmesi önerilir. | l |
Epidemiyoloji
Venöz tromboembolizm (VTE), klinik olarak DVT veya PE, küresel olarak miyokard enfarktüsü ve inmeden sonra en sık görülen üçüncü akut kardiyovasküler sendromdur. Epidemiyolojik çalışmalarda, PE için yıllık insidans oranları her yıl için 39115 arasında değişmektedir. 100 000 nüfus başına DVT için insidans oranları 53162 arasında değişmektedir Kesitsel veriler göstermektedir ki yaşamın beşinci on yılına kıyasla >80 yaş bireylerde VTE insidansı neredeyse sekiz kat daha yüksektir. Buna paralel olarak yapılan
çalışmalar yıllık PE insidansında artış eğilimi olduğunu ortaya koymuştur
oranları47 zaman içinde artmıştır.
Venöz Tromboembolizm için Predispozan Faktörler
| Güçlü Risk Faktörleri (Risk oranı > 10 kat) |
| Alt ekstremite kırığı |
| Kalp yetmezliği veya atriyal fibrilasyon / flutter için hastaneye yatış (önceki 3 ay içinde) |
| Kalça veya diz protezi |
| Major travma |
| Miyokard enfarktüsü (önceki 3 ay içinde) |
| Önceden VTE öyküsü |
| Omurilik yaralanması |
| Orta Risk Faktörleri (Risk oranı 2-9 kat) |
| Artroskopik diz ameliyatı |
| Otoimmün hastalıklar |
| Kan nakli |
| Santral venöz katater |
| İntravenöz kateterler ve lead’ler |
| Kemoterapi |
| Konjestif kalp yetmezliği veya solunum yetmezliği |
| Eritropoezi uyarıcı ajanlar |
| Hormon replasman tedavisi (formülasyona bağlı) |
| In vitro fertilizasyon |
| Oral kontraseptif tedavi |
| Doğum sonrası dönem |
| Enfeksiyon (özellikle pnömoni, idrar yolu enfeksiyonu ve HIV) |
| Enflamatuar barsak hastalığı |
| Kanser (metastatik hastalık en yüksek risk) |
| Paralitik inme |
| Yüzeysel ven trombozu |
| Trombofili |
| Zayıf Risk Faktörleri (Risk oranı < 2 kat) |
| Yatak istirahati> 3 gün |
| Diyabet |
| Arteriyel hipertansiyon |
| Oturma nedeniyle hareketsizlik (örn. Uzun süreli araba veya uçak yolculuğu) |
| İleri yaş |
| Laparoskopik cerrahi (örneğin kolesistektomi) |
| Obezite |
| Gebelik |
| Variköz damarlar |
Patofizyoloji
Akut PE hem dolaşımı hem de gaz alışverişini engeller. Akut aşırı basınç yüklenmesine bağlı gelişen sağ ventrikül (RV) yetmezliği, şiddetli PE’de ölümün birincil nedeni olarak kabul edilir.
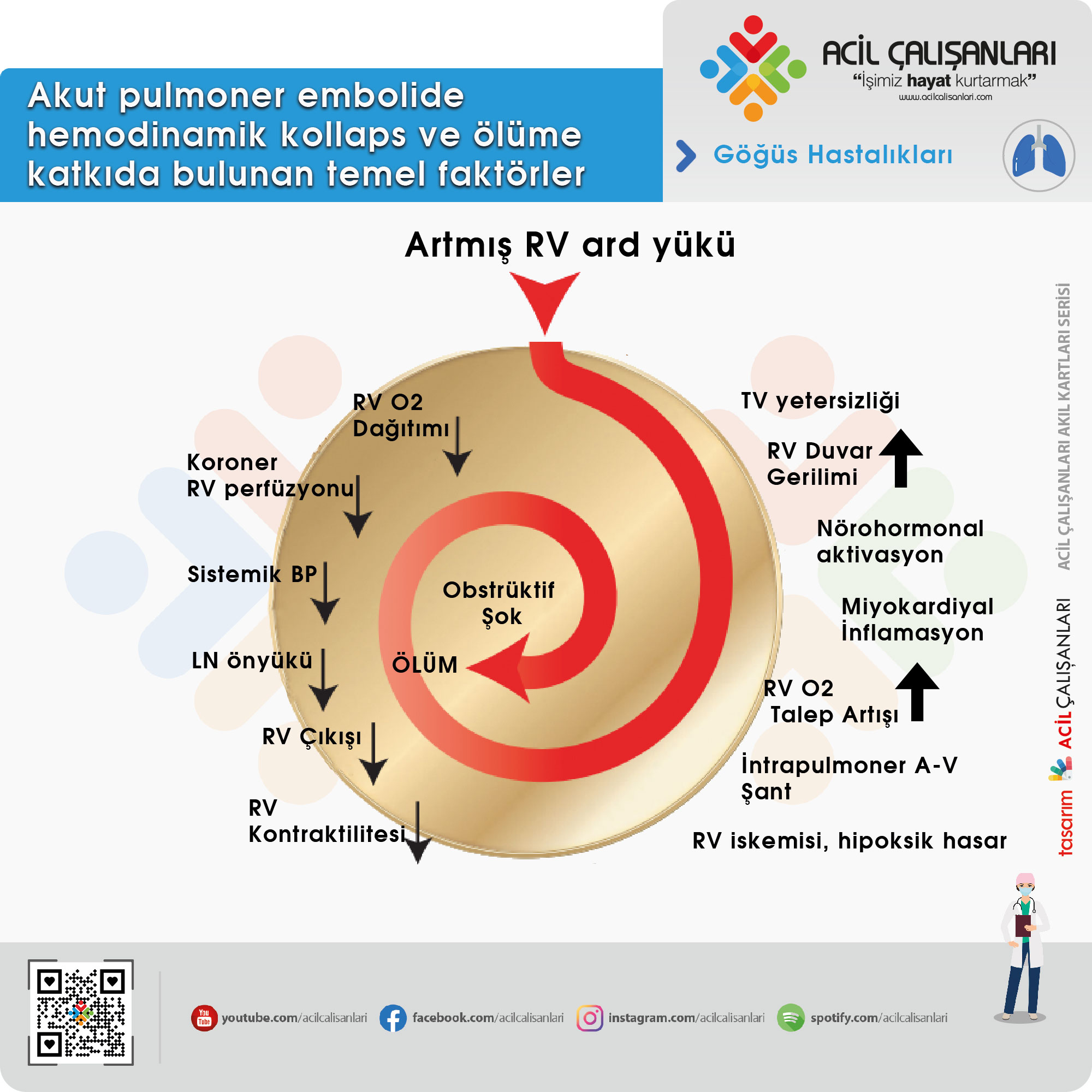
Akut Yüksek Riskli Pulmoner Emboliyi Tanımlayan Hemodinamik İnstabilitenin Tanımı (Başvuru sırasında aşağıdaki klinik belirtilerin olması)
| Kardiyak Arrert | Obstrüktif şok | Kalıcı Hipotansiyon |
| Kardiyopulmoner resüsitasyon
ihtiyacı |
Sistolik kan basıncı < 90 mmHg veya yeterli volüm olmasına rağmen kan basıncının >90 mmHg olması için vazopressör ihtiyacı |
15 dakikadan uzun süren ve yeni başlangıçlı aritmi, hipovolemi veya sepsisten kaynaklanmayan Sistolik KB < 90 mmHg veya sistolik KB düşüşü >_40 mmHg olması |
| Ve | ||
| End-organ hipoperfüzyonu (değişmiş mental durum; soğuk, nemli cilt; oligüri/anüri; serum laktatında artış) |
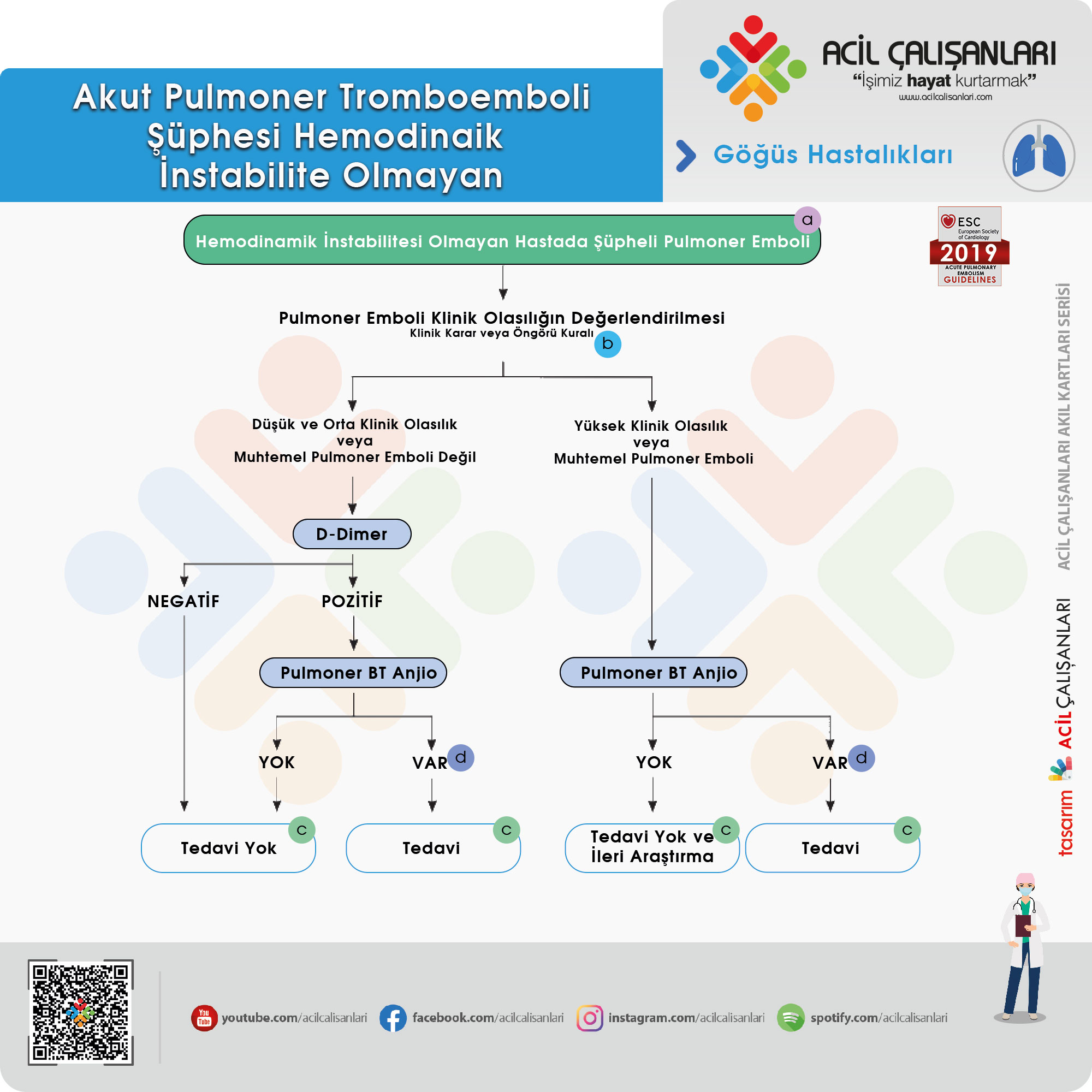
Tanı
Venöz tromboembolik hastalık konusunda artan farkındalık ve başta bilgisayarlı tomografi (BT) pulmoner anjiyografi olmak üzere non-invaziv görüntüleme testlerinin giderek artan mevcudiyeti, klinisyenlerde şüphelenme ve tanısal bir girişim başlatma eğilimi yaratmıştır. PE için geçmişe kıyasla daha sık çalışma yapılmaktadır. Bu değişen tutum, hastalar arasında PE doğrulama oranları ile gösterilmektedir. Bu nedenle, modern dönemde PE için invazif olmayan tanı stratejilerini değerlendirirken, hastalığın oldukça düşük test öncesi olasılığına sahip hasta popülasyonlarında PE’yi güvenli bir şekilde hariç tutabilmelerinin sağlanması önemlidir. Tersine, pozitif bir test antikoagülan tedavi endikasyonunu belirlemek için yeterli bir özgüllüğe sahip olmalıdır.
Klinik
Akut PE’nin klinik belirti ve semptomları spesifik değildir. Çoğu zaman dispne, göğüs ağrısı, presenkop veya senkop veya hemoptizi olan bir hastada PE’den şüphelenilir. Hemodinamik instabilite ciddi derecede azalmış hemodinamik rezerv, merkezi veya yaygın PE’yi gösterdiği için nadir fakat önemli bir klinik sunum şeklidir. Senkop ortaya çıkabilir ve daha yüksek hemodinamik instabilite ve RV disfonksiyonu prevalansı ile ilişkilidir.
Hemodinamik dengesizlik, ciddi derecede azalmış hemodinamik rezerv, merkezi veya yaygın PE’yi gösterdiği için nadir fakat önemli bir klinik sunum şeklidir. Senkop oluşabilir ve hemodinamik instabilitenin prevalansı ve RV disfonksiyonu ile ilişkili olabilir.
Bazı vakalarda PE asemptomatik olabilir veya başka bir hastalık için tanısal çalışma sırasında tesadüfen keşfedilebilir.
Dispne santral PE’de akut ve şiddetli olabilir; küçük periferik PE’de genellikle hafiftir ve geçici olabilir. Önceden kalp yetmezliği veya akciğer hastalığı olan hastalarda dispnenin kötüleşmesi PE’yi gösteren tek semptom olabilir.
Göğüs ağrısı PE’nin sık görülen bir semptomudur ve genellikle distal plevral irritasyondan kaynaklanır. Santral PE’de göğüs ağrısı, muhtemelen RV iskemisini yansıtan ve akut koroner sendromdan veya aort diseksiyonu ayırıcı tanıları gerektiren tipik anjina karakterine sahip olabilir.
Semptomlara ek olarak, VTE için predispozan faktörler, mevcut predispozan faktörlerin sayısı ile hastalığın artan klinik olasılığını belirlemede önemlidir; ancak, PE’li hastaların % 40’ında predispozan faktör bulunamamıştır. Hipoksemi sık görülür, ancak hastaların ≤% 40’ında normal arteriyel oksijen satürasyonu (SaO2) ve % 20’sinde normal alveoler-arteriyel oksijen gradyana sahiptir. Hipokapni de sıklıkla mevcuttur. Göğüs röntgeni sıklıkla anormaldir ve bulguları PE’de genellikle spesifik olmasa da, diğer dispne veya göğüs ağrısı nedenlerini dışlamak için faydalı olabilir.
RV gerginliğini gösteren elektrokardiyografik değişiklikler (örneğin V1 V4’te T dalgalarının inversiyonu, V1’de QR paterni, S1Q3T3 paterni ve inkomplet veya tam sağ dal bloğu gibi) genellikle daha ağır PE vakalarında bulunur; daha hafif vakalarda, tek anormallik, hastaların % 40’ında bulunan sinüs taşikardisi olabilir. Son olarak, en sık atriyal fibrilasyon olan atriyal aritmiler, akut PE ile ilişkili olabilir.
Klinik Olasılık Değerlendirmesi (ön test)
Semptomlar ve klinik bulguların varlığı ile kombinasyonu VTE için predispozan faktörlerin belirlenmesi hastaların sınıflandırılmasına olanak tanır. PE şüphesi olan hastalar, doğrulanmış PE’nin artan gerçek prevalansına karşılık gelen farklı klinik veya test öncesi olasılık kategorilerine ayrılır. Bu ön test değerlendirmesi, dolaylı (ampirik) klinik kararlarla veya tahmin kurallarını kullanarak yapılabilir. Test sonrası ( bir görüntüleme testinden sonra) PE’nin olasılığı, sadece teşhis testinin özelliklerine değil, aynı zamanda ön test olasılığına da bağlı olduğundan, bu, PE için tüm tanı algoritmalarında önemli bir adımdır. Kullanılan puandan bağımsız olarak, onaylanmış PE’li hastaların oranının düşük olasılık kategorisinde % 10, orta olasılık kategorisinde% 30 ve yüksek olasılık kategorisinde% 65 olması beklenebilir.
Modifiye Geneva (Cenevre) ve Basitleştirilmiş Skorlama
| Maddeler | Klinik Karar Kuralı | |
| Orjinal Versiyon | Basitleştirilmiş Versiyon | |
| Geçirilmiş PE veya DVT | 3 | 1 |
| Kalp Hızı | ||
| 75-94 atım /dk | 3 | 1 |
| ≥95 | 5 | 2 |
| Son bir ay içinde cerrahi veya ekstremite fraktürü öyküsü | 2 | 1 |
| Hemoptizi | 2 | 1 |
| Aktif Kanser Öyküsü | 2 | 1 |
| Tek taraflı alt ekstremite ağrısı | 3 | 1 |
| Bacağın palpasyonu ile ağrı veya tek taraflı bacakta ödem-şişlik | 4 | 1 |
| Yaş >65 | 1 | 1 |
| Klinik Olasılık | ||
| Üç seviyeli skor | ||
| Düşük | 0-3 | 0-1 |
| Orta | 4-10 | 2-4 |
| Yüksek | ≥11 | ≥5 |
| İki seviyeli skor | ||
| PTE olası değil | 0-5 | 0-2 |
| PTE olası | ≥6 | ≥3 |
Wells Klinik Öngörü Kuralı
| Maddeler | Orijinal | Sadeleştirilmiş |
| Önceki PE veya DVT | 1.5 | 1 |
| Kalp atış hızı> 100/dk | 1.5 | 1 |
| Son 4 hafta içinde ameliyat veya immobilizasyon | 1.5 | 1 |
| Hemoptizi | 1 | 1 |
| Aktif kanser | 1 | 1 |
| DVT klinik belirtileri | 3 | 1 |
| PE’den daha az olası alteratif tanı | 3 | 1 |
| Klinik olasılık | ||
| Üç seviyeli puan | ||
|
0-1 | Uygulanamaz |
|
2-6 | Uygulanamaz |
|
≥7 | Uygulanamaz |
| İki seviyeli puan | ||
|
0-4 | 0-1 |
|
≥5 | ≥2 |
Tanısal Testlerin Aşırı Kullanılmasından Kaçınılması
Dispnesi veya göğüs ağrısı olan her hastada PE aramak yüksek maliyetlere ve gereksiz testlerin komplikasyonlarına yol açmaktadır. Acil servis hastaları için, klinik gerekçelerle, PE olma olasılığı çok düşük olan hastaların tanısal çalışmaya başlanmaması gereken hastaları seçmek amacıyla Pulmoner Embolizm dışlama Kriterleri (PERC) geliştirilmiştir. Bu kriterler
PE yokluğu ile anlamlı derecede ilişkili sekiz klinik değişken içerir:
- Yaş < 50
- Nabız < 100/dakikada
- SaO2 >%94
- Tek taraflı bacak şişliği yok
- Hemoptizi yok
- Yakın zamanda travma veya ameliyat geçirmemiş;
- VTE öyküs yok
- Oral hormon kullanımı olmaması
- Cerrahi veya travma öyküsü yok
Prospektif validasyon çalışmasının sonuçları ve randomize inferiority yönetim çalışmasının sonuçları, düşük PERC kuralının tüm kriterlerini karşılayan düşük klinik olasılığı olan hastalarda PE’nin güvenli bir şekilde dışlanabileceğini önermiştir.

D-Dimer Testi
D-dimer seviyeleri, koagülasyon ve fibrinolizin eş zamanlı aktivasyonu nedeniyle akut tromboz varlığında plazmada yükselir. D-dimer testinin negatif prediktif değeri yüksektir ve normal bir D-dimer seviyesi akut PE veya DVT olasılığını ortadan kaldırır. Öte yandan, yüksek D-dimer seviyelerinin pozitif prediktif değeri düşüktür ve D-dimer testi PE’nin doğrulanması için yararlı değildir. Ayrıca kanserli hastalarda, hastanede yatan hastalarda, ciddi enfeksiyon veya enflamatuar hastalıklarda ve hamilelik sırasında D-dimer yükselir. Kantitatif enzime bağlı immünosorbent testi (ELISA) veya ELISA türevi tahlillerin tanısal duyarlılığı >%95’tir. Acil serviste, negatif bir ELISA D-dimer, klinik olasılıkla birlikte, PE şüphesi olan hastaların % 30’unda başka testler yapmadan hastalığı dışlayabilir. Sonuç olarak yapılan çalışmalarda negatif test sonucuna dayanarak tedavi edilmeyen düşük veya orta klinik olasılıklı hastalarda 3 aylık tromboembolik riskin <%1 olduğunu göstermiştir.
Yaşa göre ayarlanmış D-dimer cut-off’ları
PE şüphesinde D-dimer’in özgüllüğü yaşla birlikte giderek azalır. 80 yaş üstü hastalarda %10’a kadar çıkabilir. Yaşa göre ayarlanmış sınır değerlerin kullanılması, yaşlılarda D-dimer testinin performansını artırabilir. Çok uluslu bir çalışmadaı, daha önce doğrulanmış yaşa göre ayarlanmış cut off değeri 50 yaş üstü hastalar için her 10 yaşta değer 10 mg/L attırılır. Yaş ayarlaması (‘standart’ 500 mg/L yerine), yanlış negatif bulgular olmaksızın PE’nin % 6,4’ten 30’a kadar dışlanabileceği hasta sayısını arttırmıştır.
Pulmoner BT Anjio
Pulmoner BT anjiyografi (CTPA), PE şüphesi olan hastalarda pulmoner vaskülatürün görüntülenmesi için tercih edilen yöntemdir. Pulmoner arterlerin subsegmental seviyeye kadar yeterli şekilde görüntülenmesini sağlar. Pulmoner Emboli Tanısı Üzerine Prospektif Araştırma (PIOPED) II çalışması, PE tanısında (esas olarak dört dedektörlü) CTPA için %83’lük bir duyarlılık ve %96’lık bir özgüllük gözlemlemiştir.
Pulmoner Emboli İçin Görüntüleme Testleri
| Avantajlar | Dezavantajlar | Radyosyon | |
| CTPA |
|
|
|
| Palanar V/Q Görüntüleme |
|
|
|
| V/Q SPECT |
|
|
|
| Pulmoner Anjiografi |
|
|
|
Ekokardiyografi
Akut PE, ekokardiyografi ile saptanabilen RV aşırı basınç yüklenmesine ve fonksiyon bozukluğuna neden olabilir. RV’nin kendine özgü geometrisi göz önüne alındığında, RV boyutu veya fonksiyonu hakkında hızlı ve güvenilir bilgi sağlayan ayrı bir ekokardiyografik parametre yoktur. Bu nedenle PE tanısında ekokardiyografik kriterler çalışmalar arasında farklılık göstermiştit. Bildirilen % 40-50 negatif prediktif değeri nedeniyle, negatif bir sonuç PE’yi dışlayamaz. Öte yandan, RV aşırı yüklenmesi veya fonksiyon bozukluğu belirtileri akut PE yokluğunda da bulunabilir ve eşlik eden kardiyak veya solunum yolu hastalığına bağlı olabilir.

Ekokardiyografik inceleme, şüpheli PE’li hemodinamik olarak stabil olan hastalarda rutin tanısal çalışmanın bir parçası olarak zorunlu değildir, ancak akut dispnenin ayırıcı tanısında yararlı olabilir. Yüksek riskli PE hariç, RV aşırı yüklenme veya fonksiyon bozukluğunun ekokardiyografik belirtilerinin olmaması, hemodinamik dengesizliğin nedeni olarak PE’yi pratikte dışlar. İkincil olarak, ekokardiyografi, şok nedeninin ayırıcı tanısında, perikardiyal tamponad, akut kapak disfonksiyonu, şiddetli global veya bölgesel LV disfonksiyonu, aort diseksiyonu veya hipovolemi tespit edilerek daha fazla yardımcı olabilir.
RV aşırı yüklenmesi ve/veya disfonksiyonunun ekokardiyografik bulguları yukarıdaki şekilde grafiksel olarak sunulmuştur. Transtorasik ekokardiyografide (TTE) PE’li hastaların >_25’inde RV dilatasyonu bulunur ve hastalığın risk stratifikasyonu için faydalıdır. Daha spesifik ekokardiyografik bulguların, önceden var olan kardiyorespiratuar hastalık varlığında bile PE için yüksek pozitif prediktif değeri koruduğu bildirilmiştir. Dolayısıyla, pulmoner ejeksiyon hızlanma süresinin (RV çıkış yolunda ölçülen) <60 msn ile pik sistolik triküspit kapak gradyanının <60 mmHg (’60/60′ işareti) veya ‘ekokardiyografik’ RV apeksine kıyasla RV serbest duvarının depresif kontraktilitesinin (McConnell işareti) kombinasyonu PE’yi düşündürür. Ancak, bu bulgular seçilmemiş PE hastalarının sırasıyla sadece %12 ve %20’sinde mevcuttur. RV basınç yüklenmesinin ekokardiyografik bulgularının saptanması, akut PE’nin McConnell işaretini taklit edebilen RV enfarktüsüne bağlı RV serbest duvar hipokinezisi veya akinezisinden ayırt edilmesine yardımcı olur. PE hastalarının %10’unda ekokardiyografinin önemli LV sistolik disfonksiyonu veya kalp kapak hastalığı gibi potansiyel olarak yanıltıcı tesadüfi bulgular gösterebileceği unutulmamalıdır. PE hastalarında azalmış triküspit anüler düzlem sistolik ekskürsiyonu (TAPSE) da mevcut olabilir. Doppler doku görüntüleme ve duvar gerilimi değerlendirmesinden elde edilen RV fonksiyonunun ekokardiyografik parametreleri de akut PE varlığından etkilenebilir. Ancak, PE varlığına rağmen hemodinamik olarak stabil hastalarda normal oldukları bildirildiği için, muhtemelen tek başına bulgu olarak düşük hassasiyete sahiptirler.
Ekokardiyografik inceleme, PE şüphesi olan hemodinamik olarak stabil hastalarda rutin tanısal çalışmanın bir parçası olarak zorunlu değildir, ancak akut dispnenin ayırıcı tanısında faydalı olabilir. Bu durum, RV aşırı yüklenmesi veya disfonksiyonunun ekokardiyografik bulgularının yokluğunun hemodinamik instabilitenin nedeni olarak PE’yi pratikte dışladığı yüksek riskli PE şüphesinin tersidir. İkinci durumda, ekokardiyografi perikardiyal tamponadı, akut kapak disfonksiyonunu, ciddi global veya bölgesel LV disfonksiyonunu, aort diseksiyonunu veya hipovolemiyi tespit ederek şok nedeninin ayırıcı tanısında daha fazla yardımcı olabilir. Tersine, PE şüphesi olan hemodinamik olarak risk altındaki bir hastada, özellikle daha spesifik ekokardiyografik bulgularla (60/60 işareti, McConnell işareti veya sağ kalp trombüsü) birlikte, RV basınç yüklenmesinin kesin belirtileri, yüksek klinik olasılığı olan ve RV basınç yüklenmesinin başka belirgin nedenleri olmayan bir hastada acil BT anjiyografi mümkün değilse, PE için acil reperfüzyon tedavisini haklı çıkarır.
Hareketli sağ kalp trombüsleri, saptanmamış PE hastalarının <%4’ünde TTE veya transözofageal ekokardiyografi (TOE) veya BT anjiyografi ile tespit edilir. Bunların prevalansı PE’li hastalarda %18’e ulaşabilir. Yoğun bakım ortamında PE hastaları. Mobil sağ kalp trombüsleri esasen PE tanısını doğrular ve özellikle RV disfonksiyonu olan hastalarda yüksek erken mortalite ile ilişkilidir.
Akut PE şüphesi olan bazı hastalarda ekokardiyografi şunları yapabilir. Akut RV basınç yüklenmesi ile uyumlu değerlerin ötesinde artmış RV duvar kalınlığı veya triküspit yetmezlik jet hızı tespit edilmesi (>3,8 m/s veya triküspit kapak tepe sistolik gradyanı >60 mmHg) Bu durumlarda, kronik tromboembolik (veya diğer) pulmoner hipertansiyon (PH) ayırıcı tanıya dahil edilmelidir.
Kompresyon ultrasonografi
Vakaların çoğunda PE, alt ekstremitedeki DVT’den kaynaklanır ve sadece nadiren üst ekstremite DVT’sinden (çoğunlukla venöz kateterizasyonu takiben) kaynaklanmaktadır. Venografi kullanılan bir çalışmada, kanıtlanmış PE’si olan hastaların %70’inde DVT bulunmuştur. DVT tanısı için CUS’nin duyarlılığı >%90 ve özgüllüğü ise proksimal semptomatik DVT için %95. Günümüzde, alt ekstremite CUS büyük ölçüde venografinin yerini almıştır. Şüpheli PE’nin belirlenmesinde CUS, dört noktalı basit bir muayene ile sınırlanabilir (bilateral kasık ve popliteal fossa). DVT için doğrulanmış tek tanısal kriter, bir pıhtı varlığını belirten venin yetersiz kompresyonudur. Akış ölçümleri güvenilir değildir. Pozitif proksimal CUS sonucunun PE için yüksek pozitif prediktif değeri vardır. Yakın bir zmanda yapılan çalışmanın metaanalizde CUS’nin düşük duyarlılığı (% 41) ile birlikte yüksek tanısal özgüllüğü (% 96) gösterilmiştir. CUS, BT kontrendikasyonları olan hastaların tanısal stratejisinde yararlı bir prosedürdür. Şüpheli PE’de pozitif proksimal CUS olasılığı, bacak damarlarıyla ilgili belirti ve semptomları olan hastalarda asemptomatik hastalardan daha yüksektir. Acil servise hemodinamik dengesizlik ve PE şüphesi ile başvuran hastalarda kardiyak ultrason ile venöz ultrasonun kombinasyonu, özgüllüğü daha da artırabilir. Tersine, RV disfonksiyonu belirtileri olmayan ekokardiyogram ve normal venöz ultrasonu, bir çalışmada yüksek (% 96) negatif prediktif değeri ile PE dışlanmıştır.
CUS’da DVT görülme oranı PE’li hastaların %30-50’sinde ve proksimal DVT bulgusu
PE olduğundan şüphelenilen hastalarda daha fazla test yapılmaksızın antikoagülan tedavinin yeterli olduğu düşünülmektedir. Bununla birlikte, hastalarda PE, proksimal DVT varlığı ile dolaylı olarak doğrulanmalıdır. PE şiddeti ve erken ölüm riski için risk değerlendirmesine tabi tutulmalıdır.
Tanı İçin Öneriler
| Öneri | Sınıf | Seviye |
| Hemodinamik instabilitesi olan şüpheli PE | ||
| Yüksek riskli PE şüphesinde, hemodinamik instabilitenin varlığında, hasta başı ekokardiyografisi veya acil CTPA (mevcudiyet ve klinik durumlara bağlı olarak) tanı için önerilmektedir | l | C |
| Kiloya göre ayarlanmış IV bolus enjeksiyonu dahil olmak üzere UFH ile antikoagülasyon, yüksek riskli PE şüphesi olan hastalarda gecikmeden başlatılır | l | C |
| Hemodinamik instabil ite olmadan şüpheli PE | ||
| PE teşhisi için onaylanmış kriterlerin kullanılması önerilir | l | B |
| Tanısal çalışma devam ederken yüksek veya orta klinik PE olasılığı olan hastalarda gecikmeden antikoagülasyonun başlatılması önerilir | l | C |
| Klinik değerlendirme | ||
| Tanısal stratejinin, hem klinik değerlendirmeye hem de doğrulanmış bir kurala veya klinik olasılıklara dayandırılması önerilir | l | A |
| D-dimer | ||
| Düşük veya orta klinik olasılıkları olan veya muhtemel PE olmayan poliklinik veya acil hastalarında, gereksiz görüntüleme ve ışını azaltmak için, tercihen oldukça hassas analiz yöntemi kullanılarak, plazma D-dimer ölçümü tavsiye edilir. | l | A |
| Düşük veya orta klinik olasılık veya muhtemel PE olmayan hastalarda dışlama için sabit D-dimer eşiğine bir alternatif olarak, yaş ayarlanmış eşik (yaş x 10 μg/L, yaş>50 yaş) kullanan negatif D-dimer testi düşünülmelidir | IIa | B |
| Sabit veya yaşa göre düzeltilmiş D-dimer eşik değerine alternatif olarak, klinik olasılığa uyarlanmış D-dimer seviyelerinin PE’yi dışladığı düşünülmelidir. | IIa | B |
| D-dimer ölçümü klinik olasılığı yüksek olan hastalarda tavsiye edilmez, çünkü normal sonuç, yüksek hassasiyetli test kullanıldığı nda bile PE’yi güvenli bir şekilde dışlamaz | III | A |
| CTPA | ||
| Düşük veya orta klinik olasılıkları olan veya muhtemel PE olmayan hastada CTPA normalse PE dışlanması önerilir (daha fazla test yapılmadan) | I | A |
| CTPA, orta veya yüksek klinik olasılığı olan bir hastada segmental veya daha fazla proksimal dolum defekti gösteriyorsa, PE tanısının (daha fazla test yapılmadan) kabul edilmesi önerilir | I | B |
| Klinik olasılığı yüksek olan veya potansiyel PE olan bir hastada CTPA normal ise, PE tanısını dışlamak gerekir (ileri testler olmadan) | IIa | B |
| izole subsegmental dolum defekti durumunda, PE’yi doğrulamak için daha ileri görüntüleme testleri düşünülebilir | IIb | C |
| CT venografi CTPA’ya yardımcı olarak önerilmez | III | B |
| V/Q sintigrafi | ||
| Perfüzyon akciğer taraması normal ise, PE tanısının (daha fazla test yapılmadan) dışlanması önerilir. | I | A |
| Eğer V/Q tarama sı PE için yüksek olasılık verirse, PE teşhisinin (daha fazla test yapılmadan) kabul edilmesi düşünülmelidir | IIa | B |
| Klinik olasılığı düşük veya PE olasılığı düşük olan hastalarda negatif proksimal CUS ile kombine non-diagnostik V/Q taraması, PE’yi dışlar kabul edilmelidir | IIa | B |
| V/QSPECT | ||
| PE tanısı icin V/Q SPECT düşünülebilir | IIb | B |
| Alt ekstrem ite CUS | ||
| Klinik PE şüphesi olan bir hastada CUS proksimal DVT gösteriyorsa, VTE (ve PE) tanısını kabul etmeniz önerilir | I | A |
| CUS sadece distal OVT gösteriyorsa, PE tan ısı için ileri testler düşünülmelidir | IIa | B |
| PE tanısı için pozitif proksimal CUS kullanılıyorsa, PE şiddetinin değerlendirilmesinde riske göre yönetim düşünülmelidir. | IIa | C |
| MRA | ||
| PE’yi dışlamak için MRA tavsiye edilmez | III | A |
Orijinal ve Basitleştirilmiş Pulmoner Emboli Şiddet Endeksi
| Maddeler | Klinik Karar Kuralı | |
| Parametreler | Orjinal (PESI) | Basitleştirilmiş (sPESI) |
| Yaş | Yıl olarak yaş | 1 puan (yaş >80 ise) |
| Erkek cinsiyet | +10 puan | – |
| Kanser | +30 puan | 1 puan |
| KKY | +10 puan | |
| KOAH | +10 puan | 1 puan |
| Nabız ≥110/dk | +20 puan | 1 puan |
| Sistolik tansiyon <100 mmHg | +30 puan | 1 puan |
| Solunum sayısı >30/dk | +20 puan | – |
| Ateş <36°C | +20 puan | – |
| Şuur bulanıklığı | +60 puan | – |
| Arteriyal oxyhemoglobin saturasyonu <%90 | +20 puan | 1 puan |
| Risk Sınıflaması | ||
| Sınıf I: ≤ 65 points
Çok Düşük 30 günlük mortalite riski (% 01,6) |
0 Puan
30 gün
|
|
| Sınıf II
Düşük ölüm riski |
||
| Sınıf III
Orta derecede ölüm |
≥1 Puan
30 |
|
| Sınıf IV
Yüksek ölüm riski |
||
| Sınıf V
Çok yüksek ölüm oranı |
||
Pulmoner Emboli Şiddetinin ve Erken (hastane içi veya 30 günlük) Ölüm Riskinin Sınıflandırılması
| Erken Mortalite Riski | Risk Belirteçleri | ||||
| Hemodinamik İnstabilitea | PE Şiddetini Klinik parametreleri ve/veya komorbidite
PESI sınıf III-V veya sPESI ≥1 |
TTE veya CTPA’da RV işlev Bozukluğu | Artmış Kardiyak Troponin Seviyelerib | ||
| Yüksek | + | +d | + | (+) | |
| Orta | Orta Yüksek | – | +e | + | + |
| Orta Düşük | – | +e | Bir (yada hiç) + | ||
| Düşük | – | – | – | Opsiyonel tetkiktir, istendi ise negatif olmalı | |
| a Aşağıdaki klinik durumlardan bir tanesi: arrest, obstrüktif şok (sistolik BP <90 mmHg veya end organ hipoperfüzyonu ile birlikte, yeterli volüme rağmen BP≥90 mmHg için vazopressör ihtiyacı) veya kalıcı hipotansiyon (yeni başlayan aritmi, hipovolemi veya sepsisten kaynaklanmayan sistolik BP <90 mmHg veya sistolik BP≤40 mmHg düşmesi> 15 dakika)
b NT-proBNP≥600 g/L, H-FABP≥6 ng/ml veya copeptin≥24 pmol/L gibi başka laboratuvar biyobelirteçlerinin yükselmesi ek prognostik bilgi sağlayabilir. Bu belirteçler kohort çalışmalarında onaylanmıştır, ancak tedavi kararlarını yönlendirmek için henüz randomize kontrollü çahşmalarda kullanılmamıştır. c CTPA’da PE ve/veya TTE’de RV fonksiyon bozukluğu kanıtı birlikte hemodinamik instabilite, bir hastayı yüksek riskli PE kategorisine sınıflandırmak için yeterlidir. Bu durumlarda, ne PESl’nin hesaplanması ne de troponinlerin veya diğer kardiyak biyobelirteçlerin ölçümü gerekli değildir. d TTE (veya CTPA) veya yüksek kardiyak biyobelirteç seviyeleri ile RV disfonksiyonu işaretleri varlığı PESI I-II veya sPESI 0 iken dahi görülebilir. PE’ lerin yönetiminde bu gibi tutarsızlıkların etkileri tam olarak anlaşılıncaya kadar, bu hastalar Orta risk kateeorisinde sınıflandırılmalıdır. |
|||||
Prognostik Değerlendirme İçin Öneriler
| Öneri | Sınıf | Seviye |
| Hemodinamik instabilitenin varlığına bağlı olarak şüpheli veya teyit ed ilmiş PE’nin başlangıçtaki risk sınıflandırması, erken mortalite riski yüksek olan hastaları belirlemek için önerilmektedir. | I | B |
| Hemodinamik instabilitesi olmayan akut PE’li hastaların orta ve düşük riskli kategorilere ayrılması önerilir | I | B |
| Hemodinamik instabilitesi olmayan hastalarda, PE şiddetini ve komorbiditeyi, tercihen PESI veya sPESl’yi birleştiren klinik tahmin kurallarının kullanımı, PE’nin akut fazında risk değerlendirmesinde dikkate alınmalıdır. | IIa | B |
| RV’nin görüntüleme yöntemleri veya laboratuvar biyobelirteçleri ile değerlendirilmesi, düşük PESI veya negatif sPESI varlığında bile göz önünde bulundurulmalıdır. | IIa | B |
| Hemodinamik instabilitesi olmayan hastalarda akut PE atağının ciddiyetini daha da vurgulamak için PE ilişkili klinik, görüntüleme ve laboratuvar prognostik faktörlerini birleştiren valide edilmiş skorların kullanılması düşünülebilir . | IIb | C |
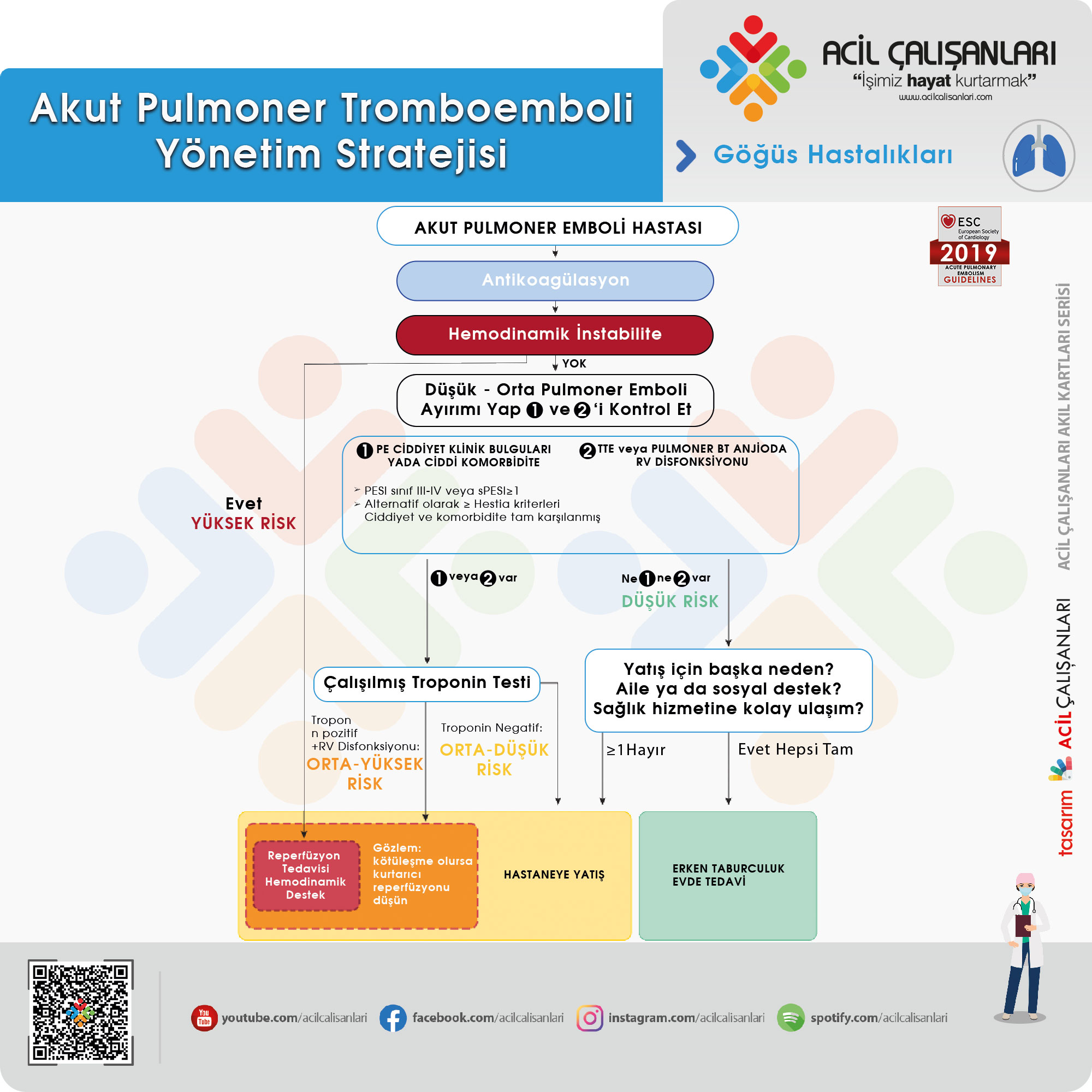
Akut Fazda Tedavi
Oksijen tedavisi ve ventilasyon
Hipoksemi, şiddetli PE’nin özelliklerinden biridir ve çoğunlukla ventilasyon ve perfüzyon arasındaki uyumsuzluk bağlıdır. PE ve SaO2 <%90 olan hastalarda ek oksijen endikedir. Geleneksel oksijen desteğine dirençli ciddi hipoksemi/solunum yetmezliği var ise patent foramen ovale veya atriyal septal defekt , sağdan sola şant ile durum açıklanabilir. Şiddetli hipoksemi mevcut ise eş zamanlı pulmoner reperfüzyon olmadan hipokseminin düzeltilmesinin mümkün olmayacağı göz önünde bulundurularak başka oksijenasyon teknikleri de (non-invaziv ventilasyon, yüksek akışlı oksijen kanül) düşünülmelidir.
RV yetmezliği olan hastalar sıklıkla hipotansiftir ve ayrıca entübasyon sırasına alacakları anestezi indüksiyonu veya pozitif basınçlı ventilasyon sırasında ciddi hipotansiyon gelişimine yatkındır.
Sonuç olarak, entübasyon sadece hasta aşağıdaki durumlarda yapılmalıdır.
Non-invaziv ventilasyonu tolere edemeyen veya bununla başa çıkamayan hastalarda uygulanabilir. Bu yüzden entübasyon öncesinde non-invaziv ventilasyon veya yüksek akışlı nazal oksijenasyon kanül öncelikle tercih edilmelidir. Mekanik ventilasyon kullanılıyorsa olumsuz hemodinamik etkilerini sınırlamak için dikkatli olunmalıdır. Özellikle mekanik ventilasyon tarafından indüklenen pozitif intratorasik basınç venöz dönüşü azaltabilir ve RV yetmezliğine bağlı düşük CO’yu kötüleştirebilir. Yüksek riskli PE’li hastalar; bu nedenle, pozitif ekspirasyon sonu basıncı dikkatle uygulanmalıdır. Yaklaşık olarak tidal hacimler
6 mL/kg yağsız vücut ağırlığını korumak amacıyla kullanılmalıdır. İnspirasyon sonu plato basıncı ise <30 cm H2O olmaldır. Ayrıca entübasyon gerekli olduğunda, hipotansiyona neden olmaya daha yatkın anestezik ilaçlar indüksiyon için kaçınılmalıdır.
Akut sağ hastalığın farmakolojik tedavisi ventriküler yetmezlik
Düşük kardiyak output , akut RV yetmezliği olan yüksek riskli PE hastalarının
ölüm nedenidir.
| Strateji | Özellikler | Uyarılar |
| Volüm Optimizasyonu | ||
| Sıvı yüklemesine dikkat edin, salin veya ringer laktat, 15-30 dk boyunca ≤500 ml | Normal-düşük santral venöz basıncı olan hastalarda düşünün (örneğin eşlik eden hipovolemi nedeniyle) | Hacim yükleme RV’yi fazla bozabilir, ventriküler bağımlılığı kötüleştirebilir ve debiyi azaltabilir |
| Vazöpressörler ve inotroplar | ||
| Norepinefrin,
0.2-1.0 μg/kg/dk |
RV inotropi ve sistemik BP’yi artırır, pozitif ventriküler etkileşimleri destekler ve koroner perfüzyon gradyanını düzeltir | Aşırı vazokonstrüksiyon doku perfüzyonunu kötüleştirebilir |
| Dobutamin,
2-20 μg/kg/dk |
RV inotropisini artırır, dolum basıncını düşürür | Vasopressor olmadan, tek başına kullanılırsa arteriyel hipotansiyonu şiddetlendirebilir; aritmileri tetikleyebilir veya ağırlaştıra bilir |
| Mekanik dolaşım desteği | ||
| Veno-arteriyal ECMO ekstrakorporal yaşam desteği | Oksijenator kombinasyonu ile hızlı kısa süreli destek | Kanama ve enfeksiyon dahil, uzun süreleri (> 5-10 gün) kullanımda komplikasyonlar; cerrahi embolektomi ile kombine edilmedikçe klinik yarar yok; deneyimli bir ekip gerektirir |
Trombolitik rejimler, dozlar ve kontrendikasyonlar
| Molekül | Doz | Kontendikasyon |
| rtPA | 100 mg 2 saatte | Kesin *Hemorajik inme veya bilinmeyen inme öyküsü *Önceki 6 ayda iskemik inme *Santral sinir sistemi neoplazmı *Önceki 3 haftada majör travma, cerrahi veya kafa travması *Kanama diyatezi *Aktif kanamaRölatif *Önceki 6 aydaki gecici iskemik atak *Oral öantikoagülasyon *Gebelik veya doğum sonrası ilk hafta *kompresyoj yapılamayan ponksiyon yeri *Travmatik resüsitasyon *Refrakter hipertansiyon (sistolik BP>180 mmHg) *İleri karaciğer hastalığı *Enfektif endokardit *Aktif peptik ülser |
| 0,6mg/kg 15 dk(max doz 50mg) | ||
| Streptokinaz | 250000 IU yükleme 30 dk, sonrası 100000 IU/h 12-24 saat | |
| Hızlandırılmış rejim: 2 saatte 1.5 milyon IU | ||
| Ürokinaz | 4400 IU/kg yükleme 10 dk, sonrasında 4400 IU/kg/saat 12-24 ssat | |
| Hızlandırılmış rejim: 2saatte 3 milyon Iu |
Yüksek Riskli Pulmoner Embolide Akut Faz Tedavisi İçin Öneriler
| Öneri | Sınıf | Seviye |
| Yüksek riskli PE’li hastalarda UFH ile antikoagülasyon, kiloya göre bolus enjeksiyonu, gecikme olmadan başlatılması önerilir. | I | C |
| Yüksek riskli PE için sistemik trombolitik tedavi önerilmektedir | I | B |
| Cerrahi pulmoner embolektomi, yüksek riskli PE olan trombolizinin kontrendike veya başarısız olduğu hastalarda önerilir. | 1 | C |
| Perkütan kateter tedavisi, PE riski yüksek, trombolizinin kontrendike olduğu veya başarısız olduğu hastalarda düşünülmelidir. | IIa | C |
| Yüksek riskli PE olan hastalarda Norepinefrin ve/veya dobutamin düşünülmelidir | IIa | C |
| ECMO, cerrahi embolektomi veya katetere yönelik tedavi ile birlikte, PE ve refrakter dolaşım kollapsı veya arrest olan hastalarda düşünülebilir | IIb | C |
Orta veya Düşük Riskli Pulmoner Embolide Akut Faz Tedavisi İçin Öneriler
| Öneri | Sınıf | Seviye |
| Antikoagülan başlanması | ||
| PE tanısı yüksek veya orta klinik olasılıklı olan hastalarda tanısal çalışma devam ederken, gecikme olmadan antikoagülasyonun başlatılması tavsiye edilir | I | C |
| Antikoagülasyon parenteral olarak başlatılmışsa , çoğu hasta için LMWH veya fondaparinux önerilir (UFH tersine) | I | A |
| NOAC (apixaban, dabigatran, edoxaban veya rivaroksaban) için uygun olan PE’li bir hastada oral antikoagülasyon başlatılacaksa, VKA ‘den ziyade NOAC önerilir. | I | A |
| Hastalar VKA ile tedavi edildiğinde, 2.5 INR (aralık 2.0-3.0) olana kadar parenteral antikoagülasyona devam edilmelidir | I | A |
| Şiddetli böbrek yetmezliği olan hastalarda, gebelik ve emzirme döneminde ve antifosfolipid antikor sendromu olan hastalarda NOAC önerilmemektedir | III | C |
| Reperfüzyon tedavisi | ||
| Antikoagülasyon tedavisi sırasında hemodinamik bozulma olan hastalarda kurtarıcı (rescue) trombolitik tedavi önerilmektedir | I | B |
| Kurtarıcı trombolitik tedavisine alternatif olarak, antikoagülasyon tedavisinde hemodinamik bozulma olan hastalarda cerrahi embolektomi veya perkütan katetere yönelik tedavi düşünülmelidir | IIa | C |
| Orta veya düşük riskli PE hastalarında primer sistemik trombolizin rutin kullanımı önerilmez | III | B |
Yaklaşım Algoritmaları
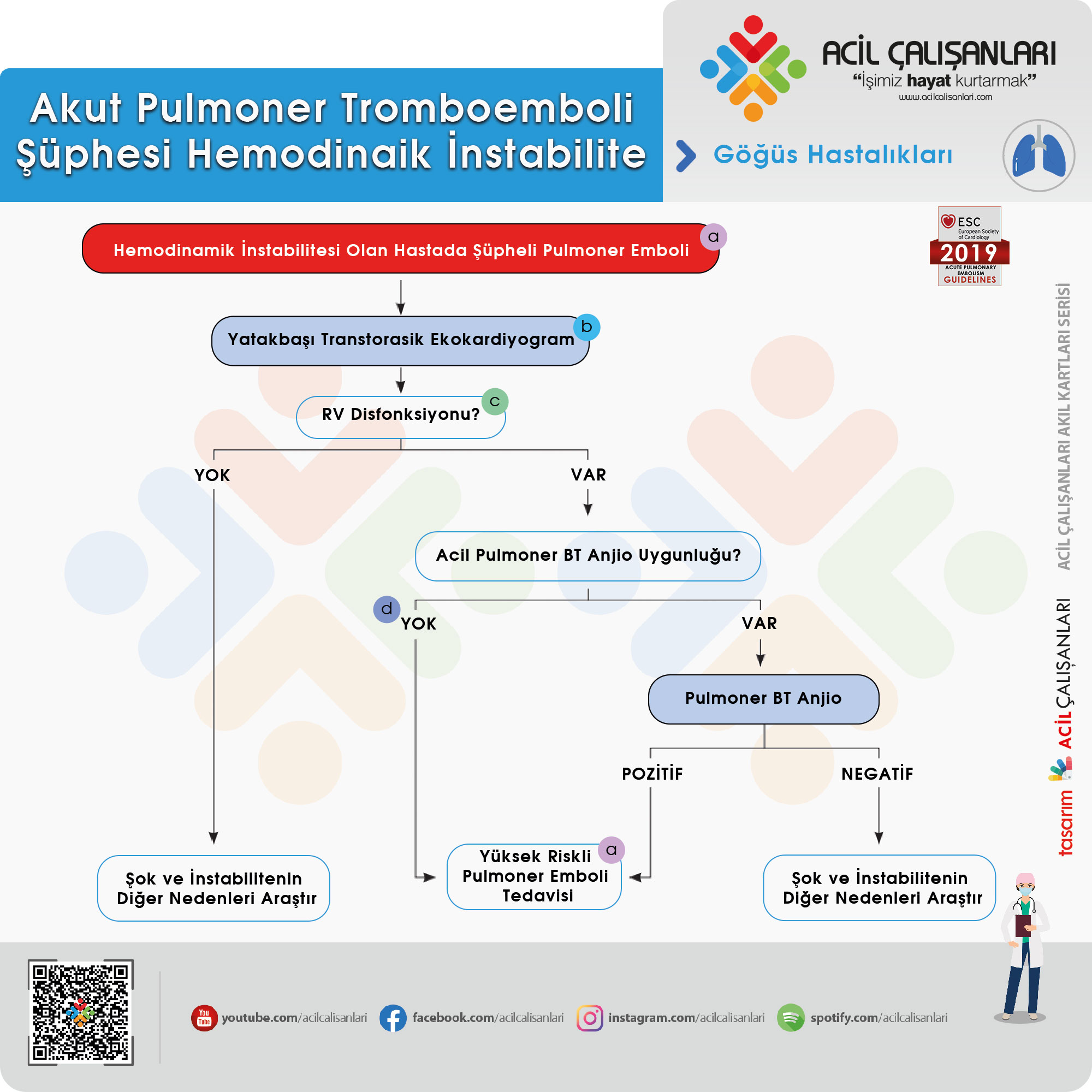
CTPA = Toraks Bilgisayarlı Tomografi Anjiograf : Pulmonerli Bt anjiografi
CUS = Kompresyon ultrasonografisi
DVT = Derin ven trombozu
LV = Sol ventrikül;
PE = Pulmoner emboli
RV = Sağ ventrikül
TOE = Transözofageal ekokardiyografi
TTE = Transtorasik ekokardiyografi
a:Hemodinamik instabilite ve yüksek riskli PE tanımı için (instabilite tablosuna) bakınız.
b:Yardımcı yatak başı görüntüleme testleri arasında pulmoner arter ve ana dallarındaki embolileri tespit edebilen TOE ve bilateral venöz CUS yer alabilir, Bu da DVT’yi ve dolayısıyla VTE’yi doğrulayabilir.
c: Şüpheli yüksek riskli PE’nin acil durumunda, bu esas olarak RV/LV çap oranının >1,0 olması; RV disfonksiyonunun ekokardiyografik bulguları anlamına gelir.
d: Hastanın durumunun yalnızca yatak başı tanı testlerine izin verecek kadar kritik olduğu vakaları içerir. Bu gibi durumlarda, RV’nin ekokardiyografik bulguları disfonksiyon yüksek riskli PE’yi doğrular ve acil reperfüzyon tedavisi önerilir.
b:Klinik olasılık değerlendirmesi için iki alternatif sınıflandırma şeması kullanılabilir, yani üç seviyeli bir şema (düşük, orta veya yüksek olarak tanımlanan klinik olasılık) veya iki seviyeli bir şema (PE olası değil veya PE olası).
c: Tedavi, PE için antikoagülasyon tedavisini ifade eder.
d: CTPA, segmental veya daha proksimal düzeyde PE gösteriyorsa PE tanısı olarak kabul edilir.
e: Klinik olasılığı yüksek olan hastalarda CTPA’nın negatif olması durumunda, PE’ye özgü tedaviyi kesmeden önce ileri görüntüleme testleri ile araştırma yapılması düşünülebilir.
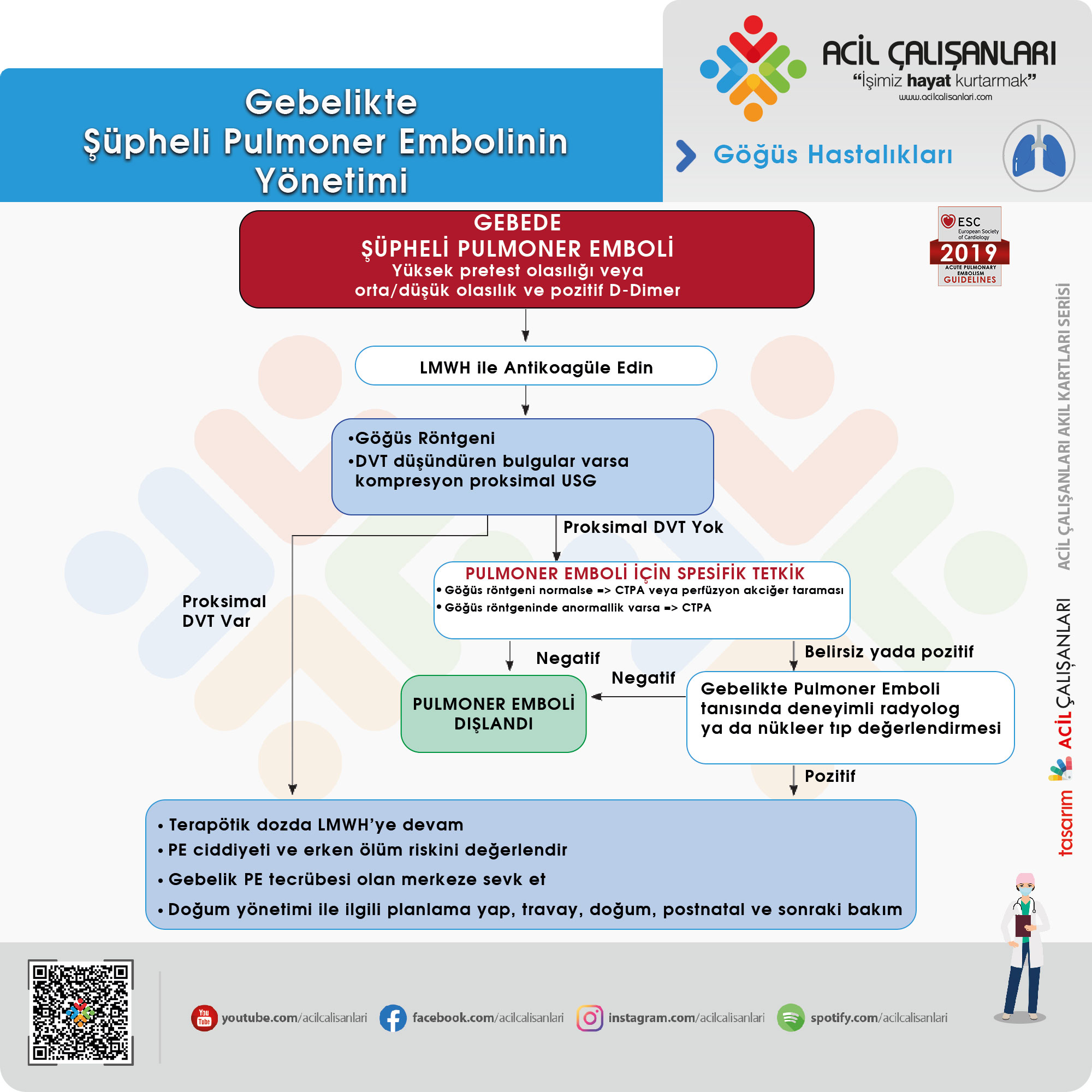
 Gebelikte Pulmoner Tromboemboli
Gebelikte Pulmoner Tromboemboli
- https://academic.oup.com/eurheartj/article/42/36/3599/6358045

Akut Koroner Sendromda Tanısal Algoritma ve Triyaj ESC 2020 Akıl Kartı