Avrupa Kardiyoloji Derneği (ESC) 2020 yılının ağustos ayında ST Yükselmesi Olmayan Miyokard İnfarktüsü (NSTMI) hakkında en son güncellemesini yayınladı. Klavuzun tam metnini doküman kütüphanemizden indirmek için buraya tıklayarak indirebilirsiniz. Bu yazı kılavuzun tamamını içermemektedir. Kılavuzda sizlere acil için önemli olan kısımlarını anlatmaya çalışacağız. Daha önce sizlere ESC 2020 (NSTMI) Klavuzunda yer alan yenilikleri anlatmıştık. Kılavuzun orjinalini buradan indirebilirsiniz. Keyifli okumalar dileriz.
Kılavuzun Öneri Sınıfları ve Tanımlamaları
| Öneri Sınıfları | Tanım | Öneriler |
| Sınıf I | Verilen bir tedavi veya uygulanan prosedürün yararlı, kullanışlı ve etkili olduğu hakkında kanıt ve/veya genel uzlaşı olduğu anlamına gelir. | Önerilir/Endike |
| Sınıf II | Verilen tedavi veya prosedürün kullanışlılığı/ etkinliği hakkında çelişkili kanıt ve/veya bir fikir ayrılığı olduğu anlamına gelir | |
| Sınıf IIa | Kanıt/ fikir ağırlığı kullanışlılık /etkinlik lehinedir | Değerlendirilebilir |
| Sınıf IIb | Kullanışlılık/etkinlik kanıt/fikir tarafından daha az kanıtlanmıştır. | Düşünülebilir |
| Sınıf III | Verilen tedavi veya uygulanan prosedürün kullanışlı/etkili olmadığı hakkında kanıt veya genel uzlaşı mevcuttur ve bazı vakalarda zararlı olabilir. | Önerilmez. |
Kanıt Düzeyleri
Kanıt Düzeyi |
|
| A | Çok sayıda randomize klinik çalışma vaya meta analizlerden elde edilen bilgi. |
| B | Tek bir randomize klinik çalışma veya geniş randomize olmayan çalışmalardan elde edilen bilgi |
| C | Uzmanların görüş birliği ve/veya küçük çalışmalar, retrospektif çalışmalar ve kayıtlardan elde edilen bilgi |
Akut Miyokardiyal İnfarktüs Tanımı
Akut koroner sendrom (AKS) klinik görünümü, devam eden iskemi veya şiddetli mitral yetmezlik vb komplikasyonlara bağlı kardiyojenik şok ile kardiyak arrest, elektriksel veya hemodinamik insatabilite ile başvuru anında ağrısız olan hastalara kadar değişir. Tanı ve tedavi sürecini başlatan önde gelen semptom AKS şüphesi olan hastalarda ağrı, basınç hissi, gerginlik ve yanma olarak tariflenen akut göğüs rahatsızlığıdır. Hastalarda göğüs ağrısına ek olarak dispne, epigatrik ağrı ve sol kolda ağrı olabilir.
- Akut göğüs ağrısı ve kalıcı (> 20 dakika) ST-segment yükselmesi olan hastalar. Bu durum ST-segment yükselmeli AKS olarak adlandırılır ve genellikle akut total veya subtotal koroner oklüzyonu yansıtır. Çoğu hasta sonuçta ST segment yükselmeli miyokard enfarktüsü (STEMI) meydana gelir. Bu hastalarda tedavinin temel dayanağı, birincil perkütan koroner girişim (PKG) veya zamanında sağlanamıyorsa fibrinolitik tedavi ile anında reperfüzyondur.
- Akut göğüs rahatsızlığı olan ancak kalıcı ST segment yükselmesi olmayan hastaların (ST segment yükselmesiz AKS (NSTE-AKS)) EKG değişiklikleri, geçici ST segment yükselmesi, kalıcı veya geçici ST segment depresyonu, T dalgası inversiyonunu, düz T dalgası ya da psödo-normal T dalgaları veya normal EKG olabilir.
Miyokard enfarktüsünün evrensel tanımı
Akut miyokardiyal enfarktüs (AMI), akut miyokardiyal iskemi ile uyumlu klinik ile birlikte olan kardiyomiyosit nekrozu olarak tanımlanır. AMI tanısını karşılamak için kriterlerin kombinasyonu gereklidir, yani bir kardiyak biyobelirteçte, tercihen yüksek duyarlı kardiyak troponin (hs-cTn) T veya I’nin üst referans sınırının 99. yüzdelik dilimin üzerinde bir değerin artışının ve / veya azalmanın olması ve aşağıdakilerden en az birinin olması:
Miyokard İskemisi Belirtileri
- Yeni iskemik EKG değişiklikleri
- EKG’de patolojik Q dalgalarının gelişimi
- İskemik etiyoloji ile uyumlu canlı miyokardın veya yeni bölgesel duvar hareket anomalisinin görüntüleme kanıtının olması
- Anjiyografi veya otopside saptanan intrakoroner trombüs varlığı
MI tiplerinin tanımı 2018 ESC STEMI kılavuzundaki ile aynıdır. Detaylı bilgiye bu link üzerinde erişebilirsiniz.
Triaj
2020 ESC ST Yükselmesi Olmayan Miyokard İnfarktüsü (NSTMI) Klavuzunda alınan karta bizlere tanısal bir algoritma sunmaktadır.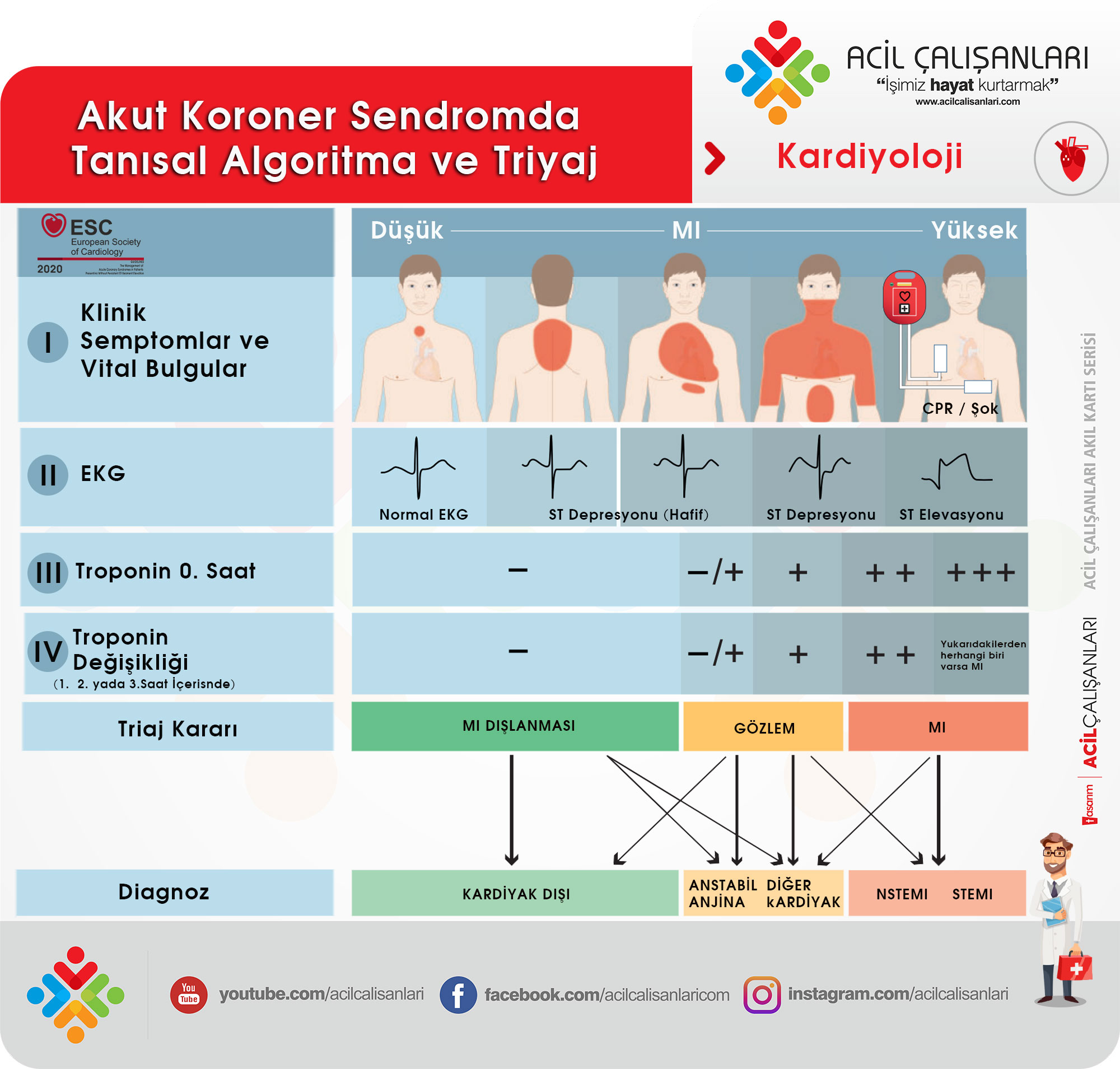
- Kardiyak Olmayan: Pnömoni veya pnömotoraks gibi hastalıkları anlamına geliyor.
- Diğer kardiyak Nedenler: Miyokardit, Takotsubo sendromu veya konjestif kalp yetmezliği gibi nedenleri kapsar.
Kardiyak troponin ölçümleri ve değişimleri kantitatif bir belirteçtir. 0. saate aldığımız troponin değerine göre troponin değişimi ne kadar yüksekse MI olasılığı o kadar yüksektir.
CPR = Kardiyopulmoner Resüsitasyon
EKG = Elektrokardiyogram / Elektrokardiyografi
MI = Miyokardiyal Enfarktüsü
NSTEMI = ST segment yükselmesiz Miyokardiyal Enfarktüs
STEMI = ST Segment Yükselmeli Miyokard Enfarktüsü
Yeni Öneriler
Non-ST-Segment Elevation Akut Koroner Sendrom Hastalarında Antiplatelet ve Antikoagülan İlaçların Doz Rejimi
| Öneri | ||
| I | Antiplatelet İlaçlar |
|
| Aspirin | 150-300 mg oral yükleme dozu ya da oral alım mümkün değilse 75-250 mg İ.V. ardından günde bir kez 75-100 mg oral idame dozu | |
| P2Y12 Resptör İnhibitörleri (oral-İV) | ||
| Klopidogrel | 300-600 mg oral yükleme dozu ardından günde bir kez 75 mg oral idame dozu, kronik böbrek hastalarında spesifik doz ayarlaması yok | |
| Prasugrel | 60 mg oral yükleme dozu ardından günde bir kez 10 mg oral idame dozu. Vücut ağırlığı <60 kg olan hastalarda, günde bir kez 5 mg idame dozu tavsiye edilir. Yaş≥75 hastalarda prasugrel dikkatli kullanılmalıdır, ancak tedavi gerekli görülürse günde bir kez 5 mg’lık bir doz kullanılmalıdır. KBH hastalarında spesifik doz ayarlamasına gerek yok. Geçirilmiş stroke öyküsü, prasugrel için bir kontrendikasyondur. | |
| Tikagrelor | 180 mg oral yükleme dozu, ardından günde iki kez 90 mg idame dozu. Kronik böbrek hastalarında spesifik doz ayarlamasına gerek yoktur. | |
| Cangrelor | 30 µg/kg İ.V. bolus ardından en az 2 saat ya da prosedür süresince 4 µg/kg/dk infüzyon (hangisi daha uzunsa) | |
| GP IIb/IIIa Resettör İnhibitörleri | ||
| Abciximab | 0.25 mg/kg i.v. bolus ve 12 saat 0.125 µg/kg/min infüzyon (maksimum 10 µg/dk) (ilaç artık tedarik edilemiyor). | |
| Eptifibatide |
180 µg/kg’lık çift bolus i.v. (10 dakikalık aralıklarla verilir) ardından 18 saate kadar 2 µg/kg/dk infüzyon | |
| Tirofiban |
Bolus of 25 µg/kg i.v bolus 3 dakikanın üzerinde, ardından 18 saate kadar 0.15 µg/kg/dk’lık bir infüzyon. | |
| II | Antikoagülan İlaçlar (PCI öncesi ve sırasında kullanım için) | |
| UFH | 70-100 U/kg i.v. bolus, glikoprotein IIb/IIIa inhibitörü planlanmadığında. Glikoprotein IIb/IIIa inhibitörleri ile 50-70 U/kg İ.V. bolus. | |
| Enoxaparin | 0.5 mg/kg İ.V. bolus | |
| Bivalirudin | 0.75 mg/kg İ.V. bolus ve ardından kliniğe uygun olarak PKG’den sonra 4 saate kadar 1.75 mg/kg/saat İ.V. infüzyon | |
| Fondaparinux | 2.5 mg/gün subkutan (sadece PKG öncesi). | |
| III | Oral antikoagülan ilaçlar | |
| Rivaroxaban | Uzun süreli genişletilmiş antitrombotik tedavi için günde iki kez 2.5 mg’lık çok düşük idame dozu. (Aspirin ile kombinasyon halinde) KAH hastalarında sekonder önleme şartlarında | |
Perkütan Koroner Girişim Uygulanan Atriyal Fibrilasyonu Olmayan Non-ST Elevasyonlu Akut Koroner Sendromlu Hastalarda Antitrombotik Tedavi Önerileri
| Öneri | Sınıfa | Düzeyb |
| Antiplatelet Tedavi | ||
| ASA (Aspirin), kontrendikasyonu olmayan tüm hastalara 150-300 mg oral (veya 75-250 mg i.v.) yükleme dozunda ve uzun süreli tedavi için günde bir kez 75-100 mg oral idame dozunda önerilir. | I | A |
| Aşırı kanama riski ya da kontrendikasyon yoksa Aspirine ek olarak bir P2Y12 reseptör inhibitörü önerilir ve 12 ay boyunca devam ettirilir. | I | A |
| PKG uygulanacak P2Y12 reseptör inhibitörü kullanmamış hastalarda prasugrel (60 mg yükleme dozu, standart idame doz 10 mg/gün, yaş≥75 ya da vücut ağırlığı <60 kg olan hastalar için idame 5 mg/gün) | I | B |
| Planlanan tedavi stratejisinden bağımsız olarak Ticagrelor (invaziv veya konservatif) (180 mg yükleme dozu, günde iki kez 90 mg idame). | I | B |
| Klopidogrel (300-600 mg yüleme dozu, 75 mg günlük idame doz), sadece prasugrel veya ticagrelor bulunmadığında, tolere edilemediğinde veya kontrendike olduğunda önerilir. | I | C |
| PKG uygulanacak NSTE-AKS hastalarında tikagrelor yerine prasugrel düşünülmelidir. | IIa | B |
| GP IIb/IIIa antagonistleri, yeniden akış/reflow olmadığı veya bir trombotik komplikasyon kanıtı varsa kurtarma için düşünülmelidir. | IIa | C |
| Daha önce P2Y12 reseptör inhibitörü kullanmamış PCI uygulanan hastalarda Kangrelor düşünülebilir. | IIb | A |
| Erken invaziv strateji uygulanması planlanmayan ve yüksek kanama riski olmayan NSTE-AKS hastalarında P2Y12 reseptör inhibitörü ile ön tedavi düşünülebilir. | IIb | C |
| Koroner anatomisi bilinmeyen hastalarda GP IIb/IIIa antagonistleri ile tedavi önerilmemektedir. | III | A |
| Koroner anatomisi bilinmeyen ve erken invaziv tedavi planlanan hastalarda P2Y12 reseptör inhibitörü ile rutin ön tedavi uygulanması önerilmez. | III | A |
| Peri-Girişimsel Antikoagülan Tedavi | ||
| Tüm hastalara antitrombosit tedaviye ek olarak tanı anında ve özellikle revaskülarizasyon işlemleri sırasında hem iskemik hem de kanama risklerine göre parenteral antikoagülasyon önerilmektedir. | I | A |
| PKG yapılan hastalarda UFH (PKG sırasında kilo ayarlı 70-100 IU/kg i.v. bolus ya da bir GP IIb/IIIa inhibitörü ile kombinasyon halinde 50-70 IU/kg; 250-350sn veya bir GP IIb/IIIa inhibitörü verilmişse 200-250sn’lik aktif pıhtılaşma süresi hedef aralığı) önerilir | I | A |
| Hastanın gerekli zaman çerçevesinde PKG’ye alınması için tıbbi tedavi veya lojistik kısıtlamalar olması durumunda, fondaparinuks önerilir ve bu gibi durumlarda PKG sırasında tek bir bolus UFH önerilir. | I | B |
| Antikoagülasyonun hem iskemik hem de kanama risklerine ve seçilen ajanın etkinlik-güvenlik profiline göre seçilmesi önerilir. | I | C |
| Enoksaparin (i.v.), önceden subkutan enoksaparin ile tedavi edilmiş hastalarda düşünülmelidir. | IIa | B |
| İnvaziv bir işlemden hemen sonra parenteral antikoagülasyonun kesilmesi düşünülmelidir. | IIa | C |
| Bivalirudin, UFH’ye alternatif olarak düşünülebilir. | IIb | A |
| UFH ve DMAH’ın çapraz tedavisi önerilmez. | III | B |
Non-ST-Segment Elevasyonlu Akut Koroner Sendromun Akut Fazında Anti-İskemik İlaçlar İçin Öneriler
| Öneri | Sınıfa | Düzeyb |
| Dil altı veya i.v. nitratlar ve erken beta bloker tedavisi, iskemik semptomları devam eden ve kontrendikasyonu olmayan hastalarda önerilir. | I | C |
| Hastada aşikâr kalp yetmezliği olmadığı sürece kronik beta-bloker tedavisine devam edilmesi önerilir. | I | C |
| Kontrol edilemeyen hipertansiyonu veya kalp yetmezliği belirtileri olan hastalarda i.v. nitratlar önerilir. | I | C |
| Şüpheli/doğrulanmış vazospastik anjinası olan hastalarda kalsiyum kanal blokerleri ve nitratlar düşünülmeli, beta blokerlerden kaçınılmalıdır. | IIa | B |
- 0-1 saat hs-troponin algortmasina alternatif olarak, laboratuar olarak doğrulanmış hs-troponin kullanılıyorsa yeni algoritma 0-2 saat olarak kullanılabilir.
- Tanı için hs-troponin’e ek olarak CK, CK-MB, h-FABP, copeptin gibi ek biyobelirteçlerin kullanılmasının rutine alınması önerilmemektedir.
Risk Sınıflaması
- BNP ya da NT-proBNP plazma değerlerinin ölçülmesi prognostik açıdan dikkate alınmalıdır.
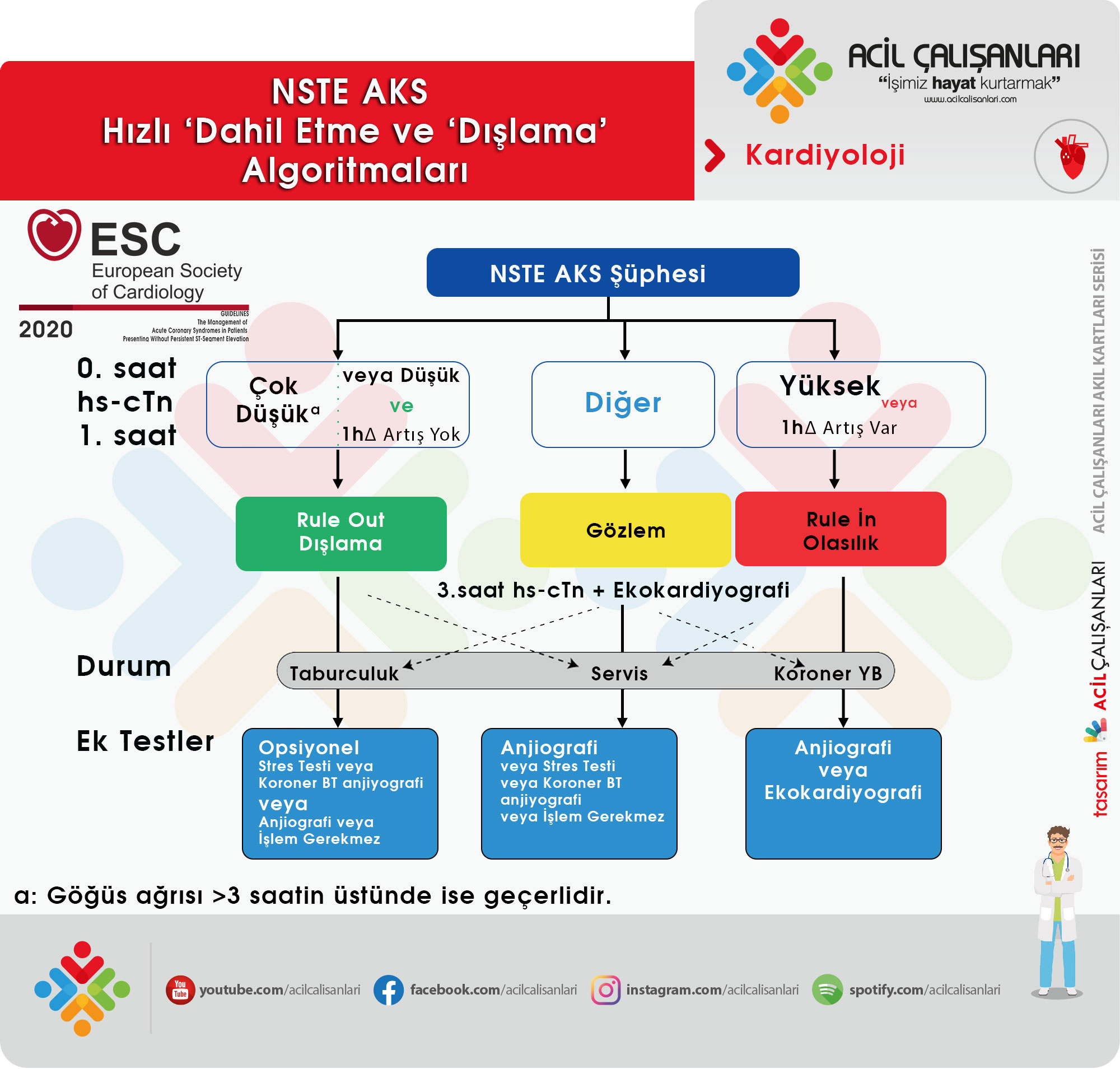
Hızlı ‘Dahil Etme’(rule-in) ve ‘Dışlama’(rule-out) Algoritmaları
- Acil serviste hemodinamik olarak stabil, ST segment elevasyonu olmayan AKS şüphesi olan hastalarda tanının erken konması, kalış süresini azaltmak hem de maliyeti azaltmak için yüksek sensitiveli (hs-cTn) troponin testlerinin (daha yüksek duyarlılıkları ve tanısal doğrulukları nedeniyle) kullanımı önerilmiştir.
- Burada 0 h/ 1 h algoritması 0 h/ 2 h algoritması önerilmiştir. Bu algoritma 3 saat ve 6 saat üzerindeki mutlak değişimlerin yerine kullanılabilir.
0 h/ 1 h Algoritması : hastanın başvuru anındaki (0. saat) ve 1. saat sonraki kan troponin değerleri (en iyi seçenek).
0 h/ 2 h Algoritması : Hastanın başvuru anındaki (0. saat) ve 2. saat sonraki kan troponin değerleri (en iyi ikinci seçenek).
- Bu algoritmalar 3. saat ve 6. saat üzerindeki mutlak değişimlerin yerine kullanılabilir.
- 0 h / 1 h ve 0 h / 2 h algoritmalarındaki eşik değerleri (cut-off concentrations) teste özgüdür.
| Dışlama (Rule Out) |
| *Yalnızca göğüs ağrısı >3 saatin üstünde ise geçerlidir. *Hastanın geliş anında alınan alınan yüksek duyarlı troponin (hs-cTn) değeri çok düşük ise NSTEMI göz ardı edilebilir. *Hs-cTn konsantrasyonun düşük başlangıçlı olması veya ilk 1 saat içinde anlamlı bir artışın olmaması halinde NSTEMI göz ardı edilebilir. |
| Gözlem |
| *NSTE AKS dışlamayan hastalarda 3. saat troponin (hs-cTn) ve ekokardiyografi sonraki adımlardır. |
| Olasılık (Rule In) |
| *Başvuru sırasındaki yüksek duyarlı troponin (hs-cTn) değeri orta derece yüksekse veya hs-cTn değeri ilk saat içinde anlamlı artış gösteriyorsa, hastaların NSTEMI olasılığı yüksektir. |
0 sa / 1 sa ve 0 sa / 2 sa algoritmalarında ng / l cinsinden teste özgü eşik değerleri
Hs-cTn konsantrasyonlarının eşik değerleri teste özgüdür.
| 0 h/1 h algoritması | Çok düşük | Düşük | 1hΔ yok | Yüksek | 1hΔ |
| hs-cTn T (Elecsys; Roche) | <5 | <12 | <3 | ≥52 | ≥5 |
| hs-cTn I (Architect; Abbott) | <4 | <5 | <2 | ≥64 | ≥6 |
| hs-cTn I (Centaur; Siemens) | <3 | <6 | <3 | ≥120 | ≥12 |
| hs-cTn I (Access; Beckman Coulter) | <4 | <5 | <4 | ≥50 | ≥15 |
| hs-cTn I (Clarity; Singulex) | <1 | <2 | <1 | ≥30 | ≥6 |
| hs-cTn I (Vitros; Clinical Diagnostics) | <1 | <2 | <1 | ≥40 | ≥4 |
| hs-cTn I (Pathfast; LSI Medience) | <3 | <4 | <3 | ≥90 | ≥20 |
| hs-cTn I (TriageTrue; Quidel) | <4 | <5 | <3 | ≥60 | ≥8 |
| 0 h/2 h algoritması | Çok düşük | Düşük | 2hΔ yok | Yüksek | 2hΔ |
| hs-cTn T (Elecsys; Roche) | <5 | <14 | <4 | ≥52 | ≥10 |
| hs-cTn I (Architect; Abbott) | <4 | <6 | <2 | ≥64 | ≥15 |
| hs-cTn I (Centaur; Siemens) | <3 | <8 | <7 | ≥120 | ≥20 |
| hs-cTn I (Access; Beckman Coulter) | <4 | <5 | <5 | <5 | ≥20 |
| hs-cTn I (Clarity; Singulex) | <1 | TDB | TDB | ≥30 | TDB |
| hs-cTn I (Vitros; Clinical Diagnostics) | <1 | TBD | TBD | ≥40 | TBD |
| hs-cTn I (Pathfast; LSI Medience) | <3 | TBD | TBD | ≥90 | TBD |
| hs-cTn I (TriageTrue; Quidel) | <4 | TBD | TBD | ≥60 | TBD |
| Bu değerler yaş ve böbrek fonksiyonundan bağımsız olarak geçerlidir. 75 yaşın üzerindeki hastalar ve böbrek fonksiyon bozukluğu olan hastalar için optimize edilmiş eşik değerler değerlendirilmiştir, ancak bu evrensel eşik değerlere kıyasla güvenlik ve etkinlik arasında daha iyi bir denge sağladığı tutarlı bir şekilde gösterilmemiştir. Ek analizler için algoritmalar geliştirme aşamasındadır. hs-cTn = yüksek hassasiyetli kardiyak troponin; TBD = belirlenecek2. | |||||

Antitrombotik Tedavi
- PCI planlanan hastalarda Tikagrelor yerine Prasugrel tercih edilmesi düşünülebilir.
- Koroner anatominin bilinmediği ve erken invaziv tedavi planlanan hastalarda P2Y12 reseptör inhibitörlerinin rutin olarak ön tedavi planlanması önerilmez.
- PKG uygulanan NSTE AKS hastalarında tikagrelor yerine prasugrel tercih edilmesi düşünülmelidir. (ISAR REACT 5 Çalışması)
- NSTMI hatalarında erken invaziv tedavi planlanmayan hastalarda kanama riski daha açısından P2Y12 inhibitörleri ön tedavi açısından düşünülebilir.
- P2Y12 inhibitörü tedavisinin azalması (de-eskalasyon) (tikagrelor ya da prasugrel’den klopidogrel’e geçiş= switch), özellikle güçlü trombosit inhibisyonunun uygun olmadığı düşünülen AKS hastalarında DAPT (dual antiplatelet tedavi) tedavisine alternatif olarak düşünülebilir. Bu hastaların risk değerlendirmesi trombosit fonksiyon testi ya da CYP2C19 genotiplemesi yapılarak belirlenmelidir.
- AF hastalarında (CHA2Ds2-VASc skoru erkekte 1 ve üzeri bayanda 2 ve üzeri olanlar), akut dönemde (ilk bir hafta) TAT (üçlü antitrombotik tedavi) kullanımının ardından, inmeyi önlemek için DAT (ikili antitrombotik tedavi) tedavi stratejisine geçilebilir. Bu stratejide yeni nesil oral antikoagülan ile tercihen klopidogrel olan oral antiplatelet önerilir.
- Oral antikoagülanlar ile tedavi edilen hastalarda antitrombosit tedavinin kesilmesi 12 ay sonra önerilir.
- Stent trombozu riski olan hastalarda aspirin, klopidorel ve oral antikoagülan içeren TAT tedavisine alternatif olarak tikagrelor ya da prasugrel ile birlikte oral antikoagülan içeren DAT tedavisi kullanılabilir.
İnvaziv Tedavi
- Erken invaziv girişim aşağıdaki yüksek risk kriterleri varlığında 24 saat içinde planlanmalıdır
- NSTMI tanısı konulması
- Devam eden iskemiyi düşündüren dinamik veya muhtemel yeni ST/T değişikliği
- Geçici ST segment elevasyonu
- GRACE skoru >140 olması
- Düşük riskli hastalarda Koroner BT anjio ya da iskemi için stres testi öncelikli olarak önerilir.
- Hastane dışı kardiyak arrest sonrası başarılı resüsite edilen hastalarda ST segment yükselmesi yoksa hemodinamisi stabil seyreden hastalarda gecikmiş koroner anjiyografi önerilir.
- Kardiyojenik şokta olmayan çoklu koroner damar hastalığı bulunan hastalarda tam revaskülarizasyon düşünülmelidir.
- Çok damar hastalığı olan NSTMI hastalarında PKG sırasında tam revaskülarizasyon düşünülmelidir.
ÖNERİLERDEKİ MAJOR DEĞİŞİKLİKLER
| Class I | Class IIa | Class IIb |
| 2015 | 2020 |
| TANI | |
| Hs-cTn testleri mevcutsa, 0 saat ve 3 saatte hızlı bir dışlama (rule-out) protokolü önerilir | Doğrulanmış bir 0 saat / 3 saat algoritmasına sahip bir hs-cTn testi mevcutsa, 0 saat ve 3 saat kan örneklemesi ile hızlı bir dışlama ve dahil etme protokolü düşünülmelidir. |
| Düşük- orta düzeyde KAH olasılığı ve kardiyak troponin ve / veya EKG’nin sonuçsuz kaldığı durumlarda AKS’yi dışlamak için invazif anjiyografiye bir alternatif olarak MDCT koroner anjiyografi, düşünülmelidir. | Düşük-orta düzeyde KAH olasılığı halinde ve kardiyak troponin ve / veya EKG normal veya sonuçsuz olduğunda AKS’yi dışlamak için invaziv anjiyografiye bir alternatif olarak CCTA önerilmektedir |
| Düşük kardiyak aritmi riski taşıyan NSTEMI hastalarında 24 saate kadar monitörize takip veya PKG (hangisi önce gelirse) düşünülmelidir | Düşük kardiyak aritmi riski olan NSTEMI hastalarında 24 saate kadar veya PKG’ye kadar (hangisi önce gelirse) ritim izlemesi önerilir. |
| Orta-yüksek kardiyak aritmi riski olan NSTEMI hastalarında> 24 saat monitörize takip düşünülmelidir. | Kardiyak aritmi riski yüksek olan NSTEMI hastalarında> 24 saat monitörize takip önerilir. |
| RİSK DEĞERLENDİRMESİ | |
| Prognoz tahmini için önerilen risk skorlarının kullanılması önerilir. | Prognozu tahmin etmek için GRACE risk skoru modelleri dikkate alınmalıdır. |
| FARMAKOLOJİK TEDAVİ | |
| PKG sırasında UFH ilave olarak GP IIb / IIIa inhibitörlerine alternatif olarak Bivalirudin (0.75 mg / kg i.v. bolus, ardından işlemden sonra 4 saate kadar 1.75 mg / kg / saat) önerilir | Bivalirudin, UFH’ye bir alternatif olarak düşünülebilir. |
| Hastanın iskemik ve kanama risklerinin dikkatli bir şekilde değerlendirilmesinden sonra aspirine ek olarak P2Y12 inhibitörü uygulaması 1 yıl boyunca düşünülebilir. | Yüksek iskemik olay riski olan ve yaşamı tehdit eden kanama riski olmayan hastaların uzun süreli ikincil korumaları için aspirine ikinci bir antitrombotik ajan eklenmesi düşünülmelidir. |
| AKS = Akut Koroner Sendromlar; AF = Atriyal Fibrilasyon; BNP = B tipi Natriüretik Peptit; KAH = Koroner Arter Hastalığı; CCTA =Koroner Bilgisayarlı Tomografi Anjiyografi; CHA2DS2-VASc =Konjestif kalp yetmezliği, Hipertansiyon, Yaş> 75 yaş (2 puan), Diyabet, İnme (2 puan) Vasküler hastalık, Yaş 65-74, Cinsiyet Kategorisi (Kadın); CK = Kreatin Kinaz; CK-MB = Kreatin Kinaz Miyokardiyal Bant; FFR = Fonksiyonel Akım Rezervi; MDCT = Multidedektör Bilgisayarlı Tomografi; NSTE-ACS = ST Segment Yükselmesiz Akut Koroner Sendrom; NSTEMI = ST Segment Yükselmesiz Miyokardiyal Enfarktüs; NT-proBNP = N-terminal pro-B-tipi Natriüretik Peptit; OAK = Oral Antikoagülasyon / Antikoagülan; PKG = Perkütan Koroner Girişim; UFH = Anfraksiyone Heparin | |
Yeni Eklenen Bölümler
-MINOCA (Non-oklüziv koroner arter MI)
-SCAD (Spontan koroner arter diseksiyonu)
-NSTE-AKS tedavisinde kalite göstergeleri
Yeni/Revize Edilmiş Konseptler
- Hızlı dahil etme ve dışlama algoritmaları
- Erken invaziv bir yaklaşım için risk sınıflandırması
- Yüksek kanama riskinin tanımı
- Çok yüksek ve yüksek iskemik risk tanımları
- Kanıtlardaki eksiklikler ve yapılacak ilgili randomize kontrollü çalışmalar
Risk Sınıflandırması, Görüntüleme ve Ritim Takibi İçin Öneriler
| Öneri | Sınıfa | Düzeyb |
| Tanı ve Risk Sınıflaması | ||
| Tanı ve kısa dönem riskin ön sınıflamasının; klinik öykü, semptomlar, vital bulgular, diğer fiziksel bulgular, EKG ve hs-cTn dahil laboratuvar sonuçlarının kombinasyonuna dayandırılması önerilir. | I | B |
| Hastanın gelişinden hemen sonra yüksek hassasiyetli testlerle kardiyak troponinlerin ölçülmesi ve 60 dakika içerisinde değerlendirilmesi önerilir. | I | B |
| Hastayla temastan itibaren 10 dakika içerisinde 12 derivasyonlu EKG çekilmesi ve deneyimli bir hekim tarafından hemen yorumlanması önerilir. | I | B |
| Tekrar eden/rekürrent semptomlar veya tanıda kesinlik yok ise ek bir 12 derivasyonlu EKG çekilmesi önerilir. | I | C |
| Doğruluğu denetlenmiş/valide edilmiş 0-1 saat hs-cTn testi mevcutsa 0.-1. saatlerde kan numunesi alınarak ESC 0-1 saat algoritmasına bakılması önerilmektedir. | I | B |
| 0-1. saat algoritmasının ilk iki kardiyak troponin ölçümü tanıya kesinlik kazandırmamışsa (ekartasyon için yeterli değil) ve klinik durum hala AKS’yi düşündürüyorsa 3 saatin ardından tekrar test yapılması önerilir. | I | B |
| hs-cTn testi ve doğruluğu denetlenmiş/valide edilmiş 0-2 saat algoritması sahip bir test varsa, ESC 0-1 saat algoritmasına alternatif olarak 0.-2. saatlerde kan numunesi alınarak ESC 0-2 saat algoritmasına bakılması önerilmektedir. | I | B |
| Devam eden iskemiden şüpheleniliyorsa, standard derivasyonlarla sonuca varılamadığında ilave EKG derivasyonlarda (V3R, V4R, V7-V9) EKG önerilmektedir. | I | C |
| Yüksek duyarlı (ya da duyarlı) bir kardiyak troponin testi ve doğruluğu denetlenmiş/valide edilmiş 0-3 saat algoritması varsa, 0-3. saatlerde kan numunesi alınarak yapılan hızlı dahil etme-dışlama protokolü, ESC 0-1 saat algoritmasına alternatif olarak dikkate alınmalıdır. | IIa | B |
| Prognoz değerlendirmesi için belirlenmiş risk skorlarının kullanılması düşünülmelidir. | IIa | C |
| hs-cTn’ye ek olarak ön/ilk tanı amaçlı, h-FABP veya kopeptin gibi ek biyobelirteçlerin rutin olarak ölçülmesi önerilmez. | III | B |
| Görüntüleme | ||
| Kardiyak arrest veya kardiyovasküler kaynaklı olduğu varsayılan hemodinamik instabilite ile başvuran hastalarda 12 derivasyonlu bir EKG’nin hemen ardından uzman hekimlerce ekokardiyografi yapılması önerilir. | I | C |
| Tekrarlayan göğüs ağrısı olmayan, EKG bulguları normal, kardiyak troponin(tercihen yüksek duyarlı) düzeyi normal olan fakat hala AKS şüphesi olan hastalarda invaziv bir yaklaşıma karar vermeden önce indüklenebilir iskemi için non-invaziv stres testi (tercihen görüntüleme ile) ya da MDBT(Kardiyak Multi Dedektör Bilgisayarlı Tomografi) yapılması önerilmektedir. | I | B |
| Bölgesel-global LV fonksiyonunu değerlendirmek ve ayırıcı tanıya varmak ya da tanıyı dışlamak için ekokardiyografi önerilir. | I | C |
| Kardiyak troponin veya EKG’nin normal ya da AKS şüphesini dışlamadığı durumlarda ve KAH olasılığının düşük ila orta düzey olduğu durumlarda AKS’yi dışlamak için İKA’ya alternatif olarak MDBT (Kardiyak Multi Dedektör Bilgisayarlı Tomografi) önerilir. | I | A |
| Monitörize Takip | ||
| NSTEMI tanısı konulana veya dışlanana kadar sürekli ritim monitörizasyonu önerilir. | I | C |
| NSTEMI hastalarının monitörize bir üniteye yatırılması önerilir. | I | C |
| Kardiyak aritmi riski düşük olan NSTEMI hastalarında 24 saate veya PKG’ye (hangisi önce gelirse) kadar ritim monitörizasyonu önerilir. | I | C |
| 24 saati aşan ritim monitörizasyonu kardiyak aritmi riski yüksek olan NSTEMI hastalarında önerilir. | I | C |
| Devam eden iskeminin belirti veya semptomlarının yokluğunda, seçilmiş hastalarda (örn. aritmik olayları düşündüren koroner spazm şüphesi veya ilişkili semptomları olanlar) kararsız anginada ritim monitörizasyonu düşünülebilir | IIb | C |
Prognostik Sınıflandırma için Biyobelirteç Ölçümlerine İlişkin Öneriler
Risk sınıflandırması, görüntüleme ve ritim takibi için öneriler
| Öneri | Sınıfa | Düzeyb |
| Tanı ve Risk Sınıflaması | ||
| Tanı için kullanımı dışında, prognoz değerlendirmesi için çoklu hs-cTn ölçümü önerilmektedir. | I | B |
| Prognostik veri eldesi için BNP veya NT-proBNP plazma konsantrasyonlarının ölçümü dikkate alınmalıdır. | IIa | B |
| MR-proANP, hs-CRP, MR-proADM, GDF-15, kopeptin ve h-FABP gibi ek biyobelirteçlerin ölçümü rutin risk veya prognoz değerlendirmesi için önerilmez. | III | B |
| NSTE-AKS’de Risk Sınıflamasına Göre Puan | ||
| Prognozu tahmin etmek için GRACE risk skoru modelleri dikkate alınmalıdır. | IIa | B |
| Farklı DAPT tedavisi sürelerinin yararlarını ve risklerini değerlendirmek için tasarlanmış risk skorlarının kullanılması düşünülebilir. | IIb | A |
| Kanama riskini tahmin etmek için koroner anjiyografi yapılan hastalarda skorların kullanılması düşünülebilir. | IIb | B |
| BNP = B tipi natriüretik peptit; DAPT = ikili antiplatelet tedavi; GDF-15 = büyüme farklılaşma faktörü 15; GRACE = Küresel Akut Koroner Olaylar Kaydı; h-FABP = kalp tipi yağ asidi bağlayıcı protein; hs-cTn = yüksek hassasiyetli kardiyak troponin; NSTE-ACS = ST segment yükselmesiz akut koroner sendrom; NT-proBNP = N-terminal pro-B-tipi natriüretik peptid. aÖnerilen sınıf. bKanıt düzeyi. | ||
Perkütan Koroner Girişim Sırasında Yüksek Kanama Riskini Akademik Araştırma Kurulu’na Göre Perkütan Koroner Girişim Sırasında Yüksek Kanama Riski İçin Majör ve Minör Kriterler
| Major | Minör |
| OAK ların uzun süre kullanımının öngörülmesia | Yaş ≥ 75 yıl |
| Ciddi ya da son aşama KBH (eGFR <30 mL/min) | Orta KBH (eGFR 30-59 ml/dk) |
| Hemoglobin <11 g/dl | Hemoglobin erkekler için 11-12,9 g/dl veya kadınlar için 11-11,9 g/dl |
| Yatış gerektiren spontan kanama veya son 6 ayda ya da herhangi bir zamanda tekrarlamış/nüks etmiş transfüzyon | Yatış gerektiren spontan kanama veya major kriteri karşılamayan son 12 ay içinde transfüzyon |
| Orta veya şiddetli bazal trombositopenib (trombosit sayısı <100×109/L) | Non-steroid antiinflamatuar ilaçların ya da steroidlerin kronik kullanımı |
| Kronik kanama diyatezi | Major kriteri karşılamayan herhangi bir zamanda herhangi bir iskemik inme |
| Portal hipertansiyonlu karaciğer sirozu | |
| Son 12 ay içinde aktif malignitec (non-melanom deri kanseri hariç) | |
| Spontan kafa içi kanama öyküsü (herhangi bir zamanda) | |
| Son 12 ay içinde geçirilmiş travmatik kafa içi kanama | |
| Beyin arteriyovenöz malformasyonunun varlığı | |
| Son 6 ay içinde orta veya şiddetli iskemik inmed | |
| PKG’den önceki 30 gün içinde son majör cerrahi veya majör travma | |
| DAPT ile ertelenemeyen majör cerrahi | |
| KBH = Kronik Böbrek Hastalığı; DAPT = İkili Antiplatelet Tedavi; eGFR = tahmini glomerüler filtrasyon hızı; OAC = oral antikoagülasyon / antikoagülan; PCI = perkütan koroner müdahale. aBu, vasküler koruma dozlarını kapsamaz. bBazal trombositopeni, PKG öncesi trombositopeni olarak tanımlanır. cAktif malignite, 12 ay içinde tanı ve / veya devam eden tedavi gereksinimi (cerrahi, kemoterapi veya radyoterapi dahil) olarak tanımlanır. dNational Institutes of Health Stroke Scale skor> 5 |
|
- https://www.escardio.org/Guidelines/Clinical-Practice-Guidelines/Acute-Coronary-Syndromes-ACS-in-patients-presenting-without-persistent-ST-segm
- https://www.acilcalisanlari.com/wp-content/uploads/2020/09/2020-ESC-Guidelines-for-the-management-of-NSTMI.pdf