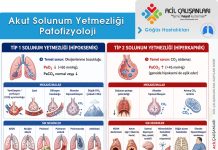
Acil servise başvuran hastalarda nadir görülmesine rağmen yüksek mortalite riski taşıyan tabloların erken tanınması, acil tıp pratiğinin en kritik bileşenlerinden biridir. Yüksek İrtifa Serebral Ödemi (HACE), bu açıdan özellikle dikkat edilmesi gereken, hızla kötüleşebilen ve gecikmiş müdahalede ölümcül seyreden nörolojik bir acildir. Genellikle 2.500 metre üzerindeki rakımlara hızlı çıkış sonrası gelişen bu tablo, akut dağ hastalığının (AMS) en ileri ve en ağır formu olarak kabul edilir. Özellikle 4.000 metre üzeri maruziyetlerde görülme sıklığı ve klinik şiddeti belirgin şekilde artar.

HACE’nin patofizyolojisi temel olarak hipoksiye bağlı serebral vazodilatasyon, kan-beyin bariyerinde geçirgenlik artışı ve buna bağlı gelişen vazojenik ödem ile açıklanır. Bu süreçte artan intrakraniyal basınç, beyin dokusunda basıya ve ilerleyici nörolojik disfonksiyona yol açar. Klinik olarak hastalar başlangıçta şiddetli baş ağrısı ve halsizlik ile başvurabilirken, kısa sürede ataksi, dengesizlik, konfüzyon ve bilinç değişikliği gelişir. Bu progresyon çoğu zaman saatler içinde gerçekleşir ve müdahale edilmezse beyin herniasyonu, koma ve ölüm ile sonuçlanabilir.
Acil servis açısından HACE’nin en önemli özelliği, tanının büyük ölçüde klinik şüpheye dayanmasıdır. Hastanın yakın zamanda yüksek irtifaya çıkış öyküsü, özellikle yetersiz aklimatizasyon, hızlı yükselme, daha önce irtifa hastalığı geçirme ve yoğun fiziksel aktivite gibi risk faktörlerinin varlığı tanıyı destekler. Nörolojik muayenede saptanan ataksi ve mental durum değişikliği, HACE için kırmızı bayrak niteliğindedir. Bu noktada görüntüleme çoğu zaman geciktirilmemeli ancak tanıyı dışlamak amacıyla değil, ayırıcı tanı için kullanılmalıdır.
Yönetimde en kritik ve hayat kurtarıcı adım derhal daha düşük rakıma iniştir. Acil servis koşullarında bu mümkün değilse, hastanın oksijenizasyonunun sağlanması, yüksek akım oksijen verilmesi ve dexametazon uygulanması gecikmeden başlanmalıdır. İleri vakalarda taşınabilir hiperbarik sistemler ve hızlı tahliye planı devreye alınmalıdır. Tedavide gecikme mortaliteyi dramatik şekilde artırırken, erken müdahale edilen hastalarda tam nörolojik iyileşme çoğunlukla mümkündür.
Günümüzde artan dağ turizmi, trekking, kayak ve yüksek irtifa seyahatleri nedeniyle her yıl milyonlarca insan bu riskle karşı karşıya kalmaktadır. Bu nedenle acil servis hekimlerinin yalnızca tanı ve tedavi basamaklarını değil, aynı zamanda koruyucu stratejiler, hasta eğitimi ve erken semptom tanıma konularını da iyi bilmesi gerekmektedir. HACE, nadir görülmesine rağmen “kaçırıldığında öldüren, tanındığında tedavi edilebilen” klasik acil tablolar arasında yer alır. Bu nedenle yüksek irtifa öyküsü olan ve nörolojik semptomlarla başvuran her hastada erken farkındalık ve hızlı aksiyon, hasta prognozunu belirleyen en önemli faktördür.
Etiyoloji

1.500 metrenin üzerindeki rakımlarda, solunan havadaki oksijenin parsiyel basıncının (PIO₂) azalması, yüksek irtifa hastalıklarının (HAI) gelişiminden sorumlu fizyolojik değişikliklere yol açar. Buna paralel olarak arteriyel oksijen parsiyel basıncında (PaO₂) ve oksijen satürasyonunda lineer bir düşüş meydana gelir. Bu durum, organizmada aklimatizasyonu sağlayan kompansatuar mekanizmaları tetikler.
İlk yanıt, düşük PIO₂ ve PaO₂’ye maruziyetten dakikalar içinde başlayan dakika ventilasyonunda artıştır. Bu hiperventilasyon, arteriyel karbondioksit düzeyini (PaCO₂) düşürerek PaO₂’nin yükselmesine katkı sağlar. Ortaya çıkan hipokapni, respiratuvar alkaloza neden olur ve böbrekler bu durumu 1–2 gün içinde bikarbonat atılımını artırarak kademeli olarak kompanse eder.
Bu ventilatuvar ve metabolik adaptasyonlar, yükselişten kısa süre sonra başlar ve sabit bir irtifada yaklaşık 4–7 gün içinde maksimum etkiye ulaşır. Uyku sırasında birçok bireyde periyodik solunum paterni (hiperpne ve apne dönemlerinin ardışık görülmesi) ortaya çıkar. Bu durum, semptomların gelişimine ve akut dağ hastalığı (AMS) ile HACE’nin ilerlemesine katkıda bulunabilir.
Beyin, hipoksi ve oksidatif strese en duyarlı organlardan biridir. Bu nedenle yüksek irtifa hastalıklarının serebral bulguları, merkezi sinir sistemi üzerindeki hipoksik hasarın bir yansımasıdır. Yüksek irtifa baş ağrısı, AMS ve HACE, nörolojik irtifa hastalıkları spektrumunu oluşturur ve genellikle oksijen desteği ile iniş sonrası düzelme gösterir.
Serebral kan akımı ve oksijen sunumu, hipoksiye bağlı vazodilatasyon ile hipokapniye bağlı vazokonstriksiyon arasındaki dengeye bağlıdır. İlk maruziyette hipoksiye bağlı vazodilatasyon baskındır. Hızlı yükselme sonrası PaO₂’deki ani düşüş, saatler içinde serebral kan akımını yaklaşık %24 oranında artırabilir. Takip eden günlerde hiperventilasyonun devam etmesi PaCO₂’yi düşürür ve vazokonstriksiyon gelişerek serebral kan akımı yeniden bazal değerlere yaklaşır.
Bu denge, serebral homeostazın korunması için kritik öneme sahiptir. Hipokapniye bağlı vazokonstriksiyon baskın olduğunda serebral oksijenlenme azalabilir. Buna karşılık hipoksiye bağlı vazodilatasyonun baskın olduğu durumlarda aşırı perfüzyon ve kapiller kaçak gelişerek serebral ödem riski artar.
Yüksek irtifa hastalığı gelişme riski, temel olarak yükselme hızı ve ulaşılan maksimum irtifa ile ilişkilidir. Hipobarik hipoksiye uygun aklimatizasyon, hastalık insidansını belirgin şekilde azaltır; yetersiz aklimatizasyon ise en önemli risk faktörlerinden biridir. İrtifa hastalıklarının ayırt edici özelliği, genellikle yükselişin erken döneminde ortaya çıkmalarıdır.
Epidemiyolojik çalışmalar, hızlı yükselme ile irtifa hastalıkları arasında güçlü bir ilişki olduğunu göstermektedir. HACE’de semptomlar genellikle yükselişten sonraki 1–2 gün içinde ortaya çıkar. Hastaların çoğunda önce AMS gelişir ve ardından HACE’ye progresyon izlenir. Bununla birlikte, özellikle yüksek irtifa pulmoner ödemi (HAPE) ile birlikte görülen, öncesinde AMS olmadan gelişen izole HACE vakaları da bildirilmiştir. HACE, 3.500 metrenin altında nadirdir ve en sık 4.000 metrenin üzerinde görülür.
Uyku yüksekliğindeki artış, önemli bir risk belirleyicisidir. Güncel kılavuzlar, özellikle 3.000 metrenin üzerinde, günlük uyku yüksekliği artışının 500 metreyi geçmemesini ve her 2–4 günde bir yükselme yapılmadan dinlenme günü verilmesini önermektedir. Ayrıca, 3.000 metreye çıkmadan önce yaklaşık 1.500 metre civarında ara konaklama yapılması HACE riskini azaltır. Yaklaşık 3.000 metrede birkaç gün ila bir hafta geçirilmesi de ek koruyucu etki sağlar.
Bu önerilere uyulmaması ve yeterli aklimatizasyon sağlanamaması durumunda, AMS ve HACE gelişme riski belirgin şekilde artar.
Epidemiyoloji
Yüksek İrtifa Serebral Ödemi (HACE), 4.000–5.000 metre rakıma çıkan bireylerin yaklaşık %0.5–1’inde görülür. Akut dağ hastalığı (AMS) ve yüksek irtifa pulmoner ödemi (HAPE) gibi diğer irtifa hastalıkları daha düşük rakımlarda da ortaya çıkabilirken, HACE 3.500 metrenin altında nadirdir. Bu yüksekliklerde tanı konulduğunda HACE çoğu zaman HAPE ile birlikte bulunur.
Kesin insidans verilerinin gerçekte olduğundan düşük tahmin edildiği düşünülmektedir. Çalışmalar, HAPE gelişen hastaların yaklaşık %13–20’sinde eş zamanlı HACE bulunduğunu göstermektedir. Ayrıca HAPE nedeniyle hayatını kaybeden bireylerin yaklaşık %50’sinde otopsi bulguları HACE ile uyumludur. Şiddetli AMS ile HACE arasında belirgin klinik örtüşme bulunması, tanısal doğruluğu ve epidemiyolojik verilerin netliğini zorlaştırmaktadır. Bu durum, irtifa hastalıklarının bir spektrum oluşturduğunu ve bu tablolar arasında kesin sınırlar çizmenin güç olduğunu göstermektedir.
HACE gelişen hastaların neredeyse tamamında öncesinde AMS öyküsü bulunmaktadır. AMS semptomlarının fark edilmemesi veya göz ardı edilerek yükselmeye devam edilmesi, HACE gelişimi için en önemli risk faktörlerinden biridir. Özellikle aklimatize olmamış bireylerde hızlı yükselme, hastalık riskini belirgin şekilde artırır. Buna karşılık, kontrollü ve kademeli yükselme protokollerine uyulması hastalık insidansını ciddi ölçüde azaltır.
Günlük uyku yüksekliğinde 500 metreden fazla artış, aşırı fiziksel efor ve ani irtifa değişiklikleri, iyi bilinen risk faktörleridir.
HACE, her yaş ve cinsiyette görülebilmekle birlikte, 50 yaş altındaki bireylerde daha sık rapor edilmiştir. Ancak pediatrik ve erişkin gruplar arasında ya da kadın ve erkekler arasında anlamlı bir insidans farkı saptanmamıştır. Sigara kullanımı ve yaygın komorbiditelerin hastalığa yatkınlık üzerinde belirgin bir etkisi yoktur. Bununla birlikte, migren öyküsü olan bireylerde, AMS gelişimi ve bunun HACE’ye ilerleme riski daha yüksektir.
Daha önce irtifa hastalığı geçirmiş olmak, benzer koşullarda yapılacak yeni yükselişlerde tekrarlama riskini belirgin şekilde artırır. Bu durum, genetik veya fizyolojik yatkınlığın rol oynayabileceğini düşündürmektedir. Özellikle daha önce HACE geçirmiş bireylerin, sonraki tırmanışlarında daha yavaş yükselme planı uygulaması ve semptomlar açısından dikkatle izlenmesi gerekmektedir.
Patofizyoloji
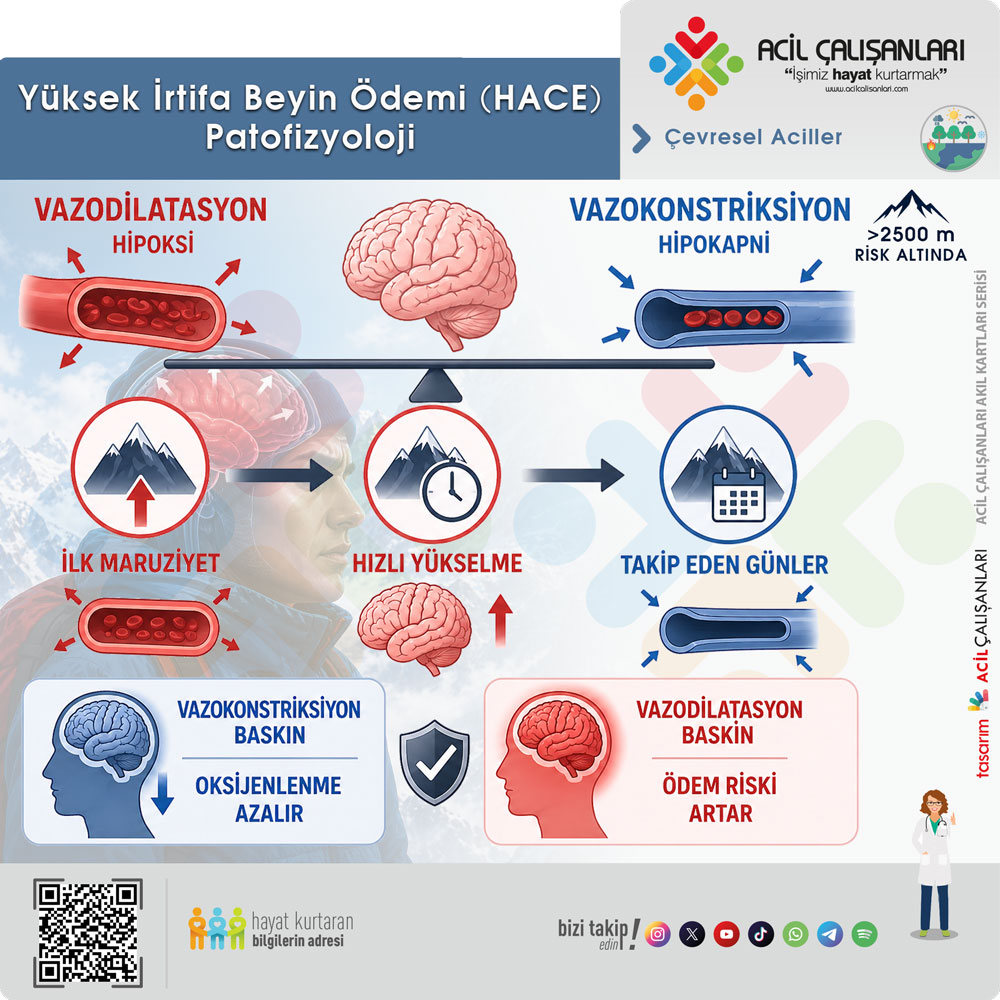
Yüksek irtifa hastalıklarının temelinde yer alan ana mekanizma hipoksemidir. HACE, hipobarik hipoksiye bağlı olarak gelişen serebral vasküler değişikliklerin bir sonucudur. Bu süreçte kapiller geçirgenlik artışı, serebral ödem ve intrakraniyal basınç (ICP) artışı ortaya çıkar. Artan ICP, ilerleyici nörolojik bozulmaya, bilinç kaybına ve tedavi edilmezse ölüme yol açar. Bu mekanizma, akut dağ hastalığında (AMS) başlayan sürecin devamı niteliğindedir ve irtifa hastalıklarının bir spektrum oluşturduğunu gösterir.
HACE gelişiminde birçok nörohormonal ve inflamatuvar mediyatör rol oynar. Bunlar arasında vasküler endotelyal büyüme faktörü (VEGF), nitrik oksit (NO), bradikinin, çeşitli sitokinler ve serbest radikaller bulunur. Bu mediyatörler serebral vazodilatasyona, artmış kan akımına (overperfüzyon) ve kapiller geçirgenlikte artışa neden olur. Sonuçta kan-beyin bariyeri bozulur ve başlıca vazojenik ödem gelişir. İleri evrelerde buna sitotoksik ödem de eşlik edebilir.
Artan intrakraniyal basınç, serebral perfüzyonu bozarak hücresel iskemiye ve nörolojik kötüleşmeye yol açar. İlerleyen intrakraniyal hipertansiyon; ekstraaksiyel yapıların kompresyonuna, fokal nörolojik defisitlere, bilinç düzeyinde azalmaya ve nihayetinde beyin sapı herniasyonu ile ölüme neden olabilir.
Patofizyolojiyi açıklayan önemli teorilerden biri de “tight-fit (dar uyum)” hipotezidir. Bu hipoteze göre, ventrikül hacmi küçük olan veya intrakraniyal BOS kompliansı düşük olan bireylerde, aynı ödem düzeyinde bile ICP artışı daha belirgin olur ve klinik tablo daha ağır seyreder. Bu durum, yaşlı bireylerde serebral atrofiye bağlı daha geniş BOS alanlarının bulunması nedeniyle HACE’ye yatkınlığın daha düşük olmasını açıklayan klinik gözlemlerle uyumludur.
Öykü ve Fizik Muayene
HACE tanısı öncelikle klinik olarak konur ve temelinde yakın zamanda yüksek irtifaya çıkış öyküsü ile birlikte karakteristik nörolojik semptomların varlığı yer alır. Hastaların büyük çoğunluğu öncesinde akut dağ hastalığı (AMS) bulguları gösterir. Bu bulgular arasında baş ağrısı, halsizlik, baş dönmesi, iştahsızlık, bulantı ve kusma bulunur. Klinik tablo genellikle, son günlerde hızlı yükselme öyküsü olan ve aklimatize olmamış bireylerde, çoğunlukla 4.000 metrenin üzerindeki rakımlarda ortaya çıkar.
HACE’nin ayırt edici (hallmark) bulguları bilinç değişikliği (altere mental durum) ve ataksidir. Ataksi çoğu zaman sinsi başlar ve en erken ve en spesifik klinik bulgu olarak kabul edilir. Serebellumun ödem gelişimine karşı duyarlı olması nedeniyle erken dönemde ince motor becerilerde bozulma, koordinasyon kaybı ve dengesiz yürüyüş ortaya çıkar. Hastalık ilerledikçe mental durum bozulur, motor fonksiyonlar kötüleşir ve tablo bilinç kaybı, koma ve ölüm ile sonuçlanabilir.
Nadir olmakla birlikte fokal nörolojik defisitler (örneğin izole kraniyal sinir felçleri) bildirilmiştir. Ayrıca nöbetler görülebilir. Hastalarda belirgin bir halsizlik (lassitude) dikkat çeker; bu durum, hastanın erken evrelerde bile kendi bakımını yapamamasına veya kendini kurtaramamasına neden olabilir.
Fizik muayenede ataksi, HACE açısından en özgül bulgudur. Yürüyüş değerlendirmesinde;
- Topuk-parmak yürüyüşünde zorlanma
- Geniş tabanlı veya sürüyen tarzda yürüme
- Sık tökezleme
gibi bulgular saptanabilir. Yüksek irtifada ataksi saptanan her hasta, aksi kanıtlanana kadar HACE kabul edilmelidir.
Fokal nörolojik bulgular nadir olmakla birlikte bazı vakalarda görülebilir. Serebral ödemin ekstraaksiyel yapıların kompresyonuna yaptığı bası sonucu izole kraniyal sinir felçleri gelişebilir. HACE şüphesi olan tüm hastalarda detaylı nörolojik muayene yapılmalıdır. Ancak, ataksi olmaksızın izole fokal nörolojik bulguların varlığı, alternatif nörolojik tanıların düşünülmesini gerektirir.
Değerlendirme

HACE için spesifik olarak geliştirilmiş geçerli klinik skorlar veya tanı kriterleri yoktur. Tanı tamamen klinik temellidir ve yakın zamanda yüksek irtifaya çıkış öyküsü ile karakteristik semptomların birlikte değerlendirilmesine dayanır. Bu nedenle, HACE düşünülen hastalarda laboratuvar testleri veya görüntüleme sonuçları beklenmemeli, tedavi geciktirilmemelidir.
Tipik klinik tablo; yüksek irtifaya çıkış sonrası gelişen ataksi ve ensefalopati birlikteliğidir. Hastaların çoğunda öncesinde akut dağ hastalığı (AMS) öyküsü bulunur. AMS’den HACE’ye progresyon;
- ilerleyici bilişsel bozulma
- bilinç düzeyinde azalma
- koordinasyon kaybı
- peltek konuşma
- belirgin halsizlik
gibi nörolojik bulguların ortaya çıkması ile anlaşılır.
HACE için duyarlı veya özgül bir laboratuvar testi yoktur. Laboratuvar incelemeleri daha çok metabolik bozukluklar veya alternatif ensefalopati nedenlerini dışlamak amacıyla kullanılabilir; ancak tanıyı doğrulamaz.
Nörogörüntüleme, HACE tanısı için gerekli değildir. Görüntüleme yapılacaksa tercih edilen yöntem manyetik rezonans görüntüleme (MR)’dır; çünkü bilgisayarlı tomografi (BT) çoğu zaman normal olabilir. MR’da genellikle geri dönüşümlü beyaz cevher ödemi ile uyumlu sinyal değişiklikleri izlenir. Bu bulgular bazı hastalarda haftalarca devam edebilse de, radyolojik ödem şiddeti ile klinik prognoz arasında doğrudan bir ilişki yoktur. Bu nedenle MR bulguları prognoz belirlemede kullanılmamalıdır.
Başka nedenleri dışlamak amacıyla lomber ponksiyon yapıldığında, BOS incelemesinde genellikle hafif açılış basıncı artışı dışında normal bulgular saptanır. BOS biyokimyasının normal olması, HACE’nin inflamatuvar değil, hipoksiye bağlı bir süreç olduğunu destekler.
Tedavi / Yönetim
HACE şüphesi olan hastada en kritik ve vazgeçilmez müdahale derhal iniştir. Semptomların şiddetinden bağımsız olarak iniş zorunludur ve en etkili tedavi yöntemidir. Çoğu hastada 300–1.000 metre irtifa kaybı bile belirgin klinik düzelme sağlar. Diğer tüm tedaviler destekleyicidir ve asla inişin yerini tutmaz veya geciktirmemelidir.
HACE’nin temelinde hipoksi yer aldığı için, mümkün olan en kısa sürede oksijen tedavisi başlanmalıdır. Hedef SpO₂ > %90 olacak şekilde oksijen verilmelidir. Eğer hemen iniş mümkün değilse, oksijen tedavisi tek başına geçici bir köprü görevi görebilir. Uygun koşullarda taşınabilir hiperbarik oksijen sistemleri de iniş sağlanana kadar kullanılabilir.

Farmakolojik Tedavi
İlaç tedavisi ikincil önemdedir ve yalnızca inişin geciktiği durumlarda destek amacıyla kullanılır:
- Deksametazon (tercih edilen ajan):
- Yükleme dozu: 8 mg
- İdame: 4 mg / 6 saatte bir
- Uygulama: IV / oral / IM
- Tedavi, iniş sağlanana ve semptomlar düzelene kadar sürdürülür
- Pediatrik doz:
- 0.15 mg/kg / 6 saatte bir
- Asetazolamid:
- HACE tedavisinde yeri yoktur (profilakside kullanılır)
Korunma (Önleme)
HACE’nin büyük çoğunluğu akut dağ hastalığından (AMS) geliştiği için korunma stratejileri benzerdir:
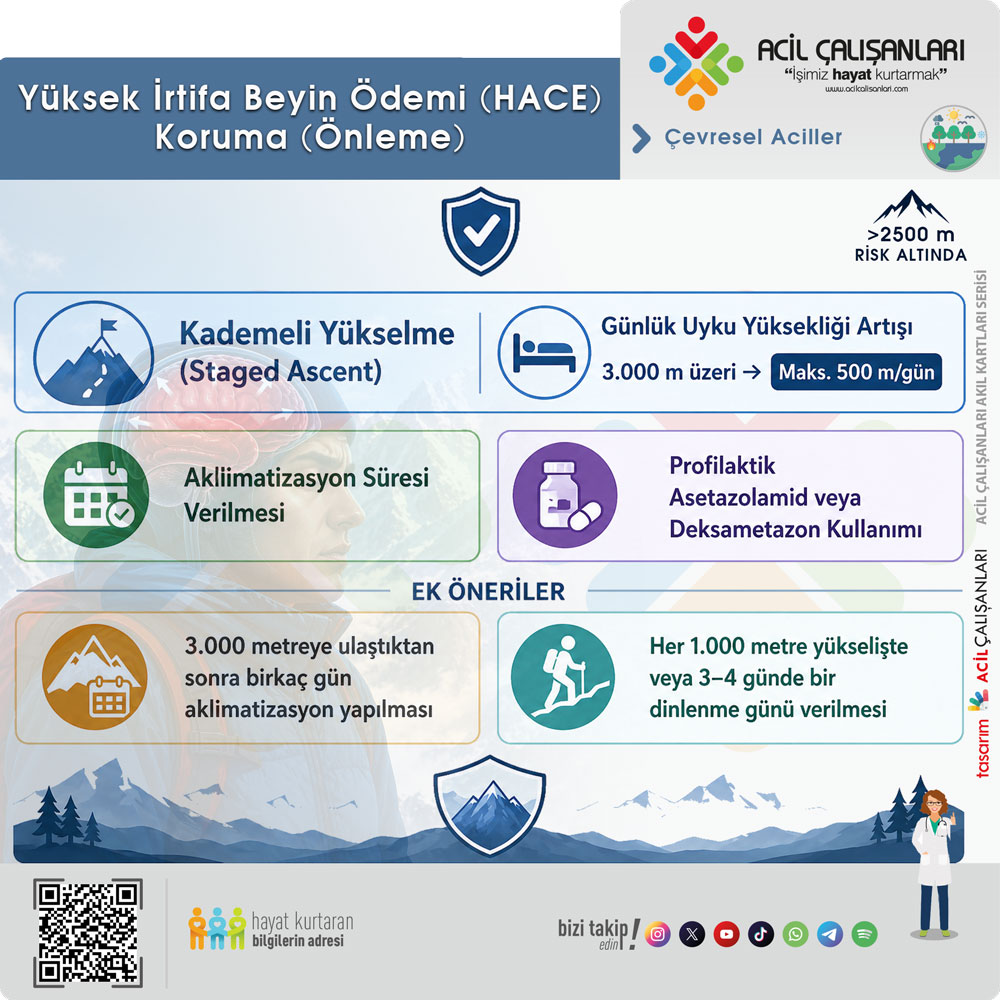
- Kademeli yükselme (staged ascent)
- Günlük uyku yüksekliği artışı:
- 3.000 m üzeri → maksimum 500 m/gün
- Aklimatizasyon süresi verilmesi
- Profilaktik asetazolamid veya deksametazon kullanımı
Ek öneriler:
- 3.000 metreye ulaştıktan sonra birkaç gün aklimatizasyon yapılması
- Her 1.000 metre yükselişte veya 3–4 günde bir dinlenme günü verilmesi
Acil Servis Pratiği İçin Kritik Mesaj 🚑
- Yüksek irtifa + ataksi = HACE kabul et
- İlk tedavi → İNİŞ
- Oksijen + deksametazon → köprü tedavi
- Görüntüleme/lab → tedaviyi geciktirmez
HACE, nadir ancak erken tanındığında tamamen geri dönebilen, geciktiğinde ise hızla ölümcül seyreden bir acil durumdur. Bu nedenle yönetimde erken tanı + hızlı aksiyon hayat kurtarıcıdır.
Ayırıcı Tanı
- Akut Dağ Hastalığı (AMS)
- Serebrovasküler olay (İnme / İntrakraniyal kanama)
- İntrakraniyal kitle lezyonları
- Hiponatremi
- Hipoglisemi / Hiperglisemi (DKA, HHS)
- Hiperkalsemi
- Üremik ensefalopati
- Hepatik ensefalopati
- Menenjit / Ensefalit
- Epilepsi / Postiktal durum
- Karbon monoksit zehirlenmesi
- Alkol / madde intoksikasyonu
- Akut psikiyatrik tablolar
Klinik ipucu 🚑
👉 Yüksek irtifa + ataksi → aksi kanıtlanana kadar HACE
Prognoz
HACE’den prognoz, büyük ölçüde semptomların şiddetine ve özellikle inişin ne kadar hızlı gerçekleştirildiğine bağlıdır. Erken tanı konulan ve gecikmeden daha düşük rakıma indirilen hastalarda prognoz genellikle oldukça iyidir ve çoğu hasta kalıcı nörolojik hasar olmadan tamamen iyileşir. Bu nedenle sağlık ekibinin erken farkındalığı hayati önem taşır.
Eğer hemen iniş mümkün değilse, oksijen tedavisi, taşınabilir hiperbarik sistemler ve deksametazon gibi destekleyici tedaviler semptomları hafifletebilir ve hastalığın ilerlemesini yavaşlatabilir. Ancak bu yöntemler kesin tedavi değildir ve inişin yerini tutmaz.
Tanı ve tedavide gecikme durumunda, özellikle uzamış ensefalopati varlığında prognoz kötüleşir. Bu hastalarda koma, nöbet ve ölüm riski belirgin şekilde artar. Sonuç olarak HACE’de hasta sonucunu belirleyen en önemli faktör, erken tanı ve hızlı şekilde inişin sağlanmasıdır.
Komplikasyonlar
HACE’nin tanınmaması veya tedavide gecikme, mortaliteyi belirgin şekilde artırır. Hastalık hızlı ilerleyebilir; başlangıçta hafif semptomlar varken, 24 saat içinde bilinç azalması, koma, nöbet ve beyin herniasyonuna kadar ilerleyebilir.
Erken müdahale edilmeyen hastalarda yalnızca ölüm riski değil, aynı zamanda uzun dönem nörolojik sekeller gelişme olasılığı da artar. Her ne kadar sağ kalan hastalarda nadir görülse de, bazı bireylerde hafıza, dikkat ve yürütücü fonksiyonlarda kalıcı bozukluklar ortaya çıkabilir.
Bu tür nörokognitif sekeller gelişen hastalarda, hedefe yönelik nörorehabilitasyon ile belirgin klinik iyileşme sağlanabildiği gösterilmiştir.
Kaynaklar
- https://www.ncbi.nlm.nih.gov/books/NBK430916/