2025 yılı itibarıyla Amerikan Kardiyoloji Koleji (ACC) ve Amerikan Kalp Cemiyeti (AHA), acil tıp ve prehospital tıp alanının önemli paydaşları olan Amerikan Acil Tıp Hekimleri Koleji (ACEP), Ulusal EMS Hekimleri Birliği (NAEMSP) ve Kardiyovasküler Anjiyografi ve Girişimler Derneği (SCAI) ile iş birliği içerisinde Akut Koroner Sendromların (AKS) yönetimine yönelik güncel ve kapsamlı bir kılavuz yayımlamıştır.
Bu yeni kılavuz, 2013 yılında yayımlanan ST-segment elevasyonlu miyokard enfarktüsü (STEMI) ve 2014 yılında yayımlanan ST-segment elevasyonu olmayan AKS (NSTE-AKS) kılavuzlarını tek bir çatı altında birleştirerek, miyokard iskemisini bütüncül bir patofizyolojik spektrum olarak ele almaktadır.
Acil servis pratiği açısından bu yaklaşım, hastaların ilk başvuru anındaki tanısal belirsizliğin daha etkin yönetilmesini ve tedavi süreçlerinin standardize edilmesini sağlayan önemli bir paradigma değişikliğini temsil etmektedir.
Orijinal kılavuza buradan ulaşabilirsiniz.

AKS Kavramında Paradigma Değişimi ve Yeni Tanısal Yaklaşımlar
Geleneksel olarak kardiyoloji pratiği, STEMI ve NSTEMI ayrımını katı elektrokardiyografik (EKG) kriterler üzerine kurmuş olsa da, 2025 kılavuzu bu ayrımın ötesine geçerek “Akut Koroner Oklüzyon Miyokard Enfarktüsü” (ACOMI) kavramına odaklanmaktadır. ACOMI, klasik ST elevasyonu gösteren hastaların yanı sıra, EKG’de belirgin elevasyon olmasa dahi koroner arterde tam tıkanıklık olduğunu işaret eden “STEMI eşdeğerlerini” (De Winter T dalgaları, posterior MI, modifiye Sgarbossa kriterlerini karşılayan sol dal bloğu vb.) de kapsar. Bu yaklaşım, acil servislerde “NSTEMI” olarak etiketlenen ancak aslında acil reperfüzyon ihtiyacı olan hastaların gözden kaçırılma riskini minimize etmeyi hedefler.
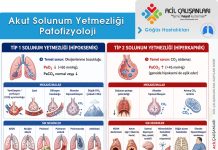
Kılavuz, Miyokard Enfarktüsünün Evrensel Tanımı çerçevesinde Tip 1 ve Tip 2 MI arasındaki ayrımı daha da netleştirmiştir. Tip 1 MI, primer bir koroner olay (plak rüptürü veya erozyonu) sonucu oluşan intraluminal trombus ile karakterizeyken; Tip 2 MI, akut aterotromboz olmaksızın miyokardiyal oksijen arzı ve talebi arasındaki dengesizlikten kaynaklanır. Acil servislerde yüksek duyarlılıklı troponin (hs-cTn) kullanımının yaygınlaşmasıyla birlikte Tip 2 MI tanılarında belirgin bir artış gözlenmektedir. Bu noktada acil tıp uzmanının görevi, sadece troponin yüksekliğini saptamak değil, bu yüksekliğin altta yatan sepsis, ağır anemi, hipoksi veya taşiaritmi gibi sistemik bir tetikleyiciye bağlı olup olmadığını ayırt etmektir.
MI Tiplerinin Patofizyolojik ve Klinik Karşılaştırması
Hastane Öncesi Sistemler ve İlk Triage Süreçleri
AKS yönetiminde başarı, hastanın ilk tıbbi temas (FMC) anından itibaren başlar. 2025 kılavuzu, hastane öncesi 12 derivasyonlu EKG’nin tanısal değerini “en yüksek kanıt düzeyi” ile desteklemektedir. Bölgesel STEMI bakım sistemlerinin kurulması, EMS personelinin sahada EKG yorumlayabilmesi ve doğrudan PCI merkezlerine aktivasyon yapabilmesi, kapı-balon sürelerini dramatik şekilde düşüren temel unsurlardır.
EKG’nin çekilmesi ve yorumlanması, hastanın sağlık personeliyle temasından sonraki ilk 10 dakika içinde tamamlanmalıdır. Eğer ilk EKG non-diagnostik ise ancak klinik şüphe devam ediyorsa, semptomlar düzelene kadar 15 dakikalık aralıklarla seri EKG takibi önerilir. Bu dinamik yaklaşım, koroner oklüzyonun erken evrelerinde EKG’nin normal olabileceği gerçeğine dayanır.
Reperfüzyon ve Tanısal Süre Hedefleri
Acil Serviste Yüksek Duyarlılıklı Troponin Algoritmaları
2025 kılavuzunun en önemli teknik güncellemelerinden biri, yüksek duyarlılıklı troponin (hs-cTn) kullanımına dair netleştirilmiş protokollerdir. Artık geleneksel troponin testleri terk edilmiş ve hs-cTn testleri, hızlı dışlama (rule-out) ve hızlı dahil etme (rule-in) süreçlerinin merkezine oturmuştur. Kılavuz, özellikle 0/1-saat ve 0/2-saat algoritmalarını güçlü bir şekilde önermektedir.
Bu algoritmalar, hs-cTn’nin yüksek negatif prediktif değerinden (NPV) yararlanır. 0. saatteki bazal değerin çok düşük olması ve 1. veya 2. saatteki artışın (delta) minimal kalması durumunda, hastalar düşük riskli olarak sınıflandırılarak güvenle taburcu edilebilir veya ileri non-invaziv testlere yönlendirilebilir. Çalışmalar, bu protokollerin acil servis kalış sürelerini yaklaşık 2 saat kısalttığını ve gereksiz yatışları %5,6 oranında azalttığını göstermiştir. Ancak kılavuz, özellikle evre 4 ve üzeri kronik böbrek yetmezliği olan veya bilinen koroner arter hastalığı olan hastalarda bu testlerin duyarlılığının %99’un altına düşebileceği konusunda hekimleri uyarmaktadır.
hs-cTn 0/1-Saat ve 0/2-Saat Algoritma Şeması
Klinik Karar Yolları ve Risk Skorlama Sistemleri
Troponin algoritmaları tek başına yeterli olmadığında, acil tıp uzmanları valide edilmiş risk skorlama araçlarını kullanmalıdır. 2025 kılavuzu, acil serviste triyaj ve taburculuk kararları için HEART skorunu, yatan hastaların prognozunu belirlemek ve invaziv strateji zamanlamasını planlamak için ise GRACE skorunu önermektedir.
HEART skoru (Öykü, EKG, Yaş, Risk Faktörleri, Troponin), 0-3 puan arasındaki hastaları düşük riskli olarak tanımlar ve bu hastaların 30 günlük majör advers kardiyovasküler olay (MACE) oranı %1-2’nin altındadır. Öte yandan, GRACE skoru >140 olan hastalar “yüksek riskli” kabul edilir ve hastanede yatışları sırasında erken invaziv (<24 saat) strateji ile yönetilmelidirler.
HEART Skoru Bileşenleri ve Puanlaması
Farmakolojik Yönetim: Antiplatelet ve Antikoagülan Tedavi
AKS tanısı konulan veya şüphelenilen hastaların acil servisteki farmakolojik yönetimi, iskemik riski azaltırken kanama riskini minimize etmeye odaklanmıştır. Aspirin, tüm AKS hastalarında kontrendikasyon yoksa 162-325 mg yükleme dozuyla (tercihen hızlı emilim için çiğnenerek) başlanmalıdır.
P2Y12 inhibitörü seçiminde, 2025 kılavuzu perkütan koroner girişim (PCI) planlanan hastalarda tikagrelor veya prasugrel’i, klopidogrel’e tercih etmektedir (Sınıf 1 öneri). Klopidogrel, sadece bu ajanların kullanılamadığı veya kanama riskinin çok yüksek olduğu (veya oral antikoagülan kullanımı gereken) durumlarda düşünülmelidir. NSTE-AKS hastalarında, anjiyografinin 24 saatten fazla gecikeceği öngörülüyorsa, “upstream” (girişim öncesi erken) P2Y12 inhibitörü tedavisi düşünülebilir; ancak STEMI hastalarında rutin pretreatment PCI’yı geciktirmemek adına önerilmez.
AKS Acil Servis İlaç Dozları ve Öneriler
Parenteral antikoagülasyon, STEMI ve NSTE-AKS yönetiminin standart bir parçasıdır. Acil serviste fraksiyone olmayan heparin (UFH), kateter laboratuvarında kolayca nötralize edilebilmesi nedeniyle sıklıkla tercih edilir. Bivalirudin ise heparin ilişkili trombositopeni öyküsü olan veya kanama riskini yüksek seçilmiş hastalarda alternatif bir ajandır.
İnvaziv Stratejiler ve Reperfüzyon Zamanlaması
2025 kılavuzu, NSTE-AKS hastaları için invaziv girişim zamanlamasını hastanın risk profiline göre üç ana kategoriye ayırmıştır:
- Acil İnvaziv Strateji (<2 saat): Hemodinamik instabilite, kardiyojenik şok, tıbbi tedaviye dirençli göğüs ağrısı, hayatı tehdit eden aritmiler veya MI’nın mekanik komplikasyonları olan “çok yüksek riskli” hastalar için gereklidir.
- Erken İnvaziv Strateji (<24 saat): Stabilize edilmiş ancak NSTEMI tanısı kesinleşmiş, dinamik ST-T değişiklikleri olan veya GRACE skoru >140 olan “yüksek riskli” hastalar için önerilir.
- Seçici İnvaziv Strateji (Taburculuk Öncesi): Başlangıçta stabilize olan, düşük-orta riskli hastalar için taburculuk öncesi non-invaziv iskemi takibi sonrası planlanır.
Girişimsel teknik açısından, kılavuz radyal erişimi (bilek), femoral erişime (kasık) karşı Sınıf 1 düzeyinde önermektedir. Radyal yaklaşım, vasküler komplikasyonları ve kanama kaynaklı ölümleri anlamlı ölçüde azaltmaktadır. Ayrıca, çok damar hastalığı olan AKS hastalarında sadece sorumlu damarın (culprit) değil, diğer anlamlı darlıkların da tedavi edildiği “tam revaskülarizasyon” stratejisi artık standart hale gelmiştir.
Kardiyojenik Şok Yönetimi ve Mekanik Destek
Kardiyojenik şok, akut MI hastalarının yaklaşık %10’unda görülen ve %40-50 mortalite ile seyreden en ağır komplikasyondur. Yeni kılavuz, bu hastalarda “acil revaskülarizasyonun” hayati önemini koruduğunu belirtmektedir (Sınıf 1). Ancak, stabil hastaların aksine, kardiyojenik şoktaki hastalarda ilk prosedür sırasında sadece suçlu damara işlem yapılması, suçlu olmayan damarlara rutin müdahaleden kaçınılması önerilir (CULPRIT-SHOCK çalışması verilerine dayanarak).
Mekanik dolaşım desteği alanında, seçilmiş AMI-şok hastalarında mikroaksiyel akış pompalarının (örn: Impella) kullanımı, mortaliteyi azaltmak adına makul (reasonable) bir seçenek olarak sunulmuştur. Bununla birlikte, bu cihazların ekstremite iskemisi ve ciddi kanama gibi riskleri yakından takip edilmelidir. Kılavuz, şok yönetiminin multidisipliner bir “Şok Ekibi” tarafından, uzmanlaşmış merkezlerde yürütülmesini şiddetle tavsiye eder.
Özel Popülasyonlar: Kadınlar ve Non-Aterosklerotik AKS
Kılavuz, AKS tanısında cinsiyet temelli farklılıklara özel bir vurgu yapmaktadır. Kadınlarda göğüs ağrısı en yaygın semptom olmaya devam etse de, erkeklere oranla çene ağrısı, sırt ağrısı, nefes darlığı, bulantı ve aşırı yorgunluk gibi eşlik eden semptomların görülme sıklığı daha yüksektir. Sağlık personelinin bu “atipik” sunumlara karşı uyanık olması ve kadın hastalarda tanısal gecikmeleri önlemek adına cinsiyet yanlılığından (bias) kaçınması kritik bir öneridir.
Ayrıca, özellikle genç ve orta yaşlı kadınlarda Spontan Koroner Arter Diseksiyonu (SCAD) önemli bir AKS nedeni olarak kabul edilmelidir. SCAD yönetimi, aterosklerotik AKS’den farklılık gösterir ve genellikle cerrahi veya PCI yerine konservatif izlemi önceliklendirir. Obstrüktif koroner arter hastalığı saptanmayan ancak troponin yüksekliği ve iskemi kanıtı olan hastalar için “MINOCA” (Obstrüktif Olmayan Koroner Arterli MI) tanısı ve yönetimi de kılavuzun kapsamına dahil edilmiştir.
Hastane İçi Takip ve Taburculuk Sonrası Sekonder Korunma
Acil servis ve erken hastane yönetimi, sadece akut olayı çözmekle kalmamalı, aynı zamanda uzun vadeli korunma stratejilerini de başlatmalıdır. 2025 kılavuzu, tüm AKS hastalarında yüksek yoğunluklu statin tedavisine (Atorvastatin 80 mg veya Rosuvastatin 40 mg) mümkün olan en kısa sürede başlanmasını önerir.
Lipid yönetiminde yeni hedefler oldukça agresiftir: LDL-C seviyesi <70 mg/dL olmalıdır. Eğer hasta maksimum statin dozunda olmasına rağmen LDL-C ≥ 70 mg/dL ise, ezetimib veya PCSK9 inhibitörleri (evolokumab, alirokumab) gibi non-statin ajanların tedaviye eklenmesi Sınıf 1 öneridir. Ayrıca, beta-bloker ve RAAS inhibitörü (ACEi/ARB) tedavisi, özellikle sol ventrikül ejeksiyon fraksiyonu (LVEF) %40’ın altında olan veya diyabeti/böbrek yetmezliği olan hastalarda ilk 24 saat içinde başlatılmalıdır.
Sekonder Korunma ve Taburculuk Öncesi Gereklilikler
Sonuç ve Acil Tıp Pratiği İçin Kritik Çıkarımlar
2025 ACC/AHA/ACEP/NAEMSP/SCAI kılavuzu, AKS yönetimini daha entegre, daha hızlı ve daha kanıta dayalı bir zemine taşımıştır. Acil tıp uzmanları için bu kılavuzun özeti şu temel prensiplere dayanmaktadır:
- Tanısal Çeviklik: STEMI ve NSTEMI ayrımının ötesinde, her türlü koroner oklüzyonu (ACOMI) yakalamaya yönelik EKG uyanıklığı ve seri takibi şarttır.
- Yüksek Duyarlılıklı Troponinlerin Efektif Kullanımı: 0/1 ve 0/2 saatlik algoritmalar, acil servis triyajında güvenli taburculuk ve hızlı müdahale için anahtar araçlardır.
- Farmakolojik Modernizasyon: İnvaziv girişim planlanan hastalarda tikagrelor veya prasugrel’in öncelikli kullanımı ve agresif lipid düşürücü tedavinin erkenden başlatılması standart hale gelmiştir.
- İnvaziv Girişimlerde Radyal Tercihi: Hastanın güvenliği ve sağkalımı için radyal erişim, femoral erişime tercih edilmelidir.
- Kardiyojenik Şokta Agresif ama Odaklanmış Yaklaşım: Acil revaskülarizasyon temel direk olmaya devam ederken, şok ekibi kararıyla seçilmiş vakalarda ileri mekanik destek düşünülmelidir.
Bu yeni kılavuz, hastane öncesi bakımdan taburculuk anına kadar olan süreci bir bütün olarak ele alarak, miyokardiyal hasarı minimize etmeyi ve hasta sonuçlarını iyileştirmeyi hedefleyen kapsamlı bir uygulama rehberidir.
Kaynaklar
- https://www.ahajournals.org/doi/pdf/10.1161/CIR.0000000000001309?s=08