Bu İçerik Sadece Aboneler İçindir
Beklenen Akut Koroner Sendrom kılavuzunu ESC Eylül ayı başlamadan yetiştirdi. Kılavuzun tamamına buradan ulaşabilirsiniz. Kılavuzun Türkçeleştirilmiş halini bölüm bölüm aşağıdaki linklerden erişebilirsiniz. Bu yazıda son kılavuzdan bu yana neler değişti ona bir göz atalım.

Bölümler
- Kılavuzun Öneri Sınıfları ve Tanımlamaları – Kanıt Düzeyleri
- Giriş ve Tanımlar
- Triaj ve Tanı
- AKS Şüphesinde İlk Yaklaşım
- AKS Hastalarında Akut Faz Yönetimi
- AKS Hastalarında Antitrombotik Tedavi
Kılavuzun Öneri Sınıfları ve Tanımlamaları
BÖLÜM 1
Kanıt Düzeyleri
Yeni Öneriler
Önerilerdeki Değişiklikler
BÖLÜM 2
Giriş
Tanımlar
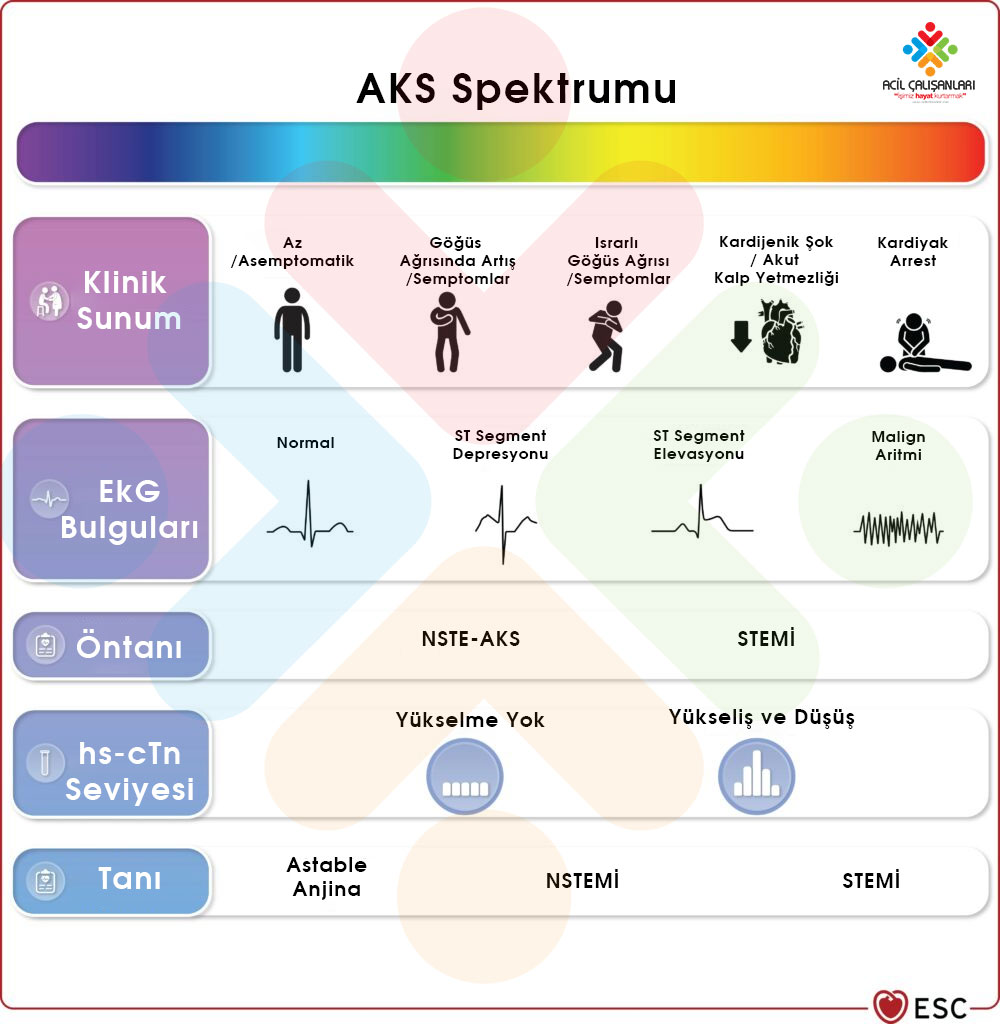
Akut Koroner Sendromlar; 12 derivasyonlu EKG’de ya da kardiyak troponin seviyesinde değişiklik olsun ya da olmasın, klinik semptom veya bulguların yakın zamanda değişiklik gösterdiği bir dizi durumu kapsar. AKS şüphesi olan hastalar nihai tanı olarak Akut Miyokard Enfarktüsü (AMI) ya da Unstabil Anjina (UA) tanısını alırlar.
- AMI: Troponin salınımı ile ilgili bir tanıdır.
- UA: Akut miyosit hasarı ya da nekrozu yokken istirahatte ya da düşük eforla ortaya çıkan miyokard iskemisidir. İstirahatte olan uzun süreli (>20 dakika) klinik olarak spesifik anjina mevcuttur.
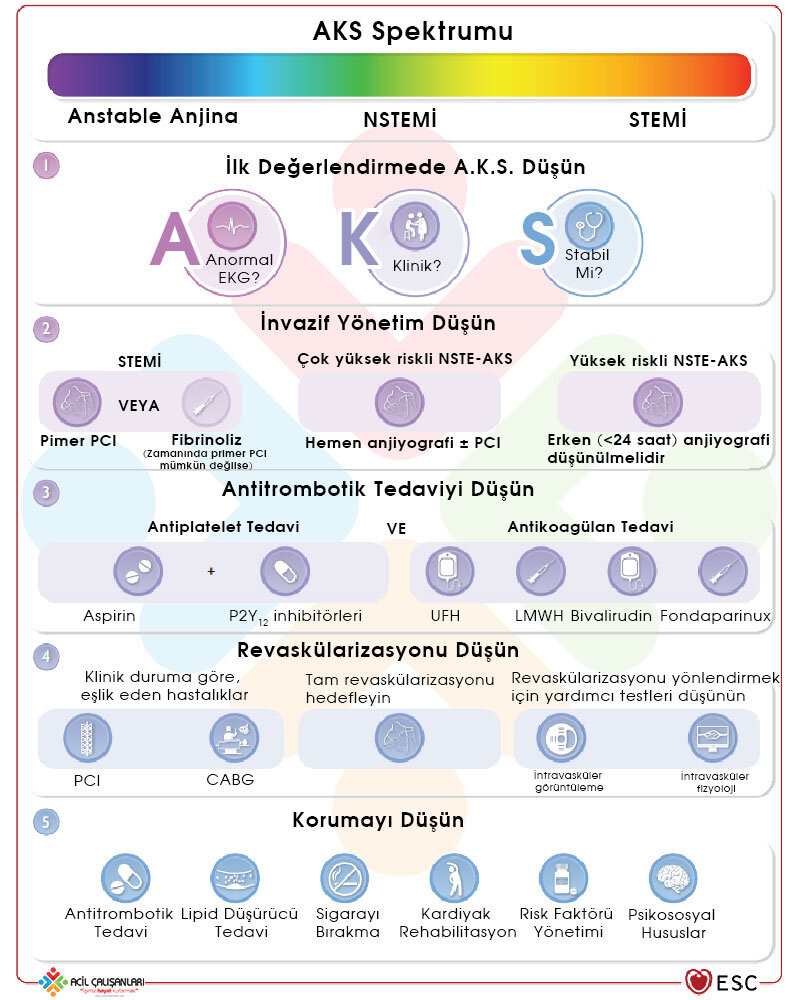
AKS Spektrumu
Şekil 1: Akut koroner sendromlu hastalarda klinik tablolar, elektrokardiyografik bulgular ve yüksek duyarlıklı kardiyak troponin düzeyleri spektrumu. (AKS: Akut koroner sendrom, EKG: Elektrokardiyogram, hs-cTn: Yüksek hassasiyetli kardiyak troponin, NSTE-AKS: ST yükselmesiz AKS, NSTEMI: ST yükselmesiz MI, STEMI: ST yükselmeli MI)
AKS başvuru anında çeşitli klinik durumlar ile karşımıza gelebilir. AKS şüphesiyle başvuran hastalar ilk olarak EKG çekilerek sınıflandırılırlar. Ardından kardiyak troponin seviyelerinde yükselme varlığına göre yeniden değerlendirilirler.
Tanımlar ve Stratejiler
Akut Koroner Sendrom Sınıflandırması
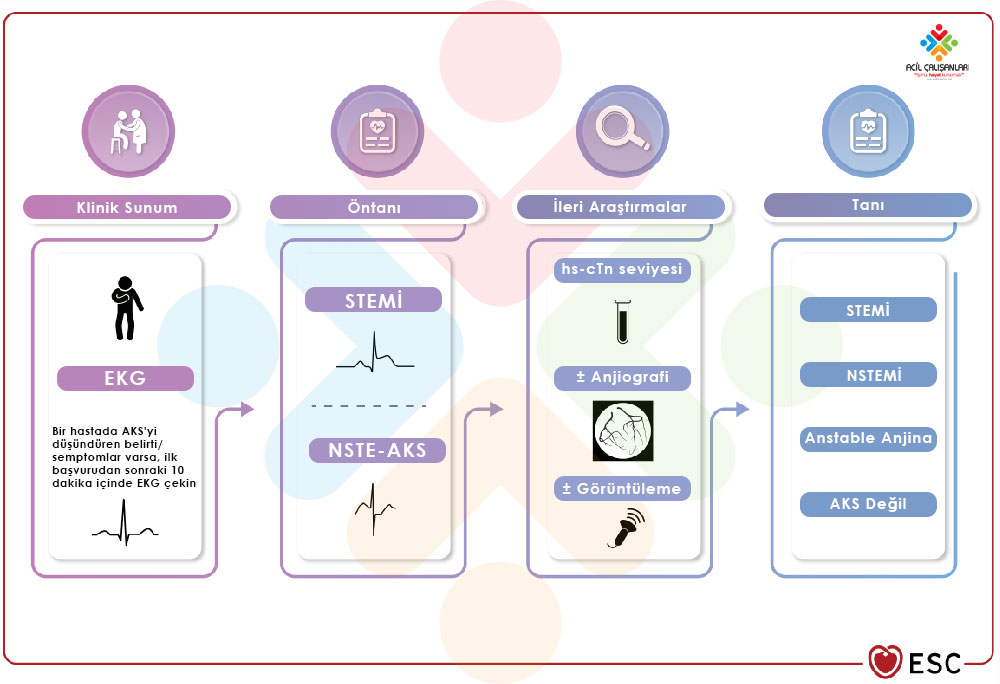
Şekil 2: Akut koroner sendrom şüphesi ile başvuran hastaların sınıflandırılma algoritması.
Epidemiyoloji
AKS dünya çapında mortalite ve morbiditenin en yaygın nedenidir. Düşük ve orta gelirli ülkeler bu yükün önemli bir kısmını çekmektedir. İskemik kalp hastalıkları KVH’a bağlı ölümlerin en sık nedenidir; kadınlarda %38, erkeklerde ise %44’ünü oluşturur.
BÖLÜM 3
Triaj ve Tanı
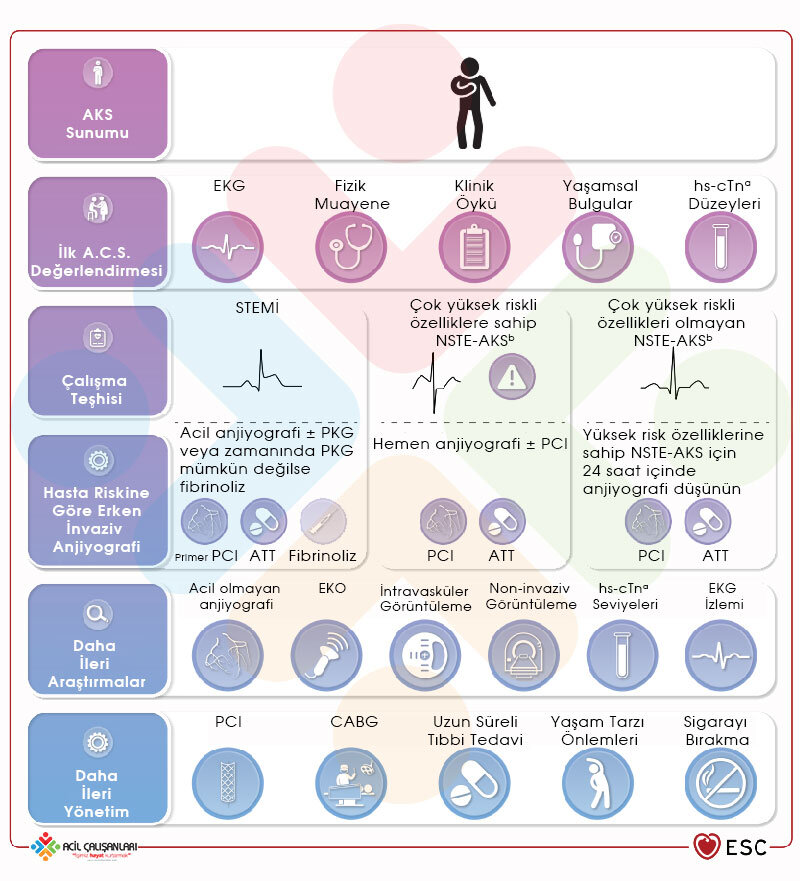
3.1. Klinik ve Fizik Muayene
AKS hastaları klinik olarak göğüs ağrısını ağrı, basınç, ağırlık ya da yanma olarak tanımlayabilirler. Bu şekilde tanımlanmış göğüs ağrısının varlığında AKS için tanısal algoritmalar eşliğinde testlerin başlatılması ve sürdürülmesi gerekir.
Göğüs ağrısı için tipik ya da atipik tanımı kullanılmamalıdır. Onun yerine kardiyak, muhtemelen kardiyak ya da muhtemelen kardiyak olmayan göğüs ağrısı terimi kullanılmalıdır. Göğüs ağrısına eşdeğer semptomlar arasında dispne, epigastrik ağrı, sol veya sağ kola veya boyna/çeneye yayılan ağrı gösterilebilir.

AKS şüphesi varlığında ilk tıbbi temasta (FMC) EKG değerlendirilmesi önerilir. Fizik muayene; periferik nabızların değerlendirilmesi, oskültasyon (kalp ve akciğer), kalp yetmezliği ve dolaşım bozukluğu bulgularının incelenmesini içermelidir.
3.2. Teşhis Araçları / Elektrokardiyogram
12 derivasyonlu EKG birinci basamak tanı aracıdır ve 10 dakika içinde yorumlanmalıdır.
- STEMI: ST segment yükselmesi (veya eşdeğeri) olan hastalar.
- NSTE-AKS: ST yükselmesi olmayan, ancak troponin yüksekliği olan (NSTEMI) veya troponin yüksekliği olmaksızın sadece iskemik semptomları olan (UA) hastalar.
3.2.1. Kalıcı ST Yükselmesi (STEMI Şüphesi)
ST segment yükselmesi (J noktası) şu durumlarda oklüzyon göstergesi sayılmalıdır:
- En az iki ardışık derivasyonda:
- V2-V3 için: <40 yaş erkeklerde ≥2,5 mm, ≥40 yaş erkeklerde ≥2 mm, kadınlarda ≥1,5 mm.
- Diğer derivasyonlarda: ≥1 mm.
- Ek derivasyonlar: İnferior MI’da V3R-V4R ve posterior şüphede V7-V9 önerilir.


3.3. Teşhis Araçları / Biyobelirteçler
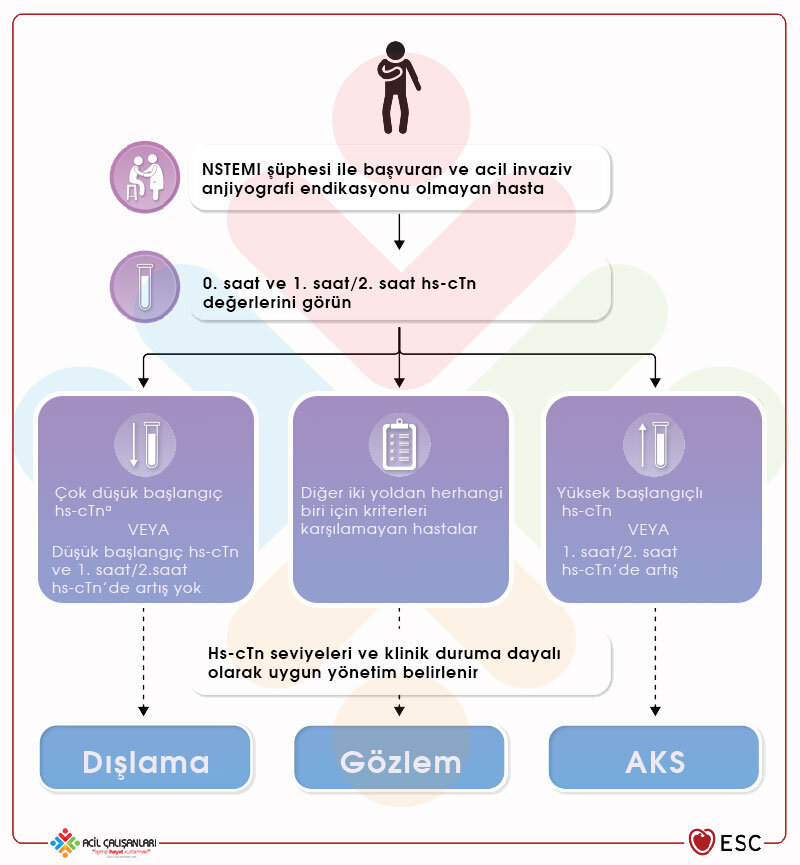
AKS şüphesi olan tüm hastalarda yüksek hassasiyetli kardiyak troponin (hs-cTn) ölçümü önerilir. MI hastalarında hs-cTn genellikle 1 saat içinde hızla yükselir. ‘Normal/Anormal’ yerine ‘Yükselmiş/Yükselmemiş’ terimleri tercih edilmelidir.
3.4. Teşhis Araçları / Non-invaziv Görüntüleme
- Ekokardiyografi (TTE): Tanısal belirsizlikte, kardiyojenik şokta veya mekanik komplikasyon şüphesinde acil olarak yapılmalıdır. Kateter laboratuvarına transferi geciktirmemelidir.
- Bilgisayarlı Tomografi (BT): Aort diseksiyonu veya Pulmoner Emboli şüphesinde tercih edilir. Rutin erken CCTA önerilmez (Sınıf III).
- Kardiyak MR: Miyokardit veya Takotsubo ayırıcı tanısında değerlidir.
Göğüs Ağrısı Ayırıcı Tanısı
BÖLÜM 4
4. AKS Şüphesiyle Başvuran Hastalar İçin İlk Önlemler ve İlk Tedavi
4.1. Hastane Öncesi Bakım
Akut göğüs ağrısı yaşayan bireyler, hastane öncesi alanda ilk tıbbi müdahale ekipleri için ayrıcalıklı bir popülasyonu oluştururlar. Bu hastalar için acil sağlık hizmetleri kapsamında oluşturulan yerel algoritmalar ile risk değerlendirmesi ve hastaların triajı yapılmalıdır.
AKS şüphelenilen hastalarda ilk müdahale sırasında 12 derivasyonlu EKG çekilmeli ve analiz edilmelidir. AKS hastalarının bakımını veren tüm tıbbi ve paramedikal personelin defibrilasyon ekipmanına erişiminin olması ve temel kardiyak yaşam desteği konusunda eğitimli olması önerilir. Hastalar ilk çekilen 12 derivasyonlu EKG’lerine göre kategorize edilirler. Hastaların ilk EKG değerlendirmesine göre hastane seçimi, hastane öncesi tedavi planlaması ve zamanlaması belirlenir.
STEMI tanısı alan hastalar için hayatı tehdit eden komplikasyon riski fazladır. Hastaların acil reperfüzyon stratejisi açısından 7/24 PKG yapabilen merkezlere sevk edilmesi endikedir. İlk EKG’sinde STEMI tanısı almayan hastalar için de iskemik semptomların varlığı, hastaların uygun hastanelerde değerlendirilmesini gerektirir.
- İlk çekilen EKG’sinde ST segment yükselmesi olan ya da eşdeğer EKG’si olan hastalar için STEMI algoritması önerilir.
STEMI Başvuru Şekli ve Zamanlama
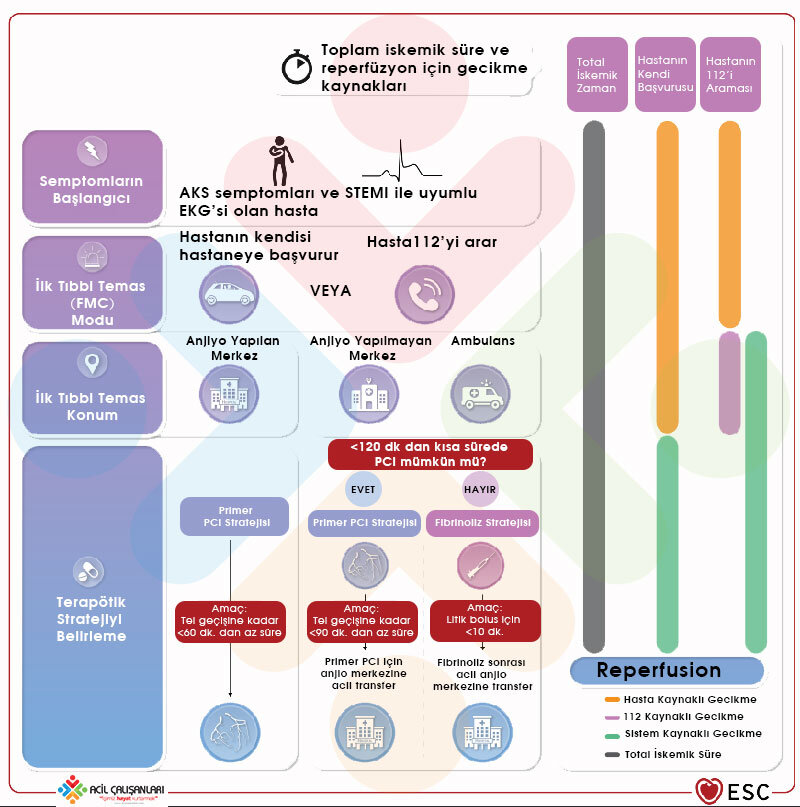
Şekil 7: STEMI ile başvuran hastalarda başvuru şekilleri ve invazif tedavi ile miyokardiyal revaskülarizasyona giden yollar. AKS: Akut Koroner Sendrom; EKG: Elektrokardiyogram; EMS: Acil tıbbi hizmetler; FMC: İlk tıbbi temas; PCI: Perkütan koroner girişim; PPCI: Primer perkütan koroner girişim; STEMI: ST-segment yükselmeli miyokard enfarktüsü.
- İlk çekilen EKG’sinde ST segment yükselmesi olmayan ya da ST segment yükselmesine eşdeğer EKG’si olmayan hastalar için NSTE-AKS şüphesi algoritması önerilir.
NSTE-AKS İnvazif Strateji
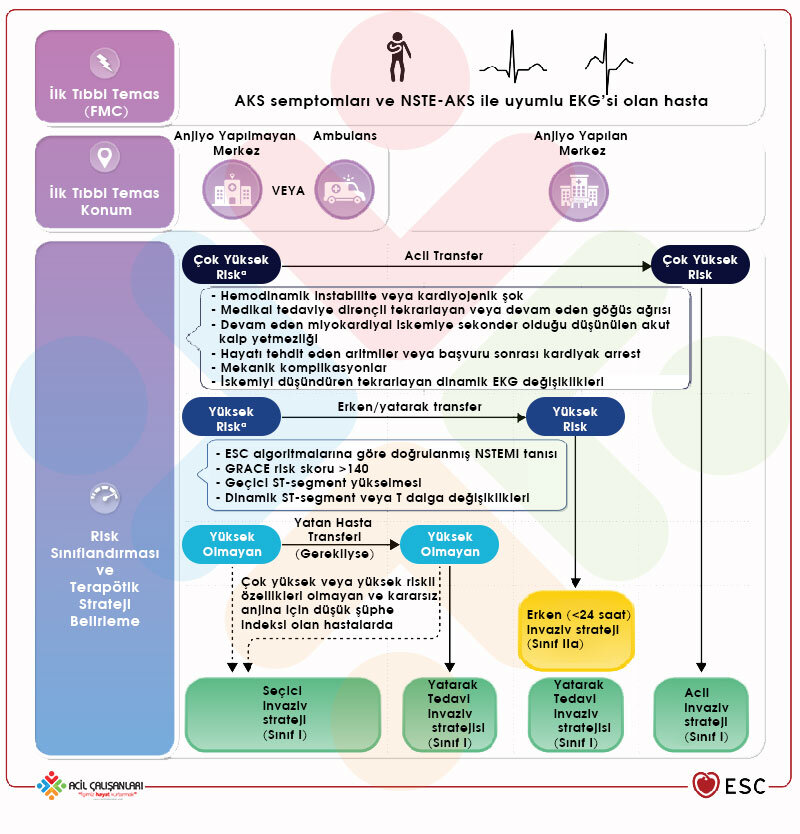
Şekil 8: NSTE-AKS ile başvuran hastalarda invazif strateji ve reperfüzyon tedavisi seçimi. AKS: Akut koroner sendrom; EKG: Elektrokardiyogram; FMC: İlk tıbbi temas; GRACE: Global Registry of Acute Coronary Events; hs-cTn: Yüksek hassasiyetli kardiyak troponin; NSTE-AKS: ST yükselmesiz akut koroner sendrom; NSTEMI: ST yükselmesiz miyokard enfarktüsü; PCI: Perkütan koroner girişim; UA: Kararsız angina.
a Risk Kriterleri: ‘Çok yüksek riskli’ NSTE-AKS kriterlerinden herhangi birini karşılayan hastalara derhal invazif strateji uygulanmalıdır. Bu kriterler şunlardır:
- Hemodinamik instabilite veya kardiyojenik şok
- Medikal tedaviye rağmen tekrarlayan veya dirençli göğüs ağrısı
- Hayatı tehdit eden aritmiler
- MI’nın mekanik komplikasyonları
- AKS ile ilişkili kalp yetmezliği
- Özellikle aralıklı ST-segment yükselmesi ile birlikte tekrarlayan dinamik ST-segment veya T-dalgası değişiklikleri
Yüksek risk kriterleri (24 saat içinde erken invaziv anjiyografi düşünülmelidir):
- hs-cTn tabanlı ESC algoritmasına göre doğrulanmış NSTEMI
- GRACE skoru >140 olan NSTE-AKS
- Dinamik ST-segmenti veya T dalgası değişiklikleri veya geçici ST-segmenti yükselmesi
4.1.1. Tedavi Zamanlaması
STEMI hastaları için tedavi süreci algoritmasına uyulması önemlidir. Tedavi planlamasının ve hastaya verilen bakımın sistematik olarak kalite kontrolünün ve performansın iyileştirilmesine yönelik düzenlemelerin yapılması gerekir. Toplumun iskemik semptomlar konusunda bilinçlendirilmesi, hastaların hastane öncesi sisteme başvurmalarını teşvik etmek açısından kritiktir.
4.1.2. Sağlık Sistemleri ve Sistem Gecikmeleri
STEMI tanılı hastanın sağlık sistemi ile temasa geçmesinin ardından reperfüzyona kadar geçen sürenin iyi organize edilmesi gerekir. Sistem gecikmeleri mortalite ile doğrudan ilişkilidir. STEMI tanısı alan hastalar, acil servise uğramadan doğrudan kateterizasyon laboratuvarına gitmelidir. PKG yapmayan bir merkezde “kapı girişi-kapı çıkışı” süresinin 30 dakikanın altında olması tavsiye edilir.
4.1.3. Hastane Öncesi Sağlık Sistemi
Ambulans sistemi; erken tanı, triaj ve tedavi planlamasında kritik role sahiptir. EKG, defibrilatör, telemetri cihazları ve ileri yaşam desteği konusunda eğitimli personel ile donatılmalıdır. Ambulans personeli iskemik semptomları tanıma, oksijen desteği, IV erişim, ağrı yönetimi, fibrinoliz ve temel yaşam desteği konularında yetkin olmalıdır.
4.1.4. Pratisyen Hekimler
Birinci basamak hekimleri, AKS düşündüren göğüs ağrısını erken tanımada ve acil sağlık hizmetlerini aktive etmede anahtar rol oynarlar. Zaman kaybının önlenmesi için hastaların iskemik semptomlar konusunda eğitilmesi bu basamakta başlar.
4.1.5. STEMI İçin Organizasyonun Sağlanması
Bölgesel reperfüzyon stratejileri “merkez ve konuş” (hub-and-spoke) modeliyle entegre çalışmalıdır. PCI merkezleri 7/24 hizmet sunmalıdır. EMS, uygun olmayan hastaneleri atlayarak hastaları doğrudan PCI merkezlerine nakletmelidir. Transfer süresinin uzun olduğu coğrafyalarda hızlı fibrinoliz protokolleri uygulanmalıdır.
4.2. Acil Bakım
4.2.1. İlk Teşhis ve İzlem
AKS yönetimi ilk temasla başlar. Hastalar hayatı tehdit eden aritmiler açısından EKG monitörizasyonu ile yakın takip edilmelidir.
4.2.1. Akut Farmakoterapi
4.2.1.1. Oksijen
Hipoksemili AKS hastalarında (SpO2 < %90) oksijen tedavisi önerilir. Hipoksik olmayan hastalarda rutin oksijen kullanımı önerilmez.
4.2.1.2. Nitratlar
Dilaltı nitrat semptomatik rahatlama sağlayabilir ancak tanısal bir araç değildir. Nitrat sonrası ST elevasyonunun düzelmesi koroner spazmı düşündürür. Hipotansiyon, bradikardi, taşikardi, sağ ventrikül MI, aort stenozu veya son 48 saatte PDE-5 inhibitörü kullanımı varsa kontrendikedir.
4.2.1.3. Analjezik Tedavi
Şiddetli ağrı için IV opioidler (Morfin 5-10 mg) düşünülebilir. Ancak morfinin oral ilaç emilimini azaltabileceği ve bulantı/kusmayı artırabileceği unutulmamalıdır.
4.2.1.4. İntravenöz Betabloker
Akut kalp yetmezliği olmayan, sistolik KB > 120 mmHg olan ve kontrendikasyonu bulunmayan primer PCI uygulanan STEMI hastalarında başvuru anında IV betabloker (tercihen metoprolol) düşünülebilir.
Öneriler
BÖLÜM 5
5. AKS Hastalarında Akut Faz Yönetimi
5.1. İnvaziv Strateji ve Reperfüzyon Tedavisinin Seçimi
Hastaların ilk değerlendirilmesinde EKG’si ve klinik durumuna göre hastalar şu şekilde sınıflandırılır:
- STEMI tanısı konulan hastalar: Bu hastalar için acil reperfüzyon stratejisi planı uygulanmalıdır.

- NSTE-AKS tanısı geçerli olan hastalar: Bu hastalar için risk sınıflandırması yapılmalı ve invaziv girişim stratejisi belirlenmelidir. Çok yüksek riskli hastalar için acil invaziv strateji, yüksek riskli hastalar için erken invaziv (<24 saat) strateji, diğer hastalar için ise yatırılarak invaziv strateji uygulanır.

5.2. AKS İçin İnvaziv Strateji Tedavisi
İnvaziv yönetim stratejileri zamana duyarlıdır:
- Acil İnvaziv Strateji: STEMI veya çok yüksek riskli NSTE-AKS için en kısa sürede anjiyo laboratuvarına alınmayı ifade eder.
- Erken İnvaziv Strateji: Yüksek riskli NSTE-AKS için ilk 24 saatte anjiyo laboratuvarına alınmayı ifade eder.
5.2.1. STEMI Birincil PCI (PPCI) Stratejisi
STEMI tanısı konulan hastalarda 120 dakika içinde PPCI tercih edilen reperfüzyon stratejisidir. Bu yöntem mortaliteyi, reenfarktüsleri ve inmeyi azaltmada fibrinolitik tedaviden daha üstündür.
Fibrinolitik tedavinin zorunlu olduğu durumlarda, uygulama sonrası ST segment çökmesi yetersiz kalırsa veya hemodinamik/elektriksel dengesizlik gelişirse kurtarıcı PKG endikedir. Başarılı fibrinolitik tedavi sonrası erken invaziv girişim uygulanmalıdır.
PKG imkanı olmayan merkezlerde, 120 dakika içinde PPCI uygulanabilecek merkeze sevk yapılamıyorsa fibrinoliz başlanmalı ve hasta transfer edilmelidir.
Acil Koroner Arter Bypass Greftleme (KABG): PKG için uygun olmayan anatomiye eşlik eden geniş miyokard etkilenimi veya MI ile ilişkili mekanik komplikasyon varlığında önerilmektedir.
5.2.1.1. STEMI Geç Başvuranlarda İnvaziv Strateji
Semptom başlangıcından itibaren ilk 12 saat içinde başvurularda rutin acil anjiyografi ve PCI faydası aşikardır. 12 saatten sonra faydalar daha az belirgindir; bu hastaların yönetimi bazen kronik koroner sendromlar gibi planlanabilir.
5.2.2. NSTE-AKS İçin Acil İnvaziv Strateji
Çok yüksek riskli durumlar:
- Hemodinamik instabilite veya kardiyojenik şok
- Tıbbi tedaviye dirençli, devam eden veya tekrarlayan göğüs ağrısı
- İskemiye sekonder akut kalp yetmezliği
- Yaşamı tehdit eden aritmiler veya kalp durması
- Mekanik komplikasyonlar
- Dinamik EKG değişiklikleri
5.2.3. Rutin ve Seçici İnvaziv Strateji
NSTEMI veya unstabil anjina (UA) tanısı doğrulanmış hastalarda önerilir.
5.2.3.1. NSTE-AKS’da Erken ve Seçilmiş İnvaziv Strateji
Yüksek riskli durumlar (24 saat içinde ICA):
- hs-cTn ile doğrulanmış NSTEMI
- Dinamik ST segment ve T dalgası değişiklikleri
- Geçici ST segment yükselmesi
- GRACE risk puanı >140
Yüksek risk özellikleri taşımayan hastalarda ise iskemi testi veya CCTA sonrası seçici invaziv yaklaşım önerilir.
5.2.4. NSTE-AKS Hastaları İçin İnvaziv Stratejilerin Özeti
- Çok Yüksek Risk: Derhal (acil) anjiyografi ve PKG.
- Yüksek Risk: Yatarak invaziv strateji; erken dönemde (24 saat içinde) düşünülmelidir.
- Düşük Risk (Risk kriterlerini karşılamayan):
- UA şüphesi yüksekse: Yatarak invaziv strateji.
- UA şüphesi düşükse: Seçici invaziv yaklaşım.
5.3. STEMI Hastalarında Fibrinoliz ve Farmako-İnvaziv Strateji
5.3.1. Fibrinolizin Faydası ve Endikasyonları
PPCI’ın zamanında yapılamadığı ilk 12 saat içindeki STEMI vakalarında ana stratejidir. Başarı kriteri iskemik semptomlarda düzelme ve ST elevasyonunda >%50 azalmadır.
5.3.3.1. Hastane Öncesi Fibrinoliz
Tanı konulduktan sonraki ilk 10 dakika içinde fibrinolitik (Tenekteplaz, Alteplaz veya Reteplaz) başlanması hedeflenmelidir.
5.3.3.1. Fibrinoliz Sonrası Anjiyografi ve PKG (Farmako-İnvaziv Strateji)
Fibrinoliz sonrası hasta derhal PCI merkezine nakledilmelidir. Başarısızlıkta kurtarıcı PKG, başarıda ise 2-24 saat içinde erken invaziv girişim önerilir.
Fibrinolitik Ajanlar ve Dozlar
Fibrinolitik Tedavi Kontrendikasyonları
5.4. Reperfüzyon Yapılamayan Hastalar
5.4.1. İnvaziv Koroner Anjiyografiye Aday Olmayanlar
İleri yaş, ciddi komorbiditeler veya kırılganlık ICA yapılmamasının nedenleri olabilir. Ancak sadece yaş veya cinsiyet ICA reddi için yeterli neden değildir.
5.4.2. Revaskülarizasyona Aday Olmayan AKS Hastaları
Anatomik veya klinik nedenlerle revaskülarizasyon yapılamayan hastalarda, güçlü antiplatelet ve anti-anginal tedavilerle agresif ikincil koruma uygulanmalıdır.
Öneriler Özeti
BÖLÜM 6
6. Antitrombotik Tedavi
Antitrombotik tedavi AKS hastalarının tedavisinin önemli bir bileşenidir. Tedavinin seçimi ve kombinasyonunun belirlenmesi çeşitli faktörlere göre değişkenlik gösterir. Tedavi kararı yarar ve kanama riski karşılaştırılarak verilmelidir. Önerilen antitrombotik ilaçlar Tablo 6’da verilmiştir.
Akut Koroner Sendrom Hastalarında Antiplatelet ve Antikoagülan İlaçların Doz Rejimi
Akut Koroner Sendromda Antitrombotik Tedaviler
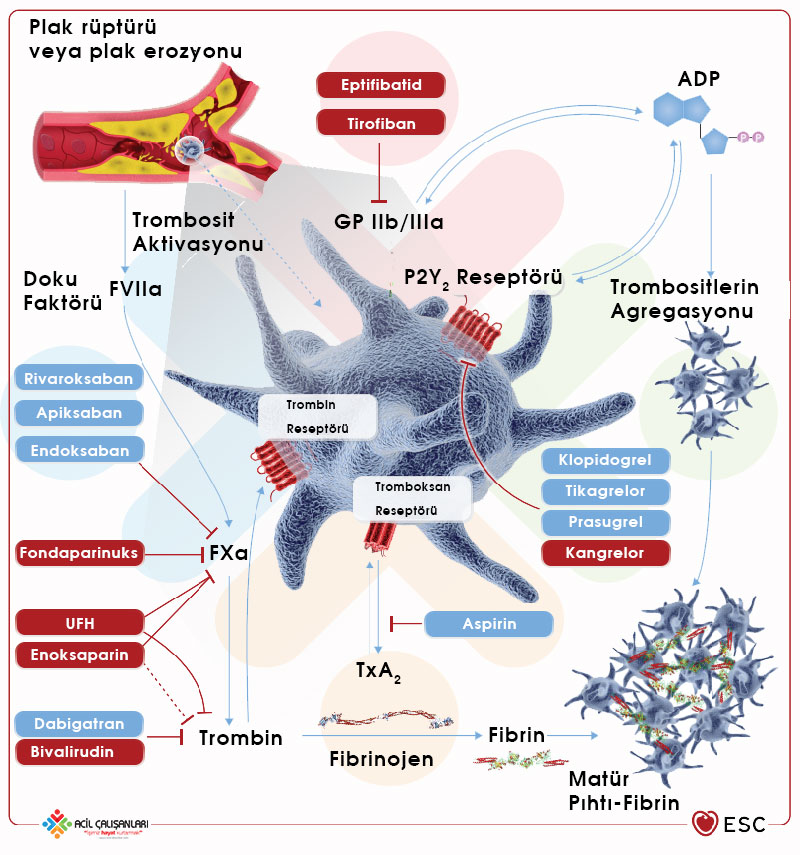
6.1. Akut Fazda Antiplatelet Tedavi
6.1.1. Oral antiplatelet tedavi
Antiplatelet rejiminin seçiminde hastanın kanama riski dikkate alınmalıdır. Yüksek kanama riski için Yüksek Kanama Riski Akademik Araştırma Konsorsiyumu (ARC-HBR) risk faktörlerini belirlemiştir.
Aspirin tedavisine en kısa sürede yükleme dozu ile başlanılmalıdır; ardından 75-100 mg/gün idame dozu desteklenmelidir.
PLATO ve TRITON-TIMI çalışmaları ikili antitrombosit tedavi uygulamasında aspirin ve güçlü P2Y12 reseptör inhibitörlerinin (Prasugrel ya da Tikagrelor) birlikte kullanımını önermektedir. Klopidogrel, Prasugrel ya da Tikagrelor’ün kontrendike olduğu ya da kullanılamadığı durumlarda tercih edilmelidir (ARC-HBR skoru >1 major ya da >2 minör, >70 yaş üstü gibi).
Perkutan koroner girişim planlanan hastalarda Tikagrelor yerine Prasugrel düşünülmelidir.
6.1.2. Oral antiplatelet tedavinin yükleme dozunun zamanlaması
Hem aspirin hem de P2Y12 inhibitörleri oral yükleme dozunun ardından hızla trombosit inhibisyonunu sağlar. Ön tedavi koroner anatomi bilinmeden önce verilen antiplatelet tedaviyi ifade eder. P2Y12 reseptör inhibitörlerinin AKS hastalarında ön tedavi olarak kullanımı faydalı görülse de rutin kullanımına yönelik destekleyen çalışmalar yetersizdir. Yüksek kanama riski olan hastalarda ön tedavi kullanımına dikkat edilmesi önemlidir.
6.1.2.1. STEMI şüphesi olan hastalarda ön tedavi
STEMI hastalarında Tikagrelor ile yapılan ATLANTIC çalışmasında yükleme zamanının değişmesinin; ST elevasyonunun düzelmesinde ya da TIMI sonlanımında ön yüklemenin başarısız olduğu fakat kanama olayları arasında fark olmadığı görülmüştür. STEMI hastalarında Prasugrel ön tedavisi doğrudan araştırılmamıştır.
6.1.2.2. STEMI şüphesi olmayan hastalarda ön tedavi
NSTE-AKS hastalarında ön tedavi olarak Prasugrel ve Tikagrelor ile yapılan çalışmalarda, Prasugrelin kanama riskini arttırdığı gözlenmiştir. 72 saat içinde anjiyo planlanılan hastalarda P2Y12 uygulamalarının zamanlaması konusunda hiçbir fark olmadığı gösterilmiştir.
6.1.2.3. Ön tedavi stratejisinin özeti
- STEMI tanısı olan ve PPCI uygulanacak olan hastalarda P2Y12 reseptörü inhibitörü ön tedavisi düşünülebilir.
- NSTE-AKS tanısı alan ve erken invaziv strateji düşünülen (<24 saat) hastalarda koroner anatomiyi bilmeden P2Y12 reseptör inhibitörü ile ön tedavi rutin olarak önerilmemektedir.
- NSTE-AKS tanısı olan hastalarda erken invaziv girişim düşünülmeyen hastalarda (>24 saat) P2Y12 reseptör inhibitörü ile ön tedavi düşünülebilir.
- P2Y12 reseptör inhibitörü ile ön tedavisi olmayan PCI uygulanacak tüm hastalarda PCI sırasında yükleme dozu önerilir.
6.1.2. İntravenöz antiplatelet ilaçlar
İntravenöz uygulanan antiplatelet ilaçlar P2Y12 reseptör inhibitörlerinden Kangrelor ve GPIIb/IIIa inhibitörlerinden Eptifibatid ve Tirofiban’dan oluşur. Koroner anjiyografi planlanan hastalarda rutin GPIIb/IIIa inhibitörlerinin kullanımının ek fayda sağladığına yönelik güçlü kanıtlar yoktur. Fakat PKG sırasında revaskülerizasyon sorunları ya da yeni bir trombotik komplikasyon olduğuna dair kanıt varsa kurtarma amacıyla kullanım düşünülebilir. Yüksek riskli PCI hastalarında P2Y12 reseptör inhibitörleri kullanılmamışsa kullanılabilir.
Cangrelor, doğrudan geri dönüşümlü, kısa etkili bir P2Y12 reseptör inhibitörüdür. Koroner sendromlarda Klopidogrel ile karşılaştırılan çalışmalarında major iskemik sonlanımlarında faydası görülse de minör kanama komplikasyonlarında artış ile bu durumun dengelendiği gösterilmiştir. Daha önce P2Y12 reseptör inhibitörü kullanılmamış hastalarda işlem sırasında ve işlem sonrası stent trombozunu önlemedeki kanıtlanmış etkinliği nedeniyle, oral tedavinin mümkün olamayacağı AKS hastalarında cangrelor vaka bazında düşünülebilir.
6.2. Akut Fazda Antikoagülan Tedavi
Antikoagülan tedavi AKS hastalarında tedavinin başlangıcında önemli bir basamaktır. Tüm AKS hastalarında tanı anında parenteral antikoagülasyon önerilmektedir. Antikoagülan ilaçlar ve dozlarına yönelik genel bakış Tablo 6’da verilmiştir. AKS hastalarında antikoagülan ilaçlar arasında geçişlerden kaçınılmalıdır (özellikle UFH ve DMAH geçişi) fakat NSTE-AKS hastalarında fondaparinuks kullanımında PKG öncesinde UFH geçişi gerekli olabilir. Trombüs oluşumu ile birlikte sol ventrikül anevrizmasının varlığında ve AF gibi spesifik durumlar dışında PKG sonrasında antikoagülan tedavi kesilmelidir. STEMI hastalarında PCI sonrası bivalirudin infüzyonu tam doz önerilir.
6.2.1. Primer perkütan koroner girişim (PPCI) yapılan STEMI hastalarında antikoagülasyon
PPCI uygulanan STEMI hastalarda standart olarak UFH kullanılmalıdır. Bu hastalarda invaziv işlem sırasında antikoagülan tedavi yapılmalıdır. Erken zamanda antikoagülan uygulamanın yararlarına ilişkin kanıtlar eksiktir.
PPCI uygulanan STEMI hastalarda UFH alternatifleri enoksaparin (DAH) ve bivalirudin (direkt trombin inhibitörü)dür. Enoksaparin UFH ile karşılaştırıldığında 30 günlük birincil sonlanımda azalma rapor edilmiştir. Bivalirudin infüzyonunun UFH ile karşılaştırıldığında stent trombozu riskini azalttığı rapor edilmiştir. Ayrıca heparine bağlı trombositopenisi olan hastalarda bivaluridin UFH’e alternatif ilaçtır. Fondaparinuks ile UFH karşılaştırıldığı çalışmalarda PPCI uygulanan hastalarda fondaparinuks önerilmemektedir.
6.2.2. Anjiyografi ve endike ise PCI uygulanan NSTE-AKS hastalarında antikoagülasyon
NSTE-AKS hastalarında parenteral antikoagülasyon önerilir. Acil ya da erken (<24 saat) içinde PCI yapılacak hastalara tanı anında parenteral antikoagülasyon önerilir. UFH önceden beri ilk tercih edilen antikoagülan ajandır. Enoksaparin ile UFH karşılaştırıldığı çalışmalarda aralarında fark görülmemiştir. Bu yüzden UFH’e alternatif olarak enoksaparin düşünülebilir.
NSTE-AKS hastalarında erken invaziv girişim düşünülmeyen durumlarda yalnızca farmakolojik tedavi uygulanabilir. Bu hastalarda fondaparinuks kullanımı önerilmektedir. Hastaların takibinde perkutan koroner girişim planlaması durumunda fondaparinuks UFH ile değiştirilmelidir. Fondaparinuks mevcut değilse enoksaparin düşünülmelidir.
6.3. Revaskülerizasyon Sonrası İdame Antitrombotik Tedavi
Perkütan girişim sonrasında antikoagülan tedavi sürdürülmesi gerekli olmasa da AKS sonrası antitrombosit tedavi sürdürülmesi zorunludur. PKG sonrası Dual-antiplatelet Tedavi (DAPT) 12 ay süreyle önerilir. DAPT rejimi aspirin ve P2Y12 reseptör inhibitörü (Prasugrel ya da Tikagrelor)’den oluşur.
6.3.1. DAPT süresinin kısaltılması
Farklı hasta grupları ile yapılan çalışmalarda DAPT kullanımının süresinde oluşturulan değişikliklerin kanama komplikasyonlarında azalma sağladığı görülmüştür. Kanama riski ve trombotik sonuçlar değerlendirilerek SAPT tedavi süresi belirlenmelidir.
6.3.2. Güçlü P2Y12 reseptör inhibitörinden Klopidogrele geçiş
AKS hastalarında P2Y12 reseptör inhibitörlerinin gücünün azaltılması (Prasugrel/Tikagrelor’dan Klopidogrel’e geçiş) kanama olayı riskini azaltmak için bir alternatif olabilir ancak AKS’den sonra ilk 30 gün önerilmez.
AKS Sonrasında İlk 12 Ayda Kanama Riskini Azaltmaya Yönelik Alternatif Antitrombosit Stratejilerinin Özeti

Şekil 10 Notları:
- a. NSTE-AKS hastalarında enoksaparin yerine fondaparinuks (artı PCI sırasında tek bir bolus UFH) önerilir.
- b. Koroner anatomisi bilinmeyen ve erken invaziv tedavinin planlandığı NSTE-AKS hastalarında rutin ön tedavi önerilmemektedir.
- c. Klopidogrel; prasugrel ve tikagrelor mevcut değilse veya yaşlı hastalarda (70-80 yaş üstü) düşünülebilir.
Öneriler: Antiplatelet ve Antikoagülan Tedavi
6.4. Uzun Dönem Tedavi
AKS olayından sonra minimum 12 ay boyunca aspirine ek olarak güçlü bir P2Y12 reseptör inhibitöründen oluşan DAPT önerilir. Acil cerrahi gerekecek hastalar, OAK gerektiren hastalar ve kanama riski yüksek olan hastalar istisnadır.
6.5. Antikoagülan Kullanması Gereken Hastalarda Antitrombosit Tedavi
PKG uygulanan hastaların %6-8’inde oral antikoagülan endikedir. VKA ile tedavi edilen hastalarda INR > 2,5 ise parenteral antikoagülana gerek yoktur. Kanama riskini azaltmak için VKA yerine NOAK kullanımı desteklenmektedir.
Perkütan Koroner Girişime Bağlı Kanama Riskini Azaltmak İçin Önerilen Stratejiler
6.6. Fibrinolizise Yardımcı Olarak Antitrombotik Tedavi
Aspirinin ilk dozu (162–325 mg) çiğnenmeli veya IV yolla verilmeli, ardından günlük düşük doz (75–100 mg) ile devam edilmelidir. Klopidogrel eklenmesi, fibrinoliz ile tedavi edilen hastalarda kardiyovasküler olay riskini ve mortaliteyi azaltır. Parenteral antikoagülasyon olarak enoksaparin, UFH ile karşılaştırıldığında net klinik fayda sağlamıştır.
Fibrinolitik Tedavi Önerileri
6.7. Reperfüzyon Uygulanmayan Hastalarda Antitrombotik Tedavi
Reperfüzyona girmeyen kesin AKS tanısı alan hastalara, yüksek kanama riski olmadığı sürece 12 ay boyunca DAPT (aspirin + P2Y12 inhibitörü) verilmelidir. Bu hasta grubunda tikagrelor ve aspirin kombinasyonunun, klopidogrel ve aspirine kıyasla daha faydalı olduğu gösterilmiştir.
Kaynaklar
- ESC 2023 Acute Coronary Syndromes Guidelines