Bu İçerik Sadece Aboneler İçindir
Akut koroner sendrom (AKS), kalp kasına giden koroner kan akımının ani ve kritik düzeyde azalması veya tamamen kesilmesi sonucu ortaya çıkan klinik tabloların genel adıdır. En sık neden, koroner arterlerdeki aterosklerotik plağın rüptürü/erozyonu sonrası gelişen trombüs ile damarın daralması ya da tıkanmasıdır. AKS, her zaman semptomlarla seyreder ve acil değerlendirme-müdahale gerektirir.
AKS, EKG bulguları ve kardiyak biyobelirteçlere (özellikle troponin) göre üç ana grupta ele alınır:
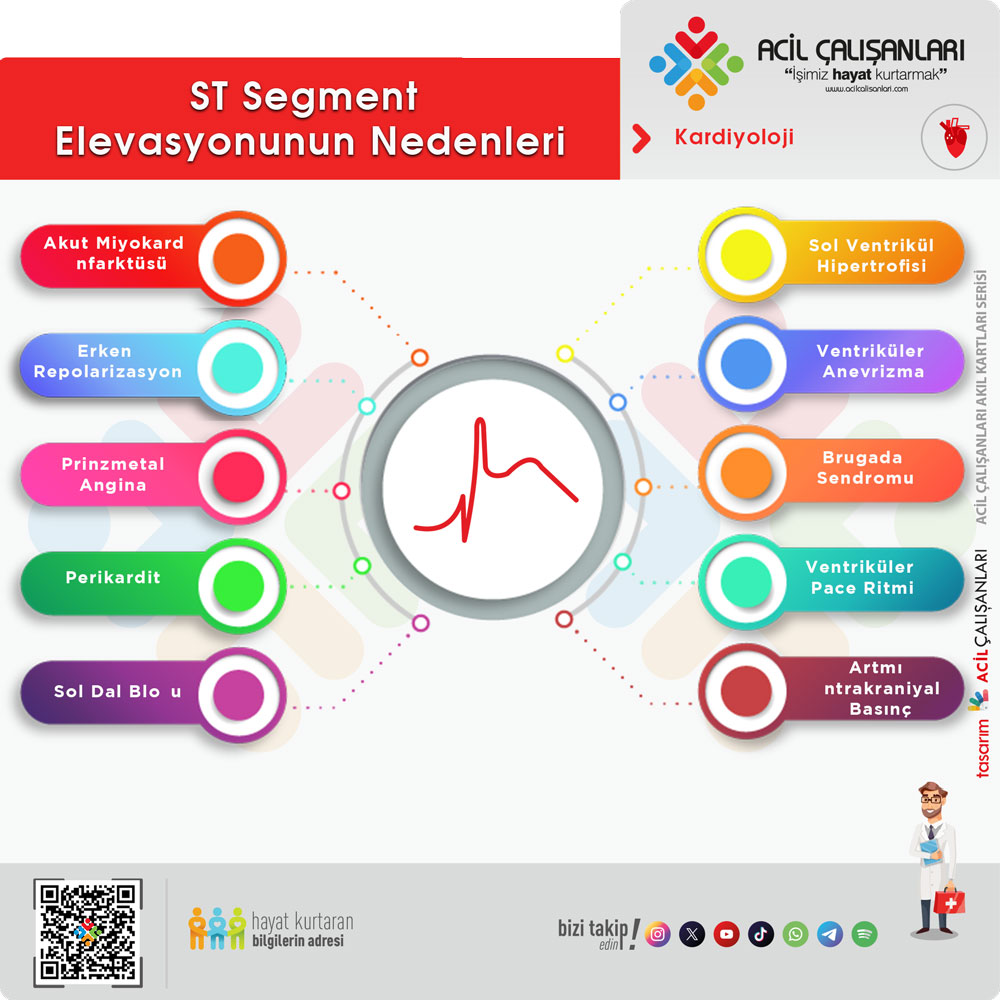
- ST elevasyonlu MI (STEMI): Genellikle tam ve kalıcı koroner oklüzyon; EKG’de komşu derivasyonlarda ST elevasyonu; tedavide hedef acil reperfüzyondur.
- ST elevasyonsuz MI (NSTEMI): Daha çok kısmi/arayüz (non-oklüzif) tıkanma; ST elevasyonu yoktur, ST depresyonu/T dalga değişiklikleri olabilir; troponin yükselir.
- Kararsız anjina (UA/USAP): İskemi vardır ancak nekroz gelişmez; troponin normaldir; stabilizasyon ve risk temelli yaklaşım esastır.
ANATOMİ
Koroner arterler aortadan çıkar ve miyokardı besler.
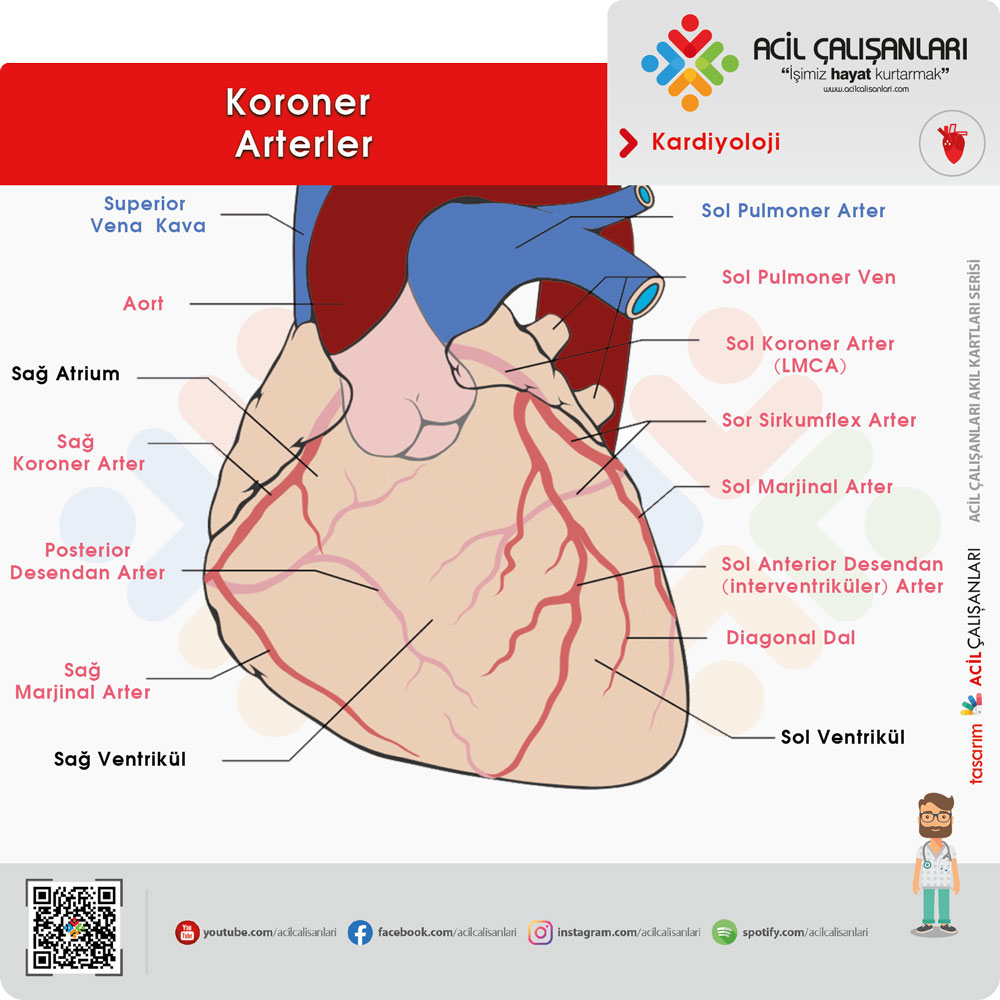
- Sol Koroner Arter (LMCA): Kalbin sol kısmını besler. İki ana dala ayrılır:
- LAD (Sol Ön İnen Arter): Kalbin ön yüzünü ve sol ventrikülün büyük kısmını besler.
- LCx (Sirkumfleks Arter): Kalbin lateral ve posterior yüzeylerini besler.
- Sağ Koroner Arter (RCA): Kalbin sağ kısmını, sağ ventrikülü, SA ve AV düğümlerini besler. Genellikle kalbin posterior kısmını besleyen dalı da verir.
Etiyoloji ve Risk Faktörleri
AKS, genellikle koroner arterlerdeki aterosklerotik plak yapısının bozulması (rüptür veya erozyon) ve üzerine trombüs binmesi sonucu ortaya çıkar.

- Daha önce geçirilmiş MI
- Sigara kullanımı
- Hipertansiyon (HT)
- Diyabet (DM)
- Hiperlipidemi (HLD)
- Erkek cinsiyet ve İleri yaş
- Aile öyküsü (Özellikle erken yaşta MI)
- Obezite ve Hareketsizlik
SINIFLANDIRMA
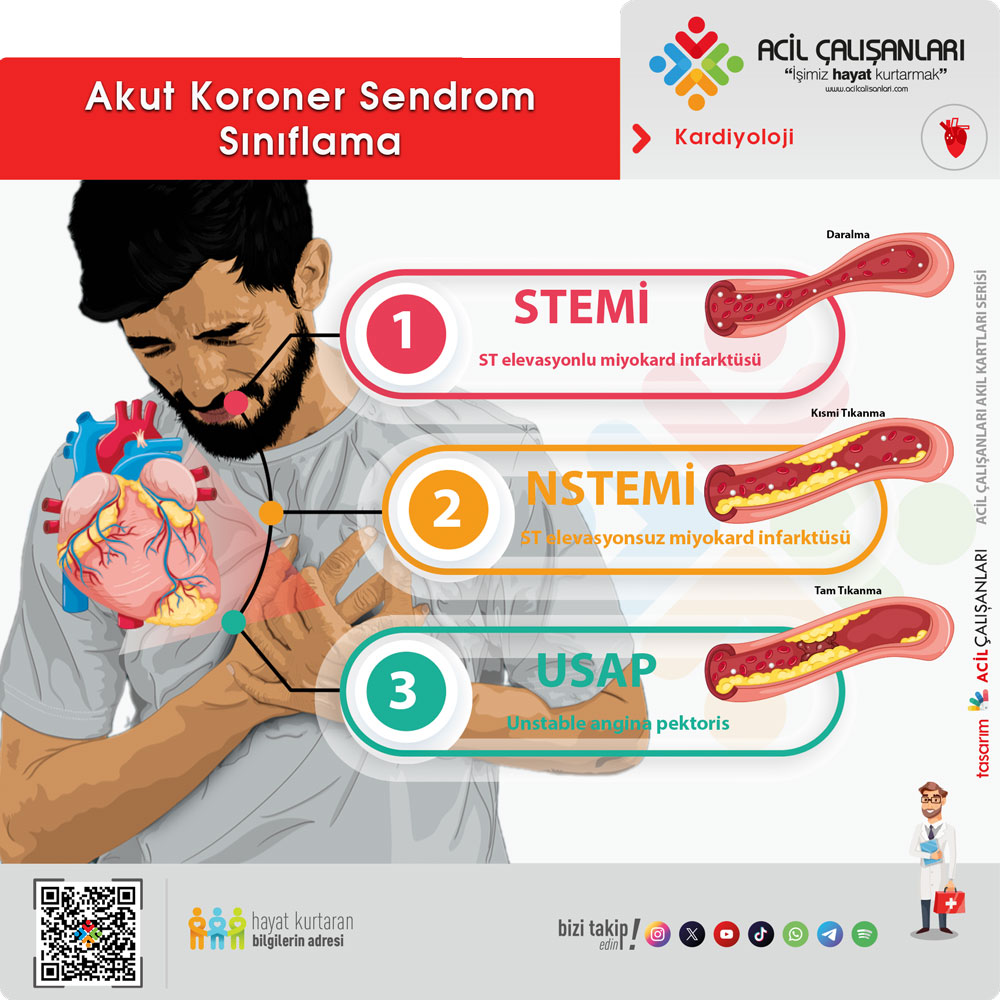
Akut koroner sendrom, EKG bulgularına ve biyobelirteçlere (troponin) göre sınıflandırılır:
1. ST Yükselmeli Miyokard Enfarktüsü (STEMI)
- Patoloji: Koroner arterin tamamen tıkanması.
- EKG: ST segmentinde belirgin yükselme.
- Laboratuvar: Troponin pozitifleşir (Ancak tedavi için sonuç beklenmez).
- Tedavi: Acil revaskülarizasyon (Primer PKG).
2. ST Yükselmesiz Miyokard Enfarktüsü (NSTEMI)
- Patoloji: Koroner arterde kısmi tıkanma veya ciddi daralma.
- EKG: ST yükselmesi yok (Depresyon veya T negatifliği olabilir).
- Laboratuvar: Troponin seviyelerinde yükselme vardır.
- Tedavi: Risk değerlendirmesine göre erken veya gecikmiş invaziv strateji.
3. Kararsız (Unstable) Angina (UA)
- Patoloji: Kalp kasına kan akışı azalmıştır ancak hücre ölümü (enfarktüs) yoktur.
- Laboratuvar: Troponin düzeyleri normaldir.
- Tedavi: Semptom kontrolü ve stabilizasyon.
PATOFİZYOLOJİ
AKS’de altta yatan temel mekanizma aterosklerotik plak rüptürü ve trombüs oluşumudur. Bu durum damar lümenini daraltır veya tıkar.
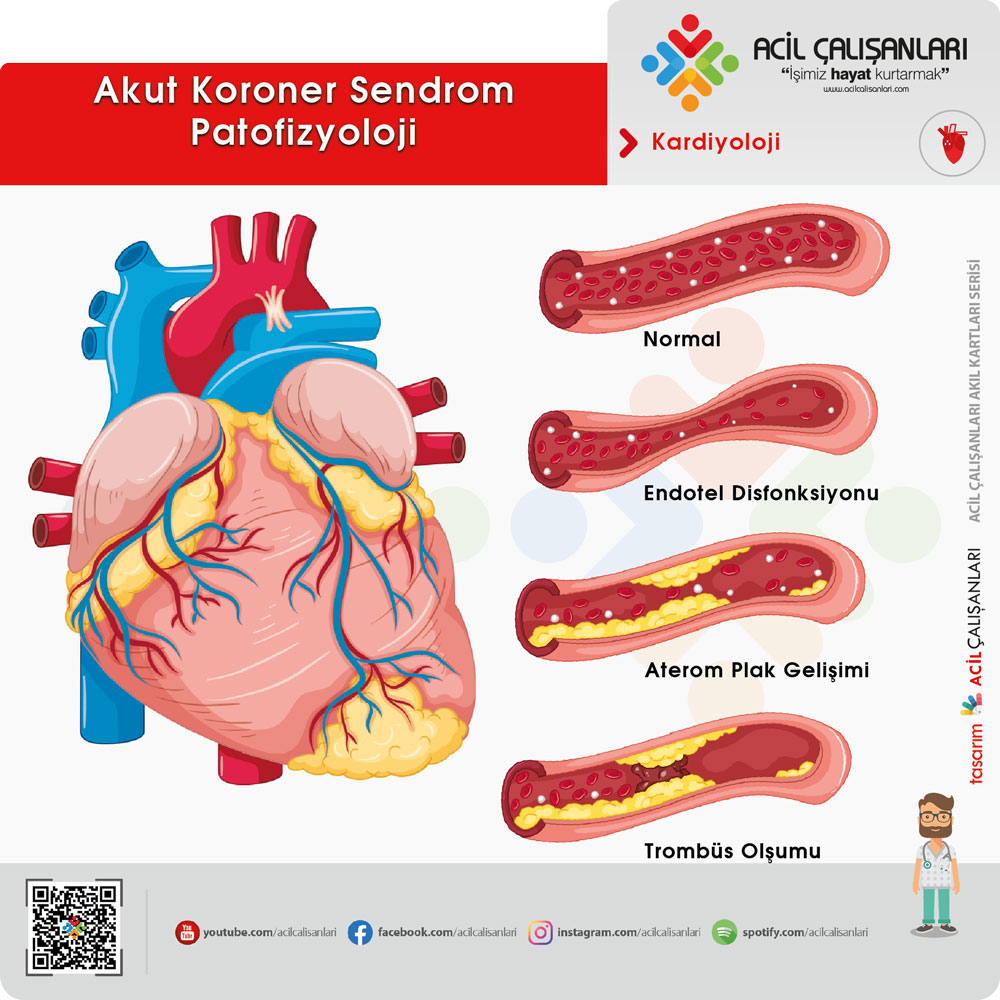
Uzamış iskemi durumunda miyokard hücrelerinde nekroz (ölüm) başlar ve bu süreç miyokard enfarktüsü olarak adlandırılır. Erken müdahale, bu hasarı sınırlamak için kritiktir.
KLİNİK BULGULAR
Klasik semptom, sol kola veya çeneye yayılan baskı tarzında göğüs ağrısıdır. Ancak özellikle yaşlılar, kadınlar ve diyabetik hastalarda semptomlar silik olabilir (“Sessiz MI”).

- Göğüs ağrısı (Retrosternal)
- Nefes darlığı (Dispne)
- Terleme (Diyaforez)
- Bulantı – Kusma
- Senkop veya Baş dönmesi

Fizik Muayene
Muayene genellikle normal olabilir. Ancak komplikasyon gelişmişse:
- S3/S4 veya Gallop Ritmi: Kalp yetmezliği bulgusu.
- Akciğerde Raller: Sol kalp yetmezliği / Pulmoner ödem.
- Hipotansiyon/Şok Bulguları: Geniş enfarktüs.
- Üfürüm: Mekanik komplikasyon (VSD, Mitral yetmezlik).
ELEKTROKARDİYOGRAM (EKG)
Göğüs ağrısı ile başvuran her hastada ilk 10 dakika içinde EKG çekilmeli ve yorumlanmalıdır.
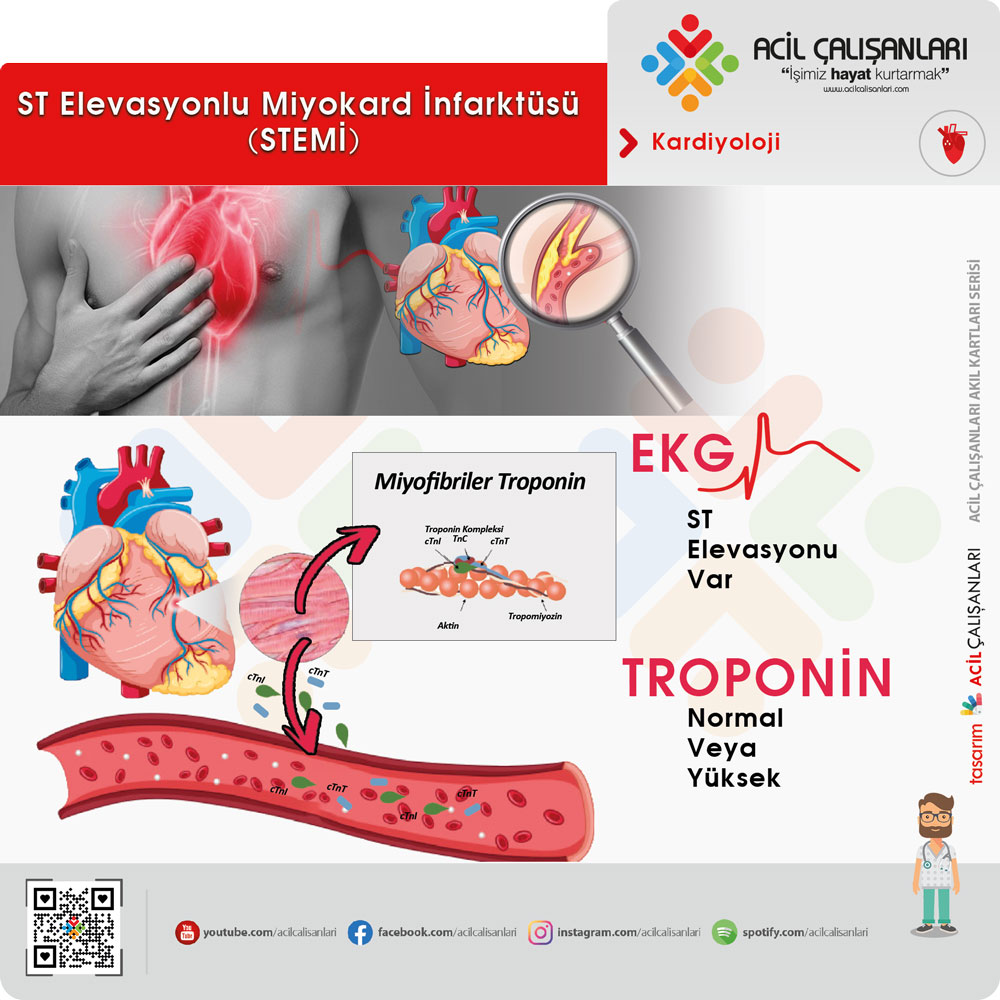
EKG Derivasyonları ve MI Lokalizasyonu

TANI YÖNTEMLERİ
AKS tanısı klinik + EKG + troponin temellidir.
- Troponin (hs-cTn): Miyokard hasarının en duyarlı ve spesifik göstergesidir. Seri ölçümlerle değişim (delta) izlenir.
- Ekokardiyografi (EKO): Duvar hareket bozukluğunu gösterir.
- Koroner Anjiyografi (KAG): Altın standarttır. Damar yapısını gösterir ve tedavi (stent) imkanı sağlar.
- BT Anjiyografi: Düşük-orta riskli hastalarda dışlamak için kullanılabilir.
AYIRICI TANI
Göğüs ağrısı ile gelen hastada şu hayatı tehdit eden durumlar mutlaka dışlanmalıdır:
- Aort Diseksiyonu (Eşit olmayan nabız, yırtılır tarzda ağrı)
- Pulmoner Emboli (Nefes darlığı, plöritik ağrı)
- Pnömotoraks
- Özofagus Rüptürü (Boerhaave)
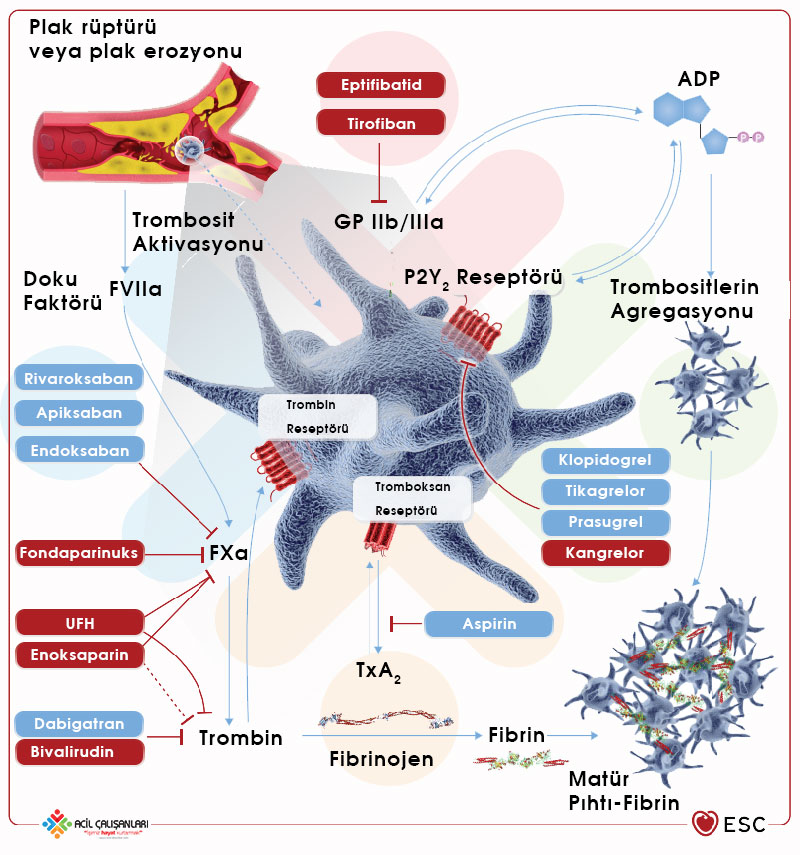
TEDAVİ VE YÖNETİM
AKS tanısı konulan tüm hastalar monitörize edilmeli, damar yolu açılmalı ve uygun uygun merkezde tedavi edilmeli veya merkeze (koroner anjiografi yapılan bir hastane) yönlendirilmelidir.
1. Genel Medikal Tedavi
- Oksijen: Sadece hipoksi varsa (SpO2 < %90) verilir. Rutin önerilmez.
- Aspirin: 300 mg çiğnetilir (Kontrendikasyon yoksa herkese).
- P2Y12 İnhibitörü: Klinik senaryo ve stratejiye göre seçilir (Tikagrelor, Prasugrel veya Klopidogrel).
- Antikoagülan: Klinik senaryo ve stratejiye göre seçilir (Heparin veya Enoksaparin).
- Nitrat: İskemik ağrıyı azaltmak için tansiyon normalse verilir; hipotansiyon veya sağ ventrikül MI (RV MI) şüphesinde kaçınılır.
- Morfin: Dirençli ağrıda; hemodinami ve etkileşimler nedeniyle dikkatli olunmalıdır (STEMI’de tercih edilir, NSTEMI’de dikkatli olunmalı).
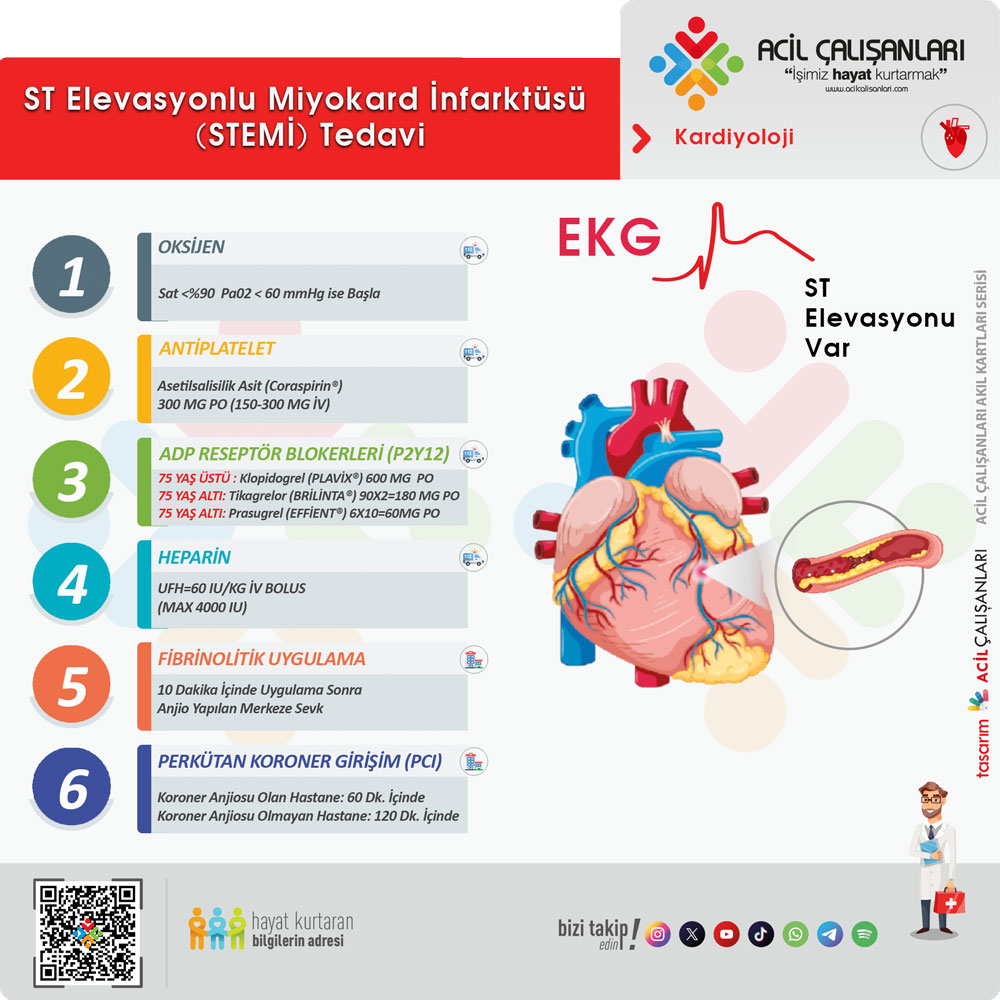
2. STEMI’de Reperfüzyon Stratejisi
Amaç tıkalı damarı en kısa sürede açmaktır.
- Uygun merkezde primer PCI (Perkütan Koroner Girişim) tercih edilen reperfüzyon yöntemidir ve hedef süre tanıdan tele kadar < 60–90 dakika olmalıdır.
- PCI’nin zamanında yapılamayacağı durumlarda, uygun hastalarda fibrinolitik tedavi başlanmalı ve ardından farmako-invaziv strateji planlanmalıdır. Özellikle PCI yapılamıyor ve transfer süresi >120 dakika olacaksa fibrinoliz ilk 10 dakika içinde başlatılmalıdır.
3. NSTEMI/UA’da Risk Temelli Strateji
NSTEMI/UA’da tedavi stratejisi risk sınıflandırmasına göre belirlenir. Kısa dönem kardiyak olay riski TIMI, GRACE veya HEART gibi skorlarla değerlendirilir.
- Çok yüksek risk: Hemodinamik instabilite, dirençli/tekrarlayan göğüs ağrısı, kardiyak arrest veya yaşamı tehdit eden aritmiler varlığında hemen (<2 saat) invaziv yaklaşım uygulanır.
- Yüksek risk: Troponin yüksekliği, dinamik ST-T değişiklikleri veya GRACE skoru >140 olan hastalarda erken (<24 saat) invaziv yaklaşım önerilir.

Sağ Ventrikül MI (RV MI)
RV MI genellikle inferior MI ile birliktedir ve “ön yük bağımlı” bir tablodur. Klasik ipuçları: hipotansiyon + temiz akciğer + JVD. Tanı için inferior STEMI’de sağ derivasyonlar (özellikle V4R) önemlidir.
Tedavide temel yaklaşım IV sıvı ile ön yükün desteklenmesi ve gerekirse inotropik destek (örn. dobutamin) planlamaktır. Nitrat/diüretik/venodilatörler ön yükü düşürerek hipotansiyonu ağırlaştırabileceğinden RV MI şüphesinde kaçınılmalıdır. Detaylı anlatıma buradan erişebilirisiniz.
MI Komplikasyonları
MI sonrası komplikasyonlar mekanik ve elektriksel olabilir.
- Mekanik: akut MR (papiller kas rüptürü), VSD, serbest duvar rüptürü/tamponad (ani kötüleşme + yatak başı EKO kritik).
- Elektriksel: VF/VT, AF, AV bloklar (özellikle inferior MI’da) ve hemodinamik bozulma.
HASTA EĞİTİMİ
AKS sonrası yaşam tarzı değişiklikleri nüksü önlemek için hayati önem taşır:
- Sigaranın bırakılması.
- Düzenli fiziksel aktivite ve sağlıklı beslenme.
- Tansiyon, şeker ve kolesterol kontrolü.
- İlaçların (özellikle kan sulandırıcıların) düzenli kullanımı.
SORU
Bu hastada görülen en olası hemodinamik klinik durum hangisidir?
PODCAST
(Podcast linki buraya eklenecek)