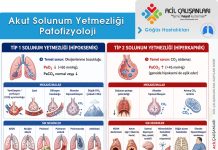
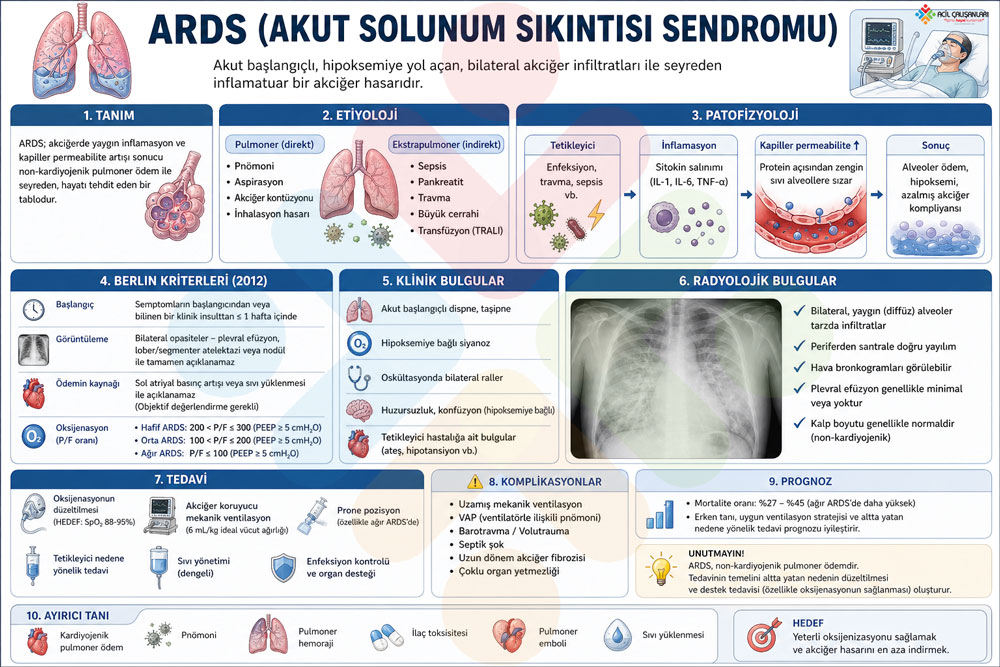
Akut Respiratuvar Distres Sendromu (ARDS), kritik hastalarda gelişen; akut başlangıçlı, yaygın inflamatuvar akciğer hasarı ile karakterize, ciddi hipoksemi ve azalmış akciğer kompliyansı (“stiff lung”) ile seyreden, yaşamı tehdit eden bir klinik tablodur. Patofizyolojik olarak temel mekanizma, kapiller endotel ve alveoler epitel hasarı sonucu gelişen diffüz alveoler hasardır. Bu süreç, kapiller permeabilite artışı ile protein açısından zengin sıvının alveollere geçmesine, yani non-kardiyojenik pulmoner ödem gelişimine ve intrapulmoner şant artışı ile derin hipoksemiye yol açar.
ARDS genellikle tetikleyici olaydan sonraki ilk 7 gün içinde ortaya çıkar ve bilateral pulmoner infiltratlar ile seyreder. Klinik tabloda, kardiyojenik akciğer ödemi ile açıklanamayan ağır oksijenasyon bozukluğu ön plandadır. Süreç ilerledikçe pulmoner vazokonstriksiyon gelişebilir ve bazı hastalarda pulmoner hipertansiyon ortaya çıkabilir. Yüksek mortalite oranları ile seyreden ARDS’de etkili tedavi seçenekleri sınırlı olup, yönetim büyük ölçüde destek tedavisi ve altta yatan nedenin kontrolüne dayanır.
Acil serviste temel yaklaşım; ARDS’yi erken tanımak, kardiyojenik nedenleri ve volüm yüklenmesini dışlamak, tetikleyici faktörü hızla tedavi etmek ve ilk andan itibaren akciğeri koruyucu ventilasyon stratejilerini uygulamaktır. Bu kapsamda uygun oksijen desteği, erken non-invaziv ventilasyon veya gerektiğinde invaziv mekanik ventilasyon, düşük tidal volüm ve uygun PEEP stratejileri prognozu belirleyen en kritik unsurlardır. Ayrıca bu hastaların yönetimi, acil servis, yoğun bakım ve ilgili branşlar arasında koordineli bir ekip yaklaşımı gerektirir.
Etiyoloji
ARDS’nin birçok risk faktörü vardır. En sık nedenler arasında pulmoner enfeksiyonlar ve aspirasyon yer alırken, akciğer dışı (ekstrapulmoner) nedenler de önemli rol oynar. Sepsis, travma, masif kan transfüzyonu, boğulma, ilaç aşırı dozu, yağ embolisi, toksik gaz inhalasyonu ve pankreatit gibi durumlar inflamatuvar bir yanıtı tetikleyerek sonuçta akciğer hasarına yol açar.
Düşük riskli hastaları belirlemede kullanılan lung injury prevention score (LIPS) yardımcı olabilir; ancak yüksek skorların klinik öngörü değeri sınırlıdır.
ARDS için başlıca risk faktörleri şunlardır:
- İleri yaş
- Kadın cinsiyet
- Sigara kullanımı
- Alkol kullanımı
- Aort vasküler cerrahisi
- Kardiyovasküler cerrahi
- Travmatik beyin hasarı
- Pankreatit
- Pulmoner kontüzyon
- Enfeksiyöz pnömoni
- İlaçlar (radyasyon, kemoterapötikler, amiodaron vb.)
👉 Özetle, ARDS genellikle akciğer içi veya sistemik inflamatuvar süreçlerin tetiklediği kompleks bir hasar yanıtının sonucudur.
Epidemiyoloji
ARDS’nin görülme sıklığı, özellikle yoğun bakım hastalarında belirgin olup önemli bir morbidite ve mortalite nedenidir.
Amerika Birleşik Devletleri verilerine göre ARDS insidansı yaklaşık 100.000 kişi-yıl başına 64.2–78.9 olgu arasında değişmektedir.
Olgu dağılımına bakıldığında:
- Hastaların yaklaşık %25’i hafif
- %75’i orta veya ağır ARDS olarak sınıflandırılır
- Hafif olguların yaklaşık üçte biri zamanla orta veya ağır ARDS’ye ilerler
Yoğun bakım pratiğinde:
- Yoğun bakıma yatan hastaların yaklaşık %10–15’i
- Mekanik ventilasyon uygulanan hastaların ise %23’e kadarı ARDS kriterlerini karşılamaktadır
Mortalite açısından:
- 1994–2006 yılları arasında mortalitede yıllık yaklaşık %1.1 azalma saptanmıştır
- Buna rağmen genel mortalite oranı halen yüksektir ve ortalama %43 civarındadır
Şiddete göre mortalite:
- Hafif ARDS: ~%27
- Orta ARDS: ~%32
- Ağır ARDS: ~%45
👉 Özetle, ARDS sık görülen ve yüksek mortaliteye sahip bir sendromdur. Hastalığın şiddeti arttıkça mortalite belirgin şekilde yükselir.
Patofizyoloji
ARDS, farklı etiyolojilere karşı gelişen stereotipik bir inflamatuvar akciğer yanıtıdır ve genellikle üç fazda ilerler: başlangıçta alveol-kapiller hasar, ardından proliferatif (iyileşme) faz ve son olarak bazı hastalarda fibrotik faz.
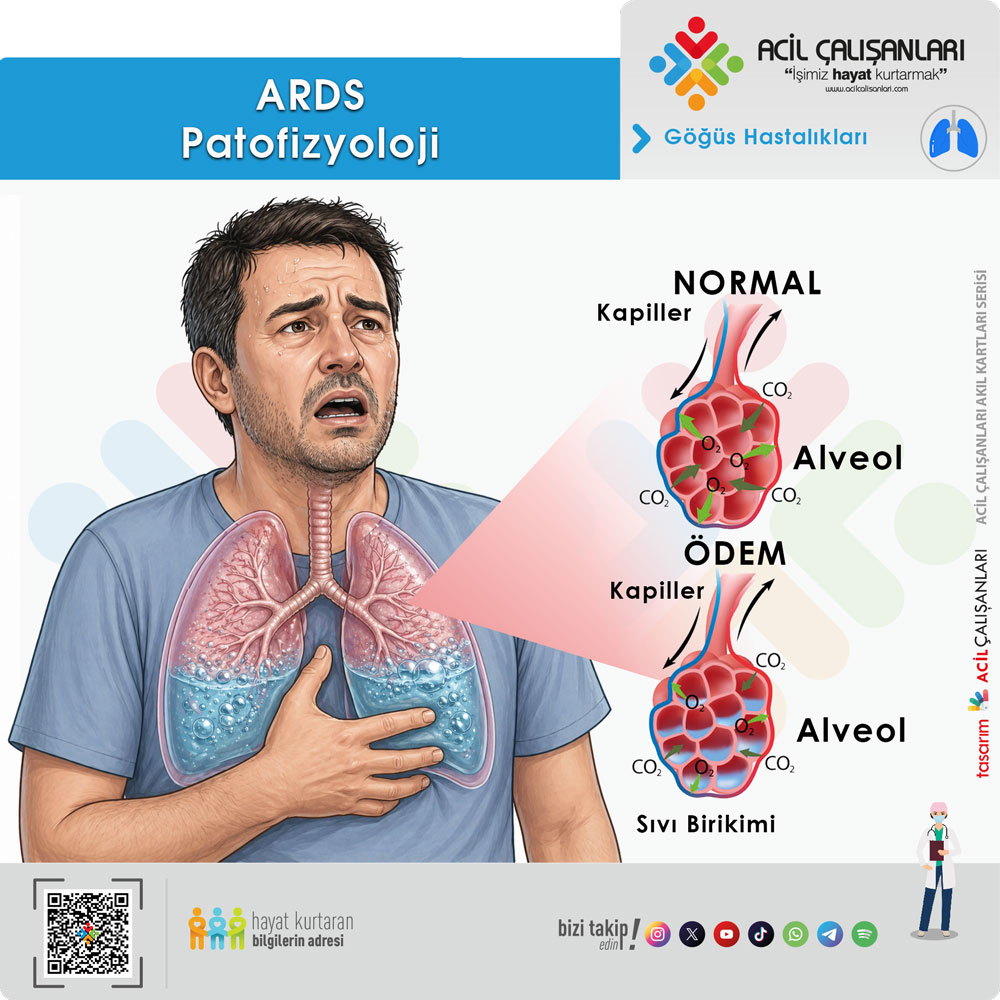
Başlangıç fazında, pulmoner epitel ve endotel hücre hasarı ön plandadır. Bu süreç; inflamasyon, apoptoz, nekroz ve kapiller permeabilite artışı ile karakterizedir. Artan geçirgenlik sonucunda protein açısından zengin sıvı alveollere geçer ve alveoler ödem ile proteinozis gelişir. Bu durum gaz değişimini bozarak hipoksemiye yol açar.
ARDS’de hasarın önemli bir özelliği homojen olmamasıdır. Akciğerin bazı bölgeleri daha fazla etkilenirken diğer alanlar nispeten korunur. Genellikle alt zonlar (bazaller) daha fazla tutulur. Bu bölgesel farklılıklar, akciğer kompliyansında azalmaya ve ventilasyon dağılımında heterojenliğe neden olur.
Bu heterojen yapı nedeniyle ventilasyon stratejilerine yanıt değişkendir. Örneğin, artmış PEEP uygulanması kollabe alveollerin açılmasını sağlayarak oksijenasyonu artırabilir; ancak aşırı basınç, sağlam alveollerde volütravma ve atelektotravma riskini artırabilir.
Süreç ilerledikçe:
- Gaz değişimi bozulur
- Akciğer kompliyansı azalır (“stiff lung”)
- Pulmoner vazokonstriksiyon ve pulmoner hipertansiyon gelişebilir
👉 Sonuç olarak ARDS, yaygın ancak heterojen akciğer hasarı ile karakterize olup, ciddi hipoksemi ve ventilasyon-perfüzyon dengesizliği ile seyreden kompleks bir klinik tablodur.
Anamnez ve Fizik Muayene
ARDS, genellikle tetikleyici olaydan sonra 6–72 saat içinde progresif dispne ve hipoksemi ile ortaya çıkar ve çoğu hastada yoğun bakım ve mekanik ventilasyon ihtiyacı gelişir.

Anamnezde temel hedef, altta yatan nedeni belirlemektir:
- Pnömoni, sepsis gibi nedenler sıklıkla açıktır
- Diğer durumlarda:
- Son maruziyetler
- Travma öyküsü
- Aspirasyon
- Toksik inhalasyon
sorgulanmalıdır
Başlangıçta hastalar hafif dispne tarif ederken, genellikle 12–24 saat içinde solunum sıkıntısı hızla ağırlaşır.
Fizik Muayene Bulguları
- Taşipne ve artmış solunum eforu
- Hipoksemiye rağmen düşük SpO₂ (yüksek oksijen verilse bile)
- Raller (özellikle bibazal, yaygın olabilir)
Sistemik bulgular:
- Siyanoz (santral/periferik)
- Taşikardi
- Bilinç değişikliği
🎯 Klinik Özet
ARDS’de:
- Hızlı progresyon (saatler–günler içinde)
- Oksijene dirençli hipoksemi
- Yaygın akciğer tutulumu
👉 Bu nedenle erken tanı ve agresif destek tedavisi hayati öneme sahiptir.
Değerlendirme (ARDS)
ARDS tanısı klinik, radyolojik ve oksijenasyon kriterlerinin birlikte değerlendirilmesi ile konur. Temel olarak akut başlangıç, akciğer grafisi veya BT’de bilateral infiltratlar ve bu bulguların kardiyak nedenlerle açıklanamaması gereklidir. Oksijenlenmenin değerlendirilmesinde PaO₂/FiO₂ oranı kullanılır ve bu değerin 300 mmHg’nin altında olması ARDS lehinedir.
Hastalık şiddetine göre sınıflandırılır ve şiddet arttıkça mortalite yükselir. Tanı sürecinde en önemli basamaklardan biri kardiyojenik akciğer ödeminin dışlanmasıdır. Bu amaçla özellikle yatak başı ekokardiyografi ile sol ventrikül fonksiyonları değerlendirilir. Güncel yaklaşımda invaziv yöntemler sınırlı olup, non-invaziv yöntemler ön plandadır.
Akciğer grafisi ilk basamak görüntüleme yöntemi olmakla birlikte, toraks BT seçilmiş hastalarda ayırıcı tanı için faydalıdır. Enfeksiyon şüphesi olan hastalarda bronkoskopi ile örnek alınabilir. ARDS çoğu zaman sistemik bir hastalığın parçası olduğundan, hastalar çoklu organ yetmezliği açısından da değerlendirilmeli ve laboratuvar parametreleri düzenli takip edilmelidir.
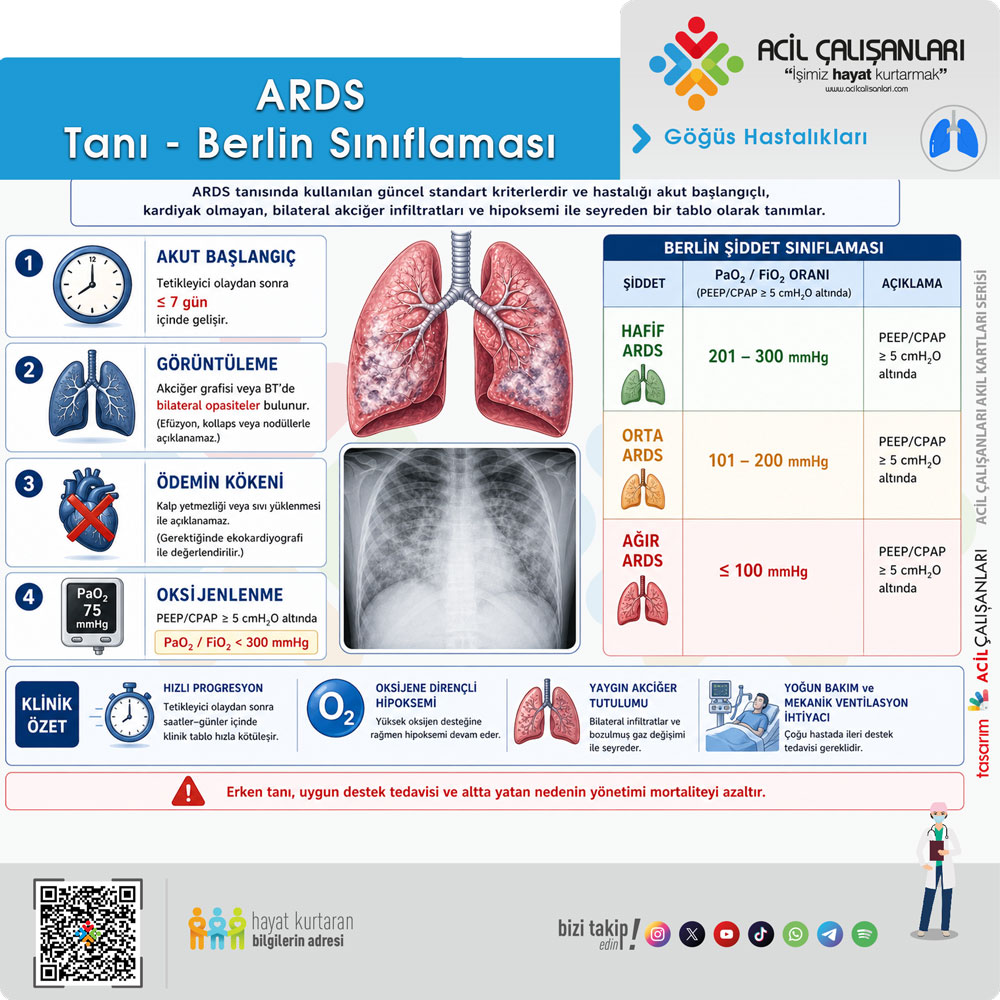
Berlin Tanımı (ARDS)
ARDS tanısında kullanılan güncel standart kriterlerdir ve hastalığı akut başlangıçlı, kardiyak olmayan, bilateral akciğer infiltratları ve hipoksemi ile seyreden bir tablo olarak tanımlar.
ARDS tanısında güncel ve standart yaklaşım Berlin kriterleridir:
- Akut başlangıç:
Tetikleyici olaydan sonra ≤7 gün içinde gelişir
- Görüntüleme:
Akciğer grafisi veya BT’de bilateral opasiteler bulunur
(efüzyon, kollaps veya nodüllerle açıklanamaz)
- Ödemin kökeni:
Kalp yetmezliği veya sıvı yüklenmesi ile açıklanamaz
(gerektiğinde ekokardiyografi ile değerlendirilir)
- Oksijenlenme:
PEEP/CPAP ≥5 cmH₂O altında
👉 PaO₂/FiO₂ <300 mmHg
Berlin Şiddet Sınıflaması
- Hafif ARDS:
PaO₂/FiO₂ = 201–300 mmHg
- Orta ARDS:
PaO₂/FiO₂ = 101–200 mmHg
- Ağır ARDS:
PaO₂/FiO₂ ≤100 mmHg
(Tüm sınıflama PEEP/CPAP ≥5 cmH₂O altında yapılır.)
Klinik Özet
ARDS yüksek mortaliteye sahip bir sendromdur. Bu nedenle:
- Erken tanı
- Kardiyojenik ödemin dışlanması
- Tetikleyicinin hızlı tedavisi
- Akciğeri koruyucu ventilasyon stratejilerinin uygulanması
👉 prognozu belirleyen en kritik faktörlerdir.
Tedavi / Yönetim
ARDS tedavisinde temel yaklaşım destek tedavisidir ve hedefler şunlardır:
şantın azaltılması, oksijen sunumunun artırılması, oksijen tüketiminin azaltılması ve ek akciğer hasarının önlenmesidir
Hastalar genellikle mekanik ventilasyon gerektirir, sıvı yüklenmesinden kaçınılır ve uygun beslenme desteği sağlanır. Ventilasyon şekli akciğer iyileşmesini doğrudan etkilediği için, yanlış stratejiler akciğer hasarını artırabilir. Bu nedenle volutravma (yüksek tidal volüm), barotravma (yüksek basınç) ve atelektotravmadan kaçınılmalıdır
Ventilasyon Stratejileri
- Non-invaziv ventilasyon (CPAP/BiPAP, HFNC):
Hafif–orta ARDS’de entübasyonu geciktirebilir
- İnvaziv mekanik ventilasyon:
Klinik kötüleşmede uygulanır
- İleri teknikler:
- APRV (airway pressure release ventilation)
- Yüksek frekans ventilasyonu (özellikle pediatrik)
👉 Bu yöntemler oksijenasyonu artırabilir ancak mortalite üzerine etkileri sınırlıdır
Prone Pozisyon (Yüzüstü)
- Hastaların %50–70’inde oksijenasyonu artırır
- En az günde 8 saat uygulanmalıdır
- FiO₂ ve PEEP ihtiyacını azaltabilir
Sıvı ve Destek Tedavisi
- Konservatif sıvı yönetimi (resüsitasyon sonrası)
- Enteral beslenme önerilir
- DVT profilaksisi ve stres ülseri profilaksisi yapılmalıdır
Farmakolojik Yaklaşım
- Nöromüsküler blokaj:
- İlk 48 saatte bazı hastalarda fayda sağlayabilir
- Ancak güncel çalışmalarda mortalite üzerine net etkisi yok
- Glukokortikoidler:
- Seçilmiş hastalarda (erken dönem, ağır ARDS, steroid yanıtlı durumlar)
- Geç dönemde veya hafif ARDS’de rutin önerilmez
ECMO (Ekstrakorporeal Membran Oksijenasyonu)
- Refrakter hipoksemi durumunda “kurtarıcı tedavi” olarak düşünülebilir
- Ancak mortalite üzerine belirgin üstünlük gösterilememiştir
🎯 Klinik Özet
- Temel tedavi = ventilasyon stratejisi
- Düşük tidal volüm + uygun PEEP = altın standart
- Prone pozisyon + sıvı kısıtlaması → önemli katkı
- Altta yatan neden mutlaka tedavi edilmeli
👉 ARDS yönetiminde en kritik nokta:
Akciğeri koruyarak ventilasyon yapmak ve ek hasarı önlemek 🚑
Ayırıcı Tanı
ARDS ile benzer klinik ve radyolojik bulgulara yol açabilecek durumlar şunlardır:
- Kardiyojenik akciğer ödemi
- İnterstisyel akciğer hastalığı alevlenmesi
- Akut interstisyel pnömoni
- Diffüz alveoler hemoraji
- Akut eozinofilik akciğer hastalığı
- Organize pnömoni
- Bilateral pnömoni
- Pulmoner vaskülit
- Kriptojenik organize pnömoni
- Yaygın (dissemine) malignite
👉 Klinik ipucu:
ARDS tanısı koymadan önce özellikle kardiyojenik ödem ve bilateral pnömoni mutlaka dışlanmalıdır.
Konsültasyon (Acil Servis)
ARDS hastalarının yönetimi multidisipliner yaklaşım gerektirir ve acil serviste erken dönemde uygun branşlarla iletişime geçilmelidir.
- Anestezi / Yoğun bakım uzmanı (intensivist):
Hastanın yoğun bakım ihtiyacının değerlendirilmesi ve ileri ventilasyon yönetimi
- Göğüs hastalıkları uzmanı (pulmonolog):
ARDS tanısı, ventilasyon stratejileri ve ileri solunum desteği
- Enfeksiyon hastalıkları uzmanı:
Sepsis, pnömoni ve diğer enfeksiyon kaynaklarının yönetimi
Acil Serviste ARDS’ye Yaklaşım (İlk 10–15 dk)
1. İlk hedef: Güvenli oksijenasyon ve stabilizasyon
- Amaç tanıyı kesinleştirmek değil, hastayı stabilize etmek
- ABC yaklaşımı + monitörizasyon
- Damar yolu: En az 1–2 geniş IV hat
- Solunum işi değerlendirmesi:
- Taşipne, yardımcı kas kullanımı
- Konuşma durumu, mental durum
👉 Entübasyon kararını geciktirmemek kritik
2. Hızlı tanısal çerçeve (Berlin kontrolü)
- Akut başlangıç: ≤7 gün
- Bilateral opasiteler: Grafi/BT
- Kardiyak neden dışlanmalı
- PaO₂/FiO₂ <300 (PEEP ≥5 altında)
👉 Tanı eş zamanlı düşünülür, tedavi geciktirilmez
3. Kardiyojenik ödemi dışla
- Öykü: Kalp yetmezliği, MI
- Muayene: S3, JVP, periferik ödem
- Yatak başı EKO: LV fonksiyon, dolum
👉 En sık yapılan hata:
“Bilateral opasite + hipoksemi = ARDS” varsayımı
4. Hızlı laboratuvar yaklaşımı
- Kan gazı: PaO₂/FiO₂ hesapla
- Laktat: Sepsis açısından
- Gerekirse:
- CBC, biyokimya
- Elektrolitler (Mg, Ca, fosfor)
- Koagülasyon
- Kardiyak enzimler
5. Görüntüleme
- İlk basamak: Akciğer grafisi
- Şüpheli durum:
- BT (pnömoni, aspirasyon, kontüzyon ayrımı)
6. Tetikleyiciyi eş zamanlı tedavi et
- Sepsis / pnömoni → antibiyotik
- Aspirasyon
- Travma
- Pankreatit
- Masif transfüzyon
👉 ARDS tedavisi = neden + ventilasyon
7. Oksijen stratejisi (kademeli ama hızlı)
- Hedef: SpO₂ %88–95
- Başlangıç:
- Kötüleşme varsa:
👉 NIV’de ısrar etme:
- Artan solunum işi
- Mental bozulma
- Hemodinamik instabilite
8. Sıvı ve vazopresör yönetimi
- Şok varsa → sıvı resüsitasyonu
- Sonrasında:
- Konservatif sıvı stratejisi
- Gerekirse diüretik
- Erken vazopresör düşün (noradrenalin)
👉 Mantık:
Önce perfüzyon → sonra sıvı kısıtla
9. Ventilasyon prensibi (en kritik nokta)
👉 Amaç sadece satürasyon değil, akciğeri korumak
- Düşük tidal volüm (4–8 ml/kg)
- Plateau basınç <30 cmH₂O
- Uygun PEEP / FiO₂ dengesi
👉 Hedef:
VILI (ventilatör ilişkili akciğer hasarı) önlemek
🎯 Klinik Özet (Acil bakış)
- İlk 10 dk = oksijen + stabilizasyon
- Aynı anda:
- ARDS mi? kardiyojenik mi?
- NIV erken başla, gerekirse erken entübe et
- Tetikleyiciyi hemen tedavi et
- Lung-protective ventilasyon = temel yaklaşım
👉 Kritik mesaj:
“Geç kalınmış doğru tedavi yerine, erken başlanan doğru yaklaşım hayat kurtarır.” 🚑
ARDS’de Mekanik Ventilatör Yönetimi (Pratik Yaklaşım)
ARDS’de mekanik ventilasyonun amacı sadece oksijenasyonu artırmak değil, aynı zamanda ventilatör ilişkili akciğer hasarını (VILI) önleyerek akciğeri korumaktır. Bu nedenle temel yaklaşım lung-protective ventilationdır.

Akciğeri Koruyucu Ventilasyon (Lung-Protective Strategy)
ARDS tedavisinin temelini oluşturur:
- Tidal volüm: 4–8 mL/kg (ideal vücut ağırlığı)
- Solunum sayısı: ≤35/dk
- SpO₂ hedefi: %88–95
- Plateau basıncı: <30 cmH₂O
- pH hedefi: 7.30–7.45
PEEP, alveollerin açık kalmasını sağlayarak oksijenasyonu artırır ve gerektiğinde yüksek FiO₂ ile birlikte kullanılabilir
1. Tidal volüm (VT)
- Hedef: 4–8 mL/kg PBW (ideal kilo)
- Pratikte: ≈6 mL/kg PBW
- Gerçek kilo değil PBW kullanılır
👉 Plateau basınç yüksekse:
- VT 4 mL/kg’a kadar düşürülebilir
2. Plato basıncı (Pplat)
- Hedef: <30 cmH₂O
- Yüksekse:
- Önce VT azaltılır
- Gerekirse ventilasyon stratejisi gözden geçirilir
3. Solunum sayısı (RR) ve pH
- Düşük VT → hiperkapni gelişebilir
- Permissive hypercapnia kabul edilebilir
- Hedef:
- pH genellikle ≥7.20–7.25 tolere edilir
👉 Öncelik:
Akciğeri korumak > CO₂’yi normalleştirmek
4. Oksijen hedefi
- Hedef SpO₂: %88–95
- Gereksiz yüksek FiO₂’den kaçınılır
5. PEEP ve FiO₂ yönetimi
- Amaç:
- Alveolleri açık tutmak
- Şantı azaltmak
- PEEP:
- Atelektaziyi azaltır
- Ancak yüksek PEEP:
- Hipotansiyon
- Overdistansiyon riski
👉 Bu nedenle:
- PEEP titrasyonu = oksijenlenme + hemodinami dengesi
- Pratik:
- FiO₂ ihtiyacına göre PEEP basamaklı artırılır
- (Low PEEP / High PEEP tabloları kullanılabilir)
6. Ventilatör uyumu ve sedasyon
- Düşük VT + yüksek RR → hasta rahatsız olabilir
- Asenkroni gelişebilir
👉 Yönetim:
- Sedasyon ile ventilatör uyumu sağlanır
- Gereksiz derin sedasyondan kaçınılır
7. Nöromüsküler blokaj (NMBA)
- Endikasyon:
- Şiddetli asenkroni
- Çok düşük kompliyans
- Pplat hedefleri sağlanamıyorsa
- Kullanım:
- Seçilmiş hastada, kısa süreli (özellikle ilk 48 saat)
- Rutin kullanım önerilmez
👉 Klinik not:
- Erken NMBA bazı çalışmalarda fayda göstermiştir
- Ancak 2019 verileri → rutin paralizi mortaliteyi azaltmaz
🎯 Klinik Özet (Ventilatör yönetimi)
- VT düşük (≈6 mL/kg PBW)
- Pplat <30 cmH₂O
- SpO₂ %88–95
- PEEP dikkatli titrasyon
- Hiperkapni tolere edilebilir
- Sedasyon ± NMBA → hedefe ulaşmak için
👉 Kritik mesaj:
ARDS’de ventilatör = tedavi aracı değil, doğru kullanılmazsa hasar kaynağıdır.
ACİL SERVİSTE ARDS HASTA – RSI + VENTİLATÖR YÖNETİMİ🚑
1. Preoksijenasyon (Entübasyon öncesi)
- HFNC / non-rebreather maske ± CPAP
- Amaç: kısa sürede SpO₂ yükseltmek
- Ancak:
👉 Zaman kaybetme → erken entübasyon kararı ver
2. RSI (Rapid Sequence Intubation)

İndüksiyon
Stabil hasta:
- Etomidat 0.3 mg/kg IV (hemodinamik olarak en güvenli)
- Norma veya hipertansif / şokta değil hasta: Propofol (ilk tercih) , Midazolam (alternatif)
- Fentanil / remifentanil (analjezi için eklenir)
Anstabil hasta:
- Hipotansif / şok hasta: Ketamin 1–2 mg/kg IV (en iyi seçenek)
Paralizi
- 👉 Rokuronyum 1–1.2 mg/kg IV
🔥 Kritik nokta:
👉 First-pass success şart: Entübasyonun ilk denemede başarılı şekilde gerçekleştirilmesi anlamına gelir. ARDS hastasında desatürasyon çok hızlı gelişir.
🫁 3. Entübasyon sonrası ventilatör ayarları
Mod
👉 Volume Control Ventilation (VCV)
Başlangıç ayarları
- VT: 6 mL/kg PBW
- RR: 20–25/dk
- PEEP: 8–10 cmH₂O
- FiO₂: %100 → hızlıca düşür
- SpO₂ hedef: %88–95
- Plateau basınç: <30 cmH₂O
👉 Pplat yüksekse → VT azalt
💉 4. Entübasyon sonrası sedasyon (ACİL)
👉 Entübasyon biter bitmez başla
- Propofol infüzyon + Fentanil (ilk tercih)
🔸 Alternatif:
Ketamin Uyarısı
- RSI’da: ✔️
- Uzun sedasyonda: ❌ (rutin değil)
Ketamin solunumu baskılamaması nedeniyle entübasyon sırasında ve hipotansif hastalarda oldukça avantajlı bir ajandır. Ancak ARDS’de uzun süreli sedasyonda ilk tercih değildir. Bunun temel nedeni, ARDS’de hedefin spontan solunumu korumak değil, hastayı ventilatöre tam uyumlu hale getirerek kontrollü ve akciğeri koruyucu ventilasyon sağlamaktır. Ketamin solunum drive’ını koruduğu için hastada spontan solunum devam edebilir ve bu durum ventilatörle asenkroniye yol açabilir. Asenkroni gelişmesi plateau basıncını artırarak ventilatör ilişkili akciğer hasarı riskini yükseltir.
ARDS’de genellikle düşük tidal volüm ve yüksek PEEP ile ventilasyon uygulanır ve bu da hastada rahatsızlık oluşturur. Bu nedenle derin ve stabil sedasyon gerekir. Ketamin sedasyon sağlasa da propofol gibi öngörülebilir ve kolay titre edilebilir değildir, bu da uzun süreli kullanımda kontrolü zorlaştırır. Ayrıca ketaminin halüsinasyon, ajitasyon ve sekresyon artışı gibi yan etkileri ventilatör uyumunu bozabilir ve solunum yönetimini zorlaştırabilir.
Sonuç olarak ketamin, RSI ve hipotansif hastalarda değerli bir ajandır; ancak ARDS’de uzun süreli sedasyonda hedef kontrollü ventilasyon olduğu için genellikle propofol ve opioid bazlı sedasyon tercih edilir.
⚡ 5. Nöromüsküler blokaj (NMBA)
Ne zaman?
- Ventilatör asenkronisi
- Şiddetli ARDS
- Hipoksemi düzelmiyor
- Plateau basınç kontrol edilemiyor
Ne verelim?
- Rokuronyum bolus (Acil Servis)
- veya
- Sisatrakuryum infüzyon (yoğun bakımda)
👉 Rutin değil → seçilmiş hasta + kısa süre
💉 6. Şok yönetimi
- 👉 Noradrenalin başla
- 👉 Sıvıyı abartma (ARDS = sıvı hassas hastalık)
🎯 ACİL PRATİK ALTIN ÖZET
- Entübasyonu geciktirme
- İlk denemede entübe et
- VT düşük (6 mL/kg)
- Pplat <30
- SpO₂ %88–95
- Sedasyon hemen başla
- Gerekirse paralizi
- Şokta noradrenalin
🚨 EN KRİTİK MESAJ
👉 ARDS’de en büyük hata:
“Sat düşüyor → daha fazla oksijen ver”
👉 Doğru yaklaşım:
“Akciğeri koruyarak ventilate et”
Prognoz
ARDS’nin prognozu geçmişte oldukça kötü iken, son yıllarda belirgin şekilde iyileşmiştir. 1990’lı yıllara kadar mortalite oranları %30–40 civarında bildirilirken, son 20 yılda özellikle mekanik ventilasyon stratejilerindeki gelişmeler ve erken antibiyotik tedavisi sayesinde bu oranlarda önemli bir azalma sağlanmıştır.
Günümüzde mortalite oranları yaklaşık %9–20 arasında bildirilmektedir; ancak ileri yaş hastalarda mortalite belirgin olarak daha yüksektir. ARDS’de en sık ölüm nedenleri sepsis ve çoklu organ yetmezliğidir.
ARDS yalnızca mortalite açısından değil, aynı zamanda yüksek morbidite ile de ilişkilidir:
- Hastalar genellikle uzun süre hastanede yatış gerektirir
- Kilo kaybı ve kas güçsüzlüğü gelişir
- Fonksiyonel kapasite belirgin şekilde azalır
Hipoksiye bağlı olarak:
- Kognitif fonksiyonlarda bozulma gelişebilir
- Bu durum taburculuk sonrası aylarca devam edebilir
Pulmoner açıdan birçok hastada zamanla akciğer fonksiyonlarında belirgin düzelme görülse de:
- Efor dispnesi
- Egzersiz intoleransı
sıklıkla devam eder.
👉 Sonuç olarak ARDS’den sağ kalan hastalar, çoğu zaman tamamen eski fonksiyonel düzeylerine dönemeyebilir ve yeni bir fizyolojik dengeye adapte olmak zorunda kalırlar.
Komplikasyonlar
ARDS’ye bağlı gelişebilecek başlıca komplikasyonlar şunlardır:
- Yüksek PEEP’e bağlı barotravma
- Uzamış mekanik ventilasyon (trakeostomi gereksinimi)
- Ekstübasyon sonrası laringeal ödem ve subglottik stenoz
- Nozokomiyal enfeksiyonlar
- Pnömoni
- Kateter (line) sepsisi
- Üriner sistem enfeksiyonu
- Derin ven trombozu (DVT)
- Antibiyotik direnci
- Kas güçsüzlüğü
- Böbrek yetmezliği
- Post-travmatik stres bozukluğu (PTSD)
Postoperatif ve Rehabilitasyon Bakımı
ARDS hastalarının iyileşme süreci uzun ve multidisipliner yaklaşım gerektirir.
Trakeostomi ve PEG
Uzamış ventilasyon ihtiyacı olan hastalarda:
- Trakeostomi, ventilatörden ayrılmayı kolaylaştırır, sekresyon temizliğini artırır ve hasta konforunu sağlar
- Genellikle 2–3 hafta içinde uygulanır
- Ardından beslenme için perkütan endoskopik gastrostomi (PEG) açılabilir
Beslenme Desteği
- Hastalarda beslenme güçlüğü ve kas kaybı sık görülür
- Duruma göre:
- Enteral beslenme (tercih edilen)
- Parenteral beslenme uygulanır
- Düşük karbonhidrat, yüksek yağ içerikli diyetlerin antiinflamatuvar etkileri olabilir
- Ancak hiçbir beslenme yaklaşımı tek başına belirleyici değildir
Mobilizasyon ve Aktivite
- Uzun süre immobilizasyon → bası yarası ve DVT riski
- Bu nedenle:
- Sık pozisyon değişimi
- Uygun hastalarda erken mobilizasyon
- Sedasyonun minimal tutulması ve hastanın oturtulması önerilir
🎯 Klinik Özet
- ARDS sadece akut bir solunum problemi değil, çok sistemli komplikasyonlara yol açan bir süreçtir
- Yoğun bakım sonrası dönemde:
- Rehabilitasyon
- Beslenme
- Mobilizasyon
👉 en az akut tedavi kadar önemlidir
Kaynak
- https://www.ncbi.nlm.nih.gov/books/NBK436002/
- https://pubmed.ncbi.nlm.nih.gov/22797452/
- https://www.thoracic.org/statements/resources/cc/ards-guidelines.pdf
- https://pubmed.ncbi.nlm.nih.gov/37326646/
- https://www.esicm.org/icm-online-first-new-esicm-guidelines-on-ards/
- https://emedicine.medscape.com/article/165139-guidelines
- https://www.nejm.org/doi/full/10.1056/NEJM200005043421801
- https://www.nejm.org/doi/full/10.1056/NEJMra1608077