Kardiyak arrest, dünya genelinde milyonlarca insanın hayatını tehdit eden ani ve öngörülemez bir acil durum olmaya devam etmektedir. Güncel veriler, bu tablonun hem gelişmiş hem de gelişmekte olan ülkelerde ciddi bir halk sağlığı sorunu olduğunu göstermektedir. Amerika Birleşik Devletleri’nde her yıl yaklaşık 350.000 kişi hastane dışında kardiyak arrest (OHCA) geçirmekte ve bu bireylerin büyük bir kısmı hastaneye ulaşamadan yaşamını yitirmektedir. Güncel AHA verilerine göre, hastane dışı kardiyak arrest geçiren hastaların yalnızca yaklaşık %10 civarı sağ olarak taburcu edilebilmekte, nörolojik olarak iyi sonuçlara ulaşanların oranı ise daha da düşük kalmaktadır. Buna karşılık hastane içi kardiyak arrest (IHCA) olgularında sağkalım daha yüksek olup, taburculuk oranları %20–30 civarında bildirilmektedir.
Avrupa Resüsitasyon Konseyi (ERC) 2025 verilerine göre Avrupa’da her yıl yaklaşık 300.000–400.000 kişi hastane dışında kardiyak arrest geçirmektedir. Bu vakaların büyük çoğunluğu ev ortamında meydana gelmekte ve sağkalım oranları ülkeden ülkeye değişmekle birlikte genellikle %5–15 arasında seyretmektedir. Tanık olunan vakalarda halk tarafından CPR başlatılma oranları artış göstermesine rağmen, halen birçok bölgede bu oran istenilen düzeyin altındadır. ERC 2025 özellikle bu noktada toplum katılımının artırılmasını kritik bir hedef olarak vurgulamaktadır.
Dünya genelinde bakıldığında, kardiyak arrest en sık ölüm nedenlerinden biri olmaya devam etmektedir. Dünya Sağlık Örgütü (WHO) ve uluslararası literatür, özellikle düşük ve orta gelirli ülkelerde bu durumun daha dramatik olduğunu ortaya koymaktadır. Acil sağlık sistemlerinin yetersizliği, CPR eğitiminin sınırlı olması ve yaşam zincirinin yeterince organize edilememesi, bu bölgelerde mortaliteyi belirgin şekilde artırmaktadır. ERC 2025 ve AHA 2025 kılavuzları, bu küresel eşitsizliğe özellikle dikkat çekmekte ve sistem temelli iyileştirmelerin gerekliliğini vurgulamaktadır.
Bu olumsuz sonuçların iyileştirilmesi için güncel kılavuzlara göre üç temel unsur ön plana çıkmaktadır: kanıta dayalı kılavuzlara uygun yönetim, toplumun temel yaşam desteği konusunda eğitilmesi ve güçlü bir yaşam zinciri organizasyonunun kurulmasıdır. AHA 2025 ve ERC 2025, bu üç bileşeni yalnızca öneri olarak değil, sağkalımı belirleyen temel yapı taşları olarak tanımlamaktadır.
Amerikan Kalp Derneği (AHA) ve Avrupa Resüsitasyon Konseyi (ERC), kardiyak arrest yönetimine yönelik kılavuzlarını her 5 yılda bir güncellemeye devam etmektedir. 2025 güncellemelerinde dikkat çeken en önemli nokta, algoritmaların köklü şekilde değiştirilmesinden ziyade uygulama kalitesinin artırılmasına yönelik vurgunun güçlendirilmiş olmasıdır. Özellikle erken tanı, yüksek kaliteli CPR ve hızlı defibrilasyonun sağkalım üzerindeki belirleyici rolü daha net ortaya konmuştur.
AHA 2025 kılavuzu, kardiyak arrestin erken tanınmasına özel vurgu yapmaktadır. Agonal solunumun yanlış yorumlanmasının gecikmelere neden olabileceği belirtilmiş ve “şüphe varsa CPR başla” yaklaşımı güçlendirilmiştir. Ayrıca yüksek kaliteli göğüs kompresyonlarının önemi daha detaylı şekilde tanımlanmış; doğru hız (100–120/dk), uygun derinlik (5–6 cm), tam göğüs recoil ve minimal kesinti prensipleri güçlü şekilde vurgulanmıştır. Ventilasyon konusunda ise hiperventilasyondan kaçınılması gerektiği özellikle belirtilmiş, daha kontrollü ventilasyon önerilmiştir. AED kullanımının sadeleştirilmesi ve ekip içi iletişimin (human factors) güçlendirilmesi de AHA 2025’in öne çıkan başlıkları arasındadır.
ERC 2025 kılavuzu ise daha geniş bir sistem yaklaşımı benimsemektedir. Kardiyak arrestin yalnızca bir olay değil, önlenebilir bir süreç olduğu vurgulanmış ve “önleme” kavramı yaşam zincirine daha güçlü şekilde entegre edilmiştir. Riskli hastaların erken tanınması, kötüleşmenin önceden fark edilmesi ve arrest gelişmeden müdahale edilmesi ERC’nin temel mesajları arasında yer almaktadır. Ayrıca toplum temelli müdahaleler, gönüllü kurtarıcı sistemleri ve mobil teknoloji entegrasyonu daha fazla ön plana çıkarılmıştır.
Her iki kılavuzun ortak noktası, yüksek kaliteli CPR’ın nörolojik olarak sağlam sağkalımın temel belirleyicisi olduğunu açıkça ortaya koymasıdır. Göğüs kompresyonlarının doğru teknikle ve kesintisiz uygulanması, erken defibrilasyon ile birlikte değerlendirildiğinde hasta sonuçlarını belirleyen en kritik faktördür.
Bununla birlikte resüsitasyon alanındaki bilimsel çalışmaların doğası gereği bazı sınırlılıkları bulunmaktadır. Kardiyak arrest gibi acil durumlarda randomize kontrollü çalışmaların yapılması etik ve pratik açıdan zordur. Bu nedenle mevcut kılavuzlar; gözlemsel çalışmalar, kayıt verileri, hayvan deneyleri ve uzman görüşleri temel alınarak oluşturulmaktadır. AHA 2025 ve ERC 2025 bu durumu açıkça belirtmekte ve önerilerin klinik bağlam içinde değerlendirilmesi gerektiğini vurgulamaktadır.
Sonuç olarak, kardiyak arrest yönetiminde başarı yalnızca sağlık çalışanlarının bireysel becerilerine bağlı değildir. Toplumun CPR konusundaki farkındalığı, acil sağlık sistemlerinin organizasyonu, teknolojik altyapı ve güncel kılavuzların sahaya doğru şekilde uygulanması birlikte değerlendirilmelidir. AHA 2025 ve ERC 2025 kılavuzlarının ortak mesajı nettir: erken tanı, kaliteli CPR, hızlı defibrilasyon ve güçlü bir sistem organizasyonu sağlandığında, kardiyak arrest sonrası sağkalım anlamlı şekilde artırılabilir.
Yetişkin İleri Yaşam Desteği AHA 2025

ACLS’in Amacı ve Önemi
İleri Kardiyak Yaşam Desteği (İKYD) (ACLS) kılavuzları, hem hastane içinde hem de hastane dışında gelişen kardiyak arrestlerde sağkalımı artırmayı ve nörolojik olarak iyi sonuçlara ulaşmayı hedefler. AHA 2025 ve ERC 2025 kılavuzlarında temel amaç yalnızca kalbi yeniden çalıştırmak (ROSC) değil, aynı zamanda hastanın fonksiyonel ve nörolojik olarak kaliteli bir yaşamla taburcu edilmesini sağlamaktır.
Bu kılavuzlar, kardiyak arrest yönetimini standardize ederek sağlık çalışanlarına kanıta dayalı, uygulanabilir ve ekip temelli bir yaklaşım sunar. 2025 güncellemelerinde özellikle algoritmadan çok uygulama kalitesi, ekip koordinasyonu ve sistem yaklaşımı ön plana çıkarılmıştır.
Kalp durmasından başarılı şekilde kurtulmak için, güçlü bir ekip çalışması ve etkili bir “yaşam zinciri” yaklaşımı gereklidir. AHA 2025’e göre yaşam zinciri şu şekilde genişletilmiştir:
- Erken tanı ve önleme (özellikle hastane içi kötüleşen hastanın fark edilmesi),
- Acil yardım sisteminin hızlı aktivasyonu (112),
- Yüksek kaliteli CPR,
- Erken ve etkili defibrilasyon,
- İleri yaşam desteği uygulamaları (ACLS),
- ROSC sonrası bakım,
- İyileşme ve rehabilitasyon süreci.
Bu zincirdeki her halka birbiriyle bağlantılıdır ve herhangi bir basamaktaki aksama, sağkalımı doğrudan olumsuz etkiler.
ACLS kapsamında uygulanan temel müdahaleler; ritim analizi, uygun zamanda defibrilasyon, ileri hava yolu yönetimi, damar yolu erişimi, uygun ilaç tedavileri ve geri dönüşümlü nedenlerin (Hs ve Ts) hızla tanınıp tedavi edilmesini içerir. AHA 2025 ve ERC 2025 özellikle “geri dönüşümlü nedenlerin erken tanınması” konusuna daha güçlü vurgu yapmaktadır.
Kardiyak arrestlerin büyük bir kısmı kardiyovasküler nedenlere (akut koroner sendrom, malign aritmiler) bağlı gelişse de; solunum yetmezliği, hipoksi, travma, toksikolojik nedenler ve metabolik bozukluklar da önemli etiyolojik faktörlerdir. Bu nedenle sadece algoritmayı uygulamak yeterli değildir; altta yatan nedenin hızlıca belirlenmesi ve hedefe yönelik tedavi edilmesi kritik öneme sahiptir.
2025 kılavuzlarının en önemli vurgularından biri de “human factors” yani insan faktörleridir. Etkili bir ACLS uygulaması için:
- Net liderlik,
- Rol dağılımı,
- Kapalı döngü iletişim (closed-loop communication),
- Minimum kesinti ile koordineli CPR
olmazsa olmaz unsurlar olarak tanımlanmıştır.
Ayrıca, ROSC sonrası bakım artık ACLS’in ayrılmaz bir parçası olarak kabul edilmektedir. Hemodinamik stabilizasyon, oksijenasyon ve ventilasyonun optimize edilmesi, hedefe yönelik sıcaklık yönetimi ve altta yatan nedenin tedavisi, uzun dönem sonuçları belirleyen kritik adımlardır.
Sonuç olarak, AHA 2025 ve ERC 2025’e göre ACLS yalnızca bir algoritma değil; erken tanıdan rehabilitasyona kadar uzanan, ekip çalışmasına dayalı, sistematik ve bütüncül bir yaklaşımı ifade eder. Başarılı bir resüsitasyon için eğitimli ekip, doğru ekipman, etkili iletişim ve kılavuzlara uygun uygulama birlikte sağlanmalıdır.
Ekip Performansı ve Resüsitasyon Üzerindeki Kritik Etkisi
Etkili bir ekip performansı, resüsitasyon çabalarının başarısı için hayati öneme sahiptir. Resüsitasyon ekipleri görevlerini olağanüstü bir verimlilikle yerine getirmeli; bu da yüksek performans ve hassas zamanlama ile sonuçlanarak kardiyak arrest geçiren hastaların hayatta kalma şansını artırabilir. Bu hedeflere ulaşmak için, yüksek performanslı ekipler sadece komutları uygulamakla yetinmeyip, her bir üyenin ekibin genel başarısına katkı sunma kararlılığına dayanır. Kardiyak arrest yaşayan hastalarda en iyi sonuçları elde etmek için yüksek performanslı bir ekip aşağıdaki unsurları önceliklendirmelidir:
- Zamanlama: Kompresyonlara hızla başlanması, ilk şokun erken verilmesi, göğüs kompresyonu oranının %80’in üzerinde tutulması, şok öncesi kesintilerin en aza indirilmesi ve acil tıp hizmetlerinin (EMS) hızlı müdahalesi.
- Kalite: Doğru kompresyon hızı ve derinliği sağlanmalı, göğsün tam geri yaylanmasına izin verilmeli, kesintiler minimuma indirilmeli, yorgunluğu önlemek için kompresörler düzenli olarak değiştirilmelidir. Ayrıca aşırı ventilasyon önlenmeli ve kalite iyileştirmesi için geri bildirim cihazları kullanılmalıdır.
- Koordinasyon: Ekip üyelerinin ortak bir hedefe uyum içinde yöneldiği, her bir üyenin kendi rolünde yetkin olduğu bir ekip dinamiği geliştirilmelidir.
- Yönetim: Etkili liderlik, performans ölçümü ve sürekli kalite iyileştirmesi uygulanmalıdır. Ayrıca kod ekibindeki kişi sayısının yönetimi de sağlanmalıdır.
Her yüksek performanslı ekipde bir liderin varlığı, grubun ortak çabalarını koordine etmek açısından esastır. Ekip lideri, ekibi organize eder, ekip üyelerinin bireysel performansını denetler ve gerektiğinde destek sağlar. Lider, örnek davranış sergileyen bir mentor ve koç olmalı, ekip üyeleri arasında açık bir anlayış ortamı oluşturmalıdır. Ekip liderinin önceliği daima işlemler değil, bütüncül hasta bakımıdır. Eğer ekip üyelerinin gerçekleştiremeyeceği ileri düzey bir işlem (örneğin gelişmiş havayolu uygulaması) gerekiyorsa, ekip lideri bu süre zarfında liderlik görevini geçici olarak başka bir ekip üyesine devredebilir. Bu geçici yetki devri, karmaşık görevler sırasında bile ekibin etkin çalışmasını sürdürmesini sağlar.
6 Kişilik Yüksek Performanslı Bir Ekip İçin Önerilen Pozisyonlar Şunlardır:
- Resüsitasyon rolleri: Havayolu yönetimi, göğüs kompresyonu uygulayıcısı (defibrilatör veya monitörle dönüşümlü), monitör veya defibrilatör operatörü (kompresörle dönüşümlü)
- Liderlik rolleri: Ekip lideri, intravenöz (IV) ve intraosseöz (IO) ilaç uygulayıcısı, ve kayıt tutucu (recorder)
Erişkin İleri Yaşam Desteği Ekip 2025

Her ekip üyesi, kendi görev ve sorumluluklarının farkında olmalıdır; çünkü her bireyin katkısı, ekibin genel etkinliği açısından kritik öneme sahiptir. Eğer ekip 6 kişiden az ise, ekip lideri mevcut personel arasında en kritik görevleri belirleyip uygun şekilde dağıtmalıdır.
Ekip lideri görevleri açık ve net biçimde atamalıdır. Ekip üyeleri ise ek görev alabileceklerini net şekilde ifade etmelidir. Ekip lideri, üyelerin sadece verilen komutları yerine getirdiği değil, aktif katkı sağladığı bir ekip ortamı oluşturmalıdır.
Kapalı döngü iletişim (closed-loop communication) yaklaşımı bu süreçte temel iletişim modelidir. Ekip lideri, belirli bir ekip üyesine doğrudan bir görev veya mesaj iletir; bu üye göz teması ve sözlü yanıtla mesajı aldığını teyit eder. Görevin tamamlandığı da lider tarafından doğrulanmalı, ardından yeni görev verilmelidir.
Ekip üyeleri, lider dahil olmak üzere, hem kendi yetkinliklerinin hem de sınırlarının farkında olmalıdır. Gerektiğinde takviye ekip çağrılmasından çekinilmemelidir. Kod sırasında, bir hata yapılmak üzereyse veya yapılmışsa, diğer ekip üyeleri müdahale etmeye hazır olmalıdır. Hatalar, ekip içi çatışmaya neden olmadan, nazikçe ele alınmalıdır. Müdahale ve analiz, olay sonrası yapılacak değerlendirmelerde (debriefing) tekrar eden hataların önlenmesi için gerekebilir.
Ekip liderinin en kritik sorumluluklarından biri de durumu sürekli izlemek ve yeniden değerlendirmektir. Yapılan müdahaleleri, değerlendirme sonuçlarını ve hastanın durumundaki değişiklikleri takip etmelidir. Ekip lideri düzenli olarak ekip ile iletişim kurmalı, güncel durumu ve planlanan müdahaleleri açıklamalıdır. Hastanın durumu değişebileceğinden, yönetim planı da bu değişikliklere göre esnek olmalı ve resüsitasyon stratejisi gerektiğinde yeniden şekillendirilmelidir.
Klinik Bozulmanın Tanınması
Klinik olarak kötüleşen veya kardiyak arrest gelişme riski taşıyan hastaların erken tanınması, sağkalımı belirleyen en kritik basamaklardan biridir. ERC 2025 ve AHA 2025 kılavuzları, bu sürecin sistematik, hızlı ve ekip temelli bir yaklaşımla yürütülmesini önermektedir.
Bilinci açık hastalarda değerlendirme, gecikmeden ABCDE yaklaşımı ile başlatılmalıdır. Hava yolu (A), solunum (B), dolaşım (C), nörolojik durum (D) ve maruziyet/dış değerlendirme (E) basamakları eş zamanlı düşünülmeli ve her basamakta hem değerlendirme hem de gerekli müdahaleler birlikte yürütülmelidir. Bu süreçte hava yolunun açıklığının sağlanması, oksijen verilmesi, hastanın kardiyak monitörizasyon altına alınması (EKG, non-invaziv kan basıncı, pulse oksimetre) ve mümkün olan en kısa sürede 12 derivasyonlu EKG çekilmesi önerilir. Hemodinamik instabilite saptanan hastalarda, tüm değerlendirme tamamlanmadan yaşam kurtarıcı müdahalelere öncelik verilmelidir.
Modern kılavuzlar, hasta değerlendirmesinin katmanlı bir yapı içinde ilerlemesini önerir. Bu yaklaşım; ilk değerlendirme, temel yaşam desteği (TYD/BLS), ileri yaşam desteği (İYD/ALS), birincil ve ikincil değerlendirme basamaklarını içerir.
İlk değerlendirmede, olay yeri güvenliği sağlanmalı ve hastanın genel görünümü ile bilinç durumu hızla değerlendirilmelidir. Bilinci kapalı hastalar doğrudan temel yaşam desteği algoritmasına alınırken, bilinci açık hastalarda ABCDE yaklaşımına geçilir.
Temel yaşam desteği değerlendirmesinde, hastanın yanıtı kontrol edilir ve acil yanıt sistemi derhal aktive edilir. Solunum ve nabız değerlendirmesi birlikte ve 10 saniyeyi aşmayacak şekilde yapılmalıdır. Nabız yoksa veya nabızdan emin olunamıyorsa, gecikmeden kardiyopulmoner resüsitasyon (CPR) başlatılmalıdır. Uygun durumlarda defibrilasyon mümkün olan en kısa sürede gerçekleştirilmelidir. AHA 2025 özellikle “emin değilsen başla” yaklaşımını vurgular; gecikme, yanlış CPR uygulamasından daha zararlıdır.
Birincil değerlendirme aşamasında, yüksek performanslı ekipler ABCDE yaklaşımını eş zamanlı uygulayarak hızlı karar verir. Hastalar erken dönemde monitörize edilmeli, kardiyak ritim değerlendirilerek tedavi algoritması buna göre şekillendirilmelidir.
İkincil değerlendirme, altta yatan nedenlerin araştırılmasına odaklanır. Bu aşamada “geri döndürülebilir nedenler” mutlaka gözden geçirilmelidir. ERC ve AHA kılavuzlarında bu nedenler klasik olarak H ve T’ler şeklinde tanımlanır: hipovolemi, hipoksi, asidoz, elektrolit bozuklukları (özellikle potasyum), hipotermi; tansiyon pnömotoraks, kardiyak tamponad, toksinler ve tromboz (pulmoner emboli veya koroner oklüzyon). Bu nedenlerin hızlı tanınması ve tedavi edilmesi, hem kardiyak arrestin önlenmesini hem de arrest gelişmiş hastalarda ROSC (spontan dolaşımın geri dönüşü) sağlanmasını doğrudan etkiler.
5H 5T

- H (Harfler):
- Hipovolemi
- Hipoksi
- Hidrojen iyonu fazlalığı (asidoz)
- Hipo-/hiperkalemi
- Hipotermi
- T (T’ler):
- Tansiyon pnömotoraks
- Kalp tamponadı
- Toksinler
- Tromboz (pulmoner veya koroner)
Bu altta yatan nedenlerin değerlendirilmesi ve tedavisi, kardiyak arresti önlemeye veya arrest gelişmişse ROSC (spontan dolaşımın geri dönüşü) sağlanmasına katkı sağlayabilir.
Klinik bozulmanın erken belirtileri dikkatle izlenmelidir. Hava yolu açıklığının bozulması, ciddi solunum anormallikleri (takipne >30/dk veya bradipne <6/dk), belirgin bradikardi (<40/dk) veya taşikardi (>140/dk), hipotansiyon (sistolik <90 mmHg), hipertansif acil bulguları, bilinç düzeyinde azalma, ajitasyon, nöbet ve idrar çıkışında azalma gibi bulgular yaklaşan arrestin habercisi olabilir. Bu bulguların erken fark edilmesi, hızlı müdahale ve etkin ekip koordinasyonu ile mortaliteyi azaltır.
Kardiyak Arrestin Tanınması ve İlk Yönetimi
Kardiyak arrestin erken tanınması ve gecikmeden müdahale edilmesi, zincirin en kritik halkasını oluşturur. ERC 2025 ve AHA 2025’e göre, bilinci kapalı ve normal solunumu olmayan (veya yalnızca agonal solunum gösteren) hastalar kardiyak arrest olarak kabul edilmelidir.
Eğitimsiz kurtarıcılar için öneri nettir: hasta yanıtsız ve nefes almıyorsa, kardiyak arrest varsayılmalı, 112 / mavi kod aktive edilmeli ve hemen CPR başlanmalıdır. CPR uygulanmasının potansiyel zararı, uygulanmamasının oluşturacağı riskten çok daha düşüktür.
Sağlık profesyonelleri ise nabız kontrolünü 10 saniyeyi geçmeyecek şekilde yapmalıdır. Nabız alınamıyorsa veya nabızdan emin olunamıyorsa, gecikmeden CPR başlatılmalıdır. Kılavuzlar, nabız değerlendirmesinin sıklıkla hatalı ve zaman kaybettirici olduğunu vurgulamakta; bu nedenle şüphede kalındığında arrest varmış gibi davranılmasını önermektedir.
Resüsitasyon sürecinde temel hedefler; yüksek kaliteli göğüs kompresyonları, minimal kesinti, erken defibrilasyon ve geri döndürülebilir nedenlerin hızla tedavisidir. Bu süreç, ancak iyi organize olmuş, iletişimi güçlü ve klinik durumu sürekli yeniden değerlendiren bir ekip ile başarılı şekilde yürütülebilir.
Sonuç olarak, klinik bozulmanın erken tanınması ve kardiyak arrestin gecikmeden yönetilmesi; sistematik yaklaşım, klinik farkındalık ve ekip performansının birleşimiyle mümkün olur. Bu üç unsur, modern resüsitasyon pratiğinin temelini oluşturur.
👉 Özet Klinik Bozulma Belirtileri
Klinik bozulmanın belirtileri şunları içerir:
- Hava yolu açıklığında bozulma (airway compromise)
- Takipne: Solunum sayısının 30/dakikadan fazla olması
- Bradipne: Solunum sayısının 6/dakikadan az olması veya solunum sıkıntısı bulguları
- Bradikardi: Kalp hızının 40/dakikadan az olması
Bradikardi Periarrest Evreleri

- Taşikardi: Kalp hızının 140/dakikadan fazla olması
Taşikardi Periarrest Evreleri

- Hipotansiyon: Sistolik kan basıncının 90 mmHg’nin altında olması
- Hipertansiyon: Hipertansif acil bulgularıyla birlikte yüksek tansiyon
- Bilinç düzeyinde azalma
- Ajitasyon
- Nöbet geçirme (seizure)
- İdrar çıkışında azalma
Klinik bozulmanın erken fark edilmesi, resüsitasyon sırasında ekip performansının temel unsurlarındandır. Hızlı müdahale, keskin klinik gözlem yeteneği ve etkili ekip iletişimiyle mümkün olur.
Yüksek Kaliteli CPR’nin Özellikleri
Yüksek kaliteli kardiyopulmoner resüsitasyon (CPR), kardiyak arrest yönetiminin en kritik bileşenidir ve sağkalım üzerinde doğrudan etkiye sahiptir. ERC 2025 ve AHA 2025 kılavuzlarına göre etkili CPR; yeterli derinlikte, uygun hızda ve kesintisiz göğüs kompresyonları ile optimal ventilasyonun sağlanmasına dayanır.
Göğüs kompresyonları erişkin hastalarda en az 5 cm derinliğe ulaşacak şekilde uygulanmalı, ancak aşırı derinlikten kaçınılmalıdır. Kompresyon hızı dakikada 100–120 arasında olmalı ve bu aralığın dışına çıkılmamalıdır. Her kompresyon sonrası göğsün tamamen geri yaylanmasına izin verilmesi, koroner ve serebral perfüzyon açısından kritik öneme sahiptir.
Kompresyonlar mümkün olduğunca kesintisiz sürdürülmeli, özellikle ritim analizi ve defibrilasyon sırasında verilen aralar dahil olmak üzere tüm kesintiler minimum düzeyde tutulmalıdır. Göğüs kompresyonu fraksiyonunun %80’in üzerinde olması hedeflenmelidir.
Ventilasyon uygulamasında aşırı ventilasyondan kaçınılmalıdır, çünkü bu durum intratorasik basıncı artırarak venöz dönüşü azaltır ve CPR etkinliğini düşürür. İleri hava yolu sağlanmadan önce, standart olarak 30:2 kompresyon:ventilasyon oranı korunmalıdır. İleri hava yolu sağlandıktan sonra ise kompresyonlar kesintisiz devam ederken ventilasyonlar asenkron şekilde uygulanır.
Kompresyon uygulayan kişi zamanla yorulacağı için, CPR kalitesinin korunması adına uygulayıcı her 2 dakikada bir veya daha erken yorgunluk gelişirse değiştirilmelidir.
CPR kalitesinin objektif değerlendirilmesinde kapnografi (EtCO₂) önemli bir araçtır. End-tidal CO₂ değerinin düşük olması (<10 mmHg) veya zamanla düşmesi, yetersiz kompresyon kalitesine işaret edebilir. Bu durumda kompresyon derinliği, hızı ve teknik tekrar gözden geçirilmeli ve gerekli düzeltmeler yapılmalıdır. EtCO₂’de ani yükselme ise spontan dolaşımın geri dönüşünü (ROSC) gösterebilir.
Kapnografi: Spontan Geri Dolaşımın Dönmesi
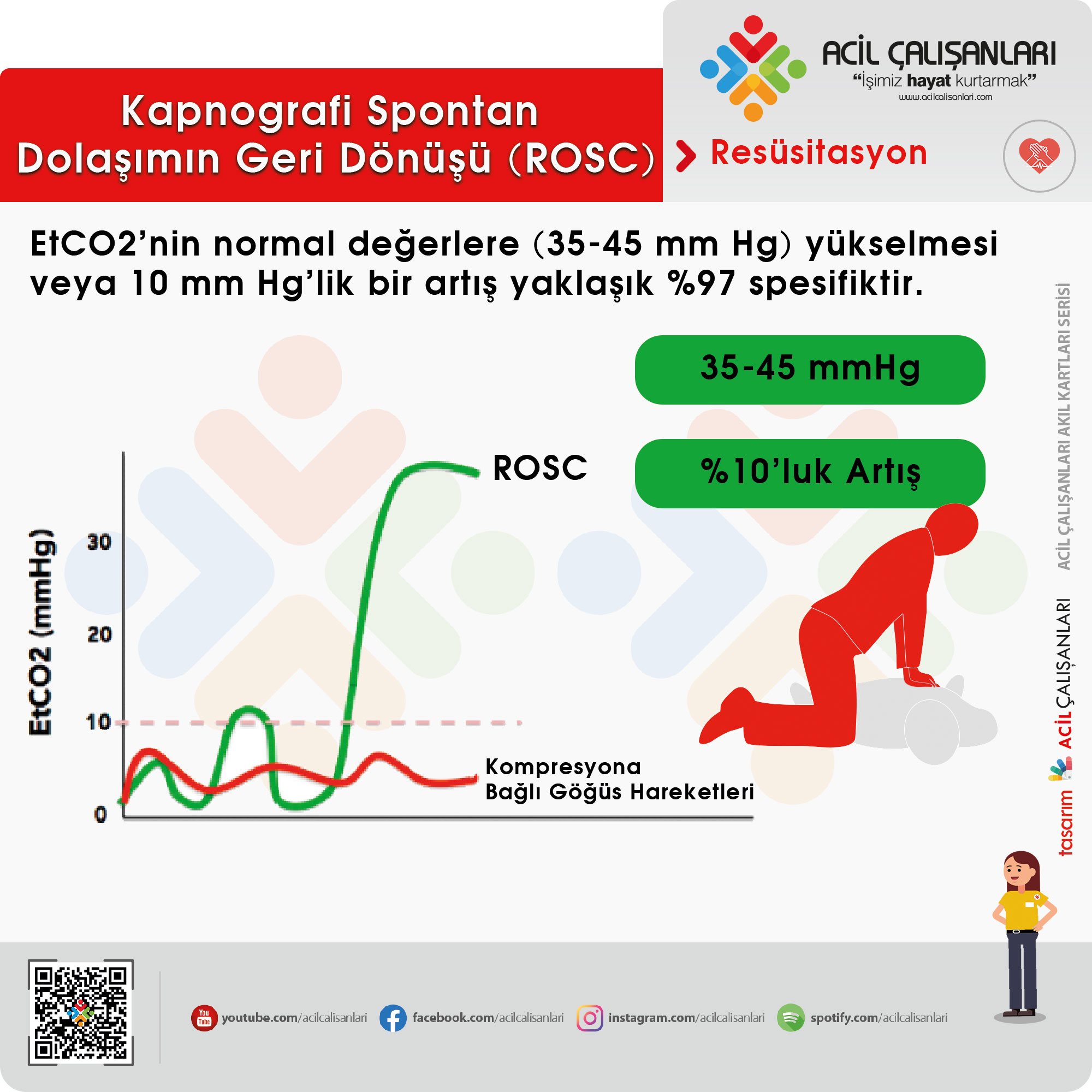
Sonuç olarak, yüksek kaliteli CPR; doğru teknik, minimum kesinti, uygun ventilasyon ve sürekli kalite değerlendirmesi ile sağlanır. Bu unsurların eksiksiz uygulanması, kardiyak arrest hastalarında hayatta kalım şansını belirgin şekilde artırır.
👉 Özet
- Göğüs kompresyonları en az 5 cm (2 inç) derinliğe kadar yapılmalı
- Kompresyon hızı: Dakikada 100–120
- Her kompresyon arasında göğsün tamamen geri yaylanması sağlanmalı
- Kompresyonlar kesintisiz uygulanmalı; kesintiler minimumda tutulmalı
- Aşırı ventilasyondan kaçınılmalı
- Kompresyon uygulayan kişi, yorgunluk belirtileri varsa veya her 2 dakikada bir değiştirilmelidir
- İleri hava yolu açılmadan önce, 30:2 kompresyon:ventilasyon oranı korunmalıdır
- CPR kalitesi, kapnografi (EtCO₂) ile değerlendirilebilir. End-tidal CO₂ düzeyi düşükse veya düşüyorsa, CPR kalitesi tekrar gözden geçirilmeli ve gerekirse düzeltilmelidir
Yüksek Kaliteli CPR Özellikleri

CPR ve Defibrilasyon Sahada Uygulanmalıdır
Kardiyak arrest yönetiminde en kritik iki müdahale, yüksek kaliteli CPR ve erken defibrilasyondur. Bu nedenle hasta mümkün olan en kısa sürede değerlendirilmeli ve bulunduğu yerde resüsitasyon başlatılmalıdır. Hastayı gereksiz yere taşımak, kompresyon kesintilerine yol açarak sağkalımı olumsuz etkileyebilir.
CPR uygulanacak ortamın, etkili ve kesintisiz kompresyonlara izin verecek şekilde düzenlenmesi esastır. Bu bağlamda hastanın mümkünse sert bir zemine alınması önerilir. Yumuşak zeminler (örneğin yatak) kompresyon etkinliğini azaltır ve yeterli intratorasik basınç oluşturulmasını engeller.
Standart yaklaşımda hasta supin (sırtüstü) pozisyonda olmalıdır. Ancak bazı özel durumlarda (örneğin yoğun bakımda entübe ve prone pozisyonda olan hastalar) hastayı çevirmek zaman kaybına neden olacaksa, prone CPR teknikleri uygulanabilir. Bu yaklaşım özellikle ileri merkezlerde ve deneyimli ekipler tarafından tercih edilmelidir.
Göğüs kompresyonu uygulayan kişi, ellerini doğru anatomik noktaya yerleştirmelidir. Baskı noktası, sternumun alt yarısı, göğsün orta hattıdır. Dominant elin topuğu sternum üzerine yerleştirilir, diğer el bunun üzerine konularak parmaklar kenetlenir. Dirsekler düz tutulmalı ve kompresyonlar vücut ağırlığı kullanılarak dik açıyla uygulanmalıdır.
Erken defibrilasyon, özellikle şoklanabilir ritimlerde (VF/pVT) sağkalımı belirleyen en önemli faktörlerden biridir. Bu nedenle defibrilatör olay yerine ulaşır ulaşmaz kullanılmalı, cihazın yönlendirmeleri takip edilerek ritim analizi yapılmalı ve endikasyon varsa gecikmeden şok uygulanmalıdır. Şok sonrası nabız kontrolü için zaman kaybedilmeden CPR’a hemen geri dönülmelidir.
Sonuç olarak, kardiyak arrest yönetiminde temel prensip; “taşıma değil, bulunduğu yerde müdahale” yaklaşımıdır. Erken CPR, doğru teknik ve hızlı defibrilasyon ile birlikte uygulanandığında, hasta sağkalımını anlamlı şekilde artırır.
👉 Özet
- Sert zemin tercih edilmeli
- Supin pozisyon (sırt üstü) ideal pozisyondur
- Bu mümkün değilse, hastane ortamında prone (yüzüstü) pozisyonda CPR teknikleri de uygulanabilir
- Uygulayıcılar, baskıyı sternumun alt yarısına, göğsün ortasına yapmalı; dominant elin topuğu alta, diğer el üstte olacak şekilde yerleştirilmelidir
Dolaşım Önceliklidir – C-A-B Yaklaşımı
Kardiyak arrest yönetiminde yaklaşım, geçmişte önerilen Airway–Breathing–Circulation (A-B-C) sıralamasından, güncel kılavuzlarla birlikte Circulation–Airway–Breathing (C-A-B) şeklinde değiştirilmiştir. Bu değişiklik, özellikle göğüs kompresyonlarının erken başlatılmasının sağkalım üzerindeki belirgin etkisini ortaya koyan bilimsel veriler doğrultusunda yapılmıştır.
C-A-B Yaklaşımı
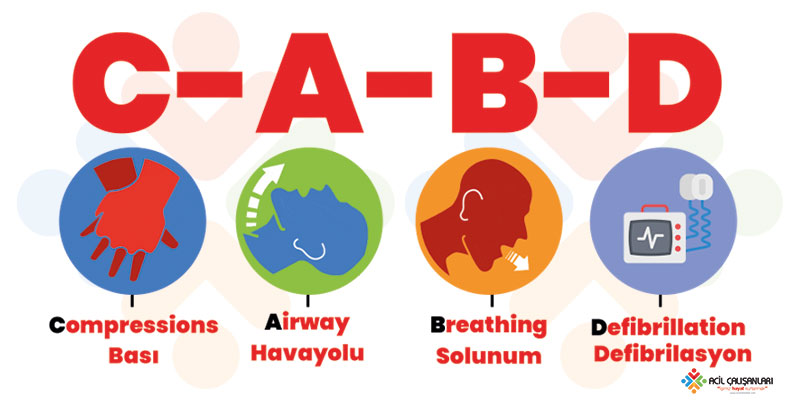
ERC 2025 ve AHA 2025 kılavuzları, kardiyak arrestte en kritik önceliğin dolaşımın sağlanması, yani etkili göğüs kompresyonlarının gecikmeden başlatılması olduğunu vurgular. Kompresyonların erken başlanması; koroner ve serebral perfüzyonu artırarak spontan dolaşımın geri dönüşü (ROSC) ve nörolojik iyileşme şansını artırır.
Yalnız kurtarıcılar veya olay yerine ilk ulaşan sağlık personeli, zaman kaybetmeden göğüs kompresyonlarına başlamalıdır. Ventilasyon, özellikle ikinci bir uygulayıcı geldiğinde veya uygun ekipman sağlandığında başlatılmalıdır. Bu yaklaşım, kompresyonların gecikmesini önler ve resüsitasyonun en kritik bileşeninin hızla devreye girmesini sağlar.
Ayrıca bu strateji; ilk CPR döngüsünün daha hızlı tamamlanmasına, ventilasyonun daha uygun zamanda entegre edilmesine ve genel resüsitasyon kalitesinin artmasına katkıda bulunur. Güncel kılavuzlar, özellikle ilk dakikalarda kompresyon odaklı yaklaşımın hayatta kalım açısından belirleyici olduğunu açıkça ortaya koymaktadır.
Sonuç olarak C-A-B yaklaşımı, kardiyak arrest yönetiminde “önce dolaşımı başlat, sonra diğer basamakları tamamla” prensibine dayanır ve modern resüsitasyon pratiğinin temelini oluşturur.
👉 Özet
Yüksek kaliteli CPR’ye ilişkin hedefler ve uygulama detayları, bilimsel çalışmalar doğrultusunda sürekli güncellenmektedir. Bu nedenle güncel kılavuzların düzenli olarak takip edilmesi büyük önem taşır.
- Dolaşımın (göğüs kompresyonlarının) erken başlatılması, hava yolunun erken açılmasına göre daha yüksek sağkalım oranları ile ilişkilendirilmiştir.
- Yalnız kurtarıcılar veya ilk sağlık personeli, öncelikle kompresyonlara başlamalı, ventilasyon, ikinci bir uygulayıcı geldikten sonra başlanmalıdır.
- Bu strateji, kompresyonların daha hızlı başlatılmasını, ventilasyona daha kısa sürede geçilmesini ve ilk CPR döngüsünün daha erken tamamlanmasını sağlar.
Hava Yolu Yönetimi
Hava yolu yönetimi, akut hastanın değerlendirilmesinde ve kardiyorespiratuvar arrestin önlenmesinde temel bir basamaktır. ERC 2025 ve AHA 2025 kılavuzları, hava yolu açıklığının sağlanmasının ve yeterli oksijenasyon ile ventilasyonun erken dönemde garanti altına alınmasının kritik olduğunu vurgulamaktadır.
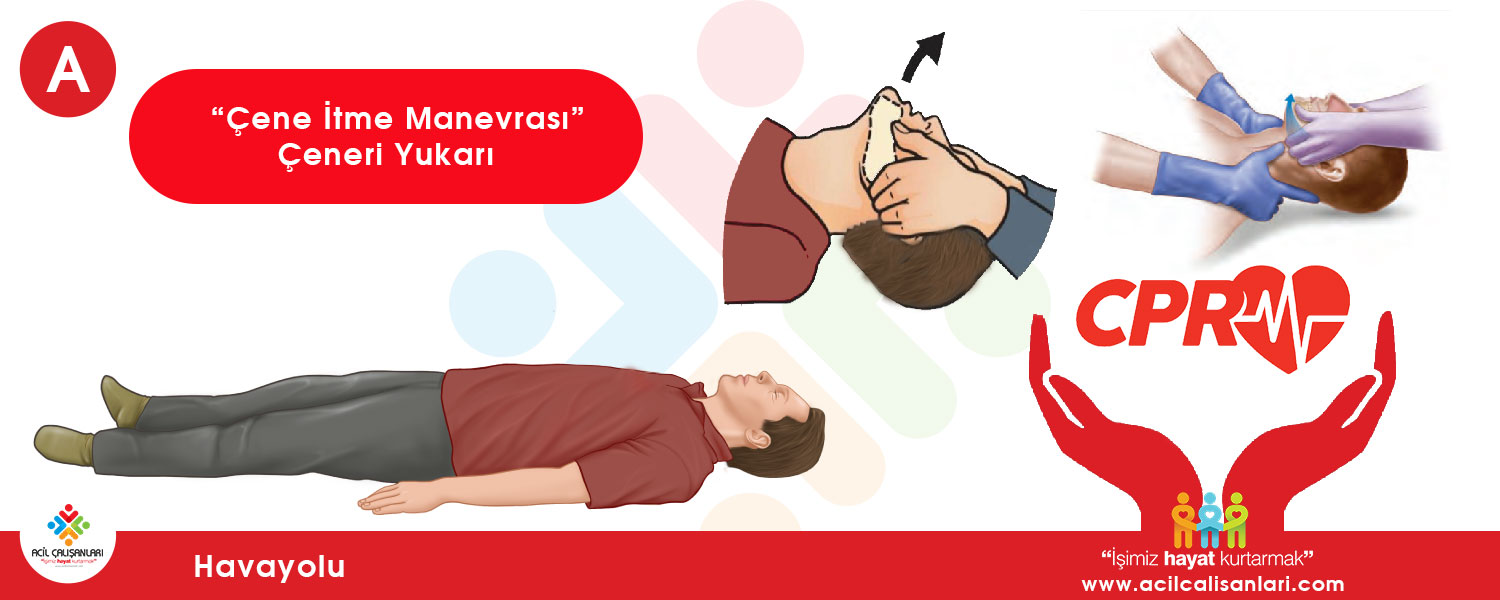
TYD: Baş Geri Çene Kaldırma Manevrası

Bilinci açık, hava yolunu koruyabilen ve spontan solunumu olan hastalarda ilk müdahale genellikle doğru pozisyonlandırmadır. Bu amaçla başın geriye eğilmesi ve çenenin yukarı kaldırılması (head tilt–chin lift) manevrası kullanılarak hava yolu açıklığı sağlanabilir. Ancak travma veya servikal omurga yaralanmasından şüphelenilen hastalarda, servikal hareketten kaçınmak için jaw thrust (çene itme) manevrası tercih edilmelidir.
TYD: Çene İtme Manevrası
Solunum sıkıntısı olan hastalara gecikmeden ek oksijen desteği verilmelidir. Oksijen tedavisi, pulse oksimetre ile izlenmeli ve genellikle hedef satürasyon %94–98 olacak şekilde titre edilmelidir (KOAH gibi özel durumlarda daha düşük hedefler tercih edilebilir). Solunum sıkıntısı; takipne, yardımcı solunum kaslarının kullanımı, burun kanatlarının solunuma katılması, artmış solunum çabası, bradipne veya yüzeyel solunum gibi bulgularla kendini gösterebilir. Bu durum tedavi edilmezse ilerleyerek solunum yetmezliğine neden olabilir.
Solunum yetmezliği klinik olarak ve yardımcı yöntemlerle değerlendirilmelidir. Pulse oksimetre, kapnografi (EtCO₂) ve arteriyel kan gazı analizi, hastanın oksijenlenme ve ventilasyon durumunu objektif olarak ortaya koyar. Hipoksemi, hiperkapni veya her ikisinin birlikte bulunması solunum yetmezliğini düşündürür. Uzamış ve tedavi edilmemiş solunum yetmezliği, kısa sürede kardiyorespiratuvar arreste ilerleyebilir. Bu nedenle hava yolu açıklığı sağlanmalı, yeterli oksijen verilmelidir ve altta yatan neden hızla tedavi edilmelidir.
Solunum arresti olan hastalar genellikle yanıtsızdır; nabız mevcut olabilir ancak solunum yoktur veya yetersizdir. Bu hastalarda hızlı ve sistematik bir yaklaşım gereklidir. Öncelikle temel yaşam desteği (TYD) değerlendirmesi yapılmalı, ardından birincil ve ikincil değerlendirmeye geçilmelidir. Agonal solunum, gerçek solunumla karıştırılmamalı ve kardiyak arrest göstergesi olarak değerlendirilmelidir.
Solunum arrestinin yönetimi; hem temel yaşam desteği hem de ileri yaşam desteği uygulamalarını içerir. Bu kapsamda hava yolu açılmalı, gerekirse aspirasyon yapılmalı ve %100 oksijen ile ventilasyon sağlanmalıdır. Nabzı olan ancak solunumu olmayan hastalarda, balon-valf-maske (BVM/ambu) ile ventilasyon uygulanmalıdır. Ventilasyon sıklığı erişkin hastalarda dakikada yaklaşık 10 soluk (her 6 saniyede 1 soluk) olacak şekilde ayarlanmalıdır. Her soluk yaklaşık 1 saniyede verilmeli ve tidal volüm göğüs yükselmesini sağlayacak düzeyde (yaklaşık 500–600 mL) olmalıdır.
Spontan ve yeterli solunum geri dönmezse, uygun koşullarda ileri hava yolu (endotrakeal entübasyon veya supraglottik airway) uygulanmalıdır. Orofaringeal veya nazofaringeal airway gibi yardımcı araçlar, BVM ile ventilasyonu kolaylaştırmak için kullanılabilir.
Kardiyak arrest durumunda ise ventilasyon, göğüs kompresyonları ile birlikte uygulanır. BVM veya ileri hava yolu aracılığıyla %100 oksijen verilerek etkili ventilasyon sağlanmalıdır. Ancak ventilasyonun gecikmesi kadar, aşırı ventilasyon da zararlıdır ve intratorasik basıncı artırarak dolaşımı olumsuz etkileyebilir.
Sonuç olarak hava yolu yönetimi; doğru teknik, uygun ekipman ve klinik değerlendirme ile yürütülmelidir. Etkili hava yolu sağlanamayan hastalarda kısa sürede kardiyak arrest gelişebileceği unutulmamalıdır. Bu nedenle erken tanı, hızlı müdahale ve sürekli izlem, başarılı resüsitasyonun temel taşlarını oluşturur.
👉 Özet
İYD: Ambu Yetişkin Ventilasyon
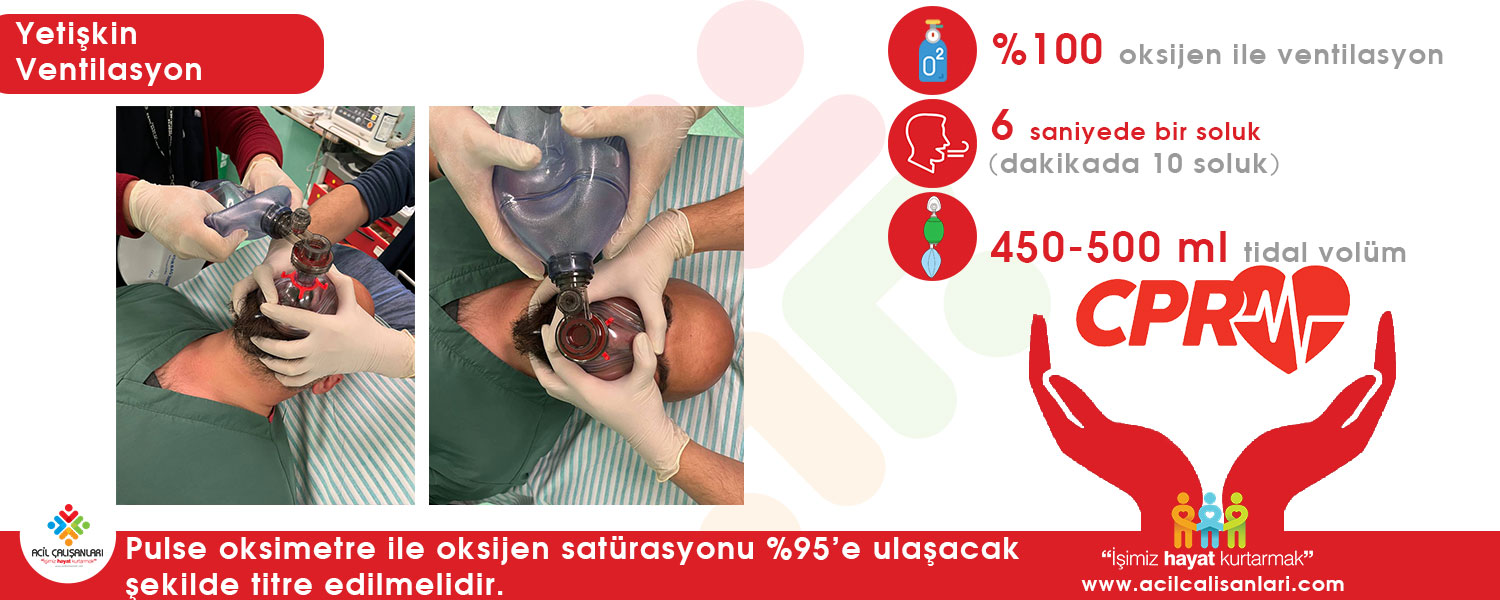
İleri hava yolu yoksa:
Solunum: 30 kompresyona karşı 2 soluk (30:2)
Her soluk: ≈ 500–600 mL (göğüs yükselmesini sağlayacak kadar)
Her soluk süresi: ≈ 1 saniye
İleri hava yolu sağlandıktan sonra:
Solunum: Dakikada yaklaşık 10 soluk (her 6 saniyede 1)
Tidal volüm: Her solukta yaklaşık 400–600 mL (göğüs yükselmesini sağlayacak kadar)
Ritim Yorumu
Kardiyak ritimlerin ilk değerlendirmesi, resüsitasyon sürecinde hızlı karar vermeyi sağlayan basit ve sistematik bir yaklaşıma dayanır. Deneyimli sağlık profesyonelleri, ritmi değerlendirirken üç temel özelliğe odaklanır: ritmin hızlı mı yoksa yavaş mı olduğu, QRS kompleksinin geniş mi yoksa dar mı olduğu ve ritmin düzenli mi yoksa düzensiz mi olduğu. Bu değerlendirme mutlaka hastanın klinik durumu, hemodinamik stabilitesi ve en önemlisi nabız varlığı ile birlikte ele alınmalıdır. Bu temel analiz, ilk resüsitasyon stratejisinin belirlenmesi için genellikle yeterlidir.
TYD: Nabız Kontrolü

Kardiyak arrest durumunda ritimler iki ana gruba ayrılır: şoklanabilir ve şoklanamaz ritimler. Şoklanabilir ritimler; nabızsız ventriküler taşikardi (VT) ve ventriküler fibrilasyondur (VF). Bu ritimler yaşamı tehdit eder ve etkin perfüzyon oluşturamaz. Ventriküler fibrilasyon tamamen kaotik elektriksel aktivite nedeniyle dolaşım oluşturamazken, ventriküler taşikardi bazı durumlarda perfüzyon sağlayabilir; ancak nabızsız formu kardiyak arrest olarak kabul edilir ve acil müdahale gerektirir.
Taşikardi Banner

Şoklanabilir ritimlerin yönetiminde üç temel yaklaşım vardır: hızlı tanı, yüksek kaliteli CPR ve erken defibrilasyon. Erken defibrilasyon, bu ritimleri organize ve perfüzyon sağlayan bir ritme döndürerek sağkalımı belirgin şekilde artırır. Güncel uygulamada bifazik defibrilatörler standarttır ve monofazik cihazlara göre daha etkilidir. Bifazik cihazlarda ilk şok genellikle 120–200 Joule aralığında uygulanır; cihaz önerisi bilinmiyorsa maksimum enerji tercih edilebilir. Sonraki şoklar aynı düzeyde veya artırılarak uygulanabilir. Artan enerji stratejisi (örneğin 200–300–360 J), özellikle dirençli ritimlerde etkili olabilir. Monofazik defibrilatörlerde ise standart enerji 360 Joule’dür.
Defibrilasyon sonrası kritik nokta, ritim kontrolü için zaman kaybetmeden hemen CPR’a geri dönülmesidir. Tanıklı arrest ve pedleri takılı hastalarda gecikmeden şok verilmelidir. Eğer defibrilatör henüz hazır değilse, bu süreçte yüksek kaliteli CPR kesintisiz devam ettirilmelidir. Şoklanabilir ritimlerde, ikinci şoktan sonra ve sonrasında her 3–5 dakikada bir 1 mg IV adrenalin uygulanması önerilir. Ritim persiste ediyorsa üçüncü şoktan sonra 300 mg IV amiodaron (alternatif olarak 1–1.5 mg/kg lidokain) uygulanabilir.
Şoklanamaz ritimler ise nabızsız elektriksel aktivite (NEA) ve asistolidir. NEA’da EKG’de organize bir ritim görülmesine rağmen mekanik kasılma olmadığı için nabız alınamaz. Asistolide ise hem elektriksel hem de mekanik aktivite tamamen yoktur. Bu ritimlerde defibrilasyonun yeri yoktur. Yönetim; yüksek kaliteli CPR, erken adrenalin uygulaması (her 3–5 dakikada bir 1 mg IV) ve altta yatan nedenlerin hızla araştırılıp tedavi edilmesine dayanır.
Bu geri döndürülebilir nedenler “H’ler ve T’ler” olarak sistematize edilmiştir. H’ler; hipovolemi, hipoksi, asidoz, elektrolit bozuklukları (hipo/hiperkalemi) ve hipotermiyi içerir. T’ler ise tansiyon pnömotoraks, kardiyak tamponad, toksinler ve tromboz (pulmoner emboli veya koroner oklüzyon) olarak sıralanır. Bu nedenlerin hızlı tanınması ve tedavi edilmesi, hem kardiyak arrestin geri döndürülmesinde hem de ROSC elde edilmesinde belirleyici rol oynar.
Nabızsız Ritimlerin Güncel Sınıflaması
Nabızsız ritimler iki ana gruba ayrılır ve bu ayrım, uygulanacak tedaviyi doğrudan belirler ve gecikmeden yapılmalıdır.
Şoklanabilir Ritimler:
- Ventriküler fibrilasyon (VF)
- Nabızsız ventriküler taşikardi (pVT)
Şoklanabilir Ritimler

Şoklanamaz Ritimler:
- Asistoli
- Nabızsız elektriksel aktivite (NEA)
Şoklanamaz Ritimler

Şoklanamaz Ritimlerin Yönetimi (Asistoli / NEA)
Bu ritimlerde defibrilasyonun yeri yoktur. Temel yaklaşım:
- Yüksek kaliteli CPR
- Adrenalin: en kısa sürede başlanır ve 3–5 dk’da bir tekrarlanır
- Ritim ve nabız 2 dakikada bir değerlendirilir
👉 2025 vurgusu: “Defibrilasyon yok → gecikmeden ilaç + neden odaklı yaklaşım”
1- NEA (Pulseless Electrical Activity)
Elektriksel aktivite vardır ancak efektif mekanik kasılma yoktur. Yani EKG var → nabız yok.
Nabızsız Elektriksel Aktivite QR

👉 En kritik nokta: Altta yatan neden bulunmazsa başarı düşüktür
2- Asistoli
Elektriksel aktivite tamamen yoktur. Prognozu en kötü ritimdir.
Asistoli QR
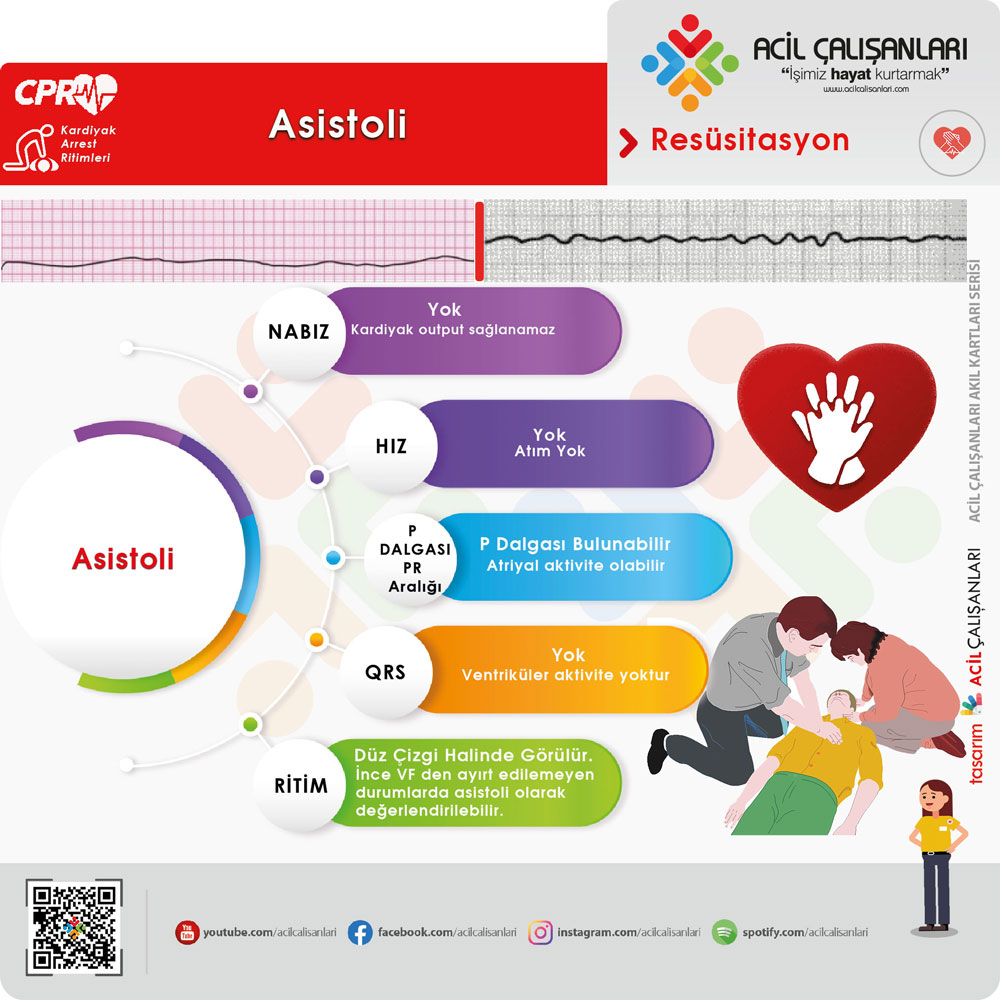
👉 Önemli:
- Asistoli doğrulanmalı (lead kontrolü yapılmalı)
- İnce VF ile karışmamalı
Geri Dönüşümlü Nedenler (Hs ve Ts) – 2025 Vurgusu
AHA ve ERC 2025, özellikle bu kısmı daha fazla ön plana çıkarmıştır.
H’ler:
- Hipovolemi
- Hipoksi
- Asidoz (H⁺ artışı)
- Hipo/hiperkalemi
- Hipotermi
T’ler:
- Tansiyon pnömotoraks
- Tamponad (kardiyak)
- Toksinler
- Tromboz (koroner / pulmoner)
👉 Klinik mesaj: “CPR yap ama nedeni bulmadan hasta dönmez”
Ventriküler Fibrilasyon (VF)
Ventriküler fibrilasyon, tamamen düzensiz ve kaotik elektriksel aktivite ile karakterizedir ve perfüzyon yoktur. Bu nedenle en kritik tedavi erken defibrilasyondur.
VF QR
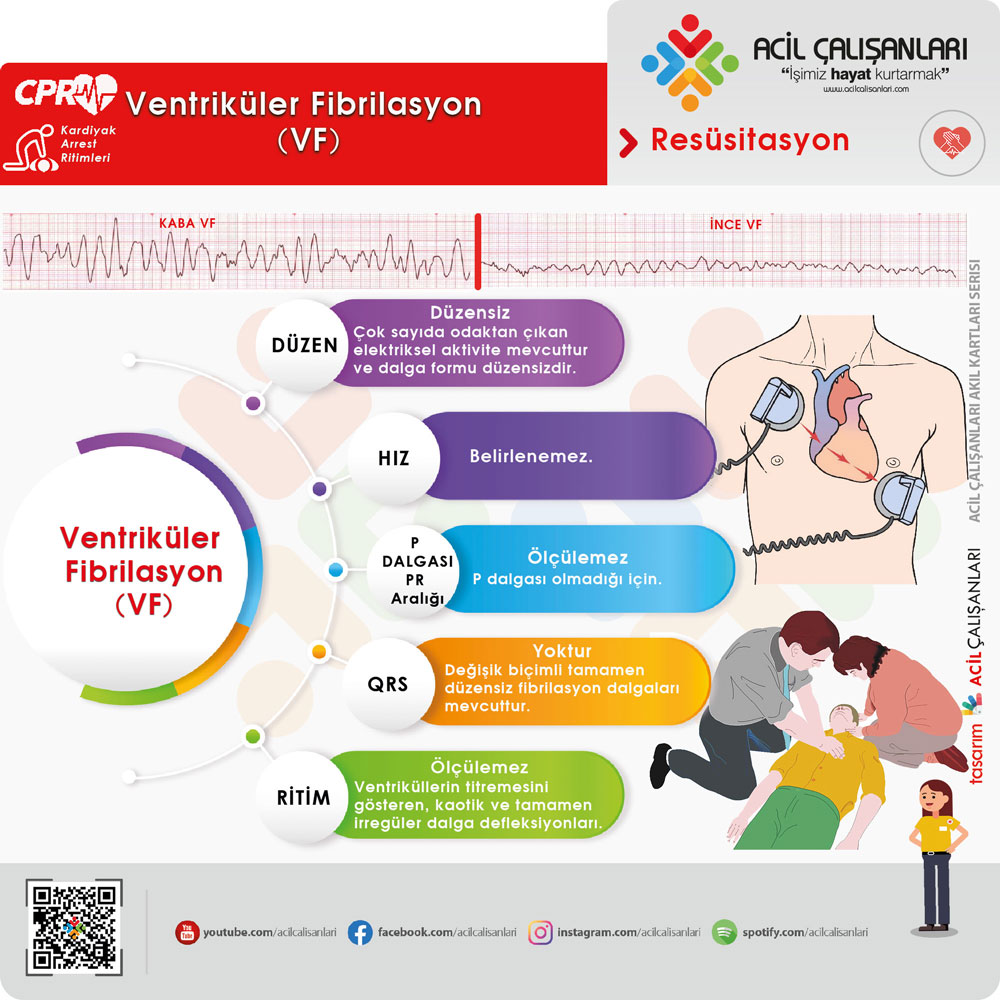
AHA 2025 ve ERC 2025’e göre yaklaşım:
- Hızlı ritim tanısı
- Derhal defibrilasyon (ilk fırsatta)
- Kesintisiz ve yüksek kaliteli CPR
Tanıklı arrestlerde “shock first” yaklaşımı özellikle önemlidir.
Enerji önerileri:
- Bifazik defibrilatör: 120–200 J
- Enerji bilinmiyorsa: maksimum enerji
- Sonraki şoklar: aynı veya artan enerji ile uygulanabilir
Monofazik defibrilatör:
- 360 J
👉 2025 vurgusu: Enerjiden çok erken şok + kesintisiz CPR önemlidir.
Şok sonrası:
- Nabız kontrolü yapılmaz
- HEMEN CPR’a devam edilir (2 dk)
İlaç tedavisi:
- Adrenalin: her 3–5 dk’da 1 mg IV/IO
- Amiodaron: 300 mg IV bolus (refrakter VF)
- Alternatif: Lidokain
Nabızsız Ventriküler Taşikardi (pVT) (nVT)
Nabızsız VT, organize ama hızlı ventriküler aktiviteye rağmen etkili kardiyak output olmadığı durumdur. Klinik olarak VF ile aynı şekilde yönetilir.
nVT QR

AHA 2025 ve ERC 2025’e göre yaklaşım:
- Hızlı ritim tanısı (geniş QRS, düzenli ritim, nabız yok)
- Derhal defibrilasyon
- Kesintisiz ve yüksek kaliteli CPR
👉 Klinik olarak VF ile aynı algoritma uygulanır
Enerji önerileri:
- Bifazik defibrilatör: 120–200 J
- Enerji bilinmiyorsa: maksimum enerji
- Sonraki şoklar: aynı veya artan enerji ile uygulanabilir
Monofazik defibrilatör:
- 360 J
👉 2025 vurgusu: Erken defibrilasyon ve CPR kalitesi, sağkalımı belirleyen ana faktördür.
Şok sonrası:
- Nabız kontrolü yapılmaz
- HEMEN CPR’a devam edilir (2 dk)
İlaç tedavisi:
- Adrenalin: her 3–5 dk’da 1 mg IV/IO
- Amiodaron: 300 mg IV bolus (refrakter pVT)
- Alternatif: Lidokain
Kritik Klinik Özet
- VF ve pVT → aynı yönetim (shockable rhythm)
- En önemli müdahale → erken defibrilasyon
- CPR → kesintisiz ve kaliteli
- Şok sonrası → nabız bakma, CPR’a dön
👉 “Şokla, hemen kompresyona dön, nedeni sonra düşün” 🚑
Erişkin İleri Yaşam Desteği Ritimler

Bu ritimlerin yönetiminde üç temel adım vardır:
- Hızlı tanı,
- Yüksek kaliteli CPR ve
- Erken defibrilasyon.
Erken uygulanan defibrilasyon, aritmiyi perfüzyon sağlayan bir ritme çevirerek sağkalım şansını artırır.
Defibrilasyon Enerji Seviyesi Yetişkin
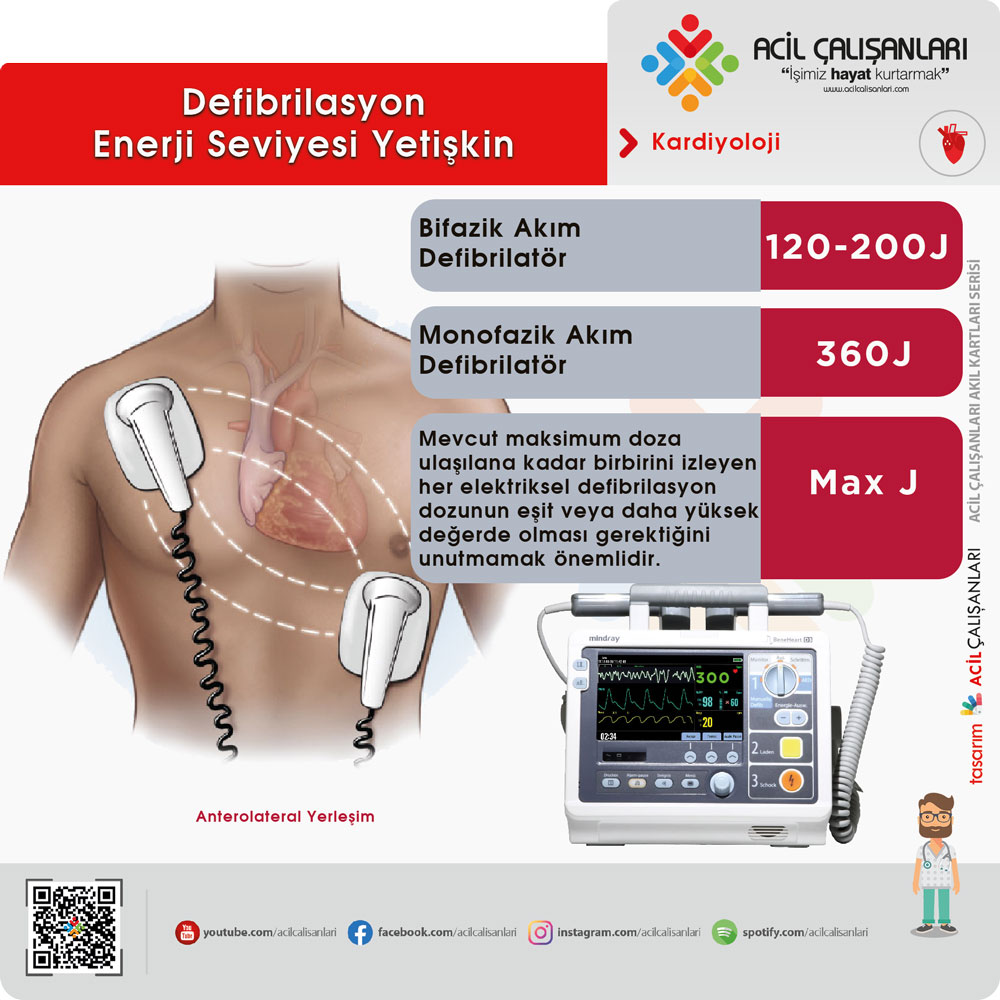
Günümüzde bifazik defibrilatörler, monofazik modellere göre daha etkili olup yaygın olarak kullanılmaktadır. Kullanılacak enerji düzeyi cihazın üretici talimatlarına göre belirlenmelidir. İlk doz genellikle 120–200 J’dir; enerji düzeyi bilinmiyorsa maksimum doz kullanılabilir. İkinci ve sonraki şoklar aynı düzeyde uygulanabilir veya daha yüksek enerji tercih edilebilir. Artan enerjiyle verilen şokların (örneğin 200–300–360 J) çoklu şok gereken hastalarda daha etkili olabileceği gösterilmiştir, ancak sabit ve artan enerji stratejileri arasında sağkalım açısından belirgin fark yoktur. Monofazik defibrilatörlerde önerilen enerji 360 J’dür. İlk şoktan sonra ritim kontrolü yapılmadan hemen CPR’a devam edilmesi önerilir.
Şok Enerji AHA 2025
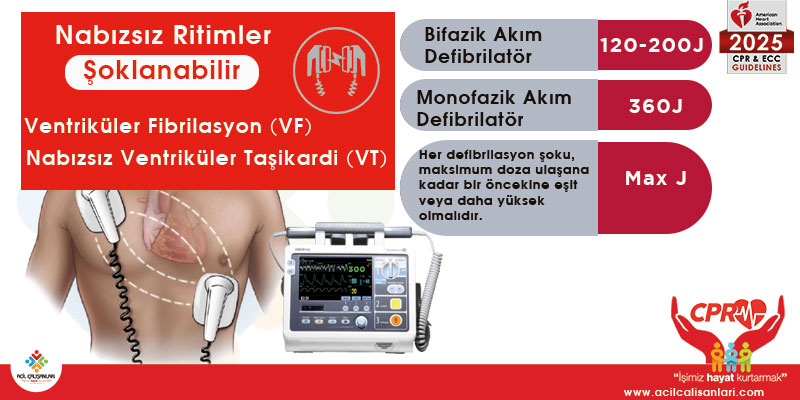
Defibrilasyon Banner

Tanıklı kardiyak arrest geçiren ve pedleri yerleştirilmiş hastalar derhal defibrile edilmelidir. Pedleri olmayan ya da defibrilasyona ulaşılamayan hastalarda ise, defibrilasyon mümkün olana kadar yüksek kaliteli CPR uygulanmalıdır. Şok sonrası bir CPR döngüsü tamamlanmasına rağmen hasta hâlâ nabızsız VT veya VF ritmindeyse, her 3–5 dakikada bir 1 mg IV adrenalin verilmelidir. Defibrilasyon, epinefrin ve CPR’ye rağmen ritim devam ediyorsa, 300 mg IV amiodaron veya 1–1.5 mg/kg IV lidokain uygulanabilir.
Defibrilasyon (Şok)
Defibrilasyon, şoklanabilir ritimlerde (ventriküler fibrilasyon ve nabızsız ventriküler taşikardi) en kritik ve yaşam kurtarıcı müdahaledir. Amaç, kaotik elektriksel aktiviteyi sonlandırarak organize ve perfüzyon sağlayan bir ritim elde etmektir. Bifazik defibrilatörlerde ilk şok genellikle 120–200 Joule arasında uygulanır; cihazın önerisi bilinmiyorsa maksimum enerji tercih edilebilir. Sonraki şoklar aynı düzeyde veya artan enerji ile verilebilir. Monofazik defibrilatörlerde standart enerji 360 Joule’dür. Şok uygulandıktan sonra nabız kontrolü için zaman kaybedilmeden hemen CPR’a devam edilmelidir. Erken defibrilasyon, sağkalımı belirgin şekilde artırır.
Defibrilasyon IYD Uygulama Banner

Adrenalin (Epinefrin)
Adrenalin, kardiyak arrestte tüm ritimlerde kullanılan temel vazopressördür. Koroner ve serebral perfüzyon basıncını artırarak CPR’nin etkinliğini destekler. Şoklanamaz ritimlerde (PEA ve asistoli) mümkün olan en erken zamanda uygulanmalı ve her 3–5 dakikada bir 1 mg IV/IO dozunda tekrarlanmalıdır. Şoklanabilir ritimlerde ise genellikle ikinci şoktan sonra başlanır ve yine 3–5 dakikada bir uygulanır. Adrenalin, dolaşımı destekler ancak tek başına ritmi düzeltmez; bu nedenle CPR ve defibrilasyon ile birlikte kullanılmalıdır.
Adrenalin Uygulama IYD Banner

Amiodaron
Amiodaron, dirençli (refrakter) ventriküler fibrilasyon veya nabızsız ventriküler taşikardide kullanılan antiaritmik ajandır. Amaç, defibrilasyona yanıt vermeyen ritimleri stabilize etmektir. Genellikle üçüncü şoktan sonra uygulanır. İlk doz 300 mg IV bolus şeklindedir; gerekirse ek olarak 150 mg daha verilebilir. Amiodaron, şok başarısını artırabilir ancak CPR ve defibrilasyonun yerine geçmez.
Amiodaron Uygulama Banner
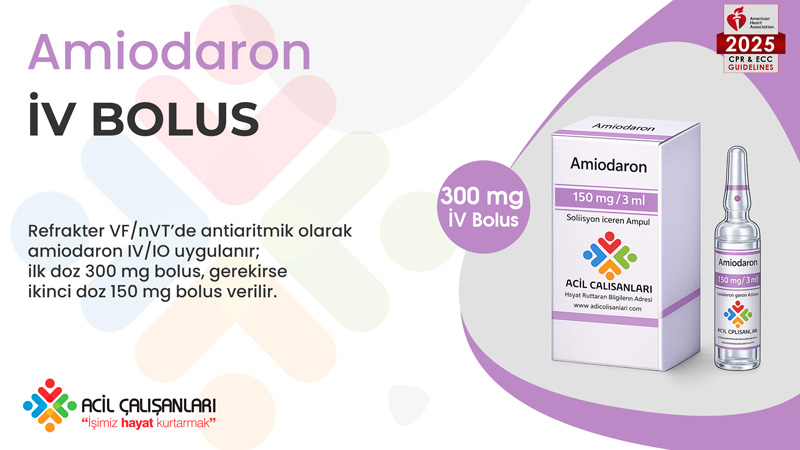
Lidokain
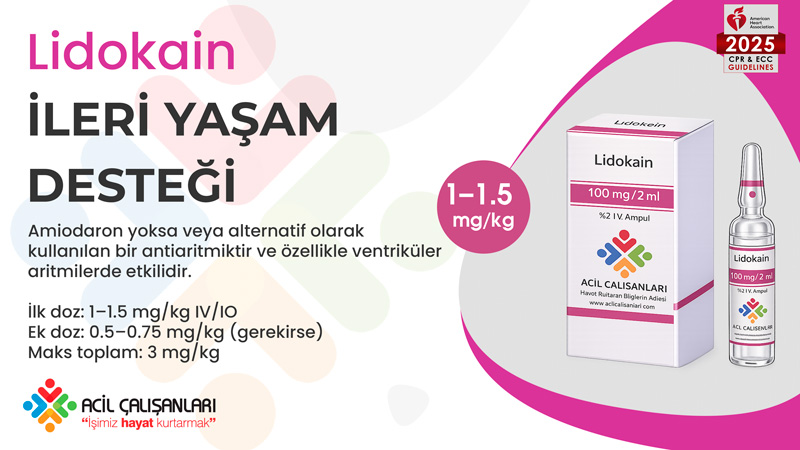
Lidokain, amiodaronun bulunmadığı durumlarda veya alternatif olarak kullanılabilen bir antiaritmiktir. Özellikle ventriküler aritmilerde etkilidir. İlk doz 1–1.5 mg/kg IV olarak verilir, gerekirse ek dozlar uygulanabilir ve toplam doz 3 mg/kg’ı geçmemelidir. Amiodaron genellikle ilk tercih olmakla birlikte, lidokain uygun bir alternatiftir.
Lidokain Uygulama IYD Banner
Kardiyak Arrest Sırasında Monitörizasyon
Kardiyak arrest yönetiminde monitörizasyon, yalnızca hastanın izlenmesi değil, aynı zamanda CPR kalitesinin optimize edilmesi ve ROSC’nin erken tanınması açısından kritik öneme sahiptir. ERC 2025 ve AHA 2025 kılavuzları, klinik bulgular ile birlikte fizyolojik monitörizasyonun entegre kullanımını önermektedir.
Etkili CPR’nin temel bileşenleri olan kompresyon hızı, derinliği, göğüs kafesinin tam geri yaylanması ve ventilasyonun uygun hız ve basınçta uygulanması sürekli olarak değerlendirilmelidir. Günümüzde defibrilatör pedlerine entegre veya bağımsız kullanılan akselerometre tabanlı geri bildirim cihazları, göğüs kompresyonlarının kalitesini gerçek zamanlı olarak ölçerek uygulayıcıya anında geri bildirim sağlar. Bu sistemler, CPR kalitesinin standardize edilmesine ve iyileştirilmesine önemli katkı sunar.
Kapnografi Cihazları

Sürekli dalga formu kapnografi ile ölçülen end-tidal CO₂ (EtCO₂), CPR sırasında kardiyak output ve kompresyon kalitesi hakkında dolaylı ancak değerli bilgi sağlar. Özellikle entübe hastalarda en güvenilir sonuçlar elde edilir. EtCO₂ düzeyinin 10 mmHg’nin altında olması, yetersiz kompresyon kalitesini veya düşük kardiyak outputu düşündürür ve CPR tekniğinin gözden geçirilmesini gerektirir. CPR sırasında EtCO₂’de ani ve kalıcı bir artış genellikle ROSC’nin erken göstergelerinden biridir.
Yeni entübe edilmiş bir hastada EtCO₂’nin sürekli düşük seyretmesi, endotrakeal tüpün yanlış yerleşimini (özofageal entübasyon) düşündürebilir. Bu durumda tüp pozisyonu laringoskopi, auskültasyon ve gerekirse görüntüleme yöntemleri ile doğrulanmalıdır. Uzamış resüsitasyon sürecinde EtCO₂ değerlerinin sürekli düşük kalması ise genellikle kötü prognoz ile ilişkilidir; ancak tek başına sonlandırma kararı için yeterli değildir.
Arteriyel kateterizasyon, eğer CPR’yi kesintiye uğratmadan yerleştirilebiliyorsa veya önceden mevcutsa, hemodinamik durum hakkında doğrudan ve değerli bilgiler sağlar. Özellikle diyastolik kan basıncı, koroner perfüzyonun bir göstergesi olarak kullanılabilir ve CPR sırasında hedef diyastolik basıncın ≥25 mmHg olması önerilir. Diyastolik basınçta ani yükselme, ROSC’nin bir işareti olabilir.
Point-of-care ultrason (POCUS), deneyimli uygulayıcılar tarafından kullanıldığında kardiyak arrest sırasında önemli bilgiler sağlayabilir. Kalp hareketlerinin değerlendirilmesi, perikardiyal tamponad, masif pulmoner emboli veya tansiyon pnömotoraks gibi geri döndürülebilir nedenlerin saptanmasında yardımcıdır. Ancak ultrason uygulaması, göğüs kompresyonlarında kesintiye neden olmamalı ve mümkünse ritim kontrolü için verilen kısa aralar sırasında yapılmalıdır. Güncel kılavuzlar, POCUS’un faydalı bir araç olduğunu belirtmekle birlikte, rutin kullanımının etkisini netleştirmek için daha fazla çalışmaya ihtiyaç olduğunu vurgulamaktadır.
Sonuç olarak kardiyak arrest sırasında monitörizasyon; CPR kalitesinin artırılması, ROSC’nin erken tanınması ve altta yatan nedenlerin belirlenmesi açısından vazgeçilmezdir. Bu süreçte temel prensip, monitörizasyonun CPR’yi kesintiye uğratmadan ve klinik kararları destekleyecek şekilde kullanılmasıdır.
Damar Yolu Açılması
Kardiyak arrest ve resüsitasyon sırasında ilaç uygulamasının etkinliği, uygun damar yolu erişiminin hızlı ve güvenilir şekilde sağlanmasına bağlıdır. ERC 2025 ve AHA 2025 kılavuzları, ilaçların mümkün olan en kısa sürede dolaşıma ulaşmasını sağlayacak en pratik yöntemin tercih edilmesini önermektedir.
Resüsitasyon sırasında ilk tercih genellikle periferik intravenöz (IV) erişimdir. IV yol, hızlı uygulanabilir olması, yaygın olarak bulunması ve verilen ilaçların etkisinin öngörülebilir olması nedeniyle ön plandadır. Periferik IV yol üzerinden verilen ilaçların etkinliği artırmak için, uygulama sonrası serum fizyolojik ile yıkama yapılması ve ekstremitenin kısa süre elevasyonu önerilir.
IV erişim sağlanamadığında, intraosseöz (IO) erişim hızlı ve güvenilir bir alternatif olarak önerilmektedir. IO yol, özellikle acil durumlarda gecikmeyi önlemesi açısından kritik öneme sahiptir ve güncel kılavuzlarda erken dönemde kullanımı desteklenmektedir. İlaçların kemik iliği yoluyla sistemik dolaşıma geçişi hızlıdır ve çoğu ilaç IV ile benzer etki gösterir. Bununla birlikte, bazı çalışmalar IV yolun klinik sonuçlar açısından daha avantajlı olabileceğini öne sürmekle birlikte, bu konuda kesin üstünlük net değildir.
Santral venöz erişim, ilaçların dolaşıma daha hızlı ulaşmasını sağlayabilir; ancak yerleştirilmesi zaman alır, teknik olarak daha zordur ve CPR sırasında kesintilere yol açabilir. Ayrıca komplikasyon riski daha yüksektir. Bu nedenle kardiyak arrest gibi acil durumlarda genellikle ilk tercih değildir ve yalnızca uygun koşullarda düşünülmelidir.
Endotrakeal yol ile ilaç uygulaması, güncel kılavuzlarda artık önerilmemekte veya son seçenek olarak değerlendirilmektedir. Bu yöntemde ilaç emilimi düzensizdir ve doz standardizasyonu zordur. Ayrıca klinik sonuçlar açısından IV ve IO yollara göre daha düşük etkinlik bildirilmiştir.
Sonuç olarak, resüsitasyon sırasında temel yaklaşım; mümkün olan en kısa sürede IV erişim sağlamak, bu mümkün değilse gecikmeden IO erişime geçmek şeklindedir. Amaç, ilaç uygulamasında zaman kaybını önlemek ve resüsitasyon kalitesini en üst düzeyde tutmaktır. IV ve IO yolların karşılaştırılması ve optimal kullanım stratejilerinin belirlenmesi için daha fazla çalışmaya ihtiyaç bulunmaktadır.
Kardiyak Arrest Sonrası Yönetim
Kardiyak arrest sonrası bakım, yaşam zincirinin kritik ve ayrılmaz bir basamağıdır. ROSC (spontan dolaşımın geri dönüşü) sağlandıktan sonra başlayan bu süreç, yalnızca dolaşımın yeniden sağlanmasıyla sınırlı değildir; aksine, iskemi-reperfüzyon hasarının yönetimi ve çoklu organ desteğini içeren kompleks bir bakım sürecidir. Kardiyak arrest sonrası gelişen global hipoksi ve reperfüzyon hasarı; beyin başta olmak üzere kalp, böbrekler ve diğer organ sistemlerini etkileyebilir. Bu nedenle tedavi, multidisipliner bir yaklaşımla yürütülmelidir.
Kardiyak arrest sonrası mortalitenin önemli bir kısmı nörolojik hasara bağlıdır. Bu nedenle post-arrest bakımın temel hedefi, sekonder beyin hasarını önlemek ve nörolojik iyileşmeyi maksimize etmektir. Bu amaçla beyin perfüzyonunun korunması, oksijenasyon ve ventilasyonun optimize edilmesi, vücut ısısının kontrolü ve nöbetlerin erken tanınarak tedavi edilmesi gereklidir.
Kardiyak arrest sonrası yönetim iki ana evrede ele alınır: ilk stabilizasyon ve devam eden yönetim.
İlk stabilizasyon evresi, ROSC’nin hemen ardından başlar ve resüsitasyonun devamı niteliğindedir. Bu dönemde hava yolu yönetimi önceliklidir. Eğer henüz sağlanmadıysa erken endotrakeal entübasyon uygulanmalı ve ventilasyonun etkinliğini izlemek için kapnografi başlatılmalıdır. Oksijenasyon, SpO₂’nin genellikle %92–98 aralığında tutulacak şekilde ayarlanmalı; hiperoksi ve hipoksiden kaçınılmalıdır. Ventilasyon ise PaCO₂’nin 35–45 mmHg aralığında tutulmasını hedefleyecek şekilde düzenlenmelidir.
MAB IYD Banner

Hemodinamik stabilitenin sağlanması da bu evrede kritik öneme sahiptir. Ortalama arter basıncının (MAP) en az 65 mmHg, sistolik kan basıncının ise en az 90 mmHg olması hedeflenir. Bu hedeflere ulaşmak için IV sıvı tedavisi, vazopressörler ve gerektiğinde inotropik ajanlar kullanılabilir.
Devam eden yönetim evresinde, altta yatan nedenlerin belirlenmesi ve hedefe yönelik tedavi ön plana çıkar. Bu kapsamda erken dönemde 12 derivasyonlu EKG çekilmeli ve özellikle akut koroner sendorum açısından değerlendirme yapılmalıdır. Uygun hastalarda erken koroner anjiyografi planlanabilir. Ayrıca normoksi, normokapni ve öglisemi sağlanmalı; mekanik ventilasyon uygulanan hastalarda akciğer koruyucu stratejiler tercih edilmelidir.
Nörolojik izlem de bu dönemin önemli bir parçasıdır. Uygun merkezlerde sürekli veya aralıklı EEG monitorizasyonu ile nöbet aktivitesi değerlendirilmelidir. Kardiyak arrestin geri döndürülebilir nedenleri (H ve T’ler) mutlaka gözden geçirilmeli ve erken dönemde tedavi edilmelidir. Gerekli durumlarda ilgili uzmanlık alanları ile erken konsültasyon yapılmalıdır.
Güncel kılavuzlar, komutlara yanıt vermeyen hastalarda hedeflenmiş ısı yönetimi (Targeted Temperature Management, TTM) uygulanmasını önermektedir. Bu kapsamda vücut sıcaklığı genellikle 32–36 °C aralığında kontrol altında tutulur. Ancak son yıllarda elde edilen veriler, özellikle TTM2 çalışması sonrasında, aktif derin hipoterminin normotermiye üstün olmadığını göstermiştir. Bu nedenle güncel yaklaşımda temel hedef; ateşin önlenmesi ve normoterminin korunmasıdır. Vücut ısısı özofageal, rektal veya mesane probu ile sürekli izlenmelidir.
Isı Yönetimi IYD Banner

ROSC sonrası spontan hipotermi gelişen hastalarda yeniden ısıtma süreci dikkatle yönetilmelidir. Hızlı ve kontrolsüz yeniden ısıtma, sekonder beyin hasarını artırabilir. Bu nedenle kontrollü yeniden ısıtma tercih edilir ve genellikle saatte 0.25–0.5 °C hızında yapılması önerilir. Ancak travma, aktif kanama veya ciddi bradikardi gibi özel durumlarda daha hızlı yeniden ısıtma gerekebilir.
Sonuç olarak kardiyak arrest sonrası yönetim; yalnızca dolaşımın geri kazanılması değil, aynı zamanda çoklu organ desteği, nörolojik korunma ve altta yatan nedenin tedavisini içeren kapsamlı bir süreçtir. Bu sürecin deneyimli ve organize ekipler tarafından, protokollere dayalı olarak yürütülmesi; sağkalım ve nörolojik sonuçların iyileştirilmesinde belirleyici rol oynar.
Resüsitasyonun Sonlandırılması
Kardiyak arrest yönetiminde resüsitasyonun ne zaman sonlandırılacağı, hem klinik hem de etik açıdan en zor kararlardan biridir. Bu karar, gereksiz müdahalelerin önlenmesi, kaynakların etkin kullanımı ve hasta açısından faydasız tedavilerin sonlandırılması amacıyla, belirli kriterlere dayandırılmıştır. ERC 2025 ve AHA 2025 kılavuzları, bu süreçte Termination of Resuscitation (TOR) kurallarının kullanılmasını önermektedir.
Temel yaşam desteği (TYD/BLS) için önerilen resüsitasyon sonlandırma kriterlerine göre, taşıma öncesinde aşağıdaki üç kriterin tamamı mevcutsa resüsitasyonun sonlandırılması düşünülebilir: kardiyak arrest olayının acil sağlık ekipleri tarafından tanık olunmamış olması, resüsitasyon süresince spontan dolaşımın geri dönüşünün (ROSC) sağlanamamış olması ve hastaya hiç defibrilasyon uygulanmamış olması. Geniş hasta gruplarını içeren meta-analizler, bu kriterleri karşılayan hastalarda hastaneden taburculuk oranının son derece düşük olduğunu (%0.13 civarında) göstermektedir.
İleri yaşam desteği (İYD/ALS) düzeyinde ise resüsitasyon sonlandırma kriterleri daha kapsamlıdır. Arrestin tanıklı olmaması, olay yerinde tanık CPR uygulanmamış olması, sahada tam ve uygun ileri yaşam desteği müdahalelerine rağmen ROSC elde edilememesi ve hastaya hiç şok uygulanmamış olması, resüsitasyonun sonlandırılmasını destekleyen temel kriterlerdir. Bu kriterleri karşılayan hastalarda sağkalım oranlarının son derece düşük olduğu (yaklaşık %0.01) gösterilmiştir.
TYD için tanımlanan TOR kuralı, “evrensel TOR kuralı” olarak da adlandırılır ve hem BLS hem de ALS sistemlerinde geçerliliği doğrulanmıştır. Bu kuralın erken dönemde (ilk birkaç dakika içinde) özgüllüğü sınırlı olsa da, resüsitasyon süresi uzadıkça özellikle 15–20 dakika sonrasında özgüllüğünün %99’un üzerine çıktığı gösterilmiştir. Bu sayede gereksiz hasta nakilleri azaltılabilir ve sağlık sistemine olan yük düşürülebilir.
Fizyolojik parametreler de karar sürecine katkı sağlayabilir. Özellikle entübe hastalarda sürekli dalga formu kapnografi ile ölçülen EtCO₂ düzeyi, dolaşım hakkında dolaylı bilgi verir. Uzamış resüsitasyon sürecinde EtCO₂’nin 10 mmHg’nin altında kalması, çok düşük kardiyak output ile ilişkilidir ve kötü prognozu düşündürür. Bazı küçük ölçekli çalışmalar, 20 dakika boyunca EtCO₂’nin düşük kalmasının resüsitasyonun başarısız olacağını öngörebileceğini göstermiştir. Ancak bu veriler sınırlı ve yanlılık riski taşıdığından, EtCO₂ tek başına resüsitasyonun sonlandırılması için yeterli bir kriter olarak kullanılmamalıdır.
Sonuç olarak resüsitasyonun sonlandırılması kararı; klinik bulgular, resüsitasyon süresi, uygulanan tedaviler ve TOR kriterleri birlikte değerlendirilerek verilmelidir. Bu süreçte temel prensip, geri dönüş ihtimali son derece düşük olan hastalarda gereksiz müdahalelerden kaçınmak, ancak potansiyel olarak kurtarılabilir hastalarda resüsitasyonu sürdürmektir.
Nabızla Seyreden Ritimlerin Yönetimi
Nabzı olan aritmilerin yönetimi, öncelikle hastanın hemodinamik durumunun hızlı ve doğru şekilde değerlendirilmesine dayanır. ERC 2025 ve AHA 2025 kılavuzları, tedavi yaklaşımının yalnızca ritme değil, hastanın klinik stabilitesine göre belirlenmesi gerektiğini vurgular. Bu nedenle ilk adım, hastada instabilite bulgularının olup olmadığını ortaya koymaktır.
Hemodinamik instabilite; hipotansiyon, akut bilinç değişikliği, iskemi bulguları (göğüs ağrısı), akut kalp yetmezliği veya şok tablosu ile kendini gösterebilir. Bu bulguların varlığında ritim ne olursa olsun zaman kaybetmeden senkronize kardiyoversiyon uygulanmalıdır. Gecikme, kardiyak outputun daha da bozulmasına ve arrest gelişimine yol açabilir.
Hastanın stabil olduğu durumlarda ise ritim daha detaylı değerlendirilir. Bu değerlendirme genellikle kalp hızı (taşikardi/bradikardi), QRS genişliği (dar/geniş kompleks) ve ritmin düzenli olup olmaması üzerinden yapılır. Bu temel yaklaşım, uygun tedavi seçimini yönlendirir.
Taşikardilerde, dar kompleks ve düzenli ritimler çoğunlukla supraventriküler kaynaklıdır ve ilk basamakta vagal manevralar uygulanabilir. Gerekli durumlarda adenozin gibi ajanlar tercih edilebilir. Geniş kompleks taşikardiler ise ventriküler taşikardi olarak kabul edilmeli ve buna göre yönetilmelidir. Stabil hastalarda antiaritmik tedavi düşünülebilirken, instabilite gelişirse derhal kardiyoversiyon uygulanmalıdır.
Bradikardilerde ise tedavi, semptomların varlığına göre belirlenir. Semptomatik bradikardide ilk seçenek genellikle atropin olup, yanıt alınamazsa transkutan pacing, dopamin veya adrenalin infüzyonu gibi ileri tedaviler uygulanabilir.
Tüm aritmi yönetiminde altta yatan nedenlerin araştırılması ve düzeltilmesi kritik öneme sahiptir. Elektrolit bozuklukları, hipoksi, asidoz, ilaç etkileri ve iskemi gibi durumlar aritminin temel nedeni olabilir ve tedavi edilmeden kalıcı düzelme sağlanamaz.
Sonuç olarak, nabızlı aritmilerin yönetimi; önce hastayı değerlendir, instabil ise hemen kardiyoversiyon uygula, stabil ise ritme göre tedavi planla ve altta yatan nedeni düzelt prensibine dayanır.
👉Özet
Nabızlı aritmilerde ilk adım hemodinamik stabilitenin değerlendirilmesidir. İnstabil hastada ritimden bağımsız olarak kardiyoversiyon uygulanır. Stabil hastalarda ritim tipi (dar/geniş, düzenli/düzensiz) belirlenerek tedavi planlanır. Bradikardide atropin, taşikardide ritme özgü tedavi uygulanır ve her durumda altta yatan nedenler düzeltilmelidir.
Semptomatik Bradikardinin Değerlendirilmesi ve Yönetimi
Semptomatik bradikardi, kalp hızının genellikle 50/dk altında olması ile birlikte doku perfüzyonunun bozulduğu klinik tabloyu ifade eder. ERC 2025 ve AHA 2025 kılavuzlarına göre yönetim, sistematik bir yaklaşım ile başlatılmalı ve öncelik hastanın hemodinamik durumunun hızlı değerlendirilmesine verilmelidir.
Değerlendirme ABCDE yaklaşımı ile yapılmalıdır. Hava yolu açıklığı sağlanmalı, solunum değerlendirilerek gerekirse oksijen desteği ve ventilasyon uygulanmalıdır. Dolaşım değerlendirmesinde hasta monitörize edilmeli, 12 derivasyonlu EKG çekilmeli ve damar yolu açılmalıdır. Nörolojik durum hızlıca değerlendirilmeli ve odaklanmış fizik muayene ile altta yatan nedenlere yönelik ipuçları aranmalıdır.
Bradikardi her zaman tedavi gerektirmez. Ancak hastada hipoperfüzyon bulguları varsa (bilinç değişikliği, hipotansiyon, iskemik göğüs ağrısı, akut kalp yetmezliği veya şok), bu durum semptomatik bradikardi olarak kabul edilir ve acil müdahale gerektirir. Bilinçsiz hastalarda nabız ve solunum mutlaka değerlendirilmeli; nabız yoksa kardiyak arrest, solunum yoksa solunum arresti olarak yönetilmelidir. Hipoksemi, sık görülen ve geri döndürülebilir bir neden olduğundan, hava yolu ve oksijenasyon hızlıca düzeltilmelidir.
Yetişkin Bradikardi Algoritması 2025

Tedavide ilk basamak genellikle atropin uygulamasıdır. Önerilen doz 1 mg IV bolus olup, gerekirse her 3–5 dakikada bir tekrarlanarak toplam 3 mg’a kadar verilebilir. Daha düşük dozlar önerilmez çünkü paradoksik bradikardiye yol açabilir. Ancak özellikle yüksek dereceli AV bloklarda atropin etkisiz olabilir.
Atropine yanıt alınamazsa veya hasta ciddi instabil ise, alternatif tedavilere hızla geçilmelidir. Bu aşamada transkutanöz pacing (external pacing) güçlü bir seçenektir. Özellikle yüksek dereceli AV bloklarda veya IV erişimin geciktiği durumlarda erken uygulanmalıdır. Pacing sırasında hem elektriksel hem mekanik “capture” sağlanmalı, genellikle 60–80 atım/dk hız hedeflenmelidir. İşlem ağrılı olabileceğinden uygun sedasyon ve analjezi verilmelidir.
Farmakolojik destek olarak adrenalin infüzyonu kullanılabilir. Başlangıç dozu genellikle 2–10 mcg/dakika olup hastanın yanıtına göre titre edilir. Alternatif olarak düşük doz bolus adrenalin (10–100 mcg) dikkatli şekilde uygulanabilir. Resüsitasyon dozlarının (1 mg IV) bu hastalarda kullanılmaması gerektiği unutulmamalıdır.
Bir diğer seçenek dopamin infüzyonudur ve genellikle 5–20 mcg/kg/dakika doz aralığında uygulanır. Doz, hemodinamik yanıta göre kademeli olarak artırılır. Bu ajanlar geçici destek sağlar ve altta yatan neden düzeltilene kadar köprü tedavi görevi görür.
Semptomatik bradikardide en önemli noktalardan biri, altta yatan nedenin hızla tanınması ve tedavi edilmesidir. Olası nedenler arasında miyokard iskemisi, ilaç toksisiteleri (beta bloker, kalsiyum kanal blokeri, digoksin), hipoksemi, elektrolit bozuklukları (özellikle hiperkalemi) ve artmış intrakraniyal basınç yer alır. Bu nedenler düzeltilmeden kalıcı iyileşme sağlanamaz.
Sonuç olarak semptomatik bradikardi yönetimi; önce hastayı stabilize et, atropin ile başla, yanıt yoksa pacing veya infüzyon tedavilerine geç ve altta yatan nedeni mutlaka düzelt prensibine dayanır.
👉Özet
Semptomatik bradikardide tedavi, hipoperfüzyon bulgularına göre belirlenir. İlk basamak atropindir (1 mg IV, toplam 3 mg). Yanıt yoksa transkutanöz pacing, adrenalin veya dopamin infüzyonu uygulanır. Özellikle yüksek dereceli AV bloklarda pacing ön plandadır. Tüm hastalarda altta yatan nedenler hızla araştırılıp tedavi edilmelidir.
Atropin
Atropin, semptomatik bradikardide ilk basamak tedavidir. Parasempatik etkileri bloke ederek kalp hızını artırır. Önerilen doz 1 mg IV bolus şeklindedir. Gerekirse 3–5 dakikada bir tekrarlanarak toplam doz 3 mg’a kadar çıkılabilir. 0.5 mg altındaki dozlar önerilmez çünkü paradoksik bradikardiye yol açabilir. Özellikle yüksek dereceli AV bloklarda etkisi sınırlı olabilir.
Atropin Uygulama Banner

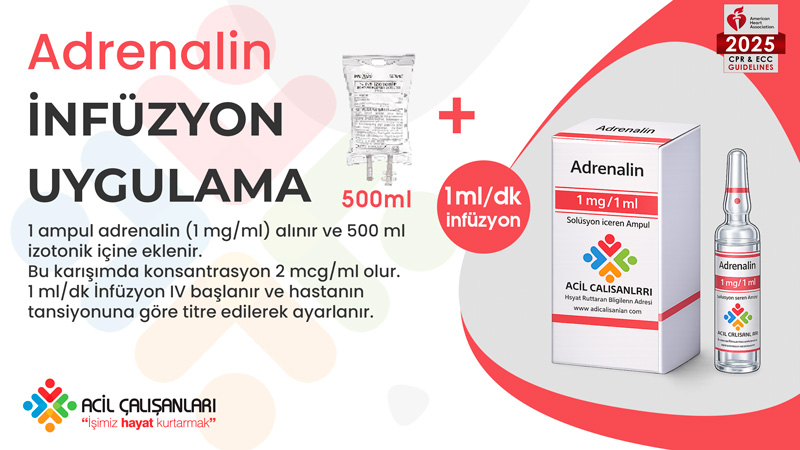
Adrenalin (Epinefrin)
Adrenalin, özellikle hipotansiyonla seyreden semptomatik bradikardide kullanılabilir. Düşük doz bolus veya infüzyon şeklinde uygulanır. Bolus doz genellikle 10–100 mcg aralığındadır ve klinik yanıta göre titre edilir. Resüsitasyon dozunda (1 mg IV bolus) adrenalin bu hastalarda kullanılmamalıdır çünkü ciddi hipertansiyon ve aritmilere yol açabilir.
Adrenalin Uygulama IYD Banner

Adrenalin infüzyonu ise sürekli hemodinamik destek sağlar. Başlangıç dozu 2–10 mcg/dakika olup hastanın yanıtına göre ayarlanır. Bolus etkisi kısa sürdüğü için genellikle infüzyon ile devam edilmesi gerekir.
Adrenalin İnfüzyon Uygulama Banner
Dopamin
Dopamin, atropine yanıt alınamayan semptomatik bradikardide alternatif bir ajandır. IV infüzyon şeklinde uygulanır. Başlangıç dozu genellikle 5 mcg/kg/dakika olup, 5–20 mcg/kg/dakika aralığında titre edilir.
Dopamin İnfüzyon Uygulama Banner
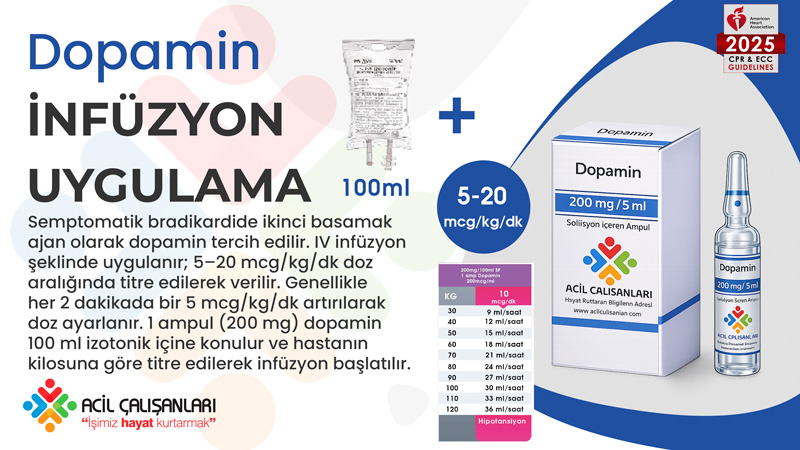
Doz, hemodinamik yanıta göre kademeli olarak artırılır. Hem kronotropik hem inotropik etkisi vardır.
Transkutanöz Pace (External Pacing)
Transkutanöz pacing, özellikle atropine yanıt vermeyen hastalarda veya yüksek dereceli AV bloklarda acil olarak uygulanabilen etkili bir tedavi yöntemidir. Ayrıca IV erişim sağlanamayan hastalarda da erken tercih edilebilir.
Pacing sırasında hem elektriksel hem de mekanik “capture” sağlanmalıdır. Cihaz genellikle 60–80 atım/dakika olacak şekilde ayarlanır. Yeterli capture elde edilene kadar akım kademeli olarak artırılır (genellikle başlangıçta 2 mA üzeri artırılarak). Klinik yanıta göre hız ve akım ayarlanabilir.
Bu işlem genellikle ağrılıdır, bu nedenle hastaya uygun analjezi ve sedasyon verilmelidir. Transkutanöz pacing, geçici bir yöntemdir ve hastaya mümkün olan en kısa sürede transvenöz pacemaker yerleştirilene kadar köprü tedavi olarak kullanılır.
Eksternal Pace IYD Banner

👉Özet
Semptomatik bradikardide ilk basamak atropindir. Yanıt alınmazsa adrenalin veya dopamin infüzyonu başlanabilir. Yüksek dereceli bloklarda ve instabil hastalarda transkutanöz pacing ön plandadır. Tüm bu tedaviler geçicidir; altta yatan neden mutlaka araştırılıp düzeltilmelidir.
İKYD İlaç Dozajları ve Uygulama Yolları
Taşikardinin Değerlendirilmesi ve Yönetimi
Taşikardi, kalp hızının dakikada 100 atımın üzerinde olması olarak tanımlanır. Ancak klinik açıdan her taşikardi tedavi gerektirmez. Özellikle kalp hızının 100–150/dk arasında olduğu durumlarda taşikardi sıklıkla fizyolojik bir yanıt olup, altta yatan nedenin (hipoksemi, hipovolemi, ağrı, ateş, sepsis gibi) düzeltilmesi ile gerileyebilir.
Klinik olarak anlamlı ve müdahale gerektiren taşiaritmiler genellikle ≥150/dk hızlarda görülür ve bu hızlar hemodinamik bozulma ile daha sık ilişkilidir.
İlk Değerlendirme ve Sistematik Yaklaşım
Taşikardi yönetiminde ilk adım, hastanın hemodinamik stabilitesinin hızlı değerlendirilmesidir. Bu değerlendirme ABCDE yaklaşımı ile yapılmalıdır.
Hava yolu açıklığı sağlanmalı, solunum değerlendirilerek gerekirse oksijen desteği verilmelidir. Pulse oksimetre ile oksijen satürasyonu izlenmelidir. Dolaşım değerlendirmesinde hasta monitörize edilmeli, damar yolu açılmalı ve 12 derivasyonlu EKG çekilmelimelidir. Nörolojik durum hızlıca değerlendirilmeli ve odaklanmış fizik muayene ile altta yatan nedenlere yönelik bulgular araştırılmalıdır.
Taşikardi; fizyolojik bir yanıt mı yoksa primer bir aritmi mi ayırt edilmelidir. Bu ayrım tedavi yaklaşımını doğrudan belirler.
Hemodinamik Stabilitenin Değerlendirilmesi
Tedavi kararını belirleyen en kritik basamak, hastanın stabil olup olmadığının belirlenmesidir. Hemodinamik instabilite bulguları şunlardır: hipotansiyon, şok, bilinç değişikliği, iskemik göğüs ağrısı ve akut kalp yetmezliği. Bu bulguların varlığında ritmin tipi ne olursa olsun hasta instabil kabul edilir.
Hemodinamik Instabilite Belirtileri

İnstabil Taşikardinin Yönetimi
Hemodinamik olarak instabil taşikardisi olan hastalarda tedavi gecikmeden senkronize kardiyoversiyon ile başlatılmalıdır. Bu yaklaşım, hem dar hem geniş QRS kompleksli taşikardiler için geçerlidir.
Tedaviye başlamadan önce mümkünse sedasyon ve analjezi verilmelidir; ancak instabil hastalarda bu işlem tedaviyi geciktirmemelidir. Ritim değerlendirmesi için 12 derivasyonlu EKG beklenmemeli, monitör üzerinden karar verilmelidir.
Eğer ilk kardiyoversiyon başarısız olursa enerji düzeyi artırılabilir, antiaritmik tedavi eklenebilir ve uzman görüşü alınmalıdır. Polimorfik ventriküler taşikardi gibi senkronizasyonun mümkün olmadığı ritimlerde asenkronize şok (defibrilasyon) uygulanır.
Stabil Taşikardinin Yönetimi
Stabil taşikardi; hastada nabız varlığı ile birlikte hipotansiyon, şok, bilinç değişikliği, iskemik göğüs ağrısı veya akut kalp yetmezliği bulgularının olmaması durumudur. Bu hastalarda tedavi daha kontrollü ve ritme özgü planlanır. Tedavi yaklaşımı üç temel kritere göre belirlenir:
- QRS genişliği (dar veya geniş)
- Ritmin düzenli veya düzensiz olması
- Klinik durum
Taşikardi Algoritması 2024
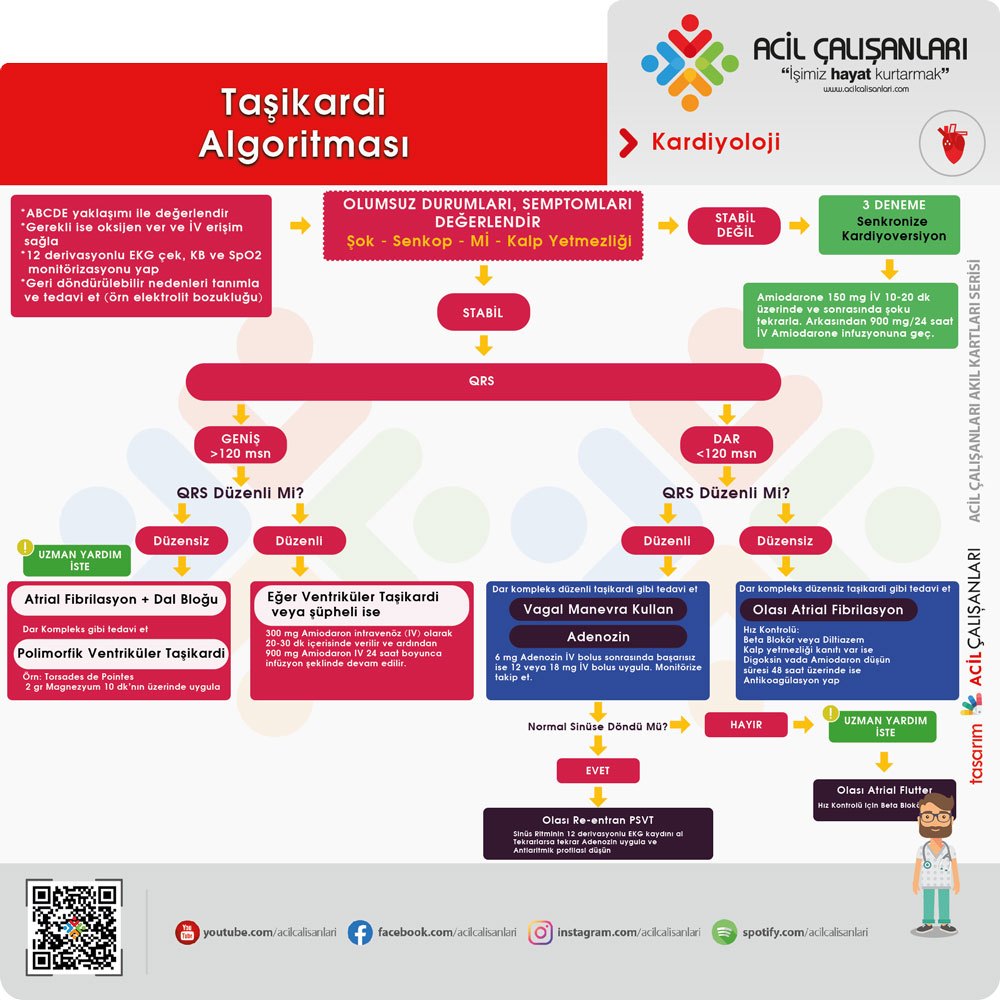
Düzenli Dar QRS Taşikardiler
Düzenli dar QRS taşikardiler genellikle supraventriküler taşikardilerdir ve çoğunlukla AV nod reentry taşikardi (AVNRT) veya AVRT gibi mekanizmalarla oluşur. Bu hastalarda ilk yaklaşım hemodinamik stabilitenin değerlendirilmesidir.
Dar Kompleks Düzenli Taşikardiler
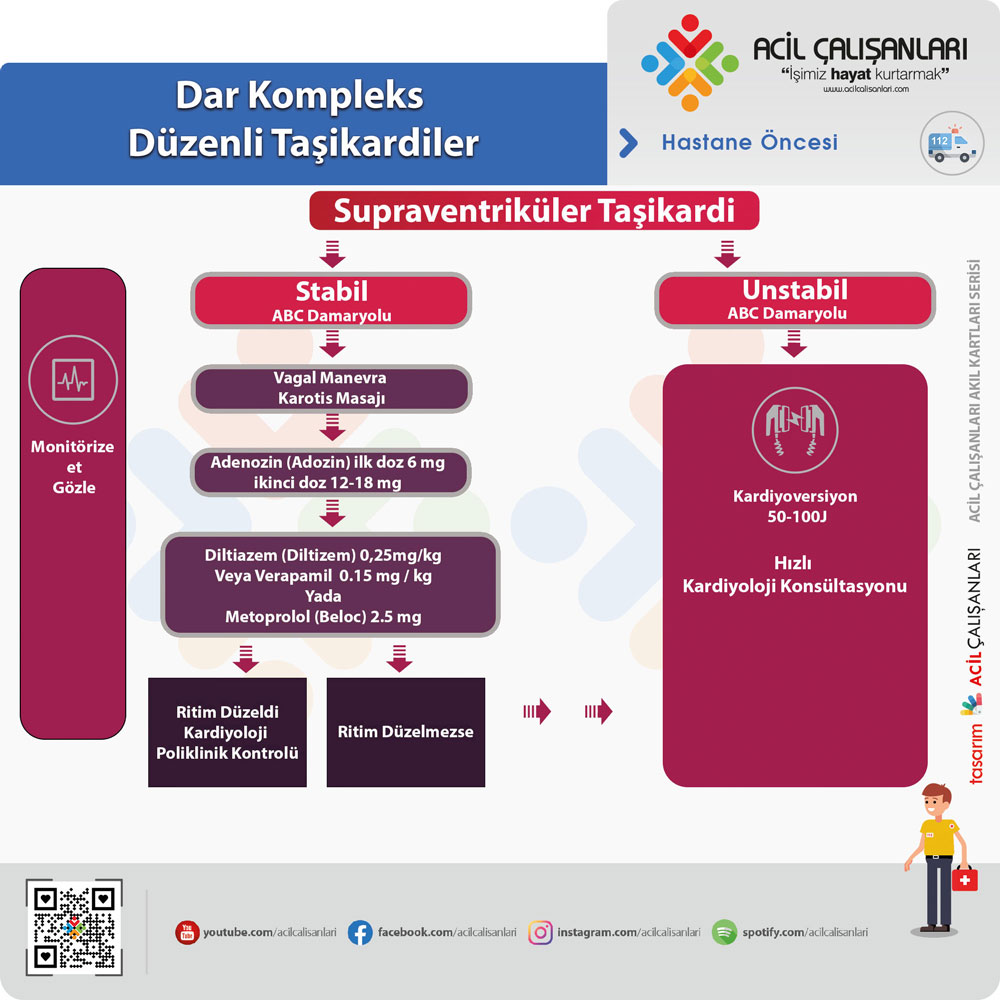
Hemodinamik olarak stabil hastalarda tedaviye vagal manevralar ile başlanır. Vagal manevralar, AV nod üzerinden iletimi yavaşlatarak ritmi sonlandırabilir. En etkili yöntem modifiye Valsalva manevrasıdır.
Vagal manevraların etkisiz olması durumunda adenozin uygulanır. İlk doz 6 mg IV bolus şeklindedir ve hızlı şekilde verilip ardından flush yapılmalıdır. Yanıt alınamazsa 12 mg IV bolus uygulanabilir. Gerekirse bir kez daha 12 mg tekrarlanabilir. Adenozin, AV nod üzerinden iletimi geçici olarak bloke ederek ritmi sonlandırır ve aynı zamanda tanısal değer taşır.
Adenozine yanıt alınamazsa veya kontrendike ise, beta blokerler veya kalsiyum kanal blokerleri kullanılabilir. Persistan olgularda elektif kardiyoversiyon düşünülebilir.
Düzensiz Dar QRS Taşikardiler (Atriyal Fibrilasyon)
Düzensiz dar QRS taşikardiler çoğunlukla atriyal fibrilasyona (AF) bağlıdır. Bu hastalarda temel yaklaşım ritim kontrolünden ziyade hız kontrolüdür (akut dönemde).
Dar Kompleks Düzensiz Taşikardiler Tedavi

Hız kontrolü için beta blokerler (metoprolol, esmolol) veya non-dihidropiridin kalsiyum kanal blokerleri (diltiazem, verapamil) kullanılabilir. Metoprolol genellikle 2.5–5 mg IV dozlarla, 2–5 dakika aralıklarla ve toplam 3 doza kadar uygulanır. Esmolol kısa etkili olması nedeniyle özellikle kritik hastalarda tercih edilir; 500 mcg/kg yükleme sonrası 50–300 mcg/kg/dk infüzyon şeklinde verilir. Kalsiyum kanal blokerleri etkili olmakla birlikte kalp yetmezliği olan hastalarda kontrendikedir. Bu hasta grubunda tercih edilmemelidir. Amiodaron, özellikle kalp yetmezliği olan veya diğer ajanlara yanıt vermeyen hastalarda kullanılabilir. Yükleme dozu genellikle 150 mg IV 10 dakikada verilir, ardından infüzyon ile devam edilir. Digoksin, özellikle dekompanse kalp yetmezliği olan hastalarda ek tedavi olarak düşünülebilir.
Düzenli Geniş QRS Taşikardiler
Düzenli geniş QRS taşikardiler, aksi kanıtlanana kadar ventriküler taşikardi (VT) olarak kabul edilmelidir. Bu yaklaşım, hatalı tedavinin önüne geçmek için önemlidir.
Geniş Kompleks Düzenli Taşikardiler Etiyoloji

Stabil hastalarda antiaritmik tedavi tercih edilir. Bu amaçla amiodaron, procainamid veya sotalol kullanılabilir. Procainamid, 20–50 mg/dk hızla IV infüzyon şeklinde başlanır ve maksimum 16 mg/kg doza kadar verilebilir. Amiodaron, 150 mg IV 10 dakikada yükleme şeklinde başlanır, ardından 1 mg/dk infüzyon ile devam edilir. Sotalol, 100 mg IV (yaklaşık 1.5 mg/kg) 5 dakikada verilir. QT uzaması olan hastalarda kullanılmamalıdır.
Geniş Kompleks Düzenli Taşikardiler 2025

Etiyolojisi net olmayan düzenli geniş QRS taşikardilerde adenozin tanısal amaçla dikkatli şekilde uygulanabilir.
Düzensiz Geniş QRS Taşikardiler
Düzensiz geniş QRS taşikardiler, en kompleks ve riskli ritimlerdir. Bu grupta atriyal fibrilasyon + aberan iletim, preeksitasyonlu AF (WPW), polimorfik VT ve torsades de pointes yer alır.
Geniş Kompleks Düzensiz Taşikardiler Etiyoloji

Bu ritimlerde en kritik nokta doğru tanıdır. Özellikle preeksitasyonlu AF durumunda AV nod blokajı yapan ilaçların (beta bloker, kalsiyum kanal blokeri, digoksin, adenozin) verilmesi ciddi ve ölümcül aritmilere yol açabilir.
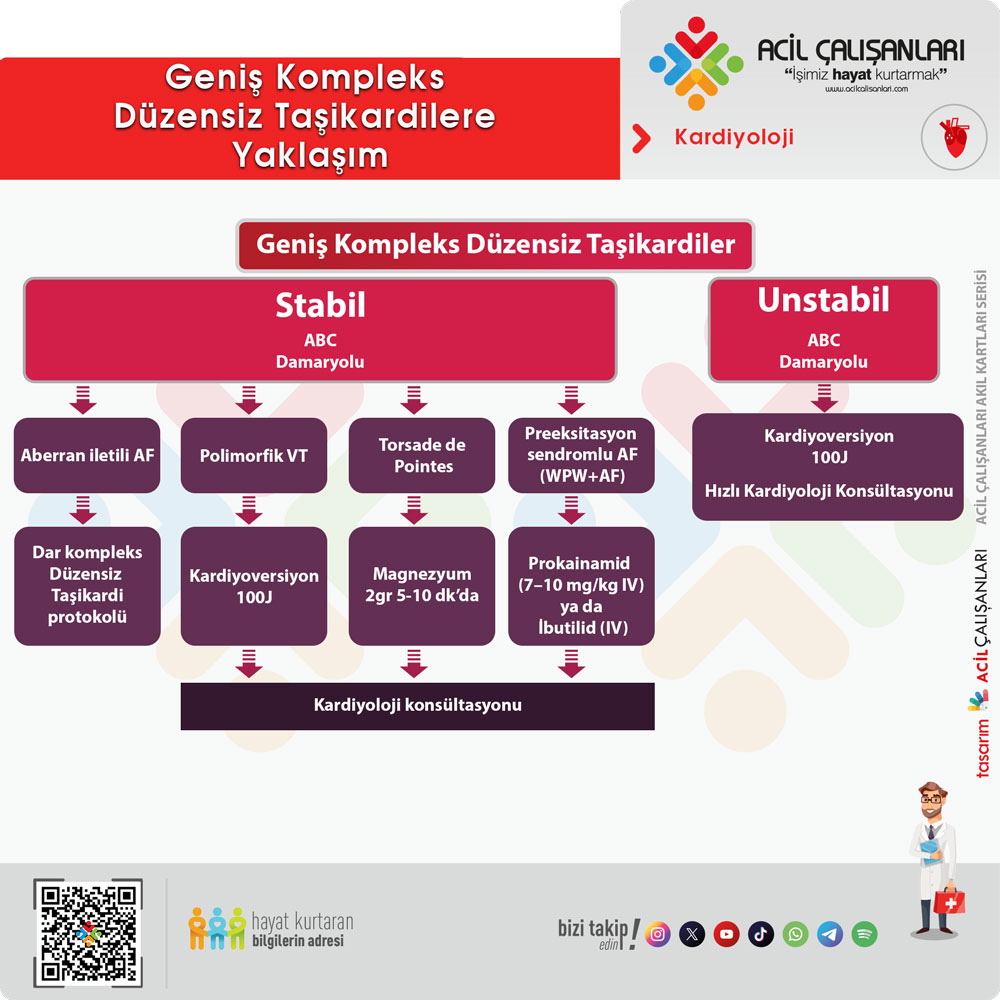
Bu nedenle düzensiz geniş kompleks taşikardilerde adenozin kullanılmamalıdır. Tedavi genellikle procainamid veya kardiyoversiyondur. Bu hastalarda erken kardiyoloji konsültasyonu önerilir.
Polimorfik Ventriküler Taşikardi ve Torsades de Pointes
Polimorfik ventriküler taşikardi intrinsik olarak instabildir ve hızla ventriküler fibrilasyona dönüşebilir. Bu nedenle çoğu zaman instabil taşikardi olarak değerlendirilir.
Torsade De Pointes
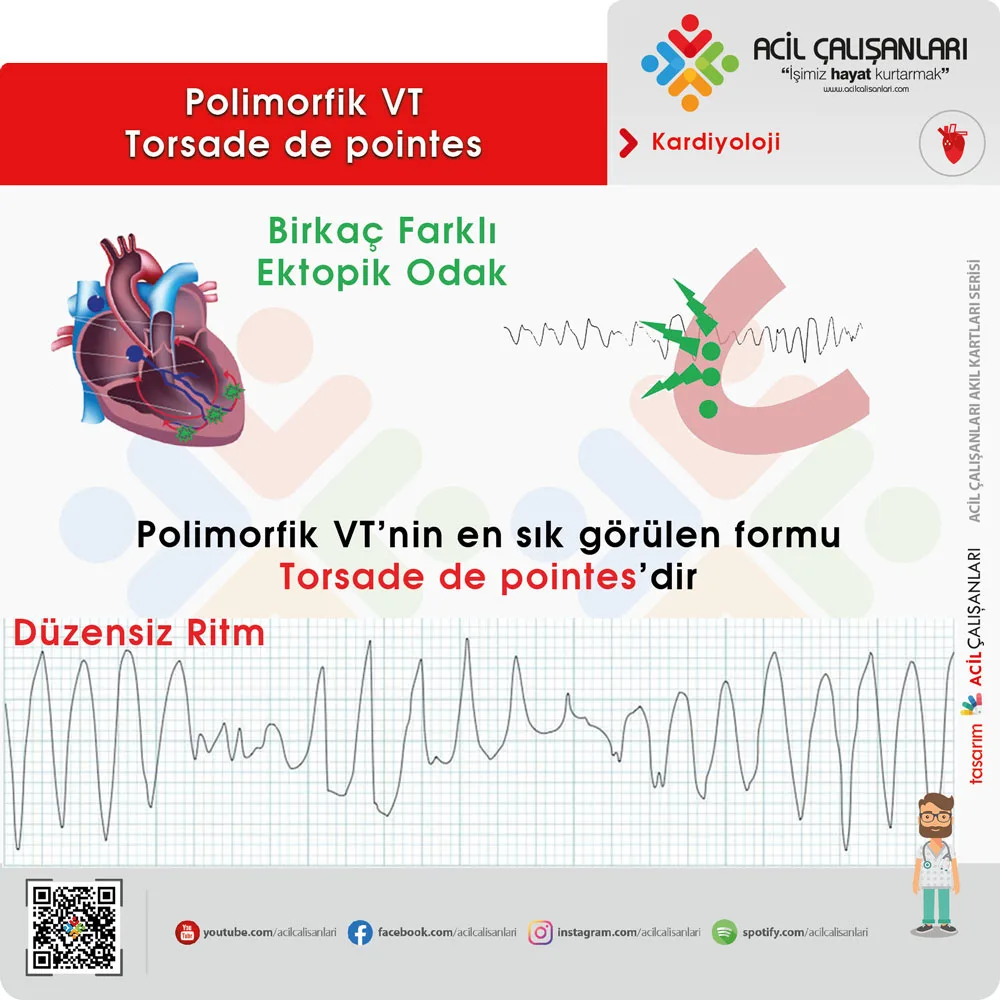
Uzamış QT ile ilişkili torsades de pointes durumunda tedavi magnezyum sülfat 2 g IV verilmesidir. Gerekirse tekrar doz uygulanabilir. Magnezyum QT süresini kısaltarak aritminin tekrarlamasını önler. Dirençli olgularda beta blokerler veya pacing düşünülebilir. QT normal olan polimorfik VT genellikle miyokard iskemisine bağlıdır. Bu durumda tedavi altta yatan nedene yöneliktir ve beta blokerler veya amiodaron kullanılabilir.
Genel Klinik Yaklaşım
Nabızlı taşikardilerde temel yaklaşım üç basamaklıdır: önce hastanın stabilitesi değerlendirilir, instabil ise hemen kardiyoversiyon uygulanır; stabil ise ritim analizi yapılarak uygun farmakolojik tedavi seçilir ve her durumda altta yatan nedenler araştırılıp düzeltilir. Bu hastalar, ani kötüleşme riski nedeniyle yakın monitörizasyon altında tutulmalı ve genellikle telemetri bulunan birimde izlenmelidir.
👉Özet
Düzenli dar QRS taşikardide vagal manevra ve adenozin ilk basamaktır. Düzensiz dar QRS (AF) hastalarda hız kontrolü yapılır. Geniş QRS taşikardiler ventriküler taşikardi kabul edilerek tedavi edilir. Düzensiz geniş QRS ritimler yüksek risklidir ve özel yaklaşım gerektirir. Polimorfik VT’de magnezyum tedavisi ön plandadır. Tüm hastalarda altta yatan neden mutlaka düzeltilmelidir.
Klinik Önemi
Kardiyak arrest yönetiminde başlangıç resüsitasyonunun standartlaştırılması, hasta sağkalımı ve nörolojik sonuçlar üzerinde doğrudan belirleyici bir etkiye sahiptir. Güncel ERC 2025 ve AHA 2025 kılavuzları, algoritma temelli yaklaşımın sağlık çalışanlarının zihinsel yükünü azalttığını, stres altında doğru karar verme oranını artırdığını ve kanıta dayalı uygulamalara uyumu güçlendirdiğini vurgulamaktadır. ACLS eğitimi, kardiyak arrest sonuçlarını iyileştiren en önemli faktörlerden biridir. Eğitimli sağlık profesyonelleri aritmileri daha hızlı tanır, doğru algoritmayı uygular ve zaman kritik müdahaleleri geciktirmeden gerçekleştirir. Düzenli ACLS sertifikasyonlarının yenilenmesi, sağlık çalışanlarının güncel kılavuzlara uyumunu sağlar ve klinik uygulamalarda standartizasyonu korur. ACLS eğitiminin sağlık profesyonellerinin temel eğitimine entegre edilmesi, kardiyovasküler acillerin yönetiminde sistematik ve hızlı müdahaleyi mümkün kılar. Sonuç olarak ACLS eğitimi, acil tıp pratiğinin vazgeçilmez bir bileşenidir.
Sağlık Ekibi Sonuçlarını Geliştirme
Amerikan Kalp Derneği (AHA) ve Avrupa Resüsitasyon Konseyi (ERC) tarafından geliştirilen ACLS (İleri Kardiyak Yaşam Desteği) kılavuzları, kardiyak arrest, inme ve akut koroner sendromlar gibi yaşamı tehdit eden kardiyovasküler acillerin yönetimini standardize etmeyi ve iyileştirmeyi amaçlamaktadır. Güncel kılavuzlar; yüksek kaliteli CPR, erken defibrilasyon, ritim yönetimi, ileri hava yolu uygulamaları ve uygun ilaç tedavisini içeren entegre bir yaklaşım sunar. ACLS protokollerinin etkin uygulanması, yalnızca bireysel bilgiye değil, güçlü bir ekip organizasyonuna dayanır. Acil tıp hekimleri, paramedikler, hemşireler ve diğer sağlık çalışanları; zamanında, koordineli ve hedef odaklı bir şekilde birlikte çalışmalıdır. Etkili ekip performansının merkezinde iletişim yer alır. Kapalı döngü iletişim, net görev tanımları ve sürekli geri bildirim, ekip içi koordinasyonu güçlendirir. Düzenli eğitimler ve simülasyon temelli uygulamalar, ekip performansını geliştirmede vazgeçilmezdir. Bu ekip temelli yaklaşım; yalnızca bireysel hasta sonuçlarını iyileştirmekle kalmaz, aynı zamanda sağlık sisteminin genel performansını artırır.
Türkiye İçin Öneriler – Acil Çalışanları Ekibi Olarak Yaklaşımımız
Türkiye’de kardiyak arrest yönetimini geliştirmek için, ekip temelli ve sistematik bir yaklaşımın yaygınlaştırılması büyük önem taşımaktadır. Acil Çalışanları ekibi olarak aşağıdaki stratejileri öneriyoruz:
- Standart eğitimlerin yaygınlaştırılması: ACLS, BLS ve ileri resüsitasyon eğitimlerinin tüm sağlık çalışanları için erişilebilir ve zorunlu hale getirilmesi
- Simülasyon merkezlerinin artırılması: Gerçek senaryoya yakın eğitimlerle ekip performansının geliştirilmesi
- Dijital eğitim ve mobil uygulamalar: Güncel algoritmaların sahada hızlı erişilebilir olması (akıl kartları, mobil uygulamalar, hızlı rehberler)
- Ekip iletişim eğitimi: Kapalı döngü iletişim ve liderlik becerilerinin eğitim programlarına dahil edilmesi
- Kalite ve geri bildirim sistemleri: Her resüsitasyon sonrası debriefing yapılması ve performansın değerlendirilmesi
- Veri kayıt ve analiz sistemleri: Kardiyak arrest verilerinin düzenli toplanması ve ulusal düzeyde analiz edilmesi
- Halk eğitimi: Toplumda CPR farkındalığının artırılması ve erken müdahalenin teşvik edilmesi
Sonuç olarak, güçlü eğitim altyapısı, iyi organize ekipler ve standart algoritmaların yaygın kullanımı ile Türkiye’de kardiyak arrest sağkalım oranlarının anlamlı şekilde artırılması mümkündür. Acil Çalışanları ekibi olarak hedefimiz; bilgiyi standardize etmek, sahaya taşımak ve hayat kurtaran uygulamaları herkes için erişilebilir hale getirmektir.
SORU
🚀 YDUS’ta Zirveye Giden Yol Burada!
Acil Tıp başta olmak üzere tüm branşlarda YDUS’a sistematik, güncel ve hedef odaklı hazırlanmak isteyenler için YDUS Master yanınızda.
📚 Güncel kılavuzlara uyumlu içerikler
🧠 Yüksek verimli soru paketleri
🎯 Sınav odaklı akıl kartları ve tekrar sistemleri
Başarı şansa bırakılmaz. Doğru kaynak, doğru strateji ile sen de zirveye ulaş!
Kaynaklar
- American Heart Association. (2025). 2025 AHA Guidelines for CPR and ECC. Circulation.
- European Resuscitation Council. (2025). ERC Guidelines 2025: Adult Advanced Life Support. Resuscitation.
- World Health Organization. (2026). Cardiovascular Emergency Care Reports and Global Health Data.