Lumbosakral pleksus, lumbar ve sakral spinal sinirlerin anterior ramuslarının birleşiminden oluşan karmaşık bir sinir ağıdır. Lumbosakral pleksus yaralanmaları (LS pleksopati), lumbar ve/veya sakral pleksustaki sinirlerin hasar görmesi sonucu ortaya çıkar ve genellikle bel ve bacak ağrısı, motor güçsüzlük, duyusal değişiklikler (uyuşma, parestezi) ve sfinkter disfonksiyonu gibi belirtilerle kendini gösterir. Lumbosakral pleksopati, brakiyal pleksopatiden daha nadir görülmesine rağmen, özellikle diyabetik hastalarda, travma sonrası veya malignite varlığında karşılaşılabilir.

Lumbosakral (LS) pleksus, lumbar ve sakral spinal kordun anterior ramuslarının oluşturduğu bir sinir ağıdır
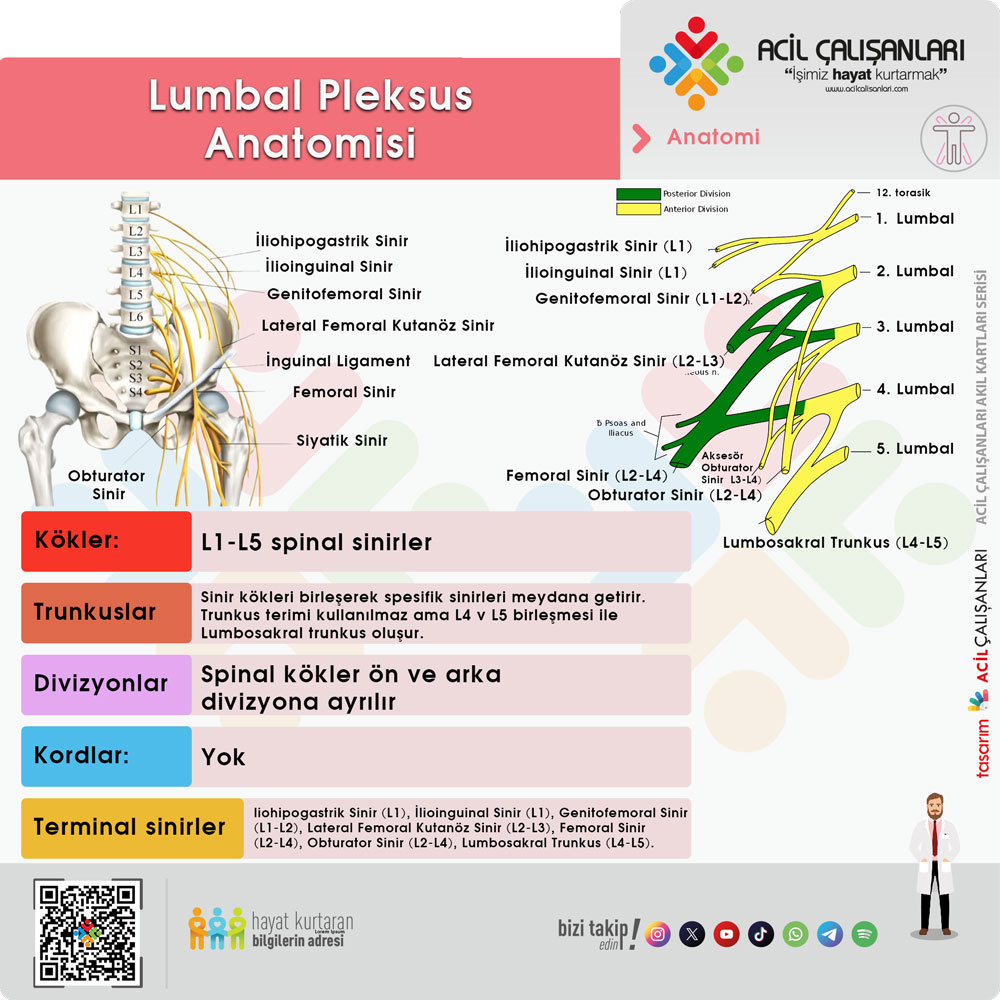
Lumbal Pleksus Sinirleri
Lumbal pleksus, omurganın lomber bölgesinde (L1-L4 sinir köklerinden) çıkan ve alt ekstremitelerin motor ve duyusal innervasyonunu sağlayan bir sinir ağıdır. Lumbal pleksusun ana sinirleri ve işlevleri şunlardır:
- İliohipogastrik Sinir (L1)
- Motor: Karın kaslarının bir kısmını (oblik kaslar) innerve eder.
- Duyusal: Alt karın ve kalça bölgesine duyusal dallar verir.
- İlioinguinal Sinir (L1)
- Motor: Karın kaslarının bir kısmını (oblik kaslar) innerve eder.
- Duyusal: Kasık bölgesine ve genital bölgeye duyusal innervasyon sağlar.
- Genitofemoral Sinir (L1-L2)
- Motor: Erkeklerde kremaster kasını innerve eder.
- Duyusal: Kasık bağı (ligamentum inguinale) bölgesinde deri duyusu ve genital bölge.
- Lateral Femoral Kutanöz Sinir (L2-L3)
- Duyusal: Uyluğun laterali boyunca duyusal innervasyon sağlar.
- Not: Bu sinir sıkıştığında “meralgia paresthetica” adı verilen bir durum oluşabilir.
- Femoral Sinir (L2-L4)
- Motor: Uyluk fleksörleri (iliopsoas) ve dörtlü kas grubu (quadriceps femoris) dahil olmak üzere ön uyluk kaslarını innerve eder.
- Duyusal: Uyluğun ön yüzü ve bacağın medial kısmına duyusal innervasyon sağlar.
- Obturator Sinir (L2-L4)
- Motor: Uyluğun adduktör kas grubunu (adductor muscles) innerve eder.
- Duyusal: Uyluğun medial kısmına duyusal innervasyon sağlar.
- Lumbosakral Trunkus (L4-L5)
- Lumbal pleksus ile sakral pleksusu birbirine bağlayan sinir dalıdır.
- Not: Sakral pleksusun bir parçası olarak alt ekstremiteye gider.
Klinik Önemi:
- Lumbal pleksus yaralanmaları: Travma, cerrahi girişimler (örneğin, abdominal aort anevrizma cerrahisi) veya tümörler sonucu meydana gelebilir.
- Femoral sinir nöropatisi: Kas güçsüzlüğü (özellikle quadriceps femoris), diz ekstansiyonunda zorluk ve medial uyluk bölgesinde duyusal kayıpla kendini gösterir.
- Obturator sinir hasarı: Uyluğun adduksiyonunda zorluk ve medial uyluk bölgesinde duyusal kayıp oluşabilir.
Sakral Pleksus Sinirleri
Sakral pleksus, L4, L5, S1, S2, S3 ve kısmen S4 spinal sinirlerinin anterior ramuslarının birleşmesiyle oluşur. Sakral pleksus, pelvisin arkasında yer alır ve alt ekstremite, pelvik organlar ve perine bölgesinin innervasyonundan sorumludur.
- N. İshiadicus (Siyatik Sinir):
- Kökler: L4, L5, S1, S2, S3
- Görev: Alt ekstremitenin en büyük siniridir. Hamstring kaslarını ve bacağın büyük bir bölümünü innerve eder. Diz altına geldiğinde tibial ve peroneal dallara ayrılır.
- Klinik Önemi: Siyatik sinir sıkışması veya yaralanması “siyatik ağrısı” olarak bilinen şiddetli bacak ağrısına neden olabilir.
- N. Gluteus Superior:
- Kökler: L4, L5, S1
- Görev: Gluteus medius, gluteus minimus ve tensor fasciae latae kaslarını innerve eder.
- Klinik Önemi: Yaralanması, yürüyüş sırasında kalça stabilitesinin kaybına (Trendelenburg belirtisi) yol açabilir.
- N. Gluteus Inferior:
- Kökler: L5, S1, S2
- Görev: Gluteus maximus kasını innerve eder.
- Klinik Önemi: Hasarı, kalça ekstansiyonunda güç kaybına neden olabilir.
- N. Pudendus:
- Kökler: S2, S3, S4
- Görev: Perine bölgesini ve dış genital organları innerve eder. Ayrıca, sfinkter ani externus ve sfinkter urethrae gibi kasları kontrol eder.
- Klinik Önemi: Pudendal sinir sıkışması, pelvik ağrı sendromuna neden olabilir ve idrar tutamama gibi sorunlara yol açabilir.
- N. Cutaneus Femoris Posterior:
- Kökler: S1, S2, S3
- Görev: Uyluğun arka yüzünün cildine duyusal innervasyon sağlar.
- Klinik Önemi: Yaralanması, uyluk arkasında his kaybına yol açabilir.
- N. Perforans Sinirler:
- Kökler: S2, S3
- Görev: Perine bölgesine ve uyluğun medial kısmına duyusal innervasyon sağlar.
- Klinik Önemi: Bu sinirler genellikle pelvik cerrahi sırasında hasar görebilir.
- N. Quadratus Femoris:
- Kökler: L4, L5, S1
- Görev: Quadratus femoris kasını ve uyluğun lateral rotasyonunu sağlar.

Lumbosakral pleksus, abdominal ve pelvik organlara yakın konumda olduğu için birçok patoloji ve yaralanma, LS pleksopatiye yol açabilir. Bunlar arasında şunlar bulunur (ancak bunlarla sınırlı değildir):
- Doğrudan Travma:
- Posterior kalça çıkığı
- Sakral kırık
- Lumbar pleksus bloğu sonrası
- Metabolik, İnflamatuar ve Otoimmün Nedenler:
- Diyabetes Mellitus (DM): Özellikle tip II DM hastalarında daha yaygındır.
- Amiloidoz
- Sarkoidoz
- Enfeksiyonlar ve Lokal Apse:
- Vertebral osteomiyelit
- Kronik enfeksiyonlar (ör. Tüberküloz, mantar enfeksiyonları)
- Diğer enfeksiyonlar: Lyme hastalığı, HIV/AIDS, Herpes zoster (HZ)
- Psoas apsesi
- Radyasyon Tedavisi:
- Abdominal ve pelvik malignitelerin radyasyon tedavisi sonrası gelişebilir.
- Gebelikle İlişkili:
- Genellikle üçüncü trimesterde ve doğum sonrası doğum travmasına bağlı olarak ortaya çıkar.
- Postoperatif Pleksopati:
- Jinekolojik ve diğer pelvik cerrahiler sonrasında skar dokusu oluşumu ve hematom gelişimi görülebilir.
- LS Pleksusu Kanlanmasının Bozulması:
- Femoral damar kateterizasyonu
- Arteriyel psödoanevrizmalar, aort diseksiyonu, retroperitoneal hematom gibi durumlarda direkt basıya bağlı iskemik hasar.

Çeşitli etiyolojiler nedeniyle, LS pleksopatinin görülme yaşı ve prevalansı değişkenlik gösterir. Ancak, LS pleksopatinin tanı konduğu ortalama yaş, tüm nedenler için yaklaşık 65 yaş civarındadır. LS pleksopati, hamilelik ve jinekolojik kanserler gibi risk faktörlerinin etkisiyle kadınlarda daha yaygındır.
Diyabetik Amiyotrofi
- Diyabetik amiyotrofi insidansı yılda 100.000 kişide 4.2 olarak bildirilmiştir ve diyabetes mellitus (DM) olan kişilerin %0.8’inde görülür.
- Diyabetik amiyotrofi tanısı konduğunda hastaların diyabet süresi ortalama 4 yıl, hemoglobin A1c düzeyi ise ortalama %7.5 olarak saptanmıştır.
Neoplastik Nedenler
- Neoplastik nedenlere bağlı LS pleksopati vakalarında, en sık etkilenen segment L4-S1‘dir (>%50). Bunu L1-L4 segmenti (%31) ve pan-pleksopati (%10 civarı) takip eder.
- Vakaların %73’ünde, bir abdominopelvik malignitenin lokal kompresyonu veya invazyonu saptanmıştır.
- Birincil tümör tanısı alan hastaların üçte birinde, LS pleksopati tanıdan sonraki bir yıl içinde gelişir. %15‘inde ise, LS pleksopati tanı koydurucu nitelikte olup kanser tanısına yol açmıştır.
Travmatik Yaralanmalar
- Travmatik pelvik kırıklardan sonra LS pleksopati görülme oranı yaklaşık %0.7‘dir. Sakral kırıklardan sonra ise bu oran %2‘ye yükselir.
Doğum Sonrası Pleksopati
- LS pleksopati, tahmini olarak 2000-6400 doğumda 1 vakada görülür.
Retroperitoneal Hematom
- Femoral arter kateterizasyonu sonrası retroperitoneal hematom insidansı sadece %0.5‘tir.
- Bu hastaların yaklaşık %20’sinde altta yatan femoral nöropati, %9’unda ise LS pleksopati gelişir.
 Lumbosakral pleksopatinin patofizyolojisi, altta yatan nedene bağlı olarak değişir. Travmaya bağlı gelişen pleksopatilerde, doğrudan yaralanma veya pleksusa uygulanan çekilme kuvveti nedeniyle sinir hasarı oluşur. Tümör kaynaklı pleksopatilerde, tümör doğrudan pleksusa infiltre olabilir veya metastaz yapabilir. Ayrıca, intra-nöral lenfomatozis (sinir içi lenfoma) ve prostat kanserinin perinöral yayılımı da pleksopatiye neden olabilir. Radyasyona bağlı pleksopatilerde, endotelyal hasar meydana gelir ve bu durum kronik inflamatuar hücre göçüne yol açar. Bu süreç, fibrozis ve mikro-vasküler hasarla birlikte iskemik doku hasarına neden olur ve genellikle geri dönüşümsüzdür. Hematom durumlarında, pleksus üzerine doğrudan baskı uygulanır ve bu da sinir fonksiyonlarını bozar. Diyabetik ve diyabetik olmayan pleksopatiler ise genellikle inflamatuar değişiklikler veya mikro-vasküler hasar sonucu ortaya çıkar. Diyabetik pleksopati, mikrovasküler komplikasyonlar ve sinirlerdeki inflamasyon nedeniyle gelişir.
Lumbosakral pleksopatinin patofizyolojisi, altta yatan nedene bağlı olarak değişir. Travmaya bağlı gelişen pleksopatilerde, doğrudan yaralanma veya pleksusa uygulanan çekilme kuvveti nedeniyle sinir hasarı oluşur. Tümör kaynaklı pleksopatilerde, tümör doğrudan pleksusa infiltre olabilir veya metastaz yapabilir. Ayrıca, intra-nöral lenfomatozis (sinir içi lenfoma) ve prostat kanserinin perinöral yayılımı da pleksopatiye neden olabilir. Radyasyona bağlı pleksopatilerde, endotelyal hasar meydana gelir ve bu durum kronik inflamatuar hücre göçüne yol açar. Bu süreç, fibrozis ve mikro-vasküler hasarla birlikte iskemik doku hasarına neden olur ve genellikle geri dönüşümsüzdür. Hematom durumlarında, pleksus üzerine doğrudan baskı uygulanır ve bu da sinir fonksiyonlarını bozar. Diyabetik ve diyabetik olmayan pleksopatiler ise genellikle inflamatuar değişiklikler veya mikro-vasküler hasar sonucu ortaya çıkar. Diyabetik pleksopati, mikrovasküler komplikasyonlar ve sinirlerdeki inflamasyon nedeniyle gelişir.

Lumbosakral pleksopatinin tanısında detaylı bir klinik öykü ve fizik muayene çok önemlidir. Hastalar genellikle tek taraflı yayılan bel ağrısı ile başvururlar. Ağrı pozisyonla ilişkili olabilir ve özellikle sırtüstü yatarken kötüleşebilir. Diyabetik lumbosakral pleksopati (diyabetik amiyotrofi) olan hastalar genellikle proksimal uylukta tek taraflı ağrıdan şikayet ederler. Ağrıya, alt ekstremitede uyuşma, parestezi veya disestezi eşlik edebilir. Bu semptomlar genellikle tek taraflıdır. Radyoterapiye bağlı gelişen lumbosakral pleksopati genellikle ağrısızdır. Semptomların süresi, trafik kazası sonrası çok akut bir durumdan, radyoterapi sonrası kronik bir duruma kadar değişkenlik gösterebilir. Ağır vakalarda, kas güçsüzlüğü ve atrofi ortaya çıkabilir. Sfinkter bozuklukları nadirdir; varlığı durumunda kauda equina sendromundan şüphelenilmelidir. Ateş, titreme, gece terlemeleri, yorgunluk ve kilo kaybı, malignite veya enfeksiyon belirtisi olabilir. Trafik kazası öyküsü, abdominopelvik tümör, radyoterapi, abdominal cerrahi, diyabetes mellitus, kanama bozuklukları veya yakın zamanda hamilelik öyküsü, lumbosakral pleksopatiye işaret eder ve etiyolojiyi daraltır.
Fizik muayene hafif vakalarda normal olabilir. Travma vakalarında morluklar görülebilir. Düz bacak kaldırma testi, hastaların yarısından fazlasında pozitiftir. Asimetrik alt ekstremite kas güçsüzlüğü ile asimetrik olarak kaybolmuş veya azalmış derin tendon refleksleri görülebilir. Lumbar pleksopatide diz refleksi etkilenirken, sakral pleksopatide ayak bileği refleksi etkilenir. Kalça fleksiyonu, diz ekstansiyonu veya adduksiyonunda kas güçsüzlüğü, lumbar pleksusa olası bir yaralanmayı düşündürür. Duyusal kayıp, proksimal lumbosakral pleksopatilerde sinir köklerini veya sinir dağılımını içeren dermatomal bir paternde olabilir. Medial uyluk, ön uyluk ve medial bacakta duyusal değişiklikler, lumbar pleksus tutulumu ile ilişkilendirilebilirken; posterior uyluk, ayak sırtı ve perine duyusal değişiklikleri sakral pleksus tutulumu ile ilişkilidir. Spinal nokta hassasiyeti, özellikle sakral kırık veya enfeksiyon durumlarında görülebilir. Rektal muayene, rektal tonusu değerlendirmek için yapılmalıdır. Sele anestezi, bağırsak veya mesane inkontinansı nadirdir ve bu durumlar kauda equina sendromu veya konus medullaris sendromundan ayırt edilmesini zorlaştırabilir. Ayrıca, hematom şüphesi olan durumlarda inguinal bölge de palpasyonla kontrol edilmelidir.

Lumbosakral pleksopati tanısının doğrulanmasında nörogörüntüleme, tercihen lumbosakral omurganın manyetik rezonans görüntülemesi (MRG) ve elektrodiagnostik çalışmalar (sinir iletim çalışması ve elektromiyografi) önemlidir.
Gadolinyum kontrastlı MRG, lumbosakral pleksusun değerlendirilmesi için en iyi testtir. MRG’ye kontraendikasyonlar (örneğin kalp pili) olduğunda, kontrastlı bilgisayarlı tomografi (BT) kullanılabilir. MR nörografi, geleneksel MRG’ye kıyasla LS pleksopatinin değerlendirilmesinde daha yararlı bir modalitedir. Nörografi, nöropatik bacak ağrısından sorumlu olan ekstraspinal yaralanmaları tanımlamaya yardımcı olur.
Malignite durumlarında, doğrudan basıyı metastatik hastalıktan ayırt etmek zor olabilir. Bu nedenle ileri görüntüleme genellikle gereklidir. Neoplazma ile ilişkili LS pleksopatinin ilk değerlendirilmesi için genellikle MRG istenir. Pozitron emisyon tomografisi (PET), malignitenin tam kapsamını belirlemek için kullanılır. Ayrıca, hastalığın evrelenmesine ve tedavi ile prognozun değerlendirilmesine de yardımcı olur.
Elektrodiagnostik Çalışmalar
Elektrodiagnostik çalışmalar, lumbosakral pleksopatiyi diğer nöropati türlerinden veya radikülopatilerden ayırt etmeye yardımcı olur. Elektromiyografi (EMG), nörolojik hasarın lokalizasyonuna yardımcı olur. EMG, malignite ile radyasyon kaynaklı pleksopatiyi ayırt etmede de faydalıdır. Radyasyon kaynaklı pleksopatide myokimik deşarjlar görülür, ancak neoplazm durumlarında bu görülmez. Myokimi, bireysel motor birimin spontan ve ritmik olarak saniyede birkaç kez patlamasıdır. Paraspinal kasların denervasyonu genellikle radikülopatide görülür ve bu durum LS pleksopatiden ayırt edilmesine yardımcı olur.
Laboratuvar İncelemeleri
LS pleksopatili hastalarda etiyolojiyi belirlemek için önerilen kan testleri şunlardır: tam kan sayımı, eritrosit sedimentasyon hızı (ESR), C-reaktif protein (CRP), koagülasyon çalışmaları, otoantikor testleri (antinükleer antikorlar (ANA), antinötrofil sitoplazmik antikorlar (ANCA), Anti-Sjögren sendromu ilişkili antijen A, anti-Ro/anti-La antikorları vb.) ve hemoglobin A1c. Ayrıca, serum protein elektroforezi (SPEP), anjiyotensin dönüştürücü enzim (ACE) düzeyleri, insan immün yetmezlik virüsü (HIV), Lyme antikorları, hızlı plazma reagin (RPR) ve Epstein-Barr virüsü (EBV) serolojisi belirli durumlar için gerekebilir.

Lumbosakral pleksopatinin tedavisi, altta yatan nedene bağlı olarak değişir. Semptomatik yönetimde analjezikler ve kas gevşeticiler kullanılır. Analjezikler arasında nonsteroid antiinflamatuar ilaçlar (NSAID), pregabalin, gabapentin, duloksetin, amitriptilin ve opioidler yer alır. Ayak düşüklüğü için ayak bileği-ayak ortezi (AFO) kullanılabilir. Enfeksiyon durumlarında uygun antibiyotikler ve antifungal ilaçlar gereklidir.
Diyabetik Amiyotrofi: Diyabetik amiyotrofi, genellikle iyi glisemik kontrol ile iyileşen geçici bir durumdur. Semptomatik yönetim için nöropatik ağrı tedavileri önerilir. Ağır ve inatçı vakalarda, steroidler, intravenöz immünoglobulin (IVIG), siklofosfamid ve hatta plazma değişimi denenebilir.
Malignite Durumları: Primer tümör çıkarılmalı ve buna uygun tedavi uygulanmalıdır. Ağır semptomatik vakalarda, dorsal rizotomi düşünülebilir. Rizotominin, bu hasta grubunda ağrıyı ve opioid kullanımını belirgin şekilde azalttığı gösterilmiştir. Bu tedavi yöntemi, özellikle terminal dönemdeki hastalar için kullanılır.
Radyasyon Pleksopatisi: Genellikle ağrı olmadan, sadece güçsüzlük ve duyusal değişikliklerle ortaya çıkar. Diğer pleksopati türlerinden farklı olarak genellikle bilateral olup, radyoterapiden yıllar sonra bile ortaya çıkabilir. Radyasyon kaynaklı pleksopati için bilinen bir tedavi yoktur. Fizyoterapi ve rehabilitasyon tedavinin temelini oluşturur. Daha fazla radyoterapi seansı yapılmamalıdır.
Cerrahi Sinir Onarımı: Pelvik kırıklarda, cerrahi sinir onarımı ve sinir greftleme teknikleri, kas fonksiyonlarını iyileştirmede yardımcı olmuştur. Travmatik lumbosakral pleksopati yaşayan ve sinir greftleme yapılan 10 hastanın küçük bir çalışmasında, 38 aylık takip süresinde kas fonksiyonlarında anlamlı iyileşme görülmüştür.
Retroperitoneal Hematom: Genellikle kan transfüzyonları ve yatak istirahati ile konservatif olarak yönetilir. Kötüleşen hematom veya kötüleşen nörolojik fonksiyon durumlarında cerrahi müdahale önerilir.

- https://www.ncbi.nlm.nih.gov/books/NBK556030/
- https://www.medlink.com/articles/lumbosacral-plexus-injuries