Bu İçerik Sadece Aboneler İçindir
Hipotermi, vücudun ısı kaybı hızının ısı üretim hızını aşması ve bu durumun kompanse edilememesi sonucu gelişir. Vücut merkez sıcaklığının 35°C’nin altına düşmesi hipotermi olarak tanımlanır. Zamanında müdahale edilmediğinde, fizyolojik sistemlerde bozulmaya yol açarak hayatı tehdit eden bir tabloya ilerleyebilir.

Hipotermi genellikle soğuk iklimlerle ilişkilendirilse de; boğulma, afetler, uzun süre ıslak kalma gibi durumlarda her türlü hava koşulunda gelişebilir. Ayrıca yetersiz giyinme, evsizlik, alkol kullanımı ve travma öyküsü önemli risk faktörleridir.
ATLS 11 (2025), hipoterminin travma hastalarında koagülopati ve asidoz ile birlikte “ölüm triadı”nın bir parçası olduğuna dikkat çekmekte ve erken tanı ile hızlı müdahalenin önemini vurgulamaktadır. Bu yazı ATLS 2025 kılavuzlarına göre güncellenmiştir. Keyifli okumalar dileriz.

Risk faktörleri
Hipotermi gelişimi açısından bazı hasta grupları daha yüksek risk altındadır. ATLS 11 (2025), özellikle fizyolojik rezervi düşük ve ısı regülasyonu bozulmuş bireylere dikkat çeker.
- Yaşlılar: Titreme yanıtının azalması ve komorbiditeler nedeniyle risk artar
- Bebekler ve küçük çocuklar: Vücut yüzey alanının fazla olması ve ısı kaybının hızlı olması nedeniyle yatkındırlar
- Travma hastaları: Kanama, şok ve çevresel maruziyet hipotermi riskini artırır
- Alkol ve madde kullanımı olanlar: Termoregülasyon bozulur ve farkındalık azalır
- Evsizler / düşük sosyoekonomik düzey: Uygun barınma ve giyim eksikliği nedeniyle risk yüksektir
- Uzun süre ıslak kalan veya soğuğa maruz kalan hastalar: (boğulma, afet, açık alan maruziyeti vb.)

Etiyoloji
Hipotermi; çevresel maruziyet, travma ve eşlik eden hastalıklar sonucu gelişebilir. ATLS 11 (2025), özellikle travma hastalarında hipoterminin multifaktöriyel olduğunu vurgular.
Çevresel nedenler (en sık)
- Soğuk ortamda uzun süre kalma
- Islak kalma (boğulma, yağmur, afetler)
- Uygun kıyafet eksikliği
Travma ile ilişkili nedenler
- Kanama ve şok
- Uzamış ekstrikasyon süresi
- Soğuk ortamda müdahale
Cilt hastalıkları
- Yanıklar
- Eksfoliyatif dermatit
- Yaygın psöriazis
Nörolojik durumlar
- Spinal kord yaralanmaları
- Kafa travması
- İnme
- Bilinç değişikliği yapan durumlar (örn. Wernicke ensefalopatisi)
İlaç ve toksinler
- Alkol (etanol)
- Sedatif-hipnotikler
- Antipsikotikler (fenotiyazinler)
İyatrojenik nedenler
- Soğuk IV sıvı verilmesi
- Uygun ısıtma yapılmadan resüsitasyon
- Soğutma tedavileri (örn. hipertermi yönetimi)
Metabolik ve endokrin nedenler
- Hipotiroidi
- Hipoadrenalizm
- Hipopituitarizm

Sınıflama
Sınıflama
ATLS 11. baskı (2025) protokollerine göre hipotermi, vücut merkez sıcaklığına bağlı olarak üç temel evreye ayrılır. Bu sınıflama, hastanın fizyolojik yanıtlarını ve tedavi önceliklerini belirlemek için kritik öneme sahiptir:
Hafif Hipotermi (32°C – 35°C)
Hasta genellikle uyanıktır ve titreme refleksi aktiftir. Vazokonstriksiyon ve taşikardi gözlenir.
Orta Hipotermi (28°C – 32°C)
Bilinç düzeyi azalır, titreme durabilir. Aritmi (özellikle atriyal fibrilasyon) ve bradikardi riski artar.
Şiddetli Hipotermi (<28°C)
Hasta genellikle komadadır. Solunum ve nabız çok zayıf veya alınamaz durumdadır. Ventriküler fibrilasyon riski çok yüksektir.
Derin Hipotermi (<24°C)
Yaşam belirtileri neredeyse yok gibidir; bu aşamada prognoz oldukça kısıtlıdır ve agresif iç ısıtma (ECMO/ECLS) gereklidir.

Mekanizma
Normal vücut sıcaklığı, ısı kazancı ve kaybı arasındaki hassas dengenin bir ürünüdür ve ön hipotalamustaki termoregülatuvar merkez tarafından dinamik olarak yönetilir. Vücut ısısı normal şartlarda 36.8°C ± 0.4 aralığında seyreder; ancak sirkadiyen ritme bağlı olarak gün içerisinde 0.5°C ile 1°C arasındaki dalgalanmalar fizyolojik kabul edilir. Oral ölçüm, koltuk altı ölçümünden yaklaşık 0.5°C; rektal ölçüm ise 1°C daha yüksek sonuçlar verir. Kor (merkez) vücut sıcaklığı ise kalp, akciğerler, beyin ve abdominal organları kapsayan hayati dokuların ısısını temsil eder.
Vücut ısısının regülasyonunda hipotalamus ile koordineli çalışan temel yapılar santral ve periferik vasküler sistemlerdir. Endokrin sistem, deri ve kas dokusu da termojenez ve termoliz süreçlerinde yardımcı rol oynar. Standart klinik uygulamalarda ısı sıklıkla koltuk altı veya boyun gibi yüzeyel bölgelerden ölçülür; fakat bu yöntemler dış ortam etkisine açık olmaları ve şiddetli hipotermide gelişen periferik vazokonstriksiyon nedeniyle yanıltıcı sonuçlar verebilir. Ayrıca, birçok standart termometrenin 35°C altındaki değerleri hassas ölçememesi, travma yönetiminde tanısal hatalara yol açabilir.
ATLS 11 (2025) protokollerine göre, gerçek merkez ısısını belirlemek için dış ortamdan izole ölçüm yöntemleri tercih edilmelidir. En doğru sonuçlar özofageal, intravezikal (idrar torbası) veya rektal problar aracılığıyla elde edilir. Klinik pratikte, özellikle entübe travma hastalarında özofageal problar en güvenilir merkez ısısı takibi yöntemi olarak kabul edilmektedir.
Patofizyoloji
Vücudun dış ortamla olan termal etkileşimi ve ısı kaybı dört temel fiziksel mekanizma üzerinden gerçekleşir. Travma yönetiminde bu yolların kontrol altına alınması, hipoterminin progresyonunu durdurmak için esastır:
Radyasyon (Işıma)
Normal koşullarda vücudun en temel ısı kayıp yoludur ve toplam kaybın %55–65’ini oluşturur. Isı, elektromanyetik dalgalar aracılığıyla çevreye yayılır. Dış ortam sıcaklığı düştükçe radyasyon yoluyla kayıp ivmelenir. ATLS 2025 protokolleri, bu kaybı önlemek için hastanın üzerinin hızla termal battaniyelerle örtülmesini vurgular.
Konveksiyon (Hava Akımı)
Vücut yüzeyindeki hava veya sıvı hareketi ile gerçekleşir. Deri üzerindeki mikro-hava tabakasının (izolasyon katmanı) rüzgar veya hareketle yer değiştirmesi ısı kaybını dramatik şekilde artırır. Rüzgar geçirmez giysiler ve kapalı ortam bakımı bu kaybı minimalize eder.
Kondüksiyon (İletim)
Doğrudan temas yoluyla gerçekleşen ısı transferidir. Normalde kayıpların %3–4’ünü oluştursa da, suyun havadan 25–30 kat daha iletken olması nedeniyle suya düşme vakalarında ana mekanizmadır. Ayrıca beton veya metal yüzeylerle temas, ısı kaybını havaya oranla 100 kat artırabilir. Travma tahtası üzerindeki hastanın hızla izole bir sedyeye alınması bu nedenle kritiktir.
Evaporasyon (Buharlaşma)
Terleme ve solunum yoluyla gerçekleşir. Islak kıyafetlerin vücut üzerinde kuruması, gizli buharlaşma ısısı nedeniyle vücudu hızla soğutur. ATLS 11, hastanın ıslak kıyafetlerinin derhal çıkarılmasını ve solunum yoluyla kaybı önlemek için nemlendirilmiş/ısıtılmış oksijen desteğini önermektedir.
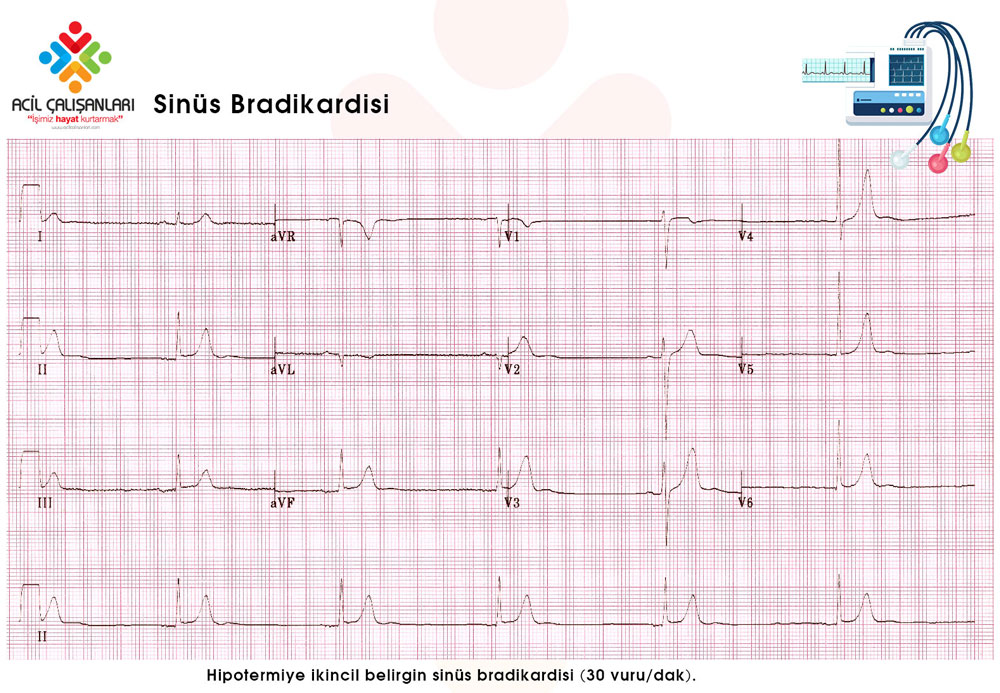
Elektrokardiyogram
Hipotermide EKG değişiklikleri, merkez ısının düşmesiyle birlikte miyokardiyal ileti sisteminin yavaşlaması ve repolarizasyon bozuklukları sonucunda ortaya çıkar. Merkez ısı 32°C’nin altına düştüğünde, pacemaker hücrelerindeki spontan depolarizasyonun azalmasına bağlı olarak sinüs bradikardisi gelişir. Hipotermik miyokard, mekanik uyarılara karşı aşırı duyarlıdır; bu nedenle hastanın sert bir şekilde hareket ettirilmesi, agresif palpasyon veya gereksiz girişimler ventriküler fibrilasyon (VF) gibi ölümcül disritmileri tetikleyebilir.
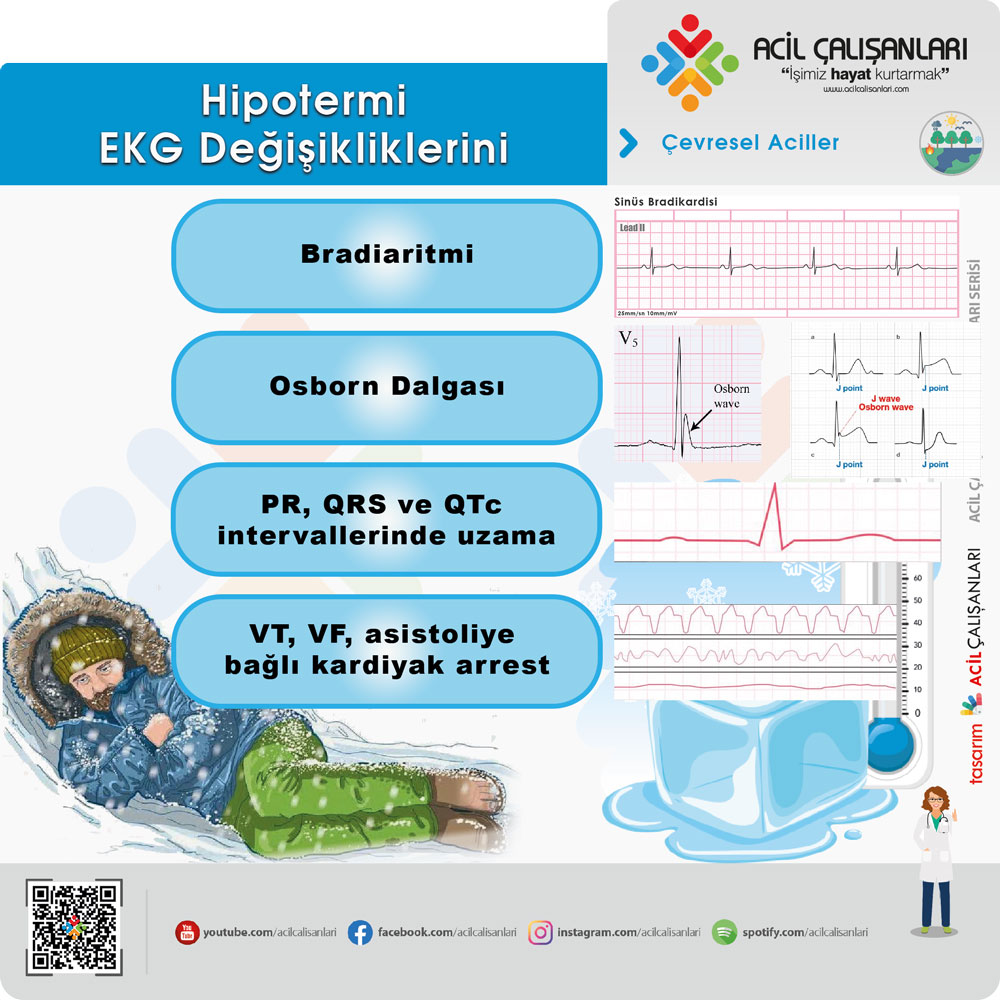
Hipotermi sürecinde izlenebilecek temel EKG değişiklikleri şunlardır:
- Bradiaritmiler: Sinüs bradikardisi, yavaş ventriküler yanıtlı atriyal fibrilasyon ve nodal ritimler.
- Osborn Dalgaları (J Dalgaları): QRS kompleksi ile ST segmentinin birleşme noktasında (J noktası) izlenen pozitif defleksiyondur.
- Interval Uzamaları: PR, QRS ve QTc sürelerinde belirgin uzama.
- Titreme Artefaktı: İskelet kaslarının termojenez çabası nedeniyle oluşan elektriksel parazitler.
- Kardiyak Arrest: Şiddetli hipotermide gelişen VF, nabızsız ventriküler taşikardi (nVT) veya asistoli.
Osborn Dalgası
Hipoterminin klasik bir EKG bulgusu olup J dalgası, Osborn dalgası veya hipotermik hörgüç olarak da adlandırılır. Hipotermi ile ilişkili elektriksel anormallik olmasına rağmen, kafa travması ve sepsis gibi diğer durumlarda da görülebilir. J dalgaları yaygın olabilir ve sıcaklık düştükçe boyutları artabilir.

Hasta soğudukça birçok EKG değişikliği daha görülür. Hafif hipotermide bile PR, QRS ve QTc intervalleri uzamaya başlar. ST segmentinin başlangıcında oluştukları için J dalgalarını ST elevasyonlarından ayırmak önemlidir. Genel olarak, şiddetle titreyen hastalarda EKG alımı ve yorumlanması zordur ve donmuş veya donmaya yakın deriye elektrotların uygulanması bile zor olabilir.

Klinik
Hipotermi, hızlı bir şekilde tanınmaz ve tedavi edilmezse potansiyel olarak ölümcüldür. Klinik yönetim açısından, hastane öncesi ortamda kor (iç) sıcaklığın belirlenmesi teknik olarak zor olabileceğinden, yönetim hastanın klinik tablosu ve semptom şiddeti üzerine kurgulanmalıdır. Hipotermiyi tanımak, tedavi etmekten daha kritik bir süreçtir; bu nedenle travma veya çevresel maruziyet öyküsü olan tüm hastalarda yüksek bir şüphe endeksi sürdürülmelidir.
Klinik tabloyu değerlendirirken; bilinç değişikliği, midriyazis, konuşma bozukluğu, motor koordinasyon kaybı ve paradoksal soyunma gibi davranış değişiklikleri orta ve şiddetli hipoterminin önemli göstergeleridir. Özellikle belirgin soğuğa rağmen hastanın titrememesi, vücudun termoregülatuvar mekanizmalarının tükendiğini gösteren (32°C altı) ciddi bir uyarıcıdır. Sepsis, kafa travması veya intoksikasyon gibi durumların hipotermi ile maskelenebileceği veya bu durumların hipotermiye eşlik edebileceği unutulmamalıdır.
Klinik Sınıflandırma ve Bulgular
Hafif Hipotermi (32°C – 35°C)
Aktif titreme, taşikardi, takipne, hafif koordinasyon kaybı, amnezi ve muhakeme bozukluğu izlenir. Koruyucu refleksler korunmuştur.
Orta Hipotermi (28°C – 32°C)
Titreme durur. Stupor, letarji, bradikardi ve aritmi riski artar. İdrar çıkışı (soğuk diürezi) görülebilir.
Şiddetli Hipotermi (<28°C)
Titreme yoktur. Koma hali, hayatı tehdit eden disritmiler (VF/asistoli) ve arefleksi görülür. Pupiller fikse ve dilate olabilir.
Derin Hipotermi (<24°C)
Yaşam belirtileri minimaldir; nabız ve solunum hissedilemeyebilir. Bu hastalar “sıcak ve ölü” kabul edilene kadar resüsitasyon sürdürülmelidir.
ATLS 11 (2025) yaklaşımında, merkezi sinir sistemi (SSS) depresyonu ile vücut sıcaklığı arasındaki korelasyon, prognoz tayini ve yeniden ısıtma yönteminin seçimi (pasif, aktif eksternal veya aktif internal) için belirleyicidir.

Özel Popülasyonlar
Hipotermi yönetiminde bebekler ve yaşlı hastalar, termoregülatuvar mekanizmalarının kısıtlı olması nedeniyle en yüksek risk grubunda yer alırlar. Bu popülasyonlarda fizyolojik rezervlerin azlığı, soğuğa karşı verilen metabolik yanıtın yetersiz kalmasına ve vücut sıcaklığının hızla kritik seviyelere düşmesine neden olur. İstatistiksel veriler, hipotermiye bağlı mortalitenin yaklaşık yarısının 65 yaş ve üzeri bireylerde gerçekleştiğini göstermektedir.
Yenidoğanlar ve Süt Çocukları
Yenidoğanların vücut yüzey alanı/kütle oranının yüksek olması ve titreme kapasitelerinin olmaması (kahverengi yağ dokusu metabolizmasına bağımlılık), onları soğuğa karşı tamamen savunmasız bırakır. ATLS 2025 protokolleri, yenidoğan resüsitasyonunun ayrılmaz bir parçası olarak agresif ısıtma ve çevre sıcaklığının korunmasını zorunlu kılar.
Geriatrik Popülasyon
Yaşlılarda bazal metabolizma hızının düşüklüğü, azalmış subkutan yağ dokusu ve eşlik eden komorbiditeler (diyabet, kardiyovasküler hastalıklar) ısı korunumunu zorlaştırır. Ayrıca ilaç kullanımları termoregülasyonu baskılayabilir.
Fizik muayene
Hipotermi şüphesi olan hastaların fizik muayenesi, doğru vital parametrelerin elde edilmesine ve hayatı tehdit eden komplikasyonların (özellikle disritmilerin) erken tanınmasına odaklanmalıdır. Muayene mutlaka ısıtılmış bir ortamda yapılmalı; hasta mümkün olduğunca kuru tutulmalı ve termal battaniyelerle korunmalıdır. ATLS 11 ilkeleri doğrultusunda, ıslak kıyafetler kesilerek çıkarılmalı ve hasta hızla kurulanmalıdır.
Şiddetli hipotermide metabolizma ve doku perfüzyonu belirgin şekilde azaldığı için nabız ve solunumun tespiti zor olabilir. Bu nedenle yaşamsal bulgular en az 60 saniye boyunca dikkatlice değerlendirilmelidir. Özellikle santral nabız (karotis veya femoral) kontrol edilmelidir.
Nabız ve solunumun kesin olarak saptanamadığı durumlarda gecikmeden kardiyopulmoner resüsitasyona (KPR) başlanmalıdır. Nabız varlığı konusunda şüphe varsa, miyokardiyal perfüzyonu desteklemek amacıyla göğüs basısına başlanması önerilir.
Nazik Manipülasyon
Hipotermik miyokard aşırı derecede irritabldır. Hastanın sert hareketlerle çevrilmesi, agresif palpasyon veya hızlı pozisyon değişiklikleri ventriküler fibrilasyonu tetikleyebilir.
Nörolojik Değerlendirme
Bilinç düzeyi (GKS) ve pupillerin durumu değerlendirilmelidir. Şiddetli hipotermide pupillerin fikse ve dilate olması, her zaman beyin ölümü anlamına gelmez; “sıcak ve ölü” kuralı unutulmamalıdır.
Laboratuvar
Hipotermi şüphesi olan her hastada, tanıyı desteklemek ve eşlik edebilecek metabolik bozuklukları dışlamak amacıyla geniş kapsamlı laboratuvar incelemeleri yapılmalıdır. İlk adım olarak yatak başı kan şekeri ölçümü (POCT) hayati önem taşır; çünkü hipotermi hipoglisemiyi maskeleyebilir veya glikojen depolarının tükenmesine bağlı olarak hipoglisemiyi tetikleyebilir. Ayrıca tam kan sayımı, genişletilmiş biyokimya paneli (özellikle elektrolitler ve böbrek fonksiyon testleri), troponin ve koagülasyon parametreleri (PT, aPTT, INR) rutin olarak istenmelidir.
Kan Gazı Analizi
Laboratuvardaki kan gazı analizörleri genellikle ölçümü standart 37°C sıcaklıkta gerçekleştirir. Hipotermik bir hastada kan gazı değerleri (pH ve pCO2), hastanın gerçek merkez ısısına göre düzeltilmelidir. Sıcaklık düştükçe kanın pCO2 çözünürlüğü artar ve pH yükselir.
Koagülasyon Yönetimi
ATLS 11, hipoterminin koagülasyon enzimlerinin fonksiyonunu laboratuvar sonuçlarından bağımsız olarak bozduğunu (invitro testler 37°C’de yapıldığı için yanıltıcı olabilir) vurgular. Bu nedenle, test sonuçları normal gelse dahi hipotermik hastada “koagülopati varmış gibi” hareket edilmelidir.
Laboratuvar verilerini yorumlarken hastanın asit-baz dengesini doğru analiz etmek için aşağıdaki formülasyon kullanılabilir:
Hastanın gerçek pH’sı = Okunan pH + (0.015 × (37°C − Hastanın ölçülen merkez ısısı))
Hastane Öncesi Yaklaşım
Hipotermik hastaya müdahalede temel strateji; daha fazla ısı kaybını önlemek, hastayı güvenli bir şekilde stabilize etmek ve miyokardiyal irritabiliteyi göz önünde bulundurarak nazikçe nakletmektir. Kurtarma operasyonları (su, kar, enkaz altı) mutlaka eğitimli personel tarafından yapılmalı ve kurtarıcı güvenliği ön planda tutulmalıdır. Tedavideki birinci öncelik, hastayı ısı kaybına neden olan ortamdan uzaklaştırmak ve ardından kontrollü yeniden ısıtma sürecini başlatmaktır.

Kondüksiyon yoluyla ısı kaybını durdurmak için hastanın ıslak giysileri kesilerek çıkarılmalı ve hasta hızla kurulanmalıdır. Su, ısıyı havadan 25 kat daha hızlı ilettiği için bu adım ertelenemez. Hasta, rüzgar ve soğuktan korunaklı, ısısı optimize edilmiş (mümkünse >24°C) bir ambulansa alınmalı ve termal battaniyelerle sarılmalıdır. Bu işlemler sırasında hastanın sert hareketlerden kaçınılarak taşınması, ventriküler fibrilasyon (VF) riskini minimalize etmek için kritiktir.
Hafif Hipotermi Yönetimi
Battaniyeler ve ısıtılmış kabin içi sıcaklık ile “pasif yeniden ısıtma” genellikle yeterlidir. Islak giysiler çıkarılmalı ve hasta transfer süresince sürekli kardiyak monitörizasyon ile takip edilmelidir.
Orta ve Şiddetli Hipotermi Yönetimi
Pasif yöntemlere ek olarak aktif dış ısıtma (ısıtma yastıkları, basınçlı sıcak hava) uygulanmalıdır. Isıtma işlemi gövdeden (aksilla, kasık) başlamalıdır. Ekstremitelerin öncelikli ısıtılması, “afterdrop” fenomenine (soğuk kanın merkeze dönerek merkez ısısını daha da düşürmesi) ve vazodilatasyona bağlı şoka yol açabilir.
Hipotermik Kardiyak Arrest Yönetimi
ATLS 11 ve 2025 resüsitasyon kılavuzlarına göre, hipotermik arrest yönetimi standart protokolden önemli farklılıklar gösterir:
- Yaşam Belirtilerinin Kontrolü: Nabız ve solunum değerlendirmesi tam 60 saniye sürdürülmelidir.
- Defibrilasyon: Şoklanabilir bir ritim (VF/nVT) saptanırsa 3 kez defibrilasyon uygulanır. Başarısız olunursa, merkez ısısı >30°C olana kadar daha fazla şok uygulanması önerilmez.
- İlaç Uygulaması: Merkez ısısı <30°C ise adrenalin ve diğer vazopressörler uygulanmamalıdır (metabolizma hızı çok düşüktür, ilaç birikerek toksisite yapabilir). Sıcaklık 30°C – 35°C arasında ise adrenalin uygulama aralıkları iki katına (6-10 dakika) çıkarılmalıdır.
- IV Sıvılar: Kristaloid sıvılar mutlaka 40-42°C’ye ısıtılarak verilmelidir. Isıtılmamış sıvılar koagülopatiyi ve hipotermiyi derinleştirir.
ERC (Avrupa Resüsitasyon Konseyi) 2025 Kılavuzuna Göre:

ERC, hipotermik kardiyak arrest yönetiminde ilaç uygulamaları için net sıcaklık sınırları çizer:< 30°C (Şiddetli Hipotermi): Adrenalin, amiodaron veya diğer resüsitasyon ilaçları kesinlikle uygulanmaz.30°C – 35°C (Orta Hipotermi): İlaç metabolizması yavaş olduğu için doz aralığı standart sürenin iki katına çıkarılır. Standart İleri Yaşam Desteği (ALS) protokolünde adrenalin 3-5 dakikada bir verildiği için, bu sıcaklık aralığında adrenalin 6-10 dakikada bir uygulanmalıdır.
> 35°C (Hafif Hipotermi / Normotermiye Geçiş): Standart ALS protokolüne geri dönülür ve ilaçlar rutin aralıklarla (3-5 dakikada bir) uygulanır.
AHA (Amerikan Kalp Derneği) 2025 Kılavuzuna Göre:

AHA kılavuzları da benzer bir fizyolojik temele dayanır. Vücut sıcaklığı 30°C’nin altında olan hastalarda intravenöz ilaçların bekletilmesini (verilmemesini) önerir. Hasta 30°C’nin üzerine ısıtılmaya başlandığında ise adrenalin uygulamasına standart algoritmalarla eş zamanlı olarak başlanabileceğini belirtir. AHA spesifik bir dakika aralığı vermekten ziyade genel klinik karar verme sürecine odaklansa da, uluslararası sınavlarda ve evrensel resüsitasyon standartlarında 30-35°C aralığı için kabul edilen spesifik ve güvenli doz aralığı 6-10 dakika kuralıdır.
Acil Servis Yönetimi
Acil servise getirilen hipotermik hasta hızla resüsitasyon odasına alınmalı ve üzerindeki ıslak kıyafetler henüz çıkarılmadıysa derhal kesilerek uzaklaştırılmalıdır. Hasta hızlı bir şekilde monitörize edilmeli ve termal battaniyelerle çevrelenmelidir. ATLS 11 (2025) standartlarına göre, yüzeyel ölçümler yanıltıcı olabileceğinden özofageal, rektal veya intravezikal problar ile sürekli vücut merkez ısısı (kor sıcaklık) takibi sağlanmalıdır.
Pasif Eksternal Isıtma
Ilık bir ortamda, hastanın kendi metabolik ısı üretimini (titreme dahil) kullanarak ısınmasıdır. Sadece hafif hipotermide ve fizyolojik rezervi yeterli hastalarda tercih edilir.
Aktif Eksternal Isıtma
Isıtılmış battaniyeler, basınçlı sıcak hava sistemleri ve gövdeye (aksilla, kasık) yerleştirilen sıcak paketler kullanılır. Periferik vazodilatasyona bağlı “afterdrop” riskini azaltmak için ısıtma merkezden çevreye doğru yapılmalıdır.
Aktif İnternal Isıtma
40-42°C’ye ısıtılmış IV sıvılar, nemlendirilmiş sıcak O2 ve peritoneal/gastrik lavaj uygulamalarını kapsar. Şiddetli vakalarda ve dirençli arrestlerde altın standarttır.
Ekstrakorporeal Destek (ECMO/ECLS)
Kardiyak arrest gelişmiş veya derin hipotermisi (<24°C) olan instabil hastalarda en efektif yeniden ısıtma yöntemidir. Saatte 7-10°C artış sağlayabilir.
Uyarı ve Önlemler
Tedavi sürecinde dikkat edilmesi gereken kritik noktalar şunlardır:
- Afterdrop Etkisi: Periferin hızlı ısıtılması, soğuk ve asidik kanın merkeze dönmesine neden olarak merkez ısısını daha da düşürebilir ve VF’yi tetikleyebilir. Isıtma gövde odaklı tutulmalıdır.
- İlaç Yanıtı: Hipotermik miyokard ilaçlara ve defibrilasyona dirençlidir. 30°C altında adrenalin uygulamasından kaçınılmalı, 30-35°C arasında ise doz aralıkları (6-10 dakika) uzatılmalıdır.
- Bradikardi Yönetimi: Soğuğa bağlı gelişen fizyolojik sinüs bradikardisi bir kompanzasyon mekanizmasıdır; hasta ısınana kadar pacemaker veya atropin endikasyonu yoktur.
- Gereksiz İlaç Kullanımı: Profilaktik steroid veya antibiyotik kullanımının sağkalım üzerinde kanıta dayalı bir etkisi saptanmamıştır.
Soru
- American College of Surgeons. (2025). Advanced Trauma Life Support (ATLS) Student Course Manual (11th ed.). Chicago, IL.
- Zafren, K. (2026). Management of Severe Accidental Hypothermia in the Emergency Department. Emergency Medicine Clinics.
- Eurasian Journal of Emergency Medicine (EAJEM). Accidental Hypothermia.
- Petrone AB, Kasi A. Accidental Hypothermia. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024.
- Journal of Emergency Medical Services (JEMS). Identifying and Managing Accidental Hypothermia.