Resüsitasyon algoritmalarında dünya genelinde en çok referans alınan kuruluşlardan biri olan American Heart Association (AHA), Kardiyopulmoner Resüsitasyon (CPR) ve Acil Kardiyovasküler Bakım (ECC) 2025 Kılavuzu’nu 22 Ekim 2025 tarihinde yayımlamıştır.
Bu güncelleme, 2020 kılavuzlarından bu yana tedavi önerilerindeki ilk kapsamlı revizyonu temsil etmektedir. Pediatrik temel yaşam desteği (PBLS) bölümü; yenidoğanlar hariç olmak üzere bebek ve çocuk hastalarda kardiyak arrest ve yaşamı tehdit eden kardiyopulmoner durumların yönetimine odaklanmaktadır.
Kılavuz, American Academy of Pediatrics ile iş birliği içinde hazırlanmış olup, kanıt değerlendirmeleri International Liaison Committee on Resuscitation (ILCOR) tarafından yürütülen sistematik analizlere dayanmaktadır.
Amaç; ani kalp durması ve akut kardiyopulmoner problemlerde sağkalımı artırmak, yüksek kaliteli CPR uygulamalarını standartlaştırmak ve defibrilasyon ile havayolu müdahalelerinde güncel, kanıta dayalı yaklaşımı sağlamaktır.
Kılavuzun orijinal metnine buradan erişebilirsiniz.
2025 AHA Pediatrik Temel Yaşam Desteği En Önemli 10 Mesaj


American Heart Association tarafından 22 Ekim 2025 tarihinde yayımlanan Pediatrik Temel Yaşam Desteği kılavuzunda öne çıkan en önemli mesajlar şu şekilde özetlenebilir:
- Bebeklerde ve çocuklarda kalp durmasının en sık nedeni solunum yetmezliğidir. Bu nedenle ventilasyon ve oksijenasyonu destekleyecek müdahaleler gecikmeden başlatılmalıdır. Özellikle pediatrik yaş grubunda hipoksiye bağlı arrestlerin yaygın olduğu unutulmamalıdır.
- Hastane dışında meydana gelen kalp durmalarında göğüs kompresyonlarına ek olarak suni solunum uygulanması sağkalımı artırmaktadır. Bu nedenle müdahale edebilecek ve istekli olan kişilerin kompresyonla birlikte ventilasyon yapmaları teşvik edilmelidir.
- Gelişmiş hava yolu yerleştirilmiş halde CPR uygulanan bebek ve çocuklarda ya da nabzı mevcut ancak solunumu yetersiz olan hastalarda önerilen solunum hızı dakikada 20–30’dur.
- Şiddetli yabancı cisim kaynaklı hava yolu tıkanıklığı bulunan bebeklerde beş sırt vuruşu ve beş göğüs itme hareketinden oluşan döngülerin tekrarlanması önerilir. Bebeklerde karın itme manevrası uygulanmamalıdır.
- Şiddetli yabancı cisim tıkanıklığı olan çocuklarda ise beş sırt vuruşu ve beş karın itme manevrasından oluşan döngüler önerilmektedir.
- Kalp durmasının erken tanınması sonuçların iyileştirilmesinde kritik öneme sahiptir. Tepkisiz ve anormal solunumu olan bebek ve çocuklarda acil sağlık sistemi aktive edilmeli ve göğüs kompresyonları derhal başlatılmalıdır.
- Yüksek kaliteli kalp masajı resüsitasyonun temelidir. Yeterli hız ve derinlikte kompresyon uygulanmalı, kompresyonlar arasındaki göğüs geri yaylanmasına izin verilmeli, kesintiler en aza indirilmeli ve aşırı ventilasyondan kaçınılmalıdır.
- Bebeklerde kompresyon tekniği güncellenmiştir. İki başparmakla çevreleme tekniği veya uygun durumlarda tek el tekniği önerilirken, sternum üzerine iki parmakla yapılan kompresyonun yeterli derinliğe ulaşmada etkisiz olması nedeniyle artık önerilmediği belirtilmiştir.
- Bebek ve çocuklarda kalp durması geliştiğinde mümkün olan en kısa sürede otomatik eksternal defibrilatör (AED) uygulanmalı, mevcutsa pediatrik attenuatör ve pediatrik pedler kullanılmalıdır.
- Ventriküler fibrilasyon ve nabızsız ventriküler taşikardi durumlarında hızlı defibrilasyon hayati önem taşır. Şok öncesi ve sonrası kompresyon kesintileri en aza indirilmeli ve defibrilasyon geciktirilmemelidir.
Bu güncellemeler, pediatrik resüsitasyonda erken ventilasyon, yüksek kaliteli kompresyon ve hızlı defibrilasyonun sağkalımı artırmadaki merkezi rolünü bir kez daha vurgulamaktadır.
Giriş ve Kapsam
American Heart Association tarafından yayımlanan 2025 Pediatrik Temel Yaşam Desteği kılavuzu, yenidoğanlar hariç olmak üzere bebek ve çocuklarda kalp durmasının önlenmesi, erken tanınması ve yönetimine ilişkin en güncel kanıta dayalı önerileri içermektedir.
Amerika Birleşik Devletleri’nde her yıl 20.000’den fazla bebek ve çocuk hastane içi kalp durması (IHCA) geçirmektedir. Hastane dışında (OHCA) ise yılda 7.000’den fazla pediatrik vaka bildirilmektedir. Sağkalım oranları yaşa göre değişmektedir: ergenlerde yaklaşık %17, çocuklarda %15 ve bebeklerde %7 civarındadır. Son 20 yılda özellikle hastane içi arrestlerde sağkalım oranı belirgin artmış ve %40’ların üzerine çıkmıştır. Ancak nörolojik sonuçlar hâlâ değişkendir ve hem sağkalımı hem de nörolojik prognozu iyileştirmek için sistematik çabalara ihtiyaç vardır.
Bu kılavuzlar, Hayatta Kalma Zinciri yaklaşımı çerçevesinde; toplumdan hastane ortamına kadar uzanan koordineli bir müdahale sistemini vurgular. Erken tanı, erken CPR, erken defibrilasyon ve etkili post-resüsitasyon bakımı pediatrik sağkalımın temelini oluşturur.
Kapsam
Bu kılavuzlar:
- Kalp durması öncesi kötüleşmenin erken fark edilmesini
- Kalp durması anında yüksek kaliteli CPR uygulanmasını
- Kalp durması sonrası stabilizasyon ve nörolojik korunmayı
- Yabancı cisim aspirasyonu (FBAO) gibi özel durumların yönetimini
kapsamaktadır.
Uygulama alanı yalnızca hastane içi değil; toplum, ambulans ve acil servis ortamlarını da içerir. Bu nedenle özellikle acil servis hekimleri için erken ventilasyon, kompresyon kalitesi ve defibrilasyon zamanlaması kritik başlıklardır.
Yaş Tanımları (Acil Servis İçin Önemli)
- Bebek: Yaklaşık 1 yaş altı (yenidoğan hariç)
- Çocuk: 1 yaş – ergenlik başlangıcı
- Ergenlik bulgusu olan hastalar: Yetişkin BLS algoritması uygulanır
Yenidoğan resüsitasyonu bu kılavuz kapsamında değildir; doğum sonrası geçiş fizyolojisine özgü yaklaşım ayrı başlık altında ele alınmaktadır.
🚨 Acil Servis Perspektifi
- Pediatrik arrestlerin çoğu primer kardiyak değil, sekonder hipoksik nedenlidir.
- Bu nedenle erken havayolu yönetimi ve ventilasyon hayati önemdedir.
- Arrest öncesi klinik kötüleşmenin tanınması (solunum sıkıntısı, şok, bilinç değişikliği) arresti önleyebilir.
- IHCA sağkalımı artmış olsa da OHCA sonuçları hâlâ düşüktür; bu durum erken müdahalenin önemini göstermektedir.
- Nörolojik korunma yalnızca ROSC ile değil, kaliteli resüsitasyon ve sistem yaklaşımıyla mümkündür.
Özetle, 2025 AHA pediatrik BLS kılavuzu acil servis pratiğinde özellikle erken ventilasyon, yüksek kaliteli kompresyon ve sistematik ekip koordinasyonu vurgusunu güçlendirmektedir. Pediatrik hastada arrest nadir ama yüksek risklidir; bu nedenle erken fark et, erken başla ve kaliteli uygula prensibi temel yaklaşımdır.
Tavsiye Sınıfı ve Kanıt Düzeyi
Temel Kavramlar / Ana Kavramlar
Pediatrik kardiyak arrestin epidemiyolojisi, patofizyolojisi ve etiyolojisi erişkin ve yenidoğan kardiyak arrestinden belirgin şekilde farklıdır. Çocuklarda kardiyak arrest çoğunlukla primer kardiyak bir nedene bağlı gelişmez; genellikle ilerleyici solunum yetmezliği veya şok sonucunda ortaya çıkar. Bu hastalarda arrest öncesinde değişken süreli bir klinik kötüleşme dönemi bulunur ve süreç kardiyopulmoner yetmezlik, bradikardi ve sonunda kardiyak arrest ile sonuçlanır. Konjenital kalp hastalığı olan çocuklarda ise arrest daha sık primer kardiyak nedenlidir; ancak bu etiyoloji erişkinlerden farklı özellikler gösterir.
Son 20 yılda pediatrik hastane içi kardiyak arrest (IHCA) sağkalımı belirgin şekilde artmıştır. Bu iyileşmede erken tanı, yüksek kaliteli CPR uygulamaları, gelişmiş post-arrest bakım ve ekstrakorporeal CPR’nin katkısı büyüktür. 2000 yılında hastaneden taburculuğa kadar sağkalım oranı %19 iken, 2022 yılında bu oran %44’e yükselmiştir. Pulseless kardiyak arrestlerde ve hemodinamik bozulma ile seyreden nonpulseless olaylarda sağkalım artışı gözlenmiş olsa da, özellikle pulseless arrestlerde 2010 sonrasında sağkalım artışının plato yaptığı bildirilmektedir. Bu durum, sağkalımı daha da artırmak için yeni araştırma ve tedavi yaklaşımlarına ihtiyaç olduğunu düşündürmektedir. Ayrıca günümüzde daha fazla IHCA olgusunun yoğun bakım ünitelerinde meydana gelmesi, riskli hastaların daha erken tanınarak üst düzey bakıma transfer edildiğini göstermektedir.
Hastane dışı kardiyak arrest (OHCA) sonuçları ise daha sınırlı iyileşme göstermektedir. Pediatrik OHCA olgularının çoğu respiratuvar veya asfiksik kökenlidir ve genellikle asistoli ya da nabızsız elektriksel aktivite (PEA) gibi şoklanabilir olmayan ritimlerle seyreder. Bu nedenle otomatik eksternal defibrilatörlerin (AED) toplumda yaygınlaşması, pediatrik popülasyonda genel sağkalım oranlarında belirgin bir artış sağlamamıştır; çünkü şoklanabilir ritimler çocuklarda nadirdir. 2022 verilerine göre pediatrik OHCA’da hastaneden taburculuğa kadar sağkalım oranı yaşa ve bölgeye göre %6,6 ile %17,3 arasında değişmektedir ve zaman içinde anlamlı bir artış saptanmamıştır. Bununla birlikte, acil sağlık hizmetleri tarafından tanık olunan arrestlerin ve halk tarafından uygulanan erken CPR oranlarının yüksek olduğu bölgelerde sağkalımın daha iyi olduğu gösterilmiştir. Bu bulgular erken tanı ve erken müdahalenin önemini vurgulamaktadır.
Pediatrik kardiyak arrestte sağkalım oranlarının artmasıyla birlikte, artık yalnızca hayatta kalım değil, nörogelişimsel, fiziksel ve emosyonel sonuçlar da ön plana çıkmıştır. Son çalışmalar, “iyi nörolojik sonuç” olarak değerlendirilen hastaların yaklaşık dörtte birinde global bilişsel bozulma bulunduğunu, daha büyük çocukların ise %85’inde seçici nöropsikolojik defisitler görülebildiğini göstermektedir. Bu nedenle pediatrik kardiyak arrest yönetiminde hedef yalnızca dolaşımın geri kazandırılması değil, aynı zamanda uzun dönem nörolojik ve fonksiyonel sonuçların iyileştirilmesidir.
Pediatrik Yaşam Zinciri
Tarihsel olarak kardiyak arrest bakımı, arrest anının yönetimine odaklanmış; yüksek kaliteli CPR, erken defibrilasyon ve etkili ekip çalışması ön planda tutulmuştur. Ancak sonuçları iyileştirmek için arrest öncesi ve arrest sonrası bakımın da kritik öneme sahip olduğu anlaşılmıştır. Özellikle nabızsız kardiyak arrestlerde sağkalım oranlarının plato yapması, kardiyak arrestin önlenmesini daha da önemli hale getirmiştir.

Hastane dışı ortamda arrestin önlenmesi; güvenlik girişimlerini (örneğin bisiklet kaskı yasaları), ani bebek ölümü sendromu (SIDS) önleme stratejilerini, halkın CPR eğitimi almasını, kritik hasta bebek veya çocuğun bakım veren tarafından erken tanınmasını ve acil sağlık hizmetlerine zamanında erişimi içerir. Hastane dışı kardiyak arrest (OHCA) geliştiğinde ise erken dönemde halk tarafından uygulanan CPR, sağkalımı artırmada kritik rol oynar. Ayrıca şoklanabilir ritimlerin varlığında AED erişimi önemlidir.
Hastane içi ortamda kardiyak arrestin önlenmesi; yüksek riskli hastaların erken tanınması ve tedavisine odaklanır. Özellikle kardiyak cerrahi geçiren çocuklar ile akut fulminan miyokardit, akut dekompanse kalp yetmezliği veya pulmoner hipertansiyonu olan hastalar yüksek risk grubundadır.
Kardiyak arrest sonrası resüsitasyonun ardından post–kardiyak arrest sendromunun yönetimi büyük önem taşır. Bu sendrom; beyin disfonksiyonu, düşük kardiyak output ile seyreden miyokardiyal disfonksiyon ve iskemi-reperfüzyon hasarını içerebilir. Hipotansiyon gibi sekonder hasara katkıda bulunan faktörlerin önlenmesi gereklidir. Ayrıca doğru nöroprognoz değerlendirmesi, aile ile yapılacak görüşmeler ve klinik karar süreçleri açısından önemlidir.
Kardiyak arrestten sağ kalan çocuklarda nörogelişimsel bozukluk riski yüksek olduğundan, erken dönemde rehabilitasyon değerlendirmesi ve müdahalesine yönlendirme temel bir basamaktır.
Günümüzde, arrestin erken tanınmasından iyileşme sürecine kadar tüm aşamaları kapsayan tek bir “Yaşam Zinciri” yaklaşımı; yenidoğan dönemi dışındaki bebekler, çocuklar ve erişkinler için standartlaştırılmıştır.
Solunum Yetmezliğinin Tedavisi
Solunum yetmezliği, hastanın solunumunun yetersiz hale gelmesi ve bunun sonucunda etkisiz oksijenasyon ve ventilasyon gelişmesi durumudur. Bu tablo; solunum kontrol mekanizmasının bozulması, üst hava yolu obstrüksiyonu, alt hava yolu obstrüksiyonu, solunum kas yetmezliği veya akciğer parankim hastalığına bağlı olarak ortaya çıkabilir.
Solunumun olmadığı ya da yetersiz olduğu durumlarda yardımcı ventilasyon sağlanması, yabancı cisim hava yolu obstrüksiyonunun (FBAO) giderilmesi ve opioid doz aşımında nalokson uygulanması hayat kurtarıcı olabilir.
Şekil 8. Sağlık profesyoneli olmayan kurtarıcılar için pediatrik temel yaşam desteği (bebeklerden puberteye kadar).
AED: Otomatik eksternal defibrilatör;
BLS: Temel yaşam desteği;
CPR: Kardiyopulmoner resüsitasyon.



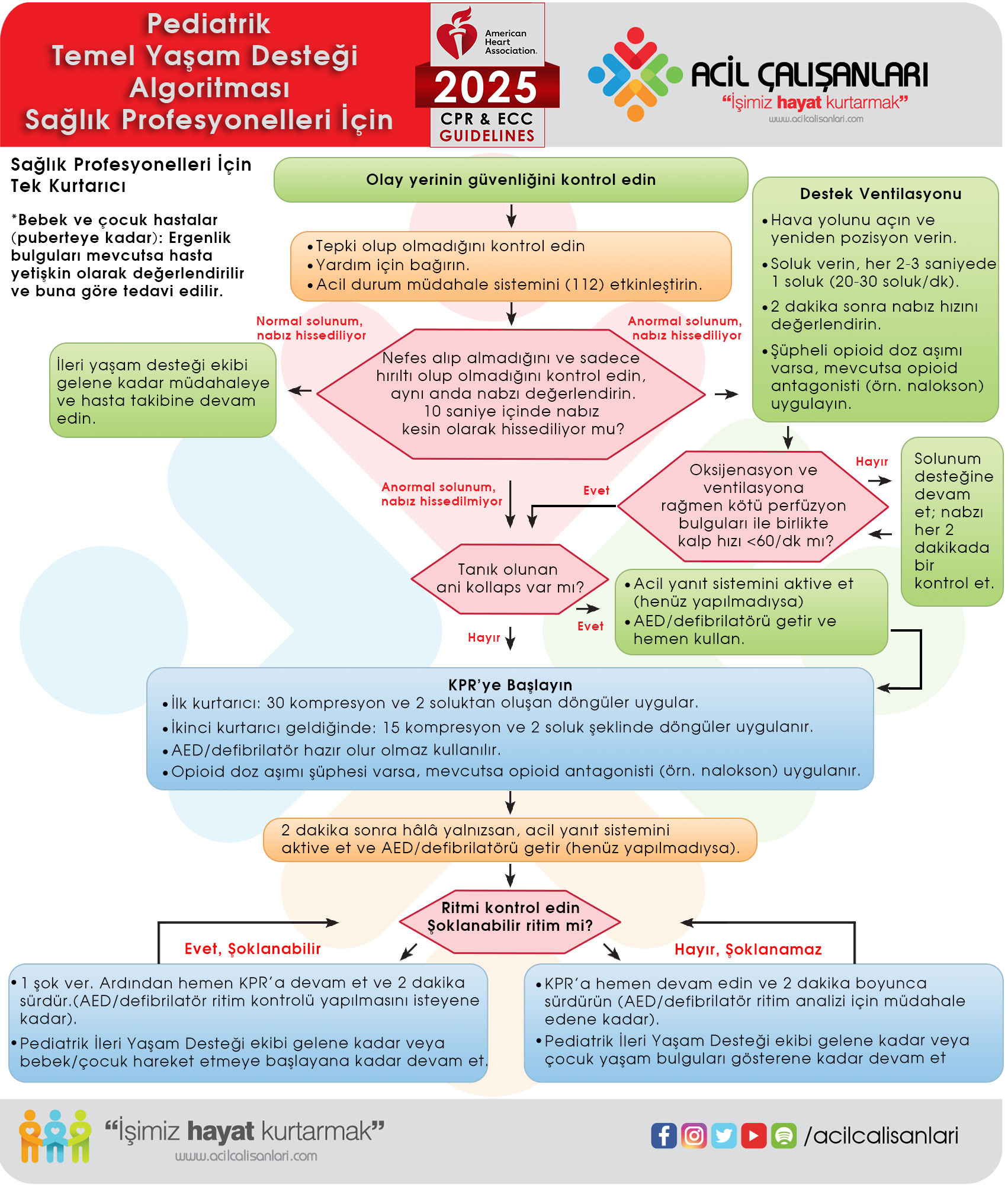
Şekil 8. Sağlık profesyonelleri için pediatrik temel yaşam desteği (bebeklerden puberteye kadar — tek kurtarıcı).
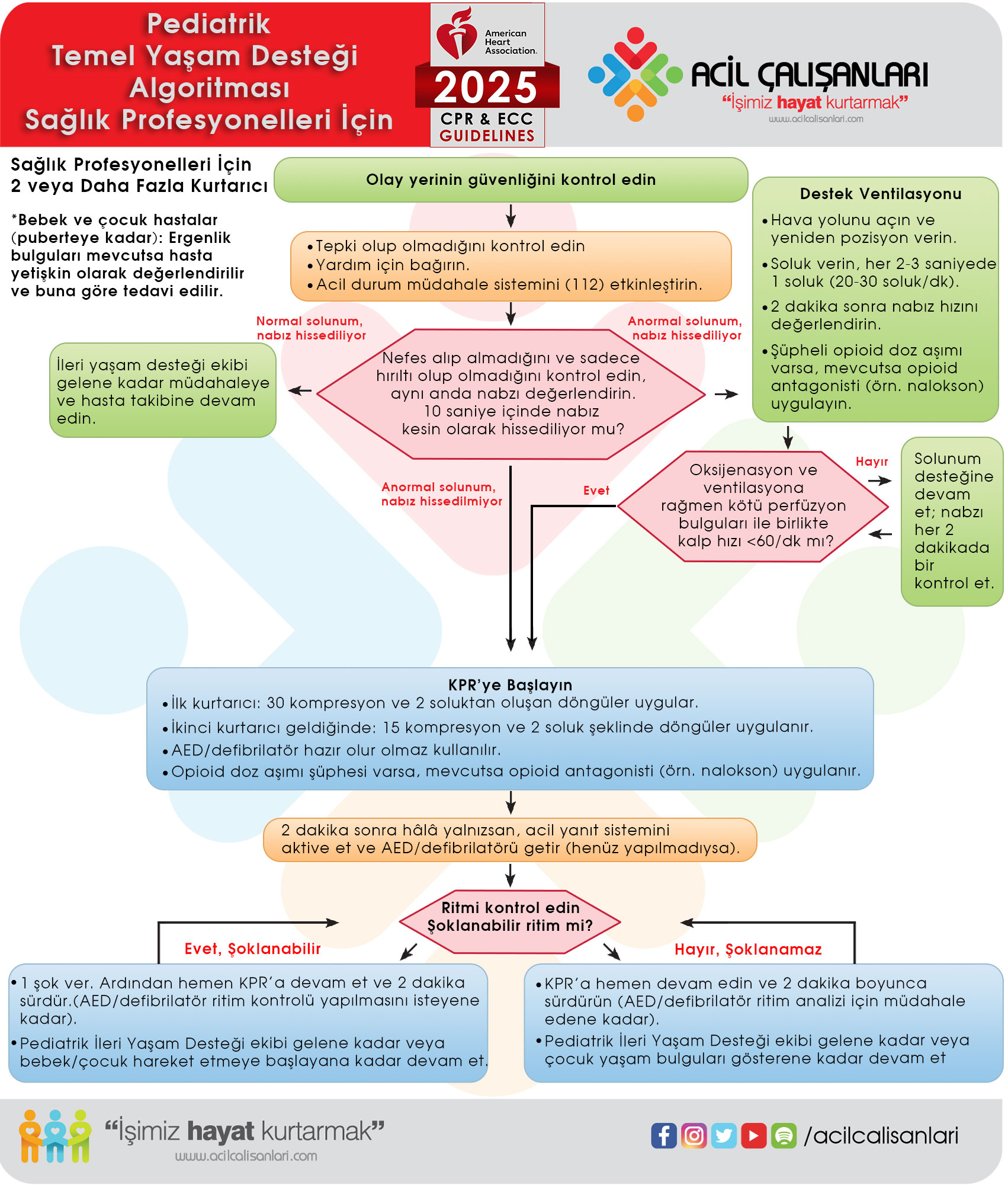
Şekil 8. Sağlık profesyonelleri için pediatrik temel yaşam desteği (bebeklerden puberteye kadar — 2 veya daha fazla kurtarıcı).
Hava Yolunun Açılması
Hava Yolunu Açma Önerileri
1️⃣ (COR 1, LOE C-LD)
Bebek ve çocuklarda servikal omurga yaralanmasından şüpheleniliyorsa, hava yolunu açmak için baş-çene pozisyonu (head tilt–chin lift) manevrası yerine alt çene itme (jaw thrust) manevrası uygulanmalıdır.
2️⃣ (COR 1, LOE C-EO)
Servikal omurga yaralanmasından şüphelenilen bebek ve çocuklarda hava yolunu açmak için baş geriye eğilmeden jaw thrust manevrası tercih edilmelidir.
3️⃣ (COR 1, LOE C-EO)
Eğer jaw thrust manevrası ile hava yolu açılamazsa, servikal omurga yaralanması şüphesine rağmen baş-çene pozisyonu (head tilt–chin lift) manevrası uygulanabilir.
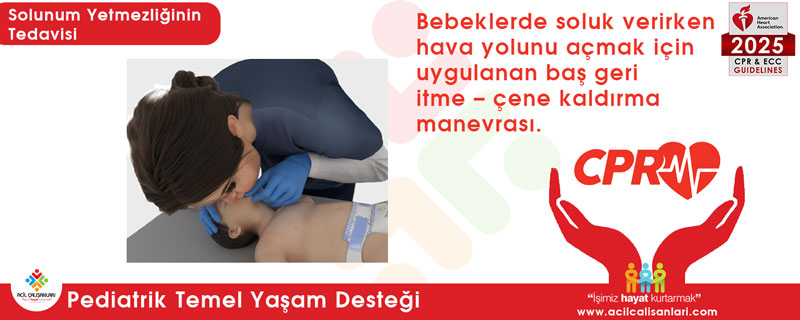
Şekil 2. Bebeklerde soluk verirken havayolunu açmak için baş geri eğme–çene kaldırma manevrası.
Özet
Etkili ventilasyon ve oksijenasyon için açık (patent) bir hava yolu sağlamak kritik öneme sahiptir. Hava yolu açıklığını sağlama veya sürdürmede belirli bir tekniğin diğerine üstün olduğunu gösteren kesin kanıt bulunmamaktadır. Bu nedenle kurtarıcıların her yöntemin avantaj ve sınırlılıklarını bilmesi ve uygulama konusunda yetkin olması önemlidir. Hava yolunu açmak için birden fazla yaklaşım gerekebilir ve yeterli ventilasyon ile oksijenasyonun sürdürüldüğünden emin olmak için pediatrik hastanın sürekli izlenmesi şarttır.
Pediatrik kardiyak arrestte hava yolu yönetim stratejilerini karşılaştıran çalışmalar yetersizdir; mevcut verilerin çoğu elektif cerrahiler sırasında yapılan radyografik çalışmalardan elde edilmiştir. 2020 Kılavuzu’nda da belirtildiği gibi, pediatrik popülasyona özgü klinik çalışmalar halen sınırlıdır. Bebeklerde hava yolunu açmak için head tilt–chin lift manevrası gösterilmiştir.
Önerilere Özgü Destekleyici Açıklamalar
1. Pediatrik hastalarda hava yolu açıklığını sağlamak veya sürdürmek için en ideal yönteme dair doğrudan veri yoktur. Tanısal manyetik rezonans görüntüleme yapılan yenidoğan ve küçük bebekleri değerlendiren retrospektif bir kohort çalışmada, regresyon analizine göre hava yolu açıklığının en yüksek olduğu baş eğim açısının 144°–150° olduğu bildirilmiştir.
2. Pediatrik hastalarda hava yolunu açmada jaw thrust ile head tilt yöntemini karşılaştıran çalışma bulunmamaktadır. Bununla birlikte, jaw thrust manevrası hava yolunu açmada etkili bir yöntem olarak yaygın kabul görmektedir ve teorik olarak chin lift manevrasına kıyasla servikal hareketi daha fazla sınırlar.
3. Servikal omurga yaralanmasından şüphelenilen travma hastalarında head tilt–chin lift manevrasının etkisini değerlendiren pediatrik çalışma yoktur. Ancak jaw thrust ile hava yolu açılamıyor ve etkili ventilasyon sağlanamıyorsa, açık hava yolunun önemi göz önünde bulundurularak head tilt–chin lift manevrasının uygulanması önerilmektedir.
Nabız Var, Solunum Yetersiz – Tedavi
Yetersiz Solunumun (Nabız Var) Tedavisine İlişkin Öneriler
1️⃣ (COR 1, LOE C-EO)
Nabzı olan ancak solunumu olmayan ya da yetersiz olan bebek ve çocuklara kurtarıcı soluk (rescue breathing) verilmelidir.
2️⃣ (COR 2a, LOE C-EO)
Nabzı olan ancak solunumu olmayan ya da yetersiz olan bebek ve çocuklarda, her 2–3 saniyede 1 soluk (dakikada yaklaşık 20–30 soluk) verilmesi uygundur.
🔎 Klinik Mesaj:
Pediatrik hastada nabız varsa ama solunum yetersizse, CPR değil kurtarıcı ventilasyon uygulanır. Soluk sayısı erişkinden daha yüksektir (20–30/dk).
Özet
Kardiyak arrestte olmayan ancak ağır hasta ya da yaralı bir çocuğun yönetiminde öncelik hava yolu ve solunumun değerlendirilmesidir. Eğer çocukta yetersiz ya da hiç solunum yoksa, yeterli oksijenasyon ve ventilasyonu sağlamak amacıyla derhal soluk verilmelidir. Solunum problemleri bebek ve çocuklarda kardiyak arrestin başlıca nedenlerinden biri olduğundan, ventilasyon ve oksijenasyonu destekleyici uygun girişimlerin gecikmeden başlatılması büyük önem taşır.
Önerilere Özgü Destekleyici Açıklamalar
1 ve 2. Nabzı olan ancak solunumu yetersiz olan pediatrik hastalarda farklı ventilasyon hızlarının sonuçlar üzerindeki etkisini değerlendiren pediatrik özgül klinik çalışmalar bulunmamaktadır. 2020 yılında kılavuzlar, çok merkezli bir gözlemsel çalışmadan elde edilen yeni veriler doğrultusunda güncellenmiştir. Bu çalışmada, ileri hava yolu bulunan ve CPR uygulanan hastalarda;
- Bebeklerde dakikada en az 30 soluk,
- 1 yaş üzeri çocuklarda dakikada en az 25 soluk
verilmesinin, spontan dolaşımın geri dönüşü (ROSC), hastaneden taburculuğa kadar sağkalım ve iyi nörolojik sonuçla sağkalım ile ilişkili olduğu gösterilmiştir.
Ancak aşırı ventilasyon hızları özellikle büyük çocuklarda daha düşük sistolik kan basıncı ile ilişkilendirilmiştir. Bu nedenle hemodinamik durumu bozabilecek yüksek ventilasyon hızlarından kaçınılmalıdır.
Eğitim kolaylığı açısından, nabzı olan ancak solunumu yetersiz pediatrik hastalarda önerilen solunum hızı her 2–3 saniyede 1 soluk şeklinde kalmaya devam etmektedir.
CPR Başlatılmasına İlişkin Öneriler
1️⃣ (COR 1, LOE C-LD)
Halk kurtarıcıları; bebek veya çocuk yanıt vermiyorsa, normal solumuyorsa ve yaşam bulgusu yoksa, nabız kontrolü yapmadan derhal CPR başlatmalıdır.
2️⃣ (COR 2a, LOE C-LD)
Sağlık profesyonelleri; bebek veya çocukta yaşam bulgusu yoksa, en fazla 10 saniye boyunca nabız kontrolü yapmalıdır. Kesin bir nabız hissedilmiyorsa kompresyonlara başlanmalıdır.
3️⃣ (COR 2b, LOE C-LD)
CPR’ye kompresyon–hava yolu–solunum (CAB) sıralamasıyla başlanması makuldür (hava yolu–solunum–kompresyon [ABC] yerine).
🔎 Klinik Mesaj:
- Halk kurtarıcı → Nabız bakmadan CPR başla.
- Sağlık çalışanı → En fazla 10 saniye nabız kontrolü.
- Sıralama → CAB tercih edilir.
Özet
Pediatrik kardiyak arrestte sağkalımı artırmak için kardiyak arrestin hızlı tanınması, derhal yüksek kaliteli göğüs kompresyonlarının başlatılması ve etkili ventilasyon sağlanması kritik öneme sahiptir. Halk kurtarıcıları, “yaşam bulgusu” olmayan bir çocukta CPR başlatmayı geciktirmemelidir.
Nabız palpasyonu, kardiyak arrestin ve göğüs kompresyonu gereksiniminin tek başına güvenilir bir göstergesi değildir. Bebek ve çocuklarda asfiksik kardiyak arrest, primer kardiyak nedenli arreste göre daha sık görüldüğünden, resüsitasyon sırasında etkili ventilasyon özellikle önemlidir.
CPR başlatıldığında kompresyon–hava yolu–solunum (CAB) sıralaması uygulanır. Bu yaklaşım, eğitimde sadelik ve erişkin algoritmalarıyla uyum sağlamak amacıyla tercih edilmektedir.
Önerilere Özgü Destekleyici Açıklamalar
1.
Halk kurtarıcıları nabzın varlığını ya da yokluğunu güvenilir şekilde değerlendiremez. Bu nedenle yaşam bulgusu olmayan herhangi bir hastada CPR başlatmayı geciktirmemelidirler.
2.
Manuel nabız kontrolü ile “yaşam bulgularının gözlenmesi”ni karşılaştıran klinik çalışmalar yoktur. Ancak erişkin ve pediatrik çalışmalarda nabız palpasyonunda yüksek hata oranları ve sağlık profesyonellerinin nabız kontrolü sırasında zararlı CPR duraklamaları bildirilmiştir.
Bir çalışmada sağlık profesyonellerinin nabız palpasyon doğruluğu %78 iken, halk kurtarıcılarında bu oran 5. saniyede %47, 10. saniyede %73 olarak bulunmuştur.
3.
Bir pediatrik çalışmada, kompresyon–hava yolu–solunum (CAB) sıralaması ile hava yolu–solunum–kompresyon (ABC) sıralaması karşılaştırılmış ve solukların başlatılmasında yalnızca küçük bir gecikme (ortalama 5,74 saniye) saptanmıştır. Kanıt sınırlı olmakla birlikte, CAB sıralamasının sürdürülmesi soluk verilmesinde minimal gecikmeye yol açmakta ve erişkin ile pediatrik arrest yönetiminde tutarlı bir yaklaşım sağlamaktadır.
Klinik Ana Mesaj
- Yaşam bulgusu yoksa CPR’yi geciktirme.
- Nabız kontrolü güvenilir değildir.
- Pediatrik arrestte ventilasyon kritik önemdedir.
- Eğitim ve uygulama tutarlılığı için CAB sıralaması kullanılır.
Resüsitasyon Sıralaması
Yüksek Kaliteli CPR Bileşenleri
Yüksek Kaliteli CPR’ye İlişkin Öneriler
1️⃣ (COR 1, LOE B-NR)
Bebek ve çocuklarda kardiyak arrestte konvansiyonel CPR (göğüs kompresyonları + ventilasyon) uygulanmalıdır.
2️⃣ (COR 1, LOE B-NR)
Bebek ve çocuk kardiyak arrestinde CPR sırasında kesintiler en aza indirilmeli ve göğüs kompresyonlarına verilen ara 10 saniyeden kısa olmalıdır.
3️⃣ (COR 1, LOE C-EO)
Kurtarıcılar her kompresyondan sonra göğsün tamamen geri yaylanmasına (tam recoil) izin vermelidir.
4️⃣ (COR 2a, LOE B-NR)
Eğer kurtarıcı soluk veremiyorsa ya da vermek istemiyorsa, bebek ve çocuk kardiyak arrestinde yalnızca kompresyon CPR uygulanması makuldür.
5️⃣ (COR 2a, LOE C-LD)
Bebek ve çocuklarda kompresyon hızı dakikada 100–120 olmalıdır.
6️⃣ (COR 2a, LOE C-LD)
Bebek ve çocuklarda kompresyon derinliği, göğsün anteroposterior çapının en az üçte biri olmalıdır.
- Bebeklerde ≈ 1.5 inç (4 cm)
- Çocuklarda ≈ 2 inç (5 cm)
7️⃣ (COR 2a, LOE C-EO)
Sağlık profesyonelleri, en fazla 10 saniye sürecek şekilde yaklaşık her 2 dakikada bir ritim kontrolü yapmalıdır.
8️⃣ (COR 2a, LOE C-EO)
CPR sırasında ventilasyonlar %100 oksijen ile verilebilir.
9️⃣ (COR 2a, LOE C-EO)
İleri hava yolu yoksa:
- Tek kurtarıcı: 30:2 kompresyon-ventilasyon oranı
- 2 kurtarıcı: 15:2 kompresyon-ventilasyon oranı
Klinik Ana Mesaj
- Kesintisiz, hızlı ve yeterli derinlikte kompresyon yap.
- Göğsün tam geri yaylanmasına izin ver.
- Hız: 100–120/dk
- Derinlik: ≥ 1/3 AP çap
- Tek kurtarıcı: 30:2 | İki kurtarıcı: 15:2
- Kesintiler < 10 sn.
Özet
Yüksek kaliteli CPR, hayati organlara kan akımı sağlar ve spontan dolaşımın geri dönüşü (ROSC) olasılığını artırır. Yüksek kaliteli CPR’nin 5 temel bileşeni şunlardır:
- Yeterli göğüs kompresyon derinliği
- Uygun kompresyon hızı
- CPR’ye verilen kesintilerin en aza indirilmesi (yüksek kompresyon fraksiyonu)
- Her kompresyondan sonra göğsün tam geri yaylanmasına izin verilmesi
- Aşırı ventilasyondan kaçınılması
Pediatrik resüsitasyon sırasında; yetersiz derinlik ve hızda kompresyon, tam recoil sağlanmaması ve yüksek ventilasyon hızları sık görülen hatalardır.
Önerilere Özgü Destekleyici Açıklamalar
1. Konvansiyonel CPR vs. sadece kompresyon
Erişkinlerde ve çocuklarda kompresyon-only CPR daha sık uygulanmakta ve sonuçlar karışık olsa da, pediatrik OHCA’ya ait büyük gözlemsel çalışmalar en iyi sonuçların kompresyon + ventilasyon (konvansiyonel CPR) ile elde edildiğini göstermektedir. Okul çağındaki çocuklarda yapılan küçük bir çalışmada iki yöntem arasında benzer sonuçlar bildirilmiştir.
2. Kompresyon fraksiyonu (Chest Compression Fraction, CCF)
CPR süresince kompresyonların aktif olduğu zaman oranının (%70–90) çoğu resüsitasyonda sağlanabildiği gösterilmiştir. Ancak pediatrik hastalarda en iyi sonuç için net bir hedef CCF eşiği belirlenememiştir. Bununla birlikte, CPR sırasında artmış kesinti sıklığı ve süresinin ROSC olasılığını azalttığı gösterilmiştir. Özellikle ekstrakorporeal yaşam desteği öncesindeki uzun kompresyon duraklamaları daha kötü nörolojik sonuçlarla ilişkilidir.
3. Tam göğüs recoil
Göğsün tam geri yaylanması venöz dönüşü artırarak preload’u artırır ve CPR sırasında sistemik kan akımını iyileştirir. Pediatrik çalışmalarda doğrudan veri yoktur ancak “leaning” (göğüs üzerine baskının sürmesi) sık görülür ve artmış dolum basınçları ile azalmış koroner perfüzyon basıncı ile ilişkilidir.
4. Kompresyon-only CPR vs. müdahalesiz arrest
OHCA’da kompresyon-only CPR, hiçbir müdahale yapılmamasına kıyasla üstündür.
5. Kompresyon hızı
Dakikada en az 100 kompresyon, pediatrik IHCA’da daha iyi sistolik ve diyastolik kan basınçları ile ilişkilidir. 100–120/dk arası hız, >120/dk hızlara göre daha iyi sistolik basınçlarla ilişkilendirilmiştir. <100/dk hızın daha iyi sağkalım ile ilişkili olduğu bildirilmiş olsa da bu grubun medyan hızı yaklaşık 95/dk olup 100’e çok yakındır. Bu nedenle önerilen hız aralığı 100–120/dk’dır.
6. Kompresyon derinliği
Antropometrik çalışmalar, pediatrik göğsün anteroposterior çapının üçte birine kadar kompresyonun intratorasik organ hasarı oluşturmadan uygulanabileceğini göstermiştir. Pediatrik IHCA’da ortalama >5 cm derinliğe (en az %60 süre boyunca) ulaşılan CPR epizodlarında ROSC ve 24 saatlik sağkalım daha yüksek bulunmuştur.
7. Ritim kontrolü ve personel değişimi
AED veya monitör mevcut olduğunda, yaklaşık her 2 dakikada bir ≤10 saniyelik duraklama ile ritim kontrolü yapılmalı ve kompresyon yapan kişi değiştirilmelidir (yorgunluğu önlemek için).
8. %100 oksijen kullanımı
CPR sırasında farklı oksijen konsantrasyonlarını karşılaştıran pediatrik insan çalışmaları yoktur. Ancak pediatrik arrestlerin çoğu respiratuvar kökenli olduğundan, fizyolojik olarak %100 oksijen kullanımı uygundur.
9. Kompresyon-ventilasyon oranı
En uygun oran kesin değildir. Büyük gözlemsel çalışmalarda 15:2 veya 30:2 oranları ile uygulanan kompresyon-ventilasyon CPR’nin, kompresyon-only CPR’ye göre daha iyi sonuç verdiği gösterilmiştir.
Klinik Ana Mesaj
- Derinlik yeterli olsun (≥ 1/3 AP çap).
- Hız 100–120/dk.
- Kesintileri minimize et.
- Tam recoil sağla.
- Aşırı ventilasyondan kaçın.
- Pediatrik arrestte ventilasyon kritik önemdedir.
CPR Tekniği
CPR Tekniğine İlişkin Öneriler
1️⃣ (COR 1, LOE B-NR)
Bebeklerde göğüs kompresyonu, sternumun alt yarısına uygulanmalıdır.
- Tek kurtarıcı: 2 parmak tekniği (işaret ve orta parmak) veya 2 başparmak–ellerle kavrama (two-thumb–encircling hands) tekniği kullanılmalıdır.
- Kurtarıcı göğse fiziksel olarak ulaşamıyorsa, tek elin topuk kısmı (heel-of-1-hand) ile kompresyon uygulanması önerilir.
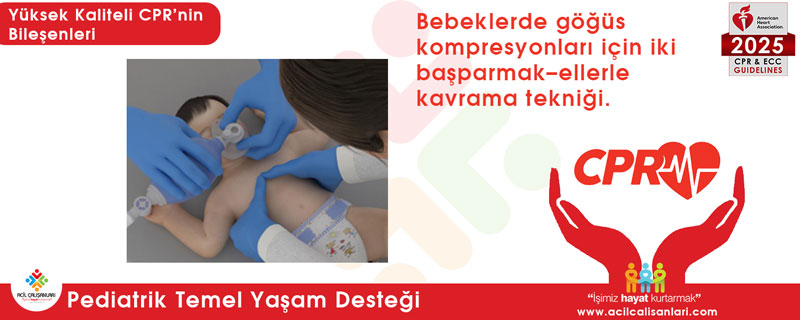
2️⃣ (COR 2b, LOE C-LD)
Çocuklarda göğüs kompresyonu için tek el veya iki el tekniği kullanılabilir; her iki yöntem de makuldür.
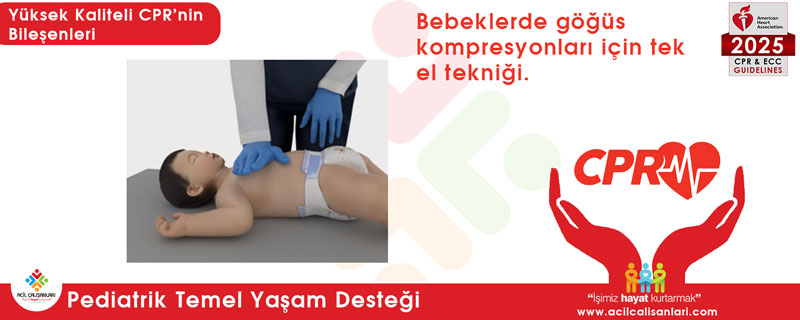

Klinik Ana Mesaj
- Bebek: Alt sternuma bas. 2 parmak veya 2 başparmak tekniği tercih edilir.
- Çocuk: 1 el ya da 2 el kullanılabilir.
- Amaç: Yeterli derinlikte ve etkili kompresyon sağlamak.
Özet
Pediatrik hastalarda göğüs kompresyon performansı, hastaların boyutlarının geniş bir aralıkta değişmesi nedeniyle oldukça farklılık gösterebilir. Etkili kompresyon; kurtarıcının boyutu ve pozisyonu, el yerleşimi ve uygulama tekniği gibi birçok faktöre bağlıdır. Bu nedenle farklı yaş grupları için en uygun kompresyon tekniğini belirlemeye yönelik çok sayıda çalışma yapılmıştır.
Önceki öneriler büyük ölçüde manken (simülasyon) çalışmalarına dayanıyordu. Ancak hasta kayıt sistemlerinden elde edilen yeni veriler, sonuçlara dayalı (outcome-based) yeni önerilerin geliştirilmesini sağlamıştır.
Önerilere Özgü Destekleyici Açıklamalar
1️⃣ Bebeklerde kompresyon tekniği
Simülasyon çalışmalarına ait sistematik derleme ve meta-analizler, iki başparmak–ellerle kavrama tekniğinin, özellikle kompresyon derinliği açısından, iki parmak tekniğine göre üstün olduğunu göstermektedir.
Ancak çok merkezli, prospektif gözlemsel bir kayıt çalışmasında:
- Tek el tekniği, iki başparmak tekniğine göre daha fazla kompresyon derinliği sağlamıştır.
- El pozisyonları arasında kompresyon hızı açısından fark bulunmamıştır.
- İki parmak tekniği nadiren kullanılmış ve kullanıldığında AHA derinlik kriterlerine uyumlu segment saptanmamıştır.
Daha önceki tek merkezli bir çalışmada ise:
- Tek el ve iki başparmak teknikleri arasında derinlik farkı saptanmamış,
- Ancak tek el tekniği ile kompresyon hızının gereğinden fazla yüksek olduğu bildirilmiştir.
2️⃣ 1–8 yaş çocuklarda kompresyon tekniği
Bu yaş grubunda:
- İki el tekniği, tek el tekniğine göre daha fazla kompresyon derinliği sağlamıştır.
- Ancak aynı kayıt çalışmasının ikincil analizinde, tek el tekniği kompresyon hızına uyum açısından daha iyi bulunmuştur.
Çocuklarda tek el mi yoksa iki el tekniğinin mi daha iyi klinik sonuç verdiğini gösteren veri yoktur.
Simülasyon çalışmalarında:
- İki el tekniği → Daha iyi derinlik
- Daha fazla kompresyon kuvveti
- Daha az kurtarıcı yorgunluğu
Derinliği Artırmak ve Yorgunluğu Azaltmak İçin Önerilen Modifikasyonlar
- Kompresyonun göğse yaklaşık 90° dik açıyla uygulanması (daha dik bası açısı)
- Dirseklerin kilitlenerek (elbow-lock) dikey kuvvetin korunması
- CPR sırasında basamak (stepstool) kullanılması
Bu teknikler kompresyon derinliğini artırabilir ve kurtarıcı yorgunluğunu azaltabilir.
Klinik Ana Mesaj
- Bebeklerde iki başparmak tekniği genellikle tercih edilir, ancak tek el tekniği bazı durumlarda daha derin kompresyon sağlayabilir.
- Çocuklarda iki el tekniği genellikle daha iyi derinlik sağlar.
- Amaç: Yeterli derinlik + uygun hız + minimum yorgunluk.
- Teknik seçimi hastanın boyutuna ve kurtarıcının fiziksel özelliklerine göre ayarlanmalıdır.
CPR İçin Destek Yüzeyi
CPR Destek Yüzeylerine İlişkin Öneriler
1️⃣ (COR 2a, LOE C-LD)
Bebek ve çocuklarda göğüs kompresyonları sert bir yüzey üzerinde uygulanmalıdır.
2️⃣ (COR 2a, LOE C-LD)
Hastane içi kardiyak arrest (IHCA) sırasında, bebek ve çocuklarda kompresyon derinliğini artırmak amacıyla sırt tahtası (backboard) kullanılması makuldür.
Klinik Ana Mesaj
- Yumuşak yatakta kompresyon etkisiz olabilir.
- Sert zemin veya backboard → Daha iyi kompresyon derinliği.
- Amaç: Etkili kan akımı sağlayacak yeterli bası oluşturmak.
Özet
Göğüs kompresyon derinliği, çocuğun sırtüstü (supin) pozisyonda, sert ve düz bir yüzey üzerine yerleştirilmesiyle optimize edilebilir. Yumuşak yüzeylerde (örneğin yatak üzerinde) etkili kompresyon yapmak zordur çünkü hem göğüs kafesi hem de yüzey birlikte çöker.
Manken çalışmalarında, kompresyon kuvvetinin %57’ye kadar olan kısmının yatak tarafından absorbe edilebildiği gösterilmiştir. Bu durum yetersiz kompresyon derinliğine ve artmış kurtarıcı yorgunluğuna yol açabilir.
Yumuşak yüzeylerin olumsuz etkisini azaltmak için önerilen uygulamalar şunlardır:
- Sırt tahtası (backboard) yerleştirilmesi
- CPR moduna sahip hastane yataklarının düz ve alçak pozisyona getirilmesi
- Havalı yatakların hızla söndürülmesi
- Hastanın zemine alınması
Önerilere Özgü Destekleyici Açıklamalar
1.
Göğüs kompresyon derinliği genel olarak önerilen hedeflere ulaşamamaktadır. Manken çalışmalarının meta-analizleri ve tek bir pediatrik vaka serisi, sert yüzey kullanımının kompresyon derinliğini artırdığını göstermektedir.
2.
Yedi çalışmanın meta-analizinde, hastane yatağı üzerinde sırt tahtası kullanılarak yapılan CPR’de, kompresyon derinliğinde ortalama 2 mm artış (95% GA: 0.5–4 mm) saptanmıştır.
Klinik Ana Mesaj
- Yumuşak yatak kompresyon derinliğini azaltır.
- Sert zemin veya backboard derinliği artırır.
- Amaç: Yeterli derinlik → Daha iyi perfüzyon → Daha iyi ROSC şansı.
Şoklanabilir Ritimlerin Yönetimi
Şok ve CPR’nin Koordinasyonu
Şok ve CPR Koordinasyonuna İlişkin Öneriler
1️⃣ (COR 1, LOE C-EO)
Bebek ve çocuklarda, AED/manuel defibrilatör şok vermeye hazır hale gelene kadar CPR uygulanmaya devam edilmelidir.
2️⃣ (COR 1, LOE C-EO)
Bebek ve çocuklarda VF/pVT varlığında, hızlı defibrilasyon ve hemen ardından göğüs kompresyonlarıyla CPR’ye devam edilmesi önerilir.
3️⃣ (COR 1, LOE C-EO)
Bebek ve çocuklarda CPR sırasında, şok öncesi kompresyon duraklamaları en aza indirilmelidir.
Klinik Ana Mesaj
- Defibrilatör hazırlanırken CPR’ye ara verme.
- Tek şok ver → Hemen kompresyonlara dön.
- Şok öncesi ve sonrası duraklamaları mümkün olan en kısa sürede tut.
Özet
Şoklanabilir ritimler (ventriküler fibrilasyon [VF] ve nabızsız ventriküler taşikardi [pVT]) bebek ve çocuklarda nadirdir. Bu ritimlerin görülme riski çocukluk ve adölesan dönem boyunca artmakla birlikte, erişkinlere göre daha az sıklıktadır.
Şoklanabilir ritimler:
- Kardiyak arrestin başlangıç ritmi olabilir (primer VF/pVT)
- Resüsitasyon sırasında gelişebilir (sekonder VF/pVT)
VF/pVT için kesin tedavi defibrilasyondur. VF/pVT süresi ne kadar kısa olursa, uygulanan şokun perfüzyon sağlayan bir ritim oluşturma olasılığı o kadar yüksektir. Şok uygulamak için CPR’ye verilen kesintilerin sıklığını ve süresini en aza indirmek, hem kısa hem de uzun dönem sonuçları iyileştirir.
Önerilere Özgü Destekleyici Açıklamalar
1. CPR’nin defibrilasyon öncesi süresi
Defibrilasyon öncesi optimal CPR süresi veya zamanlamasına ilişkin pediatrik veri bulunmamaktadır. Erişkin çalışmalarında, ilk defibrilasyon öncesinde uzun süre CPR yapılmasının ek bir fayda sağlamadığı gösterilmiştir.
2. Tek şok vs. ardışık (stacked) şoklar
Erişkin çalışmalarda, VF tedavisinde 3 ardışık şok yerine tek şok protokolünün sağkalım açısından anlamlı üstünlük sağladığı gösterilmiştir.
Bebek ve çocuklarda tek şok ile ardışık şokların karşılaştırıldığı çalışma yoktur. Bu nedenle, tek doz monophasik veya bifazik enerji ile defibrilasyon uygulanması ve hemen ardından göğüs kompresyonlarına devam edilmesi makuldür.
3. CPR’ye verilen duraklamalar
Şok öncesi ve sonrası göğüs kompresyonlarına verilen uzun duraklamalar, beyin ve kalp gibi hayati organlara kan akımı ve oksijen sunumunu azaltır ve daha düşük sağkalım ile ilişkilidir. Bu nedenle şok uygulaması sırasında kompresyon kesintileri mümkün olduğunca kısa tutulmalıdır.
Klinik Ana Mesaj
- Pediatrik VF/pVT nadirdir ama defibrilasyon hayat kurtarıcıdır.
- Tek şok + hemen CPR’ye dönüş yaklaşımı tercih edilir.
- Şok öncesi ve sonrası duraklamaları minimal tut.
- Erken şok = Daha yüksek ROSC olasılığı.
Defibrilatör Tipi
Defibrilatör Tipine İlişkin Öneriler
1️⃣ (COR 1, LOE C-LD)
8 yaş ve altındaki bebek ve çocuklarda AED kullanılırken, pediatrik attenüatör (enerji azaltıcı) kullanımı önerilir.
2️⃣ (COR 2a, LOE C-LD)
Eğitimli bir sağlık profesyonelinin gözetiminde, şoklanabilir ritim saptandığında manuel defibrilatör kullanılması makuldür.
3️⃣ (COR 2b, LOE C-EO)
Manuel defibrilatör veya pediatrik attenüatörlü AED mevcut değilse, bebek ve çocuklarda pediatrik attenüatör olmadan AED kullanılması düşünülebilir.
Klinik Ana Mesaj
- Tercih: Pediatrik attenüatörlü AED.
- Sağlık çalışanı varsa: Manuel defibrilatör uygun.
- Başka seçenek yoksa: Standart AED de kullanılabilir (şok geciktirilmemelidir).
Özet
Çocuklarda VF/pVT tedavisinde hem manual defibrilatörler hem de AED’ler kullanılabilir. AED’ler pediatrik şoklanabilir ritimleri tanımada yüksek özgüllüğe sahiptir.
Manuel defibrilatörler, sağlık profesyonelleri tarafından kullanıldığında:
- Enerji dozunun hastanın kilosuna göre ayarlanmasına (titrasyon) olanak sağlar.
- Ritim analizi sırasında CPR’ye verilen duraklamaları azaltır.
Monofazik defibrilatörler artık daha az tercih edilmektedir; çünkü bifazik defibrilatörler daha düşük enerji ile daha az yan etki oluşturur.
Birçok AED, bebek ve çocuklara daha uygun hale getirmek için enerji dozunu azaltan (attenüe eden) sistemlerle donatılmıştır.
Önerilere Özgü Destekleyici Açıklamalar
1️⃣ Pediatrik attenüatörlü AED kullanımı
Pediatrik attenüatörlü ve attenüatörsüz AED’ler arasında doğrudan karşılaştırma çalışması yoktur. Ancak çok sayıda çalışma, pediatrik attenüatör kullanıldığında başarılı defibrilasyon ve sağkalım bildirmiştir.
18 yaş altı OHCA hastalarında yapılan retrospektif bir kohort çalışmada, daha düşük enerji dozları kullanıldığında organize ritim elde edilme olasılığının daha yüksek olduğu gösterilmiştir.
2️⃣ Manuel defibrilatör vs AED (özellikle hastane içi)
Erişkinlerde hastane içinde AED kullanımı sağkalımı artırmamıştır ve ritim analizi için verilen duraklamalar uzamıştır.
18 yaş altı IHCA hastalarında yapılan iyi tasarlanmış çok merkezli retrospektif bir çalışmada:
- Manuel defibrilatörle verilen şokların %30’u aslında şoklanabilir olmayan ritimler için uygulanmıştır.
- Önceki çalışmalar AED’lerin pediatrik şoklanabilir ritimleri yalnızca %2–4 oranında yanlış sınıflandırdığını göstermektedir.
Şoklanabilir olmayan ritimlere şok verilmesinin olumsuz etkisi net değildir. Ancak manuel defibrilatör:
- Enerjiyi kiloya göre ayarlamaya olanak sağlar.
- AED’ye kıyasla peri-şok CPR duraklamalarını azaltır.
3️⃣ Pediatrik attenüatör yoksa AED kullanımı
Pediatrik attenüatörü olmayan AED’ler genellikle 120–360 J enerji verir ve bu doz <25 kg çocuklar için önerilen dozun üzerindedir.
Buna rağmen, 2–4 J/kg üzerindeki dozlarda dahi bebek ve küçük çocuklarda güvenli ve etkili kullanım bildirilmiştir.
Defibrilasyon şoklanabilir ritimler için tek etkili tedavi olduğundan, pediatrik attenüatör bulunmuyorsa standart AED kullanımı hayat kurtarıcı olabilir.
Klinik Ana Mesaj
- Tercih: Pediatrik attenüatörlü AED.
- Sağlık çalışanı varsa: Manuel defibrilatör avantajlıdır.
- Attenüatör yoksa: Şok geciktirilmemeli; standart AED kullanılabilir.
- VF/pVT’de en önemli faktör: Erken defibrilasyon + minimal CPR kesintisi.
Defibrilatör Kaşıkları ve Pedleri: Boyut, Tip ve Yerleşim

Defibrilatör Ped ve Kaşıklarına İlişkin Öneriler
1️⃣ (COR 1, LOE C-EO)
Bebek ve çocuklarda, göğüs üzerinde uygun temas sağlayan ve pedler arasında yeterli mesafe korunacak şekilde yerleştirilebilen en büyük pedlerin kullanılması önerilir.
2️⃣ (COR 2b, LOE C-LD)
Bebek ve çocuklarda kendinden yapışkanlı pedler kullanılırken, anteroposterior (ön-arka) veya anterolateral (ön-yan) yerleşim uygulanması makul olabilir.
3️⃣ (COR 2b, LOE C-LD)
Bebek ve çocuklarda elektrik akımı verilirken, manuel kaşıklar (paddles) veya kendinden yapışkanlı pedler eşit derecede etkili ve verimli kabul edilebilir.
Klinik Ana Mesaj
- En büyük uygun ped kullanılmalı.
- Pedler birbirine temas etmemeli.
- Yerleşim: Anterolateral veya anteroposterior olabilir.
- Ped ve kaşıklar klinik olarak benzer etkinliğe sahiptir.
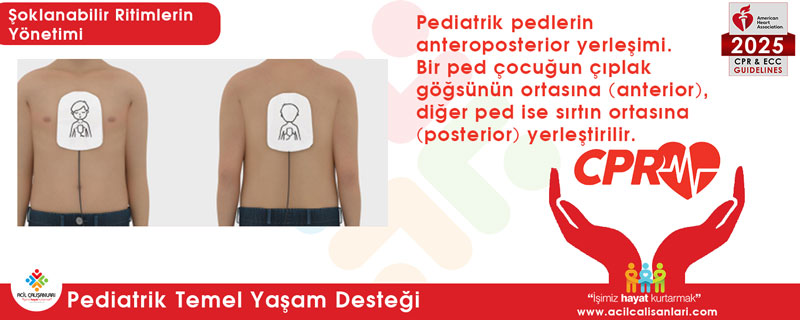
Figure 14. Placement of pediatric pads in the anteroposterior position. One pad is placed in the center of the child’s bare chest (anterior) and the other pad is placed in the center of the back (posterior).
Özet
Defibrilatör kaşıklarının (paddles) veya pedlerin yanlış yerleştirilmesi, elektrik akımının kalbe etkili şekilde ulaşmasını engelleyebilir ve perfüzyon sağlayan ritme dönüşü olumsuz etkileyebilir.
Kullanılacak ped veya kaşık boyutu hastanın yaşına göre seçilmelidir. Ancak temel prensip, birbirinden en az 1–2 cm ayrılabilecek şekilde yerleştirilebilen en büyük pedin kullanılmasıdır. Bu, uygun akım geçişini sağlar.
Kaşık kullanıldığında, cilt ve toraks empedansını azaltmak için elektrik iletken bir ara yüz (jel vb.) gereklidir.
Ped yerleşimi:
- Anteroposterior (ön–arka)
- Anterolateral (ön–yan)
Her iki yerleşim şekli de kullanılabilir.
Önerilere Özgü Destekleyici Açıklamalar
1️⃣ Ped boyutu ve transtorasik empedans
Elektrik akımının etkin iletimi için transtorasik empedansın azaltılması önemlidir. Pediatrik ve erişkin pedleri karşılaştıran çalışmalarda, daha küçük boyutlu pediatrik pedlerle empedansın daha yüksek olduğu gösterilmiştir. Bu nedenle, göğüste temas eden ve yeterli mesafe bırakılabilen en büyük ped tercih edilmelidir.
2️⃣ Ped yerleşimi (anteroposterior vs anterolateral)
Bir pediatrik çalışmada, anteroposterior ve anterolateral yerleşim arasında ROSC oranları açısından fark bulunmamıştır.
Erişkinlerde yapılan bir çalışmada anteroposterior yerleşim ile ROSC olasılığının daha yüksek olduğu bildirilmişken, başka bir çalışmada anlamlı fark saptanmamıştır.
Sonuç olarak pediatrik hastalarda her iki yerleşim de kabul edilebilir.
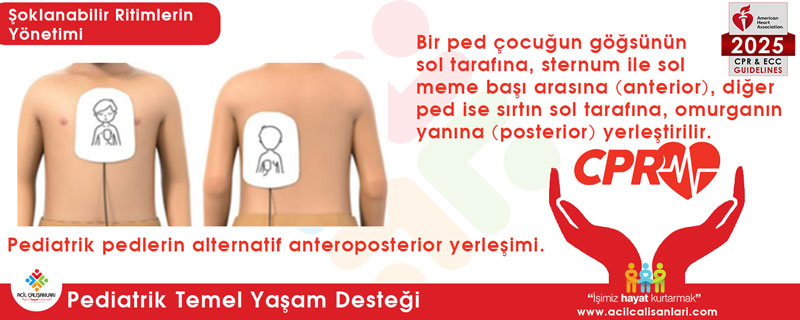
3️⃣ Kaşık vs kendinden yapışkanlı pedler
Bir simülasyon çalışmasında, defibrilasyon zamanını belirleyen en önemli faktörün kurtarıcının cihaz ve bağlantı sistemine aşinalığı olduğu gösterilmiştir.
Kaşık ile ped kullanımı arasında şoka ulaşma süresi açısından anlamlı fark bulunmamıştır.
Klinik Ana Mesaj
- En büyük uygun ped kullan.
- Pedler arasında ≥1–2 cm mesafe bırak.
- Anteroposterior veya anterolateral yerleşim tercih edilebilir.
- Kaşık ve ped etkinlik açısından benzerdir.
- En önemli faktör: Hızlı ve doğru defibrilasyon.
Kritik Bilgi Boşlukları ve Devam Eden Araştırmalar
Literatür inceleme sürecinde, pediatrik temel ve ileri yaşam desteğine ilişkin birçok kritik bilgi boşluğu saptanmıştır. Bu başlıkların bir kısmı hâlen aktif araştırma alanı olup, bir kısmında ise kanıta dayalı öneri geliştirecek düzeyde yeterli pediatrik veri bulunmamaktadır.
Ayrıca, Uluslararası Resüsitasyon İrtibat Komitesi (ILCOR) Temel Yaşam Desteği (BLS) ve Pediatrik Yaşam Desteği görev grupları tarafından sistematik veya kapsamlı derlemeleri yürütülen bazı konular için, bu çalışmalar tamamlanmadan erken öneride bulunmama kararı alınmıştır.
Pediatrik tıpta sıklıkla olduğu gibi, birçok öneri erişkin verilerinden ekstrapole edilmektedir. Bu durum özellikle pediatrik resüsitasyonun temel yaşam desteği (BLS) bileşenleri için geçerlidir. Oysa pediatrik kardiyak arrestin nedenleri erişkinlerden belirgin şekilde farklıdır ve bu nedenle pediatrik popülasyona özgü çalışmalara acil ihtiyaç vardır.
Ayrıca bebekler, çocuklar ve adölesanlar birbirinden farklı fizyolojik özelliklere sahip hasta gruplarıdır. Bu nedenle yaşa özgü resüsitasyon araştırmaları öncelikli bir gerekliliktir. Amerika Birleşik Devletleri’nde her yıl 20.000’den fazla bebek, çocuk ve adölesan kardiyak arrest geçirmektedir; bu da pediatrik resüsitasyon araştırmalarının önemini açıkça ortaya koymaktadır.
Yetersiz Pediatrik Veri Nedeniyle Kritik Bilgi Boşlukları
AHA 2025 kılavuzunda, pediatrik resüsitasyon alanında mevcut kanıtların sınırlı olması nedeniyle bazı önemli konularda net öneriler yapılamamış ve bu alanlar “kritik bilgi boşlukları” olarak tanımlanmıştır. Bu başlık altında, gelecekteki araştırmalarla netleştirilmesi gereken temel klinik sorular yer almaktadır.
Kritik bilgi boşlukları
- CPR sırasında ritim ne sıklıkta kontrol edilmelidir?
- İleri hava yolu olan veya olmayan hastalarda CPR sırasında en uygun ventilasyon hızı nedir? Yaşa göre değişir mi?
- CPR sırasında en uygun göğüs kompresyon hızı nedir? Yaşa göre değişir mi?
- Pediatrik hastalarda en iyi sonuçlar için optimal göğüs kompresyon fraksiyonu (CCF) nedir?
- Göğüs kompresyonu uygulamak için en uygun pozisyon nedir? (ör. basamak kullanarak, yatak üzerinde diz çökerek, ayakta)
- Göğüs üzerine “yaslanmanın” ve kompresyonlar arasında göğsün tam geri yaylanmamasının (eksik re-ekspansiyon) etkisi nedir?
- CPR sırasında verilecek ideal oksijen konsantrasyonu nedir?
- İdeal kompresyon-ventilasyon oranı nedir?
- VF/pVT için defibrilasyonun en uygun zamanlaması ve dozu nedir?
- Pediatrik IHCA ve OHCA resüsitasyonunu sonlandırma kararına yardımcı olabilecek klinik araçlar nelerdir?
- Defibrilasyon öncesi CPR’nin optimal zamanlaması veya süresi nedir?
- Göğüs kompresyonlarındaki hangi duraklama süresi “uzamış (prolonged)” kabul edilir? Ya da “minimal” kabul edilen duraklama süresi nedir?
- Pediatride tek şok ile ardışık (stacked) şokların etkinliği nasıldır?
- IHCA’da manuel defibrilatör ile şoklanabilir olmayan ritimlere şok verilmesinin olumsuz etkisi nedir?
- Kendinden yapışkanlı pedlerle şoka ulaşma süresi, kaşıklarla (paddles) karşılaştırıldığında anlamlı olarak farklı mıdır?
- Pediatride defibrilasyon için optimal ped pozisyonu var mıdır? Varsa AP (anteroposterior) mi, AL (anterolateral) mi?
- Pediatrik CPR’de hasta sonuçlarını iyileştiren “ideal CCF eşiği” nedir?
- Pediatrik hastalarda FBAO için en etkili girişim hangisidir: göğüs basıları mı, abdominal basılar mı?
- FBAO için ticari cihazların güvenliği ve etkinliği nedir?
- Pediatrik hastalarda mekanik göğüs kompresyon cihazlarının rolü nedir?
- Ritim ve nabız analizi sırasında point-of-care ultrasonografinin (damarsal veya kardiyak) rolü nedir?
- Kurtarıcı soluk ve CPR sırasında verilen nefes/ventilasyonların etkinliğini doğrulamanın en iyi yöntemi nedir?
Kısaltmalar:
AL: anterolateral; AP: anteroposterior; CCF: göğüs kompresyon fraksiyonu; CPR: kardiyopulmoner resüsitasyon; FBAO: yabancı cisim hava yolu tıkanıklığı; IHCA: hastane içi kardiyak arrest; OHCA: hastane dışı kardiyak arrest; pVT: nabızsız ventriküler taşikardi; VF: ventriküler fibrilasyon.
Kaynak
2025 AHA CPR and ECC Guidelines – Pediatric Basic Life Support