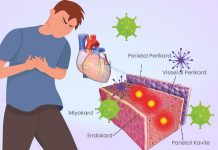
ESC 2025 kılavuzu, miyokardit ve perikarditi “İnflamatuar Miyoperikardiyal Sendrom (IMPS)” şemsiyesi altında ele almaktadır. Bu terim, tanı netleşene kadar kullanılan bir giriş tanımı olup, izole perikarditten izole miyokardite kadar uzanan geniş bir klinik spektrumu kapsar. Bu yaklaşımın temel gerekçesi, her iki durumun benzer etiyolojilere sahip olması ve anatomik komşulukları nedeniyle sıklıkla birbirini etkileyebilmesidir.
Klinik Spektrum ve Tanımlamalar
IMPS spektrumunda örtüşen formlar şu şekilde tanımlanır:
- IMPS: miyokard/perikard inflamasyon spektrumu için şemsiye terim.
- Akut miyokardit: semptom süresi ≤4 hafta.
- Fulminan miyokardit: akut başlangıç + hemodinamik instabilite (inotrop/MCS gereksinimi).
- Komplike miyokardit: akut miyokardit + (LVEF <50 / sustained VA / ileri AV blok / HF / şok) kriterlerinden ≥1’i.
- Akut perikardit: semptom süresi ≤4 hafta.
- Miyoperikardit: Belirgin perikardit bulgularına eşlik eden, ancak sol ventrikül fonksiyonunun korunduğu hafif miyokardiyal tutulum (troponin artışı) durumudur.
- Perimiyokardit: Belirgin miyokardit bulgularına ve yeni gelişen ventrikül fonksiyon bozukluğuna eşlik eden perikardiyal inflamasyon varlığıdır.
Epidemiyoloji
İnflamatuar miyoperikardiyal sendrom (IMPS) spektrumunda yer alan hastalıklardan akut miyokardit insidansı 100.000 kişide 6,3–8,6 vaka arasında bildirilirken, akut perikardit insidansının 3–32 vaka olduğu tahmin edilmektedir. Her iki durum da özellikle genç erkeklerde daha sık görülmekte; akut miyokardit hastalarının %75-84’ünü erkekler oluşturmaktadır. Perikardit, acil servise göğüs ağrısı ile başvuran hastaların yaklaşık %5’inden sorumludur ve ilk ataktan sonra hastaların %20-30’unda 18 ay içinde nüks izlenmektedir. Çocuklarda cinsiyet dağılımı 2 yaşına kadar dengeli seyretse de adolesan dönemle birlikte erkek baskınlığı (vakaların yaklaşık üçte ikisi) belirginleşmektedir.
Etiyoloji
İnflamatuar miyoperikardiyal sendrom (IMPS) vakalarında etiyolojik spektrum oldukça geniştir ve tanı süreci sıklıkla bu nedenlerin araştırılmasını içerir.
Miyokardit
Sık Görülen Nedenler: Miyokardit etiyolojisi temel olarak iki ana grupta sınıflandırılır:
- Enfeksiyöz: En yaygın neden viral enfeksiyonlardır. Özellikle enterovirüsler, adenovirüs, parvovirüs B19, insan herpesvirüsü 6 (HHV-6), influenza ve koronavirüsler bu grupta öne çıkar. Bölgesel olarak Lyme hastalığı (Borrelia türleri) ve Chagas hastalığı (Trypanosoma cruzi) gibi bakteriyel veya parazitik ajanlar da kritik öneme sahiptir.
- Enfeksiyöz olmayan: Bu grup otoimmün ve oto-inflamatuvar bozuklukları (SLE, romatoid artrit vb.), ilaç reaksiyonlarını ve toksinleri kapsar. Özellikle kanser tedavisinde kullanılan “immune checkpoint inhibitor” (ICI) ilişkili miyokardit ve nadir görülen aşı ilişkili vakalar acil servis yönetiminde dikkatle izlenmelidir.
Perikardit
Sık Görülen Nedenler: Perikardit nedenleri epidemiyolojik arka plana ve hastanın klinik durumuna göre değişiklik gösterir. Gelişmiş ülkelerde vakaların büyük çoğunluğu (%50-80’den fazlası) idiyopatik veya viral kaynaklıdır.
- Tüberküloz, özellikle endemik bölgelerde ve HIV ile enfekte bireylerde en önemli spesifik nedendir.
- Neoplastik durumlar (akciğer ve meme kanseri, lenfomalar vb.), cerrahi veya girişim sonrası gelişen post-kardiyak yaralanma sendromu (PCIS) ve sistemik romatolojik hastalıklar diğer sık karşılaşılan nedenler arasındadır.
- Tekrarlayan (rekürren) vakalarda, Ailevi Akdeniz Ateşi (FMF) gibi monogenetik oto-inflamatuvar hastalıklar da akılda tutulmalıdır.
- Viral seroloji önerileri: Kılavuz, tanısal değerinin sınırlı olması nedeniyle miyokardit ve perikardit tanısında rutin viral seroloji kullanımını önermemektedir. Ancak tedavi planını doğrudan değiştirebilecek HIV, Hepatit C (HCV) ve Lyme hastalığı gibi spesifik durumlar için serolojik testlerin yapılması tavsiye edilir.
Klinik Sunum
İnflamatuar miyoperikardiyal sendrom (IMPS) spektrumundaki hastalıklar klinikte belirgin bir heterojenlik gösterir. Bu nedenle acil serviste tanı çoğu zaman tek bir “patognomonik” bulgu üzerinden değil, yüksek şüphe indeksi ve klinik paternlerin doğru okunması üzerinden konur. Özellikle göğüs ağrısı, troponin yüksekliği ve EKG değişiklikleri ile başvuran hastalarda IMPS tabloları akut koroner sendromu (AKS) taklit edebileceğinden, “uyumsuz” görünen ayrıntılar (yaş, risk profili, eşlik eden aritmi, nefes darlığı, eko bulguları gibi) hekimi IMPS yönünde düşünmeye zorlamalıdır.
Miyokardit şüphesi uyandıran paternler
Miyokardit, çok hafif yakınmalarla seyreden olgulardan şok ve yaşamı tehdit eden ritim bozukluklarına uzanan geniş bir klinik yelpazede karşımıza çıkabilir. Acilde en sık karşımıza çıkan paternlerden biri enfarktüs benzeri göğüs ağrısıdır. Hastaların büyük bir kısmında görülebilen bu tablo, obstrüktif koroner arter hastalığı olmamasına rağmen troponin yüksekliği ve EKG’de ST segment değişiklikleri ile AKS’yi güçlü biçimde taklit edebilir. Bu nedenle “AKS gibi görünen” fakat klinik resmin bütünüyle tam örtüşmediği olgularda miyokardit mutlaka ayırıcı tanıda tutulmalıdır.
Bir diğer önemli patern akut kalp yetersizliği tablosudur. Yeni gelişen veya kötüleşen nefes darlığı ile başvuran hastada, özellikle ekokardiyografide sol ventrikül ejeksiyon fraksiyonunun (LVEF) ≤%40 saptanması hastayı yüksek risk grubuna taşır. Bu grupta kısa süreli tedaviye yanıt ve hemodinamik stabilitenin korunması prognoz açısından belirleyici olabileceği için acil serviste daha düşük eşikle yatış/monitorizasyon planlanmalıdır.
Miyokarditin üçüncü önemli yüzü aritmi ve senkop ile gelen hastalardır. Klinik spektrum; basit palpitasyon yakınmasından, kompleks ventriküler aritmilere, ileri derece AV bloklara ve aborted ani kardiyak ölüme kadar uzanabilir. Özellikle senkopla gelen, EKG’de ciddi ileti/ritim bozukluğu bulunan veya belirgin biyobelirteç yüksekliği saptanan olgularda miyokardit olasılığı “hafif” kabul edilmemeli, ileri değerlendirme ve yakın izlem önceliklendirilmelidir.
Perikardit paternleri
Perikardit çoğu zaman göğüs ağrısı ile prezente olur ve tipik olarak plöritik karakterli, nefes almakla artan, sırtüstü yatmakla kötüleşen ve öne eğilmekle azalan keskin bir ağrı tariflenir. Bu ağrı paterninin varlığı, eşlik eden EKG bulguları ve inflamasyon göstergeleriyle birlikte değerlendirildiğinde perikardit olasılığını güçlendirir.
Bununla birlikte perikardit her zaman tipik ağrı ile gelmeyebilir. Özellikle yaşlı hastalarda en ön plandaki semptom dispne olabilir ve sıklıkla perikardiyal efüzyon eşlik eder. Bu nedenle nefes darlığı ile başvuran hastada, “rutin” dispne yaklaşımına saplanmadan yatakbaşı EKO ile efüzyon ve hemodinamik etkilenim açısından hızlı bir değerlendirme yapmak pratikte önemli fark yaratır.
Perikarditin nadir fakat kritik komplikasyonu kardiyak tamponaddır. Hipotansiyon, taşikardi, artmış juguler venöz dolgunluk ve kalp seslerinde azalma gibi bulgular tamponadı düşündürebilir; ancak klinik bulgular her zaman tam olmayabileceğinden şüphe durumunda gecikmeden ekokardiyografi ile doğrulama ve acil müdahale planı yapılmalıdır. Tamponad, acil serviste “zaman kritik” yönetim gerektiren tabloların başında gelir.
Kırmızı Bayraklar
🚩 Miyokardit için kırmızı bayraklar
- Enfarktüs benzeri ağrı (AKS taklidi)
- Hemodinamik instabilite
- Kalp yetersizliği semptomları
- Senkop
- Kompleks ventriküler aritmiler / ileri AV blok
- Troponin veya NT-proBNP’de belirgin yükselme
🚩 Perikardit için kırmızı bayraklar
- Yüksek ateş (>38°C)
- Subakut başlangıç
- Büyük perikardiyal efüzyon (>20 mm)
- Tamponad bulguları
- En az 1 haftalık NSAİİ tedavisine yanıtsızlık
🚩 Sistemik göstergeler (viral dışı etiyoloji düşündürür)
- İmmünsüpresyon
- Kanser öyküsü
- Eşlik eden miyozit/otoimmün hastalık bulguları
Diagnostik Kriterler
ESC 2025 kılavuzu, İnflamatuar Miyoperikardiyal Sendrom (IMPS) tanısında, klinik kuşku ile objektif verileri birleştiren yapılandırılmış bir “kontrol listesi” yaklaşımı önermektedir. Bu yeni sınıflama, tanısal kesinliği hastanın klinik sunumu ve multimodalite görüntüleme bulgularına göre “kesin” (definite) veya “olası” (possible) olarak kategorize eder.
A) Miyokardit Tanı Kriterleri
Miyokardit tanısında temel strateji, klinik belirtilerin biyobelirteçler ve görüntüleme yöntemleriyle desteklenmesidir.
Kesin miyokardit (Definite): Uygun bir klinik sunuma (göğüs ağrısı, akut kalp yetersizliği, aritmi vb.) ek olarak, CMR (Kardiyovasküler Manyetik Rezonans) veya EMB (Endomiyokardiyal Biyopsi) ile doğrulanmış inflamasyon varlığını gerektirir. CMR’de tanının kesinleşmesi için güncel Lake Louise Kriterleri’ne göre hem T2 (ödem) hem de T1 (miyokardiyal hasar/LGE) tabanlı kriterlerin karşılanması gerekir.
Olası miyokardit (Possible): Klinik sunuma en az bir ek kriterin (EKG değişiklikleri, troponin yüksekliği veya ekokardiyografide duvar hareket bozukluğu/EF düşüklüğü) eşlik ettiği, ancak CMR veya EMB’nin henüz yapılamadığı ya da sonuçların belirsiz olduğu durumları tanımlar.
Ek kriter örnekleri: Tanı sürecinde destekleyici unsurlar arasında EKG’de yeni gelişen ST-T değişiklikleri veya ventriküler aritmiler, troponin (hs-TnT/I) yüksekliği, ekokardiyografide global/bölgesel duvar hareket bozuklukları veya bozulmuş strain parametreleri yer alır.
B) Perikardit Tanı Kriterleri
Perikardit teşhisi, geleneksel klinik bulguların yanı sıra inflamasyonun objektif kanıtlarına dayanır.
Kesin perikardit (Definite): Tipik klinik sunumun (plöritik göğüs ağrısı) yanı sıra aşağıdaki kriterlerden birden fazlasının (>1) bulunmasıyla tanı konur:
- Perikardiyal frotman: Fizik muayenede saptanan tipik sürtünme sesi.
- EKG değişiklikleri: Yaygın ST segment elevasyonu veya PR segment depresyonu.
- İnflamatuar belirteçler: C-reaktif protein (CRP) yüksekliği.
- Görüntüleme bulguları: Yeni gelişen veya artan perikardiyal efüzyon ya da CMR/BT’de perikardiyal inflamasyon (ödem/LGE) kanıtı.
Olası perikardit (Possible): Klinik sunuma yukarıdaki ek kriterlerden sadece birinin eşlik ettiği vakaları kapsar.
Acil Serviste İlk Değerlendirme ve Triage
Tanı sürecindeki en büyük zorluk semptomların tanınmasıdır; bu nedenle kılavuz, “kırmızı bayrak” (uyarıcı işaretler) olarak adlandırılan semptomlara dikkat çeker.
- Acil serviste ilk aşama, hastanın risk faktörlerini değerlendirmek ve semptomlar gerektiriyorsa Akut Koroner Sendromu (AKS) dışlamaktır.
- İlk basamak değerlendirme: Öykü, fizik muayene, EKG, akciğer grafisi, biyobelirteçler (troponin, CRP, NT-proBNP) ve transtorasik ekokardiyografiyi (TTE) içerir.
- Biyobelirteçler: CRP, hastaların yaklaşık %80’inde yüksektir ve inflamatuar aktivitenin takibinde kullanılır. Troponin ise miyokardiyal hasarı belirlemede temeldir.
Tanısal Paradigma Değişimi
Yeni kılavuzla birlikte tanı sürecinde önemli bir paradigma değişimi yaşanmıştır:
- Multimodalite görüntüleme: Kardiyovasküler Manyetik Rezonans (CMR), miyokardiyal ve perikardiyal inflamasyonun non-invaziv teşhisinde “altın standart” haline gelmiştir.
- Klinik şüphesi olan tüm hastalarda inflamatuar reaksiyonun tespiti için CMR önerilmektedir (Sınıf I, Kanıt Düzeyi B).
- Endomiyokardiyal biyopsi (EMB): Tanı kesinleşmediğinde veya tedaviye yanıt alınamayan orta-yüksek riskli vakalarda, spesifik histolojik alt tipleri belirlemek amacıyla saklı tutulmaktadır.
Tedavi ve Takip Prensipleri
Komplike olmayan vakalarda tedavi ampiriktir ve semptom kontrolü ile komplikasyonların önlenmesini hedefler.
- Anti-inflamatuar tedavi: Perikardiyal komponent varlığında yüksek doz aspirin veya NSAID’ler ile birlikte kolşisin ilk basamak tedavidir.
- Fiziksel aktivite kısıtlaması: Akut fazda fiziksel aktivitenin kısıtlanması zorunludur. Remisyon sağlanana kadar (en az 1 ay) egzersiz kısıtlaması önerilmektedir.
- Multidisipliner yaklaşım: Komplike vakaların yönetimi için kardiyolog, görüntüleme uzmanı ve patologdan oluşan bir IMPS ekibi kurulması tavsiye edilir.
Perikardit – Acil Serviste “ilk basamak”
1) Anti-inflamatuvar + kolşisin (kılavuzun omurgası)
Aspirin veya NSAİİ (gastroproteksiyonla) önerilir. Kolşisin, aspirin/NSAİİ’ye ek tedavi olarak (akut ve rekürren perikarditte) önerilir; rekürrensi azaltır.
Kılavuzdaki pratik doz / süre (erişkin):
- Aspirin: 750–1000 mg 8 saatte bir (maks 4 g/gün), genelde 1–2 hafta, sonra kademeli azaltma.
- İbuprofen: 600 mg 8 saatte bir (maks 1800 mg/gün), genelde 1–2 hafta, sonra azaltma.
- İndometazin: 25–50 mg 8 saatte bir, genelde 1–2 hafta, sonra azaltma.
- Kolşisin: 0,5 mg günde 1 (<70 kg) veya 0,5 mg günde 2 (≥70 kg) – akut perikarditte 3 ay, rekürrende 6 ay.
2) Steroid ne zaman?
Kılavuz, kortikosteroidlerin (özellikle yüksek doz) rekürrens riskini artırabileceği çerçevesiyle, ilk basamak yerine seçilmiş durumlarda (kontrendikasyon/başarısızlık/spesifik etiyoloji) düşünülmesini destekler; taper yaklaşımı tanımlıdır.
3) Rekürren / dirençli olguda (ED’de bil “konsültasyon eşiği”)
Anti–IL-1 ajanlar (örn. anakinra/rilonacept), uygun hastada (ilk basamaklara rağmen rekürrens; steroid bağımlılığı vb.) önerilir / düşünülür.
Tamponad – Acil Serviste “kritik karar”
Tamponadda perikardiyosentez (hemodinamik bozulma varsa acil) önerilir; drenaj ve kateter yönetimi prensipleri belirtilir.
Kılavuz, perikardiyal dekompresyon sendromu riskine dikkat çeker: başlangıçta >500 mL boşaltmaktan kaçın, klinik toleransa göre kademeli boşalt; dren genellikle 24 saatte <30 mL’ye düşünce çıkarılabilir.
Miyokardit – ED’de “stabil mi, tehlikeli mi?”
Miyokarditte tedavi klinik tabloya göre (göğüs ağrısı / HF / aritmi / şok) yönlendirilir; CMR/EMB ile alt tipe göre hedeflenebilir.
- Göğüs ağrısı baskın (eşlik eden perikardit bulgusu varsa): NSAİİ’ler, miyokarditte eşlik eden perikardit semptomlarını azaltmak için düşünülebilir (PPI ile).
- HF / LVEF düşüklüğü: Kalp yetersizliği tedavisi (GDMT) önerilir; tamamen düzelse bile en az 6 ay sürdürülmesi önerilir.
- Fulminan miyokardit / kardiyojenik şok: Shock team yaklaşımı önerilir; uygun hastada geçici mekanik dolaşım desteği (IABP/PLVAD/VA-ECMO) düşünülmelidir.
- Aritmiler: Kılavuz, akut fazda ciddi aritmilerin yüksek risk göstergesi olabileceğini vurgular; bazı seçilmiş olgularda ICD ile ilgili öneriler (özellikle sustained VA geçmişi olanlarda) “aktif/aktif olmayan miyokardit” ayrımıyla verilir.
Risk Sınıflandırması ve Yatış Endikasyonları
Yönetim stratejisi, hastanın risk profiline göre belirlenir. Kılavuz, acil serviste taburculuk–yatış kararını “tek bir bulgu” yerine klinik şiddet, tedaviye erken yanıt ve bireysel risk üçlüsü üzerinden, IMPS risk sınıflaması ile yönetmeyi önerir. Bu sınıflama hem miyokardit hem perikardit için “yüksek–orta–düşük risk” çerçevesi sunar.
Miyokarditte ise orta–yüksek risk grupta hastane yatışı izlem ve tedavi için önerilir. Düşük risk miyokarditte dahi yatış “düşünülebilir” yaklaşımı vardır; yani tamamen stabil görünen olguda bile aritmi/EF/CMR bulguları ve klinik gidişe göre daha temkinli davranma eşiği korunur.
Perikarditte yüksek risk hastane yatışı izlem ve tedavi için önerilir. Aynı zamanda prognostik belirteçlerden biri veya daha fazlası varsa hastanın yatırılmasını ve etiyoloji araştırmasının yapılmasını açıkça vurgular. Bu pratikte; tamponad / büyük efüzyon, ateş, NSAİİ’ye yanıtsızlık, effüzif-konstriktif tablo veya “incessant” seyir gibi durumlarda taburculuk yerine yatış çizgisine geçmek anlamına gelir.
Prognoz ve İzlem
IMPS spektrumunda prognoz; başlangıç kliniğinin şiddeti, ventrikül fonksiyonu ve CMR’de inflamasyon/skar yükü ile yakından ilişkilidir. Miyokarditte olguların önemli bir kısmı “komplike olmayan” grupta yer alır ve çoğunda klinik toparlanma beklenir; buna karşın hemodinamik bozulma, ciddi aritmi/iletim bozukluğu, belirgin LVEF düşüklüğü veya yaygın LGE varlığında seyir ağırlaşabilir ve yakın izlem gerekir.
Perikarditte ise doğru risk sınıflaması ve uygun antiinflamatuvar tedaviye erken yanıt prognozu belirler; yüksek risk özellikleri olan hastaların yatırılarak izlenmesi tamponad gibi komplikasyonların erken yönetimini ve spesifik etiyolojilerin yakalanmasını sağlar. Nüks/kronikleşme açısından kılavuz özellikle kolşisinin atlanmamasını ve kortikosteroidlerin seçilmiş olgularda dikkatli kullanılmasını vurgular; etiyolojiye göre değişmekle birlikte idiopatik/viral olguların büyük kısmında uzun dönem ciddi komplikasyon riski düşüktür.
Kaynak
- 2025 ESC Guidelines for the management of myocarditis and pericarditis (European Heart Journal 2025;46:3952–4041).