Bu İçerik Sadece Aboneler İçindir
ATLS kılavuzu travma yönetiminde dünya çapında standart yaklaşımı belirleyen en önemli kaynaklardan biridir. Uzun yıllar boyunca referans alınan son kapsamlı güncelleme 2018 yılında yayınlanmışken, 2025 yılında yayımlanan ATLS 11. Baskı ile birlikte travma yönetimine dair birçok başlık yeniden ele alınmış ve güncellenmiştir.
Bu yazımızda sizlere, ATLS 2025 (11. Baskı) Bölüm 13: Gebede Travma konusunu özet bir biçimde sunmayı amaçlıyoruz. Özellikle klinik pratiği doğrudan etkileyen öne çıkan noktaları ve değişen yaklaşımları vurgulayarak, acil serviste karşılaşabileceğiniz gebe travma hastalarına yaklaşımınızı güncel bilgiler ışığında güçlendirmeyi hedefliyoruz.
Keyifli okumalar dileriz.
Bu bölüm, travma geçiren gebe hastaya yaklaşımın temel prensiplerini ortaya koymayı amaçlamaktadır. Bölümün ana mesajı; travma yönetiminde önceliğin her zaman anne olduğu, annenin uygun ve etkin resüsitasyonunun fetüs için en iyi tedavi olduğu gerçeğidir. Bununla birlikte gebeliğe özgü anatomik ve fizyolojik değişikliklerin, travma hastasının değerlendirilmesini, klinik bulgularını ve tedavi yaklaşımını önemli ölçüde etkilediği vurgulanmaktadır.
Ayrıca bölümde; gebe travma hastasında birincil ve ikincil değerlendirme süreçleri, sol uterin deplasman uygulaması, obstetri ekibinin erken sürece dahil edilmesi, plasenta dekolmanı riski, girişimsel işlemlerde yapılması gereken modifikasyonlar, Rh immün globulin profilaksisi ve resüsitatif sezaryen endikasyonları gibi kritik başlıklar ele alınmaktadır.
Bunun yanı sıra, travmanın yalnızca yüksek enerjili yaralanmalarla sınırlı olmadığı; minör travmaların dahi anne ve fetüs açısından ciddi sonuçlara yol açabileceği özellikle vurgulanmaktadır. Gebelikte travma yönetimi, iki hastayı (anne ve fetüs) aynı anda değerlendirmeyi gerektiren özel bir durumdur ve bu nedenle multidisipliner yaklaşım büyük önem taşır.
Travma yönetiminde gebe hastaya yaklaşımın en önemli bileşenlerinden biri, yaralanma mekanizmasının doğru anlaşılmasıdır. ATLS 2025 (11. Baskı) bu bölümde, gebelerde travma nedenlerini özellikle künt ve penetran travmalar üzerinden ele almakta ve klinik yaklaşımı şekillendiren kritik noktaları vurgulamaktadır.

Yaralanma Mekanizmalar
Künt Travma (Blunt Injury)
Gebelikte en sık görülen travma mekanizmaları motorlu araç kazaları ve düşmeler/kaymalardır.
- Motorlu araç kazaları yaklaşık 100.000 gebelikte 207 vaka ile en sık nedendir.
- Düşmeler ise yaklaşık 100.000 gebelikte 48.9 vaka ile ikinci sıradadır.
Motorlu araç kazaları, hem anne hem de fetüs için en ciddi sonuçlara yol açabilen travma nedenlerinden biridir:
- Maternal ölüm: 100.000 gebelikte 1.4
- Fetal ölüm: 100.000 gebelikte 3.7
Acil servis pratiğinde özellikle unutulmaması gereken nokta; künt abdominal travmanın, gebelerde:
- Membran rüptürü
- Preterm eylem
- Preterm doğum
riskini belirgin şekilde artırdığıdır.
Emniyet kemeri kullanımı bu noktada kritik öneme sahiptir. Yanlış kullanım ciddi sonuçlara yol açabilir:
- Sadece lap belt kullanımı veya kemerin uterus üzerine denk gelmesi
→ uterusa direkt travma
→ uterin rüptür ve plasenta dekolmanı riskinde artış
Doğru kullanımda ise maternal ve fetal mortalite belirgin şekilde azalır.
Düşmeler açısından gebelikte artan riskin nedenleri:
- Artmış eklem laksitesi
- Ağırlık merkezi değişimi (gravid uterus)
- Kilo artışı
- Postüral stabilitenin azalması
Yaklaşık her 4 gebeden 1’i gebelik süresince en az bir kez düşmektedir. Özellikle üçüncü trimesterde risk artar ve hastaneye yatış gerektiren düşmelerin %79’u bu dönemde görülür.
👉 Acil hekimi için kritik çıkarım:
Gebede “basit düşme” veya “hafif travma” asla hafife alınmamalıdır. Klinik tablo masum görünse bile fetal komplikasyon riski her zaman göz önünde bulundurulmalıdır.
Penetran Travma (Penetrating Injury)
Penetran travmanın yönetimi, temel prensipler açısından gebe olmayan hastalardan farklı değildir. Ancak gebeliğe bağlı anatomik değişiklikler yaralanma paternini belirgin şekilde etkiler.
- Gebelik ilerledikçe büyüyen uterus, diğer intraabdominal organları göreceli olarak korur
- Buna karşılık uterus, abdominal organ haline geldiği için yaralanma riski artar
Erken gebelikte:
- Uterusun kalın kas yapısı penetran enerjiyi absorbe edebilir
- Bu durum penetran cismin hızını azaltarak diğer organların korunmasına katkı sağlar
Ayrıca:
- Amniyotik sıvı ve fetüs de enerjiyi absorbe eder
→ penetran travmanın yayılımını azaltır
Bu nedenle:
- Maternal visseral yaralanma oranı düşüktür
- Maternal prognoz genellikle iyidir
Ancak tablo fetüs açısından çok daha dramatiktir:
- Uterusa penetre olan travmalarda fetal prognoz genellikle kötüdür
👉 Acil hekimi için kritik çıkarım:
Penetran travmada anne çoğu zaman stabil olabilir; ancak fetüs ciddi risk altındadır. Bu nedenle erken obstetrik değerlendirme ve multidisipliner yaklaşım hayati öneme sahiptir.
Klinik Özet (Acil yaklaşım açısından)
- En sık mekanizma: Motorlu araç kazaları ve düşmeler
- Minör travmalar bile ciddi sonuç doğurabilir
- Emniyet kemeri kullanımı hayat kurtarıcıdır
- Künt travma → plasenta dekolmanı ve preterm doğum riski
- Penetran travma → maternal prognoz iyi, fetal prognoz kötü
- Her gebe travma hastası → yüksek riskli hasta olarak değerlendirilmelidir
Kasıtlı Travma (Intentional Injury)
Gebelikte travmanın bir diğer önemli ve çoğu zaman gözden kaçan nedeni kasıtlı yaralanmalardır. Bu grubun en sık nedeni ise eş/partner şiddeti (Intimate Partner Violence – IPV)’dir. Çalışmalarda gebeliklerin yaklaşık %4–8’inde IPV görüldüğü bildirilmekle birlikte, bu durumun sıklıkla eksik bildirildiği unutulmamalıdır.
Acil serviste çalışan hekimler için burada en kritik nokta; travma mekanizmasını sorgularken şiddet öyküsünü aktif olarak düşünmek ve sorgulamaktır. Çünkü birçok hasta bunu kendiliğinden ifade etmeyebilir.
IPV’ye bağlı travmalarda bazı tipik yaralanma paternleri dikkat çeker:
- Distal yaralanmalardan ziyade proksimal ve orta hat yaralanmaları daha sık görülür
- En sık etkilenen bölgeler:
- Boyun
- Meme
- Yüz
- Üst kollar
- Lateral uyluk
👉 Acil hekimi için kritik ipucu:
Yaralanma paterni ile öykü uyumsuzsa veya tekrarlayan travmalar söz konusuysa IPV mutlaka akla getirilmelidir.
Gebelikte IPV’nin sonuçları yalnızca travma ile sınırlı değildir; anne ve fetüs açısından geniş spektrumlu komplikasyonlara yol açabilir:
- Yetersiz gebelik kilo alımı
- Enfeksiyon
- Anemi
- Ölü doğum
- Pelvik kırık
- Plasenta dekolmanı
- Fetal yaralanma
- Preterm doğum
- Düşük doğum ağırlığı
👉 Klinik yaklaşımın özeti:
- IPV, gebede travmanın önemli ama sıklıkla gizli kalan nedenidir
- Şüphe durumunda dikkatli anamnez ve uygun yönlendirme yapılmalıdır
- Bu hastalar sadece travma hastası değil, aynı zamanda sosyal destek ihtiyacı olan yüksek riskli hastalardır.
Yaralanma Şiddeti (Severity of Injury)
Gebede travma yönetiminde en belirleyici faktörlerden biri maternal yaralanmanın şiddetidir. Hem anne hem de fetüs prognozu, doğrudan yaralanmanın ciddiyeti ile ilişkilidir. Bu nedenle tedavi yaklaşımı da büyük ölçüde yaralanmanın şiddetine göre şekillenir.
Majör travması olan tüm gebe hastalar, travma ve obstetrik bakım olanaklarına sahip merkezlerde takip edilmelidir. Bu hastalarda multidisipliner yaklaşım (acil tıp, cerrahi ve obstetri) hayati öneme sahiptir.
Ancak acil hekimleri için kritik olan nokta yalnızca ağır travmalar değildir. Minör travmalar bile gebelikte ciddi sonuçlara yol açabilir. Özellikle:
- Plasenta dekolmanı
- Fetal kayıp (intrauterin ölüm)
gibi komplikasyonlar, başlangıçta hafif görünen yaralanmalardan sonra gelişebilir.
👉 Acil hekimi için kritik çıkarım:
- Travmanın şiddeti ne olursa olsun, her gebe hasta dikkatle gözlenmelidir
- “Hafif travma” kavramı gebelerde yanıltıcı olabilir
- Erken dönemde stabil olan hastalarda bile geç komplikasyonlar gelişebilir

Gebelikte Anatomik ve Fizyolojik Değişiklikler
Gebelikte ortaya çıkan anatomik ve fizyolojik değişikliklerin anlaşılması, travma geçiren gebe hastaya doğru ve etkili yaklaşımın temelini oluşturur. Aynı zamanda anne ile fetüs arasındaki fizyolojik ilişkinin bilinmesi, her iki hastanın yönetiminde kritik öneme sahiptir.
Bu değişiklikler; travma hastasının klinik bulgularını, değerlendirme sürecini ve tedavi yaklaşımını doğrudan etkiler.
Gebelikte görülen başlıca değişiklikler şunlardır:
- Anatomik değişiklikler
- Kan hacmi ve kan kompozisyonunda değişiklikler
- Hemodinamik değişiklikler
- Solunum sistemi değişiklikleri
- Gastrointestinal sistem değişiklikleri
- Üriner sistem değişiklikleri
- Kas-iskelet sistemi değişiklikleri
- Nörolojik sistem değişiklikleri
👉 Acil hekimi için kritik çıkarım:
Gebelikteki bu fizyolojik adaptasyonlar, travma bulgularını maskeleyebilir veya farklı şekilde ortaya çıkmasına neden olabilir. Bu nedenle gebe hastada değerlendirme yapılırken normal fizyoloji ile patolojik bulgular dikkatle ayırt edilmelidir.
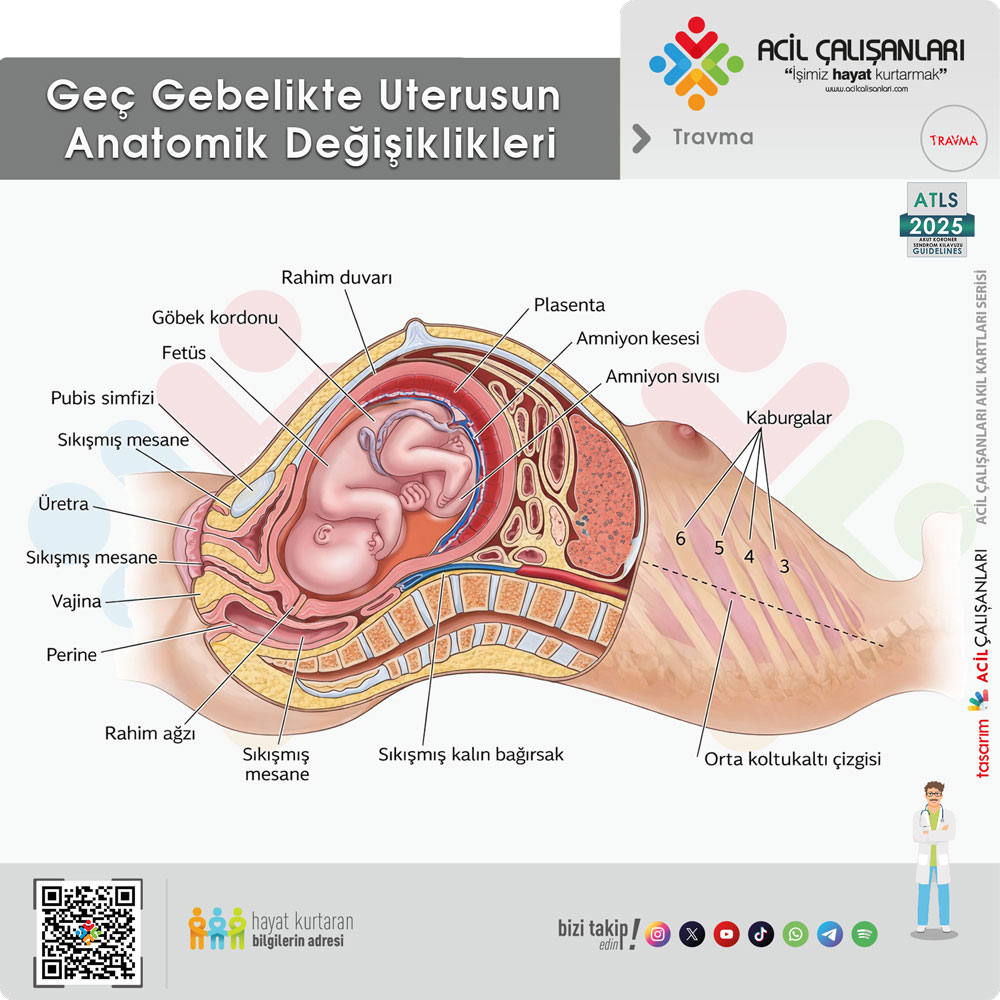
Uterin değişiklikler (Uterine Changes)
Gebelikte uterusun büyümesi, travma paternini ve klinik değerlendirmeyi doğrudan etkileyen en önemli anatomik değişikliklerden biridir.
Gravid uterus yaklaşık 12. haftadan sonra abdominal organ haline gelir ve yaklaşık 20. haftada umbilikus seviyesine ulaşır. Uterus boyutundaki bu değişim, hem künt hem de penetran travmalarda yaralanma paternini etkiler.
Uterus normalde travmaya sık maruz kalan bir organ değildir; ancak gebelikle birlikte büyüdükçe travmaya daha açık hale gelir.
- Uterus, gebeliğin yaklaşık 12. haftasına kadar pelvis içinde yer alır
- Fetüs büyüdükçe uterus yukarı (sefalad) doğru ilerler ve abdominal organ haline gelir
- 20. haftada umbilikus seviyesine,
- 34–36. haftalarda kostal sınıra ulaşır
- Son haftalarda fetal baş pelvis içine yerleştiği için fundus tekrar aşağı doğru iner
Uterusun büyümesine bağlı olarak:
- Barsaklar yukarı itilir ve üst abdomen yerleşimli hale gelir
→ Barsaklar travmaya karşı göreceli olarak korunur
→ Buna karşılık uterus, fetüs ve plasenta travmaya daha duyarlı hale gelir
👉 Özellikle uterin fundusun üzerindeki penetran travmalar, barsakların yer değiştirmesi nedeniyle karmaşık intestinal yaralanmalara yol açabilir.
Gebelikte fizyolojik ve anatomik değişiklikler nedeniyle:
- Peritoneal irritasyon bulguları daha silik olabilir
- Fizik muayene yanıltıcı olabilir
👉 Acil hekimi için kritik çıkarım:
Gebe hastada batın muayenesi normal olsa bile intraabdominal yaralanma açısından yüksek şüphe korunmalıdır
Trimesterlere göre uterusun özellikleri
- 1. trimester:
- Kalın duvarlı
- Küçük ve pelvis içinde
- Travmaya karşı daha korunaklı
- 2. trimester:
- Pelvis dışına çıkar
- Travmaya duyarlılık artar
- 3. trimester:
- Büyük, ince duvarlı abdominal organ
- Travmaya en açık dönem
Geç üçüncü trimesterde:
- Fetüs genellikle baş geliş (vertex) pozisyonundadır
- Fetal baş pelvis içindedir, gövde yukarıdadır
👉 Bu nedenle geç gebelikte pelvik travmalar,
- Fetal kafatası kırığı
- İntrakraniyal yaralanma
gibi ciddi fetal komplikasyonlara yol açabilir.
Plasenta ve uteroplasental dolaşım
Plasenta, miyometriuma göre çok daha düşük elastisiteye sahiptir. Bu nedenle:
- Kesme (shear) kuvvetlerine duyarlıdır
- Uterus ile plasenta arasındaki ayrılma → plasenta dekolmanı
Plasental dolaşım özellikleri:
- Gebelik boyunca maksimal dilatasyondadır
- Ancak katekolaminlere çok duyarlıdır
→ vazokonstriksiyon
→ plasental kan akımında azalma
Uterin kan akımı yaklaşık:
- 500 mL/dk (gebelikte belirgin artış)
Plasenta dekolmanı: kritik nokta
Plasenta dekolmanı:
- Vajinal kanama ile ortaya çıkabilir
- Ancak gizli (concealed) kanama şeklinde de olabilir
👉 Bu durum ciddi ve fark edilmesi zor bir tablodur
- Önemli miktarda kan kaybına yol açabilir
- Anne vital bulguları nispeten normal olsa bile
→ fetüste ciddi hipoksi gelişebilir
👉 Acil hekimi için kritik çıkarım:
- Kanama odağı görünmeyen gebede şok bulguları varsa
→ plasenta dekolmanı mutlaka düşünülmelidir - Maternal stabilite, fetal iyilik halini garanti etmez
Klinik özet
- Uterus büyüdükçe travmaya duyarlılık artar
- Barsaklar korunur, uterus ve fetüs risk altındadır
- Fizik muayene güvenilir olmayabilir
- Plasenta dekolmanı en kritik komplikasyonlardan biridir
- Maternal stabilite yanıltıcı olabilir → fetal hipoksi gelişebilir
Şekil 13-3: Gebelikte fundus yüksekliğindeki değişiklikler
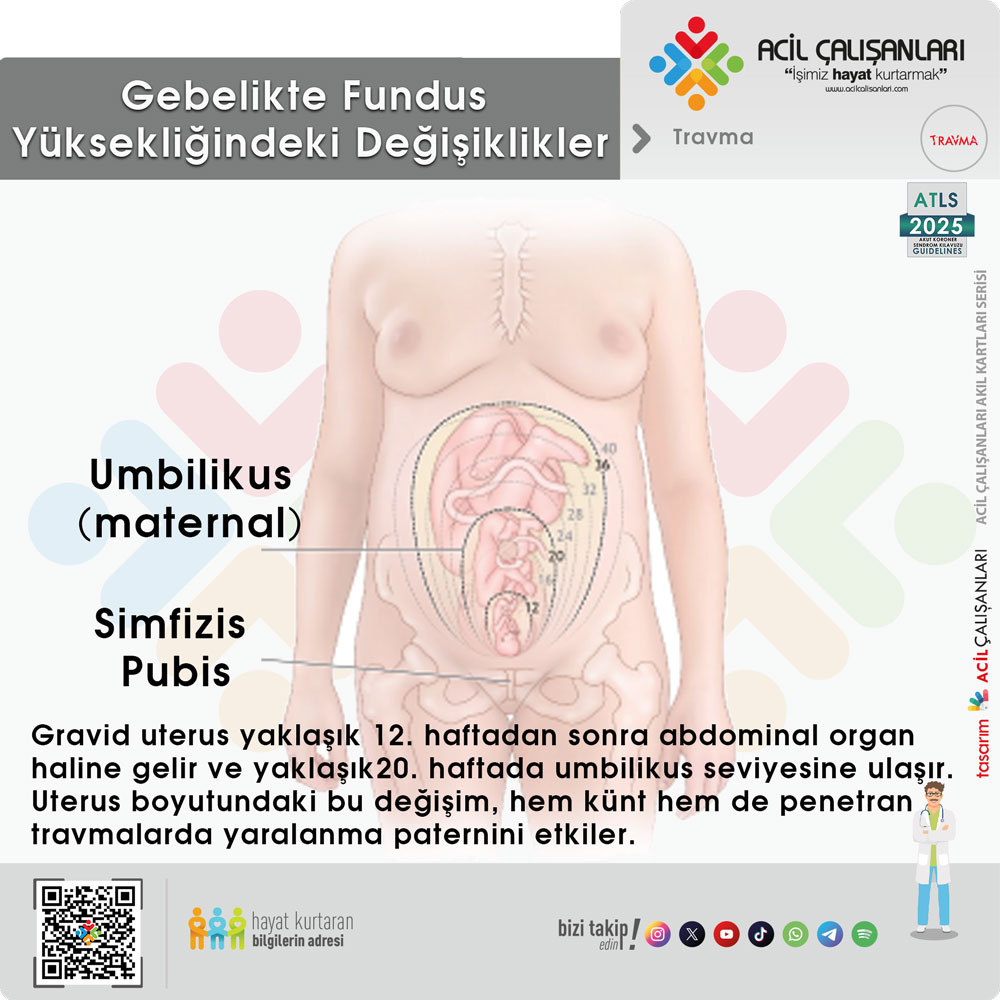
Gravid uterus yaklaşık 12. haftadan sonra abdominal organ haline gelir ve yaklaşık 20. haftada umbilikus seviyesine ulaşır. Uterus boyutundaki bu değişim, hem künt hem de penetran travmalarda yaralanma paternini etkiler.
Şekil 13-3: Gebelikte fundus yüksekliğindeki değişiklikler
Gravid uterus yaklaşık 12. haftadan sonra abdominal organ haline gelir ve yaklaşık 20. haftada umbilikus seviyesine ulaşır. Uterus boyutundaki bu değişim, hem künt hem de penetran travmalarda yaralanma paternini etkiler.
Hava yolu ve solunum sistemi (Airway and respiratory system)
Gebelikte hava yolu ve solunum sisteminde meydana gelen değişiklikler, travma hastasında değerlendirme ve yönetimi doğrudan etkiler. Özellikle hava yolu yönetimi ve oksijenizasyon açısından kritik farklar söz konusudur.
Gebelerde hava yolu mukozasında gelişen hiperemi ve ödem, entübasyonu belirgin şekilde zorlaştırabilir. Bu nedenle zor hava yolu ihtimali her zaman göz önünde bulundurulmalıdır.
Gebelikte solunum sisteminde önemli fizyolojik değişiklikler meydana gelir:
- Tidal volüm %30–40 artar
- Dakika ventilasyonu artar
- Oksijen tüketimi yaklaşık %20 artar
Bu değişiklikler maternal ihtiyaçları karşılamaya yönelik adaptasyonlardır; ancak sonuç olarak maternal hipokapni gelişir.
Bununla birlikte:
- Fonksiyonel rezidüel kapasite (FRC) %25 azalır
- Artmış metabolik hız ile birlikte
→ oksijen rezervi azalır
👉 Bu durum, hipoksi geliştiğinde gebelerde çok daha hızlı desatürasyon görülmesine neden olur.
Ayrıca düşük pulmoner rezerv nedeniyle:
- Asit-baz dengesizliklerini tolere etme kapasitesi azalır
Gebelikte fizyolojik olarak:
- kompanse respiratuvar alkaloz söz konusudur
👉 Acil hekimi için kritik çıkarım:
- Gebe travma hastasında yeterli oksijenizasyon mutlaka sağlanmalıdır
- Endikasyon varsa hava yolu erken ve deneyimli kişi tarafından güvence altına alınmalıdır
Toraks ve mekanik değişiklikler
Gebelikte torasik yapıda da önemli değişiklikler oluşur:
- Diyafram yaklaşık 4 cm yukarı (sefalad) yer değiştirir
- Toraks kompliyansı azalır
→ ventilasyona karşı direnç artar
Akciğer grafilerinde:
- Artmış akciğer çizgilenmeleri
- Pulmoner vasküler belirginlik
normal gebelik bulguları olarak görülebilir ve yanlış yorumlanmamalıdır.
Klinik özet
- Zor hava yolu riski ↑ (ödem, hiperemi)
- Oksijen tüketimi ↑, rezerv ↓
- Hızlı desatürasyon riski
- Fizyolojik respiratuvar alkaloz
- Diyafram yukarı, ventilasyon zor
👉 Altın kural:
Gebe travma hastasında hipoksiye tolerans düşüktür → erken, etkili ve agresif oksijenizasyon şarttır.
Tablo 13-1: Gebe ve gebe olmayan hastada arteriyel kan gazı (AKG) değerleri
| Arteriyel Kan Gazı (AKG) Değerleri (Gebelik Dışı ve Gebelik) |
|---|
| PaCO₂ Gebelik dışı: 37–40 mmHg Gebelik: 27–32 mmHg ↓ (respiratuvar alkaloz) |
| pH Gebelik dışı: 7.35–7.40 Gebelik: 7.40–7.45 ↑ |
| PaO₂ Gebelik dışı: 75–100 mmHg Gebelik: ~105 mmHg ↑ |
| HCO₃⁻ Gebelik dışı: 22–26 mmol/L Gebelik: 18–21 mmol/L ↓ |
Gebelikte meydana gelen anatomik ve hormonal değişiklikler, arteriyel kan gazı değerlerinde belirgin farklılıklara yol açar. Progesteron artışı, respiratuvar alkaloza neden olur ve istirahat PaCO₂ düzeyinde düşüş ile sonuçlanır.
Ayrıca uterusun büyümesine bağlı olarak:
- Fonksiyonel rezidüel kapasite (FRC) azalır
- Ekspiratuvar rezerv volüm (ERV) azalır
👉 Klinik olarak önemli nokta:
Geç gebelikte, gebe olmayan bir hastada normal kabul edilen bir PaCO₂ değeri (örneğin 40 mmHg), gebede yaklaşan solunum yetmezliğinin erken bulgusu olabilir.
Dolaşım (Circulation)
Gebe travma hastasında dolaşımın değerlendirilmesi, fizyolojik değişiklikler nedeniyle normal hastalardan farklı yorumlanmalıdır. Özellikle aşağıdaki hemodinamik parametreler dikkatle ele alınmalıdır:
- Kan hacmi
- Kardiyak output
- Kalp hızı
- Kan basıncı
- Elektrokardiyografik değişiklikler
Kan hacmi ve kompozisyonu (Blood volume and composition)
Gebelikte plazma hacmi giderek artar ve yaklaşık 34. haftada plato yapar. Buna karşılık eritrosit hacmindeki artış daha sınırlıdır. Bu durum:
→ hematokrit düşüklüğü (hemodilüsyon) ile sonuçlanır
Geç gebelikte:
- %31–35 hematokrit normal kabul edilir
👉 Acil hekimi için kritik nokta:
Gebelerde düşük hematokrit her zaman anemi anlamına gelmez, fizyolojik olabilir.
Gizli kan kaybı ve yanıltıcı vital bulgular
Genç yaş ve artmış plazma hacmi nedeniyle gebe hastalar:
- 1200–1500 mL kan kaybını
→ belirgin hipovolemi bulguları göstermeden tolere edebilir
Ancak:
- Maternal vital bulgular normal olsa bile
→ uteroplasental kan akımı azalabilir
→ fetal distres gelişebilir (anormal fetal kalp hızı)
👉 Kritik çıkarım:
Anne stabil görünse bile fetüs risk altında olabilir.
Lökosit ve koagülasyon değişiklikleri
- Gebelikte lökosit sayısı artar
- Normal: 12.000–18.000/mm³
- Stres ve doğumda daha yüksek olabilir
- Fibrinojen ve koagülasyon faktörleri artar
👉 Önemli nokta:
- Gebede fibrinojen yüksek olmalıdır
- <200 mg/dL olması → DIC açısından uyarıcıdır
- Özellikle plasenta dekolmanı ile ilişkili olabilir
- Trombosit sayısı artabilir
- PT ve aPTT kısalabilir
- Ancak kanama ve pıhtılaşma süreleri genellikle değişmez
Viscoelastik testler
Eğer mevcutsa:
- TEG / ROTEM gibi viskoelastik testler
→ gebede travma hastasının koagülasyon durumunu değerlendirmede
→ tedavi yönetiminde faydalı olabilir
Klinik özet
- Hemodilüsyon → düşük Hct normal olabilir
- 1500 mL’ye kadar kan kaybı gizli kalabilir
- Maternal stabilite ≠ fetal stabilite
- Fibrinojen <200 → DIC düşün
- Koagülasyon fizyolojik olarak hiperkoagülan
👉 Altın kural:
Gebe travma hastasında dolaşım değerlendirmesi yalnızca vital bulgulara göre yapılmamalı; fetal durum ve laboratuvar verileri birlikte değerlendirilmelidir.
Tablo 13-2: Gebe ve gebe olmayan hastada normal laboratuvar değerleri
| Normal Laboratuvar Değerleri (Gebelik vs Gebelik Dışı) |
|---|
| Hematokrit Gebelik: %32–42 Gebelik dışı: %36–47 |
| Lökosit (WBC) Gebelik: 5.000–12.000 /µL Gebelik dışı: 4.000–10.000 /µL |
| Arteriyel pH Gebelik: 7.40–7.45* Gebelik dışı: 7.35–7.45 |
| Bikarbonat (HCO₃⁻) Gebelik: 17–22 mEq/L Gebelik dışı: 22–28 mEq/L |
| PaCO₂ Gebelik: 25–30 mmHg (3.3–4.0 kPa) Gebelik dışı: 30–40 mmHg (4.0–5.33 kPa) |
| Fibrinojen Gebelik: 400–450 mg/dL (3. trimester) Gebelik dışı: 150–400 mg/dL |
| PaO₂ Gebelik: 100–108 mmHg Gebelik dışı: 95–100 mmHg |
| * Kompanse respiratuvar alkaloz ve azalmış pulmoner rezerv |
Gebelerde “normal” kabul edilen laboratuvar değerleri, gebe olmayan hastalardan belirgin şekilde farklıdır. Bu nedenle laboratuvar sonuçları değerlendirilirken gebeliğe özgü fizyolojik değişiklikler mutlaka göz önünde bulundurulmalıdır.
Gebelikte fizyolojik olarak:
- Kompanse respiratuvar alkaloz durumu mevcuttur
Özellikle üçüncü trimesterde dikkat edilmesi gereken kritik nokta:
- Gebe olmayan hastada normal kabul edilen fibrinojen düzeyleri, gebede
→ yaklaşan dissemine intravasküler koagülasyon (DIC) göstergesi olabilir
👉 Acil hekimi için kritik çıkarım:
Gebede laboratuvar sonuçları “normal sınırlar içinde” olsa bile, gebelik fizyolojisine göre değerlendirilmezse ciddi patolojiler gözden kaçabilir.
Gebelikte kardiyovasküler değişiklikler (Cardiovascular changes during pregnancy)
Gebelikte kardiyovasküler sistemde meydana gelen değişiklikler, travma hastasında hemodinamik değerlendirmeyi doğrudan etkiler ve yanlış yorumlara yol açabilir.
Gebelik süresince:
- Kalp hızı, üçüncü trimesterde bazal değere göre yaklaşık %20 artar
- Atım hacmi (stroke volume) artar
Bu iki parametrenin birleşimi ile:
- Kardiyak output (CO)
→ gebelikte %40–50 oranında artar
Gebelikte artan kardiyak outputun önemli bir kısmı uterusa yönlendirilir:
- Yaklaşık %20’si uteroplasental dolaşıma gider
Pozisyonun hemodinami üzerine etkisi
Gebeliğin özellikle ikinci yarısında, uterusun büyümesiyle birlikte:
- Aorta ve vena cava inferior üzerine bası (aortokaval kompresyon) gelişir
Bu durum:
- 18. haftadan itibaren başlayabilir
- Venöz dönüşü azaltır
- Kardiyak outputu düşürür
Supin (sırtüstü) pozisyonda:
- Kardiyak output %30’a kadar azalabilir
👉 Acil hekimi için kritik çıkarım:
- Gebe travma hastası asla düz supin pozisyonda bırakılmamalıdır
- Sol uterin deplasman (left uterine displacement) uygulanmalıdır
Klinik özet
- Kalp hızı ↑ (%20)
- Stroke volume ↑
- Kardiyak output ↑ (%40–50)
- CO’nun %20’si uterusa gider
- Supin pozisyon → CO %30 azalabilir
👉 Altın kural:
Gebede hipotansiyon gelişmeden önce ciddi hemodinamik bozulma olabilir ve yanlış pozisyon bu durumu derinleştirir.
Kan basıncı (Blood Pressure)
Gebelikte progesteronun etkisiyle gelişen vasküler değişiklikler sonucunda sistemik vasküler direnç azalır.
Bu duruma bağlı olarak:
- Sistolik ve diyastolik kan basıncı, özellikle ikinci trimesterde
→ yaklaşık 5–15 mmHg düşer
Artmış kardiyak output ile birlikte değerlendirildiğinde:
- Düşük kan basıncı + yüksek kardiyak output
→ düşük sistemik vasküler direnç ile sonuçlanır
👉 Acil hekimi için kritik çıkarım:
Gebede “normal” kan basıncı değerleri, gebe olmayan hastalara göre daha düşük olabilir. Bu nedenle hipotansiyon değerlendirilirken gebelik fizyolojisi mutlaka göz önünde bulundurulmalıdır.
Elektrokardiyografik değişiklikler (Electrocardiographic changes)
Gebeliğin ikinci yarısından itibaren büyüyen uterus, kalbin pozisyonunu değiştirir:
- Kalp yukarı (sefalad) ve sola doğru yer değiştirir
Ayrıca gebeliğe bağlı hemodinamik değişiklikler EKG bulgularını etkiler. Gebelerde fizyolojik olarak görülebilecek değişiklikler:
- Sol aks deviasyonu
- DIII ve aVF’de T dalga düzleşmesi veya inversiyonu
- Prekordiyal derivasyonlarda benzer değişiklikler
- Artmış ektopik atımlar
👉 Bu bulgular çoğu zaman patolojik olmayabilir.
👉 Acil hekimi için kritik çıkarım:
Gebede EKG yorumlanırken fizyolojik değişiklikler mutlaka dikkate alınmalı, yanlış pozitif yorumlardan kaçınılmalıdır.
Ayrıca kalbin yer değiştirmesi:
- Akciğer grafisinde (PA grafi) görünümü de etkileyebilir
Klinik özet
- Kan basıncı ↓ (özellikle 2. trimester)
- SVR ↓
- Kalp pozisyonu değişir (yukarı ve sola)
- EKG’de fizyolojik değişiklikler olabilir
- Ektopik atımlar ↑
👉 Altın kural:
Gebede hemodinamik ve EKG değerlendirmesi, normal fizyolojik değişiklikler bilinmeden yapılamaz.
Nörolojik sistem (Neurologic system)
Gebelikte nörolojik sistemde belirgin bir anatomik değişiklik olmamakla birlikte, klinik açıdan kritik öneme sahip bazı durumlar söz konusudur. Özellikle preeklampsi ve eklampsi, travma hastasında nörolojik değerlendirmeyi zorlaştırabilir ve kafa travmasını taklit edebilir.
Gebede yeni gelişen:
- Tonik-klonik nöbet
- Fokal veya multifokal nöbetler
başka bir neden ile açıklanamıyorsa eklamsi düşünülmelidir.
Eklampsi:
- Genellikle 20. gebelik haftasından sonra ortaya çıkar
- Nadir ancak hayatı tehdit eden bir komplikasyondur
- Klinik olarak kafa travması ile karışabilir
Eklampsiye eşlik edebilecek bulgular:
- Hipertansiyon
- Hiperrefleksi
- Proteinüri
- Trombositopeni
- Karaciğer fonksiyon testlerinde bozulma
- Koagülopati
- Pulmoner ödem
👉 Acil hekimi için kritik çıkarım:
- Gebede nöbet = her zaman travma veya epilepsi değildir
- Eklampsi mutlaka dışlanmalıdır
Tanı ve yönetimde:
- Nöroloji ve obstetri konsültasyonu büyük önem taşır
- Doğru tanı → uygun ve hızlı tedavi
Klinik özet
- Anatomik değişiklik yok
- Eklampsi nörolojik tabloyu taklit edebilir
- hafta sonrası nöbet → eklampsi düşün
- Multisistem bulgular eşlik edebilir
👉 Altın kural:
Gebe travma hastasında nöbet varsa, eklampsi dışlanmadan tanı konulmamalıdır.
Gastrointestinal sistem (Gastrointestinal system)
Gebelikte hormonal değişiklikler, gastrointestinal sistem fonksiyonlarını belirgin şekilde etkiler ve travma hastasında önemli klinik sonuçlara yol açabilir.
Progesteron etkisi ile:
- Alt özofagus sfinkter tonusu azalır
→ aspirasyon riski artar
Ayrıca:
- Gastrik boşalma gecikir
👉 Bu nedenle:
- Endikasyon varsa erken nazogastrik/orogastrik dekompresyon düşünülmelidir
→ aspirasyon riskini azaltmak için
Anatomik değişiklikler ve travma paterni
Gebelikte büyüyen uterus nedeniyle:
- Barsaklar üst abdomen bölgesine yer değiştirir
→ uterus tarafından kısmen korunabilir
Buna karşılık:
- Solid organlar (karaciğer, dalak) büyük ölçüde yerlerinde kalır
👉 Ancak dikkat edilmesi gereken önemli bir nokta:
- Künt abdominal travma sonrası
→ hepatik ve splenik yaralanma riski %25 artmıştır
Klinik özet
- LES tonusu ↓ → aspirasyon riski ↑
- Gastrik boşalma gecikir
- Erken mide dekompresyonu düşün
- Barsaklar yukarı yer değiştirir
- Karaciğer ve dalak yaralanma riski ↑
👉 Altın kural:
Gebe travma hastası “full stomach” kabul edilir → hava yolu yönetiminde aspirasyon riski mutlaka göz önünde bulundurulmalıdır.
Üriner sistem (Urinary system)
Gebelikte üriner sistemde meydana gelen fizyolojik değişiklikler, laboratuvar değerlendirmesini ve klinik yorumlamayı doğrudan etkiler.
Gebelik süresince:
- Glomerüler filtrasyon hızı (GFR) artar
- Renal kan akımı artar
Bu değişikliklere bağlı olarak:
- Serum kreatinin ve üre (BUN) düzeyleri, gebelik öncesine göre yaklaşık yarı yarıya azalır
👉 Acil hekimi için kritik çıkarım:
Gebede “normal” kabul edilen kreatinin değerleri daha düşüktür. Bu nedenle normal sınırlar içinde görünen bir kreatinin değeri bile renal fonksiyon bozukluğunu gizleyebilir.
Ayrıca:
- Glikozüri, gebelikte sık görülen fizyolojik bir bulgudur
Klinik özet
- GFR ↑
- Renal kan akımı ↑
- Kreatinin ve BUN ↓
- Glikozüri sık
👉 Altın kural:
Gebede renal fonksiyon değerlendirmesi, standart referans aralıkları ile değil, gebeliğe özgü değerler dikkate alınarak yapılmalıdır.
Kas-iskelet sistemi (Musculoskeletal system)
Gebelikte kas-iskelet sisteminde meydana gelen değişiklikler, özellikle travma değerlendirmesinde görüntüleme ve kanama riski açısından önemlidir.
Gebelik süresince:
- Pubik simfizis 4–8 mm genişler
- Sakroiliak eklem aralıkları artar (özellikle 7. aydan itibaren)
👉 Acil hekimi için kritik çıkarım:
Pelvis grafileri değerlendirilirken bu genişlemeler fizyolojik olabilir ve patoloji ile karıştırılmamalıdır.
Pelvik travma ve kanama riski
Gebelikte uterus çevresindeki:
- Pelvik damarlar belirgin şekilde genişler ve dolgun hale gelir
Bu durum:
- Pelvik kırıklarla ilişkili künt travmalarda
→ masif retroperitoneal kanama riskini artırır
Klinik özet
- Pubik simfizis genişler (4–8 mm)
- SI eklem aralığı artar
- Görüntüleme dikkatli yorumlanmalı
- Pelvik damarlar dolgun → kanama riski ↑
👉 Altın kural:
Gebe travma hastasında pelvik kırıklar, beklenenden daha ciddi ve hızlı gelişen kanamaya yol açabilir.
Gebe Travma Hastasına Yaklaşım:
İlk Değerlendirme (Primary survey)
Gebe travma hastasında yaklaşımın temel prensibi nettir: önce anne, sonra fetüs. Anneye yönelik hızlı ve etkin resüsitasyon, fetal sağkalımın en önemli belirleyicisidir. Maternal şok ve ölüm, fetal mortalitenin en sık nedenidir.
Bu nedenle primer değerlendirmede amaçlar:
- Anneyi stabilize etmek
- Fetüsü korumak
👉 Altın kural:
Fetüsü tedavi etmenin en iyi yolu, anneyi doğru tedavi etmektir.
Ayrıca travma algoritmasına erken dönemde:
- Obstetri konsültasyonu eklenmelidir
- ≥20 hafta gebelikte → obstetri eş zamanlı bilgilendirilmeli
- ≥22 hafta (viabilite) → pediatri/Yenidoğan yoğun bakım düşünülmeli
Primer survey yaklaşımı (ABCDE)
X – Masif dış kanama (Exsanguinating external hemorrhage)
- Değerlendirme gebe olmayan hastalarla aynıdır
- Direkt bası, yara paketleme, turnike uygulanır
A – Hava yolu (Airway)
- Gebede hipoksiye tolerans düşüktür → hızlı desatürasyon
- Hava yolu ödemli → zor hava yolu kabul edilmelidir
Yönetim:
- Gecikmeden hava yolu güvence altına alınmalı
- En deneyimli kişi entübasyon yapmalı
- Daha küçük tüp (6–7 mm) tercih edilir
👉 Aspirasyon riski yüksek:
- LES tonusu ↓
- Gastrik boşalma gecikmiş
→ Rapid sequence entübasyon (RSI) uygulanmalıdır
B – Solunum (Breathing)
- Gebede normal PaCO₂ ≈ 30 mmHg
- PaCO₂ 40 mmHg → solunum yetmezliği göstergesi olabilir
Yönetim:
- SpO₂ ≥ %95 hedeflenmeli
- Fetüs maternal hipoksiye çok duyarlıdır
👉 Tüp torakostomi:
- Diyafram yukarıda
→ tüp daha üst seviyeden (2–3. interkostal aralık) yerleştirilmeli
C – Dolaşım (Circulation)
Gebelerde:
- 1500 mL’ye kadar kan kaybı → belirti vermeyebilir
👉 Ancak:
- Uteroplasental akım azalır
→ fetal hipoksi gelişir
Yönetim:
- Erken sıvı ve kan replasmanı
- Masif transfüzyon protokolü erken aktive edilmeli
Kan ürünleri:
- Tercih: O Rh(-)
- Yoksa: ABO uyumlu Rh(+) → resüsitasyon önceliklidir
👉 Vazopressörler:
- İlk basamak değildir
→ uterin kan akımını azaltır
👉 TXA:
- Ciddi kanamada kullanılabilir (fetüs için güvenli kabul edilir)
Damar yolu erişimi (kritik nokta)
- Diyafram üstünden geniş damar yolu açılmalı
- Alt ekstremite erişiminden kaçınılmalı
IO gerekiyorsa:
- Humerus tercih edilir
Aortokaval kompresyon ve pozisyon
-
- haftadan itibaren uterus vena cava’yı basılar
- Supin pozisyonda CO ↓ (%30’a kadar)
Yönetim:
- Sol uterin deplasman
veya - 15–30° sol lateral tilt
👉 Bu manevra:
- Kardiyak outputu %25 artırabilir
D – Nörolojik durum (Disability)
Gebede nöbet varsa:
- Eklampsi mutlaka düşünülmeli
Eşlik edebilir:
- HT
- Proteinüri
- Trombositopeni
- Karaciğer enzim yüksekliği
👉 Nöroloji + obstetri konsültasyonu şart
E – Maruziyet / çevre (Exposure)
- Tam soyma → tam değerlendirme
- Hipotermiden korunma
Klinik özet (Acil yaklaşım)
- Önce anne, sonra fetüs
- Erken obstetri konsültasyonu
- Zor hava yolu + aspirasyon riski
- Hipoksiye tolerans düşük
- Gizli kan kaybı sık
- Vazopressörlerden kaçın
- IV erişim diyafram üstünden
- Sol uterin deplasman şart
👉 Son mesaj:
Gebe travma hastası = iki hasta, tek öncelik → ANNE
Primer survey / resüsitasyona yardımcı yöntemler (Adjuncts to Primary Survey / Resuscitation)
Gebe travma hastasında primer değerlendirmeyi destekleyen önemli yardımcı yöntemlerden biri FAST (Focused Assessment with Sonography for Trauma) incelemesidir.
FAST, gebelerde modifiye edilerek fetal değerlendirmeyi de içerecek şekilde genişletilebilir. Bu uygulama fetal FAST olarak adlandırılır ve klasik FAST incelemesi ile birlikte yapılır.
Fetal FAST ile değerlendirilebilen başlıca parametreler:
- Fetüs sayısı
- Fetal prezentasyon
- Plasentanın yerleşimi
- Amniyotik sıvı miktarı
- Fetal kardiyak aktivite
- Fetal femur uzunluğu
- 4 cm → viabilite lehine
👉 Acil hekimi için kritik çıkarım:
Fetal değerlendirme önemlidir ancak maternal instabilite durumunda hiçbir şekilde resüsitasyonu geciktirmemelidir.
Eğer fetal FAST yapılamıyorsa:
- Ultrason veya Doppler ile
→ fetal kalp atım hızı değerlendirilmelidir
Klinik özet
- FAST → primer survey’nin önemli parçası
- Fetal FAST ile ek obstetrik bilgi elde edilir
- Femur >4 cm → viabilite göstergesi
- Maternal stabilizasyon her zaman önceliklidir
- Alternatif: Doppler ile FHR değerlendirme
👉 Altın kural:
Fetüsü değerlendir ama anneyi geciktirme.
Tablo 13-3: Fetal FAST
| Fetal FAST Değerlendirmesi |
|---|
| Fetüs sayısı 1 / 2 / 3+ |
| Pozisyon Sefalik / makat / transvers |
| Plasentasyon Alt / fundal / anterior / posterior |
| Amniyotik sıvı Normal / düşük / yüksek |
| Kardiyak aktivite Normal / anormal / yok |
| Femur uzunluğu cm ( >4 cm ise viabilite düşünülebilir ) |
Travmada kullanılan FAST (Focused Assessment with Sonography in Trauma) incelemesine ek olarak yapılan fetal ultrason değerlendirmesi, fetüsün durumu hakkında önemli bilgiler sağlar.
Ancak unutulmaması gereken en kritik nokta:
- Maternal resüsitasyon, bu değerlendirme için asla geciktirilmemelidir
Şekil 13-7: Gebe hastada damar yolu erişimi
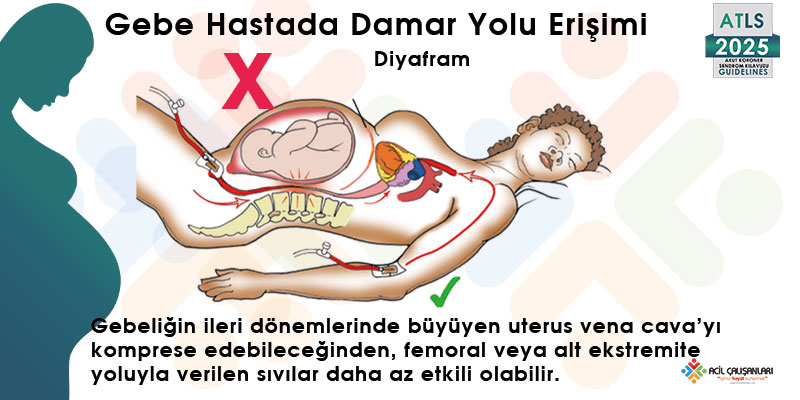
Gebeliğin ileri dönemlerinde büyüyen uterus vena cava’yı komprese edebileceğinden, femoral veya alt ekstremite yoluyla verilen sıvılar daha az etkili olabilir. Bu nedenle mümkün olduğunda damar yolu diyafram üstünden sağlanmalıdır.
İntraosseöz erişim gerektiğinde ise tercih edilen bölge humerustur.
Şekil 13-8: Lateral / Sol uterin deplasman
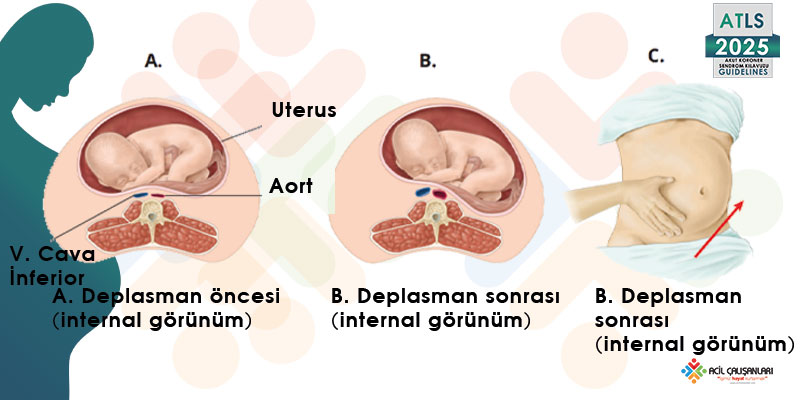
Gebelikte vena cava’nın kompresyonu, venöz dönüşü %30’a kadar azaltabilir. Uterusun manuel olarak sola kaydırılması veya hastanın sola doğru eğilmesi (tilt), hemodinamik durumu iyileştirir.
A. Deplasman öncesi (internal görünüm)
B. Deplasman sonrası (internal görünüm)
C. Eksternal görünüm
İkincil Değerlendirme (Secondary Survey)
Gebe travma hastasında ikincil değerlendirme genel olarak standart travma yaklaşımı ile aynıdır; ancak gebeliğe özgü ek değerlendirmeler mutlaka sürece dahil edilmelidir.
Obstetri ekibi mevcutsa, erken dönemde şu bilgileri içeren odaklanmış obstetrik öykü alınmalıdır:
- Gebelik haftası
- Parite
- Önceki doğum şekli
- Gebelik komplikasyonları
Tablo 13-4: Odaklanmış obstetrik öykü (CODE)
AMPLE öyküsüne ek olarak kullanılan CODE öyküsü, hekimin hastanın gebeliğine ve obstetrik geçmişine özgü kritik bilgileri hızlı şekilde elde etmesini sağlar.
| Focused History (CODE) | |
|---|---|
| C | Gebelik komplikasyonları |
| O | Obstetrik öykü ve prenatal bakım sağlayıcısı |
| D | Gebelik haftası belirleme yöntemi ve tahmini doğum tarihi |
| E | Olay detayları: su gelmesi, kanama, kontraksiyonlar ve fetal hareketler |
CODE içeriği
- C (Complications):
Gebelikte mevcut veya önceki komplikasyonlar - O (Obstetric history):
Obstetrik öykü (gravida, parite, önceki doğumlar, düşükler vb.) - D (Dating):
Gebelik haftasının belirlenme yöntemi (son adet tarihi, USG vb.) - E (Events):
Travma sonrası obstetrik semptomlar:- Vajinal kanama
- Sıvı gelmesi
- Kontraksiyonlar
- Fetal hareketler
Klinik özet
- CODE → AMPLE’ın obstetrik versiyonu
- Gebeliğe özgü kritik bilgileri sağlar
- Travma + obstetrik değerlendirme birlikte yapılır
👉 Altın kural:
Gebe travma hastasında doğru anamnez = AMPLE + CODE
Genişletilmiş anamnez (AMPLE + CODE)
Standart AMPLE öyküsü, gebede obstetrik bilgilerle genişletilmelidir:
- Gebelik komplikasyonları
- Obstetrik öykü
- Prenatal takip eden hekim/merkez
- Gebelik haftasının belirlenme yöntemi
- Travma sonrası obstetrik semptomlar:
- Vajinal kanama
- Sıvı gelmesi
- Kontraksiyon
- Fetal hareketler
Laboratuvar değerlendirmesi
Gebe travma hastasında yapılması gereken temel testler:
- Tam kan sayımı
- Biyokimya paneli
- Kan grubu ve cross-match (Rh dahil)
- Fibrinojen düzeyi
- Koagülasyon testleri
Ek olarak:
- Viskoelastik testler (TEG/ROTEM) → mevcutsa
- Kleihauer-Betke (KB) testi → özellikle Rh(-) hastalarda
👉 KB testi fetal-maternal kanamayı güvenilir şekilde saptamaz ancak
→ Rh immünglobulin dozunu belirlemede yardımcıdır
Perine ve vajina değerlendirmesi
- Nonpregnant hastadaki gibi yapılır
- Özellikle:
- Vajinal kanama
- Sıvı gelmesi
araştırılmalıdır
Değerlendirme:
- Görsel inspeksiyon
- Gerekirse sınırlı vajinal muayene
👉 Önemli:
- Hastadan mutlaka onam alınmalıdır
- Travma alanında rutin tam pelvik muayene önerilmez
- Gerekirse obstetri ile birlikte daha sonra yapılır
Fetal monitorizasyon (Fetal monitoring)
- Abdominal muayene ve log-roll sonrası başlatılmalıdır
- Anne değerlendirmesini geciktirmemelidir
Yöntemler:
- Elektronik fetal kalp monitörizasyonu
- Toko (uterin aktivite takibi)
👉 Amaç:
- Plasenta dekolmanı erken tespiti
- Fetal iyilik halinin değerlendirilmesi
Eğer:
- Fetal FAST normal
- FHR normal
- Dekolman bulgusu yok
→ Gerekli görüntülemeye geçilebilir
👉 Taşınabilir monitör varsa transport sırasında takip devam edebilir
👉 Kritik nokta:
Fetal monitorizasyon önemli ancak
→ maternal resüsitasyon asla geciktirilmemelidir
Definitif tedavi ve yatış kararı (Definitive care)
Hastanın yönetimi iki temel soruya göre belirlenir:
- Travmaya bağlı yatış gerekli mi?
- Obstetrik açıdan izlem gerekli mi?
Eğer gerekli ise:
- Mevcut merkez yeterli mi?
- Değilse → uygun merkeze transfer
👉 Transfer kararında:
- Gebelik haftası
- Yenidoğan yoğun bakım kapasitesi
- Travma + obstetri olanakları
birlikte değerlendirilmelidir
Plasenta dekolmanı ve izlem
- Travmada fetal ölümün 2. en sık nedeni
- En hassas erken tanı yöntemi:
→ elektronik fetal monitörizasyon
👉 Önemli nokta:
- Minör travma bile → dekolman yapabilir
- Bu nedenle:
→ hafif travmalı hastalar bile yatırılarak izlenebilir
Klinik özet (Acil yaklaşım)
- Secondary survey = standart + obstetrik değerlendirme
- AMPLE + CODE kullanılmalı
- Laboratuvar geniş tutulmalı
- Vajinal değerlendirme dikkatli yapılmalı
- Fetal monitorizasyon erken başlanmalı
- Plasenta dekolmanı her zaman düşünülmeli
- Transfer kararı multidisipliner verilmelidir
👉 Altın kural:
Gebe travma hastasında değerlendirme iki hastayı kapsar, ancak karar her zaman anne merkezlidir.
Şekil 13-9: Fetal monitörizasyon
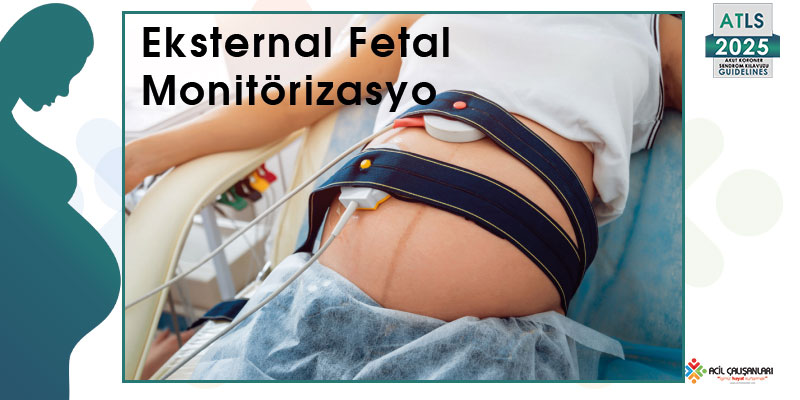
Şekilde gösterilen eksternal fetal monitörizasyon, fetüsün izleminde önemli bir yardımcı yöntemdir. Fetal distres bulguları, aynı zamanda annede gelişmekte olan bir kardiyopulmoner sorunun erken habercisi olabilir.
Görüntüleme (Imaging)
Gebe travma hastasında görüntüleme, klinik endikasyona göre yapılmalı ve gebelik nedeniyle ertelenmemelidir. Özellikle yüksek enerjili travmalarda maternal yaralanma şüphesi varsa görüntüleme kritik öneme sahiptir.
- <5 rad (50 mGy) → teratojenite veya fetal kayıp açısından düşük risk
- Travma BT incelemeleri genellikle bu sınırın altındadır
- <10 rad → teratojenite artışı gösterilmemiştir
Fetüs için en hassas dönem:
- 8–15 hafta (CNS gelişimi)
- Risk eşiği: 20–40 rad
👉 Gerektiğinde:
- Radyoloji ile doz planlaması yapılmalı
- Gereksiz tekrar tetkiklerden kaçınılmalı
Hemodinamik stabil hastada:
- Detaylı obstetrik USG yapılabilir
- Plasenta değerlendirme
- Tahmini fetal ağırlık
- Amniyotik sıvı
👉 Ancak:
Hiçbir görüntüleme, hastanın definitive tedaviye transferini geciktirmemelidir
Plasenta dekolmanı (Placental abruption)
Travmada en kritik obstetrik komplikasyonlardan biridir. Özellikle:
- Hızlanma/yavaşlama (akselerasyon-decelerasyon) travmaları
→ plasenta dekolmanı açısından yüksek risk oluşturur
Patofizyoloji
- Uterus: esnek (kompliant)
- Plasenta: rijid (az esnek)
→ travmada oluşan shear (kesme) kuvvetleri
→ uteroplasental ayrılma
İki temel mekanizma:
- Shear (strain)
- Tensil (contre-coup)
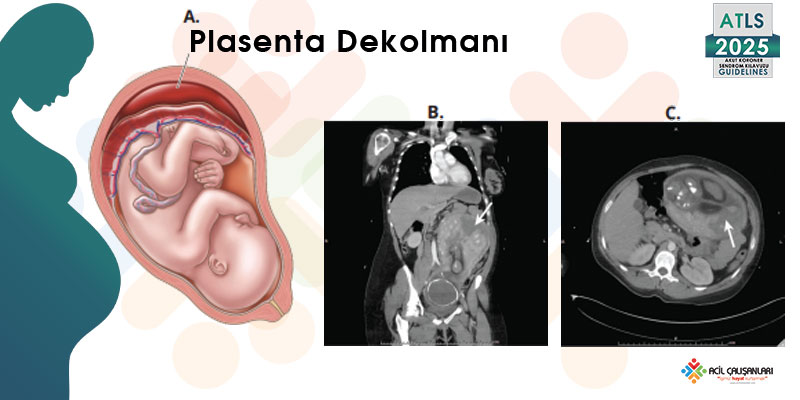
Şekil 13-10: Plasenta dekolmanı
Plasenta, uterusa göre daha az elastiktir; bu nedenle travma durumunda plasentanın uterusa tutunması bozulabilir.
A. Plasenta dekolmanına bağlı kan/hematomun şematik gösterimi
B. Koronal BT görüntüsü: ok, plasenta dekolmanına bağlı kan/hematomu göstermektedir
C. Aynı hastaya ait aksiyel BT görüntüsü
Plasenta dekolmanı; özellikle akselerasyon/decelerasyon mekanizmaları ile gelişebilir ve sıklıkla şu klasik triad ile ortaya çıkar:
- Uterin kontraksiyon
- Vajinal kanama
- Karın ağrısı
Klinik özellikler
- Ağır travmada görülme oranı: %40’a kadar
- Başlangıçta gizli (concealed) olabilir (vajinal kanama olmayabilir)
- Çoğu olgu: ilk 6 saat içinde
- Nadiren: 24 saate kadar gecikmeli
En hassas bulgu:
- Uterin kontraksiyonlar
Klasik triad:
- Kontraksiyon
- Vajinal kanama
- Karın ağrısı
👉 Ayrıca:
- Nedeni açıklanamayan hipotansiyon → dekolman düşün
👉 Minör travmalarda bile görülebilir
Tanı
- Altın standart: klinik + monitörizasyon
- Fetal monitörizasyon + tokometri
USG:
- Sensitivite düşük (~%24)
BT:
- Sensitivite yüksek (~%100)
- Spesifite sınırlı
KB testi:
- Tanıda güvenilir değil
👉 Önemli bilgi:
- İlk 4 saat içinde
→ kontraksiyon <10 dk aralıklarla değilse
→ dekolman olasılığı düşüktür
Rh durumu ve profilaksi
- Toplumun %15–17’si Rh (-)
- Travma → fetal-maternal kanama → sensitizasyon riski
👉 Sonuç:
- Gelecek gebeliklerde ciddi komplikasyon
Yönetim
- Tüm Rh(-) gebelere:
→ Rh immünglobulin verilmelidir - Zaman:
→ 72 saat içinde - Standart doz:
→ 300 mcg (≈30 mL fetal kan için yeterli)
KB testi / flow sitometri:
- Kanama miktarını belirlemede kullanılabilir
👉 Şokta:
- O Rh(+) kan verilmesi, yetersiz resüsitasyondan daha iyidir
Maternal kardiyak arrest ve resüsitatif sezaryen
Gebede kardiyak arrest yönetimi:
- Standart ACLS protokolü
- Kompresyon yeri değiştirilmez
👉 Pozisyon:
- Supin + manuel uterin deplasman
Resüsitatif sezaryen (RCD)
Yeni yaklaşım:
- “Perimortem” yerine resüsitatif sezaryen
Amaç:
- Sadece fetüsü değil
- anneyi kurtarmak
Endikasyon
- Uterus umbilikus seviyesinde veya üzerinde
- 5 dakika içinde ROSC yoksa
👉 Fetal yaşamdan bağımsız uygulanır
Faydaları
- Aortokaval bası azalır
- Venöz dönüş artar
- Kardiyak output artar
→ %50’den fazla ROSC olasılığı
Travma Bilinci Yaklaşımı (Trauma-informed care)
Gebe travma hastası:
- Yoğun stres altında
- Genellikle fetüsü daha fazla önemser
👉 Yaklaşım:
- Empatik iletişim
- “Anne” ve “bebek” terimleri kullanılmalı
- Radyasyon korkusu açıklanmalı
👉 Kritik mesaj:
Bebeği korumanın yolu anneyi korumaktır
Eş/Partner Şiddeti
Tanım:
- Fiziksel
- Cinsel
- Psikolojik şiddet
- Üreme baskısı
Risk faktörleri:
- Önceki IPV öyküsü
- Madde kullanımı
- İşsizlik
👉 Tüm hastalar taranmalı
👉 Gebede özellikle dikkatli olunmalı
Klinik özet (Acil yaklaşım)
- Görüntüleme ertelenmez
- Plasenta dekolmanı sık ve ölümcül
- Rh profilaksisi unutulmamalı
- RCD = anneyi kurtaran girişim
- IPV mutlaka sorgulanmalı
👉 Son mesaj:
Gebe travma hastası yönetimi = yüksek risk + multidisipliner yaklaşım + anne önceliği
Sonuç
Gebelikte meydana gelen önemli ve öngörülebilir anatomik ve fizyolojik değişiklikler, travma hastasının değerlendirilmesini ve tedavisini doğrudan etkiler.
Travmada fetal mortalitenin en sık nedeni maternal mortalite olduğundan, gebe travma hastasında resüsitasyonun ilk ve en önemli hedefi annenin stabilizasyonudur.
Gebeliğin ileri dönemlerinde büyüyen uterusun neden olduğu anatomik değişiklikler nedeniyle, standart girişimlerde bazı modifikasyonlar yapılmalıdır. Bunların başında:
- Supin hipotansiyon
→ uterusun vena cava’ya basısı sonucu gelişir
yer alır ve mutlaka sol uterin deplasman ile düzeltilmelidir.
Travmada fetal mortalitenin önemli nedenlerinden biri de plasenta dekolmanıdır. Bu durum, yalnızca ağır travmalarda değil, minör travmalarda bile gelişebileceği için her gebe hastada akılda tutulmalıdır.
Gebe travma hastasının yönetiminde:
- Deneyimli travma ve obstetri ekipleri erken dönemde sürece dahil edilmelidir
- Bu imkanlar mevcut değilse → hızlı transfer planlanmalıdır
Klinik özet
- Gebelik fizyolojisi değerlendirmeyi değiştirir
- Öncelik her zaman annedir
- Supin hipotansiyon unutulmamalı
- Plasenta dekolmanı her hastada düşünülmeli
- Erken multidisipliner yaklaşım şart
👉 Altın kural:
Anne stabil değilse, fetüs de değildir.
ÖĞRENME NOKTALARI
Gebelikte ortaya çıkan anatomik ve fizyolojik değişiklikler, travma hastasının değerlendirilmesini ve tedavisini önemli ölçüde etkiler.
Fetal mortalitenin en sık nedeni maternal mortalitedir → öncelik her zaman annenin resüsitasyonu ve stabilizasyonudur.
Gebeliğin ileri dönemlerinde girişimler modifiye edilmelidir:
Tüp torakostomi daha üst seviyeden, IV/IO erişim diyafram üstünden sağlanmalıdır.
Büyüyen uterus 18. haftadan itibaren vena cava’ya bası yapabilir → kardiyak output %30’a kadar azalabilir.
Sol uterin deplasman, hemodinamik durumu iyileştiren kritik bir girişimdir.
Plasenta dekolmanı, travma sonrası fetal mortalitenin önemli nedenlerinden biridir ve minör travmalarda bile gelişebilir.
Tanı çoğunlukla klinik ve monitörizasyon temellidir → fetal kalp hızı ve tokometri önemlidir.
Çoğu plasenta dekolmanı ilk 6 saat içinde, nadiren 24 saate kadar ortaya çıkabilir.
Gebe travma hastasında erken obstetri konsültasyonu, kapsamlı bakımın önemli bir parçasıdır.
Fetal monitorizasyonun gerekliliği ve süresi obstetri ekibi tarafından belirlenmelidir.
Tüm Rh(-) gebelere travma sonrası 72 saat içinde Rh immünglobulin uygulanmalıdır.
Doz ve uygulama için obstetri veya kan bankası ile konsültasyon yapılmalıdır.
Eş/partner şiddeti (IPV) düşündüren bulgular varsa ileri değerlendirme yapılmalı ve hasta korunmalıdır.



















