Triage, “sıralama” veya “düzenleme” anlamına gelen Fransızca “trier” kelimesinden türetilmiştir. Sağlık alanında triage, hastaların yaralanma ya da hastalık ciddiyetine göre sınıflandırılması ve bu doğrultuda bakım ve izlem önceliğinin belirlenmesi amacıyla kullanılır.
Acil triyajın tarihçesi askeri sahalarda, sahra doktorlarıyla başlamıştır. 18. yüzyıldan itibaren sahra cerrahlarının askerleri hızla değerlendirerek müdahale edilip edilemeyeceğine karar verdiklerine dair kayıtlar bulunmaktadır. Fransız askeri cerrah Baron Dominique Jean Larrey, Napolyon Bonapart’ın imparatorluk muhafızlarının baş cerrahı olarak, savaş sırasında yaralı askerlerin hızlıca değerlendirilip sınıflandırılmasına dayanan bir sistem geliştirmiştir.
Triage sistemi hastane ortamında ilk kez 1964 yılında, Weinerman ve arkadaşlarının sivil acil servislerde triage uygulamalarını sistematik biçimde tanımlayan çalışmasıyla uygulanmaya başlanmıştır. Günümüzde triage, modern sağlık hizmetlerinin ayrılmaz bir parçası haline gelmiştir.
Triage, genel olarak üç aşamadan oluşur:
-
Acil servise varışta triage.
Dünya genelinde farklı triage sistemleri uygulanmakla birlikte, evrensel amaç; hastalara etkili, zamanında ve öncelik sırasına göre bakım sağlamak, kaynak kullanımını ve zaman yönetimini optimize etmektir.
Acil servislerde triage, özellikle çok sayıda hastanın başvurduğu büyük olaylar veya acil durumlar sırasında, mevcut sağlık kaynaklarının en verimli şekilde kullanılmasını sağlar. Bu süreçte hastalar, klinik durumlarının aciliyetine göre önceliklendirilir. Böylece, hayati tehlikesi bulunan hastalara hızlıca müdahale edilmesi sağlanırken, durumu daha stabil olan hastaların değerlendirilmesi uygun bir zamana bırakılır.
Triyajın Önemi:
Triyaj, acil serviste doğru ve hızlı kararlar alabilmek için kritik bir adımdır. Sağlık hizmetlerinin sınırlı olduğu zamanlarda (örneğin doğal afet, trafik kazası) triyaj işlemi, hayati tehlike oluşturabilecek hastaların öncelikli olarak tedavi edilmesini sağlar. Ayrıca, triyajın doğru yapılması, hastaların güvenliğini sağlar ve acil servisteki yoğunluğun daha yönetilebilir olmasına yardımcı olur.
Aşağıda, üç ve beş basamaklı triyaj sistemleri ve ESI (Emergency Severity Index) triyaj sistemi hakkında kısa bir özet bulunmaktadır:
3 Basamaklı Triyaj Sistemi:
- Acil (Emergent):
Bu hastalar hemen tedavi edilmelidir. Hayati tehlike oluşturabilecek durumlar söz konusudur. (Örnek: Kardiyak arrest, ciddi travma, ağır kanamalar) - Hızlı Müdahale Gerektiren (Urgent):
Bu hastaların tedavi edilmesi gerekmektedir ancak hemen değil, belli bir süre içinde. (Örnek: Göğüs ağrısı, şiddetli baş ağrısı, inme) - Acil Olmayan (Non-Emergent):
Bu hastalar acil müdahale gerektirmez, uzun süre bekleyebilirler. (Örnek: Soğuk algınlığı, basit burkulmalar)
5 Basamaklı Triyaj Sistemi:
- Kategori 1 (Acil):
Hemen eş zamanlı değerlendirilip tedavi edilmesi gereken hastalar. (Örnek: Kardiyak arrest, ciddi solunum sıkıntısı) - Kategori 2 (Acil Müdahale Gerektiren):
10 dakika içinde değerlendirilmesi gereken hastalar. (Örnek: Göğüs ağrısı, şiddetli baş ağrısı) - Kategori 3 (Orta Derecede Acil):
30 dakika içinde değerlendirilmesi gereken hastalar. (Örnek: Karın ağrısı, pnömoni) - Kategori 4 (Hafif Acil):
60 dakika içinde değerlendirilmesi gereken hastalar. (Örnek: Basit kesiler, bel ağrısı) - Kategori 5 (Minimum Acil Durum):
2 saat içinde tedaviye başlanması gereken hastalar. (Örnek: Soğuk algınlığı, burun tıkanıklığı)
ESI Triyaj Sistemi:
ESI 1 (Hayat Kurtarıcı Durumlar):
Bu grup, acil hayat kurtarıcı müdahale gerektiren hastaları içerir. Bu hastalar, hayati tehlike taşıyan durumlarla karşı karşıya olup derhal müdahale edilmesi gerekir.
Örnekler:
- Kardiyak arrest (kalp durması)
- Ciddi solunum sıkıntısı
- Bilinci kapalı travma hastası
- Dolaşım bozukluğu yapan taşikardi (hızlı kalp atışı), bradikardi (yavaş kalp atışı)
- Hipoglisemi (düşük kan şekeri)
- Anaflaksi (şiddetli alerjik reaksiyon)
Bu hastalar hemen resüsitasyon odasına alınır ve sağlık personelinin hızla müdahale etmesi sağlanır.
ESI 2 (Bekleyemeyecek Durumlar):
Bu grup, hemen müdahale edilmesi gereken ancak hayati tehlike içermeyen hastaları tanımlar. Bu hastalar, ciddi durumlar içinde olup hemen tedavi edilmelidirler.
Örnekler:
- Göğüs ağrısı
- İnme (felç)
- Şiddetli ağrısı olan hasta
- Ani bilinç değişikliği olan yaşlı hasta
- İntihar düşüncesi olan hasta
- Gastrointestinal sistem kanaması
- Pnömotoraks (akciğer sönmesi)
Bu hastalar hemen muayene odasına alınır ve 10 dakika içinde doktorun müdahale etmesi sağlanır.
ESI 3 (Stabil Durumlar):
Bu grup, vital bulguları stabil olan ancak birden fazla kaynağın kullanılacağı düşünülen hastaları içerir. Bu hastalar, daha az acil müdahale gerektirir ancak yine de zamanında tedavi edilmelidir.
Örnekler:
- Karın ağrısı
- Pnömoni (akciğer iltihabı)
- Kırık şüphesi olan hasta
Bu hastalar, boş odalar varsa muayene bölümüne alınır; eğer yer yoksa bekleme salonunda bekletilebilirler.
ESI 4 (Basit Müdahale Gerektiren Durumlar):
Bu grup, tek bir kaynak kullanımı ile tedavi edilebilecek hastaları içerir. Bu hastalar, daha az acil müdahale gerektirir ve uzun süre bekleyebilirler.
Örnekler:
- İdrar yolu enfeksiyonu
- Basit kesiler
- Bel ağrısı
- Ayak bileği burkulması
ESI 5 (Minimum Müdahale Gerektiren Durumlar):
Bu grup, sadece muayene ile tedavi edilebilecek hastaları içerir. Kaynak kullanımı gerektirmeyen durumlar olup hastalar saatlerce bekleyebilir veya hızlı bakı ünitesinde değerlendirilebilir.
Örnekler:
- Boğaz ağrısı
- Burun akıntısı
Özet:
- ESI 1: Hayat kurtarıcı müdahale gerektiren, hemen müdahale edilmesi gereken hastalar.
- ESI 2: Hemen müdahale edilmesi gereken ancak hayati tehlike içermeyen hastalar.
- ESI 3: Stabil durumdaki, birden fazla kaynağın kullanılacağı hastalar.
- ESI 4: Basit müdahale gerektiren hastalar.
- ESI 5: Minimum müdahale gerektiren, sadece muayene ile tedavi edilebilecek hastalar.
ESI 4 ve 5 hastalar daha uzun süre bekleyebilir veya hızlı bakı ünitesinde değerlendirilebilir.

Sağlık Bakanlığı Acil Servis Triaj Sistemi 2018
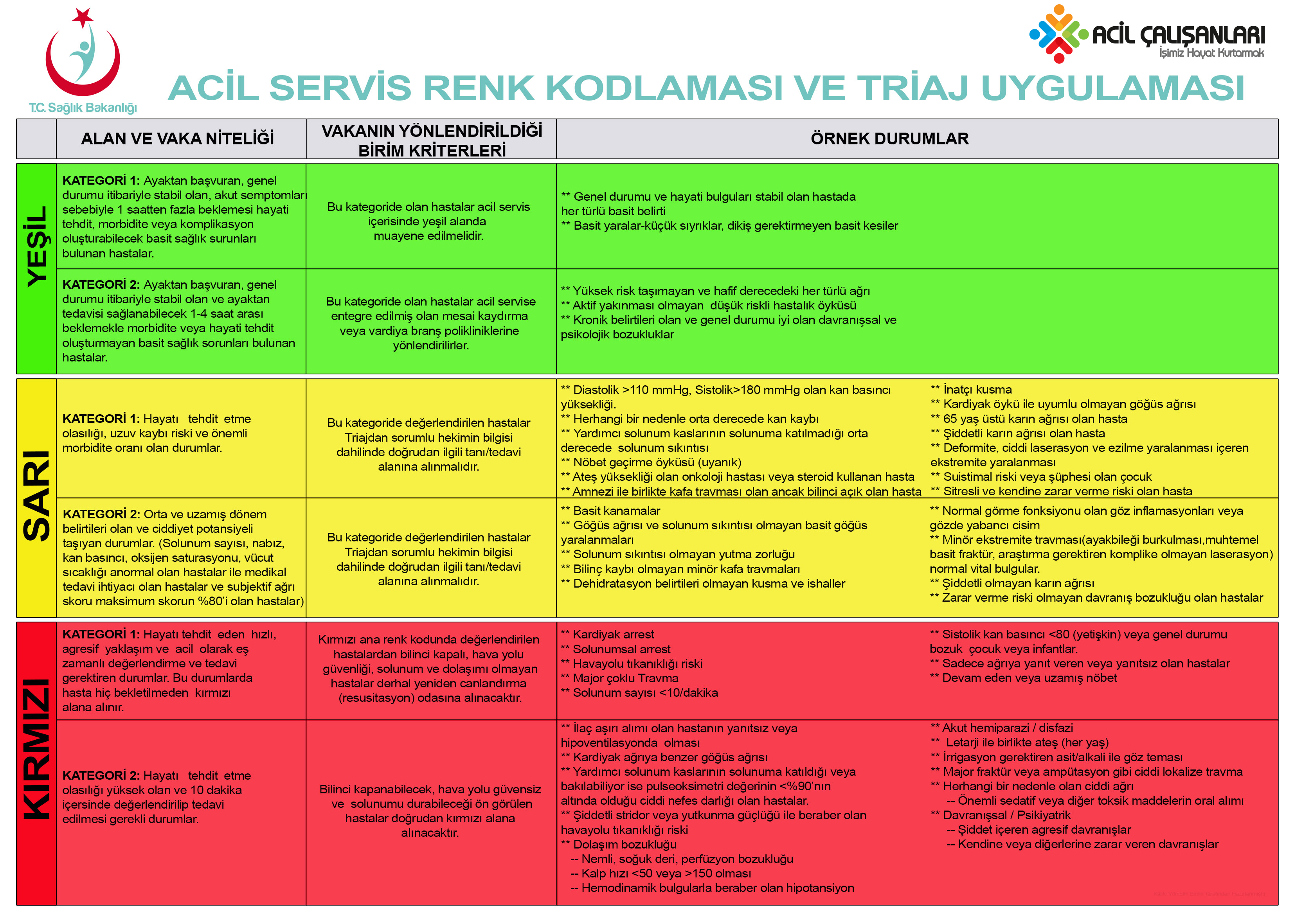
Triaj Kim Tarafından Ne Kadar Sürede Yapılmalıdır?
Acil servislerde triaj, hastaların durumlarını hızlı bir şekilde değerlendirip önceliklerini belirleyerek uygun müdahale alanlarına yönlendirilmesi işlemidir. Triaj, özellikle zamanın kritik olduğu acil durumlarda hayat kurtarıcı bir rol oynar. Triajın yapılma süresi, çeşitli kaynaklarda farklı önerilerle belirtilmiştir:
- Genel Süre: Bazı kaynaklarda triajın 20 saniyede tamamlanması gerektiği belirtilirken, diğer kaynaklarda bu süre 2-5 dakika olarak önerilmektedir. Bu süre içinde triaj personelinin hastanın temel hikayesini alması, vital bulgularını kaydetmesi ve acil servis imkanları doğrultusunda hastanın durumunu değerlendirmesi beklenir.
- Çocuk ve Yaşlılar: Çocuklar ve yaşlılar için triaj süreleri genellikle daha uzundur, çünkü bu gruptaki hastalar daha ayrıntılı bir değerlendirme gerektirebilir.
Triajda Hekim Bulunması:
Son yıllarda triajda doktorların bulunması gerektiği yönünde bazı çalışmalar yapılmıştır. Bu çalışmalar, doktorların triajda yer aldığı sistemlerde hastaların acil servisteki kalış sürelerinin kısaldığını, işlemlerinin daha hızlı yapıldığını ve yoğun saatlerde bekleme sürelerinin azaldığını göstermektedir. Ancak, triajda hemşire yerine doktor kullanmanın maliyet etkin olduğu konusunda kesin bir veri bulunmamaktadır. Ayrıca, doktorların triaj yapmak yerine hastalara müdahale etmeye başlamaları gibi bir risk de mevcuttur.
Profesyonel Olmayan Triaj:
Profesyonel olmayan triajda, hastalar ilk olarak hekim veya hemşire olmayan, ancak triaj eğitimi almış kişiler tarafından değerlendirilir. Bu değerlendirme sırasında hekimler tarafından belirlenen kurallar dikkate alınır. Bu süreçte hastalara herhangi bir yönlendirme yapılmaz ve tetkik istenmez; sadece hızlı bir şekilde değerlendirme yapılır ve hastanın daha fazla zarar görmesi engellenmeye çalışılır.
Temel ve İleri Triaj:
Temel ve ileri triaj genellikle hemşireler veya paramedikler tarafından yapılır. Bu tür triajda, hastaya basit müdahaleler yapılabilir ve temel tetkikler istenebilir. Bu aşamada, hastanın kısa bir hikayesi alınır ve vital bulguları değerlendirilir. Duruma göre hasta ya hekime yönlendirilir ya da muayene için bekletilir.
Hekim Triajı:
Hekim triajı, triaj alanında bir hekim tarafından yapılan değerlendirmedir. Bu süreçte hekim, hastanın durumunu değerlendirir ve tedavi planını belirler. Ayrıca bir hemşire genellikle hekime yardımcı olur. Bu sistemde hastalar, hekimin kararına göre ya taburcu edilebilir ya da ileri tedavi için başka bir uzmana yönlendirilebilir. Hekim triajının amacı, hasta yoğunluğunu azaltmak ve hastaları daha hızlı bir şekilde sonuçlandırmaktır. Ancak, yoğun hastalık oranı veya hekim sayısının yetersiz olduğu acil servislerde bu modelin uygulanması zor olabilir.
Çalışmalar ve Sonuçlar:
- Choi ve arkadaşları’nın çalışması: Choi ve ekibi, triajı hekimlerin yapacağı bir model geliştirmiştir. Bu model, insan gücü kaybı yaşamadan acil servis ve triaj alanındaki bekleme sürelerini kısaltmayı başarmıştır.
- Gazi Üniversitesi Çalışması: Gazi Üniversitesi’nde yapılan bir diğer çalışma, triajda kıdemli acil tıp asistanlarının bulunmasının, acil servis bekleme sürelerini kısaltmada etkili olduğunu göstermiştir.
Bu tür çalışmalar, triajın etkinliğini artırmak ve hasta bakım sürecini hızlandırmak adına önemli verilere sahiptir.
Hızlı Triaj (Fast Track)
Hızlı triaj, acil servislerde minör düzeyde şikâyetleri olan hastaların daha hızlı bir şekilde değerlendirilmesini ve tedavi edilmesini amaçlayan bir uygulamadır. Her hasta kendi açısından acil bir durumu olduğu düşüncesiyle acil serviste bir hekim tarafından en kısa sürede değerlendirilmek ister, ancak bu durum bazen hastane içinde yığılmalara yol açabilir.

Fast Track Uygulaması:
Fast track, acil servisin farklı bir alanında, daha az acil müdahale gerektiren hastalara yönelik hizmet verir. Bu hastalar, daha hızlı bir şekilde değerlendirilip, tedavi edilerek acil servisteki yoğunluğu azaltabilirler. Hastanın değerlendirilmesi için bir kriter listesi genellikle hastaneler tarafından belirlenir ve yazılı kurallar genellikle bulunmaz. Bu liste, hastanın şikayetlerinin ciddiyetine ve hekimin tecrübesine göre değişiklik gösterebilir.
Kwa ve Arkadaşları’nın Çalışması:
Avustralya’da yapılan bir çalışmada, fast track uygulamasının acil servislerdeki bekleme sürelerini kısaltmaya yardımcı olduğu gözlemlenmiştir. Çalışma sonucunda, Avustralya Triaj Skalasına göre gruplandırılan hastaların bekleme sürelerinde önemli bir azalma olduğu belirtilmiştir.
Triaj Nerede Yapılmalıdır?
Triaj, hastanın bulunduğu her yerde yapılabilir. Bu, hastaların acil servise gelirken, sırası beklerken veya hastanın hastaneye girdiği anda, hatta koridorda bile yapılabilen bir işlemdir. Triaj, hastanın aciliyetine göre belirlenmeli ve acil durum bulguları tespit edilerek hasta hemen müdahale edilebilecek uygun bir ortamda değerlendirilmelidir.
Hatalı Triaj
Düşük Triaj Kategorisi:
Objektif ve fizyolojik belirteçlere göre hastalar, gereğinden daha düşük bir triaj kategorisinde değerlendirilebilir. Bu durumda, hastanın müdahale edilene kadar daha uzun süre beklemesi gerekebilir, bu da hasta için risk oluşturabilir ve kötü sonuçlara yol açabilir.
Yüksek Triaj Kategorisi:
Ayrıca, bazı hastalar daha yüksek bir triaj kategorisinde değerlendirilebilir. Bu durumda, triaj yapılan hastanın bekleme süresi kısalabilir, ancak bu, diğer hastaların bekleme süresinin uzamasına neden olabilir. Bu da diğer hastalar için risk oluşturabilir ve kötü sonuçlara yol açabilir.
Triajın Yeniden Değerlendirilmesi:
Triaj sonrası, hastalar bekleme odasında tekrar değerlendirilmelidir. Bu değerlendirme süresi geçtiğinde, hastalar tekrar gözden geçirilip, bu işlem kayıt altına alınmalıdır.
Triajda Kullanılan Vital Bulgular
Vital bulgular, hastaların aciliyetini belirlemede önemli bir rol oynamaktadır. Güney Afrika’da kullanılan Cape Triaj Sistemi, dört kategoriye ayrılmıştır ve bu sistemde hayati bulgular kullanılarak hastaların triajı yapılır. Bu sistem, Triaj Erken Uyarı Skoru (Triage Early Warning Score-TEWS) adı verilen bir skorlama sistemi kullanır. Bu sistemde hastalar, renkli triaj alanlarına yerleştirilir: kırmızı, turuncu, sarı, yeşil ve mavi. Yetişkin, çocuk ve infantlar için üç ayrı skorlama sistemi vardır. Bu tür bir skorlama, triajı daha objektif hale getirir ve hastaların durumlarına göre hızlı bir şekilde öncelik verilmesini sağlar.
Triaj Erken Uyarı Skoru (TEWS)
Triaj Erken Uyarı Skoru (TEWS), 12 yaş ve üzeri, 150 cm üzerindeki hastalarda acil servis triajı için kullanılan bir algoritmadır. Bu sistem, hastaların aciliyetini belirlerken kullanılan çeşitli parametreleri içerir. Bu parametreler, hastanın durumu hakkında önemli bilgiler sağlar ve müdahale gereksinimlerini belirlemede yardımcı olur.
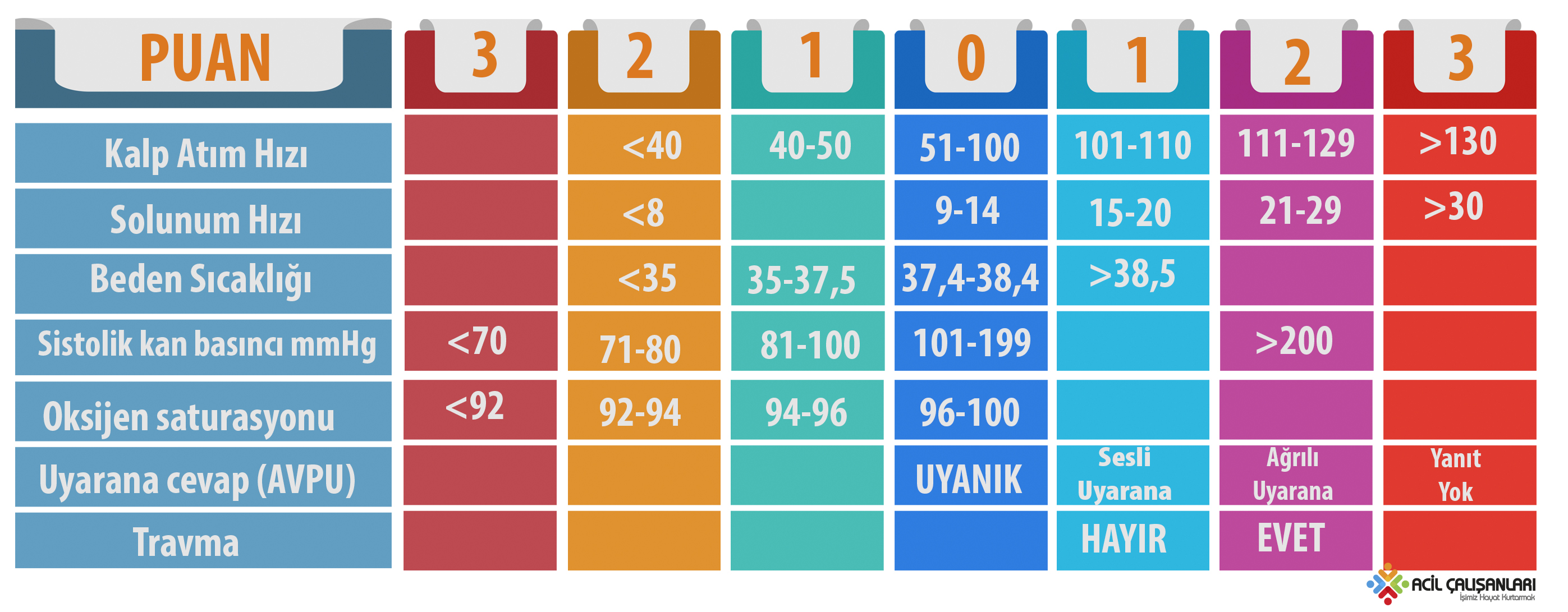
TEWS Parametreleri:
- Solunum Sayısı: Solunum sayısı, hastanın aciliyetini belirlemede önemli bir parametredir. İsveç’te yapılan bir çalışmada, acil servise başvuran cerrahi dışı 11,751 hastada solunum sayısının hastanede kalış sırasındaki mortalite üzerinde anlamlı bir etkisi olduğu gösterilmiştir. Yüksek solunum sayısı, akut durumların habercisi olabilir ve müdahale gereksinimlerini işaret edebilir.
- Kan Oksijen Saturasyonu: Kan oksijen saturasyonu, hastanın oksijen seviyesini belirler. İki çalışma, oksijen saturasyonunun, yaş ve bilinç düzeyinin hastanede kalış sürecinde mortaliteyi değerlendirmede en iyi belirteçler olduğunu ortaya koymuştur. Ayrıca, nabız oksimetresi kullanılarak yapılan değerlendirmelerin, müdahale gereksinimlerini değiştirebileceği saptanmıştır.
- Nabız: Nabız, hastanın dolaşım sisteminin durumu hakkında bilgi verir. İsveç’teki bir çalışmada, cerrahi dışı hastalarda nabız ile hastanede kalış sırasında mortalite arasında anlamlı bir ilişki bulunmuştur. Nabızdaki artış veya düşüş, potansiyel kardiyovasküler sorunların işareti olabilir.
- Kan Basıncı: Kan basıncı yüksekliği ya da düşüklüğü, acil servise başvuru sıklığının yüksek olduğu bir diğer semptomdur. Ancak kan basıncı ile ilgili akut mortalite riskini değerlendiren yeterli veri bulunamamıştır. Yine de, kan basıncı değişiklikleri, acil müdahale gereksinimini belirlemede önemli bir faktör olabilir.
- Vücut Isısı: Vücut ısısı, enfeksiyonlar ve diğer akut durumların belirteci olabilir, ancak akut mortaliteyi değerlendirmede vücut ısısı ile ilgili yeterli veri bulunmamaktadır. Bu parametre, genellikle enfeksiyon ve sepsis gibi durumları değerlendirmek için kullanılır.
- Başvuru Şikayeti: Başvuru şikayeti, hastanın aciliyetinin değerlendirilmesinde önemli bir rol oynar. Örneğin, inme hastalarında bilinç değişikliği, hastanede kalış süresi boyunca mortaliteyi iyi belirleyen bir faktör olmuştur. Bilinç değişikliği, inme ve diğer nörolojik acil durumların belirtisi olabilir.
- Yaş: Yaş, acil servise başvuran hastaların mortalite riskini belirlemede önemli bir faktördür. Çalışmalara göre, yaş arttıkça hastanede kalış süresi içinde mortalite riski her yıl %5 artmaktadır. Yaşlı hastalar, genellikle daha yüksek risk altındadır ve bu nedenle acil servis müdahaleleri daha dikkatli bir şekilde yapılmalıdır.
- Bilinç Durumu: Bilinç durumu, hastanın nörolojik ve genel sağlık durumunu gösteren bir diğer önemli parametredir. Oksijen saturasyonu, yaş ve bilinç düzeyinin hastanede kalış sürecindeki mortaliteyi değerlendirmede önemli rol oynadığı gösterilmiştir. Acil servise başvuran inme hastalarında bilinç değişikliği, mortaliteyi iyi bir şekilde tahmin edebilen bir parametre olmuştur.
Sonuç:
TEWS, hastaların durumunu değerlendirmede çok parametreli bir yaklaşım sunar ve özellikle acil servislere başvuran hastaların aciliyetini hızlı bir şekilde belirlemeye yardımcı olur. Vital bulgular, hastaların durumu hakkında önemli ipuçları sunarak, hangi hastaların daha hızlı müdahale gerektirdiğini ortaya koyar.
Acil Servis Personeli
Acil Servislerde Personel ve Donanım Gereksinimleri
Acil servislerin etkin bir şekilde çalışabilmesi ve her hastayı doğru şekilde değerlendirebilmesi için belirli bir personel yapısı ve donanım gereklidir. Bu gereksinimler, acil tıp hizmetlerinin kalitesini doğrudan etkileyen faktörlerdir.
Acil Tıp Uzmanları:
Acil servislerde insan gücü, hizmetin kalitesinde kritik bir rol oynar. Acil tıp uzmanı, 24 saat boyunca, haftanın her günü mevcut olmalıdır. Uzman kontrolör olarak acil serviste çalışıyorsa, bir uzman, 8 saatte 21-30 hastaya hizmet vermelidir. Gündüzleri, resüsitasyon ve monitörlü gözlemden sorumlu bir uzman ile bakı birimlerinden sorumlu ayrı bir uzman olmak üzere en az iki uzman aktif olarak görev yapmalıdır. Gece nöbetinde ise tüm bakı birimlerinden sorumlu tek bir uzman önerilmektedir.
Acil Tıp Araştırma Görevlisi Hekimler:
Acil servislerde, acil tıp araştırma görevlisi hekimlerin çalışma düzeni, belirli kurallara göre yapılmalıdır. ABD’deki “Emergency Medicine Residency Review Committee” (EMRRC), bu kuralların bazılarını belirlemiştir:
- 12 saatten fazla nöbet tutulmamalıdır.
- İki gece nöbeti arasında en az 12 saat boş zaman olmalıdır.
- Her 7 günde 1 gün tamamıyla boş olmalıdır.
- Haftada 72 saatten fazla nöbet tutulmamalıdır.
Bu kurallara uyulması, hekimlerin verimli bir şekilde çalışmasını ve yorgunluktan kaynaklanacak hata risklerinin azaltılmasını sağlar. Yorgunluk, özellikle 12 saatlik nöbetlerin son saatlerinde artar ve biyolojik ritme bağlı olarak 03:00-06:00 saatleri arasında hatalar meydana gelebilir.
12 Saatlik Nöbetlerin Avantajları:
- Nöbet listesinin daha kolay hazırlanmasını sağlar.
- Bir hafta içinde daha fazla boş gün sağlar.
- Akademik acil servislerde eğitim günlerine katılımı artırır.
12 Saatlik Nöbetlerin Dezavantajları:
- Haftalık 40 saatlik çalışma saati sınırı tam olarak tutturulamaz.
- Çalışanlar için yorucu olabilir.
- Eğitim ve konferans gibi aktiviteler nöbetler arasındaki 12 saatlik boşluğu engelleyebilir.
Acil Servislerde Gerekli Hekim Sayısı:
Hasta yoğunluğuna bağlı olarak acil servisin hekim ihtiyacı değişir. ACEP, 1990 yılında acil servislerin ihtiyacı olan hekim sayıları ve tutulacak nöbetlerin saatleriyle ilgili politika belirlemiştir. Tablo 2.5’te, yıllık hasta sayısına göre acil serviste bulunması gereken hekim sayıları verilmiştir:
Tablo 2.5: Acil servise gelen yıllık hasta sayısına göre bulunması gereken hekim sayıları
| Hasta Sayısı / Yıl | Nöbet Saati | Bir Nöbetteki Hekim Sayısı | Kadroda Bulunması Gereken Minimum Hekim Sayısı |
|---|---|---|---|
| < 8.000 | 24 | 1 | 3 |
| 8.000 – 12.000 | 12 | 1 | 4 |
| 12.000 – 20.000 | 12 | 2 | 4 |
| 20.000 – 30.000 | 8-10 | 2 | 5 |
| > 30.000 | 8-10 | 3 | 6 |
Acil serviste ideal hekim sayısı, 8 saatlik dönemde 10-20 hasta başına bir hekimdir. 45 hasta girişi olan bir acil serviste, en az 2-3 hekim bulunmalıdır.
Acil Servis Hemşireleri:
Acil servislerde hemşirelerin nitelikleri de önemlidir. Hemşirelerin en az bir yıl klinik deneyime sahip olmaları, acil servis çalışma koşullarına uyum sağlamaları ve ileri kardiyak yaşam desteği (ACLS), ileri travma yaşam desteği (ATLS) ve ileri çocuk yaşam desteği (PALS) gibi eğitimleri başarıyla tamamlamış olmaları gerekmektedir.
Tablo 2.6: Bir hastane acil servisi için uygun olabilecek hemşire: yatak sayıları
| Yatak Türü | Hemşire:Yatak Sayısı |
|---|---|
| Monitörlü Yatak | 1:4 |
| Gözlem Ünitesi | 1:8 |
| Monitörsüz Yatak | 1:6 |
| Resüsitasyon Yatak | 2:1 |
Sonuç:
Acil servislerin verimli çalışabilmesi için hemşire, hekim ve diğer sağlık personelinin doğru sayıda ve nitelikte olması önemlidir. Ayrıca, personelin çalışma düzeni ve nöbet saatleri de hasta bakım kalitesini doğrudan etkiler.
- https://www.ncbi.nlm.nih.gov/books/NBK557583/
- https://www.trjemergmed.com/full-text-pdf/292/tur


























Makalelerin kaynakları da paylaşılsa harika olurdu.