Bu İçerik Sadece Aboneler İçindir
Gebe travma hastalarında hem anne hem de fetüs etkilendiğinden dolayı hekimin iki hastayı aynı anda yönetmesi gereken zor bir durum söz konusudur. Bu yüzden gebelerde travma yönetimi multidisipliner yaklaşım gerektirir. Ayrıca radyasyon dozunu, verilecek ilacın teratojenitesi ve Rh immünizasyon gereksinimi gibi gebeliğe özgü durumların iyi bilinmesi önemlidir.
Travma ile acil servise başvuran hastaların %3’ü gebedir. Gebelerin %11’i hamile olduklarını bilmezler, bu yüzden doğurganlık çağında her kadına aksi ispatlanıncaya kadar gebeymiş gibi davranılmalıdır.
Gebelikte travma, ayaktayken basit düşme veya açık çekmeceye karnını çarpma gibi minör sebeplerden motorlu araç kazası, şiddetli penetran ve künt yaralanmalara kadar geniş bir yelpazeye sahiptir. Travma obstetrik dışı anne ölümlerinin bir numaralı (%20) nedenidir. Ayrıca majör travmalı gebelerde %40-50 oranında fetal ölüm riski de vardır. Küçük travmalarda bile, birinci veya ikinci trimesterde meydana gelirse, prematüre veya düşük doğum ağırlıklı çocuk doğumunda artış mevcuttur.
Gebe bir hastada anormal vital bulguları ve yaralanmaları tanıyabilmek için gebelikteki normal anatomik ve fizyolojik değişiklikleri iyi bilmek gerekir. Hamilelik sırasında organ sistemleri değişikliğe uğrar. Bu yüzden gebelik süresince oluşan anatomik ve fizyolojik değişiklikler iyi bilinmelidir.

Gebeliğin anatomik ve fizyolojik etkileri
Gebelikte ortaya çıkan anatomik ve fizyolojik değişikliklerin anlaşılması, travma geçiren gebe hastaya doğru ve etkili yaklaşımın temelini oluşturur. Aynı zamanda anne ile fetüs arasındaki fizyolojik ilişkinin bilinmesi, her iki hastanın yönetiminde kritik öneme sahiptir.
Bu değişiklikler; travma hastasının klinik bulgularını, değerlendirme sürecini ve tedavi yaklaşımını doğrudan etkiler.
Gebelikte görülen başlıca değişiklikler şunlardır:
- Anatomik değişiklikler
- Kan hacmi ve kan kompozisyonunda değişiklikler
- Hemodinamik değişiklikler
- Solunum sistemi değişiklikleri
- Gastrointestinal sistem değişiklikleri
- Üriner sistem değişiklikleri
- Kas-iskelet sistemi değişiklikleri
- Nörolojik sistem değişiklikleri
👉 Acil hekimi için kritik çıkarım:
Gebelikteki bu fizyolojik adaptasyonlar, travma bulgularını maskeleyebilir veya farklı şekilde ortaya çıkmasına neden olabilir. Bu nedenle gebe hastada değerlendirme yapılırken dikkatli olunmalıdır.

Uterin değişiklikler ve travma yönetimine etkisi
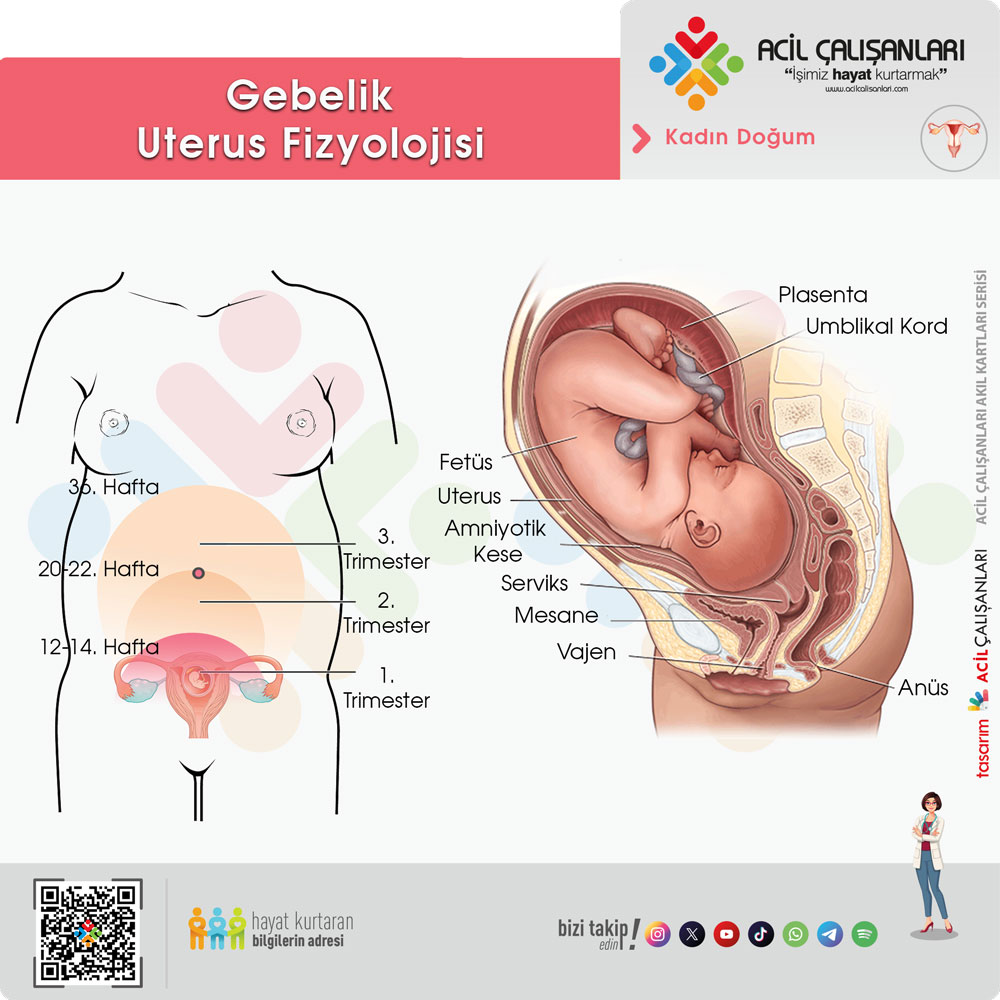
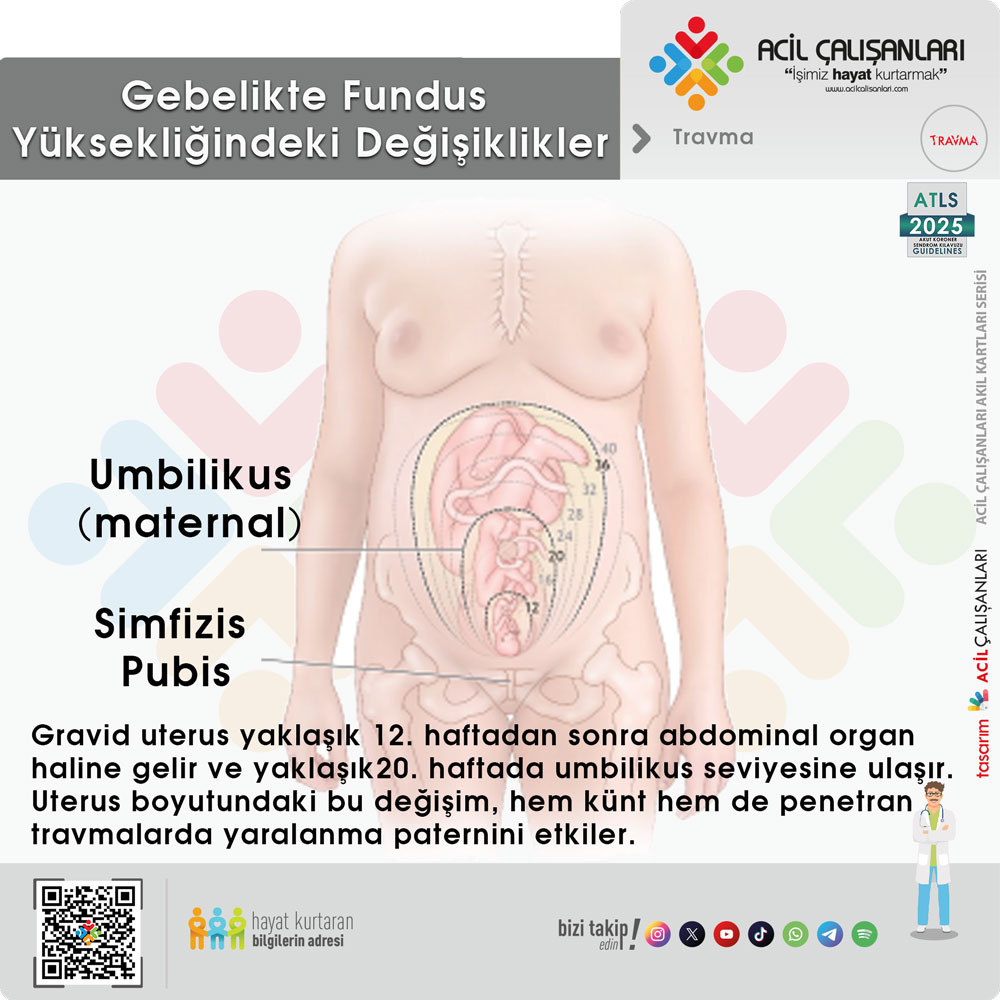
Gebelikte uterusun büyümesi, travma paternini ve klinik değerlendirmeyi en fazla etkileyen anatomik değişikliklerden biridir. Normalde pelvis içinde yer alan uterus, gebeliğin yaklaşık 12. haftasına kadar intrapelvik konumda kalır ve bu dönemde travmaya karşı göreceli olarak korunur. Ancak fetüsün büyümesiyle birlikte uterus sefalad yönde ilerleyerek abdominal organ haline gelir. Yaklaşık 20–22. haftalarda umbilikus seviyesine ulaşır, 34–36. haftalarda ise kostal sınıra kadar yükselir. Gebeliğin son haftalarında fetal başın pelvis içine yerleşmesi ile fundus bir miktar aşağı iner. Bu büyüme süreci boyunca uterus duvarı giderek incelir ve travmaya karşı daha hassas hale gelir.
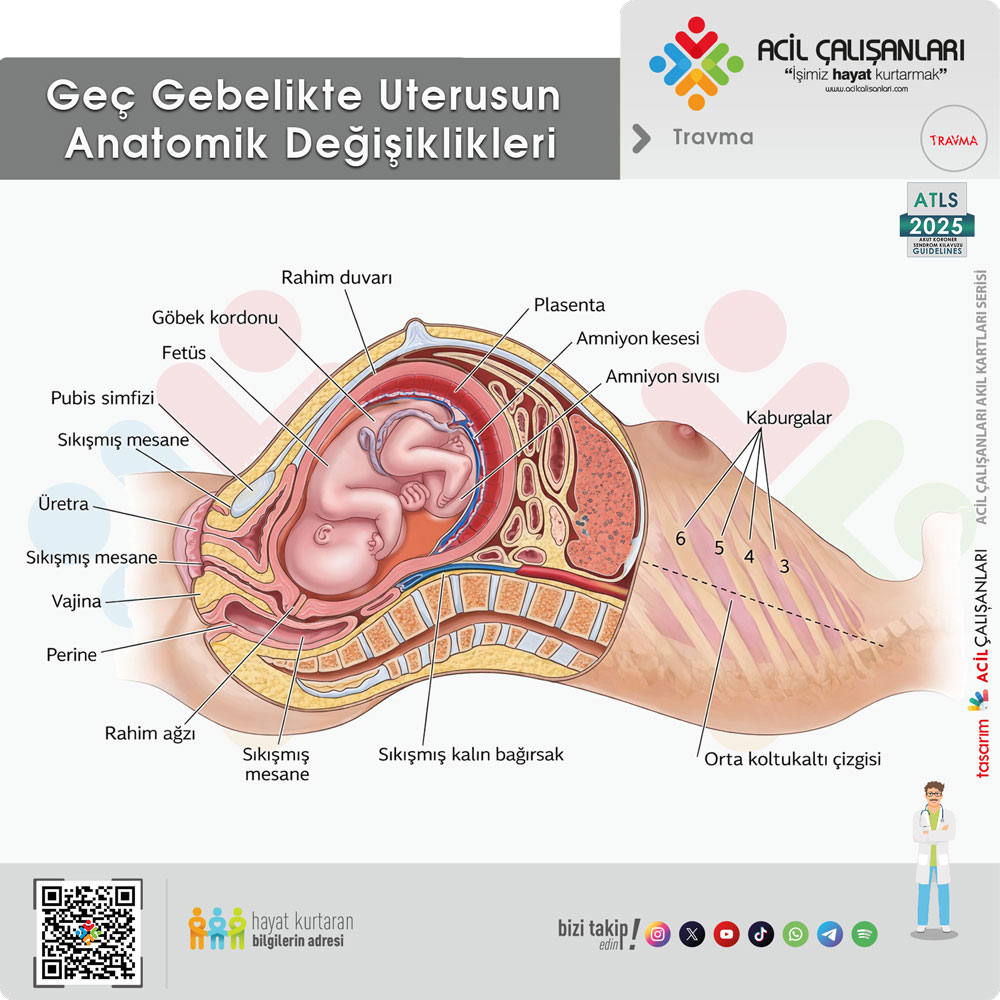
Uterusun büyümesine bağlı olarak intraabdominal organların yerleşimi de değişir. Bağırsaklar yukarı doğru itilerek üst abdomen yerleşimli hale gelir ve bu durum bağırsakları travmaya karşı göreceli olarak korurken, uterus, plasenta ve fetüsü doğrudan travmaya daha açık hale getirir. Özellikle künt travmalarda uterus ve plasenta etkilenirken, penetran travmalarda uterin fundusun üzerindeki yaralanmalar bağırsakların yer değiştirmesi nedeniyle karmaşık intestinal yaralanmalara yol açabilir.
Gebelikte fizyolojik ve anatomik değişiklikler nedeniyle klinik değerlendirme de zorlaşır. Peritoneal irritasyon bulguları silik olabilir ve fizik muayene yanıltıcı sonuçlar verebilir. Bu nedenle batın muayenesi normal olan bir gebe hastada bile intraabdominal yaralanma olasılığı dışlanmamalı, yüksek klinik şüphe korunmalıdır.
Trimesterlere göre uterusun travmaya duyarlılığı değişir. Birinci trimesterde uterus küçük, kalın duvarlı ve pelvis içinde olduğu için daha korunaklıdır. İkinci trimesterde pelvis dışına çıkar ve travmaya duyarlılık artar. Üçüncü trimesterde ise uterus büyük, ince duvarlı bir abdominal organ haline gelir ve travmaya en açık dönem bu evredir. Geç üçüncü trimesterde fetüs genellikle baş geliş pozisyonundadır; fetal baş pelvis içinde yer alırken gövde yukarıda bulunur. Bu nedenle özellikle pelvik travmalar, fetal kafatası kırıkları ve intrakraniyal yaralanmalar gibi ciddi komplikasyonlara yol açabilir.
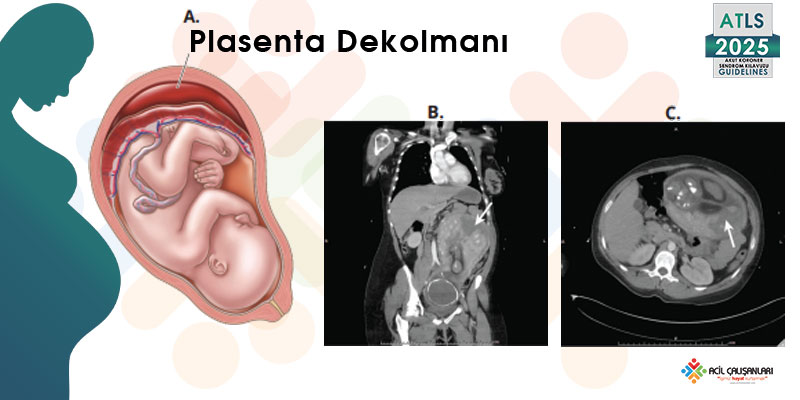
Plasenta, miyometriuma göre çok daha düşük elastisiteye sahip bir yapıdır. Bu nedenle travma sırasında oluşan kesme (shear) kuvvetlerine karşı duyarlıdır. Özellikle akselerasyon-deselerasyon mekanizmalarında, uterusun esnek yapısı ile plasentanın daha rijit yapısı arasındaki fark, uteroplasental ayrılmaya yol açabilir ve bu durum plasenta dekolmanı ile sonuçlanır. Gebelik boyunca uteroplasental dolaşım belirgin şekilde artmıştır ve uterin kan akımı yaklaşık 500 mL/dk seviyesine ulaşır. Ancak bu dolaşım katekolaminlere oldukça duyarlıdır; stres ve şok durumlarında vazokonstriksiyon gelişerek plasental kan akımı azalır ve fetüste hipoksi ortaya çıkabilir.
Plasenta dekolmanı, gebede travma sonrası en kritik komplikasyonlardan biridir. Klinik olarak vajinal kanama ile ortaya çıkabileceği gibi, kanama uteroplasental alanda sınırlı kalabilir ve dışarıdan fark edilmeyebilir (gizli kanama). Bu durum tanıyı zorlaştırır ve ciddi kan kaybına yol açabilir. Anne vital bulguları başlangıçta normal görünse bile fetüste ciddi hipoksi gelişebilir. Bu nedenle açıklanamayan hipotansiyon veya şok bulguları olan gebelerde plasenta dekolmanı mutlaka akılda tutulmalıdır.
Sonuç olarak, gebelikte uterusun büyümesi ve plasental yapının özellikleri, travma sonrası yaralanma paternini, klinik bulguları ve hasta yönetimini önemli ölçüde değiştirir. Uterus büyüdükçe travmaya duyarlılık artar, bağırsaklar göreceli olarak korunurken uterus ve fetüs risk altına girer. Fizik muayene her zaman güvenilir değildir ve maternal stabilite fetal iyilik halini garanti etmez. Bu nedenle gebe travma hastasında dikkatli, şüpheci ve multidisipliner bir yaklaşım esastır.
Dolaşım
Gebe travma hastasında dolaşımın değerlendirilmesi, gebeliğe bağlı fizyolojik değişiklikler nedeniyle klasik travma hastalarından farklı yorumlanmalıdır. Kan hacmi, kardiyak output, kalp hızı, kan basıncı ve laboratuvar parametreleri gebelikte belirgin şekilde değişir ve bu durum travma yönetiminde yanıltıcı olabilir.
Gebelikte plazma hacmi progresif olarak artar ve yaklaşık 34. haftada plato yapar. Eritrosit kütlesi de artmakla birlikte bu artış plazma artışına göre daha sınırlıdır. Bu nedenle gebelikte hemodilüsyon gelişir ve hematokrit düşer. Geç gebelikte %31–35 hematokrit değeri normal kabul edilebilir. Bu nedenle düşük hematokrit her zaman patolojik anemi anlamına gelmez, fizyolojik olabilir.
Artmış intravasküler hacim ve genç yaşın etkisiyle gebe hastalar ciddi miktarda kan kaybını uzun süre kompanse edebilir. Yaklaşık 1200–1500 mL kan kaybı, belirgin taşikardi veya hipotansiyon gelişmeden tolere edilebilir. Ancak bu durum klinisyeni yanıltmamalıdır. Çünkü maternal vital bulgular normal görünse bile uteroplasental kan akımı azalabilir ve fetüste hipoksi ile sonuçlanan fetal distres gelişebilir. Bu nedenle “stabil görünen” gebe hastada bile gizli hipovolemi olabileceği akılda tutulmalıdır.
Gebelikte kardiyovasküler sistemde belirgin adaptasyonlar vardır. Kalp hızı artar, atım hacmi artar ve buna bağlı olarak kardiyak output yaklaşık %40–50 oranında yükselir. Bu artmış dolaşımın yaklaşık %20’si uteroplasental dolaşıma yönlendirilir. Ancak büyüyen uterus özellikle ikinci yarıdan itibaren vena cava inferior üzerine bası yaparak venöz dönüşü azaltabilir. Supin pozisyonda kardiyak output %30’a kadar düşebilir. Bu nedenle gebe travma hastasında mutlaka sol uterin deplasman veya lateral tilt uygulanmalıdır.
Gebelikte kan basıncı progesteron etkisiyle azalan sistemik vasküler direnç nedeniyle özellikle ikinci trimesterde 5–15 mmHg kadar düşebilir. Bu durum da hipotansiyon değerlendirmesini zorlaştırır. Normal kabul edilen değerler gebe olmayan bireylerden daha düşük olabilir.
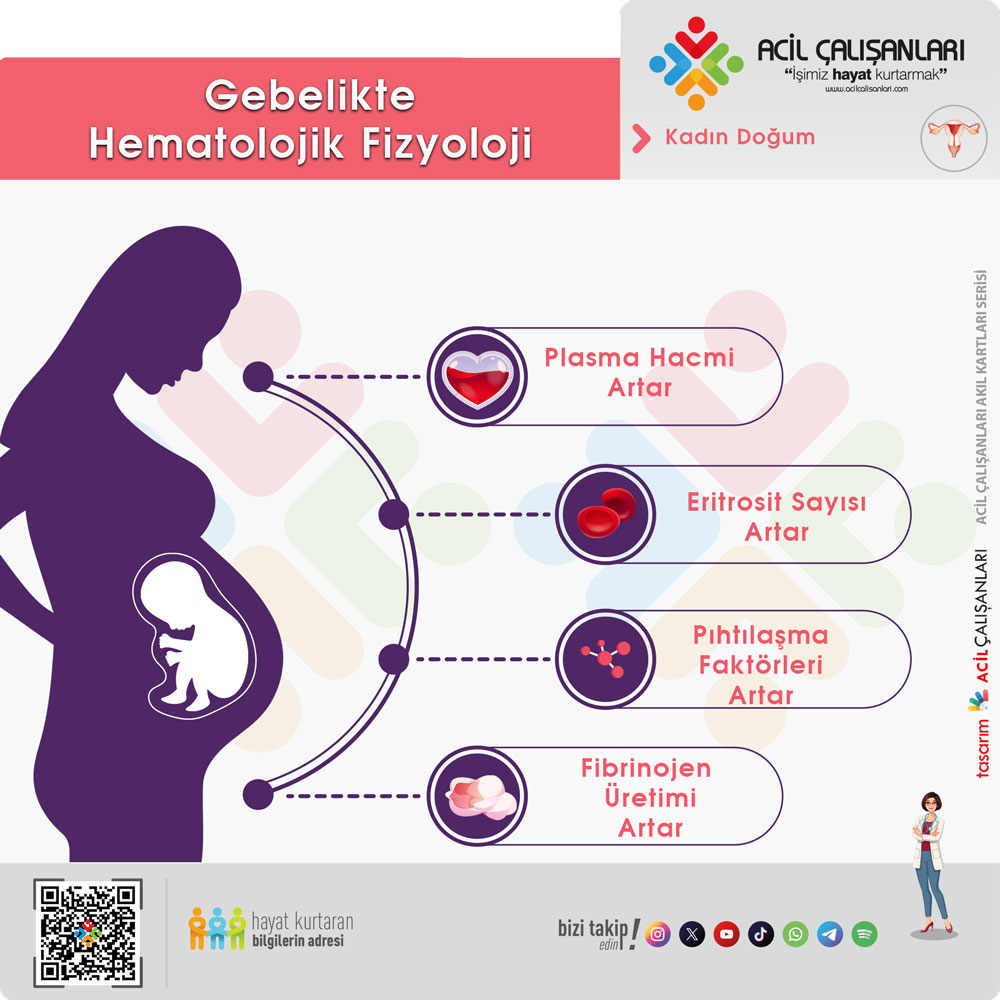
Hematolojik açıdan gebelik hiperkoagülabilite durumu ile karakterizedir. Fibrinojen ve diğer pıhtılaşma faktörleri artar. Bu nedenle gebede fibrinojen düzeyinin yüksek olması beklenir. Fibrinojen <200 mg/dL olması, özellikle travma sonrası DIC gelişiminin erken göstergesi olabilir ve sıklıkla plasenta dekolmanı ile ilişkilidir. Lökosit sayısı fizyolojik olarak artmıştır ve 12.000–18.000/mm³ aralığı normal kabul edilebilir. Trombosit sayısı değişken olmakla birlikte genellikle korunur veya hafif artabilir.
Gebelikte laboratuvar değerlerinin yorumlanması özel dikkat gerektirir. Örneğin gebede normal kabul edilen arteriyel kan gazı değerleri, gebe olmayan hastadan farklıdır ve bu durum asit-baz değerlendirmesini etkiler. Aynı şekilde fibrinojenin “normal” seviyelerde olması aslında patolojik olabilir. Bu nedenle tüm laboratuvar verileri gebeliğe özgü referans aralıkları ile değerlendirilmelidir.
Koagülasyonun dinamik değerlendirilmesinde, mevcutsa viskoelastik testler (TEG/ROTEM) oldukça faydalıdır ve özellikle masif kanama yönetiminde yönlendirici olabilir.
Sonuç olarak gebede dolaşım sistemi değerlendirmesi yalnızca vital bulgulara dayanarak yapılamaz. Artmış kan hacmi ve fizyolojik adaptasyonlar nedeniyle ciddi kan kaybı gizlenebilir. Maternal stabilite her zaman fetal stabilite anlamına gelmez. Bu nedenle klinik değerlendirme; vital bulgular, laboratuvar sonuçları ve fetal durum birlikte ele alınarak yapılmalıdır.
👉 Klinik olarak en kritik mesaj:
Gebe travma hastasında normal görünen vital bulgular sizi yanıltmasın; gizli şok ve fetal hipoksi her zaman akılda tutulmalıdır.
Kardiyovasküler sistem değişiklikleri
Gebelikte kardiyovasküler sistemde meydana gelen fizyolojik değişiklikler, travma hastasında hemodinamik değerlendirmeyi belirgin şekilde etkiler ve yanlış yorumlara yol açabilir. Bu nedenle gebe travma hastasında dolaşım değerlendirmesi, gebeliğe özgü adaptasyonlar bilinmeden yapılamaz.
Gebelik süresince kalp hızı dinlenim halinde yaklaşık 10–15 atım/dk artar ve üçüncü trimesterde bu artış bazal değerin yaklaşık %20’sine ulaşır. Aynı zamanda atım hacmi (stroke volume) artar. Bu iki değişikliğin birleşimi ile kardiyak output yaklaşık %40–50 oranında artar. Artan bu kardiyak outputun yaklaşık %20’si uteroplasental dolaşıma yönlendirilir ve fetüsün oksijenlenmesi için kritik öneme sahiptir.
Gebelikte vasküler sistemde progesteron etkisiyle sistemik vasküler direnç azalır. Bu nedenle özellikle ilk iki trimesterde sistolik kan basıncı yaklaşık 10–15 mmHg, diyastolik kan basıncı ise 10–20 mmHg kadar düşebilir. Bu durum gebelerde “normal” kan basıncı değerlerinin daha düşük olmasına yol açar ve hipotansiyon değerlendirmesinde dikkatli olunmasını gerektirir.
Gebelikte kan hacmi belirgin şekilde artar. Maternal kan volümü yaklaşık %50 oranında artar ve bu artışın büyük kısmını plazma volümündeki artış oluşturur. Eritrosit kütlesi de artar ancak bu artış plazma artışına göre daha sınırlıdır ve sonuçta dilüsyonel anemi ortaya çıkar. Gebelikte normal hemoglobin genellikle 10–14 g/dL aralığındadır.
Bu artmış intravasküler hacim, travma hastasında önemli bir klinik tuzak oluşturur. Gebe hastalar yaklaşık 1200–1500 mL (%30 kan volümü) kaybını belirgin hipotansiyon veya taşikardi olmadan tolere edebilir. Ancak bu durum uteroplasental perfüzyonun bozulmasını engellemez. Maternal vital bulgular normal görünse bile fetüste hipoksi gelişebilir ve fetal distres (anormal fetal kalp hızı) maternal kanamanın ilk bulgusu olabilir. Bu nedenle gebe travma hastasında erken ve agresif volüm replasmanı sadece anne için değil, fetüs için de hayati önem taşır.
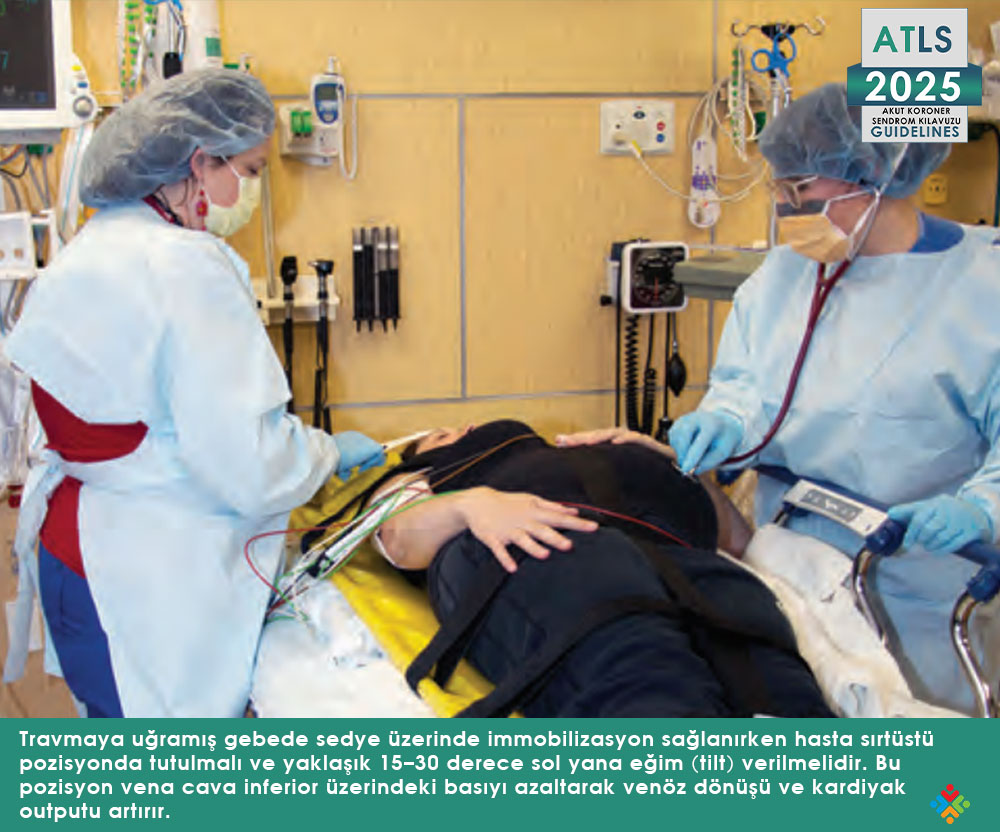
Gebeliğin ikinci yarısından itibaren büyüyen uterus, özellikle supin pozisyonda vena cava inferior ve aorta üzerine bası yapar (aortokaval kompresyon). Bu durum 18. haftadan itibaren başlayabilir ve venöz dönüşü azaltarak kardiyak outputu düşürür. Supin pozisyonda kardiyak output %30’a kadar azalabilir ve buna bağlı olarak supin hipotansiyon sendromu gelişebilir. Bu nedenle travma hastasında immobilizasyon sağlanırken hasta sırtüstü tutulsa bile mutlaka 15–30 derece sol lateral tilt verilmelidir. Alternatif olarak manuel sol uterin deplasman uygulanabilir. Bu manevra venöz dönüşü artırarak hemodinamik durumu düzeltir.
Gebelikte hematolojik sistem de hiperkoagülabiliteye kayar. Fibrinojen ve diğer pıhtılaşma faktörleri artar. Uterin arterler katekolaminlere daha duyarlı hale gelir; bu durum maternal kan kaybında vazokonstriksiyon ile anneyi korumaya yardımcı olurken, uteroplasental perfüzyonu azaltarak fetüste hipoksiye yol açabilir. Bu nedenle travma sonrası maternal şok durumunda fetal etkiler çok daha erken ortaya çıkabilir.
Elektrokardiyografik olarak gebelikte kalbin pozisyonu değişir; büyüyen uterus kalbi yukarı ve sola iter. Bu durum EKG’de sol aks deviasyonu, inferior derivasyonlarda T dalga değişiklikleri ve artmış ektopik atımlar gibi fizyolojik bulgulara yol açabilir. Bu değişiklikler patoloji ile karıştırılmamalıdır. Ayrıca kalbin yer değiştirmesi akciğer grafisi görünümünü de etkileyebilir.
Sonuç olarak gebede kardiyovasküler sistem, artmış hacim ve azalmış vasküler direnç ile dengelenmiş özel bir fizyolojik durumdadır. Ancak bu denge travma ile kolayca bozulabilir ve klinik bulgular yanıltıcı olabilir. Maternal stabilite her zaman fetal stabilite anlamına gelmez ve özellikle gizli kan kaybı gözden kaçabilir.
👉 Klinik olarak en kritik mesaj:
Gebe travma hastasında hipotansiyon gelişmeden önce ciddi dolaşım bozulabilir; doğru pozisyon, erken sıvı replasmanı ve dikkatli değerlendirme hayat kurtarıcıdır.
Hava yolu ve solunum sistemi
Gebelikte hava yolu ve solunum sisteminde meydana gelen anatomik ve fizyolojik değişiklikler, travma hastasının değerlendirilmesi ve yönetimini doğrudan etkiler. Bu değişiklikler özellikle hava yolu yönetimi, oksijenizasyon ve ventilasyon stratejileri açısından kritik öneme sahiptir.
Gebelerde üst hava yolu mukozasında belirgin hiperemi ve ödem gelişir. Ayrıca hormonlara bağlı olarak yumuşak damak ve orofarenks yapılarında büyüme olur, bu da Mallampati skorunun artmasına ve hava yolu açıklığının daralmasına yol açar. Bu nedenle gebe travma hastası potansiyel zor hava yolu olarak kabul edilmelidir. Entübasyon sırasında travmaya yatkın, kanamaya meyilli bir mukozayla karşılaşılabilir ve entübasyon başarısızlığı riski artar. Bu nedenle endikasyon varsa hava yolu erken dönemde ve en deneyimli kişi tarafından güvence altına alınmalıdır.
Gebelikte solunum sistemi önemli fizyolojik adaptasyonlar gösterir. Progesteronun solunum merkezi üzerindeki etkisiyle tidal volüm %30–40 oranında artar, buna bağlı olarak dakika ventilasyonu artar. Buna karşın solunum sayısı genellikle değişmez. Artan ventilasyon, gebelikte artmış metabolik ihtiyaçları karşılamaya yöneliktir ve yaklaşık %20 artan oksijen tüketimini kompanse eder. Ancak bu süreç sonucunda gebelerde fizyolojik hipokapni gelişir ve bu durum kompanse respiratuvar alkaloz ile karakterizedir.
Gebelerde normal arteriyel kan gazı değerleri gebe olmayanlardan farklıdır. PaCO₂ genellikle 27–32 mmHg, pH ise 7.40–7.45 civarındadır. Bu nedenle gebe olmayan bir bireyde normal kabul edilen PaCO₂ = 40 mmHg, gebede göreceli hipoventilasyon ve yaklaşan solunum yetmezliği göstergesi olabilir. Bu kritik farkın bilinmemesi ciddi klinik hatalara yol açabilir.
Gebelikte meydana gelen anatomik ve hormonal değişiklikler, arteriyel kan gazı değerlerinde belirgin farklılıklara yol açar. Progesteron artışı, respiratuvar alkaloza neden olur ve istirahat PaCO₂ düzeyinde düşüş ile sonuçlanır.
Ayrıca uterusun büyümesine bağlı olarak:
- Fonksiyonel rezidüel kapasite (FRC) azalır
- Ekspiratuvar rezerv volüm (ERV) azalır
👉 Klinik olarak önemli nokta:
Geç gebelikte, gebe olmayan bir hastada normal kabul edilen bir PaCO₂ değeri (örneğin 40 mmHg), gebede yaklaşan solunum yetmezliğinin erken bulgusu olabilir.
Gebelikte uterusun büyümesine bağlı olarak diyafram yaklaşık 4–5 cm yukarı doğru yer değiştirir. Toraks bu durumu kompanse etmek için anteroposterior ve transvers çapını artırır, subkostal açı genişler ve göğüs kafesi ekspansiyonu artar. Buna rağmen fonksiyonel rezidüel kapasite (FRC) %10–25 oranında azalır. Ayrıca ekspiratuvar rezerv volüm ve rezidüel volümde de azalma görülür. Bu değişikliklerin sonucu olarak gebelerde oksijen rezervi azalır.
Bu durumun klinik sonucu oldukça önemlidir:
Gebelerde hipoksi geliştiğinde, çok daha hızlı desatürasyon meydana gelir. Ayrıca düşük pulmoner rezerv nedeniyle asit-baz dengesizliklerini tolere etme kapasitesi azalır. Bu nedenle kısa süreli apne bile ciddi hipoksemiye yol açabilir.
Gebelikte akciğer grafilerinde de bazı fizyolojik değişiklikler görülebilir. Diyaframın yükselmesine bağlı olarak akciğer hacmi daha kısa görünür, kardiyak apeks yukarı ve sola doğru yer değiştirir, pulmoner vasküler belirginlik artabilir. Bu bulgular patoloji ile karıştırılmamalıdır.
Travma yönetimi açısından bu değişikliklerin önemli klinik sonuçları vardır. Gebe travma hastasında oksijenizasyon mutlaka agresif şekilde sağlanmalı, SpO₂ yüksek tutulmalı ve hipoksiye asla tolerans gösterilmemelidir. Ayrıca tüp torakostomi planlanırken diyaframın yükselmiş olduğu unutulmamalı ve göğüs tüpü klasik yerinden daha üst seviyeden yerleştirilmelidir; aksi halde intraabdominal organ yaralanması riski artar.
Sonuç olarak gebede solunum sistemi, artmış oksijen ihtiyacı ve azalmış rezerv nedeniyle oldukça kırılgan bir dengededir. Bu nedenle travma hastasında hava yolu ve solunum yönetimi erken, dikkatli ve agresif şekilde yapılmalıdır.
👉 Klinik olarak en kritik mesaj:
Gebe travma hastasında hipoksiye tolerans düşüktür; bu nedenle erken hava yolu kontrolü ve etkin oksijenizasyon hayat kurtarıcıdır.
Gastrointestinal sistem değişiklikleri
Gebelikte gastrointestinal sistemde meydana gelen hormonal ve anatomik değişiklikler, travma hastasında değerlendirme ve yönetimi doğrudan etkiler. Bu değişiklikler özellikle aspirasyon riski, hava yolu yönetimi ve batın muayenesinin güvenilirliği açısından önemlidir.
Progesteronun etkisi ile gebelikte alt özofagus sfinkter (LES) tonusu azalır. Buna ek olarak gastrik motilite ve sekresyonlarda değişiklikler meydana gelir ve gastrik boşalma gecikir. Gastroözofageal bileşkenin yukarı yer değiştirmesi ile birlikte bu durum reflü ve aspirasyon riskini belirgin şekilde artırır. Bu nedenle gebe travma hastası, klinik olarak her zaman “full stomach” kabul edilmelidir. Özellikle entübasyon sırasında aspirasyon riski yüksek olduğundan, hızlı ve dikkatli bir hava yolu yönetimi gereklidir ve mümkünse hızlı ardışık entübasyon (RSI) prensipleri uygulanmalıdır.

Aspirasyon riskini azaltmak amacıyla, endikasyon varsa erken dönemde nazogastrik veya orogastrik sonda ile mide dekompresyonu düşünülmelidir. Bu girişim özellikle gastrik distansiyon gelişmiş hastalarda faydalıdır.
Gebeliğin ilerlemesiyle birlikte uterus batın içinde en büyük organ haline gelir ve intraabdominal organların yerleşimini değiştirir. Bağırsaklar yukarı doğru itilerek üst abdomen yerleşimli hale gelir ve bu durum bağırsakları travmaya karşı kısmen korur. Buna karşılık uterus, plasenta ve fetüs travmaya daha açık hale gelir. Solid organlar (özellikle karaciğer ve dalak) ise büyük ölçüde anatomik yerlerinde kalır. Bu nedenle gebelerde künt abdominal travmalarda dalak en sık yaralanan organ olmaya devam eder ve bazı çalışmalarda hepatik ve splenik yaralanma riskinin yaklaşık %25 arttığı bildirilmiştir.
Gebelikte periton, uterusun büyümesine bağlı olarak gerilir ve özellikle üçüncü trimesterde peritoneal irritasyona duyarlılığı azalır. Bu durum klinik açıdan önemli bir tuzaktır. Travmatik hemoperiton varlığında bile hastada belirgin karın hassasiyeti olmayabilir. Dolayısıyla fizik muayene bulguları yanıltıcı olabilir ve ciddi intraabdominal yaralanmalar gözden kaçabilir.
Sonuç olarak gebede gastrointestinal sistem değişiklikleri, hem aspirasyon riskini artıran hem de batın muayenesinin güvenilirliğini azaltan önemli faktörlerdir. Bu nedenle gebe travma hastasında hem hava yolu yönetimi hem de abdominal değerlendirme daha dikkatli ve şüpheci bir yaklaşım gerektirir.
👉 Klinik olarak en kritik mesaj:
Gebe travma hastası her zaman “aspirasyon riski yüksek hasta” olarak değerlendirilmelidir ve batın muayenesi normal olsa bile ciddi intraabdominal yaralanma dışlanmamalıdır.
Üriner sistem değişiklikleri
Gebelikte üriner sistemde meydana gelen fizyolojik değişiklikler, laboratuvar değerlendirmesi ve klinik yorumlamayı doğrudan etkiler. Gebelik süresince glomerüler filtrasyon hızı (GFR) ve renal kan akımı yaklaşık %50 oranında artar. Bu artışın sonucunda serum kreatinin ve üre (BUN) düzeyleri gebelik öncesine göre yaklaşık yarı yarıya azalır. Bu nedenle gebede normal kabul edilen kreatinin değerleri, gebe olmayan bireylere göre daha düşüktür. Klinik açıdan önemli olan nokta, normal sınırlar içinde görülen bir kreatinin değerinin gebede aslında relatif yüksek olabileceği ve erken renal fonksiyon bozukluğunu gizleyebileceğidir.
Gebelikte ayrıca böbrek pelvisi ve kalikslerinde dilatasyon gelişebilir ve bu durum fizyolojik kabul edilir. Bunun yanında glikozüri, artmış filtrasyon ve tübüler geri emilim kapasitesinin relatif yetersizliği nedeniyle gebelikte sık görülen bir bulgudur. Bu değişiklikler, travma hastasında idrar ve biyokimya değerlendirmesi yapılırken mutlaka göz önünde bulundurulmalıdır.
Kas-iskelet sistemi
Gebelikte kas-iskelet sisteminde meydana gelen değişiklikler, özellikle travma hastasında görüntüleme yorumlama ve kanama riski açısından önemli klinik sonuçlar doğurur.
Gebelik süresince hormonal etkiler (özellikle relaksin ve progesteron) ile birlikte pelvik ligamentlerde gevşeme gelişir. Bunun sonucunda pubik simfizis yaklaşık 4–8 mm genişler ve sakroiliak eklem aralıkları artar, bu değişiklikler özellikle gebeliğin ikinci yarısından sonra daha belirgin hale gelir. Bu genişlemeler fizyolojik olup, travma sonrası çekilen pelvis grafilerinde patolojik ayrışmalar ile karıştırılabilir. Bu nedenle görüntüleme değerlendirilirken gebeliğe özgü bu değişiklikler mutlaka göz önünde bulundurulmalıdır.
Gebeliğin ilerlemesiyle birlikte yalnızca kemik ve ligament yapılar değil, aynı zamanda pelvik vasküler yapı da değişir. Pelvik damarlar belirgin şekilde genişler ve konjesyon gelişir. Bu durum travma açısından kritik bir risk oluşturur. Çünkü pelvik damarların dolgun ve geniş olması, olası bir damar yaralanması durumunda kanamanın daha hızlı ve fazla olmasına neden olur.
Ayrıca pelvik ligamentlerin gevşemesi ve eklem stabilitesinin azalması, travma sonrası pelvik yaralanmaların daha ciddi seyretmesine katkıda bulunur. Normalde pelvis kemik yapısı ve çevre dokular kanamayı bir miktar tamponlayabilirken, gebelikte bu tamponlama kapasitesi azalır. Bu nedenle özellikle pelvik kırıklarla ilişkili künt travmalarda masif retroperitoneal kanama riski belirgin şekilde artar.
Sonuç olarak gebede kas-iskelet sistemi değişiklikleri hem tanısal hem de klinik açıdan dikkat gerektirir. Görüntüleme bulguları fizyolojik değişiklikler nedeniyle yanlış yorumlanabilir ve pelvik travmalar beklenenden daha ciddi kanamalarla seyredebilir. Bu nedenle gebe travma hastasında pelvik değerlendirme her zaman dikkatli ve şüpheci bir yaklaşımla yapılmalıdır.
👉 Klinik olarak en kritik mesaj:
Gebe travma hastasında pelvik kırıklar, fizyolojik değişiklikler nedeniyle hem yanlış yorumlanabilir hem de beklenenden daha ciddi ve hızlı gelişen kanamalara yol açabilir.
Yaralanma mekanizmaları
Gebelerde travma yönetimi, aynı anda iki hastanın (anne ve fetüs) değerlendirilmesini gerektiren özel bir klinik durumdur. Ancak yaklaşımın temel prensibi değişmez: öncelik her zaman annedir. Travma sonrası fetal mortalitenin en önemli belirleyicisi maternal durum olduğundan, hızlı ve etkili maternal resüsitasyon fetüs için en iyi tedavidir.
Gebelikte uterusun büyümesiyle birlikte abdominal organ haline gelmesi, travma paternini belirgin şekilde değiştirir. Bağırsaklar yukarı itilerek göreceli olarak korunurken, uterus, plasenta ve fetüs travmaya daha açık hale gelir. Özellikle akselerasyon–deselerasyon mekanizmalarında plasentanın rijit yapısı nedeniyle plasenta dekolmanı riski artar ve bu durum minör travmalarda bile gelişebilir.
Gebelikte travmanın etiyolojisi multifaktöriyel olup; büyüyen karın, ağırlık merkezinin değişmesi ve postüral instabilite nedeniyle düşme riski artar. Ayrıca gebeliğe bağlı fizyolojik değişiklikler travmanın değerlendirilmesini zorlaştırır.

En sık travma nedenleri
Gebelikte en sık travma nedeni motorlu araç kazalarıdır ve tüm travmaların yaklaşık %50’sinden sorumludur. Travmaya bağlı fetal ölümlerin %80’den fazlası bu mekanizma ile ilişkilidir.
Emniyet kemerinin yanlış kullanımı önemli bir risk faktörüdür. Doğru kullanımda:
- Alt kemer pelvis üzerine ve uterusun altına yerleştirilmelidir
- Omuz kemeri klavikula üzerinden geçmelidir
Bu kullanım uterusa gelen direkt basıyı azaltır.

Fetal ve maternal yaralanma mekanizmaları
Gebe travma hastalarında mortalite en sık kafa travması ve hemorajik şok ile ilişkilidir. Minör travmalar maternal kayba yol açmasa bile fetal kayıplar açısından önemlidir.
Gebelik haftasına göre yaralanma mekanizmaları değişir:
- 1. trimester:
Fetal kayıplar genellikle indirekt mekanizmalarla (uteroplasental akımın bozulması) gelişir - 2. ve 3. trimester:
Direkt fetal yaralanma ve plasenta dekolmanı ön plandadır
→ fetal mortalite %70’e kadar çıkabilir
Künt abdominal travmalar
Gebelerde en sık görülen travma tipidir.
Başlıca nedenler:
- Motorlu araç kazaları
- Düşmeler
- Darp
Klinik bulgular:
- Vajinal kanama
- Karın ve sırt ağrısı
- Uterin hassasiyet
- Kontraksiyonlar
- Fetal distres / bradikardi
İlk trimesterde fetal kayıplar genellikle uterin hipoperfüzyona bağlıdır ve nadirdir (<%1).
İkinci ve üçüncü trimesterde ise fetal kayıplar daha çok:
- Plasenta dekolmanı
- Direkt fetal yaralanma
ile ilişkilidir.
Penetran travmalar
Özellikle ikinci ve üçüncü trimesterde büyüyen uterus, bağırsak ve diğer organları yukarı iterek anne için koruyucu bir tampon etkisi oluşturur. Bu nedenle maternal visseral yaralanmalar daha az görülür.
Ancak:
- Fetal ölüm oranı %60’a kadar çıkabilir
Maternal stabilite sağlanabiliyorsa:
- Sezaryen rutin olarak gerekli değildir
Ancak:
- Uteroplasental dolaşım bozulmuşsa
→ obstetrik endikasyonla doğum planlanmalıdır.
Klinik yaklaşım ve temel prensipler
- Gebe travma hastası iki hastayı içerir
- Ancak yönetim anne merkezlidir
- Maternal stabilite fetal prognozu belirler
- Plasenta dekolmanı her zaman akılda tutulmalıdır
- Multidisipliner yaklaşım (travma + obstetri) şarttır
Klinik özet
- En sık neden: motorlu araç kazaları
- Minör travma bile fetal kayba yol açabilir
- Trimester ilerledikçe direkt fetal yaralanma artar
- Künt travma → plasenta dekolmanı
- Penetran travma → fetal risk yüksek
👉 Altın kural:
Fetüsü kurtarmanın yolu, önce anneyi stabilize etmektir.
İlk değerlendirme
Gebe travma hastasında yaklaşımın temel prensibi nettir: önce anne, sonra fetüs. Maternal resüsitasyonun etkin ve hızlı yapılması, fetal sağkalımın en önemli belirleyicisidir. Maternal şok ve ölüm, fetal mortalitenin en sık nedenidir.
Bu nedenle primer değerlendirmede temel amaçlar:
- Anneyi stabilize etmek
- Fetüsü korumak
👉 Altın kural:
Fetüsü tedavi etmenin en iyi yolu, anneyi doğru tedavi etmektir.
Travma algoritmasına erken dönemde obstetrik yaklaşım entegre edilmelidir:
- ≥20 hafta gebelikte → obstetri ekibi eş zamanlı bilgilendirilmelidir
- ≥22 hafta (viabilite) → pediatri / yenidoğan yoğun bakım değerlendirmesi düşünülmelidir
Primer survey yaklaşımı (xABCDE)
İlk değerlendirme, klasik travma yaklaşımına uygun şekilde xABCDE prensibi ile yapılır.
x – Masif dış kanama (exsanguinating hemorrhage)

Gebe hastada yaklaşım, gebe olmayan hastalarla aynıdır:
- Direkt bası
- Yara paketleme
- Turnike uygulanması
Hayatı tehdit eden kanamalar öncelikle kontrol altına alınmalıdır.
A – Hava yolu (airway)

Gebe travma hastasında hava yolu yönetimi, gebeliğe bağlı anatomik ve fizyolojik değişiklikler nedeniyle özel dikkat gerektirir. Gebelerde hipoksiye tolerans düşüktür ve azalmış pulmoner rezerv nedeniyle çok hızlı desatürasyon gelişebilir. Bu nedenle hava yolu yönetiminde gecikme tolere edilmez.
Ayrıca gebelikte hava yolu mukozasında gelişen ödem ve hiperemi, entübasyonu zorlaştırır. Bu nedenle her gebe travma hastası potansiyel zor hava yolu olarak kabul edilmelidir. Servikal omurga yaralanması olasılığı da göz önünde bulundurularak hava yolu değerlendirilmelidir.
Yönetimde temel prensipler şunlardır:
- Servikal omurga korunarak hava yolu değerlendirilmelidir
- Endikasyon varsa hava yolu gecikmeden güvence altına alınmalıdır
- Entübasyon mümkünse en deneyimli kişi tarafından yapılmalıdır
- Hava yolu ödemi nedeniyle daha küçük çaplı endotrakeal tüp (genellikle 6–7 mm) tercih edilmelidir
- Servikal yaralanma şüphesi varsa fiberoptik entübasyon düşünülebilir
Gebelerde aspirasyon riski belirgin şekilde artmıştır. Bunun nedeni:
- Alt özofagus sfinkter tonusunun azalması
- Gastrik boşalmanın gecikmesi
Bu nedenle gebe travma hastası her zaman “full stomach” kabul edilmelidir.
👉 Bu doğrultuda:
- Rapid Sequence Intubation (RSI) uygulanmalıdır
- Aspirasyon riskini azaltmaya yönelik önlemler alınmalıdır
B – Solunum (breathing)

Gebe travma hastasında solunum değerlendirmesi, gebeliğe bağlı fizyolojik değişiklikler nedeniyle özel dikkat gerektirir. Artmış oksijen tüketimi ve azalmış pulmoner rezerv nedeniyle gebelerde hipoksiye tolerans düşüktür ve hızlı desatürasyon gelişebilir. Bu nedenle solunumun erken ve etkin değerlendirilmesi hayati öneme sahiptir.
Göğüs duvarı inspeksiyonunda deformiteler dikkatle değerlendirilmelidir. Torasik travma ile başvuran gebelerde aşağıdaki durumlar mutlaka akılda tutulmalıdır:
- Kot kırıkları
- Pnömotoraks
- Tansiyon pnömotoraks
- Hemotoraks
- Şilotoraks
- Pulmoner kollaps
Gebelikte fizyolojik olarak PaCO₂ yaklaşık 30 mmHg düzeyindedir. Bu nedenle gebe olmayan bir hastada normal kabul edilen PaCO₂ = 40 mmHg, gebede göreceli solunum yetmezliğinin erken bulgusu olabilir.
Yönetimde temel prensipler:
- Oksijen satürasyonu ≥ %95 olacak şekilde oksijen verilmelidir
- Fetüs, maternal hipoksiye son derece duyarlıdır
- Hipoksiye hiçbir şekilde tolerans gösterilmemelidir
Torasik girişimlerde anatomik değişiklikler göz önünde bulundurulmalıdır. Gebelikte diyafram yaklaşık 4–5 cm yukarı yer değiştirir. Bu nedenle:
- Tüp torakostomi yapılırken
→ klasik yerleşimden daha üst seviyeden
→ 2–3. interkostal aralıktan uygulanmalıdır
Bu yaklaşım, intraabdominal organ yaralanmasını önlemek açısından kritiktir.
C – Dolaşım (circulation)

Gebe travma hastasında dolaşım değerlendirmesi, fizyolojik değişiklikler nedeniyle yanıltıcı olabilir ve klasik bulgular geç ortaya çıkabilir. Bu nedenle değerlendirme yalnızca vital bulgulara dayanarak yapılmamalı, klinik şüphe yüksek tutulmalıdır.
Travmada hızlı şekilde şoka yol açabilecek kanama alanları sistematik olarak değerlendirilmelidir:
- Abdomen
- Retroperitoneum
- Toraks
- Pelvis
- Uyluk (femur)
- Uterus
Periferik kanamalar direkt bası ile kontrol altına alınmalı, uzun kemik kırıkları redükte edilerek kanama azaltılmalıdır.
Gebelerde yaklaşık 1500 mL’ye kadar kan kaybı belirgin hipotansiyon olmadan tolere edilebilir. Ancak bu durum yanıltıcıdır; çünkü uteroplasental perfüzyon azalır ve fetüste hipoksi gelişebilir.
Şok açısından dikkat edilmesi gereken bulgular:
- Taşikardi
- Zayıf nabız
- Boyun dolgunluğunda azalma
- Solukluk
- Kapiller dolum süresinde uzama
Radial nabzın alınabiliyor olması, sistolik kan basıncının yaklaşık 80 mmHg civarında olduğunu düşündürebilir.
Resüsitasyon yaklaşımı
- En az iki adet geniş (14–16G) periferik damar yolu açılmalıdır
- Damar yolu tercihen diyafram üstünden sağlanmalıdır
- Alt ekstremite erişiminden kaçınılmalıdır
- Gerekirse intraosseöz erişimde humerus tercih edilir
Sıvı tedavisi:
- İlk tercih kristaloid sıvılar
- 2–3 litreye rağmen yanıt yoksa → kan transfüzyonu
Masif kanama durumunda:
- Masif transfüzyon protokolü erken aktive edilmelidir
- Tercih: O Rh(-)
- Yoksa: ABO uyumlu Rh(+) (resüsitasyon önceliklidir)
👉 Vazopressörler:
- İlk basamak değildir
- Uterin kan akımını azaltarak fetal hipoksiye yol açabilir
👉 Traneksamik asit (TXA):
- Ciddi kanamalarda kullanılabilir
- Fetüs açısından güvenli kabul edilmektedir
İzlem ve monitorizasyon
- Arteriyel kateterizasyon → sürekli kan basıncı takibi
- Laktat, gaz ve bikarbonat → resüsitasyon yanıtı değerlendirmesi
- İdrar sondası → idrar çıkışı ve üriner yaralanma değerlendirmesi
Hedef:
- Laktat düzeyi mümkünse <1.5 mmol/L
Pozisyon ve aortokaval kompresyon
Gebeliğin ikinci yarısından itibaren:
- Uterus vena cava’ya bası yapar
- Supin pozisyonda kardiyak output %30’a kadar azalabilir
Bu nedenle:
- Sol uterin deplasman
veya - 15–30° sol lateral tilt uygulanmalıdır
👉 Bu manevra kardiyak outputu yaklaşık %25 artırabilir
CPR ve ileri yaşam desteği
- Defibrilasyon dozları gebe olmayanlarla aynıdır
- Fetüse zarar gösterilmemiştir
CPR sırasında:
- Kompresyonlar biraz daha yukarıdan uygulanmalıdır
- Uterus basısı nedeniyle femoral nabız güvenilir değildir
- İlaç uygulamaları kesintisiz devam etmelidir
- Damar yolu için üst ekstremiteler tercih edilmelidir
👉 23 hafta üzeri gebelikte:
- CPR’a yanıt yoksa
→ acil resüsitatif sezaryen düşünülmelidir
Resüsitasyona yanıt yoksa düşünülmesi gerekenler
- Nörojenik şok
- Hipotermi
- Kardiyak tamponad
- Tansiyon pnömotoraks
- Elektrolit ve asit-baz bozuklukları
- Hipoksi
- Plasenta dekolmanı
- Yetersiz sıvı replasmanı
- Amniyon sıvısı embolisi
- Hava embolisi
Klinik özet
- Gizli kan kaybı sık
- Maternal stabilite yanıltıcı olabilir
- Erken sıvı ve kan replasmanı kritik
- Sol uterin deplasman hayat kurtarıcı
- Vazopressörlerden kaçınılmalı
👉 Altın kural:
Gebe travma hastasında dolaşım yönetimi = agresif resüsitasyon + doğru pozisyon + fetal perfüzyonu koruma
D – Nörolojik durum (disability)

Gebe travma hastasında nörolojik değerlendirme hızlı ve sistematik şekilde yapılmalıdır. Bu aşamada:
- Hastanın bilinç durumu (oryantasyon) değerlendirilir
- Pupil boyutu ve ışık refleksi kontrol edilir
- Glasgow Koma Skalası (GKS) ile nörolojik durum objektif olarak belirlenir
Gebelikte nörolojik değerlendirme yapılırken önemli bir nokta, travmaya bağlı bulgular ile obstetrik nedenlerin ayırt edilmesidir. Özellikle gebede yeni gelişen nöbet varlığında:
👉 Eklampsi mutlaka düşünülmelidir
Eklampsiye eşlik edebilecek bulgular:
- Hipertansiyon
- Proteinüri
- Trombositopeni
- Karaciğer enzim yüksekliği
- Hiperrefleksi
Eklampsi, kafa travmasını taklit edebilen ve yaşamı tehdit eden bir durumdur. Bu nedenle ayırıcı tanıda mutlaka yer almalıdır.
Bu tür durumlarda:
- Nöroloji ve obstetri konsültasyonu birlikte ve erken dönemde yapılmalıdır
👉 Altın kural:
Gebe travma hastasında nöbet her zaman travma değildir; eklampsi hayatı tehdit eden önemli bir ayırıcı tanıdır.
E – Maruziyet / çevre (exposure)

Gebe travma hastasında değerlendirme sırasında hastanın tüm elbiseleri çıkarılarak tam vücut muayenesi yapılmalıdır. Bu sayede gözden kaçabilecek yaralanmaların erken dönemde tespiti sağlanır.
Ancak bu süreçte önemli bir nokta, hastanın çevresel koşullara maruziyetidir. Özellikle travma hastalarında olduğu gibi gebelerde de hipotermi gelişimi ciddi komplikasyonlara yol açabilir.
Bu nedenle:
- Hasta tamamen soyulmalı → tam değerlendirme yapılmalı
- Aynı anda → ısı kaybı önlenmelidir (ısıtıcı battaniye, sıcak ortam vb.)
👉 Altın kural:
Gebe travma hastasında tam değerlendirme yapılırken ısı kaybı mutlaka önlenmelidir.
Primer survey / resüsitasyona yardımcı yöntemler (adjuncts to primary survey / resuscitation)
Gebe travma hastasında primer değerlendirmeyi destekleyen en önemli yardımcı yöntemlerden biri FAST (Focused Assessment with Sonography in Trauma) incelemesidir. FAST, gebelerde modifiye edilerek fetal değerlendirmeyi de içerecek şekilde genişletilebilir ve bu uygulama fetal FAST olarak adlandırılır.
Fetal FAST, klasik FAST ile eş zamanlı uygulanır ve hem maternal hem de fetal durum hakkında hızlı ve değerli bilgiler sağlar.
Fetal FAST ile değerlendirilebilen başlıca parametreler:
- Fetüs sayısı
- Fetal prezentasyon (sefalik / makat / transvers)
- Plasentanın yerleşimi (anterior, posterior, fundal vb.)
- Amniyotik sıvı miktarı
- Fetal kardiyak aktivite
- Fetal femur uzunluğu (≥4 cm → viabilite lehine)
👉 Kritik nokta:
Fetal değerlendirme önemlidir ancak maternal instabilite durumunda resüsitasyonu asla geciktirmemelidir.
Fetal FAST yapılamıyorsa:
- Ultrason veya Doppler ile
→ fetal kalp atım hızı (FHR) değerlendirilmelidir.
Gebe hastada damar yolu erişimi
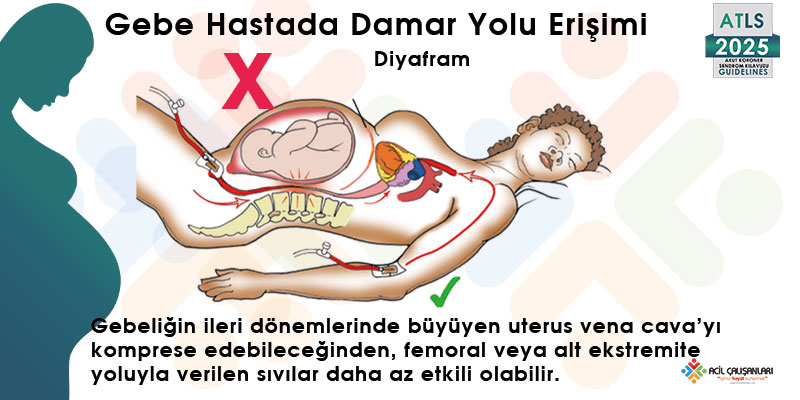
Gebeliğin ileri dönemlerinde büyüyen uterus vena cava’yı komprese edebileceğinden, femoral veya alt ekstremite yoluyla verilen sıvılar daha az etkili olabilir. Bu nedenle mümkün olduğunda damar yolu diyafram üstünden sağlanmalıdır.
İntraosseöz erişim gerektiğinde ise tercih edilen bölge humerustur.
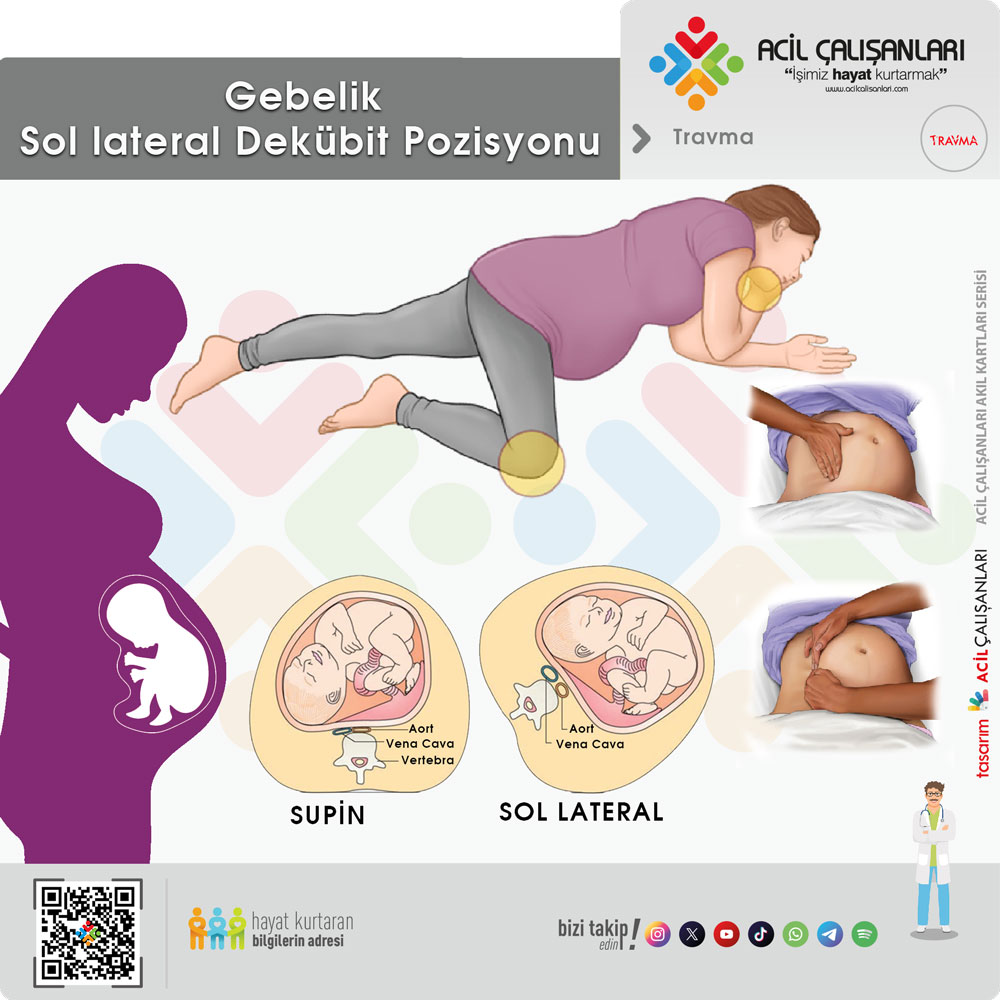
Şekil 13-8: Lateral / Sol uterin deplasman
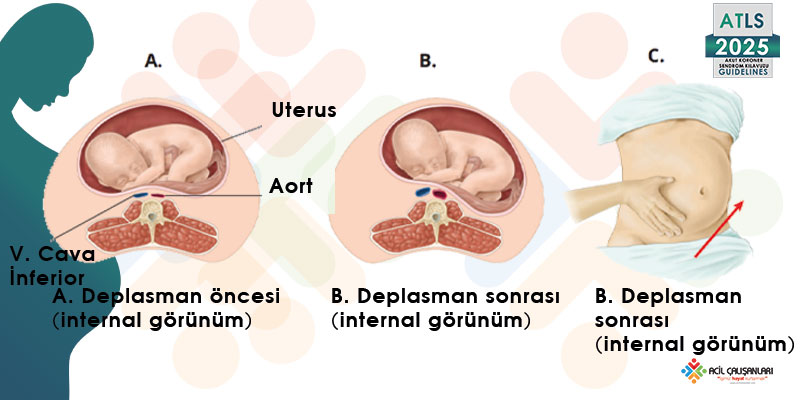
Gebelikte vena cava’nın kompresyonu, venöz dönüşü %30’a kadar azaltabilir. Uterusun manuel olarak sola kaydırılması veya hastanın sola doğru eğilmesi (tilt), hemodinamik durumu iyileştirir.
A. Deplasman öncesi (internal görünüm)
B. Deplasman sonrası (internal görünüm)
C. Eksternal görünüm
İkinci Değerlendirme
Primer değerlendirme (ABCDE) tamamlanıp maternal stabilizasyon sağlandıktan sonra, gebe travma hastasında ikincil değerlendirme aşamasına geçilir. Bu aşama genel olarak standart travma yaklaşımı ile benzer olmakla birlikte, gebeliğe özgü değerlendirmeler mutlaka sürece eklenmelidir.
İkincil değerlendirmede amaç:
- Tüm yaralanmaların detaylı değerlendirilmesi
- Obstetrik durumun ortaya konması
- Anne ve fetüs için olası komplikasyonların erken tespiti
Bu süreçte özellikle:
- Feto-maternal hemoraji
- Plasenta dekolmanı
- Preterm eylem
- Membran rüptürü
açısından dikkatli olunmalıdır.
Anamnez: AMPLE + CODE yaklaşımı
Gebe travma hastasında standart AMPLE öyküsü, obstetrik bilgilerle genişletilmelidir.
CODE öyküsü (Focused obstetric history):
- C (Complications): Gebelik komplikasyonları
- O (Obstetric history): Gravida, parite, önceki doğumlar
- D (Dating): Gebelik haftasının belirlenme yöntemi, tahmini doğum tarihi
- E (Events): Travma sonrası semptomlar
- Vajinal kanama
- Sıvı gelmesi
- Kontraksiyon
- Fetal hareketler
Fizik muayene ve obstetrik değerlendirme
İkincil değerlendirmede:
- Sistematik travma muayenesi yapılır
- Obstetrik muayene eklenir
Perine ve vajinal değerlendirme:
- Vajinal kanama ve amniyon sıvısı kaçağı araştırılmalıdır
- Spekulum muayenesi ile:
- Servikal/vajinal laserasyon
- Hematom
- Amnioreksis
- Fetal eklerin prolapsusu
değerlendirilir.
👉 Önemli:
- Muayene öncesi mutlaka hasta onamı alınmalıdır
- Travma alanında rutin tam pelvik muayene önerilmez
- Gerekirse obstetri ile birlikte yapılmalıdır.
Perine ve vajina değerlendirmesi (perineal and vaginal evaluation)
Gebe travma hastasında perine ve vajinal değerlendirme, standart travma yaklaşımına benzer şekilde yapılır; ancak obstetrik açıdan kritik bulguların varlığı özellikle dikkatle araştırılmalıdır.
Değerlendirme sırasında özellikle şu bulgular sorgulanmalıdır:
- Vajinal kanama
- Vajenden sıvı gelmesi (membran rüptürü şüphesi)
Bu bulgular;
→ plasenta dekolmanı,
→ preterm eylem,
→ membran rüptürü
gibi obstetrik acillerin erken göstergesi olabilir.
Değerlendirme yöntemi
Perine ve vajinal değerlendirme şu şekilde yapılmalıdır:
- Öncelikle dikkatli görsel inspeksiyon
- Gerekli durumlarda:
→ sınırlı vajinal muayene
Muayene sırasında:
- Vajinal kanama odağı
- Laserasyonlar
- Hematom
- Amniyotik sıvı varlığı
- Fetal yapıların prolapsusu
araştırılmalıdır.
Önemli klinik noktalar
- Hastadan mutlaka onam alınmalıdır (bilinci açık hastada)
- Travma alanında:
→ rutin tam pelvik muayene önerilmez - Gerekli ise:
→ değerlendirme obstetri ekibi ile birlikte ve uygun koşullarda yapılmalıdır
Klinik özet
- Vajinal kanama ve sıvı gelmesi mutlaka sorgulanmalı
- İlk basamak: görsel inspeksiyon
- Vajinal muayene → sadece gerekli ise
- Rutin pelvik muayeneden kaçınılmalı
- Obstetri ile birlikte planlanmalı
👉 Altın kural:
Gebe travma hastasında vajinal değerlendirme, gereksiz girişimlerden kaçınılarak ve obstetrik riskler göz önünde bulundurularak yapılmalıdır.
Fetal Monitorizasyon
Gebe travma hastasında fetal monitorizasyon, fetüsün iyilik halinin değerlendirilmesi ve özellikle obstetrik komplikasyonların erken saptanması açısından önemli bir basamaktır. Ancak bu süreçte en kritik nokta, maternal değerlendirme ve resüsitasyonun hiçbir şekilde geciktirilmemesidir.
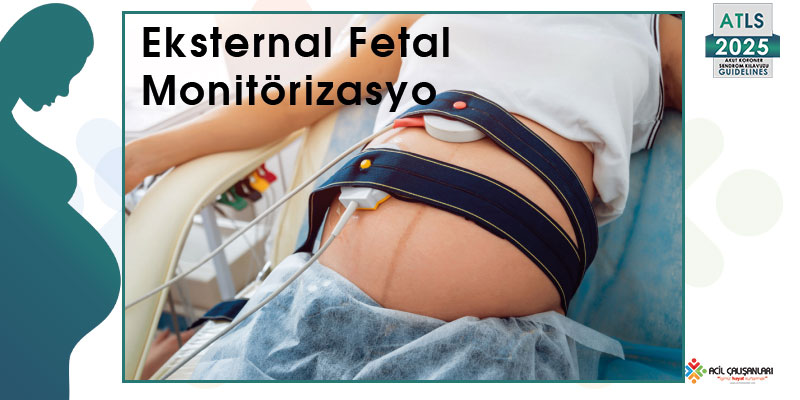
Fetal monitorizasyon, genellikle:
→ abdominal muayene ve log-roll tamamlandıktan sonra başlatılmalıdır
Yöntemler
Fetal değerlendirme için kullanılan temel yöntemler:
- Elektronik fetal kalp monitörizasyonu (FHR takibi)
- Tokometri (uterin kontraksiyonların takibi)
Bu yöntemler sayesinde hem fetal kalp aktivitesi hem de uterin aktivite eş zamanlı olarak izlenebilir.
Amaç
Fetal monitorizasyonun temel amaçları şunlardır:
- Plasenta dekolmanının erken tespiti
- Fetal iyilik halinin değerlendirilmesi
- Maternal durumdaki değişikliklerin fetüse etkisinin izlenmesi
👉 Önemli bir klinik nokta:
Fetal distres bulguları, bazen annede gelişmekte olan kardiyopulmoner bozulmanın erken göstergesi olabilir
Klinik karar süreci
Eğer:
- Fetal FAST normal
- Fetal kalp hızı (FHR) normal
- Dekolman bulgusu yok
ise:
→ gerekli radyolojik görüntülemelere geçilebilir
Ayrıca:
- Taşınabilir monitör mevcutsa
→ transport sırasında fetal takip devam ettirilebilir
Klinik özet
- Monitorizasyon, sekonder değerlendirme sırasında başlatılır
- FHR + uterin aktivite birlikte izlenir
- Plasenta dekolmanı açısından kritik öneme sahiptir
- Fetal distres → maternal bozulmanın erken bulgusu olabilir
- Transport sırasında takip sürdürülebilir
👉 Altın kural:
Fetal monitorizasyon önemlidir; ancak maternal resüsitasyon her zaman önceliklidir ve asla geciktirilmemelidir.
Görüntüleme
Gebe travma hastasında görüntüleme, klinik gerekliliğe göre planlanmalı ve gebelik nedeniyle ertelenmemelidir. Travma yönetiminde temel öncelik her zaman annedir; çünkü fetal sağkalımı belirleyen en önemli unsur maternal stabilitedir. Bu nedenle iyonizan radyasyonun potansiyel zararlarına yönelik kaygılar anlaşılır olsa da, gerekli görüntülemeyi geciktirmek hem anne hem de fetüs açısından çok daha ciddi sonuçlara yol açabilir. Travmada fetüsün korunmasının en etkili yolu, annedeki yaralanmaları zamanında tanımak ve doğru şekilde tedavi etmektir.
Radyasyonun fetüs üzerindeki etkileri, başlıca üç faktöre bağlıdır: gebelik haftası, alınan toplam doz ve fetal hücrelerin gelişim/yenilenme hızı. Genel olarak gebelik ne kadar erken dönemdeyse, radyasyonun potansiyel zararlı etkileri o kadar fazladır. Embriyonun radyasyona en duyarlı olduğu dönem özellikle ilk trimester, daha da özel olarak organogenez dönemi olan 2–8. haftalar arasıdır. Bu dönemde yüksek doz radyasyon; büyüme geriliği, yapısal anomaliler ve teratojenik etkiler ile ilişkilidir. 8–15. haftalar arasında ise özellikle santral sinir sistemi gelişimi açısından duyarlılık devam eder. Daha ileri gebelik haftalarında teratojenik risk azalmakla birlikte büyüme geriliği, nörogelişimsel etkiler ve postnatal neoplastik riskler teorik olarak gündemde kalır.
Klinik uygulamada en önemli eşik değerlerden biri 5 rad (50 mGy) düzeyidir. Genel kabul, bu düzeyin altındaki fetal radyasyon maruziyetinin düşük ve major konjenital anomali ya da fetal kayıp açısından belirgin artmış risk oluşturmadığı yönündedir. Mevcut verilerde 10 rad altında teratojenite artışı gösterilememiştir. Buna karşılık daha yüksek dozlarda, özellikle 20 rad ve üzerindeki maruziyetlerde, düşük ve doğumsal anomali riski artabilir. Ancak vurgulanması gereken nokta, travmada kullanılan çoğu tanısal görüntüleme yönteminin fetüsü genellikle bu kritik eşiklerin altında radyasyona maruz bırakmasıdır. Bu nedenle klinik endikasyon varsa görüntüleme güvenle yapılmalıdır.
Doz birimleri de klinikte zaman zaman karışıklığa neden olur. Klasik olarak kullanılan rad, ışın dozunu ifade eden eski bir birimdir. Günümüzde daha çok gray (Gy) ve mGy kullanılmaktadır. Yaklaşık olarak:
1 Gy = 100 rad
1 cGy = 1 rad
1 mGy = 0.1 rad
1 mSv ≈ 1 mGy (tanısal radyoloji pratiğinde yaklaşık eşdeğer kabul edilir).
Bu teknik ayrıntılar pratikte şu mesajı verir: Travmada gerekli tanısal görüntüleme çoğu zaman fetüs için ciddi risk oluşturacak düzeyde değildir ve kaçınılması gereken şey çoğu zaman görüntüleme değil, tanı gecikmesidir.

Ultrasonografi
Ultrasonografi gebelikte en güvenli görüntüleme yöntemidir ve travma değerlendirmesinde çok önemli bir yer tutar. İyonizan radyasyon içermez ve hızlı uygulanabilir. Travma hastasında batın içi serbest sıvı varlığını değerlendirmek için kullanılır. Özellikle:
- Hepatorenal alan (Morrison boşluğu)
- Splenorenal alan
- Douglas boşluğu
yakından incelenir. Perikardın da değerlendirmeye eklendiği odaklanmış inceleme FAST (Focused Assessment with Sonography for Trauma) olarak adlandırılır.
Gebede ultrasonografinin önemi yalnızca maternal travma değerlendirmesi ile sınırlı değildir. Aynı zamanda:
- Fetal kalp aktivitesi
- Gestasyonel yaş
- Fetal prezentasyon
- Amniyotik sıvı miktarı
- Plasenta yerleşimi
- Fetal hareketler
hakkında bilgi verir. Bazı durumlarda fetal fraktürler veya retroplasental hematom da saptanabilir. Ancak burada kritik sınırlılık, plasenta dekolmanını dışlamada ultrasonografinin yetersiz oluşudur. Dekolman olgularının önemli bir kısmı ultrason ile gözden kaçabilir. Bu nedenle normal ultrason bulguları, klinik şüpheyi ortadan kaldırmaz.
Bilgisayarlı tomografi (BT)
Bilgisayarlı tomografi, gebede travma değerlendirmesinde çoğu zaman hayat kurtarıcıdır. Özellikle yüksek enerjili travmalarda, çoklu sistem yaralanmalarında, hemodinamik değişkenlik varlığında veya iç organ hasarı şüphesinde BT kritik tanısal değer taşır. Karın içi organ yaralanmaları, retroperitoneal kanama, pelvik yaralanmalar, torasik travmalar ve kafa travmaları açısından BT çoğu zaman en hızlı ve en güvenilir yöntemdir.
Gebelerde BT’den kaçınma eğilimi yaygın olsa da, mevcut kanıtlar tanısal amaçla yapılan uygun protokollü BT incelemelerinin genellikle fetal risk eşiğinin altında kaldığını göstermektedir. Bu nedenle maternal yaralanma şüphesi varsa BT yapılmalı, ancak bunu yaparken:
- Gereksiz tekrar çekimlerden kaçınılmalı
- Mümkünse radyoloji ile doz optimizasyonu planlanmalı
- Klinik soruya yönelik hedefli inceleme tercih edilmelidir
BT ayrıca plasenta dekolmanını saptamada ultrasonografiden daha duyarlı olabilir; ancak yine de tanı çoğunlukla klinik + monitörizasyon ile konur.
Manyetik rezonans görüntüleme (MRG)
MRG, iyonizan radyasyon içermemesi nedeniyle gebelikte teorik olarak güvenli kabul edilen önemli bir görüntüleme yöntemidir. Özellikle:
- Beyin yaralanmaları
- Spinal kord hasarı
- Ligamentöz yaralanmalar
- Yumuşak doku patolojileri
açısından değerlidir. Ancak çekim süresinin uzun olması, acil travma pratiğinde kullanımını kısıtlar. Hemodinamik olarak stabil hastalarda ve acil BT ile yeterli bilgi alınamayan durumlarda yararlı olabilir. MRG, hızlı resüsitasyon ve acil cerrahi kararların önüne geçmemelidir.
Görüntüleme yaklaşımında temel prensipler
Gebe travma hastasında görüntüleme planlarken şu temel prensipler akılda tutulmalıdır:
- Görüntüleme klinik endikasyona göre yapılır.
- Gebelik, gerekli görüntülemenin ertelenme nedeni değildir.
- Radyasyon korkusu tanı gecikmesine yol açmamalıdır.
- Anne önceliklidir; annenin doğru değerlendirilmesi fetüsü korur.
- Gereksiz tekrar tetkiklerden kaçınılmalıdır.
- Gerekirse radyoloji ile doz planlaması yapılmalıdır.
- Hiçbir görüntüleme definitive tedavi veya transferi geciktirmemelidir.
Hemodinamik olarak stabil hastada, travma değerlendirmesine ek olarak daha ayrıntılı bir obstetrik ultrason yapılabilir. Bu incelemede:
- Plasenta
- Tahmini fetal ağırlık
- Amniyotik sıvı
- Fetal iyilik hali
değerlendirilebilir. Ancak bu inceleme, anne için gerekli ileri bakımın önüne geçmemelidir.
Klinik olarak en kritik mesaj
Gebe travma hastasında görüntüleme kararı, fetüse zarar verir korkusuyla değil, annenin klinik ihtiyacına göre verilmelidir. Uygun görüntüleme çoğu zaman güvenlidir; asıl tehlike tanı ve tedavinin gecikmesidir. Definitif tedavi ve yatış kararı ise travma ve obstetri ekiplerinin birlikte değerlendirmesiyle, merkez imkanları ve gebelik haftası dikkate alınarak verilmelidir.
👉 Altın kural:
Gebe travma hastasında doğru görüntüleme, doğru yerde izlem ve erken transfer kararı hem anneyi hem fetüsü korur.
Plasenta Dekolmanı
Plasenta dekolmanı, gebelerde travma sonrası gelişebilen en kritik obstetrik komplikasyonlardan biridir. Özellikle akselerasyon–deselerasyon mekanizmaları uteroplasental ayrılma riskini artırır. Bunun temel nedeni, uterusun esnek (kompliant), plasentanın ise daha rijit yapıda olmasıdır. Travma sırasında oluşan kesme (shear) kuvvetleri, plasentanın uterustan ayrılmasına yol açabilir.
Klinik olarak en sık uterin kontraksiyon, vajinal kanama ve karın ağrısı ile ortaya çıkar; ancak kanama her zaman dışarıdan görünmeyebilir ve tablo başlangıçta gizli seyredebilir. Çoğu olgu ilk 6 saat içinde ortaya çıkarken, nadiren 24 saate kadar gecikebilir. En hassas bulgu uterin kontraksiyonlardır. Ayrıca nedeni açıklanamayan hipotansiyon varlığında plasenta dekolmanı mutlaka akılda tutulmalıdır.
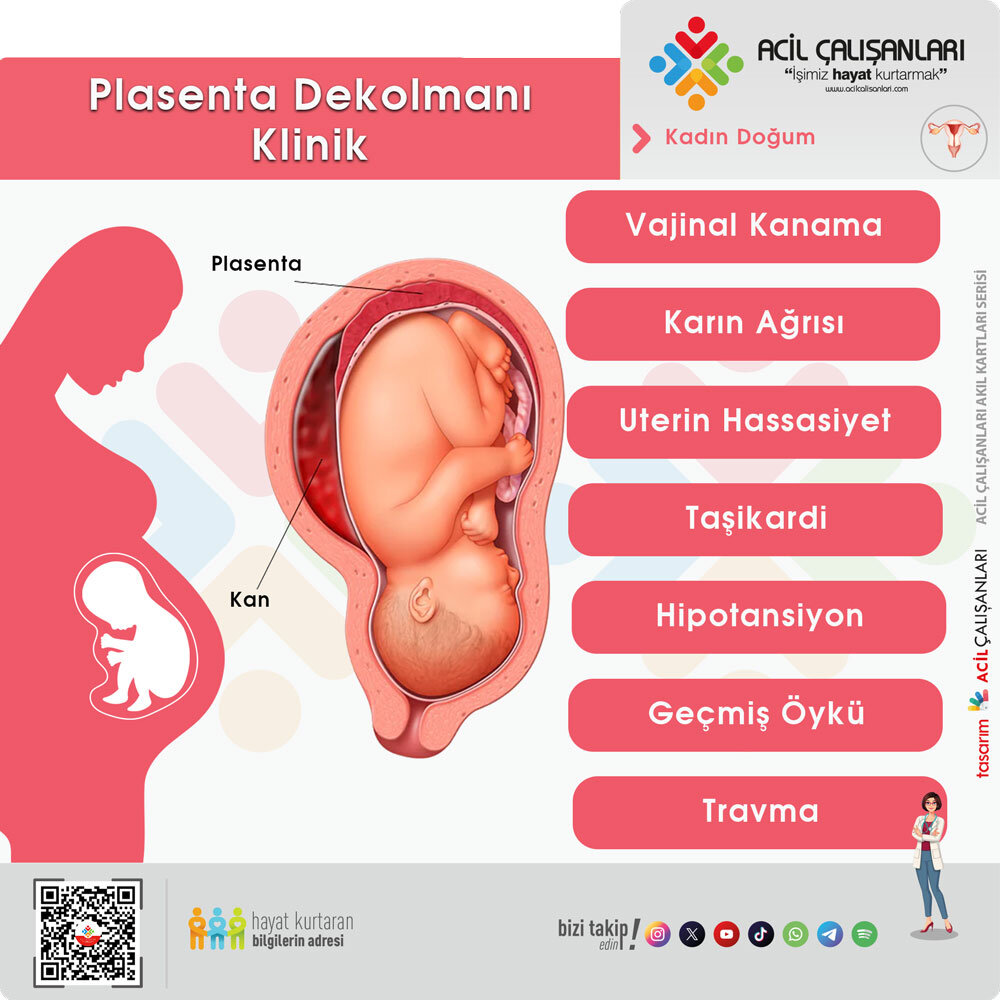
Tanı esas olarak klinik değerlendirme ve fetal monitörizasyon ile konur. Ultrasonun duyarlılığı düşüktür, BT daha duyarlı olsa da tanıda tek başına yeterli değildir. Bu nedenle klinik şüphe en önemli tanı aracıdır. Detaylı anlatıma buradan ulaşabilirisniz.
Rh durumu ve profilaksi
Travma sonrası fetal-maternal kanama gelişebilir ve Rh(-) annelerde duyarlanma (sensitizasyon) riski ortaya çıkar. Bu durum, gelecekteki gebeliklerde ciddi komplikasyonlara yol açabilir.
Bu nedenle:
- Tüm Rh(-) gebelere travma sonrası
→ 72 saat içinde Rh immünglobulin uygulanmalıdır
Standart doz 300 mcg olup yaklaşık 30 mL fetal kanama için yeterlidir. Gerekirse KB testi veya flow sitometri ile kanama miktarı belirlenebilir. Ancak yaşamı tehdit eden kanamalarda resüsitasyon önceliklidir ve gerektiğinde Rh(+) kan verilmesi uygundur.
Maternal kardiyak arrest ve resüsitatif sezaryen (RCD)
Gebede kardiyak arrest yönetimi, temel olarak standart ACLS protokolüne dayanır. Kompresyon yeri değiştirilmez; hasta supin pozisyonda tutulur ve eş zamanlı manuel uterin deplasman uygulanır.
Resüsitatif sezaryen (RCD), sadece fetüsü değil, aynı zamanda anneyi kurtarmaya yönelik bir girişimdir. Güncel yaklaşımda “perimortem sezaryen” yerine bu terim kullanılmaktadır.
Endikasyon:
- Uterus umbilikus seviyesinde veya üzerinde
- 5 dakika içinde ROSC sağlanamaması
Bu girişim fetal yaşamdan bağımsız olarak uygulanır ve aortokaval basıyı azaltarak venöz dönüşü ve kardiyak outputu artırır. Bu sayede maternal dolaşımın geri dönme olasılığı belirgin şekilde artar.
Travma bilinci yaklaşımı (trauma-informed care)
Gebe travma hastaları genellikle yoğun stres altındadır ve çoğu zaman kendi durumlarından çok fetüsün sağlığına odaklanırlar. Bu nedenle iletişimde empatik ve güven verici bir yaklaşım önemlidir.
Hastaya:
- “Anne” ve “bebek” ifadeleri ile hitap edilmesi
- Radyasyon ve girişimlerin gerekliliğinin açık şekilde anlatılması
güven oluşturur ve tedavi uyumunu artırır.
👉 Temel mesaj:
Bebeği korumanın yolu, anneyi stabilize etmektir.
Eş / partner şiddeti
Gebelikte travmanın önemli ve sıklıkla gözden kaçan nedenlerinden biri eş/partner şiddetidir. Fiziksel, cinsel ve psikolojik şiddetin yanı sıra üreme kontrolü de bu kapsamda değerlendirilir.
Risk faktörleri arasında:
- Önceki şiddet öyküsü
- Madde kullanımı
- İşsizlik
yer alır.
Tüm hastalar bu açıdan taranmalı, özellikle gebelerde yüksek farkındalıkla değerlendirme yapılmalıdır.
Laboratuvar Değerlendirmesi
Gebe travma hastasında laboratuvar değerlendirmesi, hem maternal durumun hem de fetal perfüzyonun dolaylı olarak değerlendirilmesinde kritik rol oynar. Ancak sonuçlar yorumlanırken gebeliğe özgü fizyolojik değişiklikler mutlaka dikkate alınmalıdır.
Temel olarak yapılması gereken laboratuvar testleri şunlardır:
- Kan grubu ve cross-match (Rh dahil)
- Tam kan sayımı (hemoglobin, hematokrit, lökosit)
- Geniş biyokimya paneli (elektrolitler, glikoz, renal ve hepatik fonksiyonlar)
- Koagülasyon paneli (PT, aPTT)
- Fibrinojen düzeyi
- D-dimer
Bu testler, hastanın metabolik durumu, kanama varlığı ve koagülasyon sistemi hakkında önemli bilgiler sağlar.
Fetal-maternal kanamayı değerlendirmek için:
- Kleihauer-Betke (KB) testi kullanılabilir
Ancak KB testi, fetal-maternal hemorajiyi güvenilir şekilde saptamak için yeterli değildir. Klinik pratikte daha çok:
→ Rh immünglobulin dozunun belirlenmesine yardımcı olmak amacıyla kullanılır
Ek olarak, uygun merkezlerde:
- Viskoelastik testler (TEG / ROTEM)
→ koagülasyon durumunun daha dinamik değerlendirilmesini sağlar
Arteriyel kan gazı (AKG) ve klinik önemi
Arteriyel kan gazı, yalnızca maternal asit-baz durumunu değil, aynı zamanda fetal perfüzyon hakkında dolaylı bilgi verir.
Gebelikte fizyolojik olarak:
- Kompanse respiratuvar alkaloz vardır
- PaCO₂ düşüktür
- Bikarbonat azalır
👉 Kritik nokta:
Gebede normal kabul edilen değerler, gebe olmayan hastalardan farklıdır. Örneğin:
- PaCO₂’nin 40 mmHg olması → gebede solunum yetmezliği göstergesi olabilir
Gebe ve gebe olmayan kadınlarda laboratuvar bulguları
Gebelikte laboratuvar değerlerinin yorumu
Gebelerde birçok laboratuvar parametresi fizyolojik olarak değişir:
- Hematokrit:
Gebede %32–42 → hemodilüsyon nedeniyle düşüktür - Lökosit (WBC):
Gebede artmıştır (fizyolojik lökositoz) - Fibrinojen:
Gebede yüksektir (özellikle 3. trimesterde 400–450 mg/dL)
👉 Kritik çıkarım:
- Fibrinojenin <200 mg/dL olması
→ gebede DIC için alarm bulgusudur - PaCO₂:
Gebede düşüktür (25–30 mmHg) - pH:
Hafif alkaloz yönündedir (7.40–7.45) - PaO₂:
Gebede hafif daha yüksektir
👉 Altın kural:
Gebe travma hastasında laboratuvar sonuçları “normal” olsa bile, gebelik fizyolojisine göre yorumlanmazsa ciddi patolojiler gözden kaçabilir.
Definitif Tedavi ve Yatış Kararı
Gebe travma hastasında görüntüleme tamamlandıktan ve ilk değerlendirme yapıldıktan sonra en önemli aşamalardan biri, hastanın nerede ve nasıl izleneceğine karar vermektir. Bu karar iki temel soruya göre verilir:
- Travmaya bağlı hastaneye yatış gerekiyor mu?
- Obstetrik açıdan izlem veya müdahale gerekiyor mu?
Bu iki sorunun yanıtı, definitif tedavi planını belirler. Bazı hastalar travma açısından stabil görünse bile obstetrik nedenlerle yakın izlem gerektirebilir. Özellikle:
- Plasenta dekolmanı şüphesi
- Vajinal kanama
- Kontraksiyonlar
- Membran rüptürü
- Fetal hareketlerde azalma
- Fetal monitörizasyonda anormallik
varsa obstetrik izlem şarttır.
Yatış veya transfer kararı verilirken şu unsurlar birlikte değerlendirilmelidir:
- Gebelik haftası
- Fetüsün viabilitesi
- Yenidoğan yoğun bakım olanakları
- Mevcut merkezin travma yönetim kapasitesi
- Obstetri ve gerekirse perinatoloji desteği
- Acil ameliyathane ve kan bankası imkanları
Eğer mevcut merkez hastanın hem travma hem obstetrik ihtiyaçlarını karşılayamıyorsa, uygun merkeze transfer düşünülmelidir. Ancak transfer kararı verilirken de temel kural değişmez: önce anne stabilize edilmeli, sonra güvenli transfer sağlanmalıdır. Özellikle viabilite sınırına yaklaşmış veya geçmiş gebeliklerde, yenidoğan yoğun bakım olanakları olan merkezler tercih edilmelidir.
Bazı olgularda travma açısından yatış gerekmese bile, fetüs açısından monitorizasyon gerekebilir. Bu nedenle hafif travmalı gibi görünen hastalarda bile, obstetrik konsültasyon sonrası belirli bir süre hastane gözlemi kararı alınabilir. Bu yaklaşım özellikle plasenta dekolmanının gecikmeli bulgu verebilmesi nedeniyle önemlidir.
ATLS 11 (2025) Önerileri

ATLS (İleri travma yaşam desteği) 11. sürümü (2025), 2018 yılında yayınlanan 10. sürüme kıyasla travma resüsitasyonunda önemli paradigma değişiklikleri getirmiştir. Özel hasta grupları arasında yer alan gebeler için de resüsitasyon öncelikleri güncellenmiştir. En belirgin yenilik, geleneksel ABCDE yaklaşımının yerini alan ve durdurulamayan kanamaların kontrolünü hava yolundan bile önceye koyan xABCDE yaklaşımıdır.
Gebelerde fizyolojik kan hacmi normalin çok üzerinde olduğu için, hastalar klinik şok belirtileri (hipotansiyon, taşikardi) göstermeden önce toplam kan hacimlerinin %30 ila %35’ini kaybedebilirler. Bu durum, anne stabil görünse bile fetüsün çok daha erken dönemde hipoperfüzyona ve fetal distrese maruz kalması anlamına gelir. ATLS 11 kılavuzu, bu fizyolojik gerçeği göz önüne alarak kristaloid sıvılardan ziyade erken kan ürünü kullanımını ve obstetrik ekibin sürece erken dahil edilmesini önceliklendirmiştir.
Konsültasyon ve Fetal yaklaşım
Gebe travma hastasında yönetimin temel prensibi anne öncelikli yaklaşımdır. Bu nedenle ilk aşamada maternal değerlendirme, resüsitasyon ve stabilizasyon sağlanmalı; ardından obstetrik değerlendirme sürece dahil edilmelidir.
👉 Temel yaklaşım:
- Önce anne stabilize edilir
- Ardından obstetri konsültasyonu yapılır
- Multidisipliner yönetim esastır
Fetal yaklaşım
Fetüse yaklaşım, gebelik haftasına göre değişir:
- <22 hafta (viabilite altı):
→ yalnızca fetal kalp atımının varlığı değerlendirilmesi yeterlidir - ≥22 hafta (viabilite):
→ maternal stabilizasyon sonrası fetüs yakın monitorize edilmelidir
Kullanılan yöntemler:
- NST (Non-stres test)
- CST (Kontraksiyon stres testi)
- Biyofizik profil
Bu yöntemlerle:
→ fetal kalp hızı
→ uterin kontraksiyonlar
yakından takip edilir.
Fetal distres bulguları
Travma sonrası fetal distres açısından şu bulgular önemlidir:
- Bradikardi: <110 atım/dk
- Taşikardi: >170 atım/dk
- Beat-to-beat variabilite kaybı
- Geç deselerasyonlar (kontraksiyonlara yanıt olarak)
👉 Kritik nokta:
Fetal distres, çoğu zaman maternal bozulmanın erken göstergesidir
Monitorizasyon süresi
Fetal monitorizasyon süresi klinik duruma göre değişir:
En az 4 saatlik takip yeterli olabilir, eğer:
- 10 dk’da 1’den az kontraksiyon varsa
- Vajinal kanama yoksa
- Abdominal ağrı yoksa
- Maternal stabilite sağlanmışsa
En az 24 saatlik takip gereklidir, eğer:
- Abdominal travma varsa
- 10 dk’da ≥1 kontraksiyon varsa
- Vajinal kanama mevcutsa
- Fetal kalp hızında anormallik varsa
- Abdominal/pelvik ağrı varsa
- Koagülopati varsa
👉 Önemli bilgi:
Plasenta dekolmanı travmadan sonra 24 saate kadar, hatta nadiren 5 gün sonrasına kadar ortaya çıkabilir. Bu nedenle semptomu olan hastalar daha uzun süre izlenmelidir.
Plasenta dekolmanı ile ilişkili takip
Travma sonrası plasenta dekolmanı riski artmıştır.
Klinik bulgular:
- Vajinal kanama
- Karın ağrısı
- Uterin kontraksiyonlar
Tanıda:
- Klinik değerlendirme + monitorizasyon esastır
- USG yardımcı olabilir ancak hafif olgularda yetersizdir
- Fetal kalp hızı takibi kritik öneme sahiptir
Fetomaternal kanama
Travma sonrası %2–30 oranında görülebilir.
Riskler:
- Fetal anemi
- Fetal kayıp
- Maternal immünizasyon
Değerlendirme:
- Kleihauer-Betke testi ile fetal eritrositler saptanabilir
Yönetim:
- Rh (-) gebelerde:
→ ilk 72 saat içinde
→ Anti-D immünglobulin (300 µg IM) uygulanmalıdır
Klinik özet
- Önce anne stabilize edilir, sonra obstetri
- ≥22 hafta → fetal monitorizasyon şart
- Fetal distres = maternal bozulma göstergesi olabilir
- Monitorizasyon süresi klinik duruma göre belirlenir
- Plasenta dekolmanı geç dönemde bile gelişebilir
- Rh (-) hastalarda Anti-D unutulmamalıdır
👉 Altın kural:
Fetüsü kurtarmanın yolu, annenin erken ve etkin stabilizasyonundan geçer.
Resüsitatif Sezaryen (ATLS 11’e göre güncel yaklaşım)
Gebe travma hastasında kardiyak arrest geliştiğinde uygulanacak sezaryen yaklaşımı, eski literatürde kullanılan “postmortem sezaryen” tanımından uzaklaşmış, ATLS 11 ile birlikte “resüsitatif sezaryen (Resuscitative Cesarean Delivery – RCD)” olarak yeniden tanımlanmıştır.
Bu değişikliğin temel nedeni, girişimin yalnızca fetüsü kurtarmaya yönelik değil, maternal dolaşımı düzeltmeye yönelik hayat kurtarıcı bir işlem olduğunun gösterilmesidir.
Amaç
Resüsitatif sezaryenin iki temel amacı vardır:
- Maternal hemodinamiği düzeltmek
- Aortokaval basıyı ortadan kaldırmak
- Venöz dönüşü artırmak
- Kardiyak outputu artırmak
- Uygun haftada ise fetüsü kurtarmak
👉 Güncel yaklaşımda öncelik:
anneyi kurtarmaktır
Endikasyonlar
Resüsitatif sezaryen şu durumlarda düşünülmelidir:
- Maternal kardiyak arrest (MCA) varlığı
- Uterus:
→ umbilikus seviyesinde veya üzerinde (yaklaşık ≥20–24 hafta) - Uygun resüsitasyona rağmen 4–5 dakika içinde ROSC sağlanamıyorsa
👉 Kritik zamanlama:
- Kardiyak arrestten sonraki 4–5 dakika içinde işlem başlatılmalıdır
Fizyolojik faydalar
Resüsitatif sezaryen sonrası:
- Aortokaval kompresyon ortadan kalkar
- Venöz dönüş artar
- Diyafram hareketi kolaylaşır
- Kardiyak output artar
→ %50’den fazla ROSC sağlanma olasılığı bildirilmiştir
Uygulama prensipleri
- CPR sırasında:
→ hasta supin pozisyonda kalır
→ manuel sol uterin deplasman uygulanır - Göğüs kompresyonları:
→ standart şekilde yapılır (yer değiştirilmez) - Resüsitatif sezaryen:
→ CPR devam ederken eş zamanlı başlatılır
👉 Önemli:
Fetal kalp atımı varlığı karar kriteri değildir
Özel durumlar
- Fetal ölüm varlığında:
→ yalnızca uterin boşaltma amacıyla sezaryen yapılmaz - Ancak:
→ maternal resüsitasyona katkı sağlayacaksa
→ yine de RCD uygulanabilir
Ayrıca cerrahi girişim:
- Pelvik ve abdominal yaralanmaların değerlendirilmesine de olanak sağlar
Klinik özet
- “Postmortem sezaryen” yerine → Resüsitatif sezaryen (RCD)
- Amaç: anneyi kurtarmak + fetüsü korumak
- ≥ umbilikus seviyesi uterus
- 4–5 dk içinde ROSC yok → başla
- CPR kesilmez
- Fetal kalp atımı şart değildir
👉 Altın kural:
Resüsitatif sezaryen, fetüs için değil; öncelikle anne için yapılan hayat kurtarıcı bir girişimdir.
Hastane Öncesi Yaklaşım
Gebe travma hastasına yaklaşım, temel olarak gebe olmayan hastalarla aynıdır ve standart travma algoritması (ATLS) uygulanmalıdır. Ancak gebeliğe özgü fizyolojik değişiklikler ve fetal durum nedeniyle bazı kritik farklılıklar göz önünde bulundurulmalıdır.
Gebe hastada ilk değerlendirme her zaman:
→ ABC (Airway, Breathing, Circulation)
şeklinde yapılmalıdır.
Eğer hava yolu, solunum ve dolaşım stabil ise:
→ servikal omurga yaralanması değerlendirilmelidir
Gebeliğin özellikle 20. haftasından sonra:
→ aortokaval kompresyon gelişebilir
Bu nedenle transport sırasında:
- Omurga yaralanması yoksa → sol lateral dekübit pozisyon
- Omurga yaralanması varsa →
→ immobilizasyon + 15–30° sol tilt
uygulanmalıdır.
Ek olarak:
- SpO₂ ≥ %95 olacak şekilde oksijen verilmelidir
- İki geniş damar yolu açılmalı
- Sıvı tedavisi başlanmalıdır
- Travma mekanizması, gebelik haftası ve vital bulgular kayıt altına alınmalıdır
👉 En kritik hedef:
Hastanın en kısa sürede uygun merkeze transferidir
Acil Servis Yaklaşımı
Travma, gebede hem anne hem fetüs için yaşamı tehdit edebilir.
Özellikle:
→ maternal şok, %80 fetal mortalite ile ilişkilidir
Bu nedenle:
👉 öncelik her zaman annenin hızlı değerlendirilmesi ve tedavisidir
Temel değerlendirme prensipleri
- Tüm gebe hastalarda:
→ primer ve sekonder survey uygulanır - Üreme çağındaki tüm kadınlarda:
→ gebelik düşünülmeli
→ β-hCG testi istenmelidir
Ek olarak:
- Erken doğum, plasenta dekolmanı, previa öyküsü sorgulanmalıdır
- Multidisipliner yaklaşım şarttır:
→ acil tıp + obstetri + yenidoğan ekibi
Fizik muayene özellikleri
- Batın muayenesi:
→ güvenilirliği azalmıştır - Uterus:
→ fundus yüksekliği ve tonusu değerlendirilmelidir
Şüpheli durumlar:
- Uterin rüptür
- Plasenta dekolmanı
→ acil obstetri konsültasyonu gerektirir
Kaynaklar
- American College of Surgeons. Advanced Trauma Life Support (ATLS®) Student Course Manual, 11th Edition, 2025.
- American College of Surgeons. ATLS® Student Course Manual, 10th Edition, 2018.
- American College of Obstetricians and Gynecologists (ACOG) & Eastern Association for the Surgery of Trauma (EAST). Trauma in pregnancy guidelines.
- StatPearls Publishing. Trauma in Pregnancy.
- TATD Travma Kursu. Özel Durumlarda Travma.
- Mihmanlı A. Gebelikte travma yönetimi. Şişli Etfal Tıp Bülteni.
- Cerrahpaşa Medical Journal. Gebelikte travma ve yönetimi.
- Acilci.net. Gebe travma hastalarının yönetimi.
- National Center for Biotechnology Information (NCBI). Trauma in Pregnancy – Clinical review.
- Wagner LK, Lester RG, Saldana LR. Exposure of the Pregnant Patient to Diagnostic Radiations: A Guide to Medical Management, 2nd Edition. Medical Physics Publishing, 1997.
- Türk Tabipleri Birliği (TTB) STED. Gebelik ve radyasyon.
















