Kardiyopulmoner resüsitasyon, kalp-akciğer canlandırması, kardiyopulmoner serebral resüsitasyon veya kısa adıyla kardiyopulmoner resüsitasyon (KPR), kalbi duran bir kişide kan dolaşımını ve solunum sistemini tekrar çalışır hâle getirmek amacıyla kurtarıcılar (halktan veya sağlık alanından kişiler) tarafından uygulanan acil yöntemler bütünüdür. KPR sırasında uygulanan bu acil yöntemlerin ve işlemlerin önceliğini ve sırasını ise Temel Yaşam Desteği belirler (TYD – BLS, Basic Life Support). Temel Yaşam Desteği, yaşamı kurtarmak amacı ile yapılan ilk yardım yöntemi olup herhangi bir ilaç kullanılmadığı için halktan kurtarıcıların yapması için de teşvik edilmelidir. Yine bu yöntemin bir ilk yardım yöntemi olması sebebiyle öncelikli amaç, hastaya yeterli sağlık hizmeti ulaşıncaya kadar kişinin dolaşım ve solunumunun devam ettirilmesini sağlamaya çalışmaktır.
Bu yazımızda sizlere Pediatrik Temel Yaşam Desteğini son güncellenen kılavuzlar eşliğinde (AHA 2025 – ERC 2025) anlatmaya çalışacağız. Keyifli okumalar dileriz…
Pediatrik hastaların yetişkinlerden farkları
Pediatrik temel yaşam desteğinin (PBLS) yetişkinlerden ayrı bir başlık altında ele alınmasının temel nedeni, kardiyak arrestin gelişimsel fizyopatolojisindeki belirgin farklılıklardır. Yetişkinlerde kardiyak arrest çoğunlukla primer kardiyak nedenlere ve aritmilere bağlı olarak gelişirken; çocuklarda ve bebeklerde arrest genellikle primer bir kardiyak patolojiden ziyade, ilerleyen solunum yetmezliği veya şok tablosunun son aşaması olarak ortaya çıkar.
Bu nedenle pediatrik hastalarda solunum ve dolaşım yetmezliğinin erken tanınması ve zamanında müdahale edilmesi, kardiyak arrestin önlenmesinde kritik öneme sahiptir. Hipoksi ve hipovolemi, çocuklarda kardiyak arrestin en sık nedenleri arasında yer almaktadır.
Her ne kadar pediatrik arrestlerin temelinde çoğunlukla hipoksi yer alsa da, güncel American Heart Association (AHA) ve European Resuscitation Council (ERC) kılavuzları, resüsitasyonun standardizasyonu ve uygulama hızının artırılması amacıyla tüm yaş gruplarında (yenidoğan resüsitasyonu hariç) CAB (Kompresyon–Hava yolu–Solunum) yaklaşımını önermektedir. Bu yaklaşımda temel yaşam desteği, gecikmeleri en aza indirmek amacıyla doğrudan göğüs kompresyonları ile başlatılır.
Bununla birlikte, pediatrik hastalarda arrestin doğası gereği ventilasyon ihtiyacı yetişkinlere kıyasla daha belirgindir. Bu fizyolojik farklılık doğrultusunda, AHA ve ERC 2025 kılavuzları kurtarıcı sayısına göre farklı kompresyon-ventilasyon oranları önermektedir:
- Tek kurtarıcı: 30 kompresyon : 2 ventilasyon (30:2)
- İki kurtarıcı: 15 kompresyon : 2 ventilasyon (15:2)
İki kurtarıcı ile yapılan resüsitasyonda ventilasyon sıklığının artırılması, pediatrik hastaların yüksek oksijen ihtiyacını karşılamaya yönelik önemli bir stratejidir.
Sonuç olarak, pediatrik temel yaşam desteği; arrest etiyolojisinin farklılığı, hipoksiye duyarlılığın yüksek olması ve ventilasyon ihtiyacının belirginliği nedeniyle yetişkin algoritmalarından ayrılmakta ve bu doğrultuda özel yaklaşımlar gerektirmektedir.
Bebek ve çocuk tanımları ile puberte belirtileri
Pediatrik temel yaşam desteği (PBLS) uygulamaları, hastaların anatomik ve fizyolojik özelliklerindeki belirgin farklılıklar nedeniyle yaş gruplarına göre sınıflandırılarak ele alınmaktadır. Bu kapsamda pediatrik hastalar temel olarak iki ana grupta değerlendirilir: bebek (infant) ve çocuk.
Bebek (İnfant): Doğumdan itibaren (yenidoğanın hastaneden taburcu olduğu dönem sonrasında) 1 yaşına kadar olan süreci kapsar.
Çocuk: 1 yaşından başlayarak puberte (ergenlik) dönemine kadar olan yaş grubunu ifade eder.
Güncel American Heart Association (AHA) 2025 kılavuzlarına göre, puberte belirtileri gösteren veya puberte sonrası dönemde bulunan bireyler fizyolojik açıdan yetişkin kabul edilmekte ve bu hastalara erişkin temel yaşam desteği algoritmaları uygulanmaktadır. Bu yaklaşım, özellikle hızlı karar verilmesi gereken acil durumlarda, yaş yerine fizyolojik gelişim düzeyinin esas alınmasını amaçlamaktadır.
Klinik pratikte puberte varlığını hızlıca değerlendirmek için aşağıdaki belirgin fiziksel bulgular kullanılabilir:
- Kızlarda: Meme (göğüs) gelişiminin başlaması (thelarş)
- Erkeklerde: Koltuk altı veya göğüs bölgesinde kıllanmanın başlaması
Bu bulguların varlığı, hastanın pediatrik algoritmalardan ziyade erişkin resüsitasyon algoritmalarına göre yönetilmesi gerektiğini göstermektedir.
Sonuç olarak, pediatrik temel yaşam desteğinde yaş sınırlarından ziyade fizyolojik gelişim basamaklarının dikkate alınması, uygun algoritmanın seçilmesi açısından kritik öneme sahiptir.
Pediatrik anatomi ve fizyolojinin getirdiği zorluklar
Pediatrik hastalar ile erişkinler arasındaki belirgin anatomik ve fizyolojik farklılıklar, hem temel yaşam desteği (BLS) hem de ileri yaşam desteği (ALS) uygulamalarını doğrudan etkileyen kritik unsurlardır. Bu farklılıkların doğru anlaşılması, etkili ve güvenli resüsitasyon uygulamalarının temelini oluşturur.
Anatomik farklılıklar ve hava yolu yönetimi
Pediatrik hastalarda hava yolu anatomisi erişkinlere kıyasla belirgin farklılıklar gösterir. Görece daha büyük dil, belirgin oksiput, kısa boyun ve daha anterior yerleşimli vokal kordlar; ağız, farinks ve trakea akslarının hizalanmasını güçleştirir. Bu durum, özellikle temel yaşam desteğinde hava yolu açıklığının sağlanmasını ve ileri yaşam desteğinde entübasyon işlemini teknik olarak zorlaştırır.
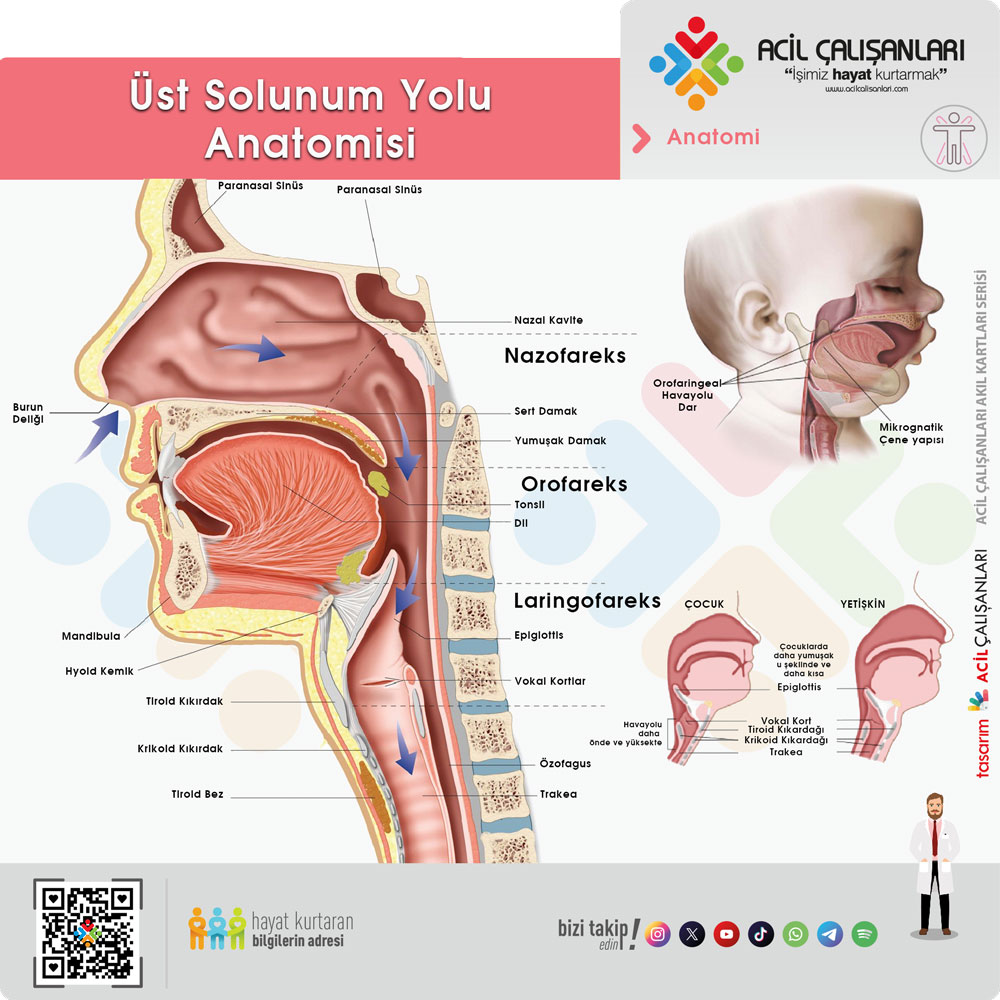
Ayrıca kısa hipofarenks ve daha sefalad yerleşimli larenks, hava yolu manipülasyonları sırasında obstrüksiyon riskini artırır. Pediatrik hava yolunda subglottik bölge en dar segmenttir ve bu bölgede gelişen minimal ödem dahi, hava yolu direncinin çapın dördüncü kuvveti ile ters orantılı olması (Poiseuille yasası) nedeniyle hava akımında dramatik azalmaya yol açabilir. Bu nedenle, pediatrik hastalarda hava yolu yönetimi sırasında travmadan kaçınılması ve uygun ekipman seçimi hayati önem taşır.
Solunum fizyolojisi ve ventilasyon zorlukları
Çocuklarda yüksek metabolik hız ve artmış oksijen tüketimi, buna eşlik eden düşük fonksiyonel rezidüel kapasite (FRC) ve sınırlı oksijen rezervi ile birleştiğinde, ventilasyonun kesildiği durumlarda hızlı oksijen desatürasyonuna neden olur.
Buna ek olarak, diyafragma-dominant solunum paterni ve yüksek komplianslı göğüs duvarı, ventilatuvar etkinliği azaltır. Bu durum hem spontan solunumda hem de yardımcı ventilasyon uygulamalarında hızlı kas yorgunluğuna yol açabilir. Sonuç olarak pediatrik hastalarda güvenle tolere edilebilen apne süresi belirgin şekilde daha kısadır.
Temel ve ileri yaşam desteği açısından klinik önemi
Bu anatomik ve fizyolojik özellikler nedeniyle pediatrik hastalarda:
- Hava yolu açıklığının erken ve etkin sağlanması kritik öneme sahiptir.
- Ventilasyon desteği, erişkinlere kıyasla daha öncelikli ve belirleyici bir rol oynar.
- Apne ve hipoventilasyon kısa sürede ciddi hipoksiye dönüşebilir, bu nedenle gecikmeler tolere edilemez.
- İleri hava yolu girişimleri (entübasyon vb.) daha zor ve komplikasyona daha açıktır, bu nedenle deneyim ve uygun ekipman gerektirir.
Sonuç olarak, pediatrik resüsitasyonda başarı; hava yolu yönetiminin dikkatli planlanması, ventilasyonun etkin şekilde sağlanması ve fizyolojik rezervlerin sınırlı olduğu bilinciyle hızlı müdahale edilmesine bağlıdır. Bu farklılıklar, pediatrik temel ve ileri yaşam desteğinin erişkin algoritmalarından ayrı olarak ele alınmasının temel gerekçesini oluşturur.
Halktan kurtarıcılar ve sağlık çalışanları için temel yaşam desteği
Temel yaşam desteği (BLS) uygulamaları, müdahaleyi gerçekleştiren kişinin eğitim düzeyi ve klinik yetkinliğine göre iki ana grupta ele alınmaktadır: halktan kurtarıcılar ve sağlık profesyonelleri. Bu ayrım, algoritmaların karmaşıklığı ve uygulanacak girişimlerin kapsamı açısından belirleyicidir.
Halktan kurtarıcılar
Halktan kurtarıcılar, tıbbi eğitimi olmayan ancak acil duruma tanıklık eden bireylerdir. Bu grup için önerilen algoritmalar, hızlı karar almayı kolaylaştırmak ve müdahale süresini kısaltmak amacıyla sadeleştirilmiştir.
- Nabız kontrolü yapmaları beklenmez
- Hastanın tepkisiz olması ve normal solunumunun olmaması (veya agonal solunum şeklinde anormal nefes alması) durumunda
- Derhal göğüs kompresyonlarına başlamaları önerilir
Bu yaklaşım, gereksiz gecikmeleri önlemeyi ve erken kompresyon başlanmasını sağlamayı hedefler.
Sağlık profesyonelleri
Sağlık profesyonelleri (hekim, hemşire, paramedik, ATT vb.), daha ileri değerlendirme ve müdahale becerilerine sahip oldukları için daha kapsamlı bir algoritma uygularlar.
- Solunum değerlendirmesi ile eş zamanlı nabız kontrolü yapılır (en fazla 10 saniye içinde)
- Pediatrik hastalarda iki kurtarıcı mevcutsa kompresyon-ventilasyon oranı 15:2 olarak uygulanır
- Balon-valf-maske (BVM) ile etkili ventilasyon sağlanır
- Şüpheli opioid doz aşımında nalokson uygulaması düşünülür
- Otomatik eksternal defibrilatör (OED/AED) erken dönemde algoritmaya entegre edilir
Güncel Kılavuz Perspektifi
2025 American Heart Association (AHA) pediatrik BLS kılavuzu, acil servis pratiğinde özellikle:
- Erken ventilasyonun sağlanması
- Yüksek kaliteli göğüs kompresyonlarının sürdürülmesi
- Sistematik ekip koordinasyonunun sağlanması
gibi temel unsurları ön plana çıkarmaktadır.
“Erken fark et – erken başla – yüksek kaliteyle uygula”
Pediatrik Yaşam Zinciri
Kardiyak arrest yönetimi tarihsel olarak arrest anına odaklanmış; özellikle yüksek kaliteli kardiyopulmoner resüsitasyon (KPR), erken defibrilasyon ve etkili ekip çalışması temel belirleyiciler olarak kabul edilmiştir. Ancak zamanla, yalnızca arrest anındaki müdahalelerin değil, arrest öncesi ve arrest sonrası bakımın da sağkalım ve nörolojik sonuçlar üzerinde belirleyici olduğu anlaşılmıştır.

Arrest öncesi dönem ve önleme stratejileri
- Toplum temelli güvenlik önlemleri (örneğin bisiklet kaskı kullanımı)
- Ani bebek ölümü sendromu (ABÖS) önleme stratejileri
- Toplumun KPR eğitimi alması
- Bakım verenlerin kritik hastalık bulgularını erken tanıması
- Acil sağlık hizmetlerine zamanında erişim
Arrest anı: Erken ve etkili müdahale
Hastane dışı kardiyak arrest (HDKA) geliştiğinde, erken dönemde halk tarafından başlatılan KPR, sağkalımın en önemli belirleyicilerinden biridir.
- Otomatik eksternal defibrilatör (OED) kullanımının erken sağlanması
- Defibrilasyon gecikmesinin en aza indirilmesi

Uygulama adımları (yönetim sırası)
Bu bölümde, pediatrik hastalarda temel yaşam desteği algoritmaları, güncel kılavuzlar doğrultusunda adım adım ele alınacaktır. Amaç; arrestin erken tanınması, gecikmeden müdahale edilmesi ve yüksek kaliteli resüsitasyon uygulamalarının sistematik şekilde gerçekleştirilmesidir.
Erken tanı – hızlı müdahale – yüksek kaliteli uygulama
AED: Otomatik eksternal defibrilatör;
BLS: Temel yaşam desteği;
CPR: Kardiyopulmoner resüsitasyon.
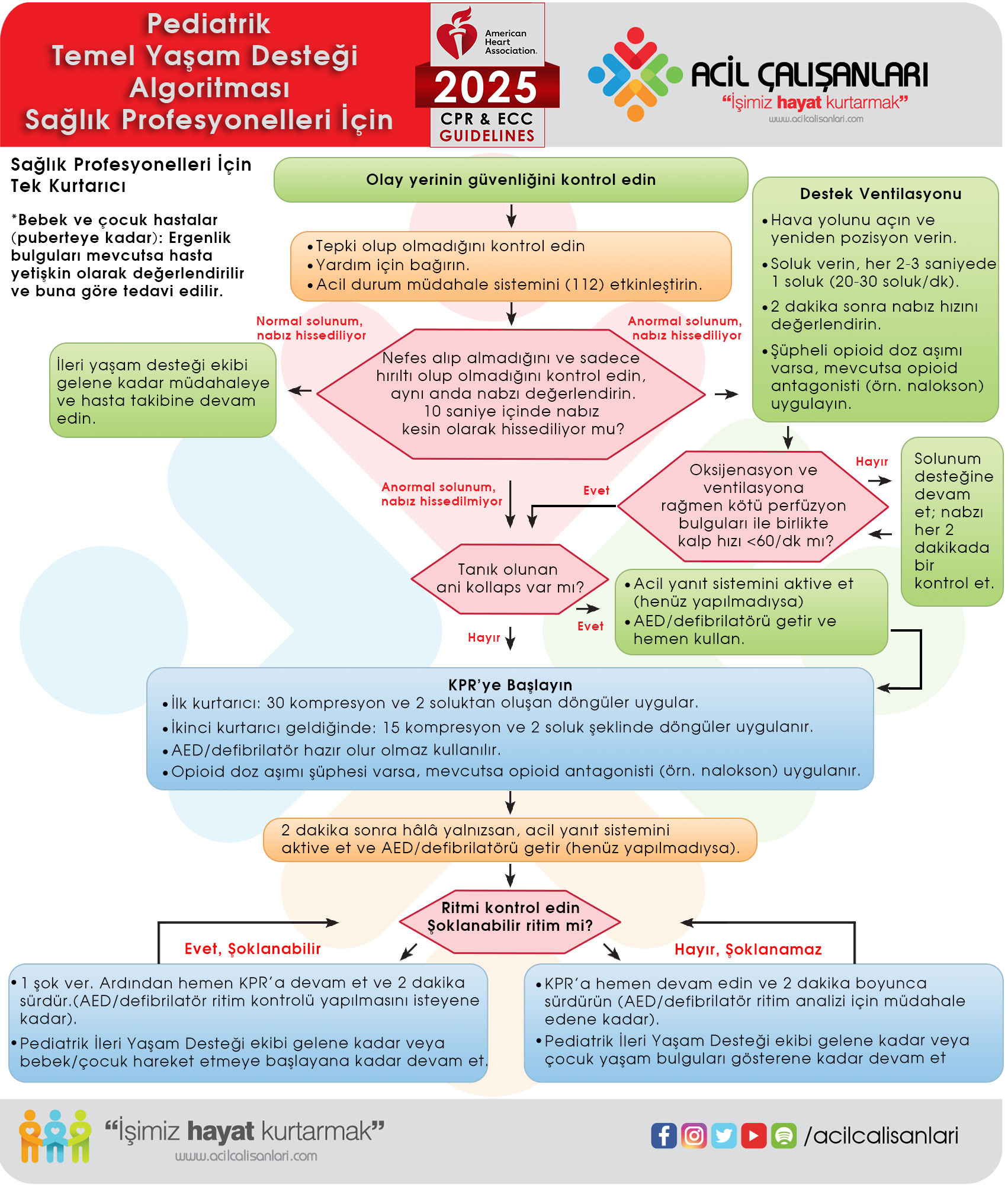
Sağlık profesyonelleri için pediatrik temel yaşam desteği (bebeklerden puberteye kadar — tek kurtarıcı).
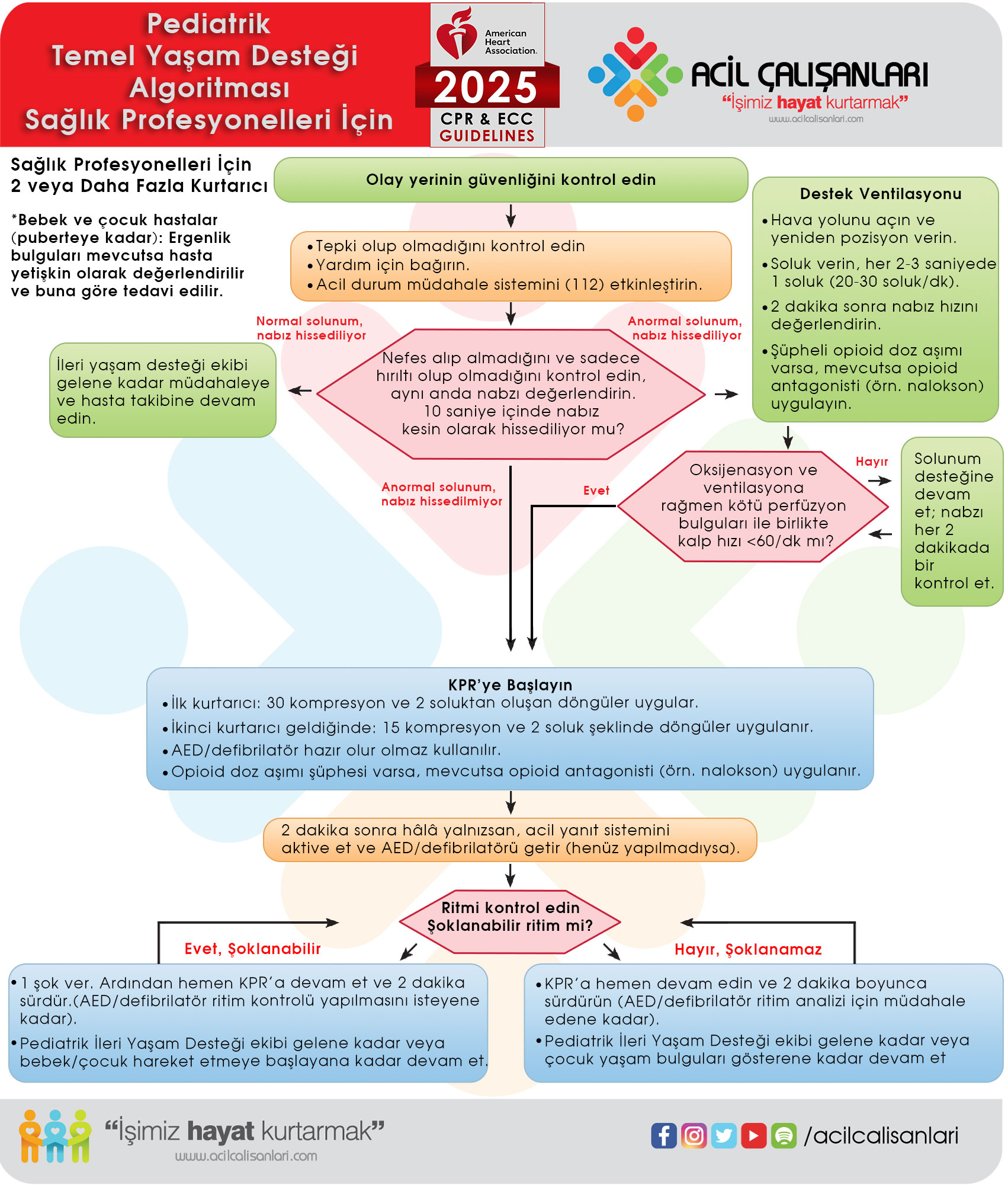
Sağlık profesyonelleri için pediatrik temel yaşam desteği (bebeklerden puberteye kadar — 2 veya daha fazla kurtarıcı).
1. Alan güvenliğinin sağlanması

Kendinin, hastanın ve çevredeki diğer kişilerin güvenliğinden emin ol. “Ölü kahramanlar hayat kurtaramaz” sözünden hareketle kurtarıcı her şeyden önce ortamın, kendisinin ve hastanın güvenliğini sağlamalıdır.
2. Yanıtın değerlendirilmesi

Alanın güvenli olduğunu saptadıktan sonra, hastanın yanına giden kurtarıcı hızla cevapsızlığı değerlendirmelidir. Hastayı omzundan hafifçe sarsarak “iyi misiniz?” diye sormalıdır.
- Hasta yanıt veriyorsa: Derlenme (iyileşme) pozisyonuna getirilir, daha sonra yardım çağrılır.
- Hasta yanıtsız ise: Sırtüstü yatırılır ve hava yolu değerlendirmesine geçilir.
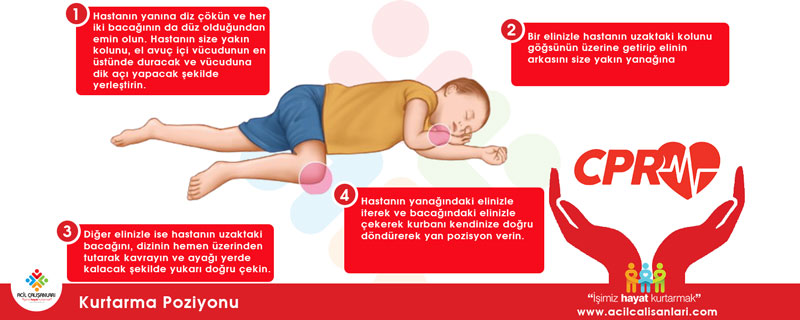
Daha fazla bilgiye buradan ulaşabilirsiniz.
3. 112’nin aranması (Acil tıp sistemi aktivasyonu)

Hasta cevapsız ise hemen 112 aranarak acil tıp sistemi aktive edilir.
- Mümkünse kurtarıcı hasta ile kalmaya devam eder (telefon hoparlöre alınır).
- Yer, olay türü, hasta sayısı ve durumu hakkında net bilgi verilir.
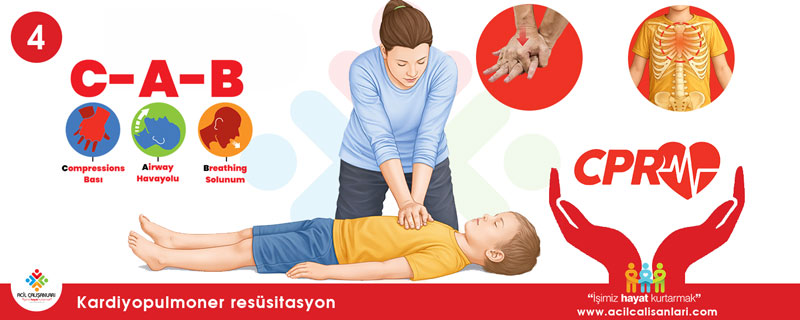
CAB protokolü ve uygulama

2010 yılından itibaren Amerikan Kalp Derneği (AHA), ABC (Hava yolu, Solunum, Dolaşım) yerine CAB (Göğüs Kompresyonu, Hava Yolu, Solunum) sıralamasını önermektedir. Bu değişikliğin nedeni, kan akışının (dolaşımın) en öncelikli ihtiyaç olması ve kompresyonlara daha erken başlanmasının sağkalımı artırmasıdır.
C: Göğüs kompresyonu (Dolaşım)
Temel yaşam desteğinde dolaşımın sağlanması için göğüs kompresyonları kritik öneme sahiptir. Müdahaleyi yapan kişinin eğitim düzeyine göre yaklaşım farklılık gösterir.
Halktan kurtarıcılar, yanıt vermeyen hastada nabız kontrolü yapmaksızın doğrudan göğüs kompresyonlarına başlamalıdır.
Sağlık profesyonelleri ise solunum değerlendirmesi ile eş zamanlı olarak karotis arterden nabız kontrolü yapmalı ve bu değerlendirme en fazla 10 saniye içinde tamamlanmalıdır. Nabız yoksa veya değerlendirme konusunda şüphe varsa, gecikmeden kompresyonlara başlanmalıdır.
Yaş gruplarına göre göğüs kompresyon teknikleri
Pediatrik hastalarda göğüs kompresyon tekniği; yaş, vücut yapısı ve kurtarıcının fiziksel gücüne göre değişiklik gösterir.
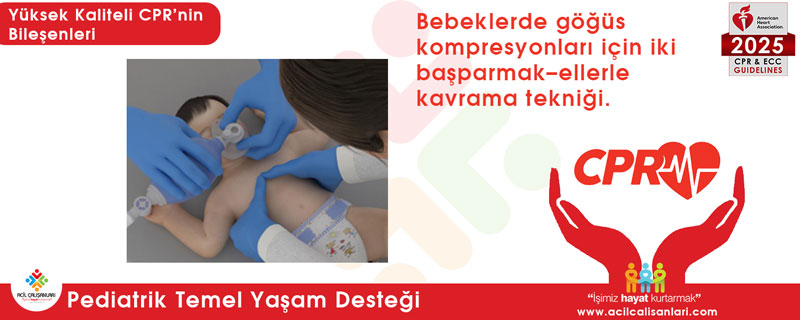
1. Bebeklerde göğüs kompresyonu (0–1 yaş)
Tercih edilen teknik: 2 başparmak–ellerle çevreleme (two-thumb encircling) tekniği
- Yaş grubu: 0–1 yaş (yenidoğan dâhil)
- Kullanım: Özellikle iki kurtarıcı varsa altın standarttır
- Tek kurtarıcı da yeterli bası sağlayabiliyorsa bu tekniği kullanabilir
- Bası noktası: Sternumun ortası (meme başı çizgisinin hemen altı)
- Bası derinliği: Göğüs ön-arka çapının 1/3’ü (~4 cm)
📌 Önemli (AHA 2025):
İki parmak tekniği, yetersiz kompresyon derinliği ve erken yorulma nedeniyle standart önerilerden çıkarılmıştır.
2. Çocuklarda göğüs kompresyonu (1 yaş – puberte)
Tek el veya çift el tekniği
- Yaş grubu: 1 yaş – ergenlik başlangıcı
- Kullanım:
- Küçük çocuklarda → tek el
- Daha iri çocuklarda → çift el
- Bası noktası: Sternumun alt yarısı
- Bası derinliği: Göğüs ön-arka çapının 1/3’ü (~5 cm)
3. Ergen ve yetişkinlerde göğüs kompresyonu
Standart teknik: çift el (iki el) kompresyon
- Yaş grubu: Puberte sonrası
- Kullanım: Her zaman çift el
- Bası derinliği: En az 5 cm, en fazla 6 cm
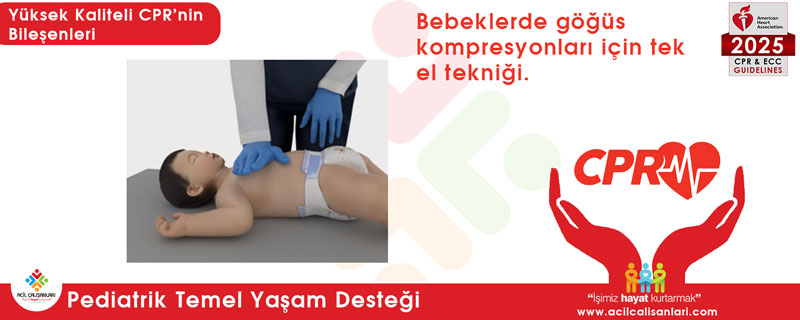
AHA 2025 bebeklerde göğüs basısı güncellemesi
Önceki kılavuzlarda yer alan “iki parmak” tekniği, yeterli bası derinliğine ulaşılamadığı ve kurtarıcıda çabuk yorgunluğa yol açtığı kanıtlandığı için AHA 2025 CPR ve ECC Kılavuzları standart önerilerinden tamamen çıkarılmıştır. Güncel AHA 2025 standardına göre; bebeklerde (0-1 yaş), ortamda tek kurtarıcı da olsa, iki kurtarıcı da olsa sadece iki baş parmakla göğsü kavrayarak bası tekniği uygulanmalıdır. Bebeklerde hedeflenen çökme derinliği göğüs ön-arka çapının 1/3’ü, yani yaklaşık 4 cm’dir.

Çift baş parmak tekniği (göğsü kavrayarak)
2 başparmakla göğüs kompresyonu tekniği, özellikle 0–1 yaş (bebek) grubunda kullanılan ve en etkili bası sağlayan yöntemdir. Göğüs kafesinin iki elle kavranması sayesinde daha derin ve kontrollü kompresyon yapılmasına olanak tanır. Bu teknik, özellikle iki kurtarıcı varlığında altın standart olarak önerilir ve bebeklerde tercih edilmesi gereken temel kompresyon yöntemidir.

Uygulama adımları
- Pozisyon alma: Bebeğin sert ve düz bir zemin üzerinde sırtüstü yattığından emin olun. Kurtarıcı, bebeğin ayak tarafında veya yan tarafında pozisyon alır.
- El yerleşimi: Her iki el ile bebeğin göğüs kafesi yanlardan kavranır. İki başparmak, sternumun ortasına (meme başı çizgisinin hemen altına) yerleştirilir.
- Doğru vücut postürü: Eller göğsü kavrarken başparmaklar dik olacak şekilde yerleştirilir. Bası, parmak gücünden ziyade kontrollü ve ritmik şekilde uygulanır.
Çifte el tekniği
Temel Yaşam Desteği (BLS) uygulamalarında, 1 yaşından ergenliğe kadar olan çocuklarda göğüs basısı için çocuğun fiziksel yapısına ve kurtarıcının gücüne bağlı olarak tek el veya iki el (çifte el) tekniği kullanılabilir.
Uygulama adımları
- Pozisyon alma: Çocuğun sert ve düz bir zemin üzerinde sırtüstü yattığından emin olun. Çocuğun göğüs hizasına gelecek şekilde yan tarafına diz çökün.
- El yerleşimi: Bir elin topuğu göğüs kemiğinin alt yarısına yerleştirilir ve diğer el bu elin üzerine kenetlenir veya paralel yerleştirilir. Çifte el tekniği, özellikle daha büyük çocuklarda veya kurtarıcının tek elle yeterli bası derinliğine ulaşmakta zorlandığı durumlarda tercih edilmelidir.
- Doğru vücut postürü: Dirseğinizi kilitli tutarak kolunuzu tamamen dik bir hale getirin. Omuzlarınız doğrudan çocuğun göğsünün üzerinde, ellerinize dik bir açıda olmalıdır.

Tek el tekniği

Özellikle daha küçük yapılı çocuklarda hedeflenen bası derinliğine ulaşmak için tek el tekniği genellikle tercih edilir.
Uygulama adımları
- Pozisyon alma: Çocuğun sert ve düz bir zemin üzerinde sırtüstü yattığından emin olun. Çocuğun göğüs hizasına gelecek şekilde yan tarafına diz çökün.
- El yerleşimi: Sadece bir elinizin topuğunu çocuğun göğüs kemiğinin alt yarısına yerleştirin.
- Doğru vücut postürü: Dirseğinizi kilitli tutarak kolunuzu tamamen dik bir hale getirin. Omuzlarınız doğrudan çocuğun göğsünün üzerinde olmalıdır.
Özet
- Bebek (0–1 yaş): 2 başparmak (tercih edilen)
- Çocuk (1 yaş–ergenlik): Tek el veya çift el (cüsseye göre)
- Ergen/yetişkin: Her zaman çift el
- Kompresyonlar sert ve hızlı olmalıdır (100–120/dk)
- Her bası sonrası tam göğüs geri yaylanması sağlanmalıdır
- Kesintiler en aza indirilmelidir
- Yetersiz derinlik → etkisiz KPR
Bası derinliği oranları
Göğüs basısı hızı (Kompresyon hızı)
Temel Yaşam Desteği (CPR) sırasında, hastanın yaşı ne olursa olsun uygulanması gereken göğüs basısı hızı dakikada 100 ila 120 bası olmalıdır.
Tam göğüs geri yaylanması (Chest recoil)
Tam göğüs geri yaylanması, her kompresyon sonrası göğse uygulanan baskının tamamen kaldırılarak göğüs kafesinin normal anatomik pozisyonuna dönmesine izin verilmesidir.
A: Hava yolu (Airway) yönetimi
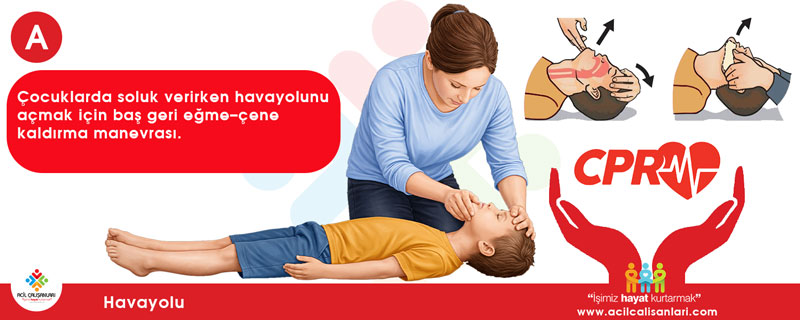
Bilinçsiz çocuk ve bebek hastalarda dil, anatomi gereği hava yolu tıkanıklığının en sık karşılaşılan nedenidir.
Baş geri – çene kaldırma (Head tilt – chin lift)
Travma şüphesi olmayan bebek ve çocuk hastalarda standart olarak kullanılan hava yolu açma manevrasıdır.
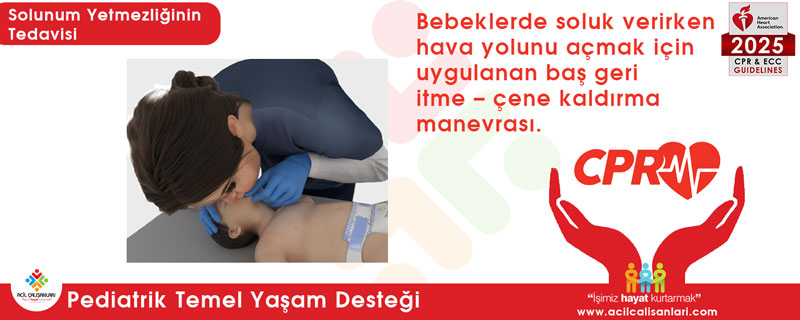
Çene itme (Jaw thrust)
Travma şüphesi olan bebek ve çocuk hastalarda servikal omurga hareketini en aza indirmek için kullanılır.
Yaş grubuna göre hava yolu açma pozisyonları
B: Solunum (Breathing)
Solunum değerlendirmesi için eski kılavuzlarda yer alan “Bak, Dinle, Hisset” yöntemi güncel AHA standartlarından çıkarılmıştır.

Kurtarıcı soluk verme
Hava yolu açıldıktan sonra hastanın yaşına uygun teknikle soluk verilir. Çocuklarda hava yolu açıldıktan sonra burun kapatılırken, bebeklerde anatomik yapı gereği kurtarıcının ağzı bebeğin hem ağzını hem de burnunu kaplayacak şekilde yerleştirilir. Normal bir nefes alınır ve hastanın hava yoluna 1 saniye süresince üflenir. Bu sırada göğsün yükseldiği gözlemlenmelidir. Aşırı hava verilmesinden kaçınılmalıdır. Toplamda 2 etkili soluk verilir ve vakit kaybetmeden hemen göğüs kompresyonlarına dönülür.

Yaş gruplarına göre solunum teknikleri ve oranları
D: Defibrilasyon (OED kullanımı)
Pediatrik temel yaşam desteğinde kompresyon, hava yolu ve solunum (CAB) adımları sağlandıktan veya bu adımlar uygulanırken ortama bir otomatik eksternal defibrilatör (OED) ulaştığında, KPR’ye (Kalp Akciğer Canlandırması) ara verilmeden cihaz hemen kullanıma hazır hale getirilmelidir. Bebeklerde ve çocuklarda ani kalp durmasının en yaygın nedeni asfiksi (oksijensizlik) olsa da, şoklanabilir ritimler (ventriküler fibrilasyon veya nabızsız ventriküler taşikardi) de görülebilir ve bu durumlarda erken defibrilasyon sağkalım için kritiktir.

OED kullanım adımları
- Cihazı açın: OED gelir gelmez ilk yapılacak işlem cihazı açmaktır (bazı modeller kapağı açılınca otomatik çalışır). Cihazın sesli ve/veya görsel komutlarını dikkatle dinleyin ve eş zamanlı olarak uygulayın.
- Pedleri yapıştırın: Hastanın göğsünü açın, ıslaklık varsa hızla kurulayın ve pedleri yapıştırın. 8 yaşından küçük veya 25 kg’dan hafif çocuk ve bebekler için, eğer cihazda mevcutsa pediatrik pedleri kullanın veya cihazın pediatrik doz (enerji düşürücü) anahtarını/modunu aktif hale getirin.
- Ritmi analiz edin: OED ritmi analiz ederken hiç kimsenin hastaya dokunmadığından emin olun. Yüksek sesle “Çekilin, cihaz ritmi analiz ediyor” şeklinde net bir komut verin.
- Şok uygulayın (öneriliyorsa): Cihaz şok öneriyorsa, şok butonuna basmadan önce tekrar hastaya kimsenin temas etmediğini gözle kontrol edin (“Ben çekildim, siz çekilin, herkes çekilsin”). Şok verildikten hemen sonra, ritim kontrolü veya nabız kontrolü yapmadan derhal göğüs basısı ile KPR’ye kesintisiz olarak devam edin.
- Şok önerilmiyorsa: OED “şok önerilmez” uyarısı verirse, zaman kaybetmeden göğüs basısı ile KPR’ye yeniden başlayın. Cihazın 2 dakika sonra (5 KPR döngüsü sonrasında) ritmi tekrar analiz etmesine izin verin.
Pediatrik OED pedlerinin yerleşimi
Çocuk ve bebeklerde göğüs yüzeyi küçük olduğu için pedlerin birbirine temas etmemesi son derece önemlidir. Pedler birbirine değerse elektrik akımı kalpten geçmek yerine pedler arasında atlar (ark yapar) ve tedavi başarısız olur, ayrıca cilt yanıklarına yol açabilir.
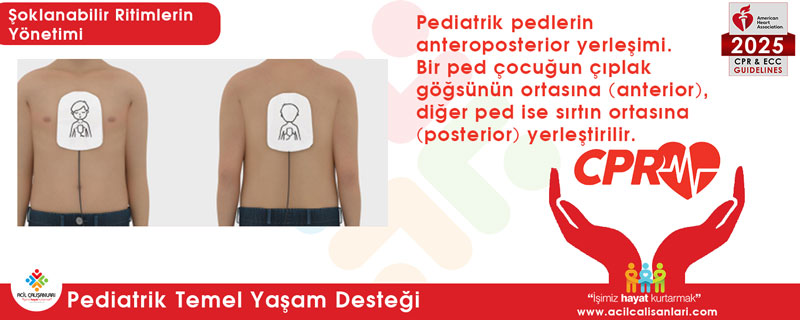
- Anteroposterior (ön-arka) yerleşim: Bebeklerde (0-1 yaş) ve küçük çocuklarda göğüs kafesi dar olduğu için en çok tercih edilen ve en güvenli yöntemdir. Pedlerden biri göğsün tam ortasına (sternum üzerine), diğeri ise hastanın sırtına, iki kürek kemiğinin (skapulaların) arasına yerleştirilir.
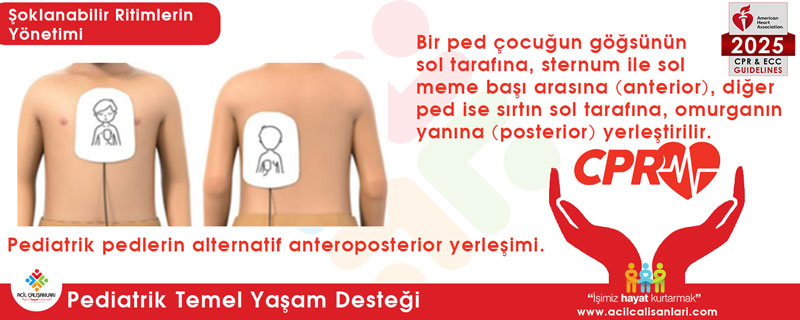
- Anterolateral (ön-yan) yerleşim: Daha büyük çocuklarda (genellikle 8 yaşa doğru) pedler birbirine değmeden (en az 2.5 – 3 cm boşluk kalacak şekilde) göğse sığabiliyorsa, yetişkinlerde olduğu gibi sağ köprücük kemiğinin (klavikula) hemen altına ve sol meme başının alt dış kısmına (koltuk altına doğru) yerleştirilebilir.
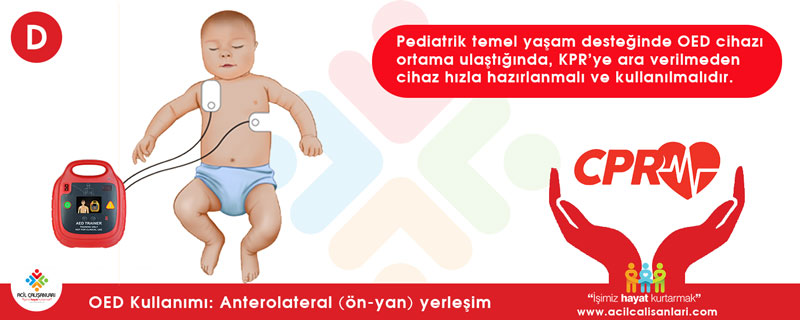
Önemli not: Eğer olay yerinde pediatrik ped veya çocuk moduna sahip bir cihaz yoksa, hiçbir şey yapmamaktansa standart yetişkin pedleri kullanılmalıdır. Defibrilasyonu geciktirmek, yüksek enerji vermekten çok daha ölümcüldür. Ancak yetişkin pedleri kullanılırken pedlerin kesinlikle birbirine temas etmemesine dikkat edilmeli ve gerekirse zorunlu olarak ön-arka (anteroposterior) pozisyonda yapıştırılmalıdır.
Sonuç
AHA 2025 Pediatrik Temel Yaşam Desteği (TYD) kılavuzu, bebek ve çocuklarda sağkalımı artırmak için solunum ve oksijenasyonun önemini merkeze alırken, bası teknikleri ve hava yolu tıkanıklıklarının yönetiminde kritik güncellemeler sunmaktadır. Kılavuzdan akılda kalması gereken temel mesajlar özetle şunlardır:
-
- Solunum ve oksijenasyon merkezde: Pediatrik arrestlerin büyük bir kısmı asfiksi kaynaklı olduğu için, sadece göğüs basısı yerine kompresyon ve solunumun birlikte uygulandığı konvansiyonel KPR uygulanması güçlü bir şekilde vurgulanmaktadır.
- Bebeklerde bası tekniği değişimi: Bebeklerde göğüs basısı için iki parmak tekniği standart uygulamadan tamamen kaldırılmıştır. Bunun yerine çift başparmak (göğsü kavrayarak) veya tek elin topuğu tekniği kullanılmalıdır.
- Yüksek solunum hızı: İleri hava yolu sağlanmış veya nabzı olup yetersiz soluyan bebek ve çocuklarda solutma hızı dakikada 20-30 soluk (her 2-3 saniyede bir nefes) olarak güncellenmiştir.
- Bebeklerde yabancı cisim yönetimi: Ciddi hava yolu tıkanıklığı olan bebeklerde karın itişi kesinlikle önerilmez. Müdahale, 5 sırt vuruşu ve 5 göğüs itişi döngüleri şeklinde uygulanmalıdır.
- Çocuklarda yabancı cisim yönetimi: Ciddi tıkanıklığı olan çocuklarda 5 sırt vuruşu ve 5 karın itişi (Heimlich manevrası) döngüleri standartlaştırılmıştır.
- Erken OED kullanımı: Bebek ve çocuklarda şoklanabilir ritimlerin tespiti için otomatik eksternal defibrilatör (OED) mümkün olan en kısa sürede bağlanmalıdır. Cihazda mevcutsa pediatrik doz azaltıcı tercih edilmelidir.
- Kesintilerin en aza indirilmesi: Şok öncesi ve sonrası duraklamalar minimumda tutulmalı, tepkisizlik ve anormal solunum (gasping) fark edildiği an hızla tanı konularak KPR’ye derhal başlanmalıdır.
Kaynaklar
-
-
- American Heart Association (AHA). (2025). 2025 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Part 1: Executive Summary.
- Topjian, A. A., et al. (2025). Pediatric Basic Life Support: 2025 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care.
-