Bu İçerik Sadece Aboneler İçindir
Endokardit, kalbin iç yüzeyini oluşturan endokard dokusunu ve genellikle kalp kapakçıklarını etkileyen, hayatı tehdit edebilecek ciddi bir inflamasyon veya enfeksiyon durumudur. Bu hastalık, enfeksiyona neden olan mikroorganizmaların (bakteriler, mantarlar veya virüsler) kan dolaşımı yoluyla kalbe ulaşması sonucu gelişir ve genellikle vücudun diğer bölgelerinde bulunan bir enfeksiyon kaynağından kaynaklanır. Endokardit, altta yatan kalp hastalıkları, yapay kapakçıklar veya bağışıklık sistemi zayıflığı gibi risk faktörleri taşıyan bireylerde daha sık görülür.
Endokardit nadir görülen bir hastalık olmasına rağmen, tanı koymanın zorluğu ve yüksek morbidite ve mortalite oranlarına sahip olması nedeniyle klinik önemi büyüktür. Zamanında teşhis ve tedavi edilmediğinde, enfeksiyonun kalp kapakçıklarında geri dönüşü olmayan hasarlara, emboli riskine ve sistemik komplikasyonlara yol açması nedeniyle yaşamı tehdit eden bir durum haline gelebilir.
SINIFLAMA
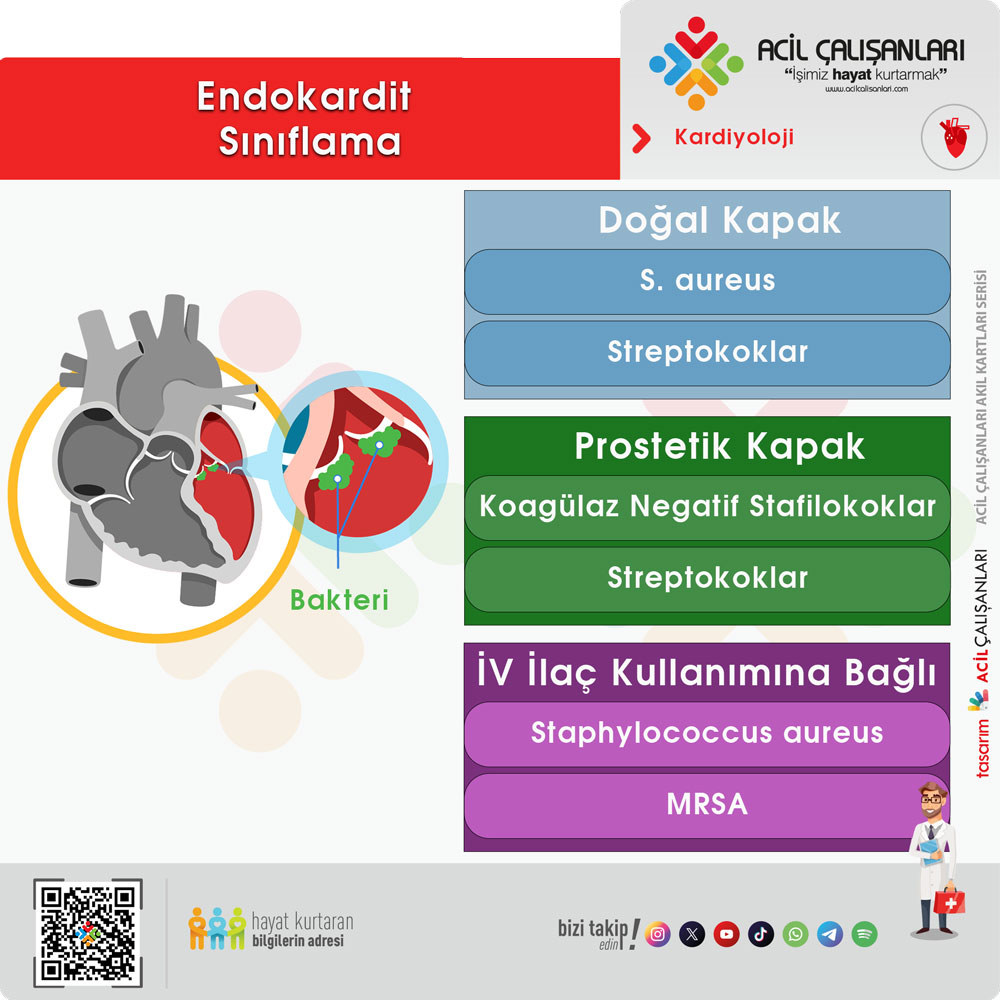
ESC 2025 kılavuzunda infektif endokardit, klinik yönetimi yönlendirmek amacıyla kapak tipi, zamanlama ve hasta grubuna göre sınıflandırılır.
Kapak tipine göre
- Doğal kapak endokarditi (Native valve endocarditis – NVE)
👉 En sık görülen form - Prostetik kapak endokarditi (Prosthetic valve endocarditis – PVE)
👉 Daha yüksek mortalite ve komplikasyon riski
Prostetik kapak endokarditi (zamanlamaya göre)
- Erken PVE
👉 Kapak cerrahisinden sonraki ilk 12 ay içinde gelişir
👉 Genellikle nozokomiyal etkenler (Stafilokoklar vb.) - Geç PVE
👉 12 aydan sonra gelişir
👉 Doğal kapak endokarditine benzer etkenler
Hasta grubuna göre
- İntravenöz ilaç kullananlarda endokardit (IVDU-IE)
👉 Sıklıkla sağ kalp tutulumu (triküspit kapak)
👉 En sık etken: Staphylococcus aureus
Klinik duruma göre (ESC 2025 ek yaklaşım)
- Toplum kökenli (community-acquired)
- Sağlık hizmeti ilişkili (healthcare-associated)
- Nozokomiyal endokardit
⚠️ ESC 2025 önemli vurgular
👉 Sınıflama sadece akademik değil:
➡️ Tedavi seçimi + antibiyotik süresi + cerrahi karar için kritik
👉 Prostetik kapak ve sağlık hizmeti ilişkili endokardit
➡️ yüksek riskli grup
🎯 Klinik mesaj
👉 İlk ayrım: native vs prostetik
👉 Prostetikte: erken vs geç
👉 Özel grup: IV ilaç kullanıcıları
ETİYOLOJİ
İnfektif endokardit etiyolojisi; hastanın kapak tipi, maruziyetleri ve risk faktörlerine göre değişiklik gösterir. ESC 2025 yaklaşımında etken dağılımı, özellikle sağlık hizmeti ilişkili enfeksiyonlar ve invaziv girişimlerin artmasıyla birlikte daha çok stafilokokların ön plana çıktığını vurgular.
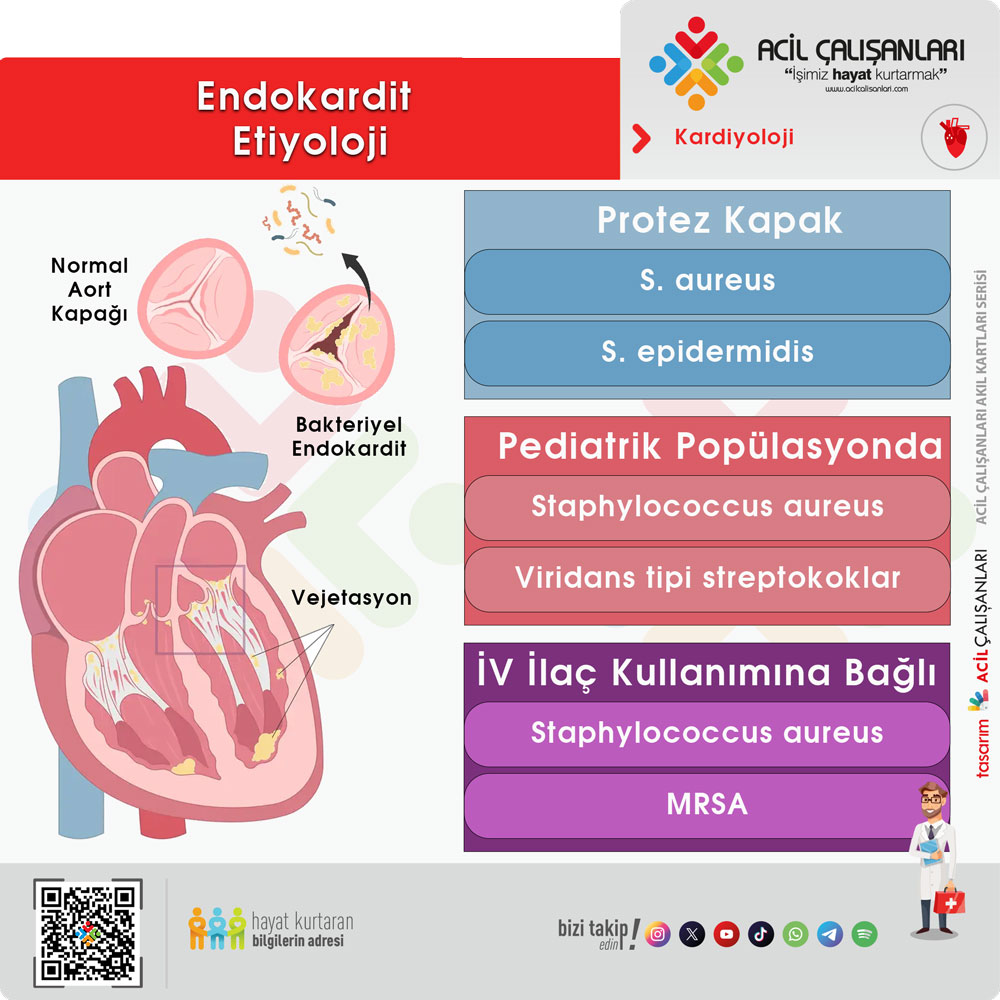
Pediatrik popülasyon
Çocuklarda en sık etken:
- Staphylococcus aureus
Bunu:
- Viridans grubu streptokoklar takip eder
📌 Klinik ipuçları:
- Önceden kalp hastalığı olmayan çocukta → S. aureus
- Yakın diş işlemi → Viridans streptokok
Diğer etkenler:
- Koagülaz negatif stafilokoklar (kateter ilişkili)
- Gram negatif bakteriler (nadir)
- Mantarlar (özellikle cerrahi sonrası)
Doğal kapak endokarditi (NVE)
En sık etkenler:
- Staphylococcus aureus (en sık, özellikle akut tablo)
- Viridans streptokoklar (subakut form)
- Enterokoklar
📌 Risk faktörleri:
- Mitral kapak prolapsusu
- Dejeneratif kapak hastalıkları
- Biküspit aort kapağı
- Doğumsal kalp hastalıkları
📌 Tutulum:
- En sık mitral kapak, ardından aort kapak
Prostetik kapak endokarditi (PVE)
⏱️ Erken dönem (<12 ay)
- Staphylococcus aureus
- Koagülaz-negatif stafilokoklar (S. epidermidis)
- MRSA dahil
👉 Genellikle nozokomiyal / cerrahi ilişkili
⏱️ Geç dönem (>12 ay)
- Streptokoklar
- Enterokoklar
👉 Doğal kapak endokarditine benzer etkenler
💉 İntravenöz ilaç kullanımına bağlı endokardit
- En sık etken: Staphylococcus aureus
- MRSA oranı artmaktadır
📌 Özellikler:
- Sıklıkla triküspit kapak tutulumu
- Plevritik göğüs ağrısı
- Septik pulmoner emboli
📌 Diğer etkenler:
- Pseudomonas
- Serratia (nadir)
ESC 2025 kritik değişim
👉 Günümüzde:
- Stafilokoklar en sık etken haline gelmiştir
👉 Nedeni:
- Kateterler
- İnvaziv işlemler
- Hastane ilişkili enfeksiyonlar
🎯 Klinik mesaj
👉 En sık etken: Staphylococcus aureus
👉 Kapak tipine göre etken değişir
👉 Prostetik kapak → yüksek risk
👉 İV ilaç kullanıcıları → sağ kalp tutulumu
RİSK FAKTÖRLERİ
İnfektif endokardit gelişiminde temel mekanizma, endotel hasarı + bakteriyemi birlikteliğidir. ESC 2025’e göre risk faktörleri, özellikle kapak patolojisi ve sağlık hizmeti ilişkili maruziyetler etrafında yoğunlaşır.
🔴 Yüksek risk faktörleri
- Kalp kapağında kalıcı hasar
- Romatizmal kapak hastalığı
- Dejeneratif kapak hastalıkları
- Biküspit aort kapağı
- Prostetik kapak varlığı
- Geçirilmiş endokardit öyküsü
- Doğumsal kalp hastalıkları
🟠 Orta düzey risk faktörleri
- İleri yaş
- Diyabet mellitus
- İmmünsüpresyon
- Steroid kullanımı
- Kemoterapi
- Kronik böbrek hastalığı
💉 Sağlık hizmeti ilişkili riskler (ESC 2025 vurgusu)
👉 Günümüzde en önemli artan risk grubu
- Pacemaker / ICD / kardiyak cihaz varlığı
- Santral venöz kateter
- Hemodiyaliz
- İnvaziv girişimler / cerrahiler
⚠️ ESC 2025 önemli mesaj
👉 Endokardit artık sadece “kapak hastalığı” değil
➡️ sağlık hizmeti ilişkili enfeksiyon hastalığı haline geldi
🎯 Klinik özet
👉 En önemli risk: kapak hastalığı / protez kapak
👉 En hızlı artan risk: invaziv işlemler ve cihazlar
👉 Diyabet + steroid → ek risk
EPİDEMİYOLOJİ
PATOFİZYOLOJİ
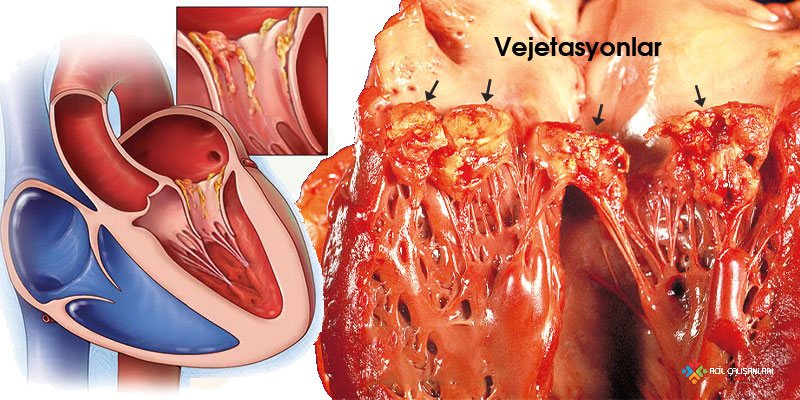
İnfektif endokardit, genellikle endotelyal hasar + bakteriyemi sonucu gelişir. Önceden hasarlı kapak veya türbülanslı akım bölgelerinde endotel zedelenir ve bu alanlarda trombosit ve fibrin birikimi ile steril mikro-trombüs oluşur. Kana karışan mikroorganizmalar bu yüzeye tutunarak kolonize olur ve zamanla vegetasyonlar gelişir.
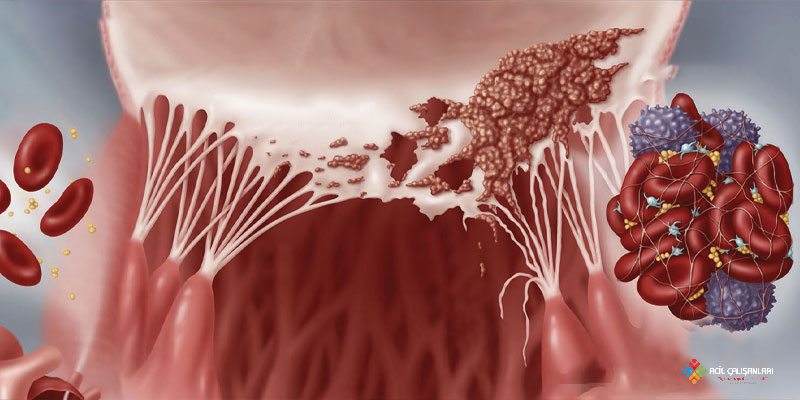
Bu vegetasyonlar; bakteri, fibrin ve trombositlerden oluşur ve özellikle mitral ve aort kapaklarında yerleşir. En sık etkenler Staphylococcus aureus (akut) ve **viridans streptokoklar (subakut)**tır.
Süreç ilerledikçe kapak yapısında hasar gelişir ve kapak yetmezliği, apseler ve iletim bozuklukları ortaya çıkabilir. Vegetasyonların parçalanması ile septik emboliler oluşarak beyin, akciğer, böbrek ve diğer organlarda infarkt ve enfeksiyonlara yol açabilir.
Ayrıca dolaşımdaki immün kompleksler, glomerülonefrit, Osler nodülleri ve Roth lekeleri gibi sistemik immün bulgulara neden olabilir.
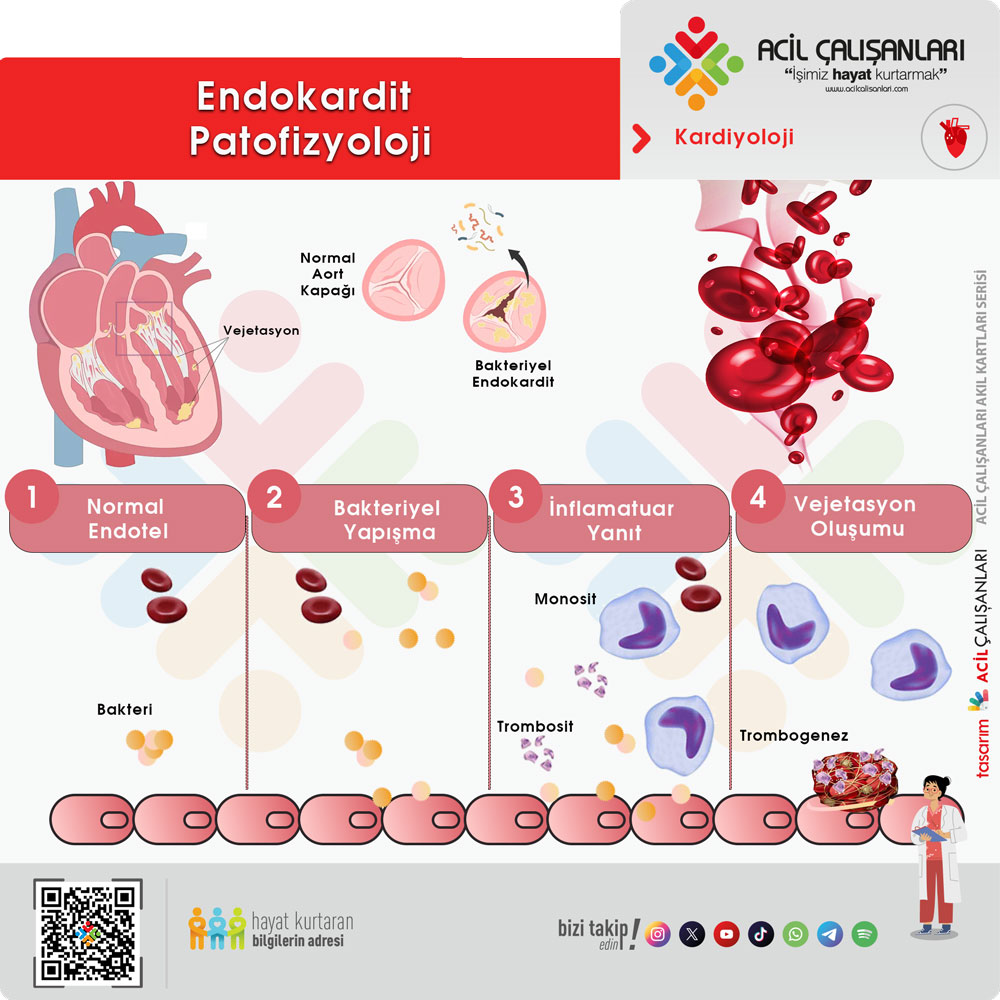
KLİNİK
İnfektif endokardit, klinik olarak çok değişken seyredebilir. Hastalık sinsi başlayıp haftalarca süren hafif semptomlarla ilerleyebileceği gibi, özellikle Staphylococcus aureus etkenli olgularda akut ve ağır bir tabloyla da ortaya çıkabilir. En sık bulgu uzamış ateş olup bazen tek belirti olabilir.
Hastalara eşlik eden semptomlar genellikle
- Non-spesifiktir
- Yorgunluk,
- Halsizlik
- Kas ve eklem ağrıları
- Baş ağrısı
- Titreme
- Bulantı
- Kusma
gibi şikayetleri içerir. Bu nedenle tanı çoğu zaman gecikebilir ve klinik şüphe büyük önem taşır.
Kardiyak bulgular arasında en önemli ipucu yeni gelişen üfürüm veya mevcut üfürümde değişikliktir. Kapak hasarına bağlı olarak kalp yetmezliği bulguları gelişebilir ve bu durum hastalığın prognozunu belirleyen önemli bir faktördür.
Fizik muayenede sık görülen bulgular arasında splenomegali ve çeşitli periferik stigmalar yer alır. Bunlar arasında retina üzerinde hemorajiler şeklinde görülen Roth lekeleri, avuç içi ve ayak tabanında ağrısız lezyonlar olan Janeway lezyonları, tırnak yatağında lineer kanamalar şeklindeki splinter hemorajiler, parmak uçlarında ağrılı nodüller olan Osler nodülleri ve yaygın peteşiler sayılabilir.
Hastalığın ileri dönemlerinde veya özellikle agresif etkenlerle gelişen olgularda nörolojik komplikasyonlar ön plana çıkabilir. Bunlar arasında bilinç değişikliği, odak nörolojik defisitler, meningeal irritasyon bulguları, artmış intrakraniyal basınç bulguları yer alır. Ayrıca septik embolilere bağlı olarak iskemik inme, serebral apse, mikotik anevrizma ve intrakraniyal kanama gelişebilir.
ESC 2025 kılavuzu, infektif endokarditin sistemik bir hastalık olduğunu ve yalnızca kardiyak değil, aynı zamanda embolik ve immünolojik bulgularla da prezente olabileceğini vurgular. Bu nedenle özellikle uzamış ateşi olan ve açıklanamayan sistemik bulgular gösteren hastalarda endokardit mutlaka akılda tutulmalıdır.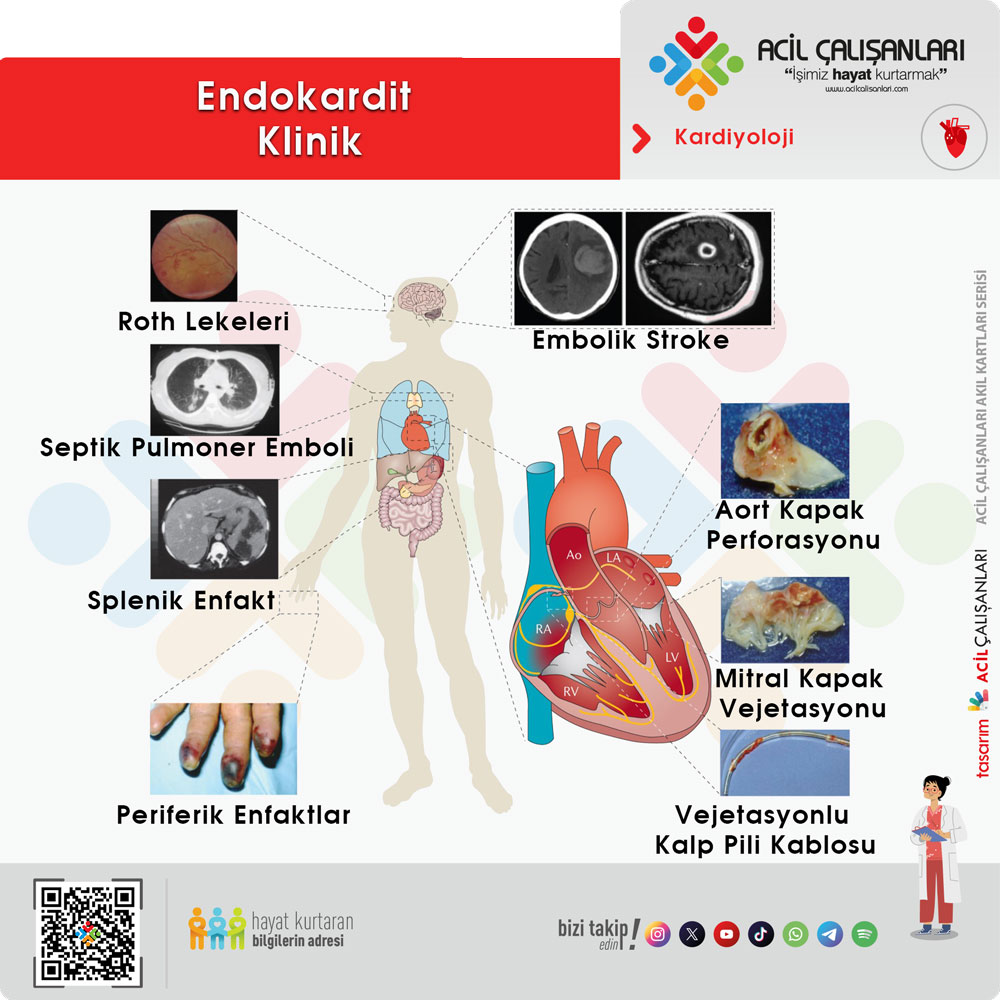
TANI
İnfektif endokardit tanısı, klinik şüphe + mikrobiyolojik kanıt + görüntüleme kombinasyonu ile konur. ESC 2025 yaklaşımında tanı, modifiye Duke kriterleri temelinde değerlendirilir ve özellikle uzamış ateş + risk faktörü olan hastada mutlaka akla getirilmelidir.
🔍 Klinik şüphe ne zaman?
👉 Aşağıdaki durumlarda endokardit düşün:
- Uzamış ateş (özellikle nedeni açıklanamayan)
- Yeni üfürüm veya üfürümde değişiklik
- Embolik bulgular
- Risk faktörü (kapak hastalığı, protez, IV ilaç vb.)
🧪 Laboratuvar ve ilk tetkikler
Acilde istenecek temel tetkikler:
- Tam kan sayımı
- CRP / sedimantasyon
- Prokalsitonin
- Biyokimya (böbrek-karaciğer fonksiyonları)
👉 Destekleyici bulgular:
- Lökositoz
- Anemi
- Yüksek inflamatuar belirteçler
Kan kültürü (en kritik test)
👉 ESC 2025’e göre:
- Antibiyotik başlamadan önce alınmalı
- En az 3 set (farklı venlerden)
- Toplam: ≥6 şişe
📌 Önemli noktalar:
- Olguların ~%90’ında etken ilk 2 kültürde çıkar
- Negatif kültür → endokarditi dışlamaz
Görüntüleme
Transtorasik ekokardiyografi (TTE) – ilk basamak
- Vegetasyon
- Kapak hasarı
- Abse
Transözofageal EKO (TEE)
👉 Daha duyarlı
👉 Özellikle:
- Prostetik kapak
- Negatif TTE ama yüksek şüphe
Diğer tetkikler
- EKG: iletim bozukluğu (apse düşündürür)
- Akciğer grafisi: emboli / konjesyon
- İdrar kültürü: odak araştırma
ESC 2025 tanı yaklaşımı
👉 Tanı =
Klinik + kan kültürü + EKO
👉 Duke kriterleri:
- Major: kan kültürü + EKO
- Minor: ateş, risk faktörü, emboli vb.
⚠️ Kritik nokta
👉 Antibiyotik başlamadan önce kültür al
👉 Tanı çoğu zaman şüphe ile başlar
🎯 Klinik özet
👉 En önemli test: kan kültürü
👉 İlk görüntüleme: EKO
👉 Tanı: çoklu parametre ile
🚨 ESC 2025 mesajı
👉 Endokardit tanısı gecikirse mortalite artar
👉 Erken şüphe = hayat kurtarır

EKOKARDİYOGRAFİ
Ekokardiyografi, infektif endokardit tanı ve yönetiminde temel görüntüleme yöntemidir. Tüm şüpheli hastalarda erken dönemde uygulanmalı ve tanı sürecinin merkezinde yer almalıdır.
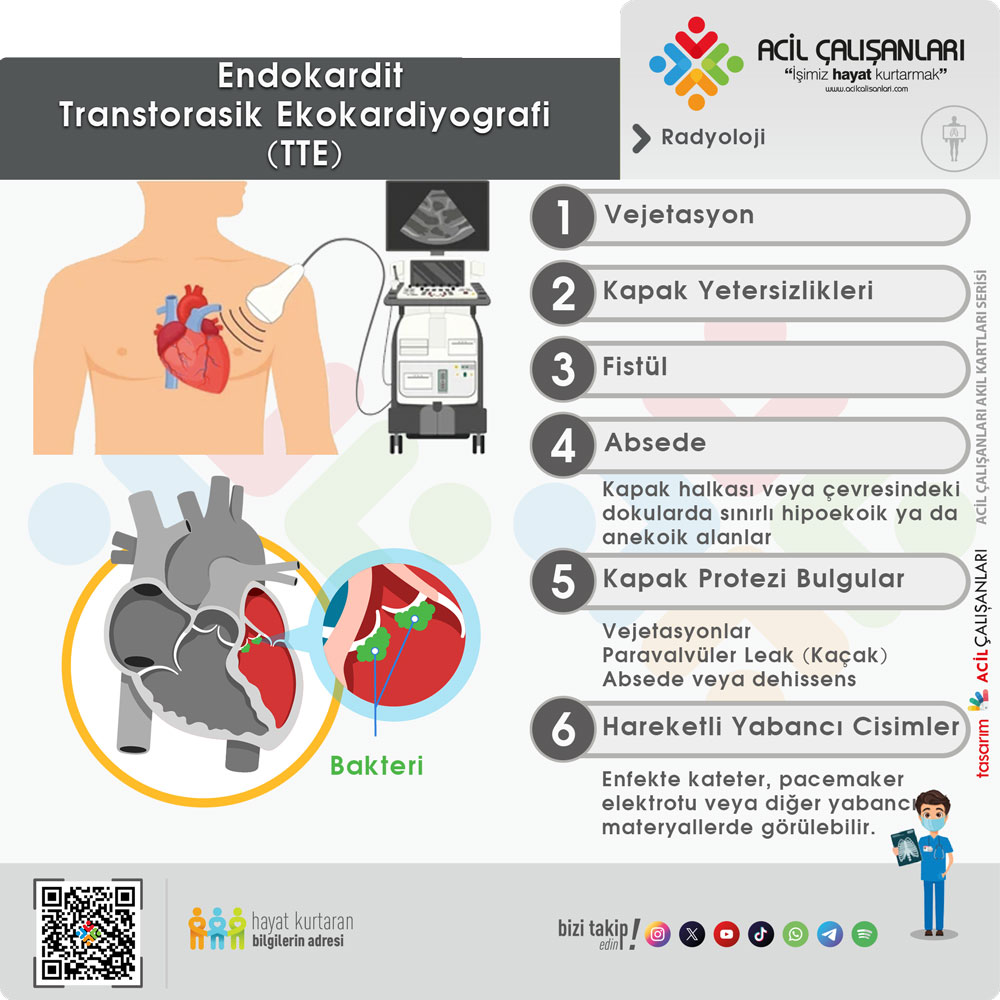
🔍 Transtorasik ekokardiyografi (TTE)
- İlk tercih edilen yöntem (Class I)
- Non-invaziv ve hızlı uygulanabilir
- Vegetasyon, kapak hasarı ve hemodinamik etkilenmeyi gösterir
👉 Pozitif bulgular:
- Vegetasyon
- Kapak yetmezliği
- Abse
📌 Ekokardiyografi ile vegetasyon saptanması,
➡️ modifiye Duke kriterlerinde majör kriterdir
⚠️ Transözofageal ekokardiyografi (TEE)
- TTE’den daha yüksek duyarlılık ve özgüllük
- Özellikle:
👉 TTE negatif ama klinik şüphe yüksekse
👉 Prostetik kapak varsa
👉 Komplikasyon (abse, perforasyon) şüphesi varsa
➡️ TEE mutlaka yapılmalıdır (Class I)
ESC 2025 önemli yaklaşım
👉 Şüpheli hastada:
- İlk adım: TTE
- Negatif ama şüphe devam → TEE tekrarla / ilerlet
Emboli riskini gösteren EKO bulguları
Aşağıdaki bulgular emboli riskinin yüksek olduğunu gösterir:
- Çoklu vegetasyonlar
- >10 mm vegetasyonlar
- Hareketli (mobil) vegetasyonlar
- Saplı vegetasyonlar
- Kalsifiye olmayan vegetasyonlar
- Kapak düzleminden prolabe olan vegetasyonlar
🎯 Klinik mesaj
👉 İlk test: TTE
👉 En duyarlı test: TEE
👉 Vegetasyon = majör kriter
👉 Büyük ve mobil vegetasyon → yüksek emboli riski
🚨 ESC 2025 mesajı
👉 Endokarditte ekokardiyografi
➡️ sadece tanı değil, risk ve cerrahi karar için kritik
MODİFİYE DUKE KRİTERLERİ
İnfektif endokardit tanısında kullanılan temel sistem modifiye Duke kriterleridir. ESC 2025 kılavuzu bu yaklaşımı sürdürmekte, ancak özellikle görüntüleme yöntemlerinin (TEE, CT, PET/CT) katkısını daha fazla vurgulamaktadır.

Majör kriterler
- Pozitif kan kültürleri
- Tipik mikroorganizmalar ile (örn. Staphylococcus aureus, viridans streptokoklar, enterokoklar)
- Persistan bakteriyemi
- Endokardiyal tutulum kanıtı
- Ekokardiyografide:
- Vegetasyon
- Abse
- Yeni gelişen kapak yetmezliği
- Ekokardiyografide:
👉 ESC 2025 ekleme:
- Prostetik kapaklarda PET/CT veya kardiyak BT bulguları da majör kriteri destekleyebilir
Minör kriterler
- Predispozan durum
- Kapak hastalığı
- IV ilaç kullanımı
- Ateş ≥38°C
- Vasküler (embolik) bulgular
- İnme
- Septik emboli
- Janeway lezyonları
- İmmünolojik bulgular
- Glomerülonefrit
- Osler nodülleri
- Roth lekeleri
- Romatoid faktör
- Mikrobiyolojik bulgular
- Tek pozitif kültür
- Majör kriteri karşılamayan bulgular
- Majör kriteri karşılamayan EKO bulguları
Tanı koyma
👉 Kesin endokardit tanısı:
- 2 majör kriter
veya - 1 majör + 3 minör kriter
veya - 5 minör kriter
⚠️ ESC 2025 önemli güncelleme
👉 Klasik Duke kriterleri korunur AMA:
➡️ Görüntüleme yöntemleri genişletildi
- TEE daha güçlü öneriliyor
- Prostetik kapakta PET/CT önemli
🎯 Klinik mesaj
👉 Tanı = kan kültürü + EKO
👉 Duke kriterleri = temel yapı
👉 Görüntüleme → tanıyı güçlendirir
🚨 ESC 2025 mesajı
👉 Endokardit tanısı
➡️ tek testle değil, kriter kombinasyonu ile konur
AYIRICI TANI
- Atriyal miksoma
- Antifosfolipid sendromu
- Bağ dokusu hastalığı
- Nedeni bilinmeyen ateş (FUO)
- İntra-abdominal enfeksiyonlar
- Lyme hastalığı
- Primer kardiyak neoplazmlar
- Polimiyalji romatika
- Reaktif artrit
TEDAVİ
İnfektif endokardit tedavisi, erken başlanmış, hedefe yönelik ve uzun süreli intravenöz antibiyotik tedavisine dayanır. Tedavi mutlaka kan kültürü alındıktan sonra gecikmeden başlatılmalı ve süreç kardiyoloji + enfeksiyon hastalıkları ekibi ile birlikte yönetilmelidir.
1. Genel prensipler
- Antibiyotik kültür alınmadan başlanmamalı
- Tedavi IV ve uzun süreli (genellikle 4–6 hafta)
- Etken mikroorganizmaya göre hedefe yönelik tedavi esastır
- Hastalar çoğunlukla yatırılarak izlenir
2. Ampirik tedavi (ESC 2025 yaklaşımı)
Ampirik tedavi, hastanın:
- Kapak tipi (native / prostetik)
- Klinik durumu
- Sağlık hizmeti ilişkili olup olmaması
gibi faktörlere göre belirlenir.
👉 Genel kapsayıcı başlangıç:
- Vancomycin + (gerektiğinde) Gentamicin
📌 Ancak ESC 2025 vurgusu:
- Aminoglikozid (gentamisin) rutin kullanımda sınırlı
- Toksisite nedeniyle seçilmiş durumlarda tercih edilir
3. Hedefe yönelik tedavi
- Kan kültürü sonucuna göre antibiyotik daraltılır
- En sık etkenler:
- Staphylococcus aureus
- Streptokoklar
- Enterokoklar
👉 Tedavi süresi:
- Genellikle 4–6 hafta IV
4. Mantar endokarditi
- Daha nadir, ancak yüksek mortalite
👉 Tedavi:
- Amfoterisin B ± flusitozin
📌 ESC 2025:
➡️ Çoğu hastada cerrahi tedavi gerekir
5. Cerrahi müdahale endikasyonları (çok önemli)
ESC 2025’e göre 3 ana başlık:
Kalp yetmezliği
- Kapak yetmezliğine bağlı KY
➡️ acil cerrahi
Kontrolsüz enfeksiyon
- Antibiyotiğe rağmen devam eden sepsis
- Abse / iletim bozukluğu
- Dirençli mikroorganizma
Emboli riski
- >10 mm vegetasyon + emboli
- Tekrarlayan emboli
📌 Ek durumlar:
- Prostetik kapak endokarditi
- Mantar endokarditi
6. Profilaksi (ESC yaklaşımı – güncel)
👉 Profilaksi sadece yüksek riskli hastalara önerilir
Profilaksi gerekenler
- Prostetik kapak
- Önceden endokardit
- Siyanotik konjenital kalp hastalığı
- Kapak hastalığı olan kalp nakli
Profilaksi gereken işlemler
- Gingival manipülasyon
- Mukozal perforasyon
- Diş kökü (periapikal) işlemler
Önerilen antibiyotik
- Amoksisilin 2 g (30–60 dk önce)
Alternatifler:
- Sefaleksin
- Seftriakson
- Azitromisin / klaritromisin
📌 Güncel not:
❌ Klindamisin artık önerilmez
🎯 Klinik özet
👉 Tedavi = erken IV antibiyotik + hedefe yönelik yaklaşım
👉 Süre: 4–6 hafta
👉 Cerrahi → 3 durumda:
- KY
- Kontrolsüz enfeksiyon
- Emboli riski
🚨 ESC 2025 mesajı
👉 Endokardit tedavisi
➡️ multidisipliner ve zaman kritik bir süreçtir
👉 En önemli adım:
erken tanı + doğru antibiyotik + doğru zamanda cerrahi
PROGNOZ
İnfektif endokardit, modern tanı ve tedavi yöntemlerine rağmen halen yüksek morbidite ve mortaliteye sahip ciddi bir hastalıktır. ESC kılavuzları, prognozun hastalığın kendisinden çok komplikasyon gelişimi ve erken yönetim ile ilişkili olduğunu vurgular.
Prognoz; etken mikroorganizma, kapak tipi (doğal/prostetik), hastanın yaşı ve eşlik eden komorbiditelere bağlı olarak değişir. Özellikle Staphylococcus aureus, prostetik kapak endokarditi ve sağlık hizmeti ilişkili olgular daha kötü seyirlidir.
Hastalığın seyrinde en önemli belirleyici faktörler;
kalp yetmezliği, kontrolsüz enfeksiyon ve embolik komplikasyonlardır. Bu üç durum aynı zamanda cerrahi gereksinimi ve mortaliteyi belirleyen ana unsurlardır.
Genel olarak hastane içi mortalite halen yüksektir ve birçok seride çift haneli oranlarda bildirilmektedir. Buna rağmen erken tanı, uygun antibiyotik tedavisi ve zamanında cerrahi ile prognoz belirgin şekilde iyileştirilebilir.
KOMPLİKASYON
- Perikardit
- Miyokard enfarktüsü (MI)
- Kapak yetmezliği
- Konjestif kalp yetmezliği (CHF)
- Miyokardiyal apse, iletim bloğu
- Valsalva sinüsü anevrizması
- Artrit
- İnme (Stroke)
- Glomerülonefrit
- Arteriyel emboliler
SORU 01
KAYNAKLAR
- 2025 ESC Guidelines for the management of myocarditis and pericarditis (European Heart Journal 2025;46:3952–4041).
- https://www.statpearls.com/point-of-care/21086
- https://jada.ada.org/article/S0002-8177(21)00506-7/abstract