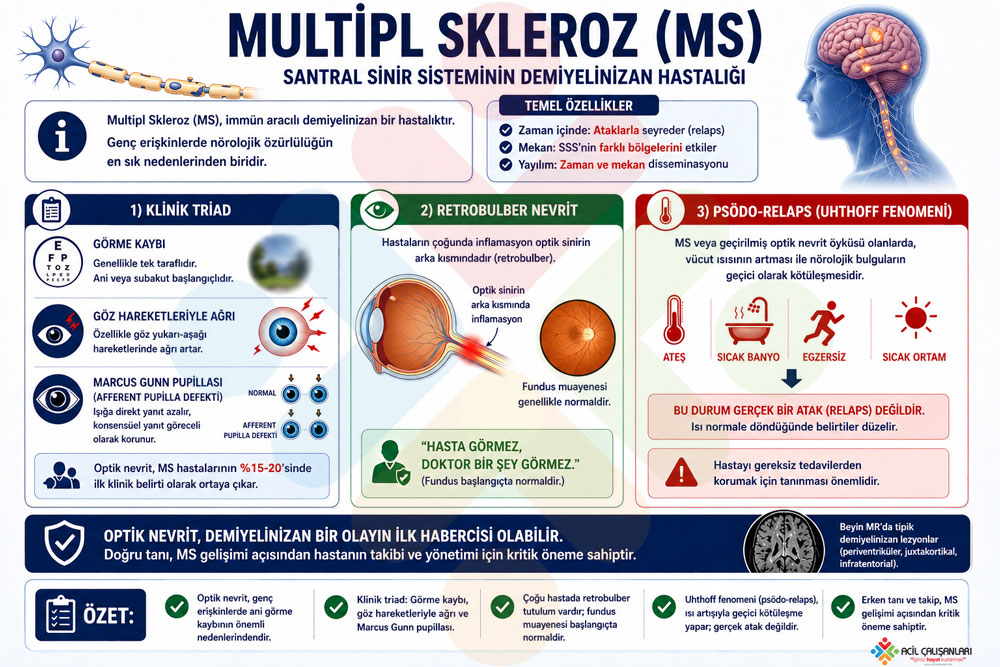
Multipl skleroz (MS), merkezi sinir sistemini (MSS) etkileyen kronik, otoimmün bir hastalıktır ve inflamasyon, demiyelinizasyon, gliozis ve nöronal kayıp ile karakterizedir. Hastalık; görme bozukluğu, uyuşma ve karıncalanma, fokal güçsüzlük, mesane ve bağırsak disfonksiyonu ile bilişsel bozukluk gibi geniş bir nörolojik semptom spektrumu ile kendini gösterir.
Patofizyolojik süreçte, perivasküler lenfosit infiltrasyonu ve makrofaj aktivasyonu, miyelin kılıfının hasarına yol açarak sinir iletimini bozar. Klinik tablo genellikle genç erişkin dönemde ataklar (relapslar) şeklinde başlar ve zamanla progresif seyir göstererek yıllar içinde kalıcı nörolojik defisitlere neden olabilir.
Multipl skleroz, klinik seyir açısından heterojen bir hastalıktır ve en sık görülen formu ataklı-düzelmeli (relapsing-remitting) tiptir. Bunun yanı sıra primer progresif, sekonder progresif ve daha nadir progresif-relapsing formlar da tanımlanmıştır. Tanı sürecinde temel yaklaşım, hastalığın zaman ve mekân açısından yayılımını ortaya koymaktır. Bu prensip, farklı zamanlarda gelişen ve MSS’nin farklı bölgelerini tutan inflamatuvar olayların gösterilmesine dayanır.
Erken tanı, hastalık modifiye edici tedavilerin zamanında başlanmasını sağlayarak atak sıklığını azaltma, hastalık progresyonunu yavaşlatma ve uzun dönem sakatlığı önleme açısından kritik öneme sahiptir.
Multipl skleroz tedavisinde temel hedefler;
- Atakların ve MRG aktivitesinin azaltılması
- Kalıcı nörolojik engelliliğin en aza indirilmesi
- Semptomların etkin yönetimi
Bu kapsamda özellikle mesane-bağırsak disfonksiyonu, depresyon, bilişsel bozukluk, yorgunluk, cinsel disfonksiyon, uyku bozuklukları ve vertigo gibi yaşam kalitesini etkileyen durumların yönetimi büyük önem taşır.
Hastalığın çoklu sistemleri etkilemesi nedeniyle MS yönetimi, nöroloji başta olmak üzere multidisipliner bir yaklaşım gerektirir. Günümüzde glatiramer asetat, dimetil fumarat, fingolimod, interferon-beta preparatları, natalizumab ve mitoksantron gibi hastalık modifiye edici tedaviler, hastalığın seyrini değiştirmede önemli rol oynamaktadır.
Sonuç olarak, multipl skleroz; erken tanı, uygun tedavi ve multidisipliner takip ile yönetilmesi gereken, uzun dönem prognozu doğrudan etkileyen kompleks bir nörolojik hastalıktır.
Anatomi
Sinir sistemi, hücre gövdesi, akson ve aksonu saran miyelin kılıftan oluşur. Akson boyunca iletilen sinir impulsları, miyelinli liflerde Ranvier düğümleri arasında atlayarak ilerler ve bu sayede iletim hızlı ve verimli olur. Santral sinir sisteminde miyelini oligodendrositler, periferik sinir sisteminde ise Schwann hücreleri üretir.
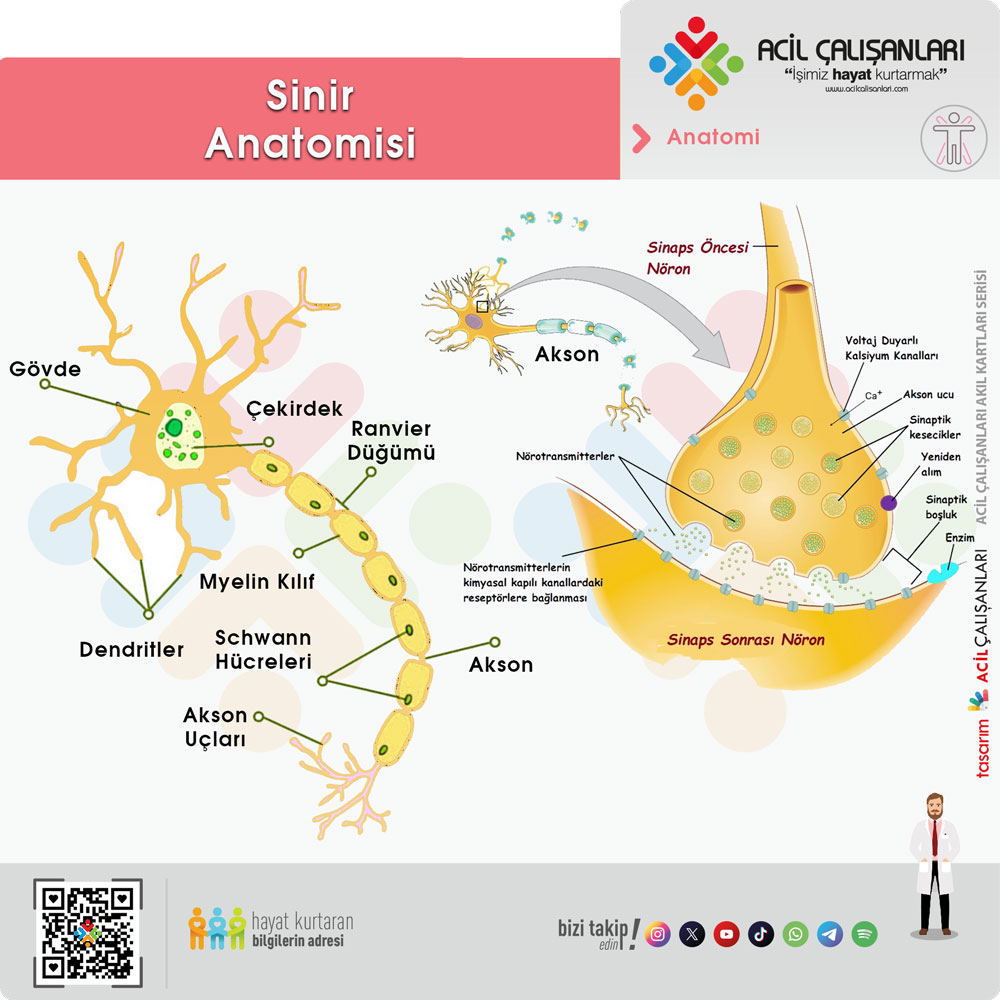
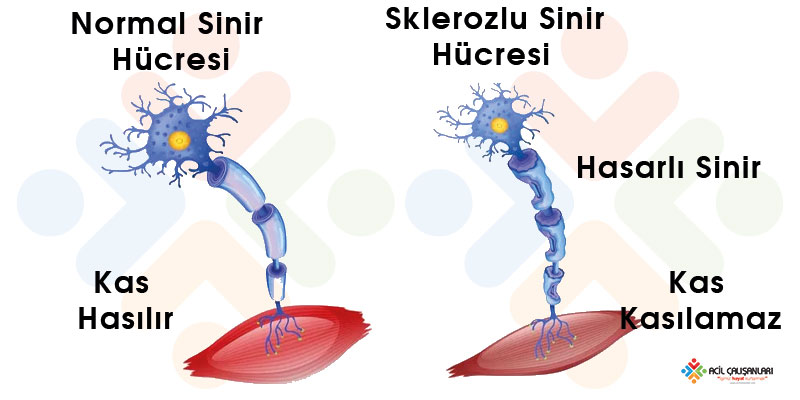
Miyelin, sinir iletimini hızlandıran ve aksonu koruyan temel yapıdır. Miyelinin hasar görmesi demyelinizasyon olarak adlandırılır ve bu durumda sinir iletimi yavaşlar veya bloke olur. Hasarın yerine skar dokusu geliştiğinden sinir fonksiyonu bozulur.
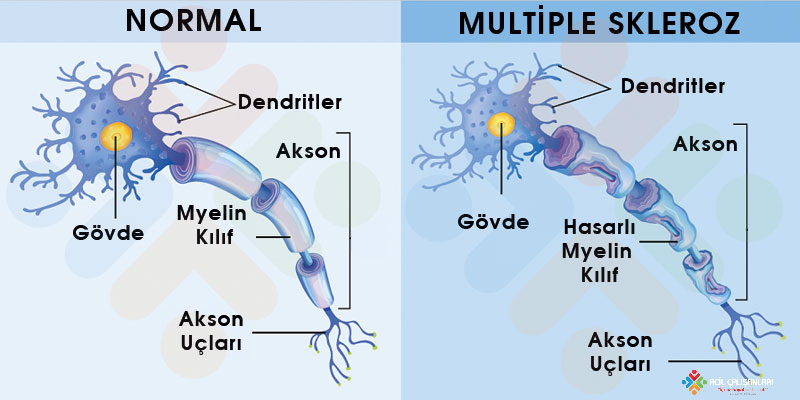
Klinik olarak hasarın yerine göre bulgular değişir. Beyin tutulduğunda görme ve denge bozuklukları, omurilik tutulduğunda duyu seviyesi, güçsüzlük ve mesane-bağırsak sorunları, periferik sinir tutulduğunda ise asendan güçsüzlük ve refleks kaybı görülür. Bu nedenle ani gelişen nörolojik belirtilerde demiyelinizan hastalıklar mutlaka akılda tutulmalıdır.
Etiyoloji
Multipl sklerozun kesin etiyolojisi bilinmemekle birlikte, patogenezde rol oynayan faktörler genel olarak üç ana grupta incelenir: immün faktörler, çevresel faktörler ve genetik yatkınlık.
Merkezi sinir sistemine yönelik otoimmün saldırı ile karakterize disimmünite, multipl sklerozun en güçlü kabul edilen etiyolojik mekanizmasıdır. Öne sürülen “outside-in” (dıştan içe) mekanizmada, CD4+ proinflamatuvar T hücreleri önemli rol oynar. Bu modele göre, henüz tanımlanamamış bir antijen Th1 ve Th17 hücrelerini aktive eder, bu hücreler MSS endoteline tutunarak kan-beyin bariyerini geçer ve çapraz reaksiyon yoluyla immün yanıt oluşturarak doku hasarına neden olur. Buna karşılık “inside-out” (içten dışa) hipotezi, başlangıçta MSS’ye ait intrinsik bir bozukluğun inflamatuvar süreçleri tetiklediğini ve doku hasarına yol açtığını öne sürer.
Çevresel faktörler de hastalığın gelişiminde önemli rol oynar. Özellikle farklı ülkelerde gözlenen enlem (latitude) farklılıkları, multipl skleroz sıklığı ile ilişkilendirilmiştir. D vitamini eksikliği, yüksek enlemlerde yaşayan bireylerde hastalığın daha sık görülmesini açıklayan olası nedenlerden biri olarak düşünülmektedir. Ayrıca Epstein-Barr virüsü gibi bazı enfeksiyonların da hastalık gelişimine katkıda bulunabileceği öne sürülmektedir. Çevresel faktörler ile genetik yatkınlık arasındaki karmaşık etkileşimler halen araştırılmaktadır.
Multipl sklerozlu bireylerin biyolojik akrabalarında hastalık gelişme riski artmıştır. Birinci derece akrabasında MS bulunan bireylerde risk %2–4 iken, genel popülasyonda bu oran yaklaşık %0.1’dir. Tek yumurta ikizlerinde uyum oranı %20–30, çift yumurta ikizlerinde ise yaklaşık %5’tir. Ebeveyn-çocuk arasında yaklaşık %2 oranında uyum görülür ve bu oran genel popülasyona göre 10–20 kat daha yüksektir.
Genetik açıdan en güçlü ilişki, insan lökosit antijeni (HLA) DRB1*1501 alleli ile gösterilmiştir. Bununla birlikte hastalığın klasik Mendel kalıtımı göstermediği ve çok sayıda genin rol oynadığı düşünülmektedir.
Multipl skleroz riskinde artışla ilişkili olabilecek bazı gen polimorfizmleri şunlardır:
- İmmün sistem ile ilişkili genler: HLA-DR, IL2RA, IL4, IL6, IL12B, IL17R, IRF5, CD24, CD58, EVI5
- D vitamini metabolizması ile ilişkili genler: VDR, CYP27B1
- Mitokondriyal DNA ile ilişkili bazı genler
- Fibrinoliz ile ilişkili genler: PAI-1
- MSS fonksiyon ve onarımı ile ilişkili genler: ApoE, DPP6
Bu bulgular, multipl sklerozun multifaktöriyel ve kompleks bir hastalık olduğunu göstermektedir.
Epidemiyoloji
Multipl skleroz (MS), merkezi sinir sisteminin immün aracılı inflamatuvar demiyelinizan hastalıkları arasında en sık görülenidir. Hastalık, Amerika Birleşik Devletleri’nde yaklaşık 400.000, dünya genelinde ise yaklaşık 2.5 milyon kişiyi etkilemektedir.
MS, kadınlarda erkeklere göre yaklaşık 3 kat daha sık görülür. Hastalık genellikle 20–40 yaş arasında başlamakla birlikte, her yaşta ortaya çıkabilir. Ortalama başlangıç yaşı;
- Ataklı-düzelmeli MS için: 25–29 yaş
- Primer progresif MS için: 39–41 yaş
Vakaların yaklaşık %10’u 18 yaş altı bireylerde görülmektedir. Avrupa kökenli popülasyonlarda prevalans yaklaşık 1000 kişide 1 olarak bildirilmektedir.
Avrupa dışı popülasyonlarda MS prevalansı hakkında daha az veri bulunmaktadır. Mevcut bilgiler, Doğu Asya ve Afrika kökenli bireylerde daha düşük prevalans olduğunu göstermektedir. Ancak son çalışmalar, Afrikalı-Amerikalı popülasyonlarda prevalansın Avrupa kökenlilerle benzer düzeyde olabileceğini ortaya koymuştur.
Multipl skleroz, enlem ile ilişkili bir dağılım gösterir; Avrupa ve Kuzey Amerika’nın kuzey bölgelerinde daha sık görülür. Bunun yanı sıra farklı popülasyonlar arasında genetik yatkınlık farklılıkları da gözlenmiştir. Bu durum, genetik faktörlerin çevresel etkenlerle etkileşiminin önemli olduğunu düşündürmektedir.
Bazı çalışmalar, çocukluk döneminde MS prevalansının yüksek olduğu bölgelere göç eden bireylerin, bu hastalık açısından daha yüksek risk taşıdığını göstermiştir. Ancak bu bulgu tüm çalışmalar tarafından desteklenmemektedir.
Sonuç olarak, MS’nin epidemiyolojik özellikleri ne yalnızca genetik ne de yalnızca çevresel faktörlerle açıklanabilir; her iki faktörün kompleks etkileşimi söz konusudur.
Önemli olarak, multipl skleroz genç erişkinlerde kalıcı nörolojik sakatlığın en sık nedenlerinden biridir. Pediatrik başlangıçlı MS için insidans yaklaşık 100.000 kişi-yıl başına 0.51 olarak bildirilmiştir.
Patofizyoloji
Multipl sklerozun patofizyolojisi esas olarak merkezi sinir sistemini (MSS) etkiler ve kortikal gri cevher, periventriküler ve jukstakortikal beyaz cevher, optik sinirler, spinal kord, serebellum ve meninksler gibi birçok bölgeyi içerir.
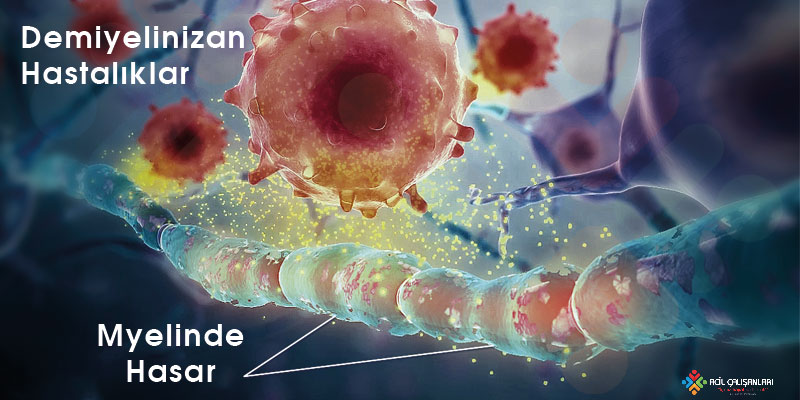
MS’de gözlenen temel patolojik süreçler iki ana başlık altında incelenir:
- Fokal inflamasyon:
- Makroskopik plak oluşumuna neden olur
- Kan-beyin bariyerinde hasar oluşturur
- Nörodejenerasyon:
- Aksonlar, nöronlar ve sinapslar gibi MSS bileşenlerinde mikroskopik hasar oluşturur
Bu iki süreç birlikte hem makroskopik hem de mikroskopik düzeyde hasara yol açar. Lezyonlar (plaklar), hastalık süresince dalgalar halinde ortaya çıkar ve fokal inflamasyon sonucu gelişir. MS plakları çoğunlukla küçük ven ve venüller etrafında yerleşir ve keskin sınırlıdır. Plakların temel bileşenleri: Miyelin kaybı, ödem ve aksonal hasardır.
Aktif inflamasyon döneminde kan-beyin bariyeri bozulur ve bu durum MRI’da kontrast tutulumu (gadolinyum tutulumu) olarak görülür. İnflamasyon azaldıkça, bölgede astrositik skar (gliozis) gelişir.
Mikroskopik düzeyde MS lezyonları; mononükleer hücre infiltrasyonu, perivenüler yerleşim ve beyaz cevher etrafında inflamasyon ile karakterizedir.
Doğuştan gelen immün sistem hücreleri (monositler ve makrofajlar), T hücrelerinin kan-beyin bariyerini geçmesini kolaylaştırır ve bu durum bariyer hasarına ve daha fazla immün hücre infiltrasyonuna yol açar. MSS’nin ana antijen sunan hücreleri olan mikroglialar, genellikle hücre girişinden önce aktive olur. Bu süreç sonucunda mikroglialar sitotoksik aktivite göstererek nitrik oksit ve serbest radikaller salgılar ve doku hasarını artırır. Kan-beyin bariyerinin bozulduğu inflamatuvar alanlar MRI’da gadolinyum tutan lezyonlar olarak izlenir.
Son yıllarda, MS patogenezinde B hücrelerinin ve antikor üretiminin rolü daha iyi anlaşılmıştır. MS hastalarının meninkslerinde B hücre folikülleri saptanmış olup, bu durum özellikle erken başlangıçlı MS ile ilişkilidir.
Tüm bu patolojik süreçlerin sonucunda: Demiyelinizasyon, nöroaksonal dejenerasyon, sinaps kaybı, oligodendrosit hasarı, doku hasarı ve astrositozis gelişir. Bu mekanizmalar, multipl sklerozun ilerleyici nörolojik disfonksiyonuna temel oluşturur.
Histopatoloji
Histolojik olarak multipl skleroz plakları, başlıca inflamasyon ve miyelin yıkımı ile karakterizedir. Buna ek olarak nörodejenerasyon ve oligodendrosit hasarı da önemli bulgular arasındadır. Tanıda yardımcı olan başlıca histopatolojik boyamalar şunlardır:
- Hematoksilen-eozin (H&E)
- Miyelin boyaları (örneğin Luxol fast blue)
- Monosit ve makrofaj belirteçleri (CD68)
- Akson ve astrosit boyaları
Aktif Plaklar
Aktif plaklarda aşağıdaki özellikler değişen derecelerde izlenir:
- Yaygın makrofaj infiltrasyonu
- Makrofajlar içinde miyelin artıkları
- Özellikle geç aktif plaklarda majör miyelin proteinlerinin varlığı
- Perivasküler inflamatuvar infiltrasyon
- Özellikle CD8+ sitotoksik T hücrelerinden zengin lenfosit varlığı
- Şişkin görünümlü ve mitotik astrositler
- Değişen derecelerde oligodendrosit hasarı
- Özellikle plak çevresi beyaz cevherde belirgin aktive mikroglia
Kronik Plaklar
Kronik plaklar daha sık görülür ve iyi sınırlı demiyelinizan lezyonlar ile karakterizedir. Temel özellikleri şunlardır:
- Hücresellikte azalma (hiposelülarite) ve demiyelinizasyon
- Miyelin yüklü makrofajlar
- Aktif plaklara göre daha az perivasküler inflamasyon
- Ödemin gerilemesi
Bu histopatolojik özellikler, multipl sklerozda hastalığın aktif ve kronik evrelerini ayırt etmede önemli rol oynar.
Anamnez ve Fizik Muayene
Multipl skleroz, merkezi sinir sistemindeki çok odaklı lezyonlara bağlı olarak geniş bir semptom yelpazesi ile ortaya çıkar. Semptomların şiddeti ve çeşitliliği; lezyonların yükü, lokalizasyonu ve yaygınlığına bağlıdır. Klinik bulgular her zaman MRI’da görülen aktif plaklarla birebir örtüşmeyebilir; bu durum, onarım mekanizmaları ve nöral plastisite ile ilişkilidir.
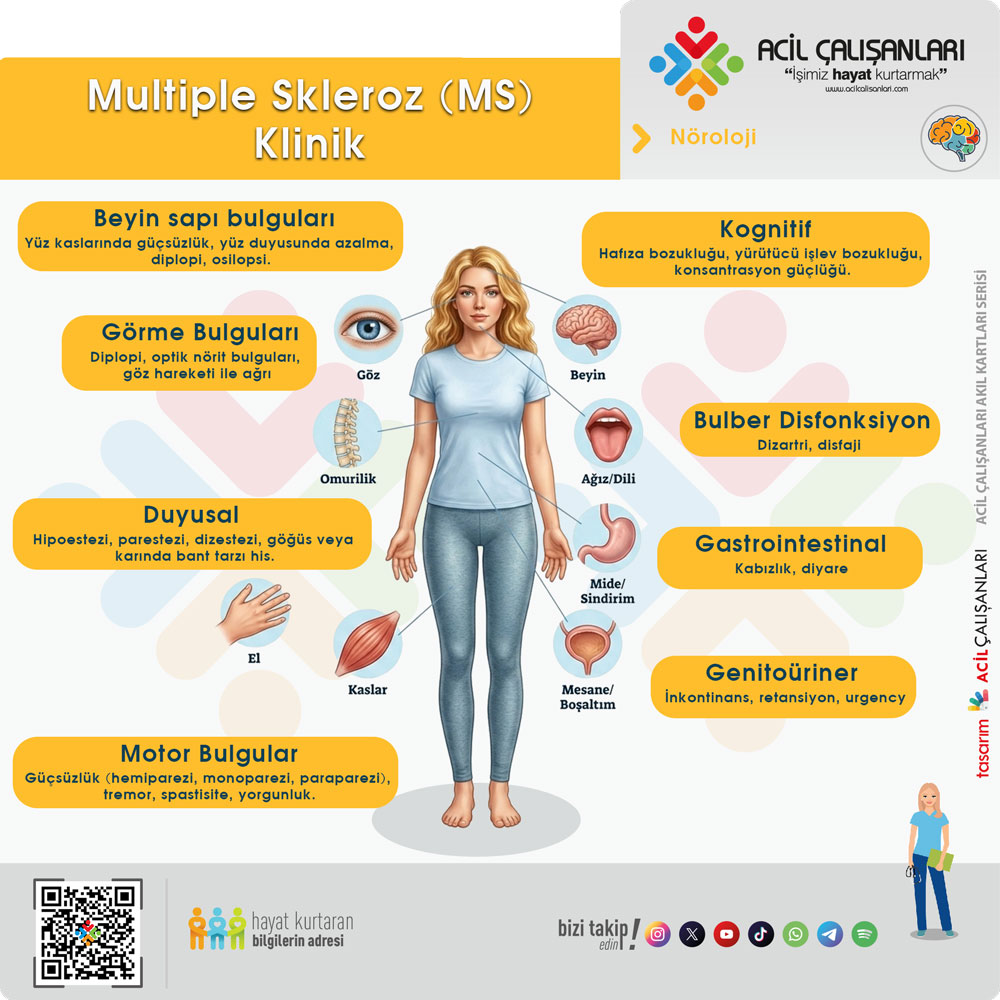
Klinik Bulgular
Hastanın öyküsünde sık görülen bulgular şunlardır:
- Görme bulguları: Görme kaybı (monoküler veya homonim), diplopi, optik nörit bulguları, göz hareketi ile ağrı.
- Vestibüler bulgular: Vertigo, denge bozukluğu.
- Bulber disfonksiyon: Dizartri, disfaji.
- Motor bulgular: Güçsüzlük (hemiparezi, monoparezi, paraparezi), tremor, spastisite, yorgunluk.
- Duyusal bulgular: Hipoestezi, parestezi, dizestezi, göğüs veya karında bant tarzı his.
- Genitoüriner ve gastrointestinal bulgular: İnkontinans, retansiyon, urgency, kabızlık, diyare.
- Kognitif bulgular: Hafıza bozukluğu, yürütücü işlev bozukluğu, konsantrasyon güçlüğü.
- Psikiyatrik bulgular: Depresyon, anksiyete.
- Beyin sapı bulguları: Yüz kaslarında güçsüzlük, yüz duyusunda azalma, diplopi, osilopsi.
Atipik Bulgular
Aşağıdaki bulgular MS için tipik değildir ve ayırıcı tanı gerektirir:
- Nöbet
- Dakikalar içinde gelişen defisit
- 10 yaş altı veya 50 yaş üstü başlangıç
- Sürekli progresyon
- Kortikal bulgular (afazi, apraksi vb.)
- Erken demans
Ataklı-Düzelmeli Seyir Özellikleri
En sık görülen form olan relapsing-remitting MS, şu özelliklerle karakterizedir:
- Yeni veya tekrarlayan nörolojik semptomlar
- Günler-haftalar içinde gelişim
- Semptomların 24–48 saat sürmesi
Ataklar genellikle düzelir; ancak zamanla rezidüel defisitler birikir ve bu durum 10–15 yıl içinde kalıcı sakatlığa yol açabilir.
Fizik Muayene
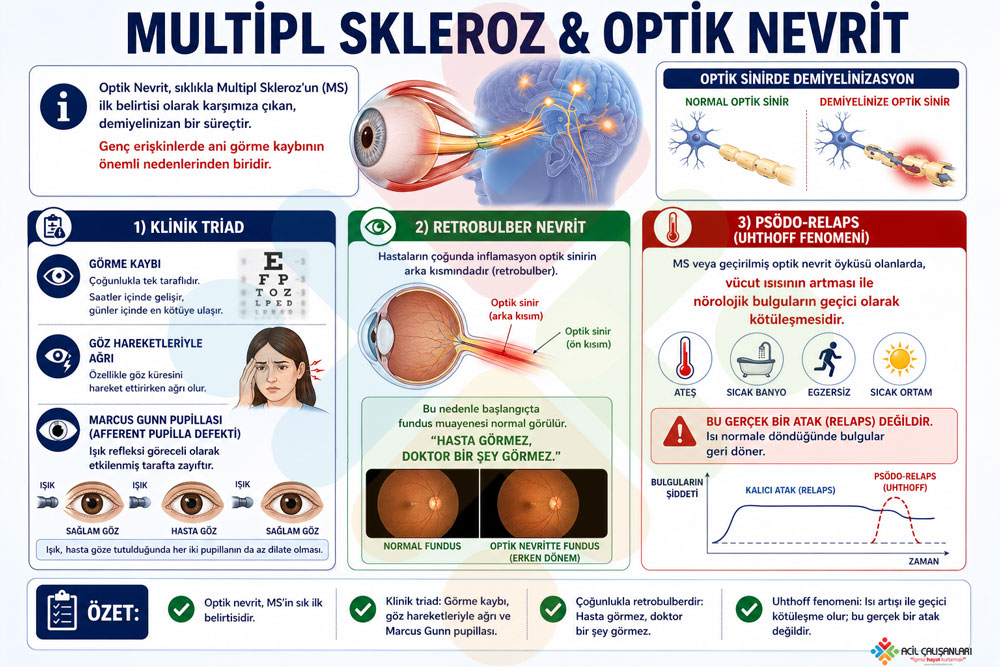 İzole Sendromlar
İzole Sendromlar
- Radyolojik izole sendrom: MRI’da MS ile uyumlu lezyonlar, klinik semptom yok.
- Klinik izole sendrom: Tek atak, henüz MS kriterlerini karşılamaz.
Ek Bulgular (Şüpheli Durumlar)
- Paroksismal kısa nörolojik ataklar
- Tat halüsinasyonları
- Geçici motor inhibisyon
- Pulfrich fenomeni
- “Useless hand of Oppenheim”
Ayırıcı Tanı İçin Kırmızı Bayraklar
- Hiperakut başlangıç (dakikalar-saatler)
- Hızlı progresyon veya remisyon olmaması
- Ensefalopati veya şiddetli baş ağrısı / meningeal bulgular
- Çoklu kraniyal sinir tutulumu
- Sistemik hastalık bulguları (ateş, kilo kaybı, gece terlemesi)
- MSS ile lokalize edilemeyen nonspesifik bulgular
Değerlendirme
Multipl skleroz tanısı için patognomonik (kesin tanı koydurucu) bir test yoktur. Tanı; hastanın anamnezi, fizik muayenesi, MRI bulguları, uyarılmış potansiyeller ve beyin omurilik sıvısı (BOS) ile kan tetkiklerinin birlikte değerlendirilmesi ve diğer nedenlerin dışlanması ile konur.
Klinik olarak MS tanısı;
- Bir veya daha fazla atak (relaps) varlığı
- Bir veya daha fazla lezyonun objektif klinik kanıtı veya
- Tek lezyon + önceki atağa ait güvenilir öykü
ile desteklenir.
Tanıda Temel Kriterler
MS tanısında iki ana kavram vardır:
- Mekânda yayılım (DIS – Dissemination in Space)
- Zamanda yayılım (DIT – Dissemination in Time)
DIS, MSS’de tutulumun farklı bölgelerde olduğunu gösterir. DIT ise hastalığın zaman içindeki seyri ile belirlenir.
DIS Kriterleri
Aşağıdaki 4 MSS bölgesinden en az 2’sinde T2 lezyon görülmesi gerekir:
- Spinal kord
- İnfratentoryal bölge
- Jukstakortikal alan
- Periventriküler alan
2017 McDonald kriterleri ile: BOS’ta oligoklonal bantlar DIT için eklenmiş, semptomatik lezyonlar ve kortikal lezyonlar DIS için kullanılabilir hale gelmiştir.
Tanısal Testler
- MRI: Tanının temelidir.
- Uyarılmış potansiyeller: Subklinik iletim yavaşlamasını gösterir.
- BOS incelemesi: Protein artışı, miyelin basic protein artışı, mononükleer hücreler, IgG artışı, oligoklonal bantlar.
- Kan testleri: Hemogram, TSH, Vitamin B12, ESR, ANA (ayırıcı tanı için).
MRI Bulguları
- T2 hiperintens, T1 izo/hipointens (black hole) lezyonlar.
- Periventriküler beyaz cevhere eğilim ve oval görünüm.
- Ependime dik uzanan lezyonlar (Dawson parmakları).
- Aktif lezyonlarda gadolinyum tutulumu.
- Korpus kallozum incelmesi ve beyin atrofisi.
Spinal Kord MRI Bulguları
- Genellikle servikal veya torakal bölgede dorsolateral yerleşim.
- Minimal veya hiç kord şişliği yok; iyi sınırlı fokal lezyonlar.
- Boyut: 3 mm – <2 vertebra segmenti.
- T2’de belirgin hiperintensite.
BOS Bulguları
- Protein ve miyelin basic protein artışı.
- Mononükleer hücreler ve IgG artışı.
- Oligoklonal bantlar.
Ayırıcı Tanı İçin Ek Testler
- AQP4-IgG → Nöromiyelitis optika
- MOG-IgG → MOG ilişkili hastalıklar
Tedavi / Yönetim
Multipl skleroz tedavisinde temel yaklaşım, hastalık modifiye edici tedavilerin (DMT) erken başlanmasıdır. Başlıca kullanılan ajanlar arasında glatiramer asetat, dimetil fumarat, fingolimod, interferon-beta preparatları, natalizumab ve mitoksantron yer alır.
Tanı konulduktan sonra tedaviye hızlı başlanması kritik öneme sahiptir.
- Kısa dönem hedefler: MRI lezyon aktivitesini azaltmak.
- Uzun dönem hedefler: Sekonder progresif MS gelişimini önlemek.
Hastalık Modifiye Edici Tedaviler
Glatiramer asetat: Sentetik bir polipeptid karışımıdır. Subkutan uygulanır. Genellikle iyi tolere edilir ancak progresif MS formlarında etkisizdir.
İnterferon-beta preparatları: T ve B hücre fonksiyonlarını modüle eder, kan-beyin bariyeri onarımına katkı sağlar. Subkutan veya intramüsküler uygulanır. Yan etkiler: Grip benzeri semptomlar.
Natalizumab: IV monoklonal antikordur. Lökositlerin MSS’ye geçişini engeller. Yan etkiler: Baş ağrısı, flushing.
Mitoksantron: IV kemoterapötik ajandır. Kullanımı yan etkiler (amenore, alopesi) nedeniyle sınırlıdır.
Fingolimod: Oral immünmodülatördür. Yan etkiler: Lenfopeni, bradikardi, hepatotoksisite. Yakın izlem gerektirir.
Progresif MS’te Tedavi
Sekonder progresif ve primer progresif MS’te nörodejeneratif süreçler ön plandadır. Daha genç ve hastalık süresi kısa olan hastalar tedaviden daha fazla fayda görme eğilimindedir.
Akut Atak Yönetimi
Akut relaps tedavisinde şu ilkeler önemlidir:
- Tetikleyici nedenlerin (enfeksiyon vb.) araştırılması.
- Kısa süreli kortikosteroid tedavisi.
- Fizik tedavi ve rehabilitasyon.
Akut Alevlenme (Relaps) Tedavisi
Relaps bulguları: Artmış nörolojik defisit, güç kaybı, serebellar bozukluklar, görme problemleri.
Steroid Tedavisi
- IV metilprednizolon: 500–1000 mg/gün, 3–7 gün.
- Oral prednizon: 1250 mg/gün (alternatif seçenek).
Plazmaferez (PLEX)
- Steroide yanıt yoksa önerilir (3–7 seans).
Ayırıcı Tanı
Multipl sklerozun ayırıcı tanısı 7 ana kategori altında incelenir:
- İnflamatuvar MSS: Optik nörit, ADEM, Nöromiyelitis optika, Susac sendromu, CLIPPERS.
- Otoimmün: SLE, Wegener, Sarkoidoz, Behçet, Sjögren.
- Enfeksiyöz: Lyme, Sifiliz, HIV, Herpes.
- Vasküler: Migren, küçük damar iskemisi, vasküler malformasyonlar.
- Metabolik: B12 eksikliği, tiroid hastalıkları, lökodistrofiler.
- Genetik: Mitokondriyal hastalıklar, Fabry, Alexander hastalığı.
- Neoplastik: Primer MSS tümörleri ve metastazlar.
Prognoz
Kötü Prognoz: Erkek cinsiyet, progresif seyir, motor/serebellar bulgular, sık ataklar, yüksek lezyon yükü.
İyi Prognoz: Kadın cinsiyet, ataklı-düzelmeli seyir, hafif ataklar, duyusal semptom baskınlığı, optik nörit ile başlangıç.
Komplikasyonlar
En sık görülen komplikasyonlar; mobilite kaybı, kronik diplopi, vertigo, disfaji, serebellar tremor, tekrarlayan İYE, kabızlık, erektil disfonksiyon, kognitif bozukluk ve depresyondur.
Konsültasyonlar ve Acil Yaklaşım
Acil servise başvurularda en kritik nokta; gerçek relaps ile psödo-relapsı ayırt etmektir.
Ne Zaman Yatış?
- Hızlı progresyon gösteren nörolojik defisit
- Solunum / bulber tutulum
- Yürüme kaybı
- Tedaviye yanıt vermeyen ağır atak
Kaynaklar
- https://www.ncbi.nlm.nih.gov/books/NBK499849/