Bu İçerik Sadece Aboneler İçindir
Yüksek irtifa hastalığı, modern çağda macera ve vahşi doğa gezginlerinin sayısının artmasıyla birlikte giderek daha sık karşılaşılan bir sağlık sorunu olarak karşımıza çıkmaktadır. Yüksek rakımlara yolculuk yapan sporcular, profesyonel dağcılar ve kurtarma çalışanları bu hastalığın gelişme riski altındadır.

Tanım
Yüksek irtifa, rakımın arttığı bölgeler olarak tanımlanır ve kendine özgü koşulları nedeniyle çeşitli ciddi patolojik tablolara neden olabilir. Fiziksel olarak yükseldikçe atmosferde oksijen miktarı azalır ve sıcaklık düşer. Atmosferdeki oksijen oranı %21 ile sabittir, ancak yükseklik arttıkça atmosfer basıncı düştüğü için parsiyel oksijen basıncı (PaO₂) ve oksijen satürasyonu (SaO₂) azalır.
- Orta İrtifa: 2500–3000 m arasındadır. Yüksek irtifa hastalıkları için risk 2500 metreden itibaren başlar.
- Yüksek İrtifa: 3000–5500 m arasıdır. Bu seviyelerden itibaren oksijen satürasyonu anlamlı olarak düşmeye başlar. Genellikle 3500 m’den itibaren basınç değişiklikleri hissedilir düzeye ulaşır.
İnsan vücudu oksijene ihtiyaç duyar. Yüksek kesimlerde oksijenin azalması, vücutta bir dizi fizyolojik değişikliğe yol açar. Bu değişikliklere uyum sağlama sürecine aklimatizasyon denir. Yükseldikçe vücut dokuları oksijene ihtiyaç duyar; yeterli oksijen sağlanamazsa hücre ve organ düzeyinde hasarlar (hipoksi) gelişir.
Yüksek irtifa hastalıkları temelde hipoksiye bağlı semptomların oluşturduğu bir grup klinik tablodur. Başlıca yüksek irtifa hastalıkları şunlardır:
- Akut Dağ Hastalığı (Acute Mountain Sickness, AMS)
- Yüksek İrtifa Beyin Ödemi (High Altitude Cerebral Edema, HACE)
- Yüksek İrtifa Pulmoner Ödemi (High Altitude Pulmonary Edema, HAPE)

Aklimatizasyon
Aklimatizasyon, azalmış parsiyel oksijen basıncına rağmen dokulara deniz seviyesindeymiş gibi yeterli oksijen sunabilmeyi sağlayan adaptasyon mekanizmalarının tümüdür. Bu aşamalı ve çok sistemi ilgilendiren bir süreçtir.
Uygun koşullarda —örneğin haftalar süren kademeli bir yükselişle— ideal bir aklimatizasyon sağlanarak Everest zirvesine (8849 m) bile oksijen desteği olmadan çıkılabilir. Ancak yüksek irtifaya hızlı maruz kalındığında bilinç bulanıklığından beyin ve akciğer ödemine kadar ilerleyen ciddi bir tablo gelişebilir. Bu süreç bazen dakikalar içinde ölümle sonuçlanabilir. Bazı bireyler aklimatizasyonu asemptomatik geçirirken, bazıları AMS semptomları yaşayabilir ve daha ciddi HACE veya HAPE formlarına ilerleyebilir.
Risk Faktörleri
- Yükselme Hızı: Alçak rakımdan hızlı bir şekilde 2400 m üzeri yüksekliklere çıkmak.
- Uyuma Yüksekliği: 2700 m üzerindeyken günlük uyku yüksekliğini 500–1000 m’den daha hızlı artırmak.
- Ulaşılan Final Yükseklik: Çıkılan en yüksek rakım.
- Yüksek İrtifada Kalış Süresi: Uzun süreli maruziyet riski artırır.
- Önceki Yüksek İrtifa Hastalığı Öyküsü: Geçmişte yüksek irtifa hastalığı yaşamış olmak.
- Genetik Yatkınlık: Bireysel duyarlılık farklılıkları.
- Aşırı Efor Veya Alkol Kullanımı: Hipoksiye uyumu bozabilir.
- Son Haftalarda İrtifada Bulunmama: Aklimatizasyon kaybı riski.
- <1500 m Altında Yaşamak: Düşük rakımda yaşayanlarda risk daha yüksektir.
- Obezite: Solunum rezervinin sınırlı olması nedeniyle risk artar.
- Mevcut Medikal Durumlar: Azalmış hipoksi toleransı (ör. kronik akciğer veya kardiyak hastalıklar).
Akut Dağ Hastalığı (AMS)
Akut Dağ Hastalığı, solunan havadaki oksijen seviyesinin azalması sonucu ortaya çıkan doku hipoksisine vücudun verdiği yanıtla gelişir. Metabolik açıdan en hassas organ olan beyin, hipoksi ve oksijen stresine karşı özellikle duyarlıdır. Bu nedenle Akut Dağ Hastalığı’nın semptomları merkezi sinir sistemi (MSS) aracılığıyla ortaya çıkar.

Risk Grupları
✅ Düşük Riskli Kişiler
- ≤2800 m’ye tırmanan ve öyküsü olmayanlar.
- 2500–3000 m’ye ≥2 günde çıkan, günlük uyku yüksekliği artışı <500 m olanlar.
⚠️ Orta Riskli Kişiler
- AMS öyküsü olup 2500–2800 m’ye 1 günde çıkanlar.
- 2800 m’ye 1 günde çıkan ve AMS öyküsü olmayanlar.
- 3000 m’ye çıkan, günde 500 m’den fazla artış yapan ancak istirahat edenler.
🛑 Yüksek Riskli Kişiler
- 3500 m’ye 1 günde çıkanlar.
- 2800 m’ye 1 günde çıkan ve AMS öyküsü olanlar.
- HACE veya HAPE öyküsü olanlar.
- Çok hızlı tırmanış yapanlar.
Klinik
Klinik bulgular silik seyredebilir. Bu semptomlarla AMS tanısı atlanabilir veya başka nedenlerle karıştırılabilir.
- Baş ağrısı
- Bulantı – kusma
- İştahsızlık
- Uykusuzluk
- Kesintili uyku
- Yorgunluk
- Baş dönmesi

Tanı: Lake Louise AMS Skoru (LLSS)
Tanı için 2018 yılında yayınlanan Lake Louise AMS Skoru (LLSS) kullanılır. Baş ağrısından en az 1 puan almak koşuluyla toplamda 3 puan veya daha fazla alınması AMS tanısı koydurur.
Puanlama: 3-5 puan (Hafif), 6-9 puan (Orta), 10-12 puan (Ciddi)
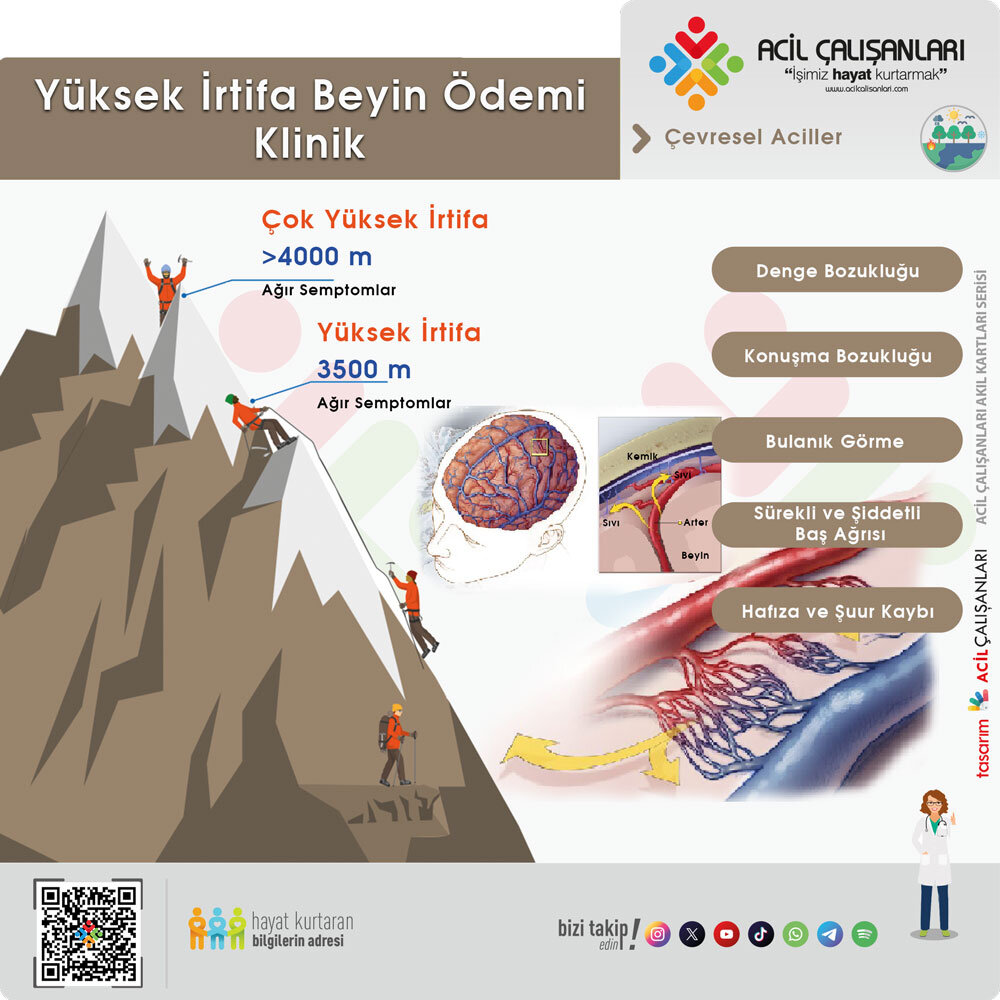
Yüksek İrtifa Beyin Ödemi (HACE)
Akut dağ hastalığının en ileri aşamasıdır. Beynin kafatası içinde şişmesiyle karakterizedir. Genellikle 3500 metrenin altında görülmez. Acil müdahale edilmezse ölümle sonuçlanabilir.
Belirtileri:
- Vücutta Denge Bozukluğu (Ataksi)
- Konuşma Bozukluğu
- Bulanık Görme
- Sürekli ve Şiddetli Baş Ağrısı
- Hafıza ve Şuur Kaybı
- Halüsinasyon / Ensefalopati
Yüksek İrtifa Akciğer Ödemi (HAPE)
Akut dağ hastalığına yakalanıp aklimatize olmayan bireylerde görülür. Damar içinde artan basınç, iç sıvıyı damar dışına sızdırır ve alveoller içinde sıvı birikmeye başlar. Genellikle 2500 metrenin üzerinde ve 24-96 saat sonra, sıklıkla geceleri ortaya çıkar.
Klinik:
- Egzersiz Kapasitesinde Azalma
- Nefes Darlığı, Öksürük
- Köpüklü Pembe Balgam
- Ciltte Morarma (Özellikle tırnaklar)
- Bilinç Kaybı

Koruma Ve Profilaksi
En önemli ve etkin önleyici tedbir tedrici-aşamalı yavaş tırmanış (preaklimatizasyon)dur.
- >3000 m irtifalar için günlük uyunan rakım artışının <500 m olması önerilir.
- Her 3-4 günde bir aynı irtifada 1 gün istirahat önerilir.
- Bir kişide yüksek irtifa hastalığı semptomları gelişirse asla daha üst irtifalara çıkılmamalıdır.
Medikal Profilaksi Ajanları

- Asetazolamid (Grade 1A): Profilaksideki ana ilaçtır. AMS riskini %50 azaltır.
- Erişkin: 125 mg x 2
- Çocuk: 2,5 mg/kg x 2
- Deksametazon (Grade 1A): Asetazolamid kadar etkindir.
- Erişkin: 4 mg x 2
- >7 gün kullanılmamalıdır.
- Nifedipin (HAPE İçin): HAPE öyküsü olanlarda kullanılır. 30 mg x 2 veya 20 mg x 3.
- Tadalafil (HAPE İçin): Nifedipine alternatiftir. 10 mg x 2.
Tedavi Ve Hastane Öncesi Yaklaşım
Yüksek irtifa hastalıklarında ana tedavi İNİŞTİR (Grade 1A).
Genel Tedavi İlkeleri
- İniş: İlk aşamada 300-1000 m irtifa azaltılması önerilir. HAPE varlığında iniş kararı ertelenmemelidir.
- Oksijen: Pulse SaO2 > %90 olacak şekilde.
- Portatif Hiperbarik Çemberler: Tedavide etkilidir, ancak inişi geciktirmemelidir.
İlaç Tedavisi
- Deksametazon (Grade 1B): En etkili ilaçtır. Hem AMS hem HACE’de ilk seçenektir.
- AMS: 4 mg x 4
- HACE: 8 mg tek doz, sonra 4 mg x 4
- Asetazolamid (Grade 1C): AMS’de kullanılabilir.
- Erişkin: 250 mg x 2
- Nifedipin (Grade 1C): HAPE tedavisinde; iniş ve O2 mümkün olmadığında kullanılır.
- Asetaminofen / İbuprofen: Sadece baş ağrısı semptomunu gidermek için kullanılır.
Soru
Podcast
(Podcast linki buraya eklenecek)
Kaynaklar
- Luks AM, McIntosh SE, Grissom CK, et al. Wilderness Medical Society Practice Guidelines for the Prevention and Treatment of Acute Altitude Illness: 2014 Update. Wilderness Environ Med. 2014 Dec;25(4):S4-14.
- Auerbach PS, Cushing TA, Harris NS. Auerbach’s Wilderness Medicine. 7th ed. Philadelphia, PA: Elsevier; 2017.
- Roach RC, Hackett PH, Oelz O, et al. The 2018 Lake Louise Acute Mountain Sickness Score. High Alt Med Biol. 2018 Mar;19(1):4-6.
















