Bu İçerik Sadece Aboneler İçindir
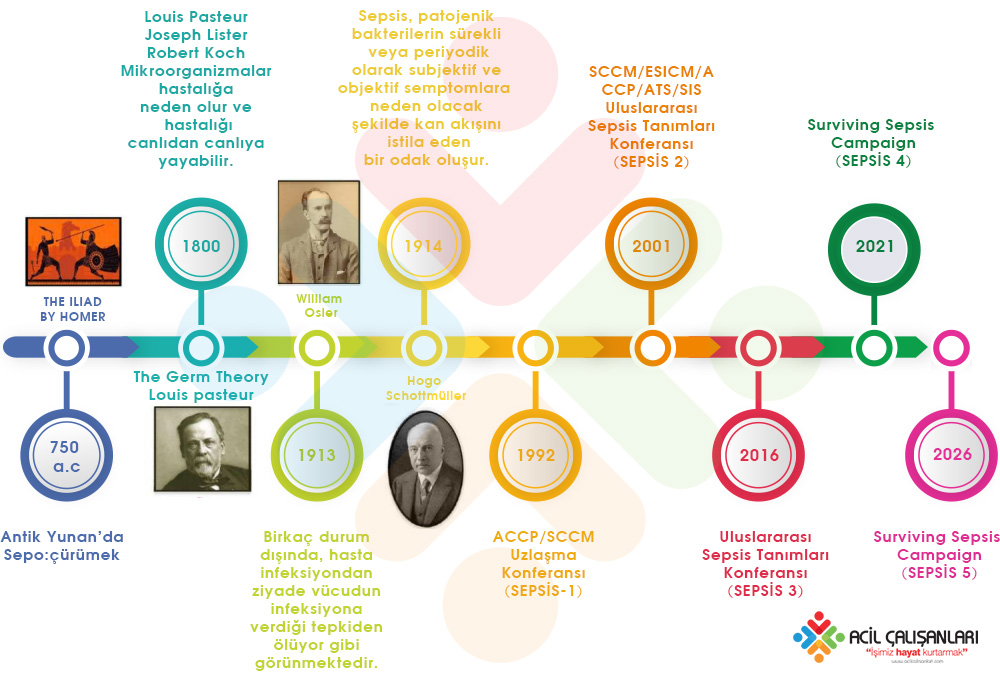
Sepsis, halk arasında “kan zehirlenmesi” olarak bilinse de, güncel yaklaşımda yalnızca enfeksiyonun kana yayılması değil; enfeksiyona karşı gelişen düzensiz konak yanıtının yol açtığı yaşamı tehdit eden organ disfonksiyonu olarak tanımlanmaktadır. Surviving Sepsis Campaign 2026 doğrultusunda bu tanım korunmuş olup, klinik yaklaşımda en önemli unsur erken tanı ve hızlı tedavidir. Sepsis ve en ağır formu olan septik şok, dünya genelinde yüksek mortaliteye sahip olup, hastaların önemli bir kısmı kaybedilmektedir.

Tanı; klinik bulgular, laboratuvar parametreleri, radyolojik incelemeler ve mikrobiyolojik verilerin birlikte değerlendirilmesi ile konur. Sepsis tanısında SOFA skorunda ≥2 artış organ disfonksiyonunu gösterirken, qSOFA ise yalnızca erken uyarı amacıyla kullanılmalı, tek başına tanı koydurucu olarak değerlendirilmemelidir. Güncel kılavuz, skorlamalardan ziyade klinik şüphenin ön planda tutulmasını vurgulamaktadır. Sepsiste hipotansiyon, taşikardi, ateş veya hipotermi, mental durum değişikliği ve lökositoz ya da lökopeni gibi bulgular sık görülür.
Acil serviste yönetim, hızlı ve organize bir yaklaşım gerektirir. İlk değerlendirmede enfeksiyon odağı araştırılmalı ve mümkün olan en kısa sürede tedavi başlanmalıdır. Septik şok varlığında antibiyotik tedavisi ilk 1 saat içinde, şok olmayan sepsis hastalarında ise mümkünse ilk 3 saat içinde başlanmalıdır. Antibiyotik seçimi geniş spektrumlu ve olası odak ile uyumlu olmalı, kültür sonuçlarına göre erken dönemde daraltılmalıdır. Güncel kılavuz, gereksiz antibiyotik kullanımından kaçınılmasını ancak tedavi gecikmesinin de mortaliteyi artıracağını özellikle vurgular.
Sıvı tedavisinde önceki kılavuzlardan farklı olarak sabit 30 ml/kg yaklaşımı yerine bireyselleştirilmiş ve dinamik değerlendirmeye dayalı sıvı resüsitasyonu önerilmektedir. Kapiller dolum zamanı, pasif bacak kaldırma testi ve ultrason gibi yöntemlerle hastanın sıvı yanıtı değerlendirilmelidir. Yeterli sıvı tedavisine rağmen hipotansiyon devam ediyorsa vazopressör tedavi geciktirilmeden başlanmalıdır. İlk tercih edilen ajan noradrenalindir ve hedef ortalama arter basıncı en az 65 mmHg olacak şekilde titrasyon yapılır. Gerekli durumlarda vazopressin veya adrenalin eklenebilir.
Laktat düzeyi hem tanıda hem de tedavi yanıtının izlenmesinde önemli bir parametredir ve seri ölçümlerle takip edilmelidir. Oksijen tedavisinde aşırı oksijenden kaçınılmalı, hedef satürasyon %90–96 arasında tutulmalıdır. Mekanik ventilasyon gereken hastalarda akciğer koruyucu stratejiler uygulanmalıdır. Steroid tedavisi rutin olarak önerilmemekte, yalnızca sıvı ve vazopressör tedavisine rağmen düzelmeyen refrakter septik şok olgularında düşünülmelidir.
Sonuç olarak güncel yaklaşımda sepsis yönetimi; erken tanı, hızlı ancak doğru antibiyotik tedavisi, bireyselleştirilmiş sıvı yönetimi ve erken vazopressör kullanımı üzerine kuruludur. En önemli mesaj, standart kalıplar yerine hastaya özgü dinamik değerlendirme ile tedavinin yönlendirilmesidir.
TANIMLAR
EPİDEMİYOLOJİ
Sepsis, dünya genelinde önemli bir halk sağlığı sorunu olmaya devam etmektedir. Güncel verilere göre her yıl dünya çapında yaklaşık 49 milyon sepsis vakası görülmekte ve bu vakaların yaklaşık 11 milyonu ölümle sonuçlanmaktadır. Bu durum, tüm ölümlerin yaklaşık beşte birinin sepsis ile ilişkili olduğunu göstermektedir. Sepsis insidansındaki artış; yaşlanan nüfus, kronik hastalıkların artışı, invaziv girişimlerin yaygınlaşması ve bağışıklığı baskılanmış hasta sayısındaki artış ile ilişkilidir.
Sepsis en sık 65 yaş ve üzeri hastalarda görülmekle birlikte, yenidoğanlar ve immünsüprese bireyler de yüksek risk grubundadır. Mortalite; hastanın yaşı, eşlik eden komorbiditeler, enfeksiyon odağı, etken mikroorganizma ve gelişen organ disfonksiyonu sayısına bağlı olarak değişmekte olup, genel olarak %20–40 arasında bildirilmektedir. Septik şok gelişen hastalarda bu oran daha da artmaktadır.
Amerika Birleşik Devletleri’nde sepsis, hastanede yatış nedenleri arasında önde gelen sebeplerden biri olup, yoğun bakım ünitelerinde mortalitenin en önemli nedenlerinden biri olmaya devam etmektedir. Ancak güncel kılavuzlar, ülke bazlı sayılardan ziyade küresel yükün ve erken tanı-stratejilerinin önemine vurgu yapmaktadır.
Türkiye’de sepsis insidansına ilişkin geniş ölçekli ve güncel epidemiyolojik veriler sınırlıdır. Bu nedenle önceki yıllarda yapılan tahmini hesaplamalar yerine, güncel yaklaşımda sepsisin yüksek insidanslı ve sıklıkla tanısı geciken bir klinik tablo olduğu kabul edilmekte ve erken tanı ile mortalitenin azaltılabileceği vurgulanmaktadır.
Sonuç olarak, sepsis hem gelişmiş hem de gelişmekte olan ülkelerde artan sıklığı ve yüksek mortalitesi ile sağlık sistemleri üzerinde ciddi yük oluşturan, erken tanı ve hızlı tedavi gerektiren kritik bir klinik durumdur.
PATOFİZYOLOJİ
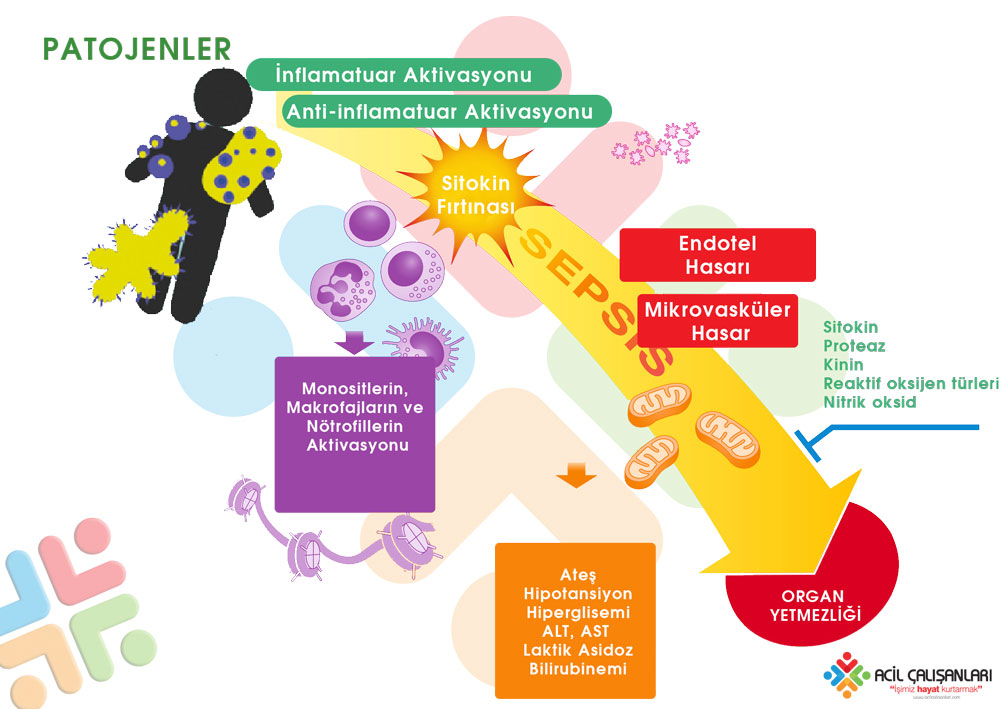
Sepsisin patofizyolojisi güncel kılavuzlarda SIRS temelli doğrusal bir süreç olarak değil, düzensiz ve heterojen bir konak yanıtı olarak tanımlanmaktadır. Surviving Sepsis Campaign 2026 doğrultusunda sepsis; enfeksiyona karşı gelişen kontrolsüz pro-inflamatuar ve anti-inflamatuar yanıtların birlikte rol aldığı, organ disfonksiyonu ile sonuçlanan kompleks bir süreçtir.
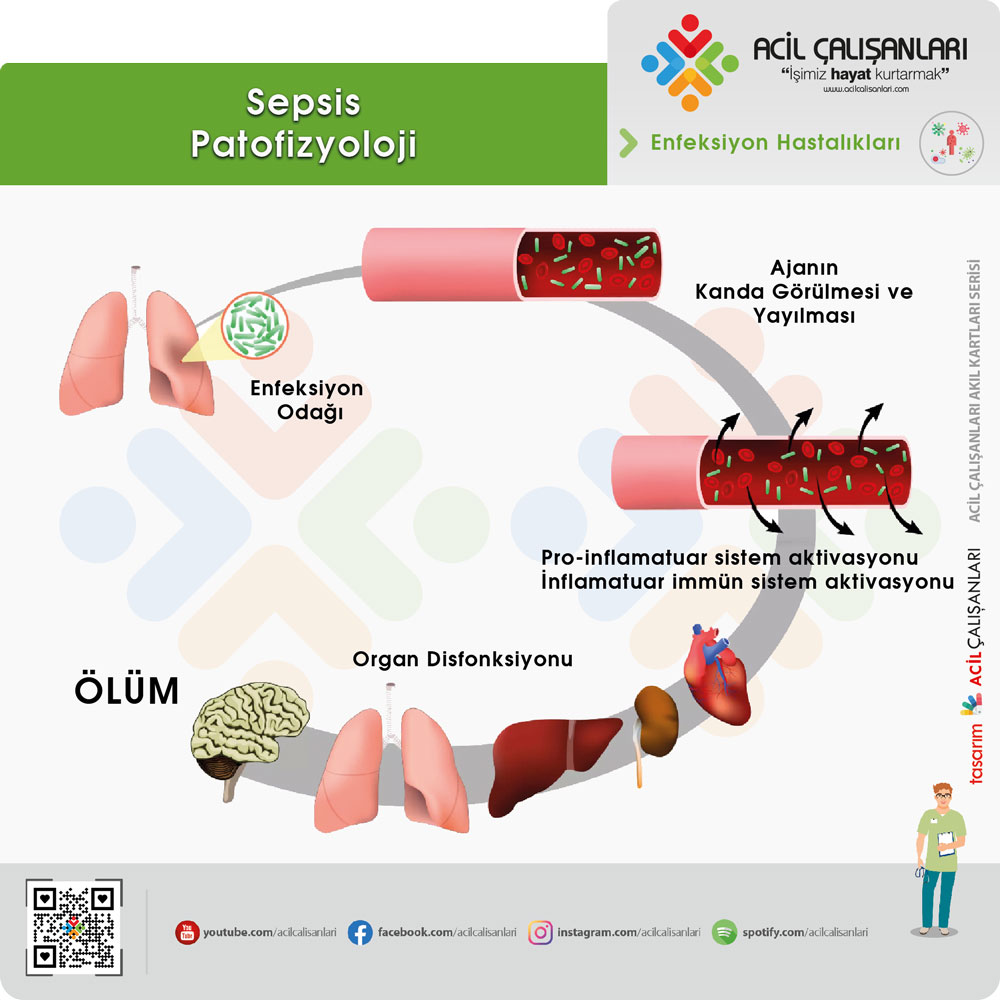
Septik şok, bu sürecin daha ağır bir formu olup yalnızca inflamasyonla değil; immün disfonksiyon, mikrosirkülasyon bozukluğu ve hücresel/metabolik yetmezlik ile karakterizedir. Enfeksiyona yanıt olarak sitokin salınımı artar, endotel hasarı gelişir ve koagülasyon ile kompleman sistemleri aktive olur. Bu durum kapiller geçirgenlik artışı, intravasküler sıvı kaybı ve mikrotromboz ile sonuçlanır. Güncel yaklaşımda özellikle mikrosirkülasyon düzeyinde perfüzyon bozukluğu ve mitokondriyal disfonksiyonun organ yetmezliğinde temel rol oynadığı vurgulanmaktadır.
Sepsiste hipotansiyon ve dolaşım bozukluğu geliştiğinde, dokuların oksijen sunumu azalır. Ancak güncel bilgiler, yalnızca oksijen sunumundaki azalmadan ziyade, hücresel düzeyde oksijen kullanım bozukluğunun (sitopatik hipoksi) da önemli olduğunu göstermektedir. Bu süreçte hücreler aerobik metabolizmadan anaerobik metabolizmaya geçer ve bunun sonucunda laktat düzeyi yükselir. Laktat artışı yalnızca hipoperfüzyonun değil, aynı zamanda metabolik stresin de bir göstergesidir.
Septik şok artık klasik olarak “sıcak” ve “soğuk” şok şeklinde keskin evrelere ayrılmaktan ziyade, dinamik ve hastadan hastaya değişken hemodinamik paternler ile tanımlanmaktadır. Bununla birlikte klinik pratikte iki farklı fenotip gözlenebilir:
Erken dönemde bazı hastalarda vazodilatasyona bağlı hiperdinamik dolaşım görülebilir; bu tabloda taşikardi, relatif olarak sıcak ekstremiteler ve geniş nabız basıncı dikkati çekebilir. İleri dönemlerde veya bazı hastalarda ise vazokonstriksiyon ve düşük debi durumu gelişebilir; soğuk ekstremiteler, uzamış kapiller dolum zamanı ve zayıf nabızlar izlenebilir. Ancak bu ayrım kesin evreleri temsil etmez ve hastalar arasında büyük değişkenlik gösterebilir.
Sonuç olarak güncel yaklaşımda sepsis; doğrusal bir inflamasyon süreci değil, immün, hemodinamik ve metabolik sistemlerin eş zamanlı bozulduğu kompleks bir sendrom olarak kabul edilmekte ve tedavi bu dinamik yapıya göre bireyselleştirilmektedir.
ETİYOLOJİ
Sepsis en sık bakteriyel enfeksiyonlara bağlı gelişmekle birlikte, önemli bir hasta grubunda etken mikroorganizma saptanamayabilir. Güncel çalışmalarda, sepsis olgularının yaklaşık yarısında mikrobiyolojik etkenin izole edilemediği bildirilmektedir. Bununla birlikte, etkenin belirlenebildiği durumlarda hem gram-negatif hem de gram-pozitif bakteriler önemli rol oynamaktadır. Son yıllarda gram-pozitif bakterilerde artış dikkat çekerken, yoğun bakım ve hastane kaynaklı enfeksiyonlarda gram-negatif bakteriler hâlâ önemli bir yer tutmaktadır. Ayrıca fungal enfeksiyonlar (özellikle Candida türleri) ve daha nadiren viral etkenler de sepsis gelişiminde rol oynayabilir.
Sık izole edilen mikroorganizmalar arasında Staphylococcus aureus, Escherichia coli, Klebsiella türleri ve Pseudomonas aeruginosa yer almaktadır. Hastane kökenli enfeksiyonlarda çoklu ilaca dirençli mikroorganizmalar giderek daha büyük bir sorun haline gelmiştir ve ampirik antibiyotik seçiminde bu durum mutlaka göz önünde bulundurulmalıdır.
Sepsis gelişimi açısından risk faktörleri güncel kılavuzlarda daha geniş bir çerçevede ele alınmaktadır. İleri yaş önemli bir risk faktörü olmaya devam ederken, özellikle immün sistemi baskılanmış hastalar yüksek risk altındadır. Diyabet, malignite, kronik böbrek ve karaciğer hastalıkları gibi komorbid durumlar sepsis gelişimini kolaylaştırır. Uzun süreli hastane yatışları, yoğun bakım takibi, invaziv girişimler (santral venöz kateter, mekanik ventilasyon, üriner kateter gibi) ve geniş spektrumlu antibiyotik kullanımı da önemli risk faktörleri arasındadır. Ayrıca son yıllarda organ transplantasyonu yapılan hastalar ve immünomodülatör tedavi alan bireyler de yüksek riskli gruplar içinde değerlendirilmektedir.
Sonuç olarak sepsis etiyolojisi, yalnızca bakteriyel enfeksiyonlara indirgenemeyecek kadar geniş bir spektrum içerir ve etken dağılımı; hastanın bulunduğu ortam, eşlik eden hastalıklar ve sağlık hizmeti ile ilişkili faktörlere göre değişkenlik gösterir. Bu nedenle ampirik tedavi planlanırken hastaya özgü risk faktörleri ve olası patojenler mutlaka birlikte değerlendirilmelidir.
Sık izole edilen mikroorganizmalar:
Gram-pozitif bakteriler:
- Staphylococcus aureus (özellikle MRSA)
- Streptococcus pneumoniae
- Enterococcus türleri
Gram-negatif bakteriler:
- Escherichia coli
- Klebsiella türleri
- Pseudomonas aeruginosa
- Acinetobacter türleri
Fungal etkenler:
- Candida türleri (özellikle yoğun bakım ve immünsüprese hastalarda)
Klinik not:
- Toplum kökenli sepsiste → daha çok E. coli ve S. pneumoniae
- Hastane/yoğun bakım kaynaklı sepsiste → Pseudomonas, Acinetobacter ve dirençli patojenler
- İmmünsüprese hastalarda → fungal etkenler daha sık
Özet mesaj:
Sepsis etkenleri geniş bir spektruma sahiptir ve ampirik tedavi mutlaka hastanın klinik durumu, enfeksiyon odağı ve direnç riski göz önüne alınarak planlanmalıdır.
Risk Faktörleri
Demografik faktörler:
- İleri yaş (özellikle ≥65 yaş)
- Yenidoğan ve infant dönem
Kronik hastalıklar:
- Diyabet mellitus
- Kronik böbrek yetmezliği
- Kronik karaciğer hastalığı
- KOAH ve diğer kronik akciğer hastalıkları
- Kalp yetmezliği
İmmünsüpresyon:
- Malignite
- Kemoterapi / radyoterapi
- Kortikosteroid kullanımı
- Organ transplantasyonu
- HIV enfeksiyonu
- İmmünmodülatör tedaviler
Sağlık hizmeti ile ilişkili faktörler:
- Uzun süreli hastane yatışı
- Yoğun bakım takibi
- İnvaziv girişimler:
- Santral venöz kateter
- Üriner kateter
- Mekanik ventilasyon
- Geniş spektrumlu antibiyotik kullanımı
Enfeksiyonla ilişkili faktörler:
- Pnömoni (en sık odak)
- Üriner sistem enfeksiyonları
- İntraabdominal enfeksiyonlar
- Cilt ve yumuşak doku enfeksiyonları
Klinik mesaj:
Sepsis genellikle tek bir nedene bağlı gelişmez; çoğu hastada birden fazla risk faktörü birlikte bulunur. Bu nedenle özellikle riskli hasta gruplarında erken tanı ve hızlı tedavi mortaliteyi azaltmada kritik öneme sahiptir.
KLİNİK BULGULAR VE TANI
Sepsisin klinik bulguları spesifik değildir ve geniş bir spektrumda ortaya çıkabilir. Güncel yaklaşımda tanı, SIRS kriterlerinden ziyade enfeksiyon varlığında gelişen organ disfonksiyonunun erken fark edilmesine dayanır. Bu nedenle klinik değerlendirme ve sürekli yeniden değerlendirme esastır.
- Erken dönemde hastalarda ateş (>38°C) veya
- Hipotermi (<36°C)
- Taşikardi
- Takipne
- Genel durum bozukluğu
görülebilir. Ancak bu bulgular tanı koydurucu değildir ve tek başına sepsisi dışlamaz ya da doğrulamaz. Lökositoz veya lökopeni gibi laboratuvar değişiklikleri eşlik edebilir. Güncel kılavuzlar bu bulguların yalnızca erken uyarı işareti olarak değerlendirilmesini önermektedir.
Sepsiste asıl belirleyici olan organ disfonksiyonudur. Klinik olarak şu bulgular ön plandadır:
- Bilinç değişikliği, konfüzyon veya ajitasyon
- Oligüri veya idrar çıkışında azalma
- Hipoksemi veya solunum yetmezliği bulguları
- Hipotansiyon
- Laktat yüksekliği
- Cilt perfüzyon bozukluğu (soğuk ekstremiteler, uzamış kapiller dolum zamanı)
Tanıda SOFA skoru kullanılarak organ disfonksiyonu değerlendirilir (≥2 puan artış anlamlıdır). qSOFA ise yalnızca hızlı yatak başı risk değerlendirme aracıdır ve tanı koydurucu değildir.
Septik şok, sepsisin daha ağır bir formu olup dolaşımsal ve hücresel/metabolik bozuklukların derinleştiği klinik tablodur. Güncel tanı kriterleri şunlardır:
Yeterli sıvı resüsitasyonuna rağmen ortalama arter basıncını (MAP) ≥65 mmHg düzeyinde tutmak için vazopresör gereksinimi olması ve serum laktat düzeyinin >2 mmol/L olması.
Bu hasta grubunda mortalite belirgin şekilde yüksektir ve genellikle %40’ın üzerindedir.
Sonuç olarak, güncel yaklaşımda sepsis tanısı; klasik vital bulgulara dayalı SIRS kriterlerinden ziyade, enfeksiyon varlığında gelişen organ disfonksiyonunun erken tanınması ve hızlı müdahale edilmesi üzerine kuruludur.
Skorlama Sistemleri
Sepsiste skorlama sistemleri güncel kılavuzlarda tanı koydurmaktan ziyade risk belirleme ve prognoz değerlendirme aracı olarak konumlandırılmıştır. Surviving Sepsis Campaign 2026 doğrultusunda hiçbir skor tek başına tanı koydurucu değildir ve klinik değerlendirme her zaman ön planda tutulmalıdır.
Sepsis değerlendirmesinde en sık kullanılan skorlama sistemleri şunlardır:
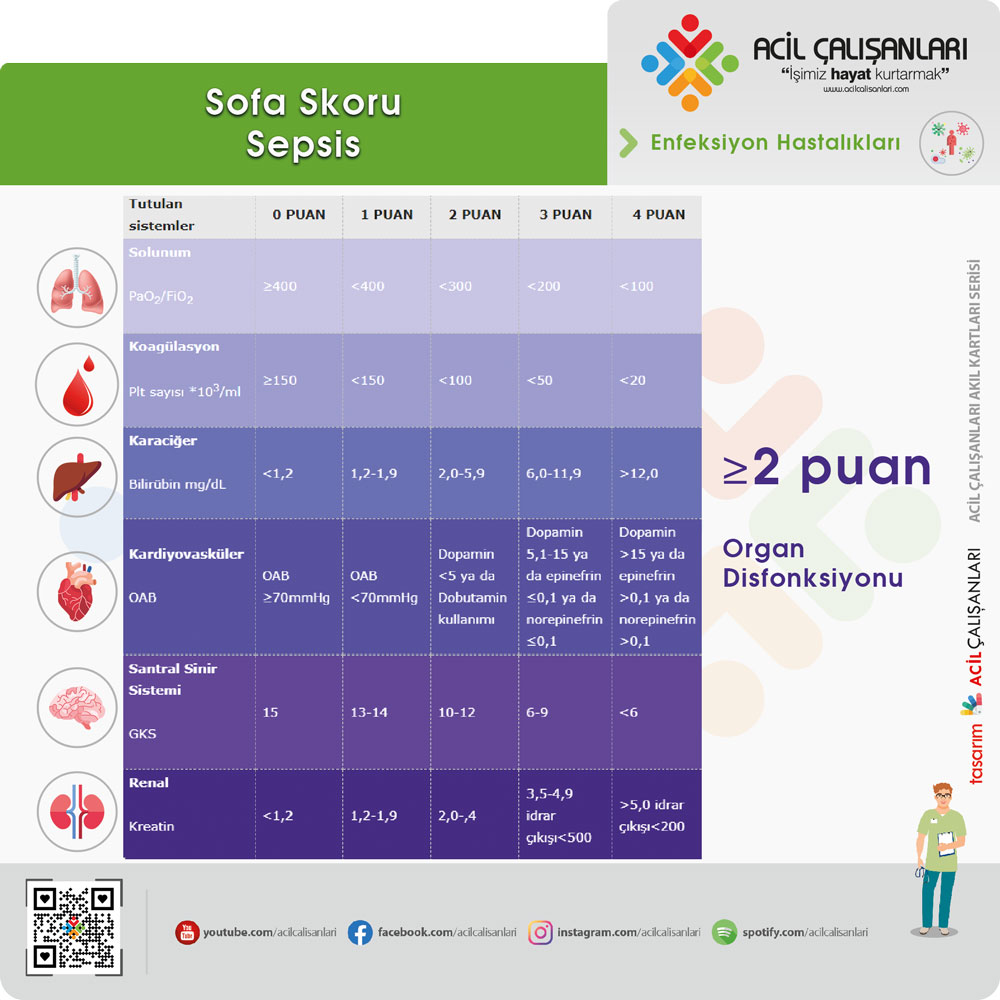
SOFA (Sequential Organ Failure Assessment) skoru:
Sepsiste organ disfonksiyonunu değerlendirmek için kullanılan temel skorlama sistemidir. Solunum, koagülasyon, karaciğer, kardiyovasküler sistem, santral sinir sistemi ve böbrek fonksiyonlarını değerlendirir. SOFA skorunda ≥2 puan artış, organ disfonksiyonu lehine kabul edilir ve sepsis tanımının temelini oluşturur.
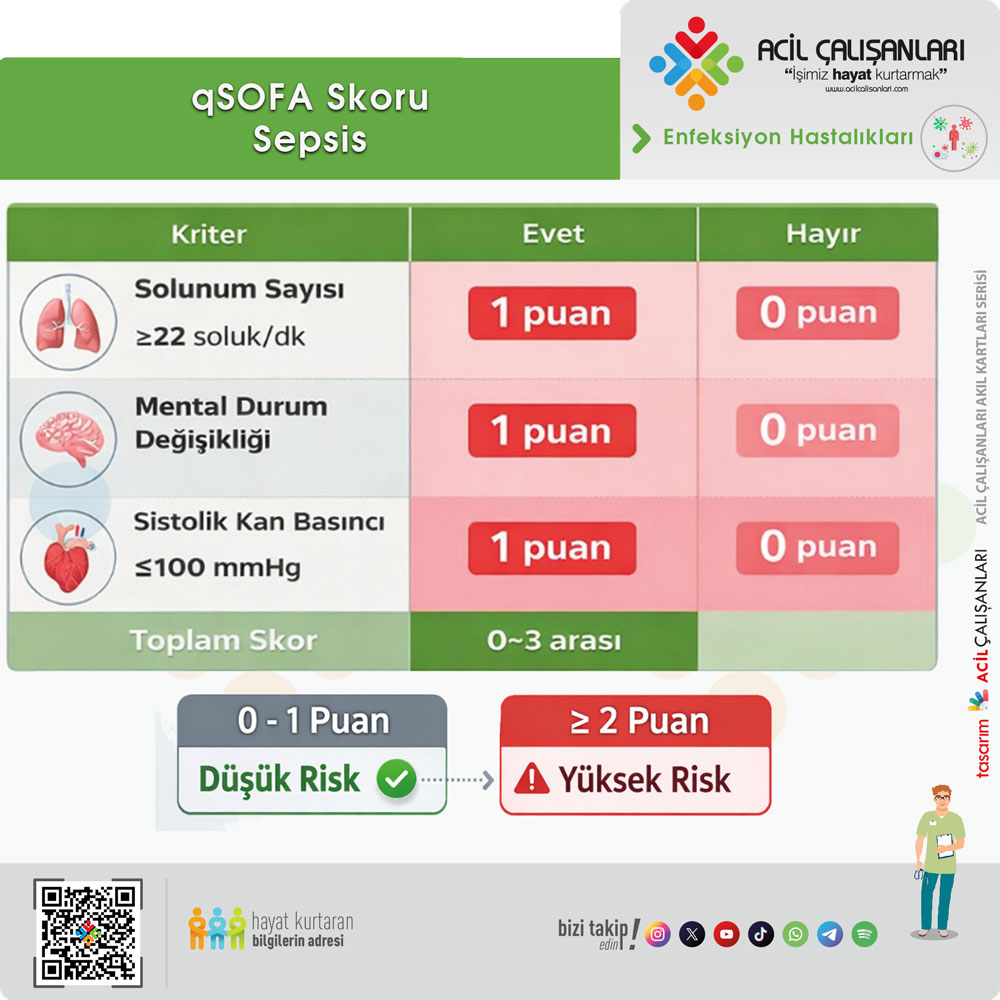
Yatak başında hızlı değerlendirme amacıyla kullanılan basitleştirilmiş bir skordur. Üç parametre içerir: bilinç değişikliği (GKS <15), solunum sayısı ≥22/dk ve sistolik kan basıncı ≤100 mmHg. Bu kriterlerden en az ikisinin varlığı kötü prognoz açısından uyarıcıdır. Ancak qSOFA tanı koydurucu değildir ve tek başına kullanılmamalıdır.
ACİL SERVİS YAKLAŞIMI VE TEDAVİ

SORU
KAYNAKLAR
- Surviving Sepsis Campaign: international guidelines for management of sepsis and septic shock 2026
- UpToDate: Evaluation and management of suspected sepsis