Tüm dünyada, son yıllarda özellikle covid pandemisi sonrasında, erişkinlerin bağışıklanması da en az çocuklar kadar önemsenmeye başlanmıştır. Bağışıklama tarih boyunca çok sayıda salgın ve ölüme neden olmuş bulaşıcı hastalıklarla mücadelede en etkili yöntem olmuştur. İnsanda hastalık yapabilen yaklaşık 400’den fazla patojenden sadece 34’üne karşı aşı geliştirilmiş olup bağışıklamanın en önemli faydası sadece aşılanan bireyi değil tüm toplumu hastalıktan koruyabilmesidir. Erişkinlerde mortalite ve morbidite ile sonuçlanabilecek birçok hastalık covid olduğu gibi aşı ile önlenebilmektedir. Ülkemizde ileri yaş nüfusun giderek artmasıyla, kronik hastalıklar ve kanserlerde de buna bağlı bir artış meydana gelmekte olup bu durum erişkin aşılamasının giderek daha da ön plana çıkmasına yol açmıştır.
Bağışıklamanın temel amaçı; toplumda, özellikle bebek ve çocuklarda aşı ile önlenebilir hastalıkların ortaya çıkışını engellemek, dolayısıyla bu hastalıklardan kaynaklanan ölümlerin ve sakatlıkların önüne geçmektir. Sağlıkla ilgili kazanımlarının yanı sıra; ekonomik ve sosyal kazanımlar da aşılama programlarının başarısı olarak değerlendirilmelidir.
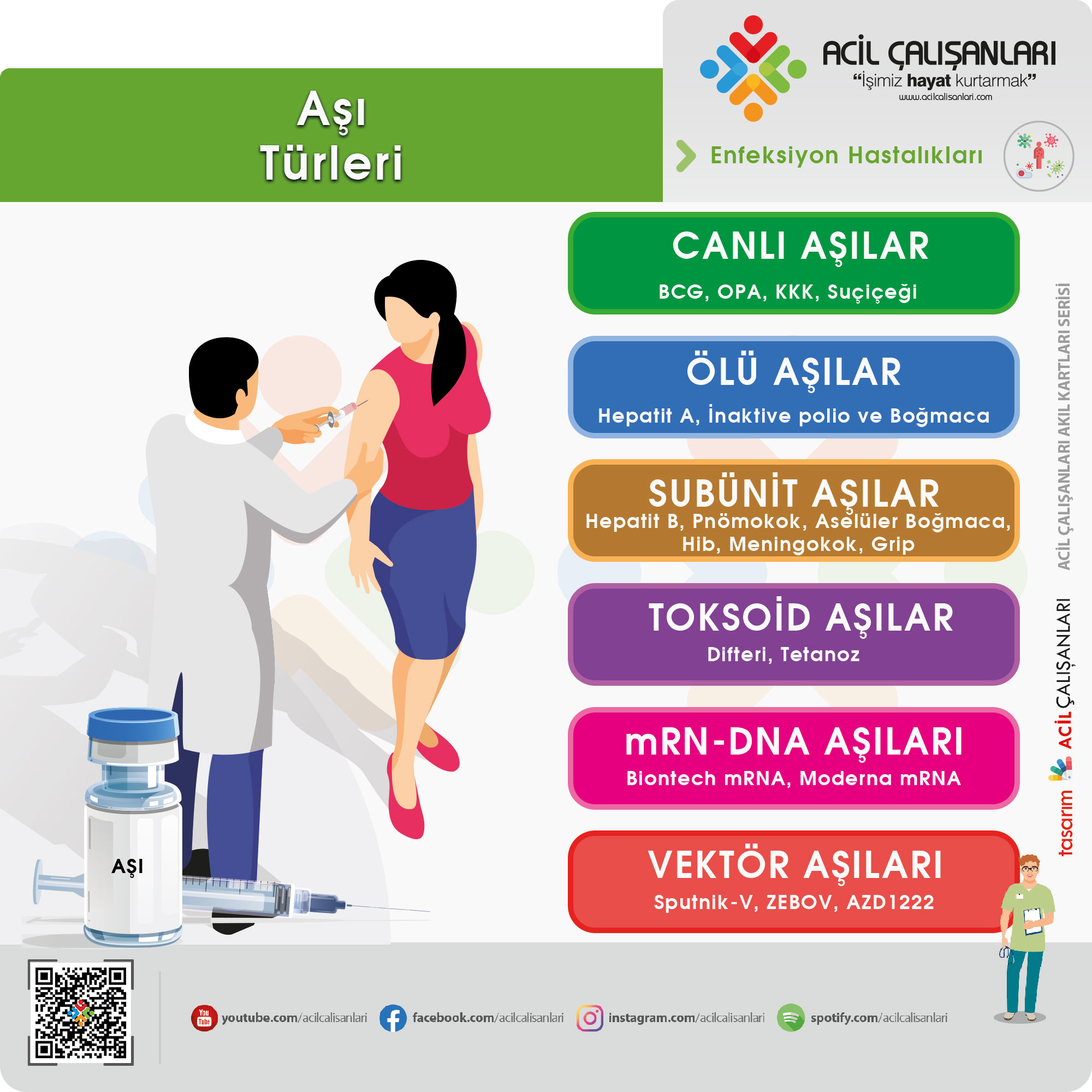
• CANLI
– BCG (i.d) – MMR (S.c)
– Oral Polio (p.o) – Suçiçeği (S.c) – Rota virus (p.o)
• İNAKTİVE
– Hepatit A (i.m) – İnfluenza (i.m) – Boğmaca (i.m)
• TOKSOİD
– Difteri (i.m) – Tetanoz (i.m)
• POLİSAKKARİD
– HiB (i.m) – Menengokok (i.m) – Pnömokok (i.m)
• REKOMBİNANT
– Hepatit B (i.m)
Başarının Özeti!
- Ülkemizde yapılan aşılama çalışmaları sonucunda aşı ile önlenebilir hastalık hızlarında ciddi düşüşler yaşanmıştır. Özellikle 1924 -1944 yılları arasında büyük salgınlar ve ölümlere yol açmış olan çiçek hastalığı aşılama çalışmalarıyla 1977 yılından itibaren tamamen yok edilmiştir. Hastalık etkeni yok edildiğinden çiçek aşısı uygulamalarına da ihtiyaç kalmamış ve 1980 yılında ülkemizde ve tüm dünyada aşılama durdurulmuştur.
- Yine çok önemli bir çocukluk çağı bulaşıcı hastalığı olan çocuk felci (poliomiyelit) hastalığına karşı dünya genelinde yaygın aşılama çalışmaları yapılmış ve hastalık yok edilme aşamasına getirilmiştir. 1988 yılında dünya genelinde 350.000 olan vaka sayısı 2017 yılında 22 vakaya kadar azaltılmıştır. Ülkemizde son çocuk felci vakası Kasım 1998 yılında görülmüş ve 19 yıldır çocuk felci vakamız bulunmamaktadır. DSÖ tarafından Avrupa Bölgesi Poliodan Arındırılmış Bölge Sertifikası ile belgelendirilmiştir.
- Ülkemizde kızamık vaka sayıları 2001 yılında 30.509 iken, etkili kızamık aşılaması sonrası 2017 yılında vaka sayımız 84 ile sınırlı kalmıştır. 2010 yılından itibaren SSPE (Subakut Sklerozan Panensefalit) Hastalığı vakalarında belirgin bir azalma görülmektedir. Bu da 2005 yılından itibaren kızamık aşılama oranlarının artması ve bunun sonucunda kızamık vakalarının azalması ile uyumludur.
- Türkiye’de maternal ve neonatal tetanozun elimine edildiği 24 Nisan 2009 tarihinde DSÖ tarafından duyurulmuştur.
- 2004 yılından bu yana sadece 2011 yılında tek difteri ve ölüm vakası olup, bu vaka dışında vaka görülmemiştir.
- 2017 yılında 2’si ölümle sonuçlanan toplam 25 tetanoz vakası görülmüş olup, vakaların tamamı aşısızdır.
- Etkin ve kapsayıcılığı yüksek aşılama çalışmaları sayesinde aşı ile önlenebilir hastalıklardan hepatit A-B, boğmaca, invaziv bakteriyel hastalıklardan pnömokok ve Hib’e bağlı gelişen menenjit, sepsis ve bakteriyemi, suçiçeği, kabakulak ve kızamıkçık vaka görülme sıklıkları oldukça azalmıştır.
1980-1984 ve 2010-2014 Hastalık Vaka Sayılarının Karşılaştırılması
| Hastalık | Aşılama Öncesi
Vaka Sayısı* |
1980-1984
Vaka Sayısı* |
2010-2014
Vaka Sayısı* |
Azalma Yüzdesi |
| Difteri | 1236 (1932-1936) | 173 | 0,2 | 100 |
| Boğmaca | 10761 (1963-1967) | 3619 | 49 | 99,5 |
| Tetanoz | Bildirimi yapılmamıştır. (1963-1967) | 110 | 11 | 90 |
| Çocuk Felci | 501 (1958-1962) | 159 | 0 | 100 |
| Kızamık | 50144 (1965-1969) | 21224 | 1689 | 96,6 |
*5 yıllık ortalama alınmıştır.

Peki Kimler risk altında?
- Çocukluk döneminde bağışıklama takvimi yarım kalanlar
- Gebeler
- Yaşlılar
- Kronik hastalığı olanlar
- Bağışıklık yetmezliği bulunanlar
- Risk gruplarındaki kişiler
- Özel nedenler ( seyahat, sağlık çalışanalar…vb)
Bu gruplar risk altındadır ve bağışıklığın pekiştirilmesi amacıyla ek aşılamalara ihtiyacı mevcuttur.

Aşılar son derece güvenilir biyolojik ürünlerdir. Üretim ve dağıtım aşamalarında çok sıkı kontrolden geçmektedirler. Ülkemizde kullanılan tüm aşılar Dünya Sağlık Örgütü, EMA, FDA gibi dünyaca kabul görmüş otoritelerce ya da TİTCK (Türkiye İlaç ve Tıbbi Cihaz Kurumu) tarafından ruhsatlandırılmış, Dünya Sağlık Örgütü tarafından önerilen ve onaylanan GMP (İyi Üretim Prosedürleri) kurallarına uygun üretilmiş aşılardır.
Üretilen her bir seri için gerek üretici, gerek üretilen ülke resmi makamlarınca ayrıntılı analiz ve testler yapılmaktadır. Satın alınan aşı ve anti-serumların zararsızlık ve etkinlik analizleri ve uygunluk testleri Sağlık Bakanlığı bünyesinde Türkiye İlaç ve Tıbbi Cihaz Kurumu kontrolünde bulunan ulusal referans laboratuvarı İlaç Biyolojik ve Tıbbi Ürünler Laboratuvarı tarafından deneyimli personel ve gelişmiş cihazlar ile yapılmaktadır. Aşılar üretici firmadan alınıp aşılanacak kişiye uygulanana kadar tüm sağlık kuruluşlarında soğuk zincir sistemi içerisinde uygun ısı aralığında korunmakta ve Aşı Takip Sistemi (ATS) ile sürekli izlenmektedir.

Aşılar neler içerir?
- Antijen: bağışıklık gelişmesini sağlayan maddeler.
- Adjuvan: Aşıların etkinliğini artırmak üzere bakteri ve virüs bileşenleri yanında kullanılan maddeler.
- Stabilizatörler: Aşılar uygulanıncaya kadar stabilitesini korumak üzere aşı flakonlarına ilave edilen maddeler .
- Koruyucu maddeler: Mikrobiyolojik bulaşmayı engellemek üzere aşı flakonlarına eklenmektedir.
Genel olarak aşılarda adjuvan olarak Aluminyum Hidroksit; koruyucu olarak Thiomersal ile antibiyotikler (Neomisin), kanamisin, eritromisin ve stabilizatör olarak da Magnezyum Klorid bulunmaktadır.
Aluminyum Hidroksit: Adjuvan olarak aşıların çok düşük dozda daha fazla etki yapması için kullanılmaktadır. Bir insana yaşamı boyunca uygulanan aşıların tamamının içindeki toplam alüminyum miktarı 4,25 mg’dır. DSÖ ‘nün belirlediği ve insan sağlığına zararı olmayacak şekilde çok düşük düzeydedir. Örneğin difteri-tetanoz (Td), 5’li karma, 4’lü karma, KPA gibi bazı aşıların içinde bulunmaktadır. Alüminyum içme suyunda, hazır sularda, un ve un mamüllerinde, ilaçlarda özellikle de mide ilaçlarında (20-30 mg), meyve sebzelerde bol miktarda bulunmaktadır.
Thiomersal: Etil Civa maddesinin organik bir bileşiği olup 1930’lu yıllardan bu yana birçok aşı ve ilaçta koruyucu olarak kullanılmaktadır.Çekinceler en fazla thiomersal üzerinde olmuştur ama son açıklalamalar endişeleri gidermiştir.
- Dünya Sağlık Örgütü Aşı Güvenliği Genel Komitesinin (GACVS); 20–21 Haziran 2002’de yayımladığı raporda Etil Civa’nın (Thiomersal) vücutta yarılanma ömrünün bir haftadan daha kısa olduğu, ortalama 4–9 günde vücuttan sindirim sistemi yoluyla atıldığı; dolayısıyla diğer civa bileşikleri gibi vücutta birikmesinin ve civaya bağlı bir takım kronik hastalıklara yol açmasının söz konusu olmadığı açıklanmıştır. Vücuttan atılımı güç olan Metil Civa olup bu madde Thiomersal içeriğinde bulunmamaktadır.
- Thiomersal içeren aşıların kullanımı ile Otizm başta olmak üzere bir takım kronik hastalıkların arttığı iddiaları üzerine bu ilişkiyi araştıran birçok bilimsel araştırma yapılmıştır. Bu çalışmalar sonucunda Thiomersal ile otizm arasında herhangi bir ilişki saptanmamıştır.
- DSÖ Aşı Güvenliği Genel Komitesinin (GACVS) yaptığı ayrıntılı araştırmalar ışığında; Avrupa İlaç Ajansı (EMEA) Patentli Tıbbi Ürünler Kurulu (CPMP)’nun Mart 2004’teki çalışmasında da Thiomersal içeren aşılarla yapılan bağışıklama ile özel nörolojik gelişim bozuklukları arasında herhangi bir ilişki olmadığı bildirilmiştir.
- Amerikan Bağımsız Sivil Ulusal Bilim Akademileri (NAS), İlaç Enstitüsünün (IOM) 2004’teki raporunda da otizm ile kızamık içeren aşılar ya da koruyucu olarak thiomersal içeren aşılar arasında bir bağlantı olmadığı ve tamamen rastlantısal olduğu sonucuna varılmış ve İlaç Enstitüsü (IOM) başkanı Harvey V. Fineberg 7 Ağustos 2005’de NBC televizyonunda yayımlanan mülakatında bir kez daha Thiomersal ile otizm arasında ilişki bulunmadığını beyan etmiştir. Avrupa ülkelerinde ve diğer pek çok ülkede aşılarda koruyucu olarak Thiomersal kullanımı devam etmektedir.
- Kızamık aşısının da SSPE ve otizmle herhangi bir ilişkisinin bulunmadığı, DSÖ Aşı Güvenliği Küresel Danışma Komitesi (GACVS) tarafından da deklare edilmiştir. Bu konuda Lancette yayınlanan makale kaldırılmış ve yazan kişi meslekten men edilmiştir.
Uzun yıllardır süren çeşitli çalışmalarda aşı dozundaki Thiomersal kullanımı ile ilgili kanıtlanmış bir yan etki bulunamamıştır. Thiomersal genellikle çok dozlu aşılarda bulunmakta olup tek dozluk aşılarda genellikle bulunmamaktadır.
Polisorbat 80: Enjeksiyon ya da infüzyonluk bazı ilaçlarında içinde bulunmaktadır. Stabilizatördür.
Alüminyum Fosfat Alüminyum Hidroksit: İçme sularında (şebeke, pet şişe), anti asitlerde (mide ilacı), maden suyunda, anne sütünde 40 mikrog/L, bebek mamalarında 225 mikrog/L. bebeklerde günlük oral alınan güvenli alüminyum miktarı 1mg/kg dir.
Laktoz, Sükroz, Mannitol, Sorbitol, Maltoz: Şeker yapısında bileşenler olup, protenik yapıların korunmasında ve ozmolar konsantrasyonun ayarlanmasında stabilizan olarak kullanılır. Tüm enjeksiyonluk ve infüzyonluk ilaçların yapısında bulunmaktadır.
Hanks Ortamı, L-Alanin, L-Arjinin Hidroklorür: Amino asitlerden oluşur.
Neomisin Sülfat, Eritromisin, Kanamisin, Polimiksin B: Üretim aşamasında eser miktarda kalıntı olarak bulunabilir. Antibiyotiklerdir.
Formaldehit: Üretim aşamasında eser miktarda kalıntı olarak bulunabilir.
Jelatin: Bitkisel ve hayvansal kaynaklı olabilir. Bakanlık olarak kullandığımız aşılarda sığır jelatini bulunmaktadır.
Tamponlayıcı (stabilizan) Maddeler : Sodyum Klorür, Süksinik asit, Trometamol, Sodyum Hidroksit, Sodyum Borat, Monopotasyum Fosfat, Disodyum Fosfat, Aminoasit çözeltisi, Laktolbumin hidrolizat

| Adı | Miktarı | Referans Değerleri | |
| Beşli Karma ADörtlüşı (Difteri-Boğmaca-Tetanos-Hib- Çocuk Felci/DaBT-Hib-İPA) | Alüminyum | 0,25 mg/ml | 0,20-0,45 mg/ml |
| Sükroz | 42,6 mg | 31,9-53,1 mg | |
| Formaldehit | 10,30 mik. gr/ml | 4-15 mik.gr/ml | |
| Konjuge Pnömokok Aşısı (KPA) | Alüminyum | 0,25 mg/ml | 0,2-0,3 mg/ml |
| Dörtlü Karma Aşı (Difteri-Boğmaca-Tetanos- Çocuk Felci/DaBT-İPA) | Alüminyum | 0,32 mg/ml | 0,20-0,45 mg/ml |
| Formaldehit | 9,33 mg/ml | 4-15 mg/ml | |
| Hepatit B | Alüminyum | 0,60 mg | <1,25 |
| Thiomersal | %0,0097 w/v | %0,0115 w/v | |
| Td | Thiomersal | 0,034 mg/0,5 ml | < 0,05 mg/0,5 ml |
| Formaldehit | 0,0019 g/lt | ≤ 0,2 g/lt | |
| Kuduz | Thiomersal | 68,7 mik.gr/vial | 59,5-80,5 mik.gr /vial |
| Hepatit A | Alüminyum | 0,43 mg/ml | 0,35-0,62 mg/ml |
| Aşı Tipi | Tanımlama |
| Canlı Aşılar |
|
| Ölü Aşılar |
Subünit Aşılar: Aşıda kullanılan mikroorganizmalar öldürüldükten sonra parçalanarak, bu parçalardan vücudu uyurarak koruyucu antikorların yapılmasını sağlayacak parçaları aşı yapımında kullanılmaktadır. Ülkemizde kullanılan Hepatit B, pnömokok, Hib, aselüler boğmaca ve risk gruplarına önerilen meningokok ve grip aşıları subunit aşılarıdır. Toksoid Aşıları: |
Canlı Atenüe Aşılar
- Canlı aşılar hastalığa neden olan yaban virüsün ya da bakterinin laboratuvar koşullarında zayıflatılmasıyla elde edilir.
- Bu şekilde elde edilen aşıdaki mikroorganizma çoğalma ve bağışıklık yanıtı oluşturma yeteneğine sahiptir.
- Hastalık yapıcı özellikleri ise zayıflatılmıştır.
- Canlı aşılar, gebelere ve bağışıklık sistemi zayıflamış ya da baskılanmış kişilere uygulanmamalıdır.
- Canlı aşı örnekleri; sarı humma, rotavirus aşısı, BCG, oral polio aşısı (OPA), kızamık kızamıkçık kabakulak (KKK) ve suçiçeği aşılarıdır.
İnaktif Aşılar
1. Toksoid Aşılar
- Toksini olan mikroorganizmaların toksinlerinin yapısı değiştirilerek toksik özellikleri yok edilmiş, bağışıklık yanıtı oluşturacak özellikleri korunmuş halini içerir.
- Difteri ve tetanos aşıları toksoid aşılardır.
2. Tam Hücre Aşıları
- Bir mikroorganizmanın tamamını öldürülmüş halde içeren aşılardır.
- Kültür ortamında üretilen mikroorganizmanın ısı ya da kimyasal yöntemler kullanılarak öldürülmesiyle elde edilir.
- Hepatit A aşısı ve inaktif polio aşısı bunun örnekleridir.
3. Fraksiyone Aşılar
Mikroorganizmanın inaktivasyonu sonrasında belirli kısımları içeren aşılardır.
- Protein Bazlı Aşılar: Bakteri veya virüsün saflaştırılmış ya da rekombinant teknoloji ile elde edilmiş protein yapılarının kullanıldığı aşılardır.
Split Aşılar: Mikroorganizmanın parçalandıktan sonra bir kısmını içeren aşılardır. İnaktif grip aşısı split aşıdır.
Subunit Aşılar: Mikroorganizmanın belli antijenik kısımlarını içerir. Hepatit B aşısı, asellüler boğmaca aşısı subunit aşılardır.
- Genetik Bilgi İçermeyen Yapısal Aşılar: Virüsün tüm kapsidini içeren ancak enzim veya nükleik asitlerini içermeyen aşılardır. Örneğin HPV aşısı.
- Polisakkarid Bazlı Aşılar: Bakterinin yüzey kapsülünü oluşturan uzun şeker molekülleri zincirlerinden oluşan aşılardır.
Saf Polisakkarid Aşılar: Pnömokok aşısı, meningokok aşısı bunun örnekleridir.
Konjuge Polisakkarid Aşılar: Konjuge pnömokok aşısı, konjuge meningokok aşısı, Hib aşısı bunun örnekleridir.
mRNA ve DNA İçeren Aşılar
- mRNA Aşıları; Hedeflenen mikroorganizmanın antikor oluşturan antijenik yapısının mRNA’sını içeren aşılardır. (COMIRNATY- Pfizer Biontech mRNA aşısı, Moderna mRNA aşısı gibi)
- DNA Aşıları; Hedeflenen mikroorganizmanın antikor oluşturan antijenik yapısının DNA’sını içeren aşılardır.
Vektör Aşıları
Modifiye edilmiş virüslere, hedeflenen mikroorganizmanın antikor oluşturan antijenik yapısının genetik bilgisinin eklenmesi ile oluşturulan aşılardır. (Sputnik-V, ZEBOV, AZD1222)
Erişkin aşılaması, bebeklik döneminde aşı takvimine uygun olarak aşılanmamış kişilerin aşılanması için bir fırsat olarak görülmelidir.

Tetanoz Aşısı:
2002 yılında, tüm dünyada, tetanoz nedeniyle meydana gelen ölümlerin %14’ünü anne tetanoz vakaları oluşturmaktadır. 2014 yılında Avrupa Birliği’nde bildirilen tetanoz vakalarının %65’ini ise erişkinler oluşturmaktadır.
- DTaP: Difteri ve tetanoz toksoidleri ve aselüler boğmaca.
- DTwP: Difteri ve tetanoz toksoidleri ve tüm hücreli boğmaca.
- DT: Difteri ve tetanoz toksoidleri; pediatrik DT olarak da adlandırılır.
- Tdap: Tetanoz toksoidi, indirgenmiş difteri toksoidi ve aselüler boğmaca.
- Td: Tetanoz toksoidi, indirgenmiş difteri toksoidi; yetişkin Td, dT ve yetişkin dT olarak da adlandırılır.
Karma Aşı: DTaP: Difteri – Tetanoz – Asellüler Boğmaca
5’li Karma Aşı: Difteri – Tetanoz – Asellüler Boğmaca – İnaktif polyo (inaktif çocuk felci) – Hemofilüz İnfluenza B
Pediatrik Tip Tetanoz Aşısı:
Ülkemizin aşı takviminde ise aşılanma bebek doğar doğmaz Hepatit B başlayıp, 4 yaşa kadar devam etmektedir. Altı haftadan yedi yaşa kadar olan çocuklar için difteri, tetanoz ve boğmaca aşıları, DTaP aşısı ve DTwP aşısını içerir. Genellikle pentavalan bir aşı ile beraber hepatit B ve Haemophilus influenzae tip b (Hib) ile birlikte kullanılmaktadır.
Tetanoz aşısı 5’li karma aşı içerisinde (Difteri – Tetanoz – Asellüler Boğmaca – İnaktif polyo – Hemofilüz İnfluenza B ) 2. ,4.,6. 18 ayda DaBT İPA Hib şeklinde yapılmakta olup 48. ayda DaBT İPA, 13 yaşında da Td şeklinde rapel uygulanarak yapılmaktadır.
Dünya Sağlık Örgütü , dünya çapındaki tüm çocuklar için bebeklik döneminde difteri, tetanoz ve boğmaca aşılamasını önermekte olup çocukluk döneminde yapılacak aşının ergen dönemine kadar bu hastalıklara koruma sağladığı bildirmiştir. 12 aylıktan küçük bebeklerde özellikle 4 aydan küçük bebeklerde diğer tüm yaş gruplarına göre boğmaca görülme insidansı önemli oranda yüksektir. Ayrıca en yüksek vaka ölüm oranına sahip hastalıktır. Bu yüzden rutin bebek ve çocukluk aşıları morbidite ve mortaliteyi önemli oranda azaltır.
Erişkin Tip Tetanoz Aşısı:
Daha önce aşılanma durumu kayıtlı olmayan tüm erişkinlerin 3 doz eişkin tip difteri-tetanoz (Td) aşısı ile aşılanarak primer aşılamalarının tamamlanması gerekmektedir Primer aşı serisi tamamlanan tüm yetişkinlere 10 yılda bir Td aşısı uygulanmalıdır.
Doğurganlık Çağı Kadın/Gebe Tetanoz Aşısı:
Gebelikte tatanoz aşısıyla aşılanmak bebekte ölümcül olan yeni doğan tetanozuna karşı korunmak için önemlidir. Bu nedenle çocukluk çağında aşılanmamış, aşılanma durumu bilinmeyen, eksik aşılanmış veya tam aşılanmış ancak son 10 yıl içerisinde pekiştirme dozu almamış olan tüm gebelere Td aşısı önerilir. Hiç aşılanmamış gebelerin 4 hafta arayla en az iki doz Td aşısı almaları sağlanmalıdır. İkinci doz doğumdan en az iki hafta önce tamamlanmalıdır. Gebelik dönemi tetanoz difteri aşılaması konusunda detaylı bilgi için tıklayınız.
Kızamık Kızamıkçık Kabakulak (KKK) Aşısı:
Kızamık hastalığı çocukluk yaş grubunda daha sık olmak üzere her yaşta görülebilen bulaşıcı bir hastalıktır. Kızamık hastalığına kızamık virüsü neden olur. Kızamık akut dönemde pnömoni, ensefalit, otitis media gibi ölüme ve sakatlığa neden olan komplikasyonlar yanında SSPE gibi öldürücü geç dönem sekellerine yol açar. Kızamık aşının Türk ulusunun aşılama tarihinde önemli bir yeri vardır. Türkler Orta Asya’da Çinlilerden öğrendikleri variolasyon yöntemini, yani çiçek hastalığı geçirmekte olan insanların veziküllerinden aldıkları sıvıyı güneşte kurutarak diğer insanların derisine inoküle etmeyi Osmanlı döneminde İstanbul’da da uygulamaya devam etmiş, o yıllarda çok sayıda insanı öldüren çiçek hastalığından kısmen korunmuşlardır. 1718 yılında, o dönemde İstanbul’daki İngiltere başkonsolonsunun eşi olan Lady Montagu çiçeğe karşı aşılanan çocuğunun hastalıktan korunduğunu gördükten sonra, İngiltere’deki arkadaşlarına variolasyon yöntemini mektuplarla anlatmış ve çok sayıda İngiliz bu yöntemle aşılanarak ölümden kurtulmuştur. Hayvandan alınan bir mikroorganizmanın insana verilmesi ile yapılan aşılamanın ilk uygulayıcısı ise 1774 yılında Benjamin Jesty adlı bir İngiliz çiftçidir. Edward Jenner 1796 yılında aşılamayı bilimsel anlamda ilk uygulayan ve tıp dünyasına tanıtan bilim adamı olmuştur.
Ülkemizde kızamık aşılaması 1970’li yıllardan itibaren uygulanmaya başlamış olsa da ancak 1990’lı yıllardan itibaren tüm illerde yaygın ve yüksek dozda aşılama başarısına ulaşılmıştır. Dolayısıyla özellikle 1980-1991 yılları arasında doğan erişkin grup başta olmak üzere 1970-1991 yılları arasında doğan tüm erişkinler arasında aşısızlık oranı yüksek olduğundan bu yaş grubundaki erişkinler kızamık hastalığına karşı çok hassastır.
Ülkemizde kızamıkçık aşısı 2006 yılında çocukluk çağı ulusal aşı takvimine eklenmiştir. Dolayısıyla kişi 2006 yılından önce Bakanlık tarafından uygulanan kızamık aşıları kızamıkçık aşısıyla kombine olmadığı için kişi aşılanmış olsa bile kızamıkçık virüsüne karşı korunmamaktadır. Bu nedenle özellikle doğurganlık çağında olan gebelik dönemi dışındaki tüm kadınlara ve iki doz KKK aşısı uygulandığına ilişkin kaydı olmayan diğer tüm erişkinlere KKK aşısı uygulanması önem taşımaktadır.
Kızamıkçık hastalığına karşı aşılanmak; hastalık gebelik döneminde geçirildiğinde konjenital kızamıkçık sendromuyla sonuçlanması nedeniyle önemlidir. Dünyada her yıl 100 bin bebek konjenital kızamıkçık sendromu ile doğmaktadır. Doğan bebeklerin kalp rahatsızlığı, katarakt ve körlük, ciddi zekâ geriliği gibi ağır sekeller ile dünyaya gelmesine neden olmaktadır. Hastalıktan korunmanın tek yolu doğurganlık çağındaki tüm kadınların kızamıkçığa karşı aşılı olmasıdır.
KKK aşısı olmayan tüm erişkinlere, talepleri halinde, aile hekimleri tarafından dört hafta arayla iki doz olarak ücretsiz uygulanmaktadır.
Kişinin iki doz kızamık içeren aşı (1980’lerden sonra doğanlar için) ya da KKK (2006 yılından sonra doğanlar için) aşısı uygulandığına ya da kızamık geçirdiğine ilişkin kayıt var ise veya laboratuvar tetkikleriyle bağışık olduğu gösterilmiş ise aşılanmasına gerek yoktur. Bunun dışında, gebelik dönemi dışındaki tüm erişkinlere dört hafta arayla bir doz KKK aşısı uygulanmalıdır.
Kızamık aşısı, çocukluk dönemi aşı takviminde KKK (Kızamık- Kızamıkçık- Kabakulak) şeklinde, 12. ayda ve (1 Temmuz 2016 tarihinde doğanlardan başlamak üzere) 48.ayına girmiş olan tüm çocuklara iki doz olarak ücretsiz uygulanmaktadır. 1 Temmuz 2016 tarihinden önce doğmuş ve halen ilköğretime başlamamış olan çocukların KKK ikinci dozu ise 2020-2021, 2021-2022 ve 2022-2023 eğitim ve öğretim dönemlerinde uygulanması planlanmıştır.
Özel Durumlar
- Aşılanma durumuna bakılmaksızın hematopoetik kök hücre alıcısı olan bireylere kök hücre transplantasyonundan en az 24 ay sonra, graft versus host hastalığı yoksa ve bağışıklığıbaskılayıcı ilaç kullanmıyorsa 3 ay ara ile 2 doz uygulanır.
- HIV/AIDS hastalarına KKK aşısı uygulanması gerekir. Aşının uygulanabilmesi için CD4 sayısı değerlendirilir.
- 7 yaş ve üzerindeki çocuklarda ve erişkinlerde CD4 sayısının >200 olması, 7 yaşından küçük çocuklarda sayısal farklılık olabileceği için CD4 sayısının ≥%15 olması, aşının yapılabilmesi için gereklidir.
- Aşılanma durumuna bakılmaksızın yetişkinlerde en az 4 hf arayla iki doz, çocuklarda ek bir doz aşı uygulanması yapılmalıdır.
- Aşı hikâyesi kayıtlı olmayanlarda mutlak iki doz aşı 4 hafta arayla uygulanır.
- Solid organ transplantasyonu planlanan kişiler eksik aşılı veya seronegatif ise son aşı dozu transplantasyondan en az 4 hafta önce olacak ve 2 doza tamamlanacak şekilde uygulanır. (Transplantasyon alıcısı 12 aydan küçük ise KKK aşısı erkene çekilerek 6.aydan sonra uygulanabilir).
- Yurtdışına çıkacak özellikle Hac-Umreye gideceklerde aşılanmalıdır.
Hepatit A Aşısı:
Sağlık Bakanlığı tarafından yürütülmekte olan Hepatit A Kontrol Programı kapsamında, sağlık kurumlarına başvuruları durumunda antikor düzeylerinin değerlendirilmesi yapıldıktan sonra aşağıda belirtilen tüm risk gruplarına 2 doz ücretsiz olarak aşı uygulaması yapılmaktadır.
- Kronik karaciğer hastalığı (Metabolik hastalığı olanlar dâhil)
- HIV/AIDS
- Pıhtılaşma bozukluğu olanlar
- Solid organ ve kemik iliği nakli adayları ve alıcıları
- Eşcinsel/biseksüel erkekler
- Kanalizasyon işçiler
-
Kronik HBV/HCV enfeksiyonu (Hepatit A aşı uygulaması, mümkün olduğunca erken, tanı anında başlanır).
Hepatit B Aşısı:
Sağlık Bakanlığı tarafından yürütülmekte olan Hepatit B Kontrol Programı kapsamında, sağlık kurumlarına başvuruları durumunda aşağıda belirtilen tüm risk gruplarına ücretsiz olarak aşı uygulaması yapılmaktadır.
- Hemodiyaliz hastaları (Yaşa uygun dozun 2 katı uygulanır)
- Solid organ ve kemik iliği nakli adayları ve alıcıları
- Sık kan ve kan ürünü kullanmak zorunda kalan kişiler
- Madde bağımlıları
- Hep-B taşıyıcılarının aile içi temaslılardan aşısız olanlar (Bu gruba aşı yapılmadan önce tarama yapılması önerilir)
- Çok sayıda cinsel eşi olan ve para karşılığı cinsel ilişkide bulunan kişiler
- Eşcinsel/biseksüel erkekler
- Hep-B dışında kronik karaciğer hastalığı olan kişiler
- Cezaevlerinde ve ıslahevlerinde bulunan hükümlüler ve çalışanlar (Bu gruba aşı yapılmadan önce tarama yapılması önerilir)
- Berberler-kuaförler, manikür-pedikürcüler
- Piercing, kalıcı dövme yaptırmayı planlayan kişiler
- Zihinsel engelli bakımevlerinde bulunan kişiler
- Yetiştirme yurtlarında bulunan kişiler
- Güvenlik personeli (asker, polis vb. arasında kan ve hasta çıkartıları ile temas riski yüksek olanlar)
- Kazalarda ve afetlerde ilk yardım uygulayan kişiler,
Bu risk gruplarının dışında, hekimin yüksek risk nedeniyle aşı yapılmasını uygun bulduğu kişilere sağlık kuruluşlarında Hepatit B aşısı uygulaması ücretsiz olarak uygulanabilir.
| Hepatit B Aşısı | |||
| Yaş Gruplar | Doz | Vol (mL) | |
| Bebekler (<1 yaş)1 | 10 | 0,5 | |
|
Çocuklar (1–10 yaş)1
|
10 | 0,5 | |
| Adolesan (11–19 yaş)1 | 10 | 0,5 | |
|
Erişkin ( ≥20 yaş)2
|
20 | 1 | |
|
Hemodiyaliz hastaları
ve diğer
immünsupressif kişile
|
<20 yaş3 | 10 | 0,5 |
|
≥20 yaş4
|
40
|
2 | |
1:
- Bebekler, çocuklar ve adolesanlarda uygulama 0, 1, 6 şeması şeklindedir.
- 2000 gramın altında doğmuş olan bebeklerde, annede HBsAg (+) ise doğumda hemen hepatit B aşısı (doğumu takip eden 12 saat içerisinde) ve tercihen eş zamanlı olarak HBİG birlikte uygulanmalıdır. HBIG’in eş zamanlı uygulanamadığı durumlarda, mümkün olan en kısa süre içerisinde, aşı uygulamasının takip eden 7 günden daha geç olmamak üzere yapılmalıdır. HBIG aşının uygulandığı anatomik bölgeden farklı bir anatomik bölgeye uygulanır. Annenin hepatit B durumunun bilinmediği durumlarda da bebeğin hepatit B aşısı hemen (doğumu takip eden ilk 12 saat içerisinde) yapılmalı, HBIG için annenin serolojisi kontrol edilmeli ve gerekiyorsa aşı uygulamasını takip eden 7 gün içerisinde HBIG uygulanması sağlanmalıdır. Doğum ağırlığı 2000 gramın altında olanlarda, yapılmış olan Hepatit B aşısı, rutin Hepatit B aşısı uygulama şeması içinde sayılmamalı ve 2.doz 1.ayın sonunda, 3.doz 2. ayın sonunda, 4.doz 7. ayın sonunda aşı uygulanmalıdır. Bebeğe son aşı dozundan en erken dört hafta sonra, tercihen 9. ayda Anti-HBs ve HBsAg testleri bakılmalıdır.
- 2000 gramın altında doğmuş olan bebeklerde, annede HBsAg (-) negatif ise ilk hepatit B aşı dozu uygulaması 1 aylık olduğunda veya hastaneden taburcu edilirken yapılır ve aşı şeması 0, 1 ve 6. Aylarda olacak şekilde tamamlanır.
3:
Pnömokok Aşısı:
Pnömokok hastalıkları, pnömokok isimli bakterinin neden olduğu ciddi ve ölümcül olabilen hastalıklardır. Pnömokok bakterisi, hafif olarak değerlendirilebilecek hastalıklardan, ciddi, ölümcül olabilen kan zehirlenmesi ve menenjitte kadar çok çeşitli hastalıklara, yaşam boyu sakatlığa da neden olabilir. 5 yaşından küçük çocuklardaki bakterilerle ortaya çıkan menenjitin(beyin ve omuriliği saran zarın iltihabı) en sık nedenidir. Ayrıca, kan zehirlenmesine (sepsis) zatürreye, otit (kulak iltihabı) ve sinüzite neden olabilir. Zatürrenin hem çocuklarda hem de yetişkinlerde en sık nedeni pnömokok bakterisidir.
Sağlık Bakanlığı tarafından yürütülmekte olan pnömokokal hastalıklara yönelik kontrol programı kapsamında çocukluk dönemi aşılamaları yanı sıra yetişkin ve risk grubu aşılamaları da bulunmaktadır. Pnömokok bakterilerinin neden olduğu hastalıkların, özellikle 65 yaş ve üzerindeki yetişkinlerde, kronik hastalıkları olan kişilerde ve hastalık ya da ilaç kullanımı nedeniyle bağışıklık sistemi zayıflamış kişilerde uzun sürme, hastaneye yatış gerektirme ve ölümcül seyretme olasılıkları daha yüksektir. Peki kimler yaptırmalıdır?
- Bebek ve 5 yaşından küçük çocuklara
- Sağlıklı 65 yaş ve üzerindeki yetişkinlere
- Risk grupları
Bu gruplar risk altındadır ve yaptırmalıdır.
Risk Grupları
- Kronik kalp hastalığı (özellikle siyanotik konjenital kalp hastalığı ve kalp yetmezliği)
- Kronik akciğer hastalığı (astım hastaları dâhil)
- Kronik böbrek yetmezliği
- Kronik karaciğer hastalığı
- Diabetes mellitus
- BOS kaçağı
- Kohlear implant
- Orak hücreli anemi ve diğer hemoglobinopatiler
- Fonksiyonel ya da anatomik aspleni, (dalağın bulunmaması)
- HIV enfeksiyonu
- Nefrotik sendrom
- Bağışıklık sistemi baskılanmış kişiler,
- Radyasyon tedavisi ya da bağışıklık sistemini baskılayıcı tedavi verilen hastalıklar,
- Doğuştan ya da sonradan ortaya çıkan bağışıklık sistemi yetmezlikleri
- Hodgkin hastalığı ve kötü huylu kanserler, lenfoma, lösemi, yaygın kanserler,
- Solid organ nakli
- Hematopoetik kök hücre alıcıları
- Multiple miyelom
- Alkolizm
Pnömokok bakterisinin 90 dan fazla tipi vardır. Konjuge pnömokok aşısı ve polisakkarit pnömokok aşısı olmak üzere pnömokok aşısının iki tipi vardır.
Konjuge pnömokok aşısı:
- Ulusal Çocukluk Dönemi Aşılama Takvimimizde yer alan konjuge pnömokok aşısı pnömokokların 13 tipine karşı etkilidir.
- Ulusal Çocukluk Dönemi Aşılama Takvimimizde 2’inci, 4’üncü ve 12’inci ayda olmak üzere 3 doz uygulanır. Pnömokok aşısı, 5 yaş ve üzerindeki sağlıklı çocuklara; riski arttıran bir hastalık (kanser, dalak bulunmaması gibi) yok ise gerekli değildir.
- 5 yaş ve üzerinde olup pnömokok hastalığı riskini arttıran durumların varlığında ve 65 yaş ve üzerinde sağlıklı kişilere de uygulanmalıdır. Aşılama şeması hastalıklara ve yaşa göre farklılık gösterir.
Polisakkarit pnömokok aşısı:
- Polisakkarit pnömokok aşısı pnömokokların 23 tipine karşı etkilidir.
- 2 yaşından küçük çocuklarda etkili değildir.
- Pnömokok hastalığı riskini arttıran durumların varlığında ve 65 yaş ve üzerinde sağlıklı kişilere önerilir. Aşılama şeması hastalıklara ve yaşa göre farklılık gösterir.
Pnömokok hastalığı riskini arttıran hastalıkların bulunması durumunda konjuge pnömokok aşısı ile polisakkarit pnömokok aşısının uygulanması bu ciddi ve ölümcül olabilen hastalıklardan korunmayı sağlar. Konjuge pnömokok aşısı ücretsiz olarak sağlık kuruluşlarında uygulanmaktadır. Polisakkarit pnömokok aşısı ise Sağlık Uygulama Tebliği kapsamında tanımlanan risk gruplarına, reçete edilmesi halinde bedelleri karşılanmaktadır. Aşı şemasına buradan ulşabiliesiniz.
Mevsimsel Grip Aşıları
Grip influenza virüsünün neden olduğu, genellikle yıl içerisinde sonbahar sonu, kış ve ilkbahar başına kadar olan dönemde daha sık görülen oldukça bulaşıcı mevsimsel bir hastalıktır. Toplumun özelliklerine göre her yıl belirli sayıda insanı etkiler ve hastalandırır. Bu nedenle her yıl sonbahar sonu, kış ve ilkbahar başı arasında beklenen sayıda kişide görülen bu hastalık mevsimsel grip olarak ifade edilmektedir.
Hastalıktan korunmada en etkili yöntem grip aşısıdır. Etkin ve güvenli aşılar tüm dünyada 60 yıldan uzun süredir kullanılmaktadır.
Dünya Sağlık Örgütü virüsün değişikliklerini yakından takip edip, aşı içeriği için yıllık önerilerde bulunur. Her yıl aşı içeriği Dünya Sağlık Örgütü’nün tavsiyeleri dikkate alınarak hazırlanır.
Son yıllarda kullanılan aşılarda influenza A’nın iki alt tipi ve influenza B’nin de bir alt tipi yer almaktadır. Hazırlanan aşı ile dolaşımda saptanan virüslerle antijenik benzerlik varsa aşı %50-80 korunma sağlayabilir. Sağlıklı erişkinlerde aşı ile sağlanan koruyucu antikor düzeyi influenza A için %80’in üzerinde bildirilmiştir. Yaşlılarda koruyuculuk daha düşük olmakla birlikte komplikasyonları ve ölümleri azalttığı bilimsel yayınlarla gösterilmiştir.
Hastalık bebeklik döneminden yaşlılığa kadar her yaş grubunu etkilemektedir. Bununla birlikte risk grubunda yer alan kişilerde hastalık diğer kişilere göre daha ağır seyredebilmektedir. Bu kişilerde zatürre, bronşit, sinüzit, orta kulak iltihabı ve oldukça nadiren beyin ve sinir sisteminde hasar oluşması, kalp kası hasarı gibi ciddi tablolara neden olabilir.
Grip aşısı 6 aylıktan küçük çocuklara, hamileliğinin ilk 3 ayının içinde bulunanlara ve ciddi yumurta alerjisi ya da aşı içeriğinde bulunan herhangi bir maddeye karşı ciddi alerji öyküsü olanlara, daha önce herhangi bir mevsimsel influenza aşısı ile ciddi (hayatı tehdit eden) alerji öyküsü olanlara uygulanmamalıdır.
Grip aşısı bedeli; astım dâhil kronik akciğer ve kalp ve diğer kronik hastalıkları olan erişkinler için hastalıklarını belirten sağlık raporuna dayanılarak tüm hekimlerce reçete edildiğinde yılda bir defaya mahsus olmak üzere devlet tarafından karşılanmaktadır. Ayrıca 2005 yılından bu yana tüm sağlık çalışanlarının (kamu, üniversite) grip aşısı ile aşılanabilmesi için Bakanlık tarafından isteğe bağlı grip aşısı yapılmaktadır.
Meningokok Aşısı:
Meningokokal hastalık, Neisseria meningitidis isimli bakteri tarafından oluşturulan, ölüm ile sonuçlanabilen ciddi bir hastalıktır. Bakteri, menenjit (beyin ve omuriliği saran zarın iltihabı) ve kan iltihabına daha nadir olarak zatürre, kalp ve eklem iltihabına da neden olabilir. Meningok bakterisi, kişiden kişiye, bakteriyi taşıyan kişilerin solunum sekresyonlarına, temas ya da öksürme, hapşırma sırasında ağızdan yayılan hava veya damlacık yoluyla bulaşır. Bulaşma; öksürme, hapşırma yanı sıra, ağız ve burun sekresyonlarına temasla olabilir.
Meningokokal hastalık sıklığı dünyada, Sahra altı Afrika olarak adlandırılan Afrika kıtasının ortasında menenjit kuşağında (batıda Senegal’den doğuda Etyopya’ya kadar) en yüksektir. Özellikle bu bölgeden olmak üzere, diğer ülkelerden gelen milyonlarca Hac ve Umre ziyaretçisinin bulunduğu kalabalık topluluklar, önleyici tedbirlerin alınmaması durumunda meningokok hastalığının bulaşması ve yayılması için uygun bir ortam oluşturmaktadır. Sık el yıkanması, tüm bulaşıcı hastalıklar için en önemli korunma yöntemidir. Ayrıca, önleyici tedbirler olarak; öksürme, hapşırma durumunda ağız ve burnun kapatılması, havlu, bardak vb. kişisel malzemelerin paylaşılmaması önem taşır. Hastalığa karşı aşı uygulanması meningokok enfeksiyonlarından korunmada en önemli basamaktır.
Suudi Arabistan tarafından, Hac, Umre ve sezonluk çalışma için tüm ülkelerden gelen yetişkinlerin ve iki yaşından büyük çocukların dört bileşenli (ACYW135) aşıyla en az bir doz aşılanmış olmaları istenen bir koşuldur. Sağlık Bakanlığımız tarafından Hac ve Umre ziyaretine gidecek 2 yaşından büyük çocuklara ilave olarak 2 yaşında ve daha küçük çocuklarımızın da korunması için dört bileşenli konjuge meningokok aşısının uygulanması önerilmektedir. Aşı(ACW135Y-Tetanoz Toksoidi), bakterinin A, C, Y, W135 tipleri ile oluşan hastalıklarına karşı etkilidir. Aşılama şeması; uygun aralıklarla yapılmış, 6 hafta – 7 ay arası bebeklerde 3 doz, 7-12 ay arasında iki doz, 12 aydan büyüklerde tek doz şeklindedir. Koruyuculuğun sağlanması için aşılama şemasının, Hac ve Umre ziyaretinden 10 gün öncesinde tamamlanması gerekmektedir.
Çocuk felci aşısı uygulaması:
OPA’nın (Ağızdan verilen çocuk felci aşısı) yurtdışına özellikle Hac ve Umre gitmeden mümkünse en az dört hafta önce uygulanması önerilmektedir.
Sağlık Çalışanı Aşılaması
Tıp fakülteleri, diş hekimliği fakülteleri, hemşire/ebelik eğitimi veren okullar, sağlık meslek yüksekokulları vb. öğrencileri, eğitimleri döneminde sağlık kuruluşlarında staj ve sağlık hizmetinde bulundukları için çalışan sağlık personelinde olduğu gibi bulaşıcı hastalıklar için artmış karşılaşma riski taşırlar. Bu nedenle, mesleki riski azaltmaya yönelik olarak ve hizmet sundukları hasta grubu içerisinde yüksek riskli hastaların varlığı ve bu hastalara kaynak teşkil etme riskleri nedeniyle belirlenen bazı aşıların uygulanması gereklidir.
Sağlık kurumlarında çalışan temizlik işçileri, 112 acil sağlık hizmetleri personeli ile acil durum, afet ve olağandışı durumlarda görev alan Ulusal Medikal Kurtarma Ekibi (UMKE) personeli ve acil sağlık araçlarında görev yapan personel dâhil diğer çalışanlar için de mesleki maruziyet riski nedeniyle kendilerinin korunmasına ve hastalar açısından kaynak teşkil etmelerini önlemek amacıyla belirlenmiş olan bazı aşıların uygulanması gereklidir.
- Difteri tetanoz (Td ) (Bir dozun boğmaca içeren aşı olması önerilir)
- Kızamık-kızamıkçık-kabakulak (KKK)
- Mevsimsel İnfluenza
- Hepatit B
- Suçiçeği
- Hepatit A (Tıp fakülteleri, hemşire/ebelik eğitimi veren okullar, sağlık meslek yüksekokulları öğrencileri ve sağlık kurumlarında alt bakımı verilen servislerde (örneğin pediatri servisleri, çocuk enfeksiyon servisleri, yetişkin yoğun bakım üniteleri gibi) çalışan sağlık personeli ve bu bölümlerde çalışan temizlik işçileri ayrıca fekal materyal ile çalışan laboratuvar çalışanları ve 112 acil sağlık hizmetleri personeli ile acil durum, afet ve olağandışı durumlarda görev alan Ulusal Medikal Kurtarma Ekibi (UMKE) personeli ve acil sağlık araçlarında görev yapan personel için gereklidir. Kronik hepatiti olan tüm sağlık çalışanlarına).
- Meningokok (Mikrobiyoloji laboratuvarında meningokok ile çalışan laboratuvar personeli için)
Asker Aşılamaları:
Türk Silahlı Kuvvetlerinde görev yapan askerler, çeşitli nedenlerle enfeksiyonlara ve salgın hastalıklara maruz kalma açısından toplumun geri kalanına göre daha fazla risk taşırlar.
Ülkemizdeki askerlik dönemindeki tüm erlere erişkin tip tetanoz-difteri (Td) ve menenjit aşıları, 1980-1991 yılları arasında doğan ve silah altına alınan askerlere ise ilave olarak kızamık-kızamıkçık-kabakulak (KKK) uygulanmaktadır..
Seyahat Aşılamaları:
Seyahat eden kişilerin yolculuk ettiği ülkedeki bulaşıcı hastalık riskine uygun olarak aşılanması, Dünya Sağlık Örgütü’nün “International Travel and Health” Programı önerileri doğrultusunda (http://www.who.int/ith/en/) Hudut ve Sahiller Sağlık Genel Müdürlüğü’ne bağlı seyahat sağlığı birimlerinde uygulanmaktadır. Detaylı bilgi için tıklayınız.
Hac-Umre Aşılamaları:
Ülkemizde rutin olarak Hac ve Umre ziyareti yapacak olan bireylere ülkeden ayrılmadan önce meningokok, çocuk felci ve kızamık-kızamıkçık-kabakulak aşılarının uygulanması önerilmektedir.
 Aşı sonrası istenmeyen yan etkileri olabilmektedir. Bu etkiler kısmen sık görülen hafif yan etkiler ve çok nadir görülen ciddi yan etkiler olarak sınıflandırılabilir.
Aşı sonrası istenmeyen yan etkileri olabilmektedir. Bu etkiler kısmen sık görülen hafif yan etkiler ve çok nadir görülen ciddi yan etkiler olarak sınıflandırılabilir.
Sıkça görülen hafif yan etkiler şunlardır;
- Enjeksiyon (iğne) yerinde ağrı, şişlik ve kızarıklık gelişmesi, tüm aşılardan sonra değişen oranlarda (%5-60) gözlenebilir. Özellikle tetanoz aşısının tekrarlayan dozlarında bu reaksiyon daha sık gözlenmektedir. Bulgular genellikle 24-48 saat içinde kendiliğinden düzelmektedir. Şikayetleri rahatlatmak için enjeksiyon yerine soğuk uygulama ve ağrı kesici olarak parasetamol alımı önerilmektedir. Diğer aşılardan farklı olarak BCG aşısı sonrası, bağışıklık sistemin yanıtı ile enjeksiyondan 2-3 hafta sonra başlayan sivilce benzeri şişlik aşı sonrası %90-95 sıklıkla beklenen bir durumdur ve 2-5 ay sonra ciltte iz bırakarak iyileşir.
- Ateş, baş ağrısı, kas ağrısı ve iştahsızlık aşılardan sonra görülebilen sistemik belirtilerdir. Farklı aşılarda değişen oranlarda gözlenmektedir. Örneğin ağızdan uygulanan çocuk felci aşısından sonra %1’den az sıklıkta görülürken, beşli karma aşı sonrası, % 20-40 arasında değişen sıklıkta görülmektedir. Bu belirtiler de 48-72 saat içinde kendiliğinden düzelmektedir.
- Hepatit A aşısından sonra % 5’ten az sıklıkla ishal ve kusma geliştiği bildirilmiştir. Bu şikayetler genellikle 48 saatten kısa sürede düzelmektedir.
- Kızamık-kızamıkçık-kabakulak aşısından sonra % 2-5 oranında, genellikle aşıdan sonraki 7-10. günlerde başlayan ve yaklaşık 2 gün süren döküntü görülebilir. Suçiçeği aşısından sonra enjeksiyon yerinde 2 civarı ya da enjeksiyon yerinden farklı yerlerde 3-5 adet suçiçeğine benzer lezyon görülebilir.
- Parotit olarak adlandırılan, yanakta bulunan tükürük bezlerinin şişmesi ile seyreden durum kızamık-kızamıkçık-kabakulak aşısından sonra % 1’den az sıklıkta görülebilir. Lenf bezlerinin geçici olarak büyümesi de kızamık-kızamıkçık-kabakulak aşısından sonra çocukların yaklaşık olarak % 5’inde görülmektedir.
Çok nadir görülen ciddi yan etkiler şu şekildedir;
- BCG aşısı sonrası lenf bezlerinin enfeksiyonu (bir milyon aşı dozunda 100-1000 vaka), BCG aşısına bağlı kemik enfeksiyonu (bir milyon aşı dozunda 1-700 vaka) ve aşı içindeki bakterinin oluşturduğu yaygın enfeksiyon (bir milyon aşı dozunda iki vaka) bildirilmiştir.
- Difteri-boğmaca-tetanoz aşısı sonrası bebeklerde uzun süreli ağlama atağı (bir milyon aşı dozunda 0-4800 vaka bildirilmiştir), ateşli havale (bir milyon aşı dozunda 0-290 vaka bildirilmiştir), solukluk, çevresel uyaranlara cevap vermeme, kaslarda gevşeklik şeklinde görülen hipotonik hiporesponsif atak (bir milyon aşı dozunda 0-470 vaka bildirilmiştir) görülebilir. Ağlama atağı kendiliğinden düzelir, ateşli havale uzun dönemde epilepsi olarak adlandırılan sara hastalığına yol açmaz, iyi seyirli bir durumdur. Hipotonik hiporesponsif atak kendiliğinden geçer ve bu hastalarda uzun dönemde beyin gelişimini etkileyen bir sorun gösterilmemiştir.
- Kızamık-kızamıkçık-kabakulak aşısından sonra genellikle iyi seyirli ve kendiliğinden düzelen trombositopeni (kanamayı durduran kan hücrelerinde azalma) tablosu (bir milyon aşı dozunda 33 vaka bildirilmiştir) görülebilir.
- Ağızdan uygulanan çocuk felci aşısından sonra aşıda bulunan virüsle paralitik polio hastalığı 700.000 – 3.400.000 aşı dozunda bir vaka olacak şekilde görülebilir. Bu risk daha çok ilk doz çocuk felci aşılamasından sonra söz konusudur. Bu nedenle ağızdan uygulanan çocuk felci aşısı, iğne şeklinde uygulanan çocuk felci aşısı iki doz yapıldıktan sonra verilmektedir.
- Anafilaksi (alerjik şok tablosu), aşı içeriklerinden birine karşı ağır alerjisi olan kişilerde çok nadir (bir milyon aşı dozunda 0-1 vaka bildirilmiştir) olarak görülebilen bir durumdur.
Ülkemizdeki Aşılar
| Ticari Adı | İçeriği | Uygulama Grubu | Ürün Bilgisi |
| Adacel Polio | Difteri, Tetanoz, Boğmaca ve Çocuk Felci | Adölasan, Yetişkin | KÜB |
| Avaxim 80 U | Hepatit A | Pediatrik | KÜB |
| Bexsero | Meningoko Grup B Aşısı | Pediatrik, Yetişkin | KÜB |

- https://covid19asi.saglik.gov.tr/TR-77805/asi-turleri.html
- https://www.uptodate.com/contents/tetanus
- https://www.immunize.org/vis/pdf/turkish_flu_inactive.pdf
- https://jag.journalagent.com/scie/pdfs/KEAH_4_4_418_421.pdf
- https://www.pediatridunyasi.org/Ulkemizdeki_Urun/11/asilar.aspx
- https://www.esahed.org.tr/saglikli-yasam/187/asilar-hakkinda-bilmeniz-gereken-hersey
- https://www.turkiyeklinikleri.com/article/tr-aselluler-bogmaca-asilari-ve-pertaktin-ile-fimbrialarin-rolu-49548.html
- https://www.millipediatri.org.tr/menu/kizamik-asisi-ve-ulkemizdekidurum-188
- https://asirehberi.saglik.gov.tr/uploads/2017-genelgeler/risk/2-risk-grubu-asilamalari-ek-risk-grubu-asilamalari-1-2.html
- https://www.tjod.org/gebelikte-asilanma/