Bu İçerik Sadece Aboneler İçindir
Astım, hava yollarında inflamasyon ve bunun sonucunda oluşan geri dönüşümlü ve değişken hava yolu obstrüksiyonu ile karakterize, kronik bir hastalıktır. Çoğunlukla çocukluk döneminde ortaya çıkar ve egzama ile saman nezlesi gibi atopinin diğer özellikleriyle ilişkilidir. Klinik tablo, hafif, ara sıra meydana gelen hırıltılı solunum ve solunum sıkıntısından, yaşamı tehdit edebilen hava yolu tıkanıklığına kadar değişkenlik gösterebilir.

Epidemiyoloji
Astım, dünya genelinde her yaştan yaklaşık 300 milyon kişiyi etkileyen, küresel sağlık yükü en yüksek kronik solunum yolu hastalıklarından biridir. Görülme sıklığı ülkelerin gelişmişlik düzeyine ve coğrafi koşullarına göre değişkenlik göstermektedir. Gelişmiş ülkelerde prevalans %15-20 seviyelerine kadar çıkarken, gelişmekte olan ülkelerde bu oran daha düşük seyretmektedir.
Türkiye Verileri ve Cinsiyet Dağılımı
Türkiye’de erişkinlerde yapılan en kapsamlı çalışma olan ve Türk Toraks Derneği tarafından gerçekleştirilen çok merkezli PARFAIT (Türkiye’deki Alerji Prevalansı ve Risk Faktörleri) çalışması verilerine göre, astım sıklığı ülke genelinde erkeklerde %7.1, kadınlarda ise %9.0 olarak belirlenmiştir. Genel popülasyonda ise semptom yaygınlığının bölgelere göre %10 ila %25 arasında değiştiği saptanmıştır.
Yaş ve Cinsiyet İlişkisi
Astım prevalansı yaş gruplarına göre karakteristik bir değişim gösterir:
Çocukluk Dönemi: Erkek çocuklarda kızlara oranla daha sık görülür (yaklaşık 2:1 oranında).
Adolesan ve Erişkinlik: Ergenlik sonrasında bu denge değişir ve astım kadınlarda daha yaygın hale gelir.
Geç Başlangıçlı Astım: Özellikle 40 yaşından sonra ortaya çıkan vakaların büyük çoğunluğunu kadınlar oluşturmaktadır.
Klinik Seyir: Vakaların yaklaşık %66’sı 18 yaşından önce teşhis edilirken, astımlı çocukların yaklaşık yarısında erken yetişkinlik döneminde semptomların azaldığı veya tamamen kaybolduğu (remisyon) bildirilmektedir.
Risk Faktörleri
Astım, bireyin genetik yatkınlığı ile çevresel maruziyetlerin karmaşık etkileşimi sonucu ortaya çıkan poligenik ve çok faktörlü bir hastalıktır. GİNA 2025, risk faktörlerini sadece hastalığın ortaya çıkışı değil, aynı zamanda atak riskini artıran unsurlar olarak da vurgular.
Kişisel ve Genetik Faktörler
Genetik Yatkınlık: Aile öyküsü en güçlü risk faktörlerinden biridir. Tek ebeveynin astımlı olması riski %25’e çıkarırken, her iki ebeveynin astımlı olması durumunda bu oran %50’ye yükselir.
Obezite: Obezite hem astım gelişimi hem de tedavinin zorlaşması için bağımsız bir risk faktörüdür. Astımlı erişkinlerin yaklaşık %36’sı obezdir. Bu bireylerde genellikle Tip-2 düşük inflamasyon, daha düşük FEV1 değerleri ve geç başlangıçlı fenotip gözlenir.
Cinsiyet: Çocukluk döneminde erkek cinsiyet bir risk faktörüyken, puberte sonrası ve erişkinlikte kadın cinsiyet baskın hale gelir.
Çevresel ve Dışsal Faktörler
Enfeksiyonlar ve Mikrobiyom: Erken çocukluk dönemindeki viral enfeksiyonlar, özellikle Respiratuar Sinsityal Virüs (RSV) ve Rinovirüs kaynaklı bronşiolitler, ileride astım gelişme riskini belirgin artırır. Ayrıca bağırsak ve hava yolu mikrobiyotasındaki dengesizliklerin (disbiyozis) immün sistem gelişimini etkilediği bilinmektedir.
Alerjen Duyarlılığı: Ev tozu akarları, polenler, hamam böceği ve evcil hayvan tüyleri gibi iç ve dış ortam alerjenlerine duyarlılık (atopi), astım gelişimi ve atak sıklığı ile doğrudan ilişkilidir.
Hava Kirliliği ve Sigara: Aktif veya pasif sigara dumanına maruziyet, hava yollarında inflamasyonu tetikler. Trafik kaynaklı hava kirliliği ve iç ortamdaki biyokütle (odun, kömür dumanı) yakıtları hem astım gelişimine hem de semptomların şiddetlenmesine yol açar.
Mesleki Maruziyetler: Çalışma ortamındaki kimyasallar, tozlar ve dumanlar, tüm erişkin başlangıçlı astım vakalarının yaklaşık %15-20’sinden sorumludur.
Risk Faktörlerinin Klinik Önemi
GİNA 2025, risk faktörlerinin sadece tanı anında değil, her kontrolde sorgulanmasını önerir. Özellikle modifiye edilebilir risk faktörlerinin (sigara, obezite, mesleki maruziyet) kontrol altına alınması, tedavi başarısını doğrudan etkilemektedir.
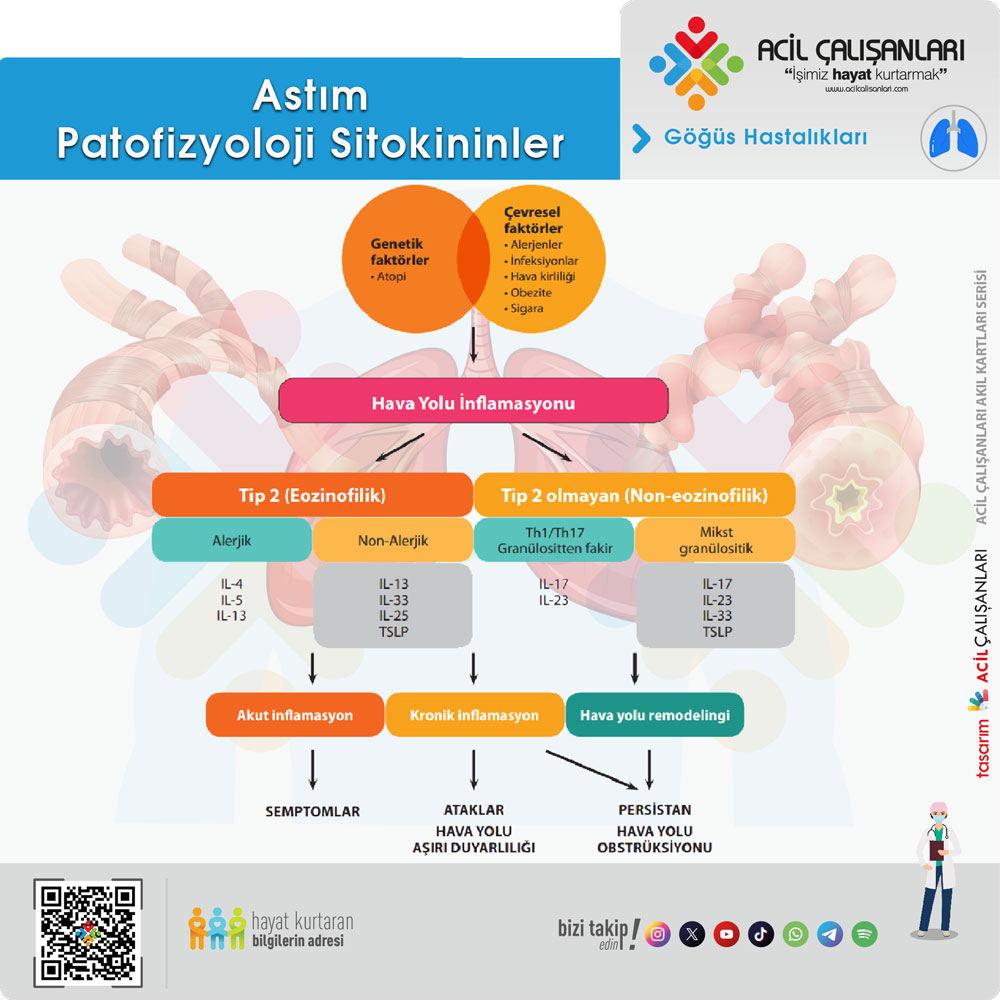
Patofizyoloji
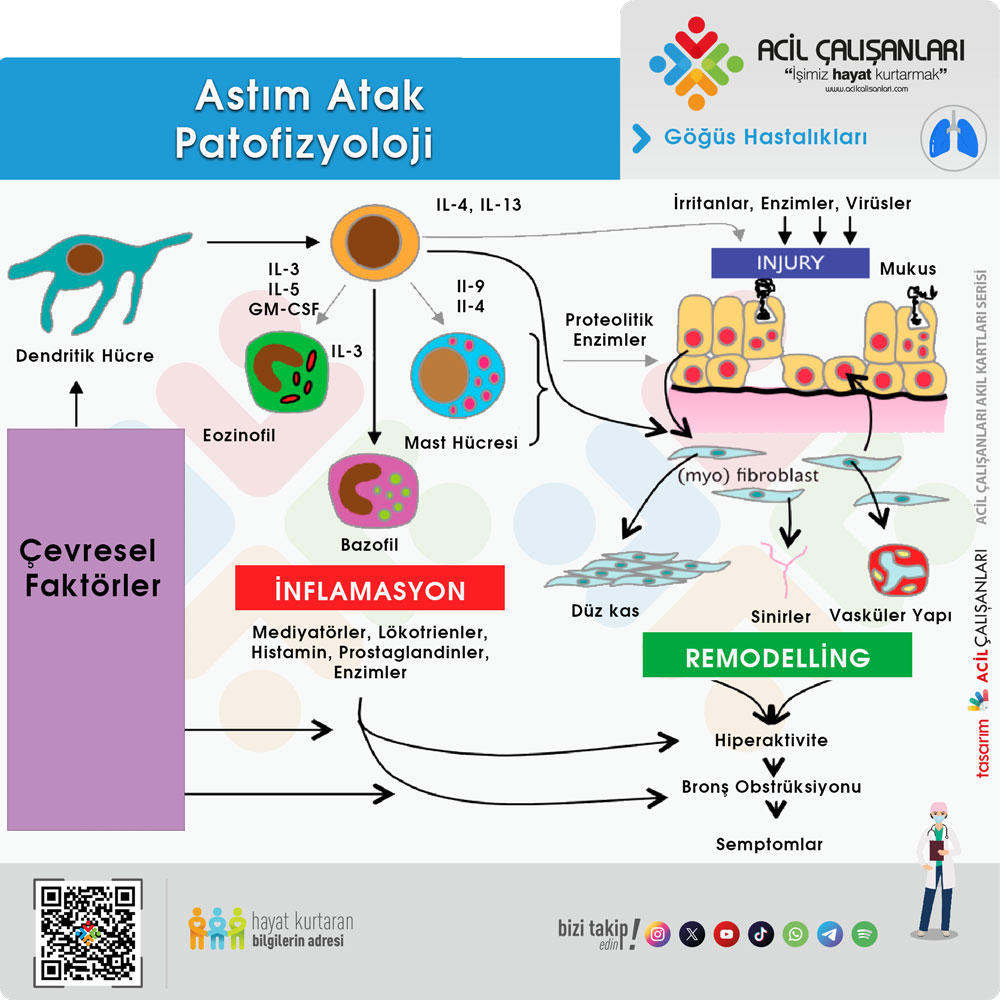
Astım, kronik hava yolu inflamasyonu ve buna bağlı gelişen hava yolu aşırı duyarlılığı ile karakterize heterojen bir hastalıktır. Patogenez, genetik yatkınlık ile çevresel tetikleyicilerin (alerjenler, virüsler, irritanlar) karmaşık etkileşimine dayanır. Bu süreçte çok sayıda hücre (eozinofiller, nötrofiller, mast hücreleri, T lenfositler) ve mediatör rol oynar.
İnflamatuar Mekanizmalar: T2 ve non-T2
GİNA 2025, inflamasyonu temel olarak iki ana mekanizma üzerinden tanımlar:Tip 2 (T2-High) İnflamasyon: En iyi bilinen mekanizmadır. $IL-4$, $IL-5$ ve $IL-13$ gibi sitokinlerin salınımıyla karakterizedir. Bu yolak, B hücrelerinden IgE üretimini artırır ve dokularda eozinofil birikimine yol açar. Alerjik astım ve geç başlangıçlı eozinofilik astım bu gruptadır.Tip 2 Olmayan (T2-Low) İnflamasyon: Th17 hücreleri ve nötrofillerin baskın olduğu bir yoldur. Genellikle obezite, sigara kullanımı ve ileri yaşla ilişkilidir. Bu grup, standart kortikosteroid tedavisine daha dirençli olma eğilimindedir.
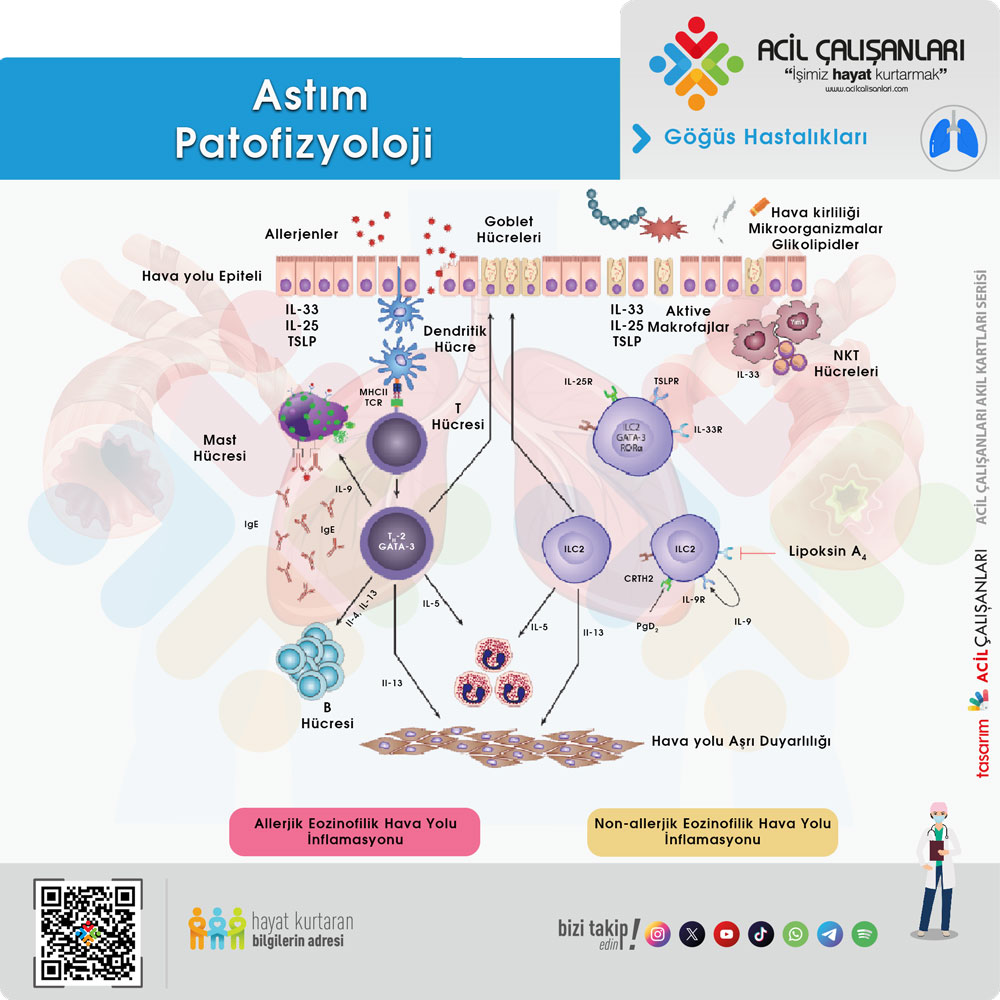
Hava Yolu Obstrüksiyonu ve Mekanizmaları
Astımın temel patolojik özelliği, hava yolu lümeninde meydana gelen değişken ve geri dönüşümlü obstrüksiyondur. Bu daralma üç ana mekanizma ile gerçekleşir:Bronkokonstriksiyon: Hava yolu aşırı duyarlılığı nedeniyle, normalde zararsız olan uyaranlara karşı bronş düz kaslarında ani ve şiddetli kasılma meydana gelir.Ödem ve İnflamasyon: Mukozadaki damarların geçirgenliğinin artmasıyla oluşan ödem ve inflamatuar hücre göçü, hava yolu duvarını kalınlaştırarak lümeni daraltır.Mukus Tıkacı Oluşumu: Goblet hücrelerinden aşırı mukus salınımı, küçük hava yollarını tıkayarak gaz değişimini bozar.
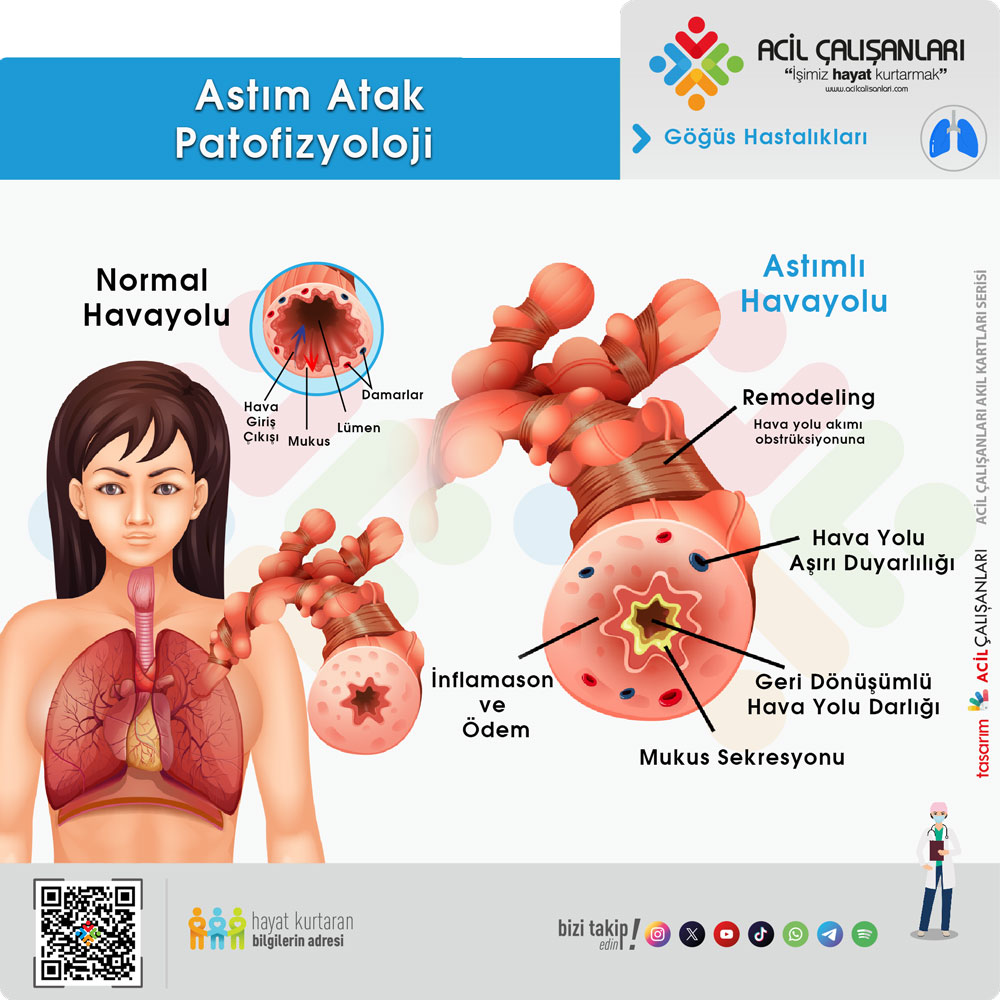
Hava Yolu Yeniden Şekillenmesi (Remodeling)
Kronik inflamasyon tedavi edilmediğinde veya kontrol altına alınmadığında, hava yollarında kalıcı ve geri dönüşümsüz yapısal değişiklikler meydana gelir:Subepitelyal fibrozis (Bazal membran kalınlaşması).Düz kas hipertrofisi ve hiperplazisi.Anjiyogenez (Yeni damar oluşumu).Mukus bezlerinde büyüme.Bu değişiklikler, bronkodilatörlere yanıtın azaldığı sabit hava yolu obstrüksiyonuna yol açar.
Trakeobronşiyal Ağaç Üzerindeki Etkiler
İnflamasyon tüm trakeobronşiyal ağacı etkilese de, klinik sonuçlar hava yolunun çapına göre değişir:Büyük Hava Yolları: Obstrüksiyon temel olarak hava akımı kısıtlanmasına ve karakteristik “vizing” sesine neden olur.Küçük Hava Yolları (Distal): Düşük akciğer volümlerinde hava yollarının erkenden kapanmasına yol açar. Bu durum, akciğerde havanın hapsolmasına (hava hapsi), rezidüel volüm artışına ve göğüs duvarının hiperinflasyonuna neden olur. Hiperinflasyon, solunum kaslarının mekanik avantajını bozarak solunum iş yükünü artırır.
Astım Fenotiplerine Göre Sınıflandırma (GİNA 2025)
Klinik Notlar
Alerjik Astım: En kolay tanınan fenotiptir; genellikle çocuklukta başlar ve ailede atopi öyküsü eşlik eder. ICS (inhale steroid) tedavisine yanıtı mükemmeldir.
Geç Başlangıçlı Eozinofilik Astım: Bazı yetişkinlerde (özellikle kadınlarda) görülür. Alerjik olmayabilirler ancak balgamda yüksek eozinofil gözlenir; yüksek doz ICS veya biyolojik ajan gerektirebilirler.
Obezite İlişkili Astım: Bu hastalarda genellikle eozinofilik inflamasyon düşüktür, ancak belirgin solunum semptomları mevcuttur.
Klinik
Astım; kronik havayolu inflamasyonu, bronş aşırı duyarlılığı ve değişken havayolu obstrüksiyonu ile karakterize heterojen bir hastalıktır. Klinik değerlendirmede semptomların değişkenliği ve tetikleyicilerle ilişkisi tanının temelini oluşturur.
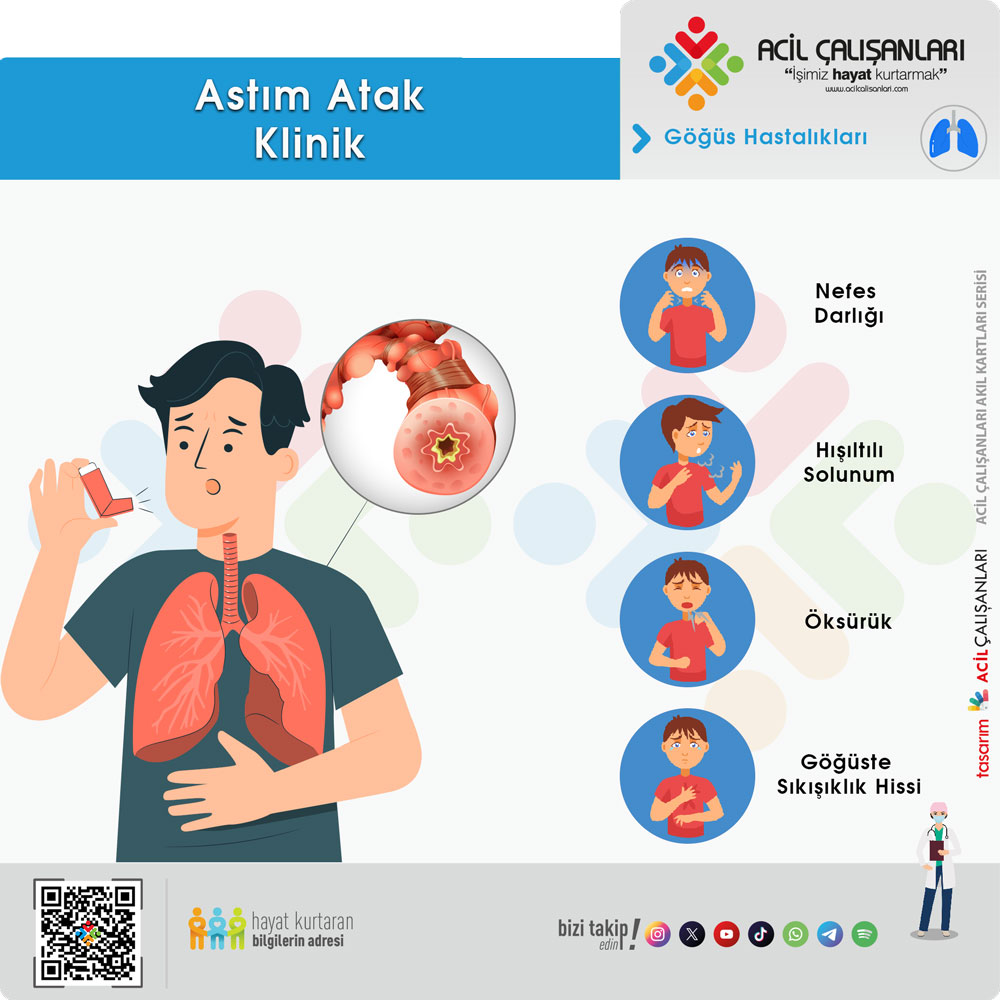
Klinik Seyir ve Semptomlar
Astım semptomları tipik olarak birden fazladır ve zaman içinde şiddeti değişkenlik gösterir.Temel Belirtiler: Hışıltılı solunum (vizing), nefes darlığı, öksürük ve göğüste sıkışma hissi.Zamanlama: Semptomlar genellikle gece veya sabaha karşı kötüleşme eğilimindedir.Tetikleyiciler: Viral enfeksiyonlar, egzersiz, alerjen maruziyeti, hava değişimleri, gülme veya irritan maddeler (duman, güçlü kokular) ile semptomlar tetiklenir.Atopi Öyküsü: Hastalarda sıklıkla egzama, saman nezlesi (alerjik rinit) veya ailede astım öyküsü bulunur.
Eşlik Eden Durumlar (Komorbiditeler)
Astım yönetimi, eşlik eden hastalıkların sorgulanmasını da kapsar. Rinit semptomları astımlı hastaların büyük çoğunluğunda mevcuttur. Ayrıca sinüzit, nazal polip, gastroözofageal reflü, obezite, uyku apnesi ve özellikle NSAİİ (aspirin/analjezik) duyarlılığı atak riskini ve şiddetini etkileyen önemli unsurlardır.
Fizik Muayene Bulguları
Fizik muayene bulguları, hastalığın o anki stabilite durumuna ve alevlenmenin şiddetine göre dinamik bir değişim gösterir.
Stabil Dönem ve Hafif Alevlenme
Normal Muayene: Hasta semptomsuz olduğunda solunum sistemi muayenesi tamamen normal olabilir; bu durum astım tanısını dışlamaz.Oskültasyon: En yaygın bulgu, özellikle zorlu ekspiryumda duyulan bilateral hışıltı-hırıltı (wheezing) ve ronküslerdir.
Ağır ve Hayatı Tehdit Eden Alevlenme
Atak şiddeti arttıkça muayene bulguları daha dramatik bir hal alır:
- Yardımcı Kas Kullanımı: İnterkostal ve suprasternal çekilmeler, paradoksal solunum (torakoabdominal asenkroni).
- Sessiz Akciğer (Silent Chest): Hava yolundaki obstrüksiyon o kadar şiddetlidir ki hırıltı duyulamaz hale gelir. Bu durum iyileşme değil, solunum durması öncesi kritik bir işarettir.
- Sistemik Bulgular:Nabız: Taşikardi (Genellikle >120/dk). Çok ağır vakalarda yorgunluğa bağlı bradikardi.
- Bilinç: Ajitasyon, konfüzyon veya somnolans (Serebral hipoksi göstergesi).
- Diğer: Siyanoz, konuşurken kelimelerin bölünmesi ve SpO2 <%90.
Tanı
Astım atağının tanısı, acil servis şartlarında dinamik bir süreç olup temel olarak hastanın öyküsü ve fizik muayene bulgularına dayanır. Tanı ve tedavi süreçleri genellikle eş zamanlı olarak yürütülür. Öyküde ani başlayan nefes darlığı, öksürük, hırıltılı solunum ve göğüste sıkışma hissi sorgulanmalıdır; bu semptomların gece veya sabaha karşı kötüleşmesi astım lehinedir. Ayrıca üst solunum yolu enfeksiyonları, alerjen maruziyeti, hava kirliliği veya ilaç uyumsuzluğu gibi tetikleyici faktörler mutlaka değerlendirilmelidir. Fizik muayenede en sık karşılaşılan bulgular ekspiratuar vizing, yardımcı solunum kaslarının kullanımı ve taşikardidir; ancak çok ağır ataklarda hava girişinin durmasına bağlı olarak “sessiz akciğer” tablosu gelişebileceği unutulmamalıdır.
Acil servis şartlarındaki objektif ölçümlerde, hava yolu kısıtlılığını hızlıca değerlendirmek için Peak Expiratory Flow (PEF) takibi yapılmalıdır. Oksijen saturasyonu tüm hastalarda sürekli izlenmeli ve saturasyonun %90’ın altında olması ağır alevlenme göstergesi olarak kabul edilmelidir. Arteriyel kan gazı analizi rutin bir tetkik değildir; sadece saturasyonu %92’nin altında kalan, tedaviye yanıt vermeyen veya solunum yorgunluğu şüphesi olan ağır vakalarda karbondioksit yüksekliği ve asidoz takibi için tercih edilmelidir.
GİNA 2025, acil başvuru anında tanısal spirometri veya reversibilite testi (FEV1’de %12 veya 200 ml iyileşme) yapılmasını önermez. Bu testler, hasta stabilize olduktan yaklaşık 2-4 hafta sonra poliklinik şartlarında kesin tanı koymak için uygulanmalıdır.
Ayırıcı Tanı
- KOAH
- Akut bronşit
- Sol kalp yetmezliği
- Pulmoner emboli
- Anafilaksi
- Yabancı cisim aspirasyonu
gibi durumlarla karışabilir. KOAH ayırımında sigara öyküsü, yaş ve reversibilite düzeyi önem taşır.
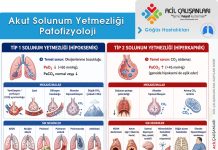
GİNA 2025 Astım Alevlenme Sınıflandırması
GİNA 2025 rehberine göre astım alevlenmeleri acil servis yönetimi açısından temelde 2 ana sınıfa ayrılmaktadır. Eski rehberlerdeki çok basamaklı ayrım yerine, acil tıp pratiğinde hızlı karar vermeyi kolaylaştırmak için bu ikili sınıflandırma (Hafif/Orta ve Ağır/Hayatı Tehdit Eden) ön plandadır.
1. Hafif veya Orta Şiddette Alevlenme
Bu evre, hastanın henüz solunum yetmezliği sınırına gelmediği ancak tedavi edilmesi gereken klinik tabloyu ifade eder.
- Konuşma Yetisi: Hasta tam cümleler kurarak konuşabilir.
- Bilinç Durumu: Hasta ajite değildir, koopere olabilir.
- Solunum Kasları: Yardımcı solunum kasları kullanımı genellikle gözlenmez.
- Nabız Hızı: Dakikada 100-120 atım arasındadır.
- Oksijen Saturasyonu: Oda havasında %90 ile %95 arasındadır.
- Solunum Fonksiyonu (PEF): Beklenen veya hastanın en iyi değerinin %50’sinden fazladır.
2. Ağır veya Hayatı Tehdit Eden Alevlenme
Bu evre, acil müdahalenin gecikmesi durumunda solunum durmasına kadar gidebilecek kritik tabloyu ifade eder.
- Konuşma Yetisi: Hasta cümle kuramaz, sadece tek tük kelimelerle konuşabilir.Vücut Pozisyonu: Hasta yatar pozisyonu tolere edemez, öne eğilerek (tripod pozisyonu) oturmak ister.
- Bilinç Durumu: Belirgin ajitasyon, konfüzyon (zihin bulanıklığı) veya letarji gözlenebilir.
- Solunum Kasları: Boyun ve göğüs kasları gibi yardımcı kaslar belirgin şekilde kullanılır.
- Solunum Hızı: Dakikada 30’un üzerindedir.
- Nabız Hızı: Dakikada 120’nin üzerindedir. (Not: Kas yorgunluğuna bağlı nabzın yavaşlaması -bradikardi- çok ağır bir tablodur).
- Oksijen Saturasyonu: Oda havasında %90’ın altındadır.
- Oskültasyon (Dinleme): Dinlemekle hırıltının kaybolduğu “sessiz akciğer” tablosu veya çok zayıf hava girişi mevcuttur.
Klinik Önem
Bu iki sınıf arasındaki en temel fark tedavi yoğunluğudur:
Hafif/Orta vakalarda sadece SABA ve erken sistemik steroid yeterli olabilirken; Ağır/Hayatı Tehdit Eden vakalarda mutlaka İpratropium Bromür (SAMA) eklenmeli, Magnezyum Sülfat düşünülmeli ve yüksek akımlı oksijen yerine hedef odaklı (%93-95) oksijen tedavisi titizlikle uygulanmalıdır.
Tedavi
GİNA 2025 rehberine göre astım atağı yönetimi; hızlı değerlendirme, havayolu obstrüksiyonunun hızla geri döndürülmesi ve inflamasyonun baskılanması prensiplerine dayanır. Acil servise astım alevlenmesi ile başvuran bir hastada öncelikle klinik durum; hafif-orta veya ağır/hayatı tehdit eden şeklinde sınıflandırılmalıdır. Tedavi süreci bu evrelemeye göre basamaklandırılır. İlk aşamada doku oksijenasyonu güvence altına alınırken, eş zamanlı olarak kısa etkili bronkodilatörler ile hava yolu direnci azaltılır. Erken dönemde eklenen sistemik steroidler ise inflamatuar süreci kontrol altına alarak tekrar başvuruları ve yatış sürelerini kısaltır. Standart tedaviye yanıt alınamayan ağır olgularda ise intravenöz magnezyum sülfat gibi adjuvan tedaviler devreye sokulur. Hastanın taburculuk kararı, semptomların düzelmesi ve stabil bir solunum kapasitesine ulaşılması sonrası, mutlaka bir kontrol planı ve uygun inhaler tedavisi düzenlenerek verilmelidir.
Oksijen Tedavisi
Acil serviste oksijen uygulaması kontrolsüz değil, hedef odaklı olmalıdır. Hipoksemiyi düzeltmek için maske veya nazal kanül ile oksijen başlanır. Yetişkin hastalarda hedef saturasyon aralığı %93-95, gebelerde ise fetüsün oksijenlenmesini korumak amacıyla %95’in üzerinde tutulmalıdır. Kontrolsüz yüksek akımlı oksijenin, özellikle ciddi obstrüksiyonu olan hastalarda karbondioksit retansiyonuna ve hiperkapniye yol açabileceği unutulmamalıdır.
Kısa Etkili Beta-2 Agonistler (SABA)
Akut atağın farmakolojik tedavisinde ilk ve en önemli basamaktır. Salbutamol (Ventolin) gibi SABA’lar düz kas gevşemesi sağlayarak bronkospazmı hızla çözer. İlk bir saat içinde her 20 dakikada bir 4-10 puf ölçülü doz inhaler (spacer ile birlikte) veya nebülizasyon yoluyla uygulanır. Hafif ve orta ataklarda ölçülü doz inhaler ile spacer kullanımı, nebülizasyon kadar etkili bulunmuştur.
Sistemik Kortikosteroidler
İnflamasyonu baskılamak ve atağın nüks etmesini önlemek amacıyla tüm hastalara (çok hafif vakalar hariç) uygulanmalıdır. Tedavinin ilk bir saati içinde verilmesi, hastaneye yatış oranlarını ciddi şekilde düşürür. Genellikle oral prednizolon (40-50 mg) tercih edilir; ancak hasta oral tolere edemiyorsa veya ağır atak geçiriyorsa intravenöz metilprednizolon formları kullanılır. Tedavi süresi genellikle 5-7 günle sınırlandırılır.
İpratropium Bromür (SAMA)
Özellikle ağır ve hayatı tehdit eden ataklarda veya SABA tedavisine yeterli yanıt alınamayan orta şiddetli vakalarda tedaviye eklenir. Salbutamol ile kombine edildiğinde (Duoneb formları gibi) sinerjik etki göstererek hastaneye yatış riskini ve acil serviste kalış süresini azaltır. Sadece ilk acil müdahale aşamasında (ilk birkaç saat) kullanılması önerilir.
Magnezyum Sülfat
Standart tedavilere (SABA, steroid ve oksijen) yanıt vermeyen, şiddetli hava yolu tıkanıklığı devam eden (FEV1 <%25-50 beklenen) veya hayatı tehdit eden vakalarda düşünülür. 2 gram magnezyum sülfat, 20 dakikalık bir intravenöz infüzyon şeklinde uygulanır. Bronş düz kasları üzerinde gevşetici etkisi vardır ve yoğun bakım ihtiyacını azaltabilir.
Astım tedavisi kontrol edici ve rahatlatıcı tedavi olarak ikiye ayrılır. Acil serviste inhale tedaviler ilk tercihtir. Oksijen tedavisi SaO2 > %90 olacak şekilde uygulanmalıdır.
Yoğun Bakım Endikasyonları
Acil serviste takip edilen astım hastalarında aşağıdaki bulgulardan herhangi birinin varlığı, yoğun bakım ihtiyacı ve yakın monitorizasyon gerekliliğini gösterir:Tedaviye Yanıtsızlık: Uygun dozda SABA, İpratropium ve sistemik steroid tedavisine rağmen klinik durumun kötüleşmesi veya düzelmemesi.
- Solunum Yetmezliği Belirtileri: Yardımcı solunum kaslarının aşırı kullanımı, paradoksal solunum veya solunumun yüzeyselleşmesi.
- Hiperkapni (Solunum Yorgunluğu): Arteriyel kan gazında PaCO2 değerinin 45 mmHg üzerine çıkması (veya ağır atak geçiren hastada normal sınırlarda kalması, hastanın yorulduğunun göstergesidir).
- Bilinç Bozukluğu: Ajitasyon, konfüzyon, somnolans veya koma tablosu (serebral hipoksi göstergesi).
- Kötü Klinik: Sessiz akciğer (hırıltının kaybolması), siyanoz veya bradikardi gelişmesi.
- Kardiyak Durum: Yakın monitorizasyon gerektiren aritmiler veya kardiyak arrest.
- Düşük Akciğer Fonksiyonu: Tedaviye rağmen PEF veya FEV1 değerinin beklenen değerin <%25-30 düzeyinde kalması.

Non-İnvaziv Mekanik Ventilasyon (NIMV)
Astım hastalarında NIMV kullanımı rutin değildir ve invaziv mekanik ventilasyonun geciktirilmemesi şartıyla uygulanmalıdır.
Endikasyon:
Bilinci açık, hemodinamisi stabil ve maske uyumu sağlayabilen, ancak standart tedaviye rağmen solunum kas yorgunluğu ve hiperkapnisi (PaCO2 > 45 mmHg) devam eden hastalarda denenebilir.
Kontrendikasyon:
Bilinç bozukluğu, aşırı sekresyon, kusma riski veya hemodinamik instabilite durumlarında doğrudan invaziv ventilasyon (entübasyon) düşünülmelidir.
Taburculuk Kriterleri
Klinik Durum: Hastanın semptomlarının (nefes darlığı, öksürük) belirgin düzelmesi, rahat yürüyebilmesi ve gece uykusunun bölünmemesi.
- Oksijenasyon: Oda havasında saturasyonun (SpO2) en az %94 ve üzerinde olması.
- Akciğer Fonksiyonu: Yapılabiliyorsa PEF veya FEV1 değerinin, hastanın kişisel en iyi değerinin veya beklenen değerinin %60-80 arasına ulaşması.
- Stabilite: Hastanın son SABA (kısa etkili beta agonist) dozundan sonra klinik iyilik halinin en az 1 saat boyunca korunması.
Taburculuk Sonrası Tedavi Planı
Sistemik Steroid: Yetişkinlerde 5-7 gün süreyle oral prednizolon (40-50 mg/gün) kullanımı önerilir. GİNA 2025, çoğu vaka için 10 günlük süreyi rutin olarak önermemekte, 5-7 günü yeterli bulmaktadır.
Kontrol Tedavisi (ICS): Taburcu olan her hastanın mutlaka inhale kortikosteroid (İKS) içeren bir tedavi alması gerekir. Mevcut dozu artırılmalı veya yeni başlanmalıdır. Sadece SABA ile taburculuk nüks riskini artırır.
Kurtarıcı İlaç: Hastaya ihtiyacı olduğunda kullanacağı kurtarıcı inhaler (SABA veya MART protokolü kapsamında düşük doz İKS-Formoterol) reçete edilmelidir.
Eğitim ve Takip: Hastanın inhaler tekniği kontrol edilmeli, yazılı bir “Astım Eylem Planı” verilmeli ve 2-7 gün içinde poliklinik kontrolü planlanmalıdır.
KAYNAKLAR
- Global Initiative for Asthma. Global Strategy for Asthma Management and Prevention, 2025 Update.
- Panchal AR, Berg KM, Kudenchuk PJ, et al. 2020 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2020 Oct;142(16_suppl_2):S366-S468.