İmpetigo, çocuklarda oldukça sık görülen bulaşıcı yüzeyel deri enfeksiyonudur. En yaygın olarak gram-pozitif bakteriler (S.Aureus’tur, Streptococcus pyogenes) neden olur. Sıklıkla 2-5 yaş arasındaki çocukları etkiler. En sık sarı kabuklu eritematöz plaklar olarak ortaya çıkar ve kaşıntılı veya ağrılı olabilir. Lezyonlar oldukça bulaşıcıdır ve kolayca yayılır. Teşhis tipik olarak yalnızca semptomlara ve klinik belirtilere dayanır. Tedavi topikal ve oral antibiyotikleri ve semptomatik bakımı içerir.
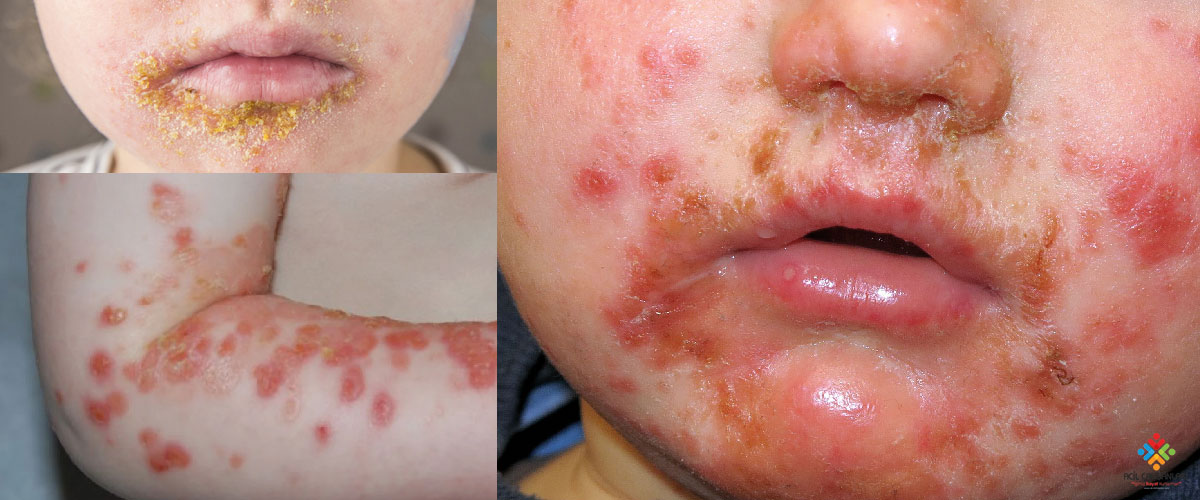

İmpetigo, sıcak nemli iklimlerde yaşayan çocukların bir hastalığıdır. Enfeksiyon büllöz veya büllöz olmayabilir. Enfeksiyon tipik olarak yüzü etkiler ancak vücudun aşınma, yırtılma, böcek ısırığı veya başka bir travma olan herhangi bir yerinde de ortaya çıkabilir. İmpetigo, primer veya sekonder enfeksiyon olarak sınıflandırılabilir. Primer impetigo vakalararında normal deride gelişir sekonder vakalarda ise önceki bir cilt yara bölgesinde oluşan enfeksiyonu içerir.
İmpetigoya duyarlılığı artıran tetikleyiciler şunları içerir:
-
Suçiçeği
-
Uçuk
-
Tırmalama
-
Bitler
-
Yanıklar
-
Travma
-
Böcek ısırığı

İmpetigo, pediatrik popülasyondaki cilt şikayetlerinin yaklaşık %10’undan sorumludur. Tüm yaş aralıkları dikkate alındığında, erkeklerde ve kadınlarda görülme sıklığı aynıdır. Yetişkinlerde, erkekler daha sık etkilenir. En sık 2-5 yaş arası çocuklarda görülür, ancak her yaşta ortaya çıkabilir. Zirve insidansı yaz ve sonbahar aylarındadır. Büllöz impetigo bebeklerde daha sık görülür. Büllöz impetigo vakalarının %90’ından iki yaşından küçük çocuklar sorumludur. Büllöz impetigoya neredeyse sadece S aureus neden olur. Bazen büllöz impetigonun bir komplikasyonu olan ektima olarak bilinen derin ülserli bir enfeksiyon meydana gelebilir.

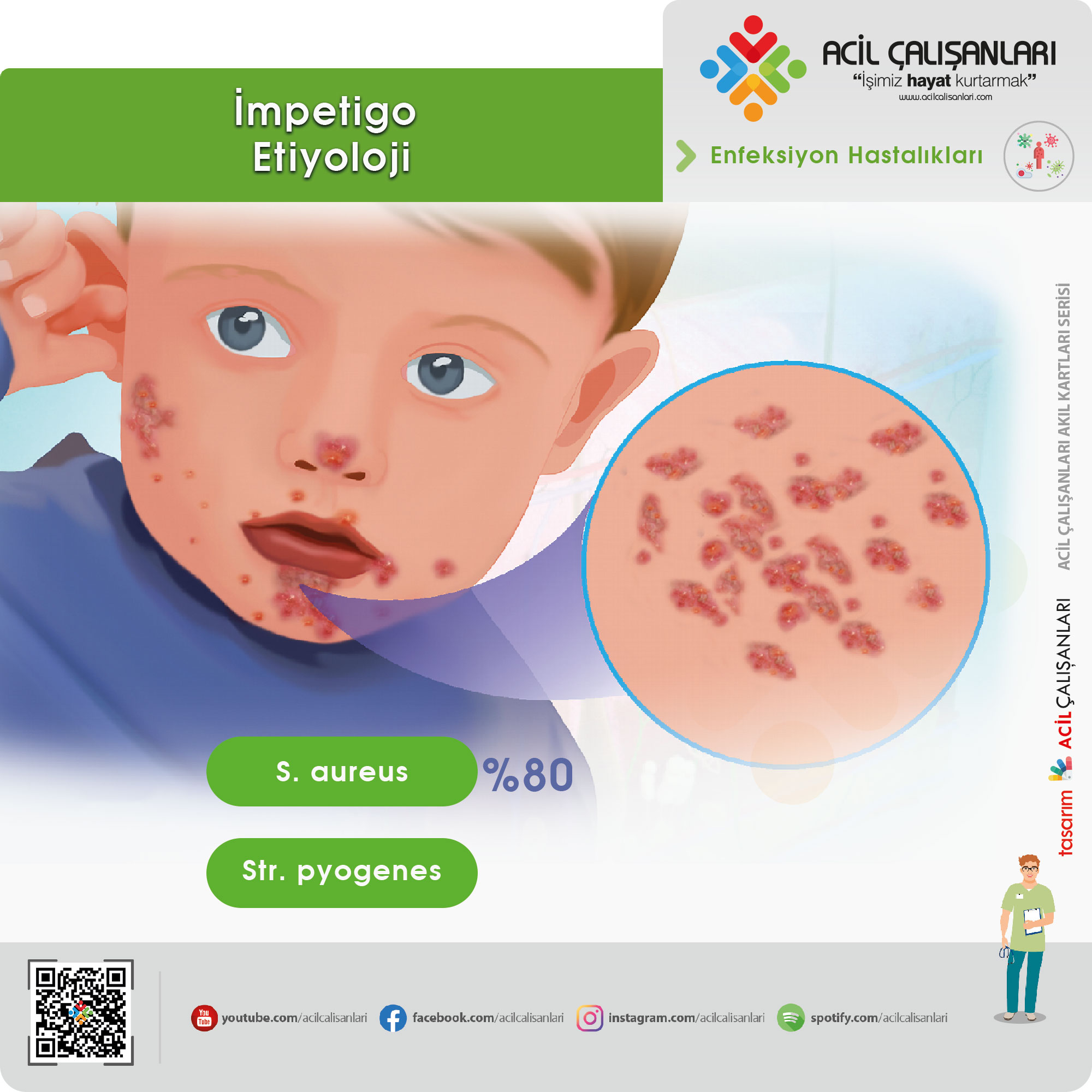
Büllöz olmayan impetigoya en yaygın olarak vakaların %80’inden sorumludur ve S. aureus neden olur. A Grubu beta-hemolitik Streptekoklar (AGBHS) ( Streptococcus pyogenes) ise vakaların %10’unu oluşturur. vakaların %10’unda ise S. aureus ve GABHS’ın ortak enfeksiyonu sonucu oluşur. Metisiline dirençli S aureus (MRSA) ise özellikle hastanede yatan hastalarda daha yaygın olrak görülür. Neyazık ki günümüzde toplum kökenli MRSA hızla artmaktadır. Yakın mahallelerde, kreşlerde ve cezaevlerinde yaşayan popülasyonlarda durum daha yaygındır.

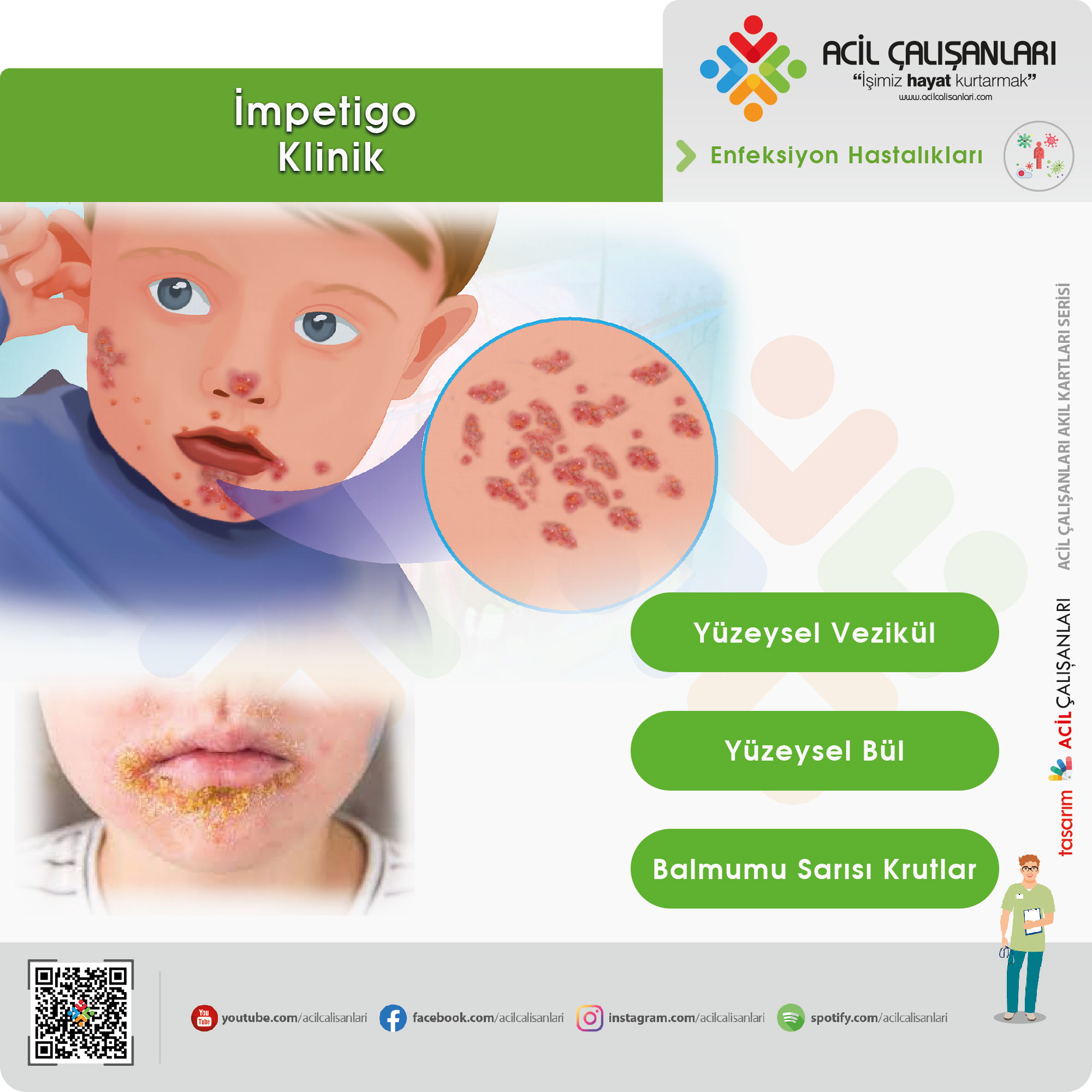

Büllöz olmayan impetigo genellikle vezikül veya püstül olarak başlar. Çoklu veziküller sıklıkla birleşir ve patlar, bundan sonra cerahatli eksüda karakteristik bal renginde bir kabuk oluşturur. Lezyon bölgesinde eritemli bir taban da mevcuttur. Yüz ve ekstremitelerde, özellikle cilt bariyerinin bozulduğu bölgelerde sıklıkla çoklu lezyonlar vardır. Hızlı yayılma ve uydu lezyon oluşumu, genellikle cilt bariyerinde belirgin bir bozulma olmayan alanlarda kendi kendine yayılmayı takip eder. Hafif bölgesel lenfadenopati sık görülen bir ilişkili bulgudur. Büllöz olmayan impetigoda ateş gibi sistemik semptomlar tipik olarak yoktur.
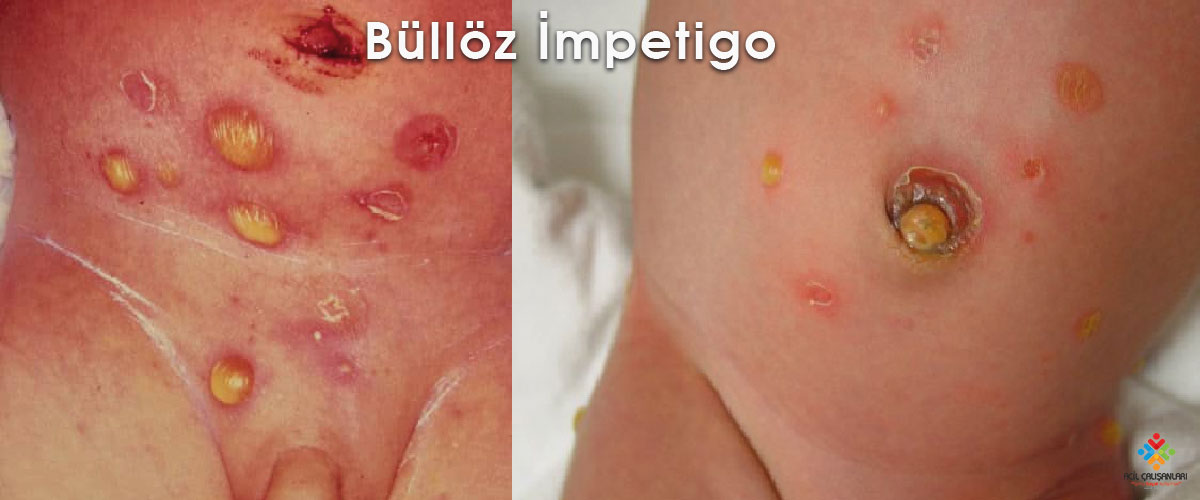
Büllöz impetigo, sarkık büllere dönüşen küçük veziküllerle başlar. S. aureus tarafından üretilen eksfolyatif toksin A, yüzeysel epidermiste hücre yapışmasının kaybına neden olur. Büller, sonunda pürülan veya koyu hale gelen berrak veya sarı bir sıvı içerir. Çevreleyen eritem ve ödem tipik olarak yoktur. Bül rüptüre olduğunda, pullarla çevrili eritematöz bir taban kalır. Büllöz impetigo bal renginde bir kabuk oluşturmaz. Lezyonlar en sık intertrijinöz bölgelerde ve gövdede oluşur ve büllöz olmayan impetigodan farklı olarak bukkal membranlarda oluşabilir. Büllöz olmayan impetigodan tipik olarak daha az lezyon mevcuttur. Bölgesel lenfadenopati yoktur. Ateş gibi sistemik semptomlar büllöz olmayan impetigodan daha yaygındır.
Ektima impetigonun derin bir doku şeklidir. Ülseratif lezyonlar epidermise ve dermisin derinliklerine nüfuz eder. Bu ülserler mor kenarlı “delikli” lezyonlar olarak görünür. Kabuklar bal renginde veya kahverengi-siyah olabilir. Lezyonlar pürülan olabilir.

Teşhis tipik olarak yalnızca semptomlara ve klinik belirtilere dayanır.

-
Atopik dermatit
-
Uyuz
-
Kontakt dermatit
-
Herpes simpleks
-
Kandidiyazis
-
Suçiçeği zoster

İmpetigo tedavisinde sistemik antibiyotiklerle birlikte topikal antibiyotikler kullanılır. Antibiyotik kapsamı hem S aureus’u hem de S pyogenes’i (yani AGBHS) kapsamalıdır. Tedavi edilmeyen impetigo genellikle kendi kendini sınırlarken, antibiyotikler hastalığın süresini ve lezyonların yayılmasını azaltır. Ek olarak, antibiyotik tedavisi böbrekleri, eklemleri, kemikleri ve akciğerleri içeren komplikasyonların yanı sıra akut romatizmal ateşi de azaltır.
Topikal Antibiyotik
Lokalize, komplike olmayan, büllöz olmayan impetigo için tek başına topikal tedavi tercih edilen tedavidir. Topikal antibiyotik tedavisi uygulanmadan önce kabuklu bölge su ve sabun ile yıkanmalıdır. Mupirosin, retapamulin ve fusidik asit tercih edilen tedavilerdir.
Sistemik Antibiyotik
Tüm büllöz impetigo vakaları ve beşten fazla lezyon, derin doku tutulumu, sistemik enfeksiyon belirtileri, lenfadenopati veya oral kavite lezyonları olan büllöz olmayan impetigo vakaları için sistemik antibiyotikler reçete edilmelidir. Sefalosporinler, amoksisilin-klavulanat, dikloksasilin gibi beta-laktamaz dirençli antibiyotikler tercih edilen tedavidir. Sefaleksin yaygın olarak kullanılmaktadır. Kültür, yalnızca streptokokların neden olduğu bir enfeksiyonu doğrularsa, tercih edilen tedavi oral penisilindir.
MRSA prevalansının yüksek olduğu bölgelerde veya kültürler MRSA için pozitifse, klindamisin veya doksisiklin tercih edilen tedavilerdir. Trimetoprim-sülfametoksazol, MRSA’ya karşı etkilidir, ancak yalnızca nedensel ajan A grubu streptokoklar değilse veya bir anti-streptokokal antibiyotiğe ek olarak kullanılmalıdır.
İmpetigolu çocuklarda iyi kişisel hijyen sağlamalı ve diğer çocuklara bulaşması, salgın yapması engellelmelidir. Hastanın elleri enfekte olduğu olduğu için sık yıkanmalı ayrıca dokunduğu veya temas ettiği çarşafları, giysileri ve etkilenen bölgeleri yıkamak önemlidir. Temasın ve oto enfeksiyonun azaltılması için yaralar, temas yoluyla yayılmasını önlemek için bir bandajla kapatılabilir. İmpetigo tekrarlıyorsa, neden olan bakterilerin taşınması için değerlendirme yapılmalıdır. Burun ortak bir rezervuardır ve taşıyıcılar burun deliklerine uygulanan mupirosin (Bactroban Nasal) ile tedavi edilebilir.

Tedavi edilmezse bile enfeksiyon 14-21 günde iyileşir. Vakaların yaklaşık %20’si kendiliğinden düzelir. Skar oluşumu nadirdir ancak bazı hastalarda pigmentasyon değişiklikleri gelişebilir. Bazı hastalarda ektima gelişebilir. Tedavi ile 10 gün içinde iyileşme gerçekleşir. Yenidoğanlarda menenjit gelişebilir. Nadir bir komplikasyon, deri enfeksiyonundan 2-3 hafta sonra ortaya çıkan akut post streptokokal glomerülonefrittir.

İmpetigolu hastaların yaklaşık %5’inde ilişkili bir glomerülonefrit gelişir. Antibiyotiklerin poststreptokokal glomerülonefrit insidansını azaltmaya yardımcı olup olmadığına dair kesin olmayan kanıtlar vardır. Poststreptokokal glomerülonefrit tipik olarak streptokok enfeksiyonundan bir ila iki hafta sonra ortaya çıkar. Hastalarda ateş, hipertansiyon, ödem ve hematüri olabilir.

 Daha fazla reçete bilgisine buradan ulaşabilirsiniz.
Daha fazla reçete bilgisine buradan ulaşabilirsiniz.
- https://www.ncbi.nlm.nih.gov/books/NBK430974/#:~:text=Impetigo%20is%20a%20common%20infection,highly%20contagious%20and%20spread%20easily.
- https://jag.journalagent.com/turkderm/pdfs/TURKDERM_45_SUP_2_104_108.pdf