Dermatolojik hastalıklar çoğu zaman ölümcül olmasalar da, dermatolojik acil hastalıklar mortalite ve morbidite ile sonuçlanabilir. Bu yüzden erken tanı koyup gerekli önlemlerin alınması ve uygun tedavilere başlanması önemlidir. Acil servise başvuran dermatolojik acil durumların çoğunda enfeksiyonlar, ilaçlara bağlı döküntüler, tahriş edici maddeler ve alerjik etyolojilerden kaynaklanan deri lezyonları bulunmaktadır.
Bu yazıda Acil Tıp Uzmanı Ömer Doğan ALATAŞ’ın derlediği bazı önemli dermatolojik acil hastalıkların tanı ve tedavisinden bahsedilecektir. Katkılarından dolayı teşekkür ederiz.
Eritema Multiforme
Eritema multiforme akut bir cilt hastalığından, ciddi multisistem tutulumlu bir hastalığa kadar değişmektedir. Eritema multiforme karakteristik elemanter deri lezyonu hedef benzeri lezyondur. Tutulma derecesi, epidermal dekolman varlığı ve mukoza tutulumu göz önünde bulundurularak iki ayrı alt türe ayrılır.

Eritema Multiforme Minör
- Akral dağılımlı ve hedef lezyonları ve/veya kabarık ödemli papülleri içeren lokalize lezyonlarla karakterizedir. Eritema multiforme minör hipersensitivite reaksiyonu olup bazı antijenlere karşı gelişir. Gençlerde sıktır. Tipik lezyon hedef tarzı lezyonlar olup mavimsi-kırmızı, ortası koyu, bazen purpuriktir. Akral tutulum olup, vücudun %10’undan azı tutulur ve oral mukoza tutulumu görülebilir.
- Köbner fenomeni; travmatize olan alanlarda hedef şeklinde lezyon veya yeni lezyon çıkışı olabilir. Etyolojide sıklıkla HSV rol alabilirken, çocuk ve genç erişkinlerde HSV-1 sorumlu iken adölesan ve genç erişkin olgularda HSV-2 de bildirilmiştir. Çoğunlukla HSV infeksiyonundan bir hafta sonra oluşur. Tedavide baskılamak için antiviraller verilebilir. Ayrıca etyolojide diğer viral ajanlar, bakteriyel, fungal enfeksiyonlar ve kollajen doku hastalıkları olabilir. Ayırıcı tanıda ürtiker, fiks ilaç erüpsiyonu, Rowell sendromu yer alır.
- Tedavi olarak topikal tedavi ve profilaktik tedaviler uygulanır. Topikal tedavi olarak steroid uygulanırken profilaktik olarak en az 6 ay oral asiklovir 10 mg/kg/gün veya valasiklovir 500-1000 mg /gün verilir (9).
Eritema Multiforme Major
- Multisistem tutulumu ve yaygın vezikülobüllöz lezyonlar ve mukoza tutulumunun görüldüğü bir hastalıktır. Eritema multiforme majör, bir veya daha fazla mukoza tutulumu ve toplam vücut yüzey alanının % 10’undan daha az epidermal ayrışma içerir.
- Bazı yazarlar Stevens-Johnson sendromunu şiddetli bir eritema multiforme major formu olarak adlandırırken, diğerleri bunu daha az ciddi bir toksik epidermal nekroliz formu olarak kabul eder.
- Steven Johnson sendromu (SJS) ve toksik epidermal nekroliz (TEN) çoğu zaman ilaca bağlı olarak ortaya çıkan seyrek görülen ve mortalitesi yüksek deri hastalıklarıdır.
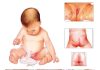
Eritema Migrans (Lyme hastalığı)
Eritema migrans, Lyme hastalığının en erken ve en karakteristik dermatolojik bulgusu olup, kene ile bulaşan Borrelia burgdorferi enfeksiyonunun klinik olarak tanınmasını sağlayan önemli bir ipucudur. Enfekte Ixodes türü kenelerin ısırmasından günler ila haftalar sonra ortaya çıkan bu lezyon, genellikle ısırık yerinden başlayarak perifere doğru genişleyen, sıklıkla merkezde solukluk gösteren halka şeklinde eritematöz plak olarak tanımlanır.
Acil servise başvuran hastalarda özellikle kene teması öyküsü, eşlik eden ateş, halsizlik, baş ağrısı ve miyalji gibi non-spesifik semptomlarla birlikte görülen genişleyen cilt lezyonları varlığında eritema migrans mutlaka akılda tutulmalıdır. Erken dönemde tanı konulması, hastalığın dissemine evrelere ilerlemesini ve nörolojik, kardiyak ya da romatolojik komplikasyonların gelişimini önlemek açısından kritik öneme sahiptir.
Eritema migrans varlığı, uygun klinik bağlamda çoğu zaman serolojik doğrulamaya gerek kalmadan Lyme hastalığı tanısı koydurucu kabul edilir ve gecikmeden antibiyotik tedavisinin başlanmasını gerektirir. Bu nedenle acil tıp hekimleri için bu lezyonun tanınması, hızlı ve etkili yönetimin temelini oluşturur.
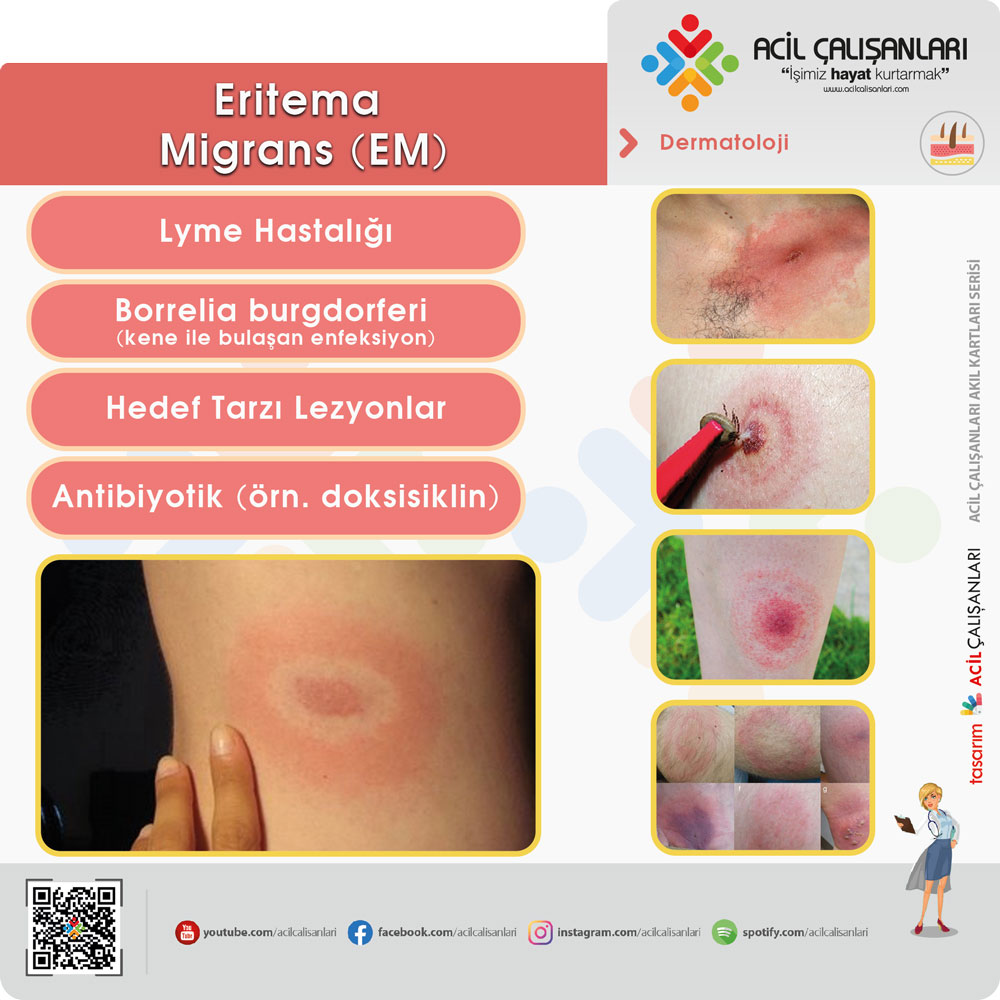
- Neden: Borrelia burgdorferi (kene ile bulaşan enfeksiyon)
- Hastalık: Lyme hastalığının erken dönemi
- Görünüm:
- Giderek genişleyen halka şeklinde lezyon
- Sıklıkla merkezde solukluk (bull’s eye)
- Yer: Kene ısırık yeri
- Semptomlar: Ateş, halsizlik, miyalji eşlik edebilir
- Özellik:
- Genellikle tek lezyon
- Ağrısız ve kaşıntısız olabilir
- Tedavi: Antibiyotik (örn. doksisiklin)
Stevens – Johnson Sendromu
Stevens-Johnson sendromu, ciddi, yaygın cilt tutulumu, daha geniş epidermal ayrışma ve mukoza lezyonları ile ciddi bir dermatolojik hastalıktır. İlaca bağlı tutulum çok şiddetli seyreder. Mortalitesi %5-10 kadardır.

- Yaygın keratinosit apoptozu sonucu oluşur dermo-epidermal bileşke ayrışır ve haşlanmış deri sendromu görünümü ortaya çıkar.
- Etken çoğunlukla ilaç olup bu ilaçlar içerisinde sülfonamidler, barbitüratlar, hidantoin, allopurinol, penisilin nonsteroid antiinflamatuvar ajanlar yer almaktadır. Mikoplazma enfeksiyonu da neden olabilir.
- Lezyonlar yüz, ekstremite, kalça ve gövdede yerleşir.
- Vücudun %10’ un altını tutan büller ve akral yerleşimli hedef lezyonlar ortaya çıkar.
- Ateş, sıvı elektrolit dengesizliği ve iç organ tutulumuna bağlı pnömoni, perikardit, böbrek yetmezliği meydana gelir. Katarakt ve pürülan konjunktivit, korneal bül oluşumu ve göz kapağında yapışıklıklara neden olabilir. Oral mukoza dışında genital mukoza, respiratuar traktus, larinks ve farinks tutulabilir.
- Özellikle mukoza tutulumunda sekel oluşabilir. Tanıda şüpheli ilaca bağlı patch testi uygulanabilmektedir.
- Tedavide şüpheli ilaç mutlaka kesilmelidir ve sistemik kortikosteroidler verilir. Sistemik kortikosteroidlerle erken tedavi seçeneği (0.5-1 mg/kg/gün) veya puls metilprednizolon (1 mg/kg/gün 3 gün boyunca) enfeksiyon riski tereddütlere rağmen düşünülmelidir. Diğer tedavi seçenekleri arasında azotiyopürin, talidomid, dapson, siklosporin, mikofenolat mofetil ve PUVA bulunmaktadır.
Toksik Epidermal Nekroliz
Derinin en şiddetli ilaç reaksiyonu olup %25-35 mortalite riski bulunmaktadır. İlaç kullanımından 7-21 gün, ortalama 2 hafta sonra meydana gelir.

- Çoğunlukla yaygın eritemli veya koyu kahverengi maküller ve büllöz lezyonlar gözlenir. Mukoza tutulumu sıktır.
- Prognozu kötüdür, genellikle 40 yaş üstü hastalarda meydana gelir.
- Etyolojide en sık neden ilaçlar; Sülfonamidlerden trimetoprim sülfametaksazol, sülfasalazin, sulfadoksin, sulfadiazin. Antiepileptiklerden fenitoin, karbamazepin, lamotrijin, fenilbutazon. Diğer neden olan ilaçlar antiretroviral ilaçlar, allopürinol, barbitüratlardır. Enfeksiyonlar, aşılar, konnektif doku hastalıkları, maligniteler etyolojide suçlanan diğer faktörler arasında yer almaktadır.
- Patogenezde keratinosit apopitozisi yer almaktadır. İlaç tedavisinin başlangıcı ile TEN gelişimi arasındaki sürenin 1 ile 3 hafta olması bir duyarlanma periyodu olduğunu göstererek immün sistemin patogenezde etkili olduğunu göstermektedir.
- Klinikte hastalarda ilk başta ateş, gözlerde kaşınma, yutkunurken ağrı gibi bulgular görülür. 1-3 gün sonrasında deride lezyonlar belirir. Hastaların çoğunda bukkal, oküler, genital mukozada eritem ve erozyon görülür. Hastaların dörtte birinde özafajit, diare eşlik edebilir. Deri lezyonları birleşme eğiliminde olan purpurik maküller şeklinde başlayıp büllere ilerler.
- Nikolsky bulgusu pozitiftir. Bülleri kaldırdığımızda deri ıslak sigara kâğıdı gibi gözükür. Çıplak kanlı dermis alanları kalır, bu görünüm haşlanmış deri olarak adlandırılır.
- Sepsis, bronşit, pnömoni, üst ve alt gastrointestinal sistem kanaması, sıvı-elektrolit dengesizliği ve böbrek yetmezliği gibi iç organ tutulumuna neden olabilir.
- SCORTEN olarak adlandırılan ve prognozun belirlenmesini sağlayan hastalık şiddet skoru bulunmaktadır. Bu skorda ileri yaş, yüksek kalp hızı, beraberinde kanser veya hematolojik malignite, tutulan vücut yüzeyinin %10’un üzerinde olması, serum üre, bikarbonat ve glikoz düzeylerinin yüksek olması kötü prognoz kriteleri olarak değerlendirilmektedir.
- Sedimentasyon artışı ve orta derecede lökositoz görülür. Eozinofili, albumin ve total protein azalması, proteinüri, hematüri, karaciğer ve böbrek fonksiyon testleri artışı meydana gelir. İmmun kompleks oluşumu sonucu kompleman düzeyinde azalma görülebilmektedir.
- Ayırıcı tanıda eritema multiforme major, Stevens Johnson sendromu, generalize fiks ilaç erupsiyonu, stafilokoksik haşlanmış deri sendromu, yanık ve pemfigus grubu hastalıklar düşünülebilir.
- Tedavide hastayı hospitalize ederek sıvı-elektrolit dengesi protein dengesinin sağlanması ve sepsis açısından takip edilmesi gerekmektedir. Son 1 ayda başlanan tüm ilaçlar mutlaka kesilmelidir.
- Yaygın deri tutulumunda mutlaka yanık ünitesinde takip edilmelidir. Yara bakımı günde bir kez yapılmalıdır. Her hareket epidermal ayrışmaya neden olacağından hasta mümkün olduğunca az hareket ettirilmelidir. Sırt ve yatakla temas edilen yerler vazelinli spançlar ile kapalı tutulmalıdır.
- Gözler bir oftalmolog tarafından muayene edilmelidir. Göz kapakları serum fizyolojik ile her gün temizlenmeli ve antibiyotikli damla kullanılmalıdır.
- Steroidler ilk günlerde verilirse deri lezyonlarını önemli ölçüde azaltır ve yüksek dozda metil prednizolon tedavisi verilebilir. İlaç ve metabolitlerini vücuttan uzaklaştırmak için plazmaferez etki edebilir. İntravenöz immunglobulin 3-5 gün boyunca, günde 400 mg/kg dozda uygulanabilir, Fas-liganda bağlanıp, Fas reseptör blokajı sonucu apoptosisi önleyici özelliği nedeniyle tedavide etkindir. N-asetil sistein (2gr/6 saat), siklosporin (3-4mg/kg/gün), siklofosfamid (100-300 mg/gün) tedavi seçenekleri arasında yer almaktadır.
- Lezyonların komplikasyonuna bağlı sepsis de en sık mortalite nedenidir.
Stafilokoksik Haşlanmış Deri Sendromu
Stafilakokus Aureus (S. Aureus) tarafından salgılanan eksfoliyatif toksinler aracılığı ile oluşur. İlk lezyon olarak yaygın eritem şeklinde başlayıp sonrasında ise intraepidermal ayrışma sonucu oluşan epidermolitik bir hastalıktır.

- Hastalığa S. Aureus eksfolyatif ekzotoksin A ve B neden olmaktadır.
- Yenidoğanlarda 6 yaş altında ve immun yetmezliği olan kişilerde sık görülür. Çocuklarda prognoz iyiyken özellikle yenidoğan ve erişkinlerde prognoz kötüdür.
- Öncesinde farenjit rinore veya osteomyelit gibi stafilokokal bir infeksiyon vardır veya stafilokoksik asemptomatik bir taşıyıcılık mevcuttur. Birkaç gün sonra diffüz makülopapüler eritem ve eritem sonrası büyük, gevşek büller ve eksfoliyasyon oluşur.
- Lezyonlarda nikolsky belirtisi pozitiftir. Mukozalar ve palmoplantar bölge tutulumu görülmez. Eritem sonrası 2.-3. günlerde yaygın deskuamasyon şeklinde başlar ve 1 haftada kızıla benzer deskuamasyonla iyileşir.
- Ayırıcı tanıda Büllöz impetigo ve lokalize stafilokoksik haşlanmış deri sendromu yer alır. Mukoza tutulumu olmaması ile SJS ve TEN’den ayrılır. Ayrıca TEN’ de ayrışma dermoepidermal bileşkede olurken burada ayrışma subgranüler tabakada olur.
- Böbrek yetmezliği veya immunsuprese olan kişilerde ortaya çıkabilir.
- Tedavide İntravenöz penisilinaza dirençli sistemik antistafilokoksik antibiyotikler verilmelidir. Intravenöz sıvı verilmelidir.
Toksik Şok Sendromu
Stafilakokus Aureus (S. Aureus) tarafından salgılanan pirojenik ekzotoksini neden olur. En sık tampon kullanımı sonucu oluşan mukozal ülserasyonlar bu sendroma neden olur. Enterotoksin B ve TSST-1 neden olduğu enfeksiyöz bir hastalıktır.

- Deri lezyonu olarak kasıklardan başlayan yaygın maküler eritematöz döküntü ve palmoplantar deskuamasyon görülür. Ayrıca farinks, konjunktiva ve vajinal hiperemi, çilek dili meydana gelebilir.
- Skarlatiniform erupsiyonu takiben deskuamasyon meydana gelir.
- 38°C üzerinde ateş eşlik eder.
- Generalize eritematöz erupsiyon + hipotansiyon + en az 3 organ sisteminde fonksiyon bozukluğuyla (gastrointestinal sistem, kas, mukoz membran, böbrek, hepatik, hematolojik ve santral sinir sistemi) tanı konur.
- Tedavide β-laktam antibiyotikler etkindir.
İlaç İlişkili Hipersensivite Sendromu ( DRESS )
Sistemik semptom ve eozinofilinin görüldüğü ilaç reaksiyonudur (DRESS), genellikle ilaç tedavisinin başlamasından sonraki 8 hafta içinde gelişen ciddi ilaç reaksiyonudur. Etyopatogenezde genetik yatkınlık olduğuna inanılmaktadır. Tip 4 hipersensivite reaksiyonu olduğuna da bazı çalışmalarda değinilmiştir.
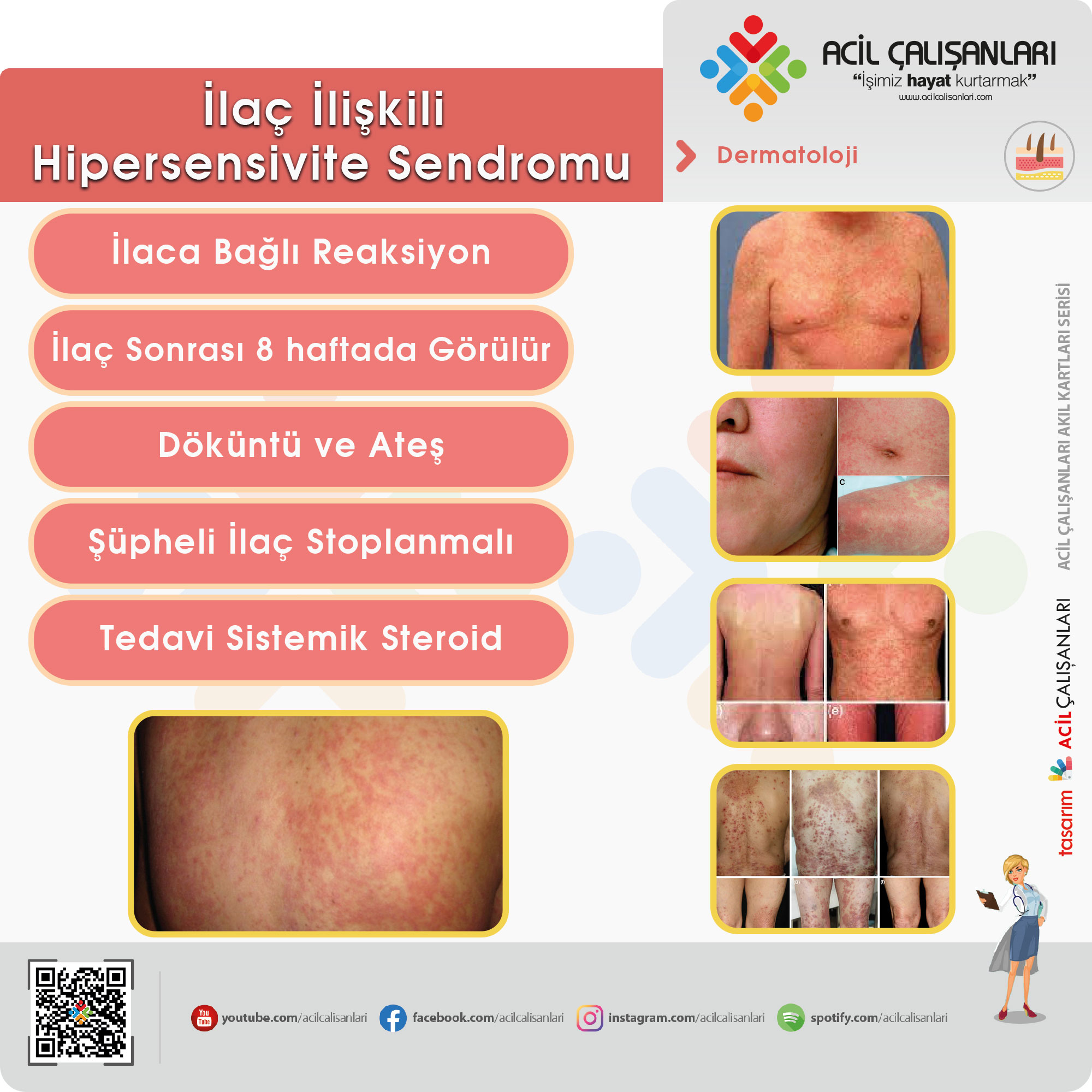
- Etiyolojide en sık neden olan ilaçlar;
- Aromatik antikonvülzanlar (fenitoin ve fenobarbital gibi),
- Allopurinol ve sülfanamid grubu ilaçlar
- NSAID’ ler,
- Antiretroviral ilaçlar,
- Anjiyotensin dönüştürücü enzim inhibitörleri,
- Kalsiyum kanal blokerleri
- DRESS sendromu, karaciğer, böbrekler ve hematolojik sistem gibi iç organ tutulumu ile tanımlanır. Döküntü ve ateş tipik olarak sendromun ilk belirtileridir ve beraberinde lenfadenopatiye eşlik edebilir.
- Döküntü genellikle maküler eritem olarak başlayıp simetrik, prurutik, birleşme özelliği olan papüllere ilerler. Yüz ve üst gövde tutulumu ile başlar, daha sonra gövde ve alt ekstremitelere ilerler. Özellikle yüzdeki ödem bu sendrom için tipik olup hastalığın şiddetini belirler. Mukoza tutulumu da görülebilir.
- Laboratuvar bulguları hastaların %30’unda eozinofili, hepatik ve böbrek fonksiyon bozukluğu olarak ortaya çıkar.
- Tedavide tanıdan hemen sonra şüpheli ilaç derhal kesilmeli ve şiddetli vakalarda sistemik steroid kullanımı gerekmektedir. Steroid tedavisi sonucu meydana gelen immunosupresyon HHV-6 ve CMV gibi enfeksiyonların reaktivasyonuna neden olur ve bu durum da DRESS sendromunun uzun süren steroid bağımlı formuna neden olmaktadır. Bazı yazarlar bu durumda HHV-6 reaktivasyonunu engellemek için gangsiklovir gibi antiviral ajanların kullanılabileceğini önermiştir. Literatürde steroidlere cevapsız vakalarda intravenöz immunoglobülinle (IVIG) tedavi edildiği bildirilmiştir.
Herpes Zoster (Zona)
Varicella’ ya (Su çiçeği) birincil maruziyetten sonra, virüs duyusal dorsal kök gangliyonunda daha sonraki reaktivasyona kadar latent olarak kalır. Su çiçeği virüsünün yeniden aktivasyonu sonucu ortaya çıkan hastalık zona olarak adlandırılır. Herpes zoster yaşlılarda ve immun supreselerde daha yaygındır.

- Döküntüler tek taraflı, ağrılı, lokalize ve veziküler döküntü meydana gelir. Genellikle bir dermatomu tutar. Vakaların yarısından fazlası torasik sinirleri etkilerken, %20’ si kraniyal veya trigeminal bölgeyi, %15’ i lumbal bölgeyi ve %5’ i sakral bölgeyi etkiler.
- Lezyonlar çıkmadan birkaç gün önce ağrı (şiddetli olabilir), karıncalanma, kaşıntı veya yanma hissi gibi parastezik semptomlar olabilir. İlk lezyonlar, bir dermatom içinde eritemli zeminde grube eritematöz papüllerdir, bunu 24 ila 48 saat içinde grube veziküller veya büller takip eder. İlerleyen günlerde lezyonlar püstüler, hemorajik veya nekrotik hale gelebilir. Yeni lezyonlar 1 haftaya kadar gelişebilir ve lezyonların kabuklanması 7 ila 10 gün içinde gerçekleşir.
- Tzanck testi yapılabilir. Kesin tanı, vezikül sıvısı veya biyopsi örneği üzerindeki polimeraz zincir reaksiyonu çalışmaları veya viral kültürler ile konabilir.
- Tedavi oral asiklovir, valasiklovir veya brivudin ile yapılır. Böbrek yetmezliği olan hastalar için doz ayarlaması gereklidir. Asiklovirin erüpsiyonun başlamasından 72 saat içinde başlanırsa varisella enfeksiyonunun süresini ve şiddetini azalttığı gösterilmiştir. Diğer tedaviler arasında analjezikler, lidokain yamaları, topikal kapsaisin, trisiklik antidepresanlar, gabapentin ve pregabalin gibi semptomlara yönelik tercihler olabilir.
Daha fazlasına buradan erişebilirsiniz.
Generalize Püstüler Psoriazis
Sedef hastalığının bir türü olan generalize püstüler psoriasis; genellikle sistemik belirtilerle birlikte ortaya çıkan ve yaygın olarak görülen püstülerle karakterizedir.

- Döküntü eritemli zeminde nonfoliküler steril püstüllerle karakterizedir.
- Ateş, halsizlik, kaşeksi, genel durum bozukluğu, lökositoz, sedimentasyon artışı görülebilir. Lezyonlarda yanma, sızı ve kaşıntı olabilir.
- Deriden su ve elektrolit kaybı meydana gelir. Sistemik komplikasyonları arasında pnömoni ve kalp yetmezliği yer alır.
- Tedavisinde asitretin gibi retinoidler kullanılır. Diğer tedavi seçenekleri arasında; siklosporin, metotreksat, biyolojik ajanlar gibi tedaviler yer almaktadır.
Ürtiker Anjioödem
Ürtiker
Ürtiker vücutta yaygın geçici eritemli ödemli papül ve plaklarla karakterizedir.
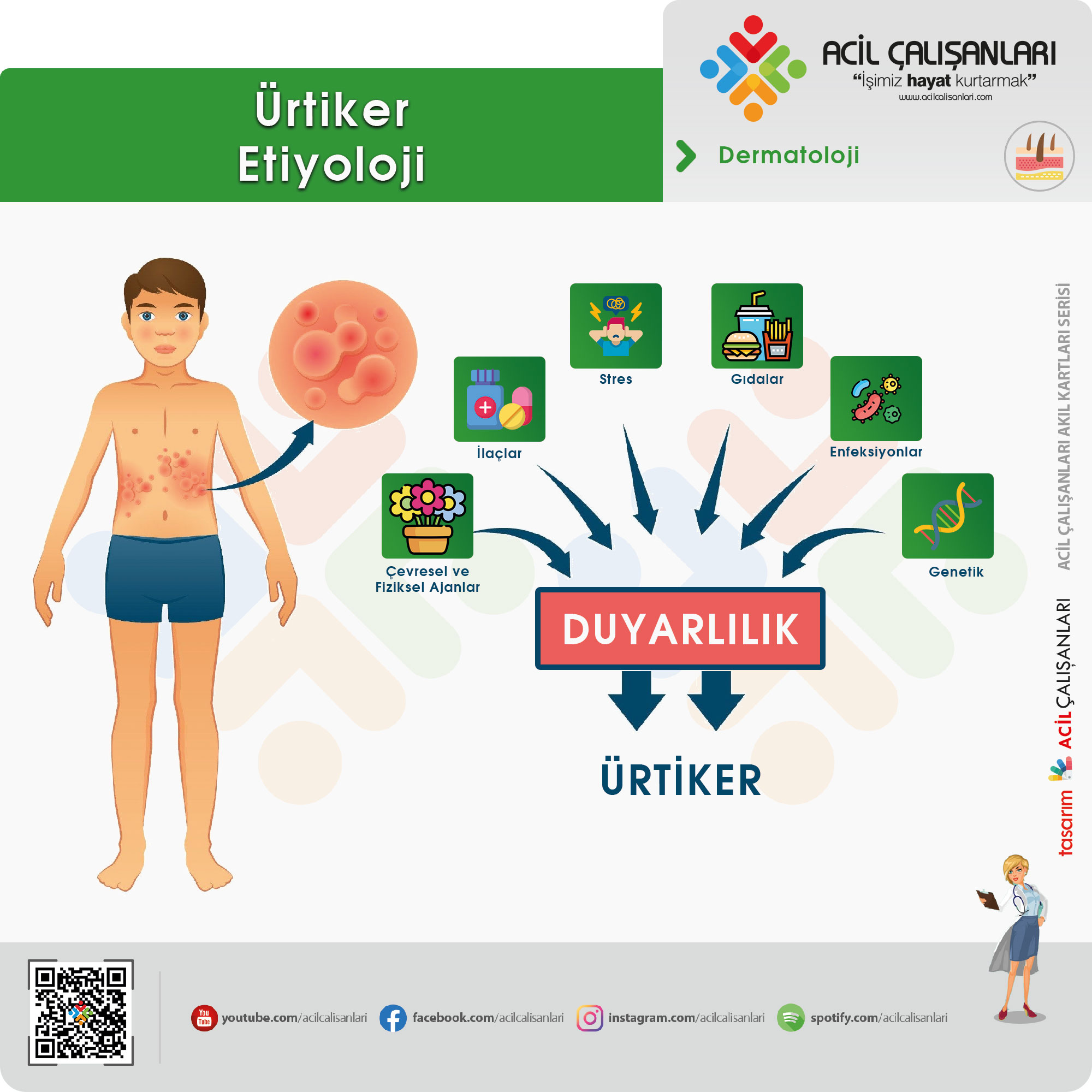
- Ürtikerde lezyonlar 24 saatten kısa sürer. 24 saatten uzun süren ürtikeryal vaskülitte ise lezyonlar hiperpigmentasyonla iyileşir. 6 haftadan kısa süren ürtiker akut ürtiker, uzun süren ürtiker ise kronik ürtikerdir.
- Etyolojide ilaçlar, gıdalar, enfeksiyonlar, stres, genetik faktörler ve fiziksel ajanlar yer almaktadır. İlaçlardan özellikle salisilik asit ve NSAID’ler sorumlu tutulmaktadır.
- Tedavide sistemik H1 ve H2 antihistaminikler ve sistemik kortikosteroidler(0,5-1 mg/kg), doksepin(trisiklik antidepresan), lökotrien antagonistleri(montelukast) verilir. Cevapsız durumlarda üçüncü basamak tedavi olarak plazmaferez, IVIG, siklosporin, omalizumab tercih edilir. Anjioödem ve/veya anafilaksi eşlik ediyorsa epinefrin 300-500 mikrogram im enjekte edilmelidir.
- Detaylı bilgiye buradan ulaşabilirsiniz.
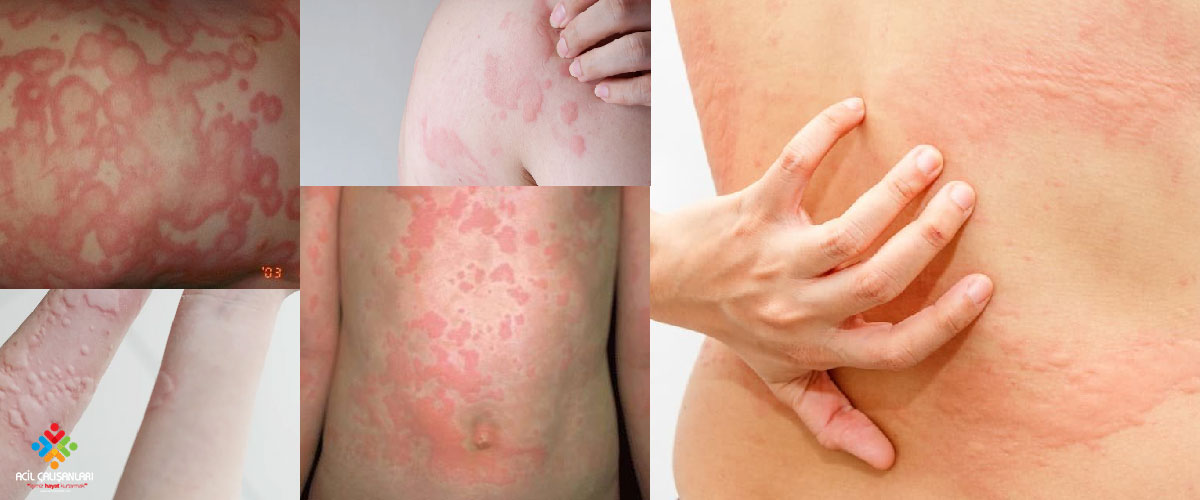
Anjioödem
Anjioödem dermis subkutan ve mukozaların geçici ödemidir. Vakaların %50 sinde ürtikere eşlik eder ve anaflaksi ile komplike olur. Anjioödem herediter ve edinsel olarak ikiye ayrılır.

Herediter Anjioödem
Herediter anjioödem otozomal dominant geçişli ve ailesel olup enzim eksikliği (C1 inhibitörü=C1INH) sonucu oluşur.
- Anjiyoödem ataklarında ürtiker plağı ve pruritus görülmez, ödem asimetriktir.
- Steroidlere, antihistaminiklere ve adrenaline yanıt azdır veya yanıt alınamaz. Gastrointestinal ödem sıklıkla tabloya eşlik eder.
- Patofizyolojisinde kompleman sisteminin bir komponenti olan C1 esteraz inhibitörünün eksikliği görülürken, bazı vakalarda fonksiyon bozukluğu mevcuttur. C1 fonksiyonunun bozulması sonucu C4 ve C2 azalır. C1 protein inhibitörü, Hageman faktörü inhibe eder. Dolayısıyla herediter anjioödemde Hageman faktör yolunun aktivasyonu ile bradikinin oluşarak vazodilatasyon ve ödem meydana gelir.
Edinsel Anjioödem
Edinsel C1INH eksikliği geç dönemde oluşur ve C1INH’ ne karşı otoantikor oluşumuna veya monoklonal B hücre hastalığı gibi lenfoproliferatif malignitelere bağlı olarak meydana gelir. C1INH eksikliğinde oluşan anjiyoödeme ürtiker eşlik etmemektedir ve tüm yüzde ödem oluşabilmektedir.
- Tedavi her iki tipinde de ortaktır. Androjenler, antifibrinolitikler veya C1 esteraz inhibitörü (cınryze), taze donmuş plazma verilir. Profilakside danazol ve stanazolol gibi zayıf androjenler kullanılır. Bu androjenler C1 esteraz inhibitör sentezini arttırır ve herediter anjiyoödem oluşumunu engeller. Danazol 50-600 mg/gün ve stanazolol ise 0.5-2mg/gün verilir fakat akut atak tedavisinde etkisizdirler.
Pemfigus Vulgaris
Pemfigus vulgaris derinin otoimmun büllöz dermatozlarındandır. Deri ve mukoza tutulumu birlikte görülür. Tedavi edilmediği zaman sepsise bağlı ölüm meydana gelebilir. Patogenezi bazı HLA tipleriyle ilişkilendirilmiştir. 30-50’li yaşlarda görülür.

- Döküntüler ilk oral mukozada ortaya çıkıp daha sonra deriye yayılır. Yumuşak damak tutulumu sıktır. Yanak mukozasında, dilde ve dudakta erode alanlar görülebilir. Gingivada deskuamatif gingivit tablosuna yol açar. Nikolsky fenomeni pozitiftir.
- Nikolsky fenomeni değerlendirmesi üç şekilde yapılır.
- Üstten basınca genişlemesi
- Patates soyar gibi bül artığını kenardan tutup kaldırılması
- Bülün yanındaki sağlam alana basınca yeni bir ayrılma meydana gelmesi
- Hastalarda büller epidermal olduğundan sağlam bül genellikle görülmez. Lezyonlar yüz, saçlı deri, sırt, gövde, aksilla ve inguinal bölge gibi vücudun her yerinde sık görülebilir. Bülleri açılması sonucu erozyonlar oluşur.
- Mukozal tutulum sonucu defekasyon, miksiyon güçlüğü ve disfaji oluşabilir. Oral ve genital lezyonlar tedaviye daha dirençlidir. Oral lezyonlar cilt lezyonlarından ortalama olarak 5-6 ay önce başlar, 4-12 ay içinde de lezyonlar tüm vücuda yayılır. Oral mukozada en sık tutulum yeri bukkal mukozadır.
- Sıvı-elektrolit kaybına ve ölüme neden olabilir. Lezyonlar hiperpigmentasyonla iyileşebilir, genellikle sikatris görülmez.
- Tedavide sistemik steroid ve azotiyopürin kullanılır. 1 mg/kg/gün prednizon standart başlangıç dozudur. Acil serviste hastaların sistemik komplikasyonlarına yönelik semptomatik tedavi, sıvı elektrolit bozuluklarının replasmanı planlanılmalıdır.
- Azotiyopürin siklofosfamid gibi immunosupresif ajanlar kortikosteroidlerle kombine edildiklerinde remisyonu hızlandırabilirler. Azotiyopürin 2-4 mg/kg/gün dozunda kullanılır. Siklosfosfamid 1-3 mg/kg/gün dozunda verilir ve en önemli yan etkileri; hemorajik sistit, sterilite ve lökopenidir. Mikofenolat mofetil, siklosporin, plazmaferez, IVIG alternatif tedaviler arasında yer almaktadır.
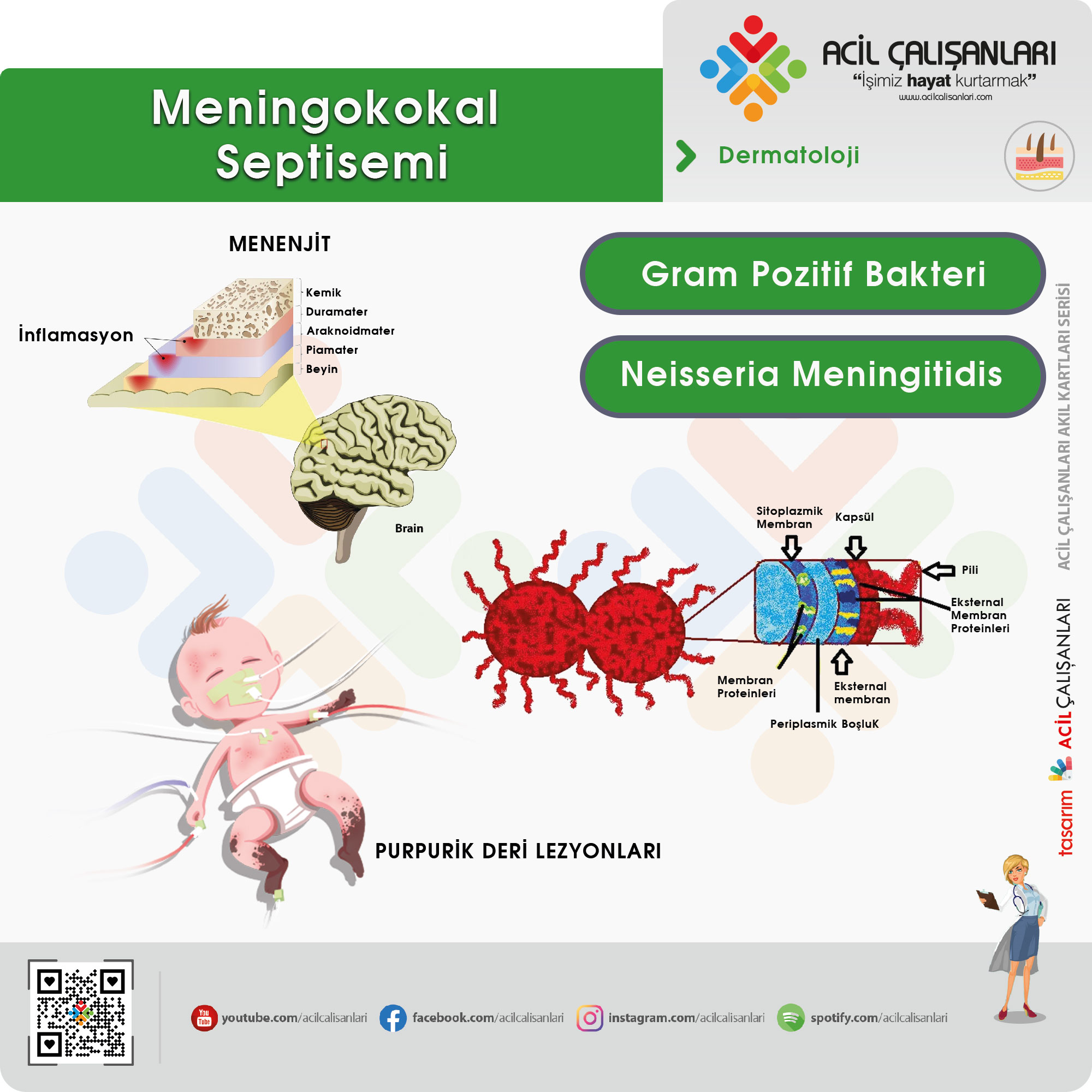
Meningokokal Septisemi
Meningokokal septisemi mevsimsel epidermi yapar. Oldukça ciddi bir tablo olup daha çok çocukları etkiler. Gram pozitif diplokoklar olan Neisseria meningitidis bakterisi etkendir.
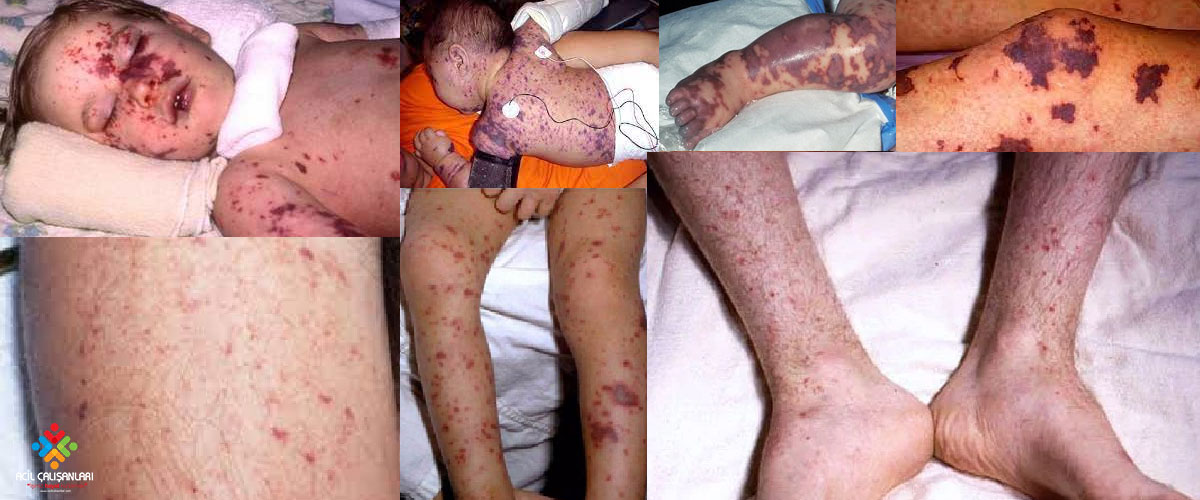
- Tipik lezyonlar yaygın purpurik lezyonlar şeklindedir. Hastaların çoğunda bulunur ve ilk semptomlardan yaklaşık 1 gün sonra ortaya çıkar. Hastalık gribe benzer nonspesifik bulgular olarak başlar ve döküntü olarak başlangıçta eritem mevcuttur. Daha sonra purpurik döküntüye döner.
- Sepsisin klinik belirtileri taşikardi, takipne ve ateştir. Meningokokal sepsisin önemli bir özelliği de hızlı ilerlemesidir.
- Tedavide Penisilin G ilk seçenekdir. Diğer alternatif ajanlar ise kloramfenikol, seftriakson ve sefotaksimdir.
- Temasta olan ev halkının tümü, günlük bakım yapanlar, hastayla karşılaşan hastane personeli rifampin ile profilaktik tedavi almalıdır.
Eritema Nodosum
Kadınlarda erkeklere göre daha sık olup 20-30 yaş kadınları etkiler. Etyolojide en sık streptokoksik farenjit ve oral kontraseptif gibi ilaçlar yer alır. Gebelik, sarkoidoz, Hodgkin lenfoma ve inflamatuar barsak hastalığı da eritema nodozuma yol açabilir.
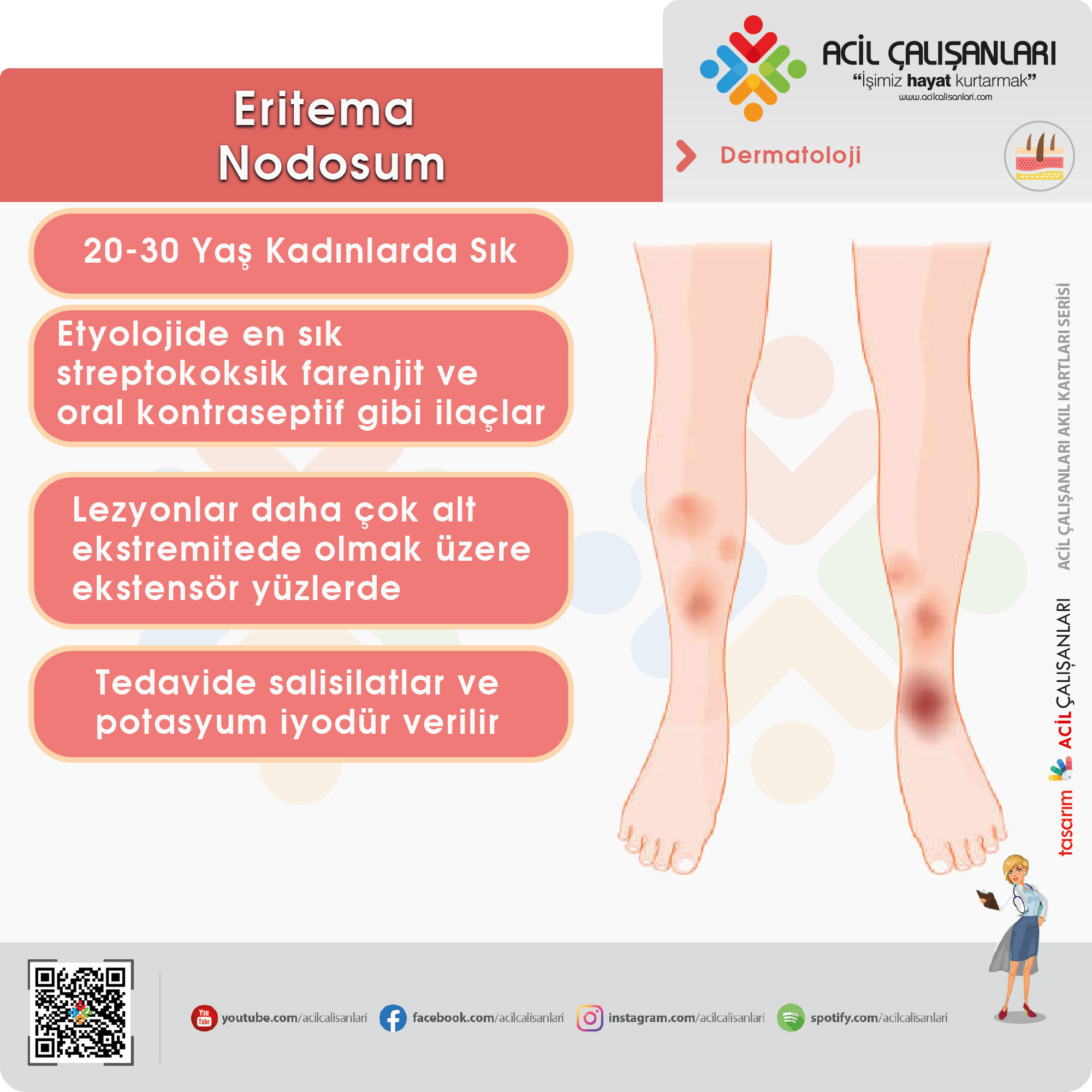
- Eritemli nodüler genellikle daha çok alt ekstremitede olmak üzere ekstensör yüzlerde yer alırlar, süpürasyon göstermezler. Lezyonlar 1-2 haftada deskuamasyonla geriler. Artralji sık olarak eşlik eder. Eklemlerde eritem, ödem, hassasiyet ve efüzyon meydana gelebilir.
- Eritem nodozumda renk önce kırmızı, sonra sırasıyla pembe, mor, sarı ve yeşil renge dönüşür.
- Tedavisinde salisilatlar ve potasyum iyodür verilir. Potasyum iyodid yetişkin dozu 300-1500 mg/gün arasında değişir. İyileşme iki-üç hafta içerisinde görülür. Indometazin, oksifenobutazon ve naproksen gibi NSAID ajanlar da verilebilir. Eritema nodozum tedavisi altta yatan duruma göre yapılmalıdır.
- Kolşisin Behçet Hastalığı’na eşlik eden eritema nodozum vakalarında etkilidir.

Nekrotizan Fasiit
Nekrotizan fasiit yumuşak dokuların fatal olan hızlı ilerleyen nadir bakteriyel infeksiyonudur. Etken streptokok, stafilokok, koliform bakteriler, enterokoklar ve anaeroblar gibi polimikrobiyaldir. Sellülit gibi başlar hızlı ilerleyip, günler içerisinde nekroz ve gangrenler gelişir. Orta yaşta ve diyabetik, immunsuprese hastalarda sık olarak gözlenir.
- Alt ekstremite, karın ve perine en sık tutulan bölgeler olup krepitasyon görülebilir. Skrotumdaki özel tipine Fournier gangreni adı verilmektedir.
- Tedavide sistemik antibiyotik tedavisi ve debridman yapılmalıdır. Bazen süreç ampütasyona kadar ilerleyebilir.
- Gram negatif basil, stafilokok, streptokok ve anaeroblara (piperasilin, tazobaktam) karşı geniş spektrumlu bir ß laktam inhibitörü ile başlangıç tedavisi gereklidir. Septik hastalarda siprofloksasin eklenebilir. Penisilin alerjisinde siprofloksasinle birlikte metronidazolle ampirik tedavi göz önüne alınabilir. Psödomonasa etkili antibiyotiklerin kullanımı nötropenik hastalarda düşünülmelidir. Hiperbarik oksijen tedavisinin anaerobik Gram-negatif Nekrotizan fasiitli hasta alt grubunda yararlı olabileceği düşünülse de bu konu tartışmalıdır. IVIG şiddetli A grubu streptokokkal enfeksiyonu olan bazı hastalarda yararlıdır.
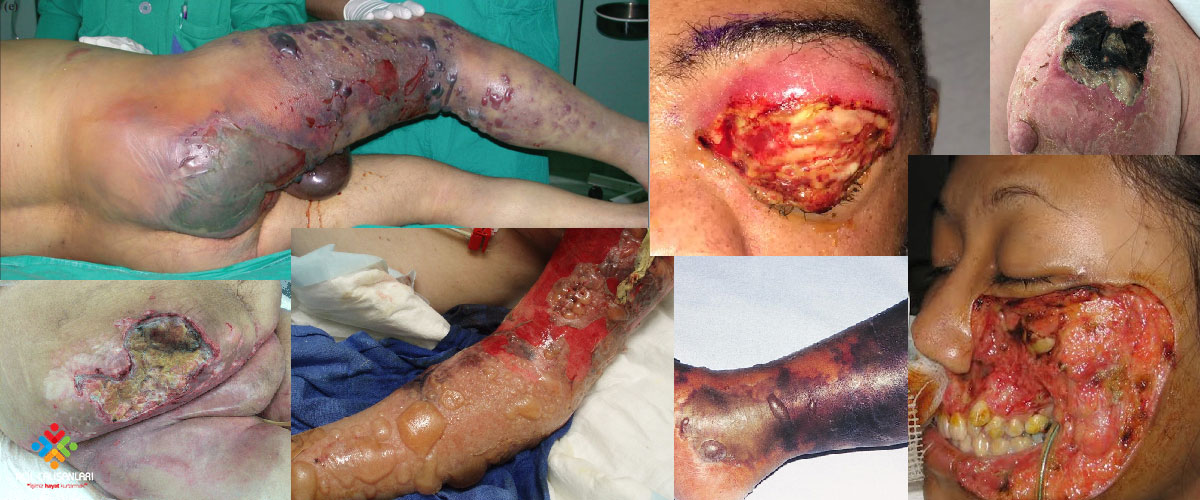
Dermatolojik acil durumlar az görülmekle birlikte erken tanı konulup uygun tedavinin yapılması gerekmektedir. Özellikle stafilokoksik haşlanmış deri sendromu, DRESS sendromu, anjioödem, toksik epidermal nekroliz, toksik şok sendromu gibi dermatolojik acil durumlarda hastaların ABC stabilizasyonunun ve uygun sıvı-elektrolit resüsitasyonunun sağlanması ilerleyen dönem için tedavinin planlanılması hastalar için hayat kurtarıcıdır.

- Özkur E, Altunay İ, Şekerlisoy G, et al. Dermatology Consultations in Emergency Department. The Medical Bulletin of Sisli Etfal Hospital. 2018; 4: 1-4.
- Allı N. Dermatolojik Aciller Özel Sayısı. Türkiye Klinikleri Dermatoloji – Özel Konular. 2016; 9: 4.
- Rushton, W., Brady, W.J. (2020). In:Tintinalli, J.E., Ma, O.J., Yealy, D.M., Meckler, G.D., Stapczynski, J.S., Cline, D.M., & Thomas, S. H., (Eds.), Tintinalli’s Emergency Medicine. (9th ed., pp.1652-1712). New York: Mc Graw Hill.
- Rubegni P, Cevenini G, Lamberti A, et al. Dermatological conditions presenting at the Emergency Department in Siena University Hospital from 2006 to 2011. J Eur Acad Dermatol Venereol. 2015; 29: 164-168.
- Wang E, Lim BL, Than KY. Dermatological conditions presenting at an emergency department in Singapore. Singapore Med J. 2009; 50: 881-884.
- Ansorge C, Miocic JM, von Bubnoff D, et al. Dermatological conditions presenting to the emergency dermatological unit of a university hospital in Germany. J Dtsch Dermatol Ges. 2018; 16: 1451-1456.
- Bolognia, L., Schaffer, J.V., & Cerroni, L. (2018). Dermatology. (4th ). China: Elsevier.
- Türsen B, Türsen Ü. Dermatolojik Acil Durumlar. Dermatoz. 2014; 5(1): 1451d2.
- Namba M, Tsunemi Y, Kawashima M. Sorafenib-induced erythema multiforme: three cases. Eur J Dermatol. 2011; 21: 1015-1016.
- Sawicki J, Ellis AK. Stevens-Johnson syndrome: a review of 14 adult cases with one fatal outcome. Ann Allergy Asthma Immunol. 2013; 110: 207-209.
- Sotelo-Cruz N. Stevens-Johnson syndrome and toxic epidermal necrolysis in children. Gac Med Mex. 2012; 148: 265-75.
- Schwartz RA, McDonough PH, Lee BW. Toxic epidermal necrolysis: Part II. Prognosis, sequelae, diagnosis, differential diagnosis, prevention, and treatment. J Am Acad Dermatol. 2013; 69: 187.e1-187.e16
- Schwartz RA, McDonough PH, Lee BW. Toxic epidermal necrolysis: Part I. Introduction, history, classification, clinical features, systemic manifestations, etiology, and immunopathogenesis. J Am Acad 2013; 69: 173.e1-173.e13.
- Berk DR, Bayliss SJ. MRSA, staphylococcal scalded skin syndrome, and other cutaneous bacterial emergencies. Pediatr Ann. 2010; 39: 627-33.
- LeRiche T, Black AY, Fleming NA.Toxic shock syndrome of a probable gynecologic source in an adolescent: a case report and review of the literature. J Pediatr Adolesc Gynecol. 2012; 25: 133-7.
- Al-ajmi JA, Hill P, O’ Boyle C, et al. Group A Streptococcus Toxic Shock Syndrome: An outbreak report and review of the literature. J Infect Public Health. 2012; 5: 388-93.
- Alatas ET, Tetik C, Dogan G, et al. Sülfosalazin ilişkili Dress sendromu. 2016: 1: 1-4.
- Türkay A, Karvatska YP, Denysenko OI. Acute Onset of Generalize Pustular Psoriasis in a Patient with Previously Unknown HIV Infection. Turkiye Klinikleri Journal of Dermatology. 2019; 29: 80-84.
- Mesçi B, Tınazlı M, Oguz A. Herediter anjioödem. Göztepe Tıp Dergisi. 2011; 26: 39-41.
- Cüre E, Sahin M. Herediter anjiyoödemli bir olgu. Genel Tıp Derg. 2006; 16: 191-194.
- Kepenekli E, Tuygun N, Tanir G. Çocuklarda Invazif Meningokokkal Hastalik: 7 Hastada Klinik Özellikler ve Tedavi Yaklasiminin Degerlendirilmesi/Invasive Meningococcal Disease in Children; Assessment of Clinical Features and Treatment Options in 7 Patients. Cocuk Enfeksiyon Dergisi. 2008; 2:152.
- Gilchrist H, Patterson JW. Erythema nodosum and erythema induratum (nodular vasculitis): diagnosis and management. Dermatol Ther. 2010; 23: 320-7.