Bu İçerik Sadece Aboneler İçindir
Miyokardit kalp kas dokusunun inflamasyonu olarak tanımlanır. Enfeksiyon, toksik etkilere maruz kalma veya kişinin kendi bağışıklık sistemiyle ilgili (otoimmün) nedenlerden dolayı ortaya çıkar. Ama en sık viral nedenler sorumludur. Genellikle in hastalığı olup belirtisiz seyretse de bazı olgularda miyozitlerdeki oluşan nekroz ve dejenerasyona bağlı miyokardiyal disfonksiyon ve kalp yetmezliği gelişebilir. Dilate kardiyomiyopatinin (DKMP) en sık nedenidir. Yine genç erişkinlerdeki ani ölümlerin %12’sinden sorumludur. Miyokard tutulumu dışında perikard tutulumu da varsa miyoperikardit adını alır.
ANATOMİ
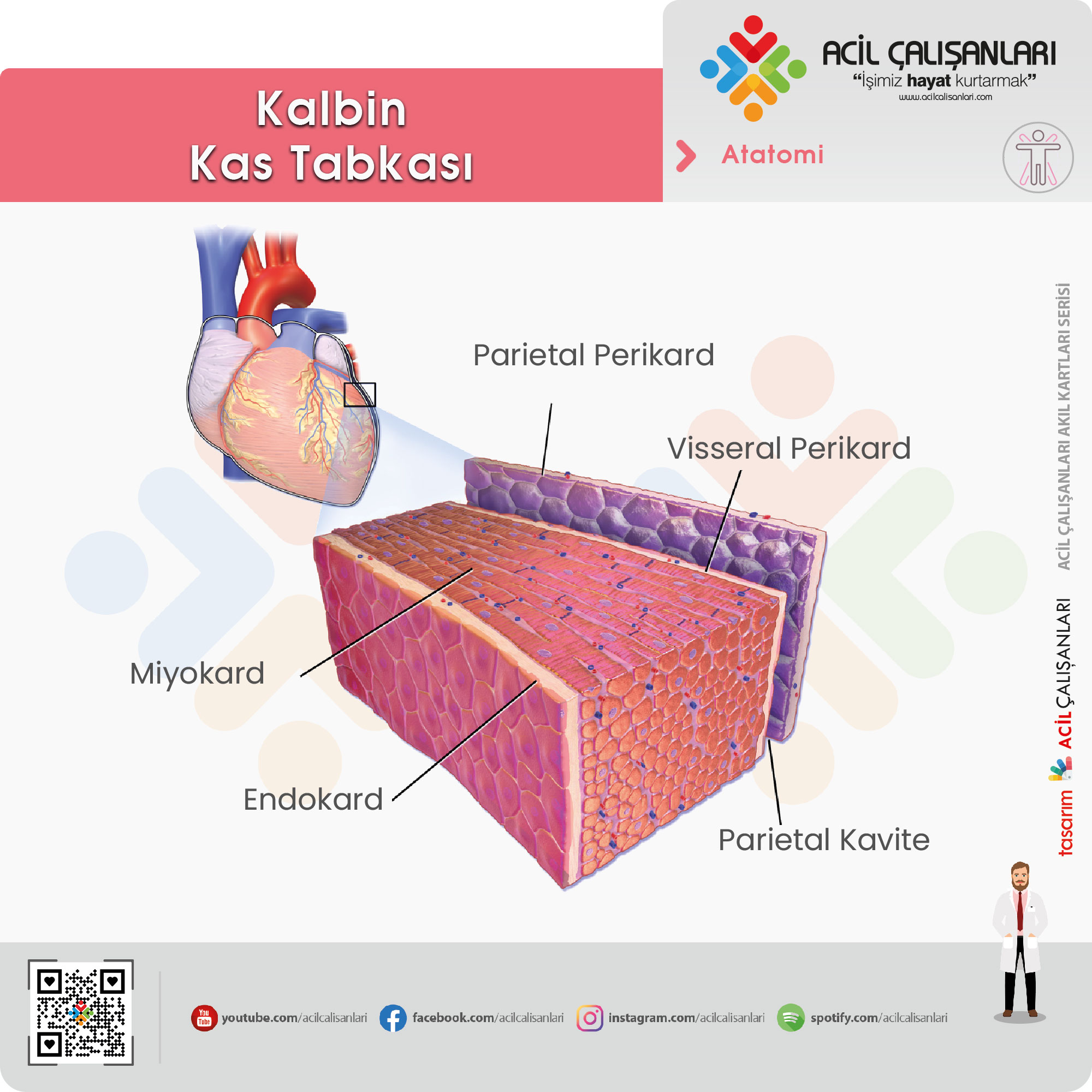
Kalp 3 katmandan oluşur; bu katmanlar en dışta epikard, ortada miyokard ve en içte endokard. Epikard ve endokard ince katmanlardır. Miyokard kalbe ait ana katmanı oluşturur ve kalp kası liflerinden oluşmuştur.
EPİDEMİYOLOJİ
Miyokardit, her yaşta görülebilmekle birlikte en sık genç erişkinlerde (özellikle 20–40 yaş arası) ortaya çıkan inflamatuar bir kalp hastalığıdır. ESC 2025 yaklaşımı, hastalığın klasik olarak genç popülasyonda daha sık görüldüğünü doğrulamakla birlikte, klinik spektrumunun çok geniş olması nedeniyle gerçek sıklığının muhtemelen olduğundan daha düşük tahmin edildiğini vurgular.
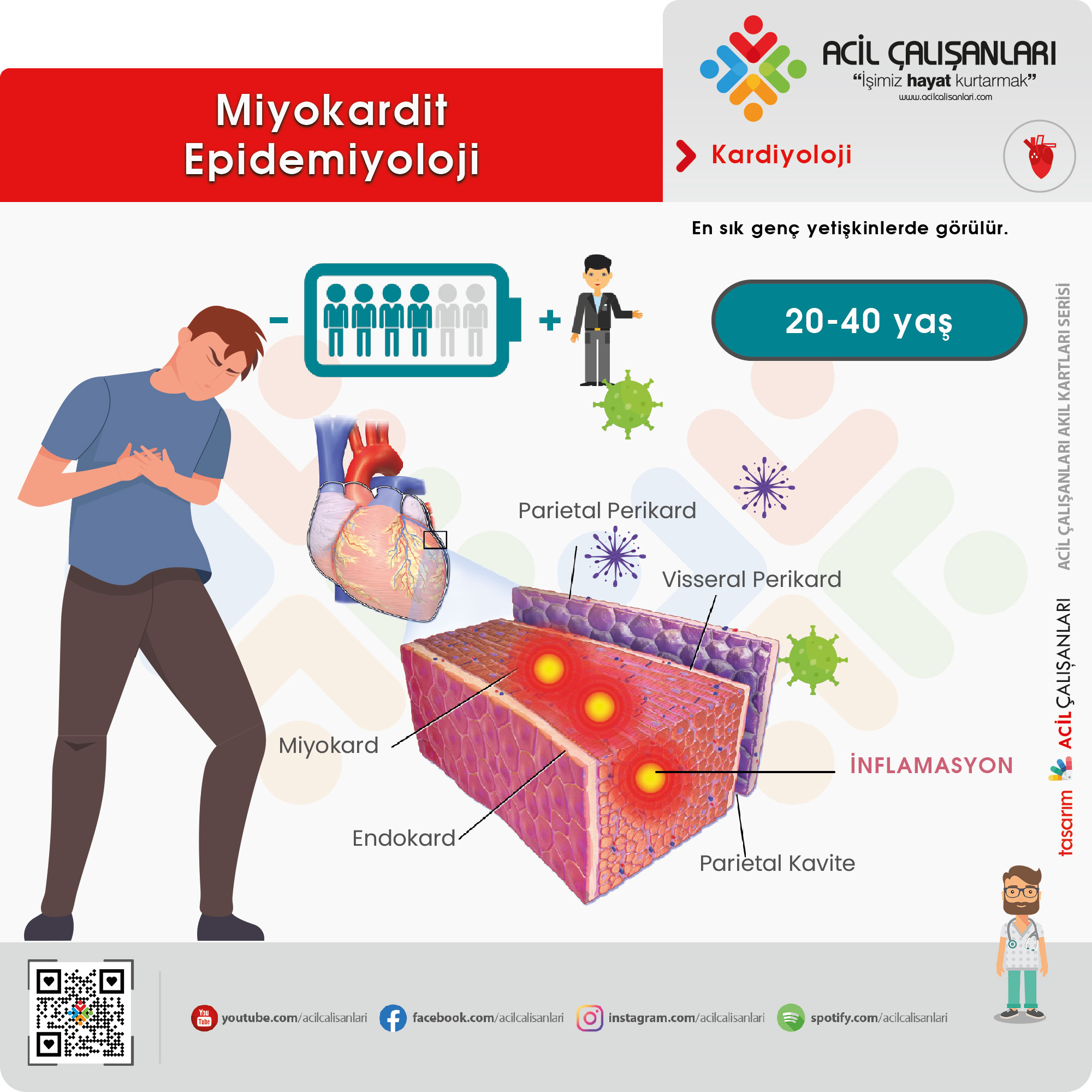
Miyokarditin en yaygın nedeni viral enfeksiyonlardır. Ancak otoimmün hastalıklar, toksik ajanlar, ilaçlar ve sistemik hastalıklar da önemli etiyolojik faktörler arasında yer alır. ESC 2025, özellikle viral üst solunum yolu enfeksiyonları sonrası gelişen miyokard tutulumunun sık olduğunu, ancak çoğu vakanın subklinik seyrettiğini belirtir.
Klinik prezentasyon son derece değişkendir. Hastalar tamamen asemptomatik olabilirken, yalnızca hafif troponin yüksekliği ile saptanabilir ya da göğüs ağrısı ile akut koroner sendromu taklit edebilir. Daha ağır olgularda akut kalp yetmezliği, ciddi aritmiler, kardiyojenik şok ve ani kardiyak ölüm görülebilir. Bu geniş klinik spektrum nedeniyle miyokardit olgularının önemli bir kısmı tanı alamamakta ve bu durum gerçek insidansın net olarak belirlenmesini zorlaştırmaktadır.
ESC 2025 verilerine göre miyokardit, her iki cinsiyeti etkileyebilmekle birlikte erkeklerde daha sık görülme eğilimindedir. Özellikle genç erkeklerde hem viral miyokardit hem de nadiren aşı ilişkili miyokardit daha fazla bildirilmiştir.
Akut viral enfeksiyon geçiren hastaların yaklaşık %1–5’inde miyokard tutulumu geliştiği tahmin edilmektedir. Bununla birlikte, bu oran klinik olarak tanı alan hastaları değil, subklinik olguları da içerecek şekilde değerlendirilmelidir.
🎯 Klinik mesaj
👉 En sık genç erişkinlerde görülür
👉 En yaygın neden viral enfeksiyonlar
👉 Klinik spektrum çok geniştir (asemptomatik → şok)
👉 Gerçek insidans bilinmez (tanı kaçabilir)
👉 Erkeklerde daha sık görülür
SINIFLAMA
ESC 2025 kılavuzu, miyokarditi yalnızca klasik Lieberman sınıflaması ile değil, klinik prezentasyon, hastalık şiddeti ve seyir üzerinden daha pratik ve klinik odaklı bir şekilde değerlendirmeyi önerir. Bu nedenle güncel yaklaşımda sınıflama, hastanın klinik durumu ve risk düzeyine göre yapılır.
Klinik prezentasyona göre sınıflama
1. Akut miyokardit
- En sık görülen form
- Genellikle viral etiyoloji
- Göğüs ağrısı, troponin yüksekliği
- ACS’yi taklit edebilir
- Miyokard tutulumu fokal veya diffüz olabilir
2. Fulminan miyokardit
- Ani başlangıçlı ve ağır seyirli
- Hızla gelişen kardiyojenik şok
- Ciddi ventriküler disfonksiyon
- Yoğun bakım gerektirir
3. Komplike miyokardit (ESC 2025 vurgusu)
👉 En önemli güncel kavram
Aşağıdakilerden biri varsa:
- EF <50%
- Ventriküler aritmi
- Yüksek dereceli AV blok
- Hemodinamik instabilite
➡️ Yüksek riskli grup
4. Komplike olmayan miyokardit
- Hemodinamik stabil
- EF korunmuş
- Aritmi yok
➡️ Daha iyi prognoz
Hastalık sürecine göre (klasik yaklaşım – ikinci planda)
ESC 2025 bu sınıflamayı tamamen terk etmez ancak klinikte daha az vurgular:
- Akut miyokardit
- Kronik aktif miyokardit
- Kronik persistan miyokardit
👉 Lieberman sınıflaması artık yardımcı konumdadır
⚠️ ESC 2025 önemli değişim
👉 Eski yaklaşım:
- Akut / kronik / persistan
👉 Yeni yaklaşım:
✅ Risk ve klinik şiddet odaklı sınıflama
- Komplike vs komplike olmayan
- Fulminan form ayrı değerlendirilir
ETİYOLOJİ
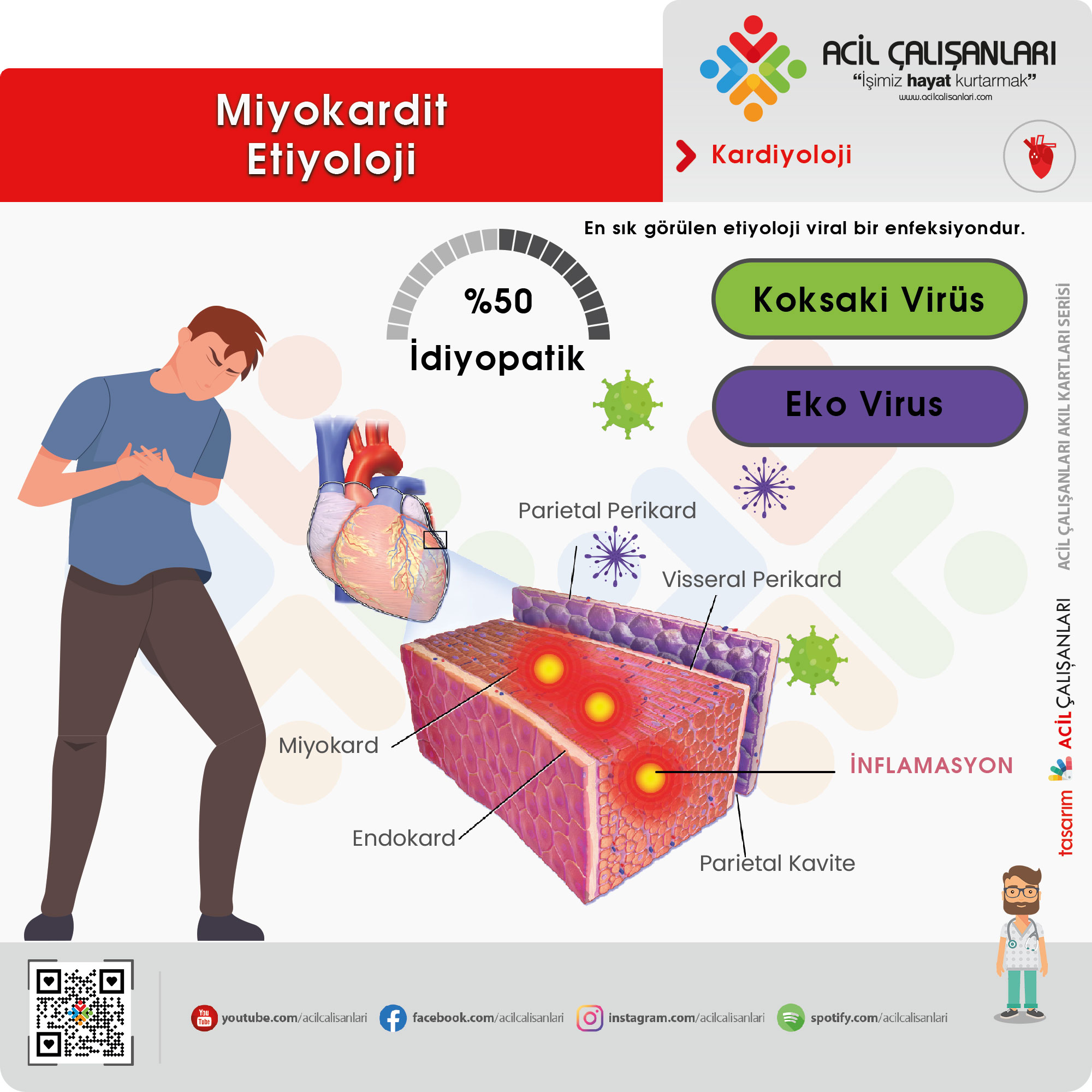
Miyokardit, çok geniş bir etiyolojik spektruma sahip olup olguların önemli bir kısmında kesin neden saptanamaz. ESC 2025 yaklaşımına göre hastaların yaklaşık %40–50’sinde etiyoloji idiyopatik olarak kalır ve bu olguların çoğunun aslında viral kökenli olduğu düşünülmektedir.
Klinik pratikte etiyoloji, enfeksiyöz ve enfeksiyöz olmayan nedenler olarak iki ana grupta değerlendirilir.
🔬 Enfeksiyöz nedenler
Enfeksiyöz ajanlar, özellikle genç hastalarda miyokarditin en sık nedenidir ve çoğunlukla viral etkenler sorumludur.
Viral enfeksiyonlar en yaygın grubu oluşturur. Coxsackievirus ve echovirus klasik etkenler olmakla birlikte günümüzde Parvovirus B19, adenovirus, Epstein-Barr virüsü (EBV), sitomegalovirüs (CMV), influenza, hepatit B ve C virüsleri ile HIV de sık görülen nedenler arasındadır.
Bakteriyel nedenler daha nadir olup genellikle daha ağır klinik tablolarla ilişkilidir. Stafilokoklar, streptokoklar, Legionella, Salmonella, Shigella, Clostridium türleri ve özellikle tüberküloz bu grupta yer alır.
Paraziter ve protozoal enfeksiyonlar da miyokardit yapabilir. Özellikle Trypanosoma cruzi (Chagas hastalığı), Toxoplasma gondii, Trichinella ve Schistosoma önemli etkenlerdir.
Spiroketler, özellikle Borrelia burgdorferi (Lyme hastalığı), miyokard tutulumuna yol açabilir.
🧬 Enfeksiyöz olmayan nedenler
Enfeksiyon dışı nedenler, özellikle atipik seyirli veya tedaviye dirençli olgularda akılda tutulmalıdır.
Otoimmün ve inflamatuar hastalıklar, miyokarditin önemli nedenleri arasındadır. Sistemik lupus eritematozus, polimiyozit, dermatomiyozit ve diğer kollajen doku hastalıkları miyokard tutulumu yapabilir.
Hipersensitivite ve eozinofilik miyokardit, genellikle ilaçlara bağlı gelişir ve klinik olarak farklı bir alt grup oluşturur.
Toksik nedenler, kardiyotoksik ilaçlar, kemoterapötikler, alkol ve çeşitli kimyasallar ile ilişkilidir.
Sistemik hastalıklar, sarkoidoz, inflamatuar barsak hastalıkları ve dev hücreli arterit gibi durumlar miyokarditi tetikleyebilir.
Diğer nedenler arasında akut romatizmal ateş ve çeşitli immün aracılı süreçler yer alır.
🎯 Klinik mesaj
👉 Olguların yarıya yakını idiyopatik (çoğunlukla viral)
👉 En sık neden: viral enfeksiyonlar
👉 Atipik / ağır / dirençli vakada → enfeksiyon dışı nedenleri düşün
👉 Etiyoloji araştırması → her hastada rutin değil, seçilmiş hastada yapılır
PATOFİZYOLOJİ
Miyokardit, miyokardın inflamasyonu ile karakterize, çoğunlukla enfeksiyöz tetikleyicilerle başlayan ancak immün mekanizmalarla devam eden dinamik bir süreçtir. ESC 2025 yaklaşımında bu süreç, enfeksiyon → immün yanıt → iyileşme veya kronik hasar şeklinde ilerleyen çok aşamalı bir patofizyolojik model olarak tanımlanır.
Hastalık genellikle viral ajanların miyokardiyal hücrelere girmesiyle başlar. Virüs, kardiyomiyositlere girerek doğrudan sitotoksik etki oluşturur ve hücre hasarına yol açar. Bu erken fazda hasarlanan hücrelerden çeşitli sitokinler, interlökinler ve hasarla ilişkili moleküler yapılar (DAMP) salınır. Bu moleküller, doğuştan gelen bağışıklık sistemini aktive ederek nötrofiller, makrofajlar ve monositlerin miyokarda göçünü başlatır. Bu süreç genellikle hastalığın ilk günleri ile ilk haftası arasında belirgindir.
Takip eden dönemde adaptif immün yanıt devreye girer. T ve B lenfositler aktive olur, sitotoksik T hücreleri enfekte miyositleri hedef alırken, B hücreleri antikor üretir. Bu aşama genellikle 1–4 hafta arasında gelişir. Ancak bu immün yanıt her zaman kontrollü değildir ve bazı hastalarda aşırı inflamatuar yanıt gelişir. Bu durumda, başlangıçta viral hasara karşı gelişen immün yanıt, miyokard dokusuna ikincil zarar vermeye başlar.
Miyokardit patofizyolojisinde otoimmünite önemli bir rol oynar. Özellikle kardiyak miyozin gibi yapısal proteinlere karşı gelişen otoantikorlar, inflamasyonun devam etmesine katkıda bulunur. Bu durum, viral temizlenmeden sonra bile inflamasyonun sürmesine ve hastalığın kronikleşmesine yol açabilir. Ayrıca genetik yatkınlık ve çevresel faktörler, immün yanıtın şiddetini ve süresini belirleyerek hastalığın seyrini etkiler.
Eğer inflamasyon kontrol altına alınamazsa kronik faz gelişir. Bu fazda sürekli inflamasyon, miyokardda hücre kaybına, fibrozise ve yapısal yeniden şekillenmeye neden olur. Sonuç olarak ventriküler dilatasyon ve sistolik disfonksiyon gelişebilir ve bu süreç dilate kardiyomiyopatiye ilerleyebilir.
ESC 2025, miyokarditin yalnızca enfeksiyöz bir hastalık olmadığını, aynı zamanda immün aracılı bir kardiyomiyopati süreci olduğunu vurgular. Bu nedenle hastalığın klinik seyri, yalnızca etken patojene değil, aynı zamanda hastanın immün yanıtına da bağlıdır.
KLİNİK
Akut miyokardit, son derece geniş bir klinik spektruma sahip olup asemptomatik olgulardan kardiyojenik şok ve ani kardiyak ölüme kadar değişen tablolarla karşımıza çıkabilir. ESC 2025 yaklaşımında vurgulandığı üzere miyokardit için patognomonik (özgül) bir klinik bulgu yoktur ve tanı çoğu zaman klinik şüphe üzerine kuruludur. Hastalık akut başlangıçlı olabileceği gibi sinsi ve progresif bir seyir de gösterebilir.
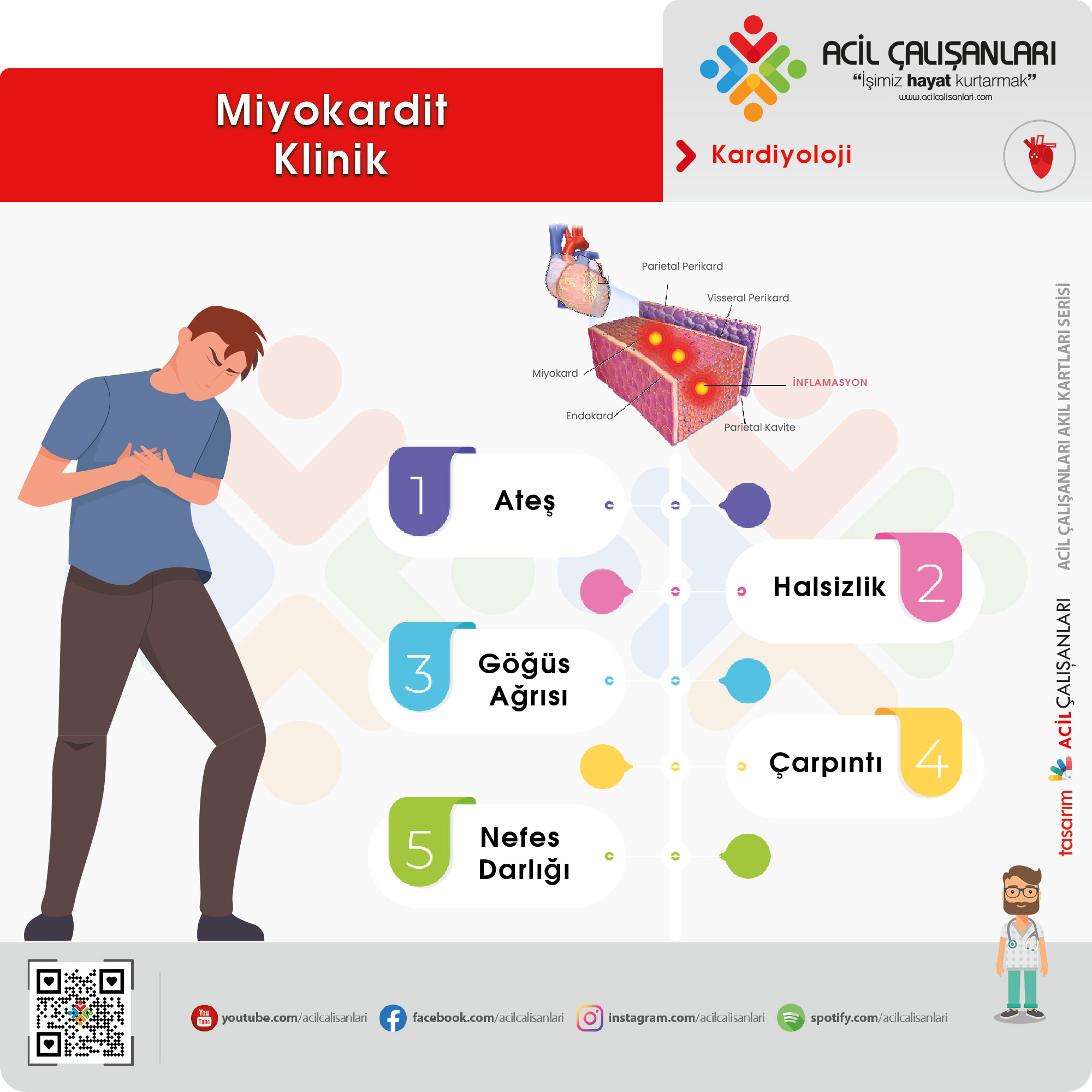
Hastalar en sık ateş, halsizlik, yorgunluk, göğüs ağrısı, çarpıntı ve nefes darlığı gibi nonspesifik semptomlarla başvurur. Dispne, ortopne ve egzersiz intoleransı kalp yetmezliği gelişiminin erken bulguları olabilir. Presenkop veya senkop ise altta yatan ciddi aritmilere işaret edebilir.
Göğüs ağrısı farklı karakterlerde olabilir. Bazı hastalarda ağrı, perikardit benzeri pleuritik ve pozisyonla değişen özellik gösterirken (özellikle myoperikardit olgularında), bazı hastalarda ise akut koroner sendromu taklit eden baskı tarzında ve retrosternal yerleşimli olabilir. ESC 2025’e göre hastaların önemli bir kısmında başvurudan önce yakın zamanda geçirilmiş viral enfeksiyon öyküsü bulunur.
Fulminan miyokardit, hastalığın en ağır formudur ve genellikle ani başlangıçlı akut kalp yetmezliği veya kardiyojenik şok ile prezente olur. Bu hastalarda belirgin solunum sıkıntısı, ortopne, hipotansiyon ve düşük kardiyak debi bulguları ön plandadır. Ayrıca yaşamı tehdit eden ventriküler aritmiler gelişebilir.
Fizik muayene bulguları hastalığın şiddetine göre değişir. Hafif olgularda muayene normal olabilirken, kalp yetmezliği gelişmiş hastalarda S3 gallop, pulmoner raller ve periferik ödem saptanabilir. Perikardiyal tutulum varsa oskültasyonda perikardiyal sürtünme sesi duyulabilir. Ventriküler dilatasyon gelişen hastalarda ise sekonder mitral yetersizliğe bağlı pansistolik üfürüm işitilebilir.
Bazı hastalarda miyokardit, altta yatan sistemik hastalığın bir parçası olarak ortaya çıkar. Bu durumlarda sarkoidozda lenfadenopati, eozinofilik miyokarditte döküntü, akut romatizmal ateşte eritema marginatum, kore ve poliartralji gibi eşlik eden bulgular görülebilir. Ayrıca Chagas hastalığında disfaji, difteri enfeksiyonunda nörolojik bulgular gibi etiyolojiye özgü sistemik belirtiler de klinik tabloya eşlik edebilir.
ESC 2025’in en önemli vurgularından biri, miyokarditin klinik olarak çok farklı şekillerde prezente olabileceği ve bu nedenle özellikle genç hastalarda, troponin yüksekliği veya açıklanamayan aritmi varlığında mutlaka akılda tutulması gerektiğidir.
ELEKTROKARDİYOGRAM (EKG)
Miyokarditte EKG bulguları heterojen ve non-spesifiktir. En sık görülen bulgu:
👉 sinüs taşikardisi + non-spesifik ST-T değişiklikleri
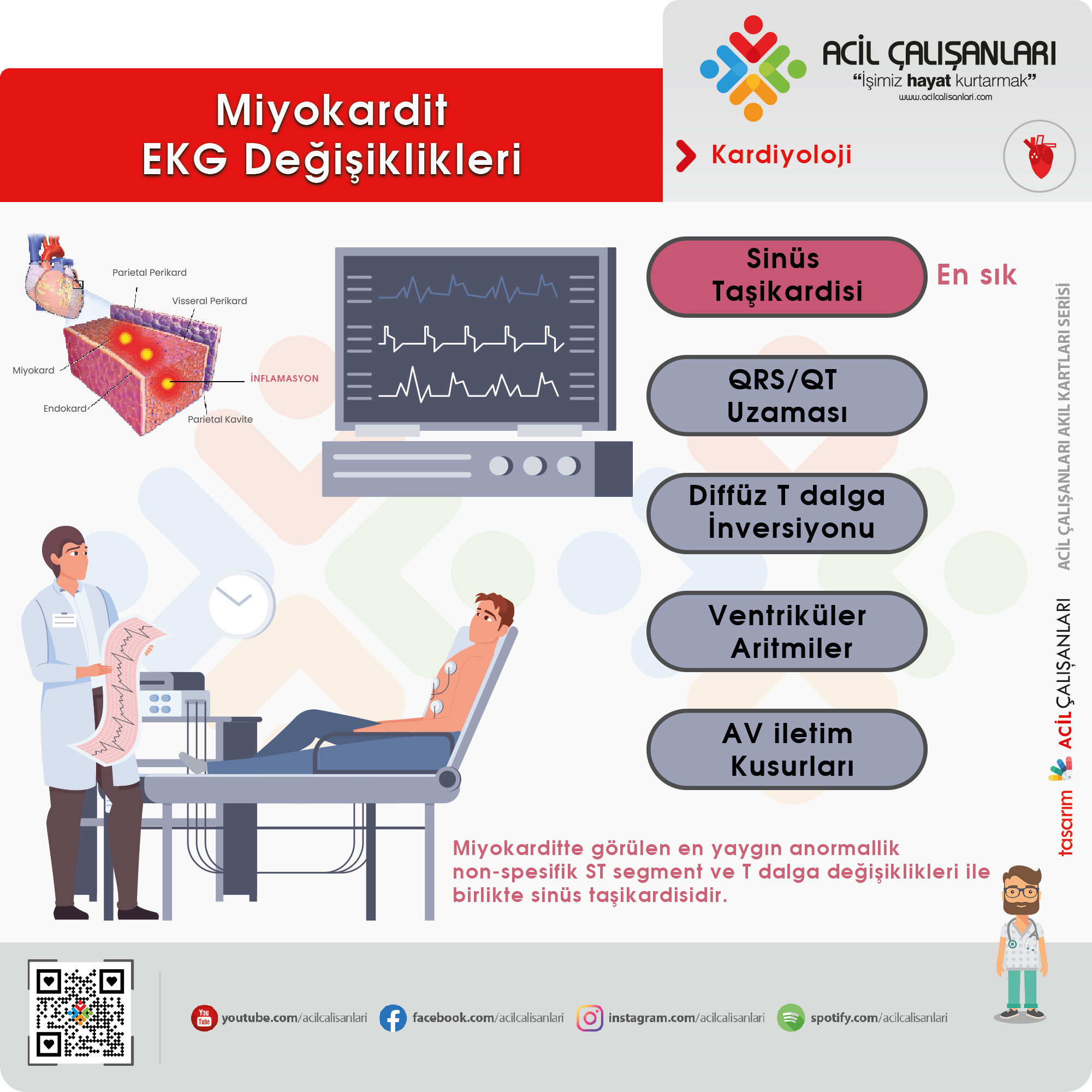
- Sinüs taşikardisi (en sık)
- ST segment değişiklikleri
- ST elevasyonu (fokal veya diffüz olabilir)
- ST depresyonu
- T dalga inversiyonu
- QRS genişlemesi
- QT uzaması
- Ventriküler aritmiler
- PVC, VT, VF
- Supraventriküler aritmiler
- AV iletim bozuklukları
- 1., 2., 3. derece AV blok
- Düşük voltaj (nadiren)
⚠️ Myoperikardit varsa
👉 Perikard tutulumu eşlik ederse:
- Diffüz ST elevasyonu
- PR depresyonu
➡️ Perikardit EKG’sine benzer görünüm oluşur
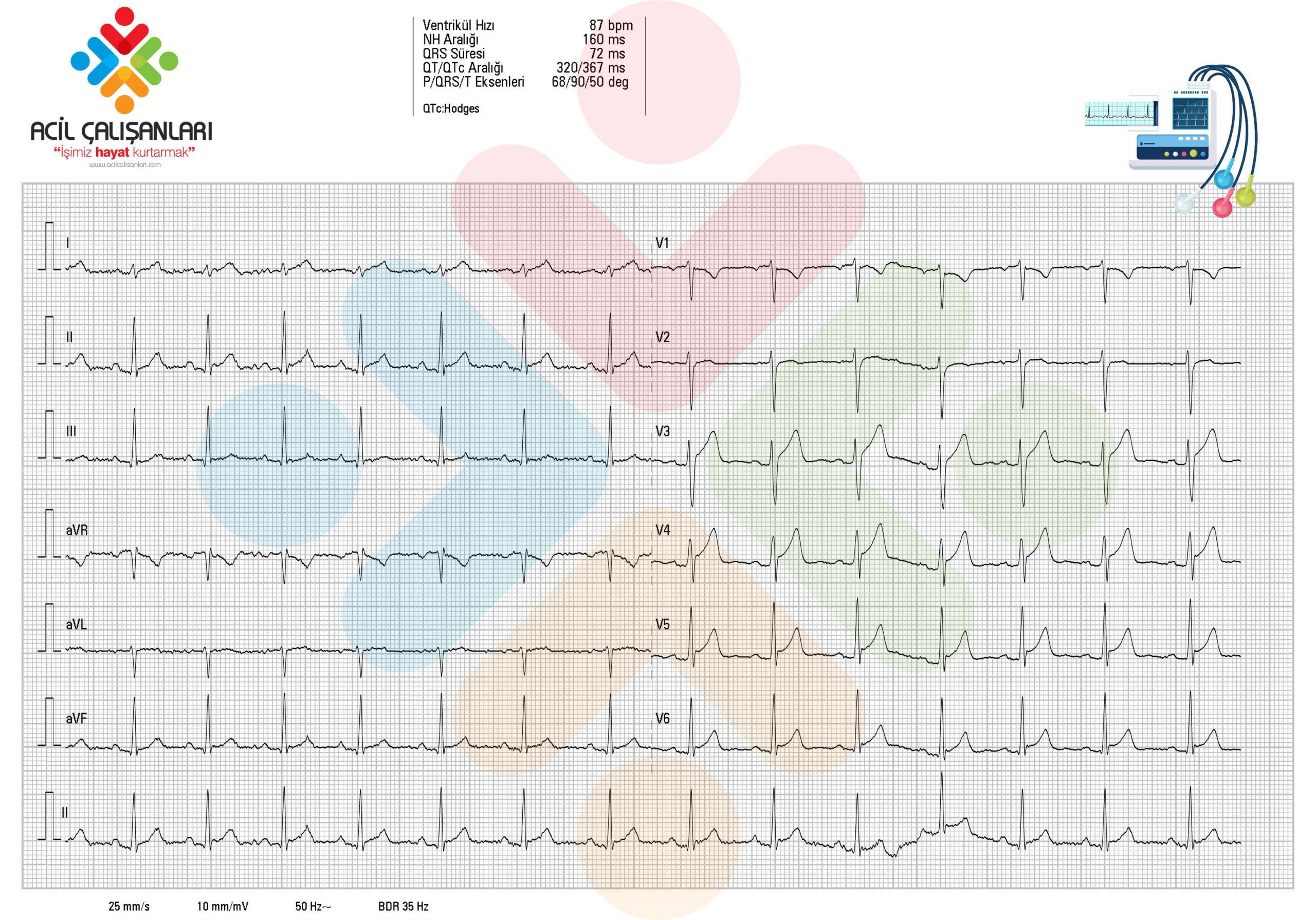
Olgu: 23 yaş erkek hasta üst solunum yolları enfeksiyonu sonrası acil servise çarpıntı şikayeti ile başvuruyor. Yeşil alanda muayene olan hastanın troponin değeri 3200 çıkıyor ve miyokardit öntanısı ile koroner yoğun bakıma yatırrılıyor.
TANI
Miyokarditin tanısı, özgül klinik bulguların olmaması nedeniyle zordur ve çoğu zaman klinik şüphe üzerine konulur. Tanı; klinik bulgular + biyobelirteçler + EKG + görüntüleme kombinasyonu ile değerlendirilir. Özellikle genç hastalarda, koroner arter hastalığı risk faktörü olmaksızın troponin yüksekliği saptanması miyokardit açısından uyarıcı olmalıdır.
Hastaların önemli bir kısmında başvuru öncesinde viral enfeksiyon öyküsü, ateşli hastalık veya sistemik inflamasyon bulguları bulunur. Klinik spektrum geniş olduğu için tanı sıklıkla atlanabilir veya gecikebilir.
👉 Miyokardit şüphesi için temel kombinasyon:
- Klinik bulgular
- Göğüs ağrısı (AKS benzeri veya perikardit benzeri)
- Dispne / kalp yetmezliği bulguları
- Çarpıntı, senkop
- Biyobelirteçler
- Troponin yüksekliği (en kritik bulgu)
- CRP / ESR yüksekliği
- EKG değişiklikleri
- Non-spesifik ST-T değişiklikleri
- Aritmiler veya iletim bozuklukları
👉 Bu bulguların birlikte olması miyokardit şüphesini güçlendirir.
Laboratuvar
- Troponin (hs-cTn):
Miyokard hasarını gösterir (duyarlılık değişken, özgüllük iyi) - CRP / ESR:
İnflamasyonu destekler, takipte kullanılır - Tam kan sayımı:
Lökositoz veya nadiren eozinofili
EKG
- Sinüs taşikardisi
- Non-spesifik ST-T değişiklikleri
- Ventriküler / supraventriküler aritmiler
- AV bloklar
- Myoperikardit varsa → diffüz ST elevasyonu, PR depresyonu
Görüntüleme
Ekokardiyografi (ilk basamak – Class I)
- Ventrikül fonksiyonu (EF)
- Bölgesel/global duvar hareket kusuru
- Efüzyon / trombüs
📌 Fulminan miyokardit:
- EF düşük, septal kalınlık artmış olabilir
Kardiyak MR (CMR) – tanıda anahtar
👉 ESC 2025’e göre en değerli non-invaziv test
- Miyokard ödemi
- Geç gadolinyum tutulumu (LGE)
- İnflamasyonun gösterilmesi
Koroner anjiyografi
👉 ACS ayırıcı tanısında:
- Altın standart
- Alternatif: BT koroner anjiyo (CTCA)
Rutin önerilmeyenler❌
- Viral serolojiler → düşük katkı
- Göğüs grafisi → non-spesifik
Endomiyokardiyal biyopsi (EMB)
👉 Altın standart, ancak:
- Rutin değil
- Seçilmiş hastalarda (şok, dirençli aritmi, açıklanamayan KY)
⚠️ Acil için kritik nokta
👉 Genç hasta + troponin yüksek + koroner risk yok
➡️ miyokardit düşün!
👉 Tanı çoğu zaman:
“AKS dışlandıktan sonra” konur
AYIRICI TANI
- Akut koroner sendrom
- Koroner vazospazm
- Stres kardiyomiyopatisi
TEDAVİ
Miyokardit tedavisinin temelini destekleyici yaklaşım ve komplikasyon yönetimi oluşturur. Amaç; sol ventrikül fonksiyonunu korumak, aritmileri önlemek ve hastalığın kronikleşmesini engellemektir. Klinik seyir hafif olgulardan ileri kalp yetmezliği ve mekanik destek gereksinimine kadar geniş bir spektrumda değişebilir.
Genel yaklaşım
- Tüm hastalar risk açısından değerlendirilmeli ve çoğu yatırılarak izlenmelidir
- Tedavi, klinik şiddete göre bireyselleştirilir
- Hafif olgular kendiliğinden iyileşebilir ancak süreç haftalar–aylar sürebilir
Kalp yetmezliği yönetimi
Kalp yetmezliği gelişen hastalarda tedavi, ESC kalp yetmezliği kılavuzları ile uyumlu şekilde planlanır.
- Diüretikler: Volüm yüküne göre
- RAAS inhibitörleri (ACEi / ARB / ARNI):
👉 Hemodinamik stabil hastada erken başlanır - Beta blokerler:
👉 Stabil hastada başlanır
❗ Akut dekompanse KY veya AV blokta kesilir - MRA (spironolakton vb.)
- SGLT-2 inhibitörleri
📌 Ağır vakalarda:
- İnotropik destek
- Mekanik dolaşım desteği (IABP, LVAD, ECMO) gerekebilir
Aritmi yönetimi
Miyokarditte aritmiler sık ve potansiyel olarak ölümcüldür.
- Monitörizasyon şart
- Stabil taşiaritmide:
- Beta bloker tercih edilir
- Ciddi ventriküler aritmilerde:
- Amiodaron kullanılabilir
- Yüksek dereceli AV blok:
- Geçici pacemaker
- Gerekirse kalıcı pacemaker
📌 Kronik fazda:
- Endikasyon varsa ICD planlanır
Kaçınılması / sınırlı kullanılan tedaviler
- NSAİİ:
👉 Akut miyokarditte önerilmez (iyileşmeyi bozabilir) - Rutin immünsüpresif tedavi:
👉 Önerilmez
(Sadece otoimmün / spesifik durumlarda) - Antiviral tedavi:
👉 Rutin önerilmez - Rutin antikoagülasyon:
👉 Önerilmez
(Sadece AF veya trombüs varsa)
Özel durumlar
- Otoimmün / granülomatöz hastalık varsa:
👉 İmmünsüpresyon düşünülebilir - Trombüs / AF varsa:
👉 Antikoagülasyon verilir
Egzersiz ve yaşam tarzı
- Egzersiz kısıtlaması (çok önemli!)
👉 En az 3–6 ay spor yasak
👉 Dönüş: EKO + ritim değerlendirmesi sonrası - Alkol kısıtlaması
👉 Alkol mümkünse bırakılmalı veya minimal düzeye indirilmeli
🎯 Klinik özet
👉 Tedavi = destek + KY + aritmi yönetimi
👉 NSAİİ’den kaçın
👉 Beta bloker → sadece stabil hastada
👉 Ağır vakada → mekanik destek
👉 Spor → 3–6 ay yasak
ACİL SERVİS YAKLAŞIMI
Acil serviste miyokardit yönetiminin temel amacı;
👉 erken risk tanımlaması, komplikasyonların önlenmesi ve destek tedavisidir.
Acil serviste tüm hastalar potansiyel olarak instabil kabul edilir.
İlk yaklaşım
- Monitörizasyon (EKG, SpO₂, TA) → tüm hastalarda
- IV erişim sağla
- Troponin, CRP, biyokimya gönder
- EKO planla
- Erken kardiyoloji konsültasyonu yap
👉 Şüpheli hastalar genellikle yatırılarak izlenmelidir
⚠️ Risk değerlendirmesi (en kritik adım)
👉 Aşağıdakilerden biri varsa → yüksek risk / komplike miyokardit
- Hemodinamik instabilite
- EF <50%
- Ventriküler aritmi
- Yüksek dereceli AV blok
➡️ Koroner yoğun bakım / yoğun bakım yatışı
Tedavi (destekleyici yaklaşım)
Miyokarditte spesifik tedavi çoğu zaman yoktur, tedavi destekleyicidir.
Kalp yetmezliği varsa
- Diüretik (volüm yüküne göre)
- İnotropik destek (gerekirse)
- Oksijen / ventilasyon desteği
📌 Hipotansif hastada dikkatli sıvı yönetimi
Aritmi yönetimi
- Sürekli monitörizasyon
- Ventriküler aritmilere dikkat
- Antiaritmikler dikkatli kullanılmalı
(negatif inotropik etki!)
Kaçınılması gerekenler 🚫
- NSAİİ → rutin kullanılmaz
(iyileşmeyi bozabilir) - Beta blokerler → akut dekompanse KY / AV blokta kesilir
- Rutin antikoagülasyon → önerilmez
(sadece spesifik endikasyon varsa) - Kardiyotoksik ilaçlar → kesilmeli
Myoperikardit varsa
- NSAİİ kullanımına dikkat
- Aktivite kısıtlaması
- Yatış + izlem
Kritik klinik noktalar
👉 Genç hasta + troponin yüksekliği → miyokardit düşün
👉 Ani kötüleşme riski → erken yatış önemli
👉 En tehlikeli komplikasyonlar:
- Ventriküler aritmi
- Kardiyojenik şok
KOMPLİKASYONLAR
- Sol ventrikül disfonksiyonu
- Sağ ventrikül yetmezliği
- Aritmi
- Ölüm
Miyokardit, geniş bir klinik spektrumda seyredebildiği için hafif olgulardan hayatı tehdit eden komplikasyonlara kadar ilerleyebilir. Hastalığın şiddetine ve miyokard tutulumunun derecesine bağlı olarak çeşitli komplikasyonlar gelişebilir.
En sık görülen komplikasyonlardan biri sol ventrikül disfonksiyonudur. İnflamasyon ve miyosit hasarı sonucunda sistolik fonksiyon bozulur, ejeksiyon fraksiyonu düşer ve klinik olarak kalp yetmezliği gelişebilir. Uzun dönemde bu durum dilate kardiyomiyopatiye ilerleyebilir.
Sağ ventrikül yetmezliği daha nadir olmakla birlikte özellikle yaygın miyokard tutulumunda ortaya çıkabilir ve sistemik venöz konjesyon bulguları ile kendini gösterebilir.
Aritmiler, miyokarditin en önemli ve potansiyel olarak ölümcül komplikasyonlarından biridir. Hastalarda ventriküler taşikardi, ventriküler fibrilasyon, supraventriküler aritmiler ve iletim bozuklukları (özellikle AV blok) gelişebilir. Bu ritim bozuklukları ani klinik kötüleşmeye neden olabilir.
En ciddi komplikasyon ise ölümdür. Ölüm genellikle kardiyojenik şok, refrakter kalp yetmezliği veya malign ventriküler aritmiler sonucu gelişir. Özellikle fulminan miyokardit olgularında mortalite riski belirgin şekilde artmıştır.
🎯 Klinik mesaj
👉 En sık komplikasyon: sol ventrikül disfonksiyonu
👉 En tehlikeli komplikasyon: aritmi
👉 En ağır sonuç: ölüm
PROGNOZ
Miyokarditte prognoz, hastalığın klinik şiddeti, miyokard tutulumu ve komplikasyon gelişimi ile yakından ilişkilidir. ESC 2025 yaklaşımına göre hastalık hafif olgularda genellikle iyi seyirli olsa da, komplike ve fulminan formlarda mortalite riski belirgin şekilde artar.
Hafif ve komplike olmayan miyokardit olgularında çoğu hasta tam veya tama yakın iyileşme gösterir. Ancak iyileşme süreci haftalar ile aylar arasında değişebilir. Buna karşılık fulminan miyokardit veya ciddi ventrikül disfonksiyonu gelişen hastalarda prognoz daha kötü olup, bazı hastalarda mekanik destek veya kalp nakli gereksinimi ortaya çıkabilir.
Kötü prognostik faktörler arasında özellikle düşük sol ventrikül ejeksiyon fraksiyonu (EF), iletim bozuklukları (özellikle sol dal bloğu), senkop ve ciddi aritmiler yer alır. Ayrıca ventriküler aritmiler ve yüksek dereceli AV blok gelişimi, ani kardiyak ölüm riskini artıran önemli göstergelerdir.
Mortalitenin en önemli nedenleri arasında kardiyojenik şok ve malign ventriküler aritmiler bulunur. Fulminan miyokardit olgularında erken dönemde mortalite yüksek olmakla birlikte, bu hastalar akut fazı atlatırlarsa uzun dönem iyileşme şansı yüksektir.
Bazı hastalarda hastalık kronikleşerek dilate kardiyomiyopatiye ilerleyebilir ve kalıcı kalp yetmezliği gelişebilir. Bu durum uzun dönem prognozu olumsuz etkiler.
Özel bir grup olan peripartum (postpartum) kardiyomiyopati hastalarında mortalite oranları daha yüksek olup yakın takip gerektirir.
Genel olarak miyokarditte uzun dönem prognoz değişken olmakla birlikte, seçilmiş serilerde 3–5 yıllık sağkalım oranları yaklaşık %55–85 arasında bildirilmiştir.
🎯 Klinik mesaj
👉 Hafif olgular → genellikle iyi prognoz
👉 Düşük EF + aritmi → kötü prognoz
👉 En sık ölüm nedeni: kardiyojenik şok ve aritmiler
👉 Bir kısım hasta → dilate kardiyomiyopatiye ilerler
Sonuç
Miyokardit, klinik olarak oldukça değişken seyir gösterebilen ve her zaman dikkatli değerlendirme gerektiren bir hastalıktır. Bu hastalar, başlangıçta stabil görünseler bile ani kötüleşme ve ciddi komplikasyon gelişimi açısından risk taşır. Bu nedenle acil serviste temel yaklaşım, hastaların erken dönemde tanınması, monitörize edilmesi ve uygun şekilde izlenmesidir.
Tedavi çoğunlukla destekleyici olup kalp yetmezliği ve aritmi yönetimi ön plandadır. Yüksek riskli hastalar yoğun bakım koşullarında takip edilmelidir. Özellikle ventriküler aritmiler, iletim bozuklukları ve hemodinamik instabilite gelişimi açısından yakın izlem hayati önem taşır. Akut dönemde non-steroid antiinflamatuar ilaçlardan kaçınılması önerilir.
Sonuç olarak miyokardit yönetiminde en kritik nokta, hastalığın ciddiyetini erken dönemde belirlemek ve komplikasyonları önlemeye yönelik proaktif bir yaklaşım benimsemektir. ESC 2025 kılavuzu bu hastalarda en önemli stratejinin yakın izlem, risk odaklı değerlendirme ve zamanında müdahale olduğunu vurgulamaktadır.
KAYNAKLAR
- 2025 ESC Guidelines for the management of myocarditis and pericarditis (European Heart Journal 2025;46:3952–4041).
- https://www.ncbi.nlm.nih.gov/books/NBK459259/
- https://turkradyolojiseminerleri.org/content/files/sayilar/18/buyuk/290-2991.pdf
- https://www.ncbi.nlm.nih.gov/books/NBK441847/