Hemorajik inme, serebrovasküler olayların yaklaşık %10–15’ini oluşturmasına rağmen en yüksek mortalite oranına sahip inme tipidir. Beyin parankimi içine (intraserebral kanama) veya subaraknoid aralığa (subaraknoid kanama) gelişen kanama sonucu ortaya çıkar ve özellikle ilk saatlerde hızlı nörolojik kötüleşme ile seyreder. Otuz günlük mortalite %30–40 civarındadır ve ölümlerin önemli bir kısmı ilk 48 saat içinde gerçekleşir.
Acil servis açısından hemorajik inme; erken tanı, hızlı görüntüleme ve zamanında müdahale gerektiren kritik bir tablodur. Kontrolsüz hipertansiyon, antikoagülan kullanımı, serebral amiloid anjiyopati ve vasküler malformasyonlar en sık etiyolojik faktörlerdir. Klinik olarak ani bilinç değişikliği, fokal nörolojik defisit, şiddetli baş ağrısı, kusma ve nöbet ile prezente olabilir.
Yönetimde temel hedefler; havayolu ve hemodinamik stabilitenin sağlanması, kan basıncının kontrollü şekilde düşürülmesi, koagülopatinin hızla geri çevrilmesi, artmış intrakraniyal basıncın yönetimi, nöbetlerin kontrolü ve uygun hastalarda cerrahi değerlendirmedir. Acil çalışanları için en kritik nokta, “time is brain” kavramının hemorajik inmede de geçerli olduğunu bilmek ve erken müdahale ile sekonder beyin hasarını önlemektir. Multidisipliner yaklaşım ve erken nöroyoğun bakım planlaması, hasta prognozunu belirleyen temel unsurlardır.
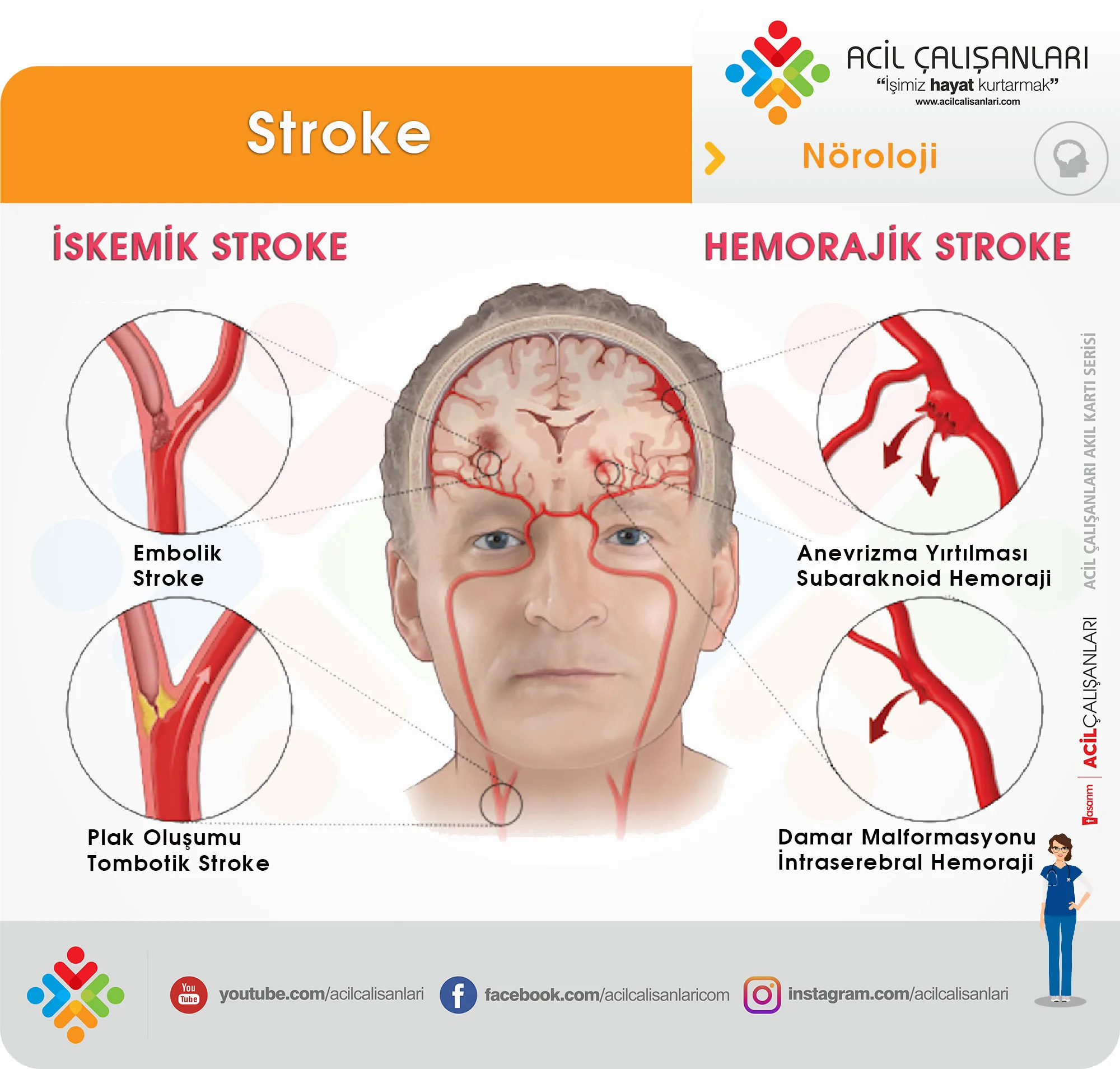
Hemorajik İnme Türleri
Hemorajik inme iki ana gruba ayrılır:
İntraserebral Kanama (ICH)
- Beyin parankimi içine olan kanamadır.
- En sık neden: Hipertansiyon.
- Sıklıkla bazal ganglion, talamus, serebellum ve beyin sapında görülür.
Subaraknoid Kanama (SAH)
- Subaraknoid aralığa olan kanamadır.
- En sık neden: Rüptüre anevrizma.
- Tipik bulgu: Ani başlayan “gök gürültüsü tarzında” baş ağrısı.
Etiyoloji

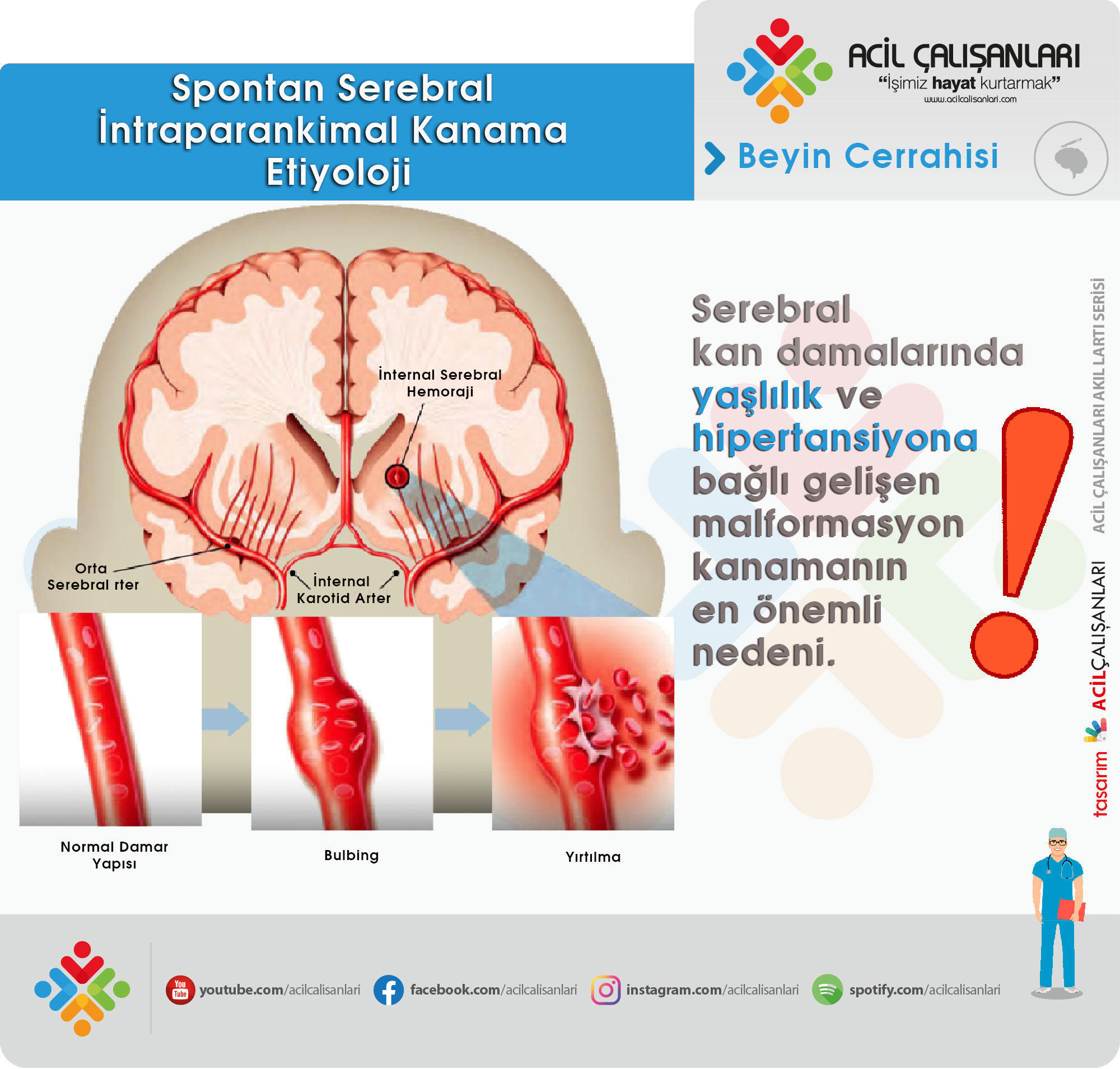
Hipertansiyon
Hipertansiyon, hemorajik inmenin en sık nedenidir. Kronik yüksek arter basıncı, plazma proteinlerinin arteriol duvarına geçmesine yol açarak hiyalin arteriyoskleroz gelişimine neden olur. Zamanla hipertansiyon; mediya tabakasında dejenerasyon, elastik laminanın rüptürü ve arterlerin düz kas liflerinde parçalanmaya yol açar. Arteriollerde gözlenen değişiklikler şunlardır: Lipohiyalinozis, subendotelyal fibrinoid nekroz, mikroanevrizmalar ve fokal dilatasyonlar. Bu mikroanevrizmalar Charcot-Bouchard anevrizmaları olarak adlandırılır.
Hipertansiyona bağlı intraserebral kanama en sık baziler, anterior serebral, orta serebral veya posterior serebral arterlerden köken alan küçük penetran arterlerde görülür. Çapları 50–700 μm arasında değişen bu küçük arter dallarında, genellikle trombosit ve fibrin tabakalarıyla ilişkili çoklu rüptür noktaları bulunur. Hipertansif değişiklikler tipik olarak nonlobar intraserebral kanamaya yol açar. Ayrıca eklampsi, serebrovasküler otoregülasyon kaybına bağlı olarak intraserebral kanamaya neden olabilir.
Serebral Amiloid Anjiyopati (CAA)
Serebral amiloid anjiyopati (CAA), ileri yaşlı bireylerde primer lobar intraserebral kanamanın önde gelen nedenlerinden biridir. Bu süreçte amiloid-β peptidi; serebral korteks, leptomeninksler ve serebellumdaki kapiller, arterioller ve küçük-orta çaplı arter duvarlarında birikir. Bu birikim, yaşlı bireylerde intraserebral kanamaya yol açabilir ve sıklıkla apolipoprotein E genindeki varyasyonlarla ilişkilidir. 2022 yılında güncellenen Boston Kriterleri 2.0, manyetik rezonans görüntüleme (MRG) bulgularına dayanarak CAA’nın noninvaziv tanısında standart haline gelmiştir.
Diğer Önemli Risk Faktörleri
- Sigara kullanımı, orta veya ağır alkol tüketimi ve kronik alkolizm.
- Kronik karaciğer hastalığı, koagülopati ve trombositopeni.
- Çiftli antiplatelet tedavi (monoterapiye kıyasla daha yüksek risk).
- Kokain, eroin, amfetamin gibi sempatomimetik madde kullanımı.
- İleri yaş ve erkek cinsiyet (insidans 55 yaşından sonra artar).
- Kanamaya yatkın tümörler: Glioblastom, lenfoma, metastazlar, meningiom, hipofiz adenomu.
Gebelikte İntrakraniyal Kanama (ICHOP)
Gebelikte görülen intrakraniyal kanama (intraserebral veya subaraknoid), eklampsi ile ilişkilidir ve serebrovasküler otoregülasyon kaybına bağlı olarak gelişir.
Epidemiyoloji
Hemorajik inme, tüm inmelerin yaklaşık %10–15’ini oluşturur. İnsidans, özellikle Asya ülkelerinde (Japonya ve Kore’de %18–24) daha yüksektir. Yıllık insidans milyon kişi başına %12–15 civarındadır. Olgu-fatalite oranı yüksek gelirli ülkelerde %25–30 iken düşük gelirli ülkelerde %48’e kadar çıkabilmektedir. ICH skoru, mortaliteyi öngörmek amacıyla yaygın olarak kullanılmaktadır. BT’de hematom genişlemesini öngören “spot sign”, “blend sign” ve “black hole sign” gibi bulgular günümüzde yönetim stratejilerine entegre edilmiştir.
Patofizyoloji
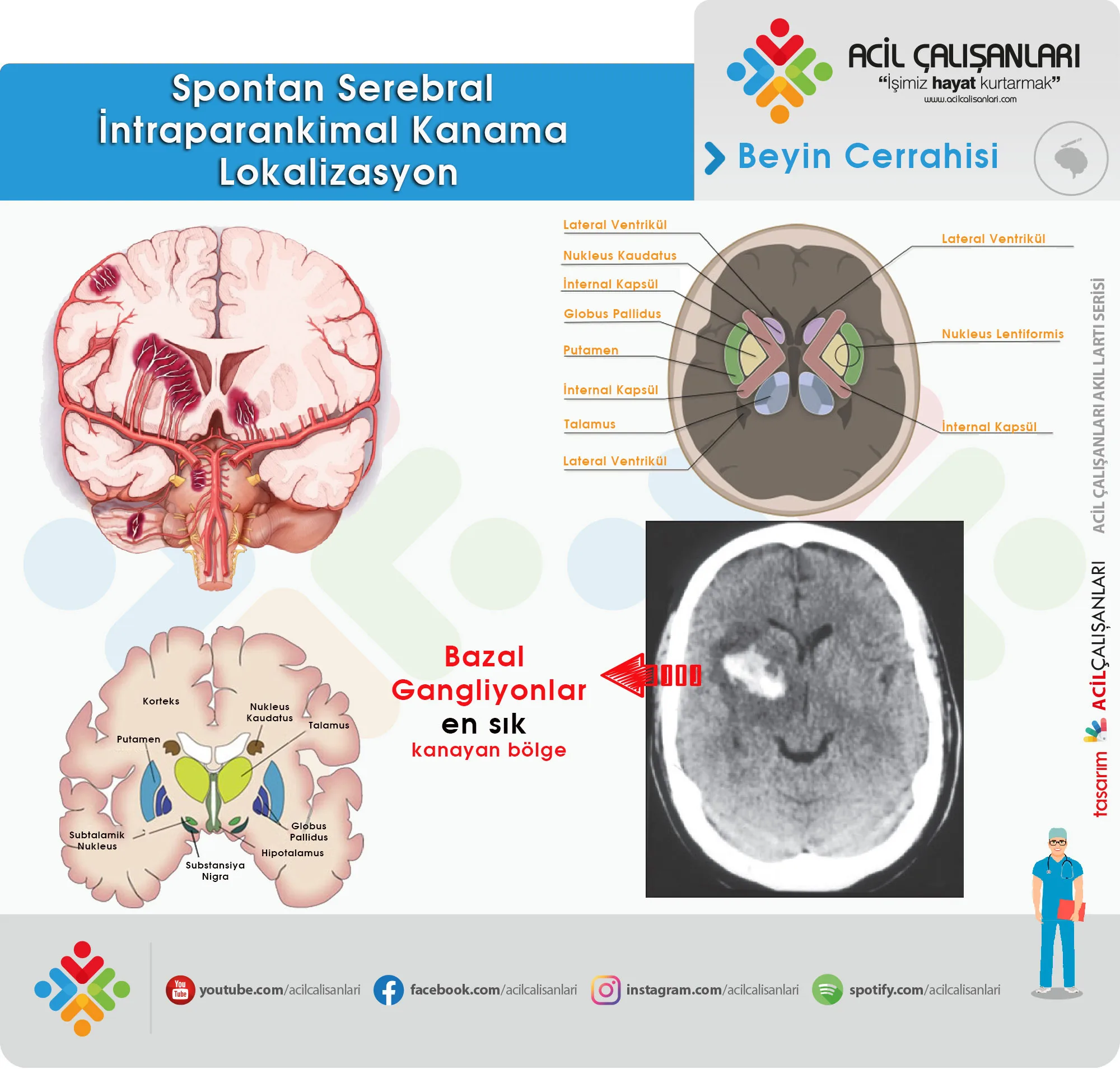
Kanamanın en sık görüldüğü bölgeler: Bazal ganglionlar (%40–50), talamus (%20–25), serebral loblar (%15–20), serebellum (%10–15) ve beyin sapıdır. Primer hasar, hematomun mekanik kompresyonu ve ICP artışı ile oluşur. Sekonder hasar ise inflamasyon, kan-beyin bariyeri bozulması, ödem ve glutamat aracılı eksitotoksisite ile gelişir. Hematom genişlemesi çoğunlukla ilk 3–12 saat içinde gerçekleşir.
Öykü ve Fizik Muayene
İnmenin en sık başvuru semptomları baş ağrısı, afazi, hemiparezi ve fasiyal paralizidir. Semptomlar kanamanın lokalizasyonuna göre değişir:
- Kusma: Artmış ICP’yi düşündürür, serebellar hematomlarda yaygındır.
- Talamik Kanama: Tüm duyu modalitelerinin kaybı karakteristiktir.
- Serebellar Kanama: Letarji, kusma ve bradikardi ile prezente olur.
- SAH: Gök gürültüsü tarzında baş ağrısı, fotofobi ve ense sertliği. Meningeal irritasyon için Kernig ve Brudzinski bulguları kontrol edilmelidir.
Değerlendirme ve Görüntüleme
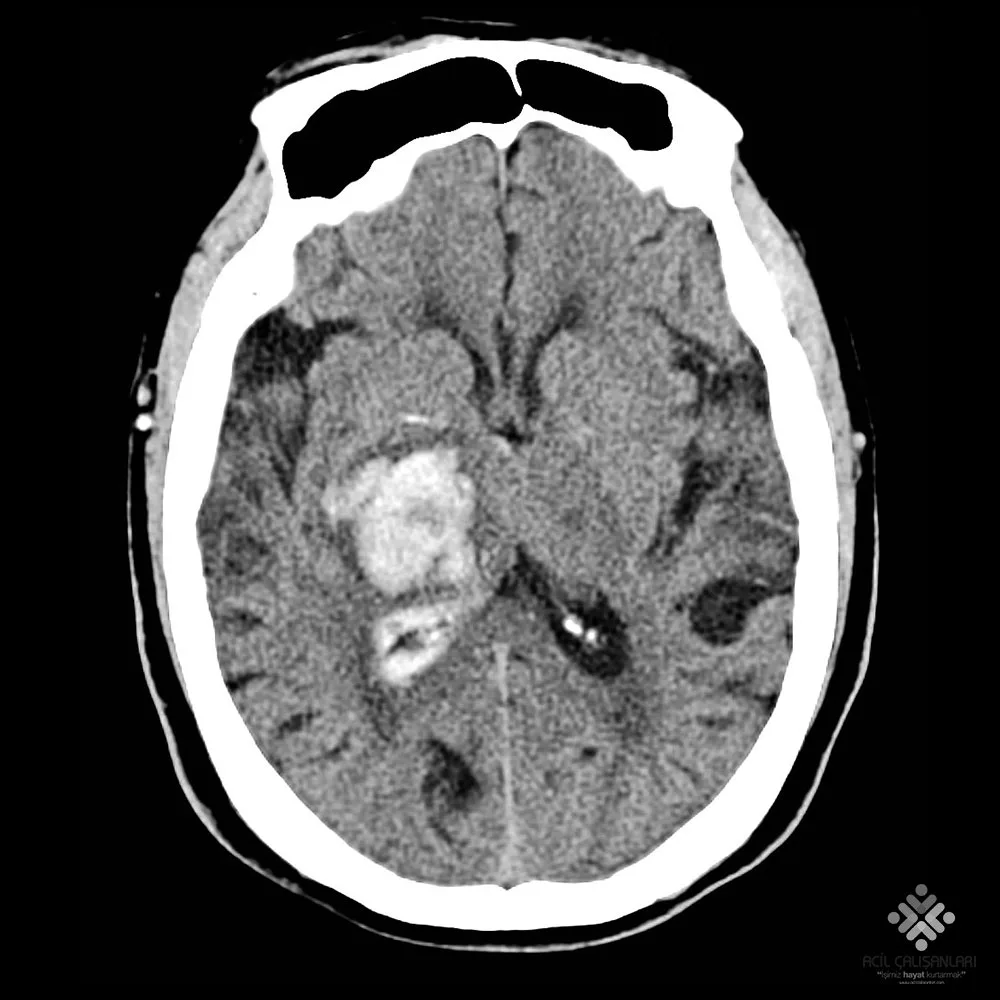
Şüpheli vakalarda kontrastsız BT ilk tercihtir. Semptom başlangıcından sonraki 6–12 saat içinde çekilirse duyarlılık %98’dir. Hematom hacmi A × B × C / 2 formülü ile hesaplanır. Klinik şüphe yüksek ancak BT negatifse, özellikle 12 saatten sonra başvuran hastalarda ksantokromi araştırması için LP yapılması zorunludur.
Tedavi ve Yönetim
Kan Basıncı Yönetimi
INTERACT3 çalışmasıyla vurgulanan “bakım paketi” yaklaşımı esastır. SKB 150–220 mmHg arasındaysa 140 mmHg’ye düşürülmesi güvenlidir. Glisemik kontrol (diyabetik olmayanlarda 110–140 mg/dl) ve ateş tedavisi (vücut ısısı ≤ 37.5°C) ihmal edilmemelidir. Kullanılabilecek ilaçlar: Labetalol, esmolol, nikardipin ve enalaprildir.
Koagülopati Düzeltilmesi
Vazospazm ve Nimodipin
SAK sonrası gecikmiş serebral iskemiyi (DCI) önlemek amacıyla 21 gün boyunca oral Nimodipin verilmesi standart tedavidir. Bu durum “Nimodipin Paradoksu” olarak bilinir; ilaç büyük damar spazmını engellemez ancak mikrosirkülasyon düzeyinde nörolojik sonuçları iyileştirir.
Cerrahi Yaklaşım
Serebellar ICH ≥15 mL ise veya beyin sapı basısı/hidrosefali eşlik ediyorsa acil hematom boşaltımı önerilir. ENRICH çalışması, özellikle 30 mL’den büyük lobar kanamalarda ilk 24 saat içinde yapılan minimal invaziv boşaltımın fonksiyonel sonuçları iyileştirebileceğini göstermiştir.
KAYNAKLAR
American Heart Association/American Stroke Association. 2022 Guideline for the Management of Patients With Spontaneous Intracerebral Hemorrhage: A Guideline From the American Heart Association/American Stroke Association. Stroke. 2022 Jul;53(7):e282-e361.
Greenberg SM, Ziai WC, Cordonnier C, et al. 2022 Guideline for the Management of Patients With Spontaneous Intracerebral Hemorrhage: A Guideline From the American Heart Association/American Stroke Association. Stroke. 2022;53(7):e282-e361.