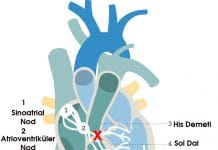
Aritmiler, kalbin elektriksel uyarısının oluşması veya iletilmesindeki bozulma sonucu ortaya çıkan ritim bozukluklarıdır. Acil serviste aritmi yönetiminde temel amaç; hastayı hızlıca stabilize etmek, hemodinamik instabiliteyi erken tanımak, yaşamı tehdit eden ritimleri geciktirmeden tedavi etmek ve altta yatan nedeni düzeltmektir.
Aritmiye yaklaşımın temel felsefesi şudur: Önce hasta (klinik), sonra EKG (ritim).
Aynı EKG bulgusu bir hastada iyi tolere edilirken, başka bir hastada dakikalar içinde hemodinamik kollapsa neden olabilir. Bu nedenle karar sürecinde yalnızca monitör değil, hastanın bilinç durumu, kan basıncı, perfüzyonu ve oksijenasyonu esas alınmalıdır.
Kardiyak aritmiler özellikle yaşlı popülasyonda sık görülür ve yaşla birlikte insidansı artar. Miyokardiyal enfarktüsün bir komplikasyonu olarak gelişebileceği gibi; elektrolit bozuklukları, hipoksi, asidoz, endokrin patolojiler, yapısal kalp hastalıkları ve ilaçlara bağlı olarak da ortaya çıkabilir. Toplumda görülen aritmilerin büyük kısmı benign seyirli olsa da, bazı ritim bozuklukları kardiyak arreste ilerleme açısından yüksek risk taşır.
Peri-arrest aritmiler, kardiyak arreste ilerleyebilecek ya da kardiyak arrest sonrası erken dönemde ortaya çıkabilecek ritimlerdir. Kritik hastalarda bu aritmilerin erken tanınması ve uygun tedavisi, kardiyak arrest gelişimini önleyebilir ve sağkalımı artırır. İleri yaşam desteği uygulayıcıları yalnızca arrest geliştiğinde değil, arrest öncesi dönemdeki tehlikeli ritimleri de tanıyıp yönetebilmelidir.
Aritmilerin Temel Sınıflandırması
Genel Yaklaşım ve Değerlendirme
Ritim bozuklukları çoğu zaman akut koroner sendromun bir komplikasyonu olarak ortaya çıksa da, yalnızca kardiyovasküler hastalıklara bağlı değildir. Metabolik, endokrin, toksik ve solunumsal nedenler de aritmiye yolabilir. Tedavi kararını belirleyen en önemli faktör, olumsuz bulguların varlığı ve hastanın hemodinamik durumudur.
Aritmi veya aritmi şüphesi olan hastada hızla ABCDE yaklaşımı uygulanmalı, erken kardiyak monitörizasyon sağlanmalı ve geri döndürülebilir nedenler (6H-6T) araştırılmalıdır.

Stabil mi? Anstabil mi?
Peri-arrest aritmilerin yönetiminde en kritik soru: Hasta stabil mi, anstabil mi? Taşikardi veya bradikardi fark etmeksizin ilk karar her zaman hemodinamik stabilitedir.
Anstabiliteyi düşündüren bulgular (5 olumsuz bulgu)
- Hipotansiyon
- Akut mental durum değişikliği
- Şok bulguları
- İskemik göğüs ağrısı
- Akut kalp yetmezliği / pulmoner ödem

Kritik Kalp Hızı Sınırları
Değerlendirme yapılırken kalp hızının 150/dk üzeri veya 40/dk altında olması klinikle birlikte yönlendiricidir.
> 150 atım/dk Taşikardiler: Diyastol süresi kısalır, koroner doluş azalır ve iskemi gelişebilir.

< 40 atım/dk Bradikardiler: Düşük kalp debisi nedeniyle şok, senkop ve yetmezlik tabloları oluşabilir.

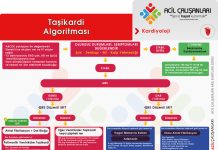
Geniş Kompleks Taşikardi
Düzenli geniş kompleks taşikardi, aksi ispat edilene kadar ventriküler taşikardi (VT) kabul edilmelidir. Yanlışlıkla SVT gibi tedavi etmek ölümcül sonuçlar doğurabilir. Stabil hastalarda Amiodaron (150 mg IV, 10 dakikada) ilk tercihtir. Anstabilite durumunda 100 J ile kardiyoversiyon yapılır.
Dar Kompleks Taşikardiler
Düzenli ritimlerde (AVNRT, AVRT) vagal manevralar ve adenozin ön plandadır. Düzensiz ritimlerde (AF, Flutter) hız kontrolü ve tromboemboli riski yönetimi esastır. WPW + AF’de AV nodu bloke eden ilaçlar kontrendikedir. Torsades de Pointes (polimorfik VT) tedavisinde ise Magnezyum sülfat anahtar role sahiptir.
Bradiaritmi Yönetimi
Kalp hızının 60 atım/dk’nın altında olmasıdır. Belirti ve semptom varsa semptomatik bradikardi olarak tanımlanır. Anstabil hastada ilk tercih Atropin (1 mg IV, toplam 3 mg’a kadar). Yanıt alınamazsa adrenalin/dopamin infüzyonu veya transkutan pacing düşünülür.
KAYNAKLAR
-
- Panchal AR, Berg KM, Kudenchuk PJ, et al. 2020 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2020 Oct;142(16_suppl_2):S366-S468.
- Merchant RM, Topjian AA, Panchal AR, et al. Part 1: Executive Summary: 2020 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2020 Oct 20;142(16_suppl_2):S337-S357.