Bu İçerik Sadece Aboneler İçindir
İnme (stroke), dünya genelinde erişkinlerde mortalite ve kalıcı engelliliğin en önemli nedenlerinden biri olup, kardiyovasküler hastalıklardan ayrı değerlendirildiğinde en sık görülen beşinci ölüm nedeni olarak kabul edilmektedir. Son kırk yılda yüksek gelir düzeyine sahip ülkelerde inme insidansında yaklaşık %42 oranında azalma gözlenmişken, düşük gelir düzeyine sahip ülkelerde bu oranın %100 artmış olması, küresel sağlık eşitsizliklerini ve risk faktörlerinin kontrolündeki yetersizlikleri açıkça ortaya koymaktadır. Özellikle akut iskemik inme (Aİİ), serebral arterlerin ani tıkanmasına bağlı gelişen nöronal hasarla karakterize, ciddi fiziksel, sosyal, psikolojik ve ekonomik sonuçlar doğuran, zamanla yarışılan bir nörolojik acildir. “Zaman dokudur” (time is brain) prensibi doğrultusunda yönetilen bu klinik tabloda hiperakut dönemdeki yaklaşım; nörolojik defisitin hızla değerlendirilmesi, intrakraniyal kanamanın acil görüntüleme ile dışlanması ve uygun hastalarda intravenöz tromboliz ile mekanik trombektomi gibi reperfüzyon tedavilerinin gecikmeksizin uygulanmasına dayanmaktadır.
RİSK FAKTÖRLERİ
- Önceden Geçirilmiş İnme
- Geçici iskemik Atak Öyküsü
- Yaş
- Erkek Cinsiyet
- Hamilelik
- Yüksek Tansiyon
- Yüksek Kolesterol
- Kalp Hastalığı (Patent Foramen Ovale)
- Karotis Darlığı
- Ateroskleroz
- Diabet
- Orak Hücre Anemisi
- Irk
- Obezite
- Hareketsizlik
- Sigara Kullanımı
- Alkol Kullanımı
- Oral Kontraseptif Kullanımı
- Postmenopozal Hormon Kullanımı
- Ailede İnme
- Fibromüsküler Displazi
Kalp Hastalıkları: Atriyal Fibrilasyon hastaları 5 kat daha risk altındadır. Ayrıca Patent Foramen Ovale hastalarında da risk arttığı belirlenmiştir.
Yaş: İnme için en önemli risk faktörüdür. Yaşlandıkça inme riski artar. 55 yaşın üzerinde her 10 yıl inme riskini iki kat arttırmaktadır. Buna rağmen 65 yaşın altında da inme görülme riski oldukça fazladır.
Cinsiyet: İnme çoğu birçok yaş grubunda erkeklerde kadınlara göre daha sık görülür. Ancak inme yüzünden ölüm olasılığı kadınlarda erkeklere oranla daha yüksektir. Hamilelik ve doğum kontrol hapı kullanımı kadınlarda inme riskini arttırabilir.
Irk veya Etnik Köken: İnme geçirme riski zencilerde beyazlara oranla neredeyse iki kat yüksek olup inmeden ölüm oranları da zencilerde beyazlardan daha yüksektir.
MEKANİZMA
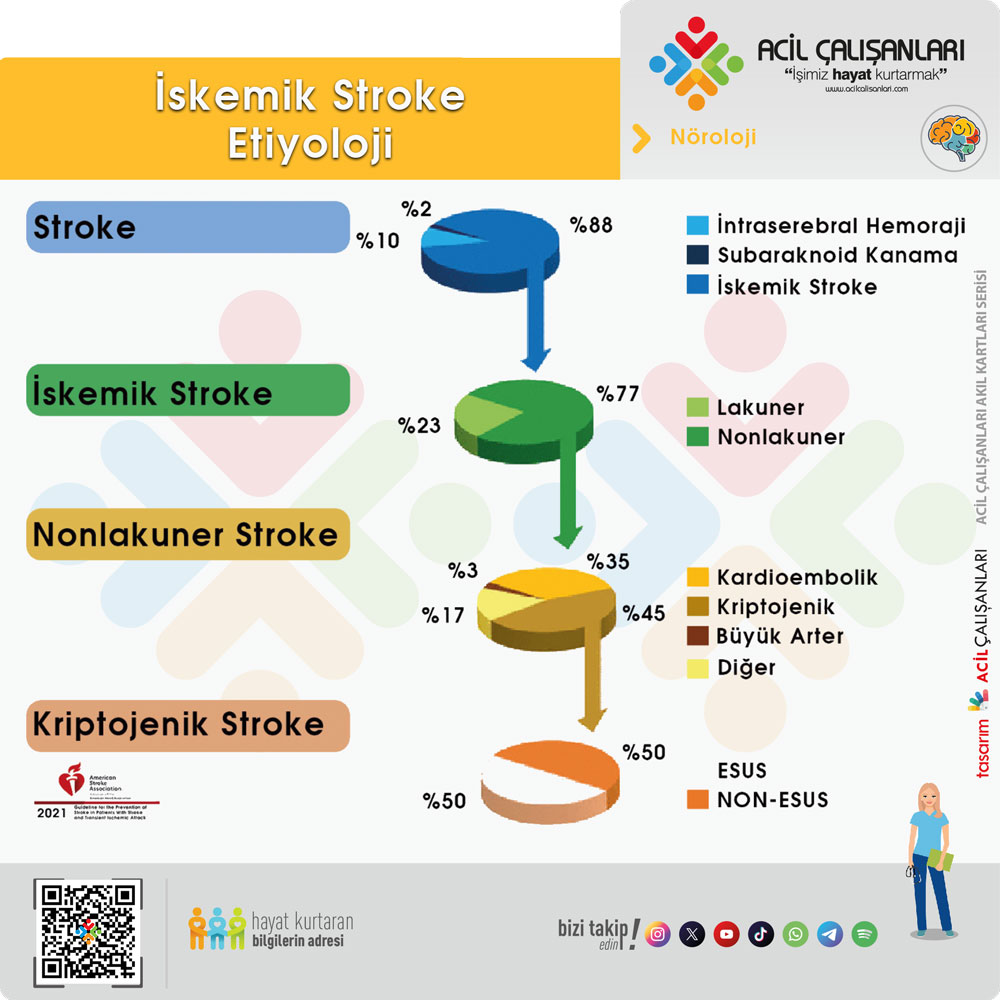
Stroke
- %88 İskemik Stroke
- %10 İntraserebral Hemoraji
- %2 Subaraknoid Kanama
İskemik Stroke
- %77 Nonlakuner
- %23 Lakuner
Nonlakuner Stroke
- %45 Kriptojenik
- %35 Kardiyoembolik
- %17 Büyük Arter
- %3 Diğer
Kriptojenik Stroke
- %50 ESUS
- %50 Non-ESUS
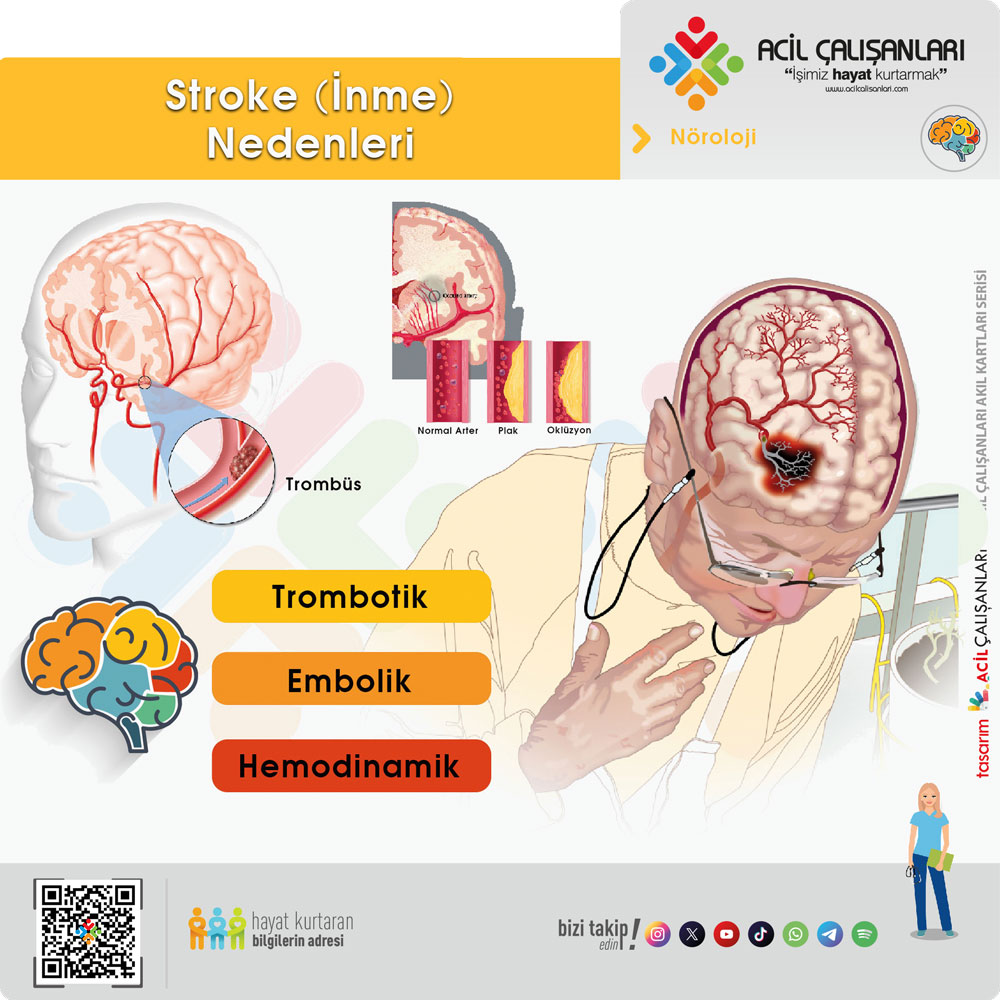
İskemik inmeler;
- Trombotik
- Embolik
- Hemodinamik
olmak üzere üç temel mekanizma sonucu gelişirler.
- Trombotik infarkt: Genellikle aterosklerotik bir plak üzerine trombüs yerleşmesi ile oluşur. Bazen damar duvarına ait bir bozukluk olmaksızın pıhtılaşma bozukluğu nedeniyle trombotik infarkt gelişebilir.
- Embolik infarkt: Bir arterin uygun kollateral kan akımı bulunan bölgenin distalindeki bir noktada emboli ile tıkanması sonucu oluşur.
- Hemodinamik infarkt: Nadir görülür ve en sık olarak proksimal arterlerde ciddi darlık veya tıkanma ile birlikte global serebral perfüzyonun kritik olarak düşmesi (örneğin kardiyak “output” azalması) sonucu oluşurlar.

PATOFİZYOLOJİ
İnfarkt mekanizmasının belirlenmesi, klinikte çoğu kez imkansızdır ve bazen de tedavi planlaması açısından yararsızdır. Oluşan trombüs büyük, orta ve küçük boy arterleri etkileyebilir. Emboli kaynağı kalp veya proksimal arterler olabilir. Hemodinamik infarktların tipik olarak majör serebral arterlerin sulama alanları arasında kalan sınır bölgelerinde oluştuğu bilinmekle birlikte, beyin arterlerinin sulama alanlarındaki büyük değişkenlik nedeniyle sınır sulama alanı infarktları, kortikal dal tıkanmasına bağlı infarktlardan güvenilir bir şekilde ayrılamaz. Bu nedenlerle, iskemik inmelerin, klinik bulgular ile pratikte uygulanabilen laboratuvar yöntemlerinin yardımıyla güvenilir bir şekilde tanınabilen ve yaklaşım tedavi açılarından farklılıklar gösteren etiyolojik alt tiplere ayrılması gereklidir. İskemik inmeler aterotrombotik, kardiyoembolik ve laküner olmak üzere üç klinik kategoriye ayrılarak incelenir.
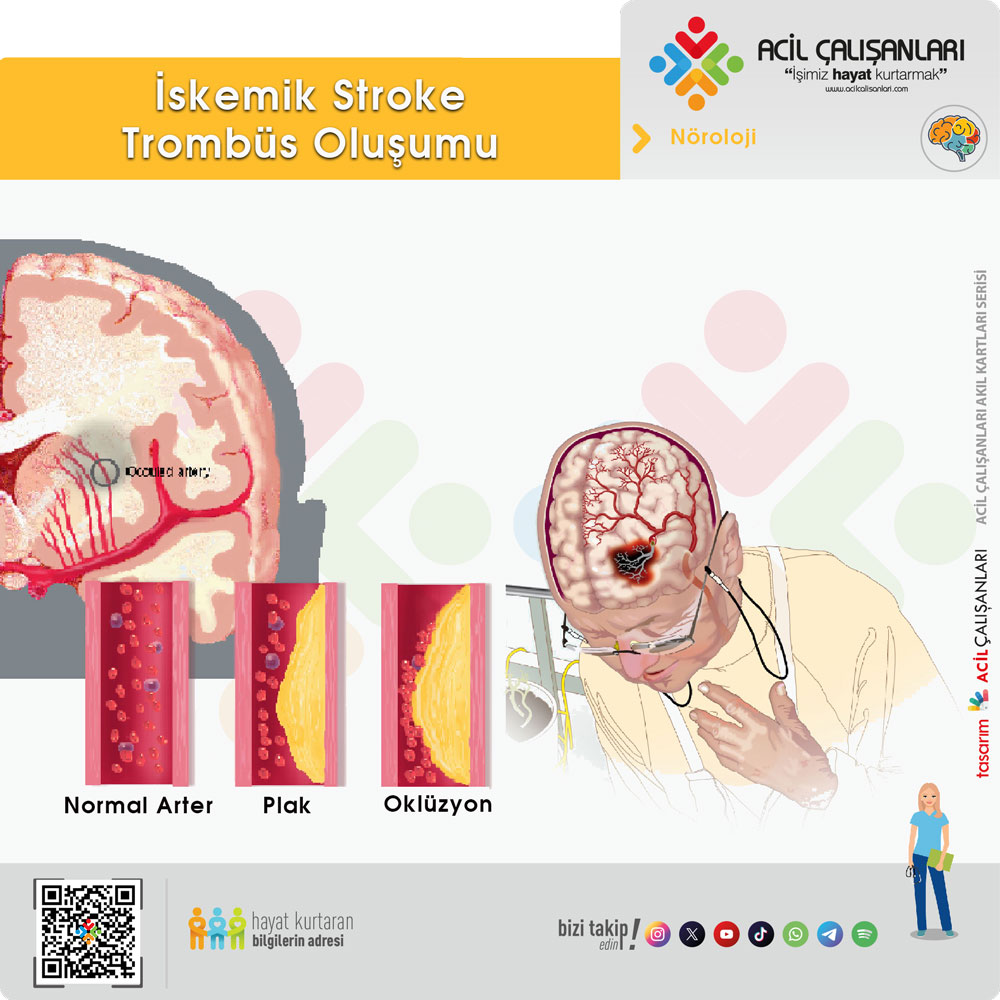
- Aterotrombotik inmelerde uygun proksimal büyük ve orta boy arterlerde aterosklerotik darlık veya tıkanmaların, trombüs, arterden artere emboli veya hemodinamik mekanizmalarla infarkta yol açtığı düşünülür.
- Kardiyoembolik inmelerde kalpte emboli kaynağı bulunur.
- Laküner inmeler ise penetran arterlerden sadece birinin tıkanmasına bağlı olarak gelişen küçük derin infarktların sonucudur.
- Kritojenik inmeler ise iskemik inmelerin yaklaşık olarak %30’u oluşturu ve kesin tanımlanabilen etyolojik sebep bulunamamaktadır. Nedeni belirlenemeyen infarkt olarak tanımlannır. Bu olguların bir kısmını aslında tespit edilemeyen paradoksik emboliler (PDE) oluşturmaktadır.
FİZİK MUAYENE
İskemik inme akut olarak ortaya çıkar ve semptomların başlangıç zamanını belirlemek çok önemlidir. Semptomların başlama zamanı bilinmiyorsa, hastanın yeni nörolojik semptomlar olmadan normal olduğu bilinen en son zaman sorgulanır. Saptanan bu süre daha sonra intravenöz trombolitik verilmesinin endike olup olmadığına karar vermek için kullanılır.
İnme şüphesi olan tüm hastalarda nörolojik muayene yapılmalıdır. Acil serviste çok kullanmasakta nörologlar tarafından Ulusal Sağlık İnme Ölçeği (NIHSS) en yaygın olarak inmenin şiddetini ölçmek için kullanılır ve 11 kategoriye ve 0 ile 42 arasında değişen bir puana sahiptir. NIHSS İnme Ölçeği bilinç, görme, duyum, hareket, konuşma ve dil dahil olmak üzere beyin fonksiyonunun çeşitli yönlerini ölçer. Odaklanmış bir nörolojik muayene sırasında bu fiziksel ve bilişsel işlevlerin her biri için belli sayıda puan verilir.
ACİL SERVİS
Acil servise inme şüphesiyle getirilen hastalar 10 dakika içinde deneyimli acil doktoru veya bir nörolog tarafından değerlendirmelidir. Zaman hayati olduğu için hasta değerlendirmeyi hızlandırmak için daha önceden hastane yönetimi tarafından hazırlanmış organize bir inme protokolü şiddetle tavsiye edilir. İnmenin klinik görünümü, arterlerin tıkanmasından etkilenen beyin alanına bağlıdır. Amerikan Kalp Derneği/Amerikan İnme Derneği inmenin toplumsal olarak hızlı algılanması ve hastane öncesi ortamda inmeyi daha erken teşhis etmek için FAST algoritmasını popüler hale getirmiştir. Sonrasında da BE-FAST algoritması şeklinde güncellenmiş ve daha popüler olmuştur.

İnme teşhisi için tüm semptomların mevcut olması gerekmez. Aşağıda belirtilen semptomlardan herhangi biri mevcut olabilir.
Sık Görülen Semptomlar
- Ani gelişen uyuşukluk veya özellikle tek taraflı yüz, kol, veya bacakta güçsüzlük
- Ani konfüzyon veya afazi
- Ani hafıza veya spasiyal oryantasyon kaybı veya algılama problemleri
- Ani görsel defisit veya diplopi
- Ani dizziness, yürüyüş bozukluğu veya ataksi
- Nedeni belli olmayan ani başlayan ciddi baş ağrısı
Nadir Görülen Semptomlar
- Ani şuur kaybı veya senkop
- Nefes darlığı
- Nöbet
- Düşme veya kazalar
- Ani hıçkırık
- Ani kusma
- Ani halsizlik
- Ani çarpıntılar
- Mental durumda değişme
AYIRICI TANI
- Hipoglisemi
- Migren
- İlaç Toksisitesi
- Kafa İçi Kanama
- Kafa İçi Tümör
- Kafa İçi Apse
- Hiperglisemi
- Hipertansif Ensefalopati
- Multibl Skleroz
- Nöbet
- Sepsis
- Senkop
- Wernicke Ensefalopatisi
- Metabolik Anormallikle
SKORLAMA
İnme hastasının tam değerlendirmesi için NIH inme skalasının kullanılması önerilir . En son 2021 AHA stroke kılavuzuna göre akut inmeli bir hasta, acil servise geldikten sonraki 10 dakika içinde eğitimli bir doktor veya nörolog tarafından muayene edilmelidir. Kılavuzun tamamına buradan ulaşabilirsiniz.
TANI
Bu hastalara yaklaşım yazılı bir protokol ile belirlenmiş olmalıdır. Özel hasta gruplarında farklı testler düşünülebilir, ancak hastada kanama bozukluğu öyküsü yoksa, antikoagülan alımıyorsa veya trombositopeni öyküsü yoksa hiçbiri tetkik trombolitik tedavisinin başlamasını geciktirmemelidir:
Uluslararası kılavuzlar temel değerlendirme sonrası;
- Parmak uçu kan şekeri
- Elektrokardiyografi
- Hemogram
- INR
- Geniş biyokimya (troponin dahil)
- Beyin Tomografisi
- Beyin Magnetik Rezonans
istenmelidir.
Nörolojik Belirtilerin Geri Dönüşümlü Nedenlerinin Değerlendirilmesi çok önemlidir bu yüzden parmak ucu glikozunun hastane öncesinde ve acil serviste mutlak ölçülmesi gerekmektedir.
İlk değerlendirmeyi takiben hastada parenkimal beyin görüntülemesi (BT) yapılarak iskemik ve hemorajik inme ayırıcı tanısı yapılmalıdır. Her ne kadar manyetik rezonans görüntüleme beyin parenkim patolojilerini saptamada bilgisayarlı tomografiye göre daha hassas olsa da akut iskemik inme perspektifinde bilgisayarlı tomografi veya manyetik rezonans görüntüleme bazlı yaklaşımların birbirine üstünlüğü net olarak ortaya konulmamıştır. Bu nedenle merkezlerin kendi imkanları ışığında en hızlı şekilde uygulayabildikleri görüntüleme stratejisi ile tedavi kararlarını alması önerilmektedir. Hangi yöntem ile olursa olsun parenkimal görüntülemenin başvuru sonrası 20-25 dakika içerisinde tamamlanması önerilmektedir. Parenkimal görüntüleme trombolitik tedavi kararı verilebilmesi için tek başına yeterlidir; ancak günümüzde nöroendovasküler tedavilerin büyük damar oklüzyonlarında bir tedavi standardı haline gelmesi nedeniyle parenkimal görüntülemeye ilaveten en ivedi şekilde vasküler bir görüntüleme de (bilgisayarlı tomografi anjiyografi veya manyetik rezonans anjiyografi) bu sağlık tesislerinde yapılmalıdır. Bu tetkiklere ilaveten multimodal görüntüleme stratejilerinin (perfüzyon görüntüleme, ileri manyetik görüntüleme sekansları vb.) ilk 4,5 saatlik tedavi penceresinde bulunan trombolitik tedavi adayı hastalarda ve ilk 6 saatlik tedavi penceresinde bulunan nöroendovasküler tedavi adayı hastalarda ilave faydası ortaya konulamadığından standart olarak kullanımları önerilmemektedir. Ancak inme başlangıç zamanı bilinmeyen olgularda (uyanma esnasında semptomların fark edildiği olgular gibi) manyetik rezonans görüntülemede difüzyon ve FLAIR uyumsuzluğu trombolitik tedavi penceresinde olan hastaları saptamada kullanılabileceğinden bu hasta grubunda seçici olarak uygulanmalıdır. Benzer bir şekilde, perfüzyon bazlı stratejiler geç trombektomi (semptom başlangıcı sonrası 6-24 saat arasında) yaklaşımından fayda görebilecek hastaları belirleyebildiğinden, kullanımları bu hasta grubunda gündeme gelmelidir.
NIHSS (İnme Skalası) Kullanımı ve Önemi
Akut iskemik inme tanısı öncelikli olarak klinik bir tanıdır ve bu tanının standartlaştırılmasında Ulusal Sağlık Enstitüleri İnme Skalası (National Institutes of Health Stroke Scale – NIHSS) temel araçtır. NIHSS, 11 maddelik (bilinç düzeyi, bakış, görme alanı, motor güç, ataksi, duyu, dil ve dizartri gibi alanları kapsayan) yarı kantitatif bir nörolojik muayene skalasıdır.
NIHSS’nin acil servisteki önemi çok yönlüdür:
- İnme Şiddetinin Objektifleştirilmesi: Skala, inmenin ciddiyetini objektif bir puanla (0-42 arası) belirler. Bu, hem triyaj hem de tedavi kararları için kritik bir başlangıç noktası sağlar.
- Tedavi Kararlarına Rehberlik Etmek: NIHSS skoru, reperfüzyon tedavilerinin uygunluğunu belirlemede merkezi bir rol oynar. Örneğin, çok hafif semptomları (düşük NIHSS) olan hastalar IV trombolitik (tPA) için aday olmayabilirken, çok şiddetli inmeler (örn. NIHSS >25) göreceli bir kontrendikasyon olarak değerlendirilebilir; özellikle 3 saatlik pencerenin ötesinde bu grupta tPA’nın güvenliği kanıtlanmamıştır. Tersine, mekanik trombektomi [EVT (EndoVasküler Trombektomi)] kararlarında da NIHSS kritik bir rol oynar. DEFUSE 3 çalışmasının bir alt analizi, daha hafif kabul edilen (NIHSS 6-9) hastalarda dahi EVT’nin 90 günlük iyi fonksiyonel sonuca (mRS 0-2) ulaşma oranını anlamlı ölçüde artırdığını (%74) göstermiştir. Bu durum, NIHSS’nin statik bir tanı etiketinden ziyade, her bir tedavi modalitesi için risk-fayda analizini yönlendiren dinamik bir araç olduğunu göstermektedir.
- Prognostik Değer: Başlangıç NIHSS skoru, 90 günlük fonksiyonel sonuçlar (Modifiye Rankin Skalası – mRS) için en güçlü bağımsız öngörücülerden biridir.
- Klinik İzlem: Tedaviye (örn. tPA veya EVT sonrası) yanıtı veya nörolojik kötüleşmeyi (örn. hemorajik dönüşüm) izlemek için seri NIHSS değerlendirmeleri kullanılır. 52 saat sonra trombektomi yapılan bir vaka sunumunda, hastanın 5 gün sonra NIHSS 3 skoru ile taburcu edilmesi, tedavinin başarısını ölçen bir parametre olarak kullanılmıştır.
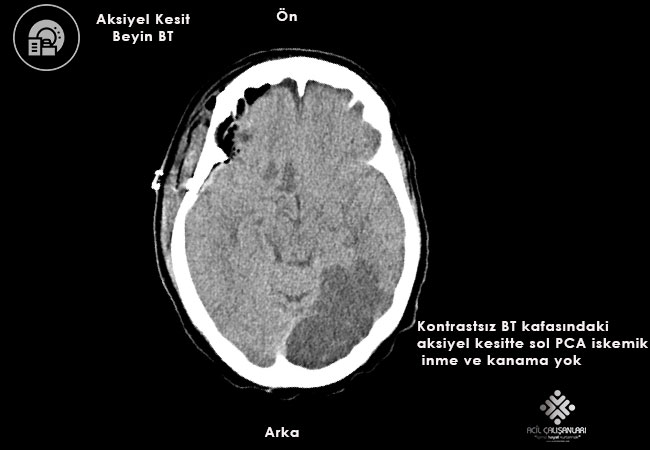
BİLGİSAYARLI TOMOGRAFİ
Akut iskemik inmede (Aİİ) görüntüleme, yönetimin en kritik basamağıdır ve temel amacı kanamayı dışlamak, damar tıkanıklığını göstermek ve kurtarılabilir beyin dokusunu belirlemektir. Modern yaklaşım, “zaman temelli” modelden “doku temelli” modele evrilmiştir.
Kontrastsız Beyin Bilgisayarlı Tomografisi (BT)
Acil servise başvuran tüm inme şüpheli hastalarda yapılması gereken ilk ve en acil görüntüleme yöntemidir.
Temel amacı:
- İntrakraniyal kanamayı (intraserebral veya subaraknoid) dışlamak
- IV alteplaz için mutlak kontrendikasyon olan kanamayı ekarte etmek
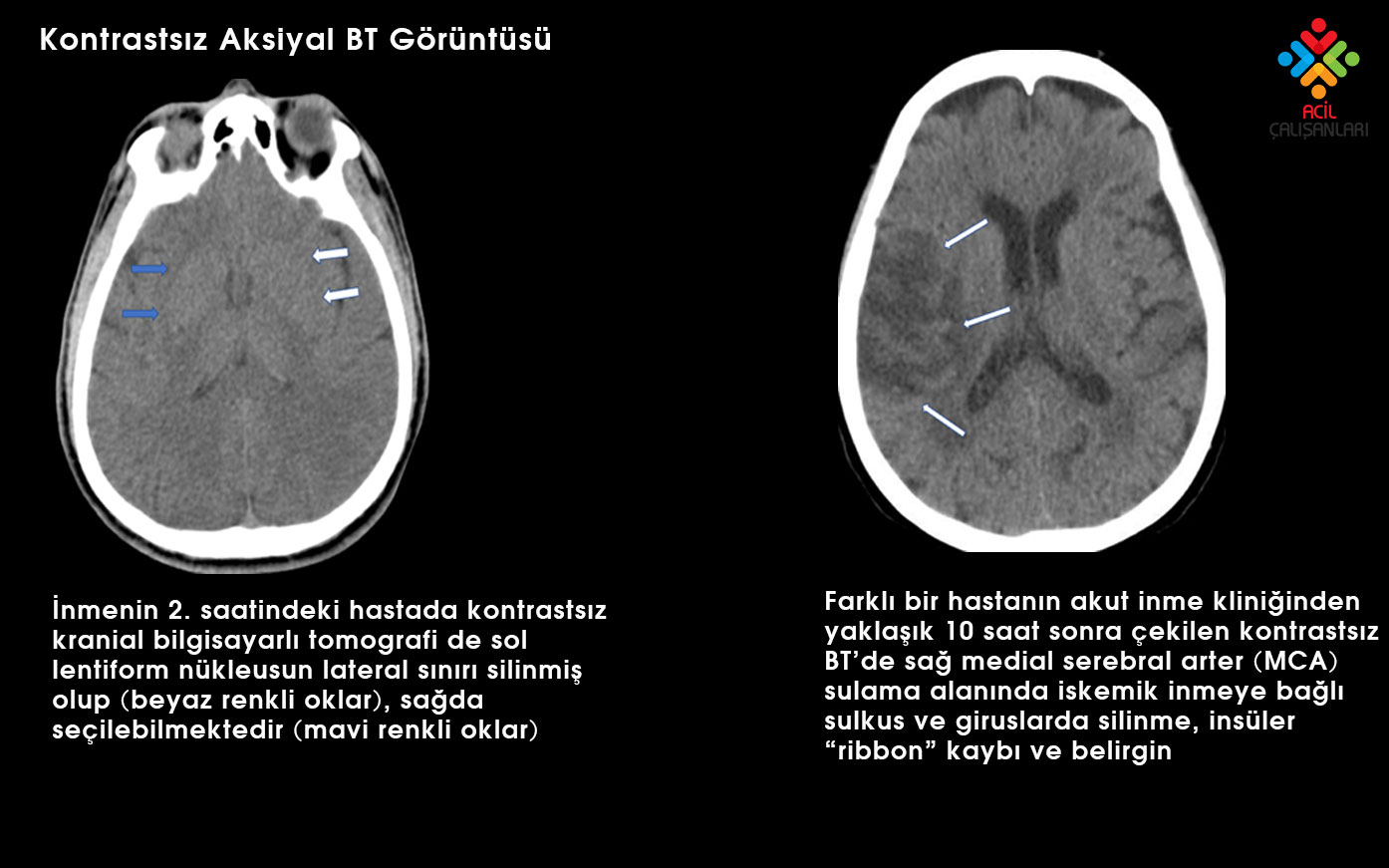
Akut iskemide ilk saatlerde BT sıklıkla normal olabilir. Erken dönemde görülebilecek bulgular şunlardır:
- Lentiform nukleus sınırının silikleşmesi
- İnsüler korteks silinmesi (insular ribbon sign)
- Gri-beyaz cevher ayrımının kaybı
- Sulkal silinme
- Hiperdens arter işareti

Önemli noktalar:
- Sınırları belirgin, geniş hipodens alan genellikle olayın üzerinden uzun süre geçtiğini gösterir ve bu hastalarda IV tPA önerilmez.
- Ancak erken iskemik değişikliklerin varlığı tek başına trombolitik için kontrendikasyon değildir.
- Hiperdens arter işareti, tedavi için bir engel değil; aksine büyük damar oklüzyonunu düşündüren önemli bir bulgudur ve trombolitik tedaviyi destekler.
- Bu hastalarda nörogirişimsel tedavi gereksinimi de göz önünde bulundurulmalıdır.
🔹 Sistem organizasyonu açısından:
IV alteplaz ve/veya mekanik trombektomi adayı olabilecek hastaların en az %50’sinde, acil servise gelişten sonraki 20 dakika içinde beyin görüntülemesi yapılabilecek sistemler kurulmalıdır.
🔹 Radyoloji uzmanı bulunmayan merkezlerde teleradyoloji sistemi ile hızlı görüntü değerlendirmesi sağlanmalıdır.
BT-Anjiyografi (BTA)
BTA, intrakraniyal ve ekstrakraniyal damarları değerlendirerek:
- Proksimal büyük damar oklüzyonunu (LVO) saptar
(örn. ICA, MCA M1 segmenti) - Trombüs lokalizasyonu ve uzunluğunu gösterir
- Kollateral dolaşım hakkında bilgi verir
BTA, özellikle mekanik trombektomi adayı belirlemek için kritik öneme sahiptir.
Ancak önemli bir prensip:
Vasküler görüntüleme, trombolitik tedaviyi geciktirmemelidir.
Endovasküler müdahale yapılabilen inme merkezlerinde rutin olarak düşünülmelidir.
BT-Perfüzyon (CTP)
BT-Perfüzyon (veya MR perfüzyon/diffüzyon), modern inme yönetiminde paradigma değişikliği yaratmıştır.
CTP şu iki alanı ayırt eder:
- Enfarkt çekirdeği (infarct core): Geri dönüşümsüz hasar görmüş doku
- Penumbra: Risk altında ancak kurtarılabilir beyin dokusu
Bu ayrım, tedavi kararında kritik rol oynar.
Zaman temelli yaklaşımdan doku temelli yaklaşıma geçiş
Geleneksel olarak:
- IV tPA: 3–4,5 saat
- EVT: 6 saat
katı zaman pencerelerine bağlıydı.
Ancak DAWN ve DEFUSE-3 çalışmaları ile:
- Küçük enfarkt çekirdeği
- Büyük penumbra
- Klinik olarak ciddi defisit
varlığında, semptom başlangıcından 24 saate kadar mekanik trombektominin faydalı olabileceği gösterilmiştir.
Bu hastalar “yavaş ilerleyiciler” (slow progressors) olarak adlandırılır ve genellikle iyi kollateral dolaşıma sahiptir.
Bu nedenle modern yaklaşımda artık temel soru:
❌ “Hasta kaç saattir?”
✔ “Kurtarılabilir beyin dokusu var mı?”
2019 AHA/ASA önerisi
IV alteplaz için uygun hastalarda:
- Tedavi mümkün olan en kısa sürede başlanmalıdır.
- Perfüzyon BT veya MR gibi ileri görüntülemeler tedaviyi geciktirmemelidir.
Sonuç
Akut iskemik inmede görüntüleme:
- Kanama var mı?
- Tıkanıklık nerede?
- Kurtarılabilir doku var mı?
sorularını yanıtlamak için kullanılır.
Modern inme yönetimi, hızlı organizasyon, kapıdan görüntülemeye kısa süre, teleradyoloji desteği ve kapsamlı inme merkezi altyapısı gerektirir. Bu yapı, mortalite ve morbiditeyi anlamlı şekilde azaltan reperfüzyon tedavilerinin etkin uygulanmasını mümkün kılar.
MANYETİK REZONANS GÖRÜNTÜLEME
Difüzyon MR, iskemik inmenin en erken ve en güvenilir görüntüleme yöntemlerinden biridir; çünkü beyin kan akımı kritik eşik değerinin altına düştüğünde gelişen sitotoksik ödemi, su moleküllerinin difüzyon hareketlerindeki azalmayı doğrudan görüntüleyerek saptar.
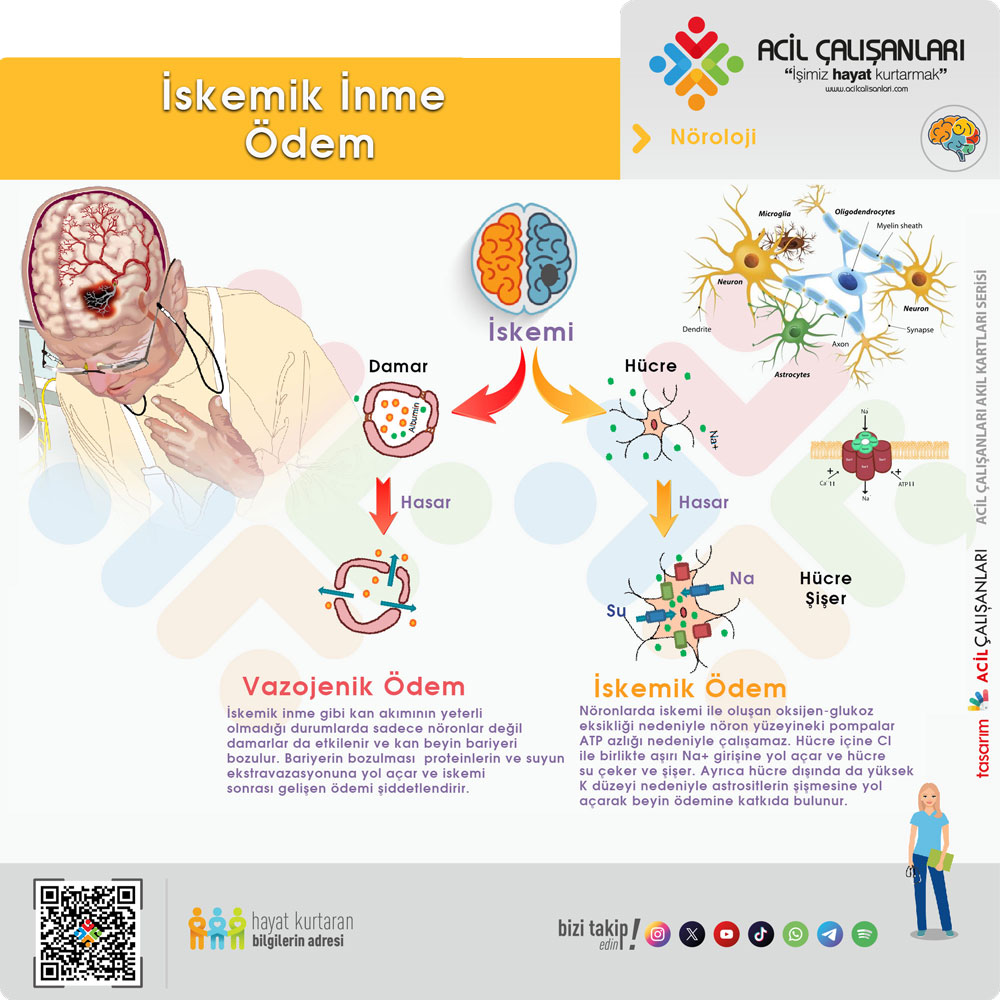
Difüzyon MR da DWI–ADC Sekanslarında Akut İnfarkt
Akut iskemik inme açısından diffüzyon MR değerlendirmesi iki temel sekansla yapılır:
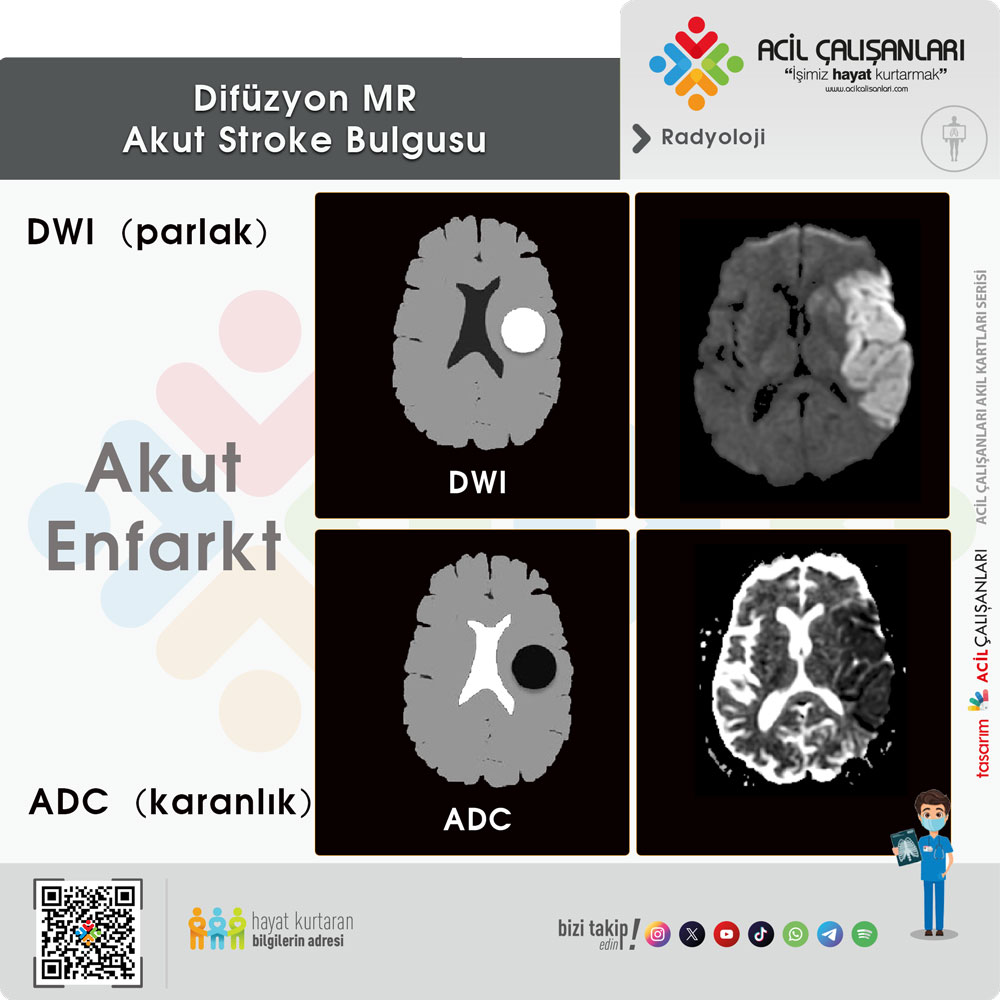
DWI (Diffusion Weighted Imaging)
- Akut infarktta parlak (hiperintens) görünür.
- Hücre içi ödem → su difüzyonu azalır → sinyal artar.
ADC (Apparent Diffusion Coefficient)
- Aynı lezyon ADC’de koyu (hipointens) görünür.
- Gerçek difüzyon kısıtlılığını gösterir.
Akut Stroke İçin Altın Standart Bulgular
- DWI ↑ (parlak)
- ADC ↓ (karanlık)
➡️ Gerçek diffüzyon kısıtlılığı = Akut infarkt
Detaylı Difüzyon MR anlatımına buradan erişebilirsiniz.
Akut iskemik inmeli hastalarda bilgisayarlı tomografi veya manyetik rezonans görüntüleme bazlı yaklaşımların birbirine üstünlüğü net olarak ortaya konulmamıştır. Avrupa İnme Örgütü (ESO) tarafından İV trombotik tedavinin 9 saatte (bilinen başlangıç zamanı) kadar yapılabilmesi için MRI DWI-FLAIR uyumsuzluğu aranmaktadır. Bu yüzden daha fazla hastanın trombolitik alabilmesi için MR önerilmektedir.
TEDAVİ
Akut iskemik inmede, kullanılan tedavilerin daha etkili olabilmesi için semptomlar başladıktan hemen sonra mümkün olan en kısa sürede uygulanabilmesi büyük önem taşır. Bu yüzden temel değerlendirme, nörolojik muayene ve radyolojik inceleme sonrası tüm bulgular gözden geçirilerek tanının netleştirilmesi ve tedavi kararı alınması süreci başvuru sonrası en geç 45 dakika içerisinde tamamlanmalıdır. Bu karar sonrası trombolitik tedavi endikasyonu konuldu ise vakit kaybetmeksizin bu tedavi uygulanmalıdır; güncel kılavuzlar kapı iğne zamanının (başvuru anından trombolitik tedavinin bolusunun yapıldığı ana kadar geçen süre) 60 dakikanın altında olması gerektiğini vurgulamaktadır. Bu hedefin trombolitik tedavi alan hastaların en az %50’sinde tutturulması inme merkezi olmanın bir gereği olarak kabul edilmektedir. Günümüzde hastaların yarısında tedavinin 45 dakikadan kısa bir sürede başlatılması da ikincil bir hedef olarak belirtilmektedir.
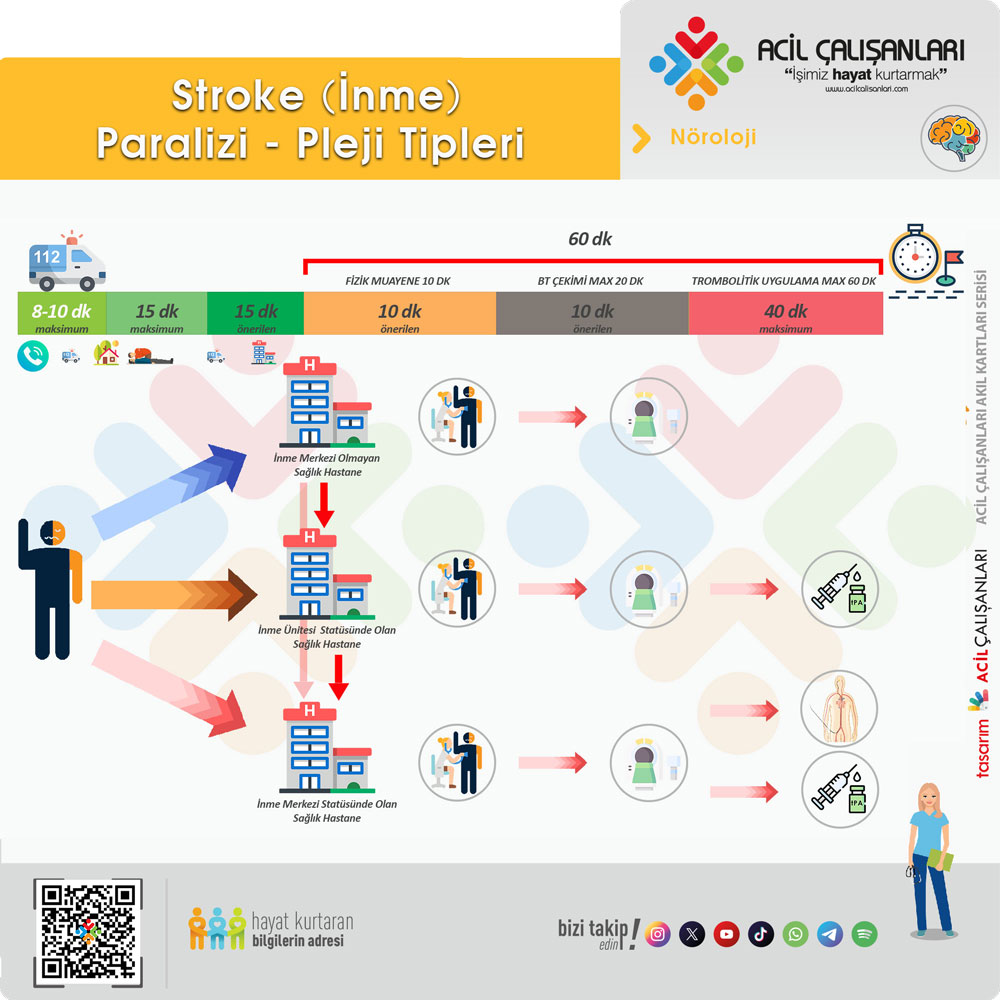
Zaman önemli bir faktör olduğu için inme ön tanılı hastaların hastane öncesi dönemde yapılan değerlendirme ve izlemi revaskularizasyon tedavilerinin etkinliği açısından kritik önem taşımaktadır. Uygulanan başlıca tedavi yöntemleri olan intravenöz (IV) tromboliz ve mekanik trombektomi, etkililik derecesi zamana bağımlı tedavilerdir.
- IV trombolitik tedavi akut iskemik inmenin ilk 4,5 saatinde başlandığında
- Mekanik trombektomi ise akut iskemik inmenin ilk 6 saatlik sürecinde
yapıldığında etkililik ve güvenirliliği ispatlanmış olan tedavilerdir. İlk 90 dakikalık süreç içerisinde tedavi edilen 4,5 hastadan biri tam olarak düzelirken, 90-180 dakika arasında tedavi edilen 9 hastadan biri, 180-270 dakika arasında tedavi edilen 14 hastadan birinin tam olarak düzelebildiği bilinmektedir.
Türkiye’de 2017 yılı 66 merkezin verisine göre akut inme hastalarımızın ortalama %7,5’una IV trombolitik tedavi uygulanmıştır. Bu oranların artırılması hedeflenmektedir. Dünyada mekanik trombektomi uygulanan hasta oranlarının ise güncelde %1-2 arasında değiştiği düşünülmektedir. IV doku plazminojen aktivatörü (tPA) başlamada gecikilen her 15 dakika iyi fonksiyonel sonlanımı %3-4 oranında azaltırken endovaskuler tedavilerde rekanalizasyondaki her 30 dakikalık gecikme fonksiyonel düzelmeyi %30 oranında azaltmaktadır. Hastanın transportu boyunca her bir dakikalık gecikmenin intraarteriyel tedavi şansını %2,5 oranında azalttığı bildirilmektedir. Hastaneye varış ile tedaviye başlanmasına kadar geçen sürenin 10 dakika azaltılmasının mortalite ve ilk 36 saatlik süreçte görülen kanama oranlarında azalma ve eve taburcu edilen hasta oranlarında anlamlı derecede artışa neden olduğu bildirilmektedir.

Hipertansiyon: IV tPA kullanılan hastalarda kan basıncı yüksekliği hemorajik komplikasyon gelişme riskini artırır. Bu nedenle tedavi öncesinde sistolik kan basıncının [SKB] 185 mmHg; diastolik kan basıncının [DKB] ise 110 mmHg üzerinde olmaması önerilir. Kan basıncının bu değerlerin altına indirilip stabil tutulamadığı hastalarda IV tPA kullanılmamalıdır.
Hematolojik/koagülasyon anormallikleri: Kanama eğilimine yol açan ve bilinen, hematolojik / koagülasyon anormallikleri trombolitik tedavi için kontraendikasyondur. Trombosit sayısının 100 bin/mm3’in altında, INR’nin 1,7 ve aPTT’nin 40-saniyenin üzerinde olduğu hastalarda IV tPA uygulanmamalıdır. Ancak hastanın kullandığı ilaçlar arasında antikoagülan tedavinin olmadığından emin isek ve anamnez temelinde bir koagülopati riski düşünülmüyorsa aPTT, trombosit sayısı ve INR için laboratuvar sonuçları beklenmeden IV tPA verilebilir.
İNTRA VENÖZ TROMBOTİK TEDAVİ
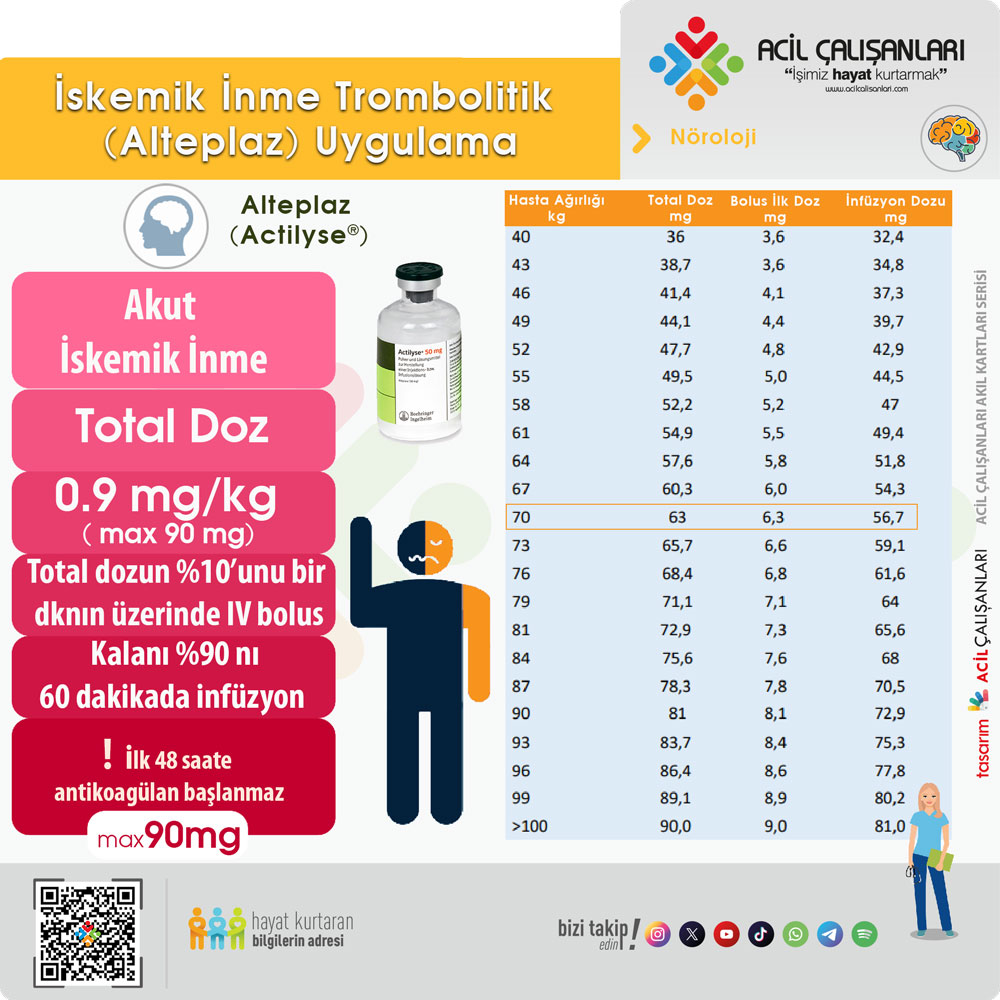
Daha fazlasına buradan erişebilirsiniz.
İntravenöz (IV) rekombinant doku plazminojen aktivatörü (tPA/Alteplaz), Aİİ için FDA onaylı ilk reperfüzyon tedavisidir. NINDS çalışması ile kanıtlanan 3 saatlik pencerede ve ECASS-3 çalışması ile kanıtlanan, belirli kısıtlamalarla 3-4.5 saatlik genişletilmiş pencerede etkilidir.
Tedavi kararı, potansiyel fayda (rekanalizasyon) ile risk (intrakraniyal kanama) arasında kurulan hassas bir dengeye dayanır. Bu denge, katı kontrendikasyon listeleri ile yönetilir.
IV Alteplaz (tPA) ENDİKASYONLAR
- Başlangıç zamanı belirlenenmiş olan ve oluşan semptomların son 4,5 saat içindeyse olup mekanik trombektominin endike olmayan hasta grubu için IV tPA (0,9 mg / kg alteplaz) uygulanır. Not: Tenekteplaz yerine alteplaz önerilmektedir. Ayrıca başlangıç NIH skoru 0-4 olan ve süresi <4,5 saat olan minor iskemik inme hastalarında, alteplaz ile intravenöz trombolizi önerilmektedir.
- Başlangıç zamanı belirlenememiş olan veya uyanma anında fark edilen inmelerde hastanın en son normal görüldüğü an son 4,5 saat içindeyse IV tPA uygulanır.
- Eğer en son normal görüldüğü andan sonra geçen süre 4,5-9 saat aralığında ve hastada iskemik penumbranın yani “kurtarılabilir nöro-dokunun varlığı MRG DWI ile (nörogörüntüleme) ortaya konulmuş ise IV tPA uygulanır. Ama akut iskemik inmesi olan ve BT dışında beyin görüntülemesi bulunmayan hastalar için intravenöz tromboliz uygulanması önerilmemektedir.
- 80 yaşın üzerinde olan <4,5 saat süreli akut iskemik inme hastaları için alteplaz ile intravenöz tromboliz önerilmektedir.
- Mekanik trombektomi için aday olan ve trombektomi öncesi intravenöz tromboliz düşünülen, <4.5 saat süreli akut iskemik inme ve büyük damar tıkanıklığı olan hastalar için, alteplaz 0.9 mg / kg ile intravenöz trombolizi yerine 0.25 mg / kg tenekteplaz ile intravenöz tromboliz önerilmektedir.
- Kan şekeri 400mg/dl ve akut iskemik inme süresi 4,5 saatın altında olan hastalara alteplaz ile intravenöz tromboliz önerilmektedir. Ayrıca bilinen diabeti olan hastalarda da intravenöz tromboliz önerilmektedir.
- İnme öncesinde antitrombosit ajan kullanan, <4,5 saat süreli akut iskemik inme hastaları için, alteplaz ile intravenöz tromboliz önerilmektedir. Zaten IV tPA verilen olguların yaklaşık üçte biri bu durumdadır. Komorbidite sayısı daha fazla olan bu hastalarda kanama oranları hafif yüksek, iyi klinik sonlanım ise hafif oranda daha düşüktür.
- Oral anti-koagülan, yani K vitamini antagonist ( Varfarin: coumadin), kullanan hastalarda akut inme tedavisi için IV tPA verilmeden önce INR bakılmalıdır. INR>1,7 ise IV tPA kullanılmamalıdır. Bu hastalarda protrombin faktör konsantresi (PCC) ile INR kontrolü sağlanmasını takiben IV tPA kullanımı yinede önerilmez.
- İnme başlangıcından önceki son 48 saat içinde NOAC ( kullanan ve spesifik koagülasyon testi bulunmayan hastalar için (örn. Faktör Xa inhibitörleri için kalibre edilmiş anti-Xa aktivitesi, Dabigatran (Pradaxa®),Apiksaban (ELIQUIS®),Rivaroksaban (Xarelto ®)) için trombin zamanı veya NOAC kan konsantrasyonları) intravenöz tromboliz önerilmemektedir.
- <4,5 saat süreli akut iskemik inme ve izole servikal arter diseksiyonu olan hastalar için, alteplaz ile intravenöz tromboliz önerilmektedir.
- Profilaktik dozda “düşük molekül ağırlıklı heparin [DMAH]” alan hastalarda IV tPA güvenlidir. Yani intraserebral kanama riskinde büyük bir artış beklenmez. Bu genel olarak 0,5 mg/kg’dan da az Enoksaparin veya eşdeğeri olup günde tek doz verilmektedir. Dozdan 4 saat önceki anti-FXa düzeyi 0,2-0,5 IU/mL arasında ve aPTT de genellikle normal sınırlardadır. Tedavi edici yüksek dozlarda DMAH kullanan hastalarda IV tPA kontraendikedir ve bu hastalar uygun ise nörogirişimsel tedaviye yönlendirilmelidir. Terapötik DMAH kapsamında doz ≥1 mg/kg Enoksaparin ve eşdeğeri olup tedavi günde 2 kez halinde verilir. Dozdan 4 saat önceki anti-FXa düzeyi 0,5-1,2 IU/mL arasında olup aPTT uzaması sıktır.
- IV heparin kullanan hastalarda IV tPA kullanımı kararı için aPTT bakılmalıdır. aPTT 40 saniye veya bazal ölçüm değerinin 1,5 katından fazla ise IV tPA verilmemelidir. Bu hastalarda Protamin ile aPTT kontrolü ve sonrasında IV tPA kullanımı önerilmez.
IV Alteplaz (tPA) KONTRENDİKASYONLAR
IV alteplaz uygulanmadan önce hasta zaman penceresi, görüntüleme bulguları, kanama riski ve eşlik eden klinik durumlar açısından dikkatle değerlendirilmelidir. Kontrendikasyonlar mutlak ve göreceli olarak ikiye ayrılır.
Zaman ve Görüntüleme ile İlgili Kontrendikasyonlar
- Bilinen semptom başlangıç zamanı 4,5–9 saat arasında olan ve yalnızca düz BT’si bulunan (ileri görüntüleme yapılmamış) hastalarda intravenöz tromboliz önerilmez.
- Semptom başlangıcından sonraki 4,5 saat içinde tedavi başlanamayacaksa ve MRG-DWI/perfüzyon görüntülemede kurtarılabilir nörodoku (penumbra) saptanmıyorsa trombolitik tedavi önerilmez.
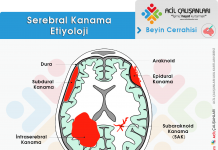
- Görüntülemede herhangi bir akut kanama (intraserebral, subaraknoid veya subdural) varlığı.
- Beyin BT’de hemisferin >1/3’ünü içeren, sınırları belirgin, geniş hipodens enfarkt alanı (geç dönem ve yüksek hemorajik dönüşüm riski göstergesi).
Mutlak Kontrendikasyonlar
Kanama ile ilişkili durumlar
- BT’de intrakraniyal kanama (İSK) veya subaraknoid kanama (SAK)
- Bilinen intrakraniyal hemoraji öyküsü
- Aktif iç kanama
- Akut kanama diyatezi
- Kan glukozu <50 mg/dL (önce düzeltilmelidir)
Koagülasyon bozuklukları
- Trombosit sayısı <100.000/mm³
- INR >1,7
- PT >15 saniye
- aPTT >40 saniye
- Son 48 saat içinde heparin kullanımı ve yüksek aPTT
- Direkt trombin inhibitörü veya Faktör Xa inhibitörü kullanımı (laboratuvar testleri anormal ise)
Kan basıncı kontrolü
- Sistolik >185 mmHg
- Diyastolik >110 mmHg
(Kan basıncı bu değerlerin altına düşürülemiyor ve stabil tutulamıyorsa IV tPA uygulanmamalıdır.)
Yapısal ve cerrahi durumlar
- Bilinen intrakraniyal AVM, anevrizma veya neoplazm
- Son 3 ay içinde ciddi kafa travması
- Son 3 ay içinde inme
- Son 3 ay içinde intrakraniyal veya intraspinal cerrahi
Göreceli Kontrendikasyonlar
(Risk–fayda değerlendirmesi gerektirir)
- Hızla düzelen veya minör inme semptomları
- Son 14 gün içinde major cerrahi (karın, toraks, kraniyal cerrahi veya iyi vaskülarize dokular)
- Son 14 gün içinde büyük arter cerrahisi veya vaskülaritesi yüksek dokulardan biyopsi
- Son 21 gün içinde gastrointestinal veya genitoüriner sistem kanaması
- Son 3 ay içinde akut miyokard enfarktüsü
- Başlangıçta nöbet ve postiktal nörolojik defisit
- Gebelik
Önemli Klinik Not
- Semptom başlangıcından itibaren <4,5 saat içinde başvuran akut iskemik inme hastalarında, inme öncesi hipertansiyon öyküsü bulunması tek başına trombolitik için engel değildir.
- Kan basıncı uygun şekilde düşürülebiliyor ve stabil tutulabiliyorsa IV alteplaz uygulanabilir.
- Kan basıncının kontrol altına alınamaması ise trombolitik tedavi için kontrendikasyondur.
Kontrendikasyonların Klinik Yorumu
IV alteplaz kontrendikasyon listesi mekanik bir kontrol listesi olarak değil, klinik muhakeme çerçevesinde değerlendirilmelidir.
Mutlak kontrendikasyonlar
BT’de kanama varlığı gibi durumlar tedaviyi kesin olarak engeller ve tartışmaya açık değildir.
Göreceli kontrendikasyonlar
Bu durumlar ise katı dışlama kriterleri değildir; her hasta için risk–fayda analizi gerektirir.
Kılavuzlar, özellikle göreceli kontrendikasyonların değerlendirilmesinde “check-list yaklaşımı” yerine bireyselleştirilmiş klinik karar süreci önerir.
Klinik Muhakeme Gerektiren Durumlara Örnekler
İleri yaş (>80 yaş)
- Daha önce çekince olarak görülse de, AHA/ASA bilimsel bildirileri trombolitik tedavinin her yaş grubunda fayda sağladığını belirtmektedir.
- Yaş tek başına dışlama kriteri değildir.
Önceden mevcut komorbidite (mRS ≥2) veya demans
- Bu hastalar otomatik olarak dışlanmamalıdır.
- Yaşam beklentisi, mevcut yaşam kalitesi ve hasta tercihleri dikkate alınmalıdır.
- Bireysel değerlendirme esastır.
Son 14 gün içinde major cerrahi
- Bu durumda cerrahi ekiple konsültasyon yapılmalıdır.
- Cerrahi sahadan kanama riski ile trombolitik verilmemesi durumunda kalıcı nörolojik sakatlık riski karşılaştırılmalıdır.
- Karar, multidisipliner ve mümkünse hasta/aile ile paylaşımlı şekilde verilmelidir.
Sonuç
IV alteplaz uygunluğu, yalnızca maddelerden oluşan bir listeye bakılarak verilmez.
Bu süreç:
- Olası hemorajik komplikasyon riskini
- İnmenin yaratacağı kalıcı sakatlık riskini
- Hastanın yaşam beklentisini
- Hastanın ve ailenin tercihlerini
birlikte değerlendiren karmaşık ve zaman kritik bir klinik karar verme sürecidir.
Trombolitik tedavi kararı, rehber eşliğinde ancak hekim klinik muhakemesinin merkezde olduğu bir süreçtir.
Mekanik Trombektomi (EVT): Endikasyonlar (ASPECTS skoru, DAWN/DEFUSE çalışmaları)
Mekanik Trombektomi (Endovasküler Tedavi – EVT), proksimal LVO’su (BTA’da gösterilen) olan Aİİ hastaları için 2015 yılından bu yana standart tedavi haline gelmiştir.
ASPECTS Skoru:
Alberta Stroke Program Early CT Score (ASPECTS), EVT kararında önemli bir görüntüleme aracıdır. ASPECTS, kontrastsız BT üzerinde MCA sulama alanını 10 ayrı bölgeye (M1-M6, Lentiform nükleus, Kaudat nükleus, İnternal kapsül, İnsula) ayıran 10 puanlık topografik bir skordur. 10 puan normal bir BT’yi gösterir; erken iskemik değişiklik (hipodansite, gri-beyaz cevher ayrımının kaybı) gösteren her bölge için 1 puan çıkarılır. Skor 0’a yaklaştıkça, yerleşik enfarkt alanı o kadar geniş demektir.
EVT için hangi ASPECTS skorunun “çok düşük” (yani, kurtarılacak doku kalmamış) olduğu önemli bir klinik tartışma konusudur. Bazı çalışmalar ASPECTS 0-6 aralığında EVT’nin faydasını sorgulamıştır. Ancak, daha güncel ve agresif tedavi yaklaşımlarını destekleyen kanıtlar da mevcuttur. Perfüzyon görüntülemeyi (CBV-ASPECTS) kullanan bir çalışma, başlangıçta CBV-ASPECTS ≤ 7 (yani, “kötü” görüntüleme) olan hastalarda dahi, EVT uygulananların %40’ının iyi bir fonksiyonele sonuca (mRS 0-2) ulaştığını, buna karşın sadece medikal tedavi alan grupta bu oranın %15 olduğunu göstermiştir. Bu, görüntülemesi kötü olan seçilmiş hastalarda bile EVT’nin agresif bir şekilde uygulanması gerektiğini desteklemektedir.
DAWN ve DEFUSE-3 Devrimi:
EVT yönetimindeki en büyük devrim, zaman penceresini “son görülme normal”den itibaren 24 saate kadar uzatan DAWN ve DEFUSE-3 çalışmaları olmuştur. Bu çalışmalar, yukarıda tartışılan “doku temelli” paradigmayı standart hale getirmiştir. Hastalar, katı bir zaman çizelgesine göre değil, “mismatch” (uyumsuzluk) kriterlerine göre seçilmiştir.
- DAWN Çalışması: Semptom başlangıcı 6-24 saat arasında olan hastaları dahil etmiştir. Temel kriter, klinik-görüntüleme uyumsuzluğu idi; yani, ciddi nörolojik defisit (örn. NIHSS ≥10) ile görüntülemede (CTP veya MR-DWI) küçük bir enfarkt çekirdeği (core) varlığı.
- DEFUSE-3 Çalışması: Semptom başlangıcı 6-16 saat arasında olan hastaları dahil etmiştir. Temel kriter, doku uyumsuzluğu idi; yani, otomatik yazılım (RAPID) kullanılarak ölçülen küçük/orta enfarkt çekirdeği (core) ve buna kıyasla kurtarılabilir (risk altındaki) penumbra varlığı.
Bu çalışmaların sonuçları çarpıcıydı. DEFUSE 3 çalışmasında, EVT grubundaki hastaların %45’i 90 günde fonksiyonel bağımsızlığa (mRS 0-2) ulaşırken, bu oran medikal tedavi (kontrol) grubunda sadece %17 idi. Ayrıca, mortalite de EVT grubunda anlamlı derecede düşüktü (%14 vs %26). Bu bulgular, EVT’yi 6-24 saatlik pencerede LVO’su olan ve uygun görüntüleme kriterlerini (mismatch) karşılayan hastalar için Sınıf I, Kanıt Düzeyi A bir tedavi haline getirmiştir.
DAWN ve DEFUSE-3 Çalışmaları Trombektomi Kriterleri
Klinik-Core Uyumsuzluğu
(NIHSS skoru ile enfarkt ‘core’ hacmi arasında orantısızlık)
Core-Penumbra Uyumsuzluğu (Mismatch)
(Enfarkt ‘core’ hacmi <70 mL, ‘Mismatch’ oranı >1.8, ‘Mismatch’ hacmi >15 mL)
Yardımcı Tedaviler (Antitrombotik Ajanlar)
Trombolikle beraber veya intravenöz trombolizden sonraki 24 saat içinde antitrombotik ilaç önerilmemektedir.
HASTANE ÖNCESİ YAKLAŞIM
Herhangi bir hastanın ilk değerlendirmesi hava yolu, solunum, dolaşım ve yaşamsal (ABC) belirtilerdir. Hastalar yüksek kafa içi basıncından kaynaklanan solunum anormallikleri ile başvurabilir ve aspirasyon ve boğulma riski altındadır. Yeterli oksijenasyon ve ventilasyon sağlamak için endotrakeal entübasyon gerekli olabilir. Nörolojik anormalliklerin bir nedeni olarak hipoglisemiyi dışlamanın kolay bir yolu olduğu için parmak ucuyla glikoz kontrolü yapılmalıdır. Bu süreç sahada “Hastanın Stabilizasyonu”, “Değerlendirme ve Yönetim” ve “Transport ” basamaklarını içerir. Bu konunun detaylı anlatımı için tıklayınız.
ACİL SERVİS
Acil serviste aşağıdaki adımların izlenmesi gerekir.
- ABCDE yaklaşımı ile hasta değerlendirilmelidir. Hastanın tıbbi olarak stabil olduğundan emin olunmalı veya olmasını sağlanmalıdır.
- Hava yolu güvenliği sağlanmalı ve desteklenmelidir. Bilinç değişikliği olan hastalarda aspirason açısından dikkatli olunmalı.
- Oksijen desteği sağlanmalı SpO2 %94′ ün üzerinde tutulmaya çalışılmalı. İlaveten hiperbarik oksijen tedavisinin de akut iskemik inme tedavisinde rolü yoktur
- Hızlı bir şekilde parmak ucu glukoz ölçülmeli. Nörolojik semptomların geri dönüşümlü nedenlerini değerlendirilmelidir.
- Hastanın kardiyak, KB ve SpO2 monitörizasyonu sağlanmalıdır.
- IV erişim sağlanmalıdır. Mümkün ise 16-18 gauge kanüller kullanılmalıdır. Aşırı hidrasyondan kaçınmak gerekir.
- İnmenin nedenini belirlenmelir (iskemik ve hemorajik). Kanamayı ekarte etmek için hastalar için acil servis başvuru sonrasında 20 dakika içinde kontratsız beyin BT veya beyin MRG çekilmeli. Eğer gerekli donanım yoksa hasta hızlı bir şekilde donanımlı bir üst merkeze sevk edilmelidir.
- Trombolitik tedavi adayı olan akut iskemik inme hastalarında kan basıncı seviyesi sistolik 185 mmHg, diastolik 110 mmHg üzerinde değilse müdahale edilmemelidir. Sistolik kan basıncının ilk 1 saatten başlanacak tedaviler (esmolol veya nikardipin) ile 140 mmHg düzeyine düşürülmesi gerekmektedir. Sistolik KB <90 mmHg altında ise izotonik sıvı verilmeli ve hasta sedyede düz yatırılmalıdır.
- İnme merkezi olmayan sağlık tesisi ise hasta inme ünitesi statüsündeki sağlık tesisine veya bölgesel (kapsamlı) inme merkezi olan sağlık tesisine sevk edilmelidir. Mutlaka hastanın tedavisinin yapılabileceği uygun bir merkeze kısa sürede naklinin gerçekleştirilmesi gerekmektedir.
Akut inme tedavisinde zaman esastır. İnme yönetiminin devam edebilmesi için hastanın tıbbi stabilitesi mümkün olan en kısa sürede oluşturulmalıdır. Her tıbbi acil durumda olduğu gibi hava yolu (A), solunum (B) ve dolaşımın (C) değerlendirilmesi gerekir. Büyük felçler, kafa içi kanamalar, arka dolaşımı etkileyen felçler, bilinç kaybı, bulbar disfonksiyonu ve bazen solunum sıkıntısı ile kendini gösterir. Her ne pahasına olursa olsun hipoksiden kaçınılmalı ve hava yolu korunmuyorsa veya hastanın ventilatör desteğine ihtiyacı varsa entübasyon düşünülmelidir.
Akut inme tedavisi bir taraftan zamana bağımlı, diğer taraftan da sağlık tesisinde bulunan altyapı ve personel durumuna endekslidir. Bundan dolayı tüm dünyada sağlık sistemleri akut inme tedavisinin uygulanabilirliği ve uygulanabilirse bu tedavinin düzeyine göre sağlık tesislerini kategorize etmektedir. Bu tip bir strateji en uygun kaynak kullanımı ile hastaların en uygun tedaviyi en hızlı şekilde almasını sağlamaktadır. Bu tip bir organizasyon hastane öncesi dönemde hastaların taranması, tanınması ve uygun sağlık tesislerine yönlendirilmesi ile başlar, sağlık tesislerindeki acil müdahale ve takiben de yatış sürecindeki uygulamalar ile devam eder. Bu bağlamda hangi sağlık tesisin nasıl bir kapasitesinin olduğunun bilinmesi ve akut inme tedavisi sürecinde nasıl bir rolü olduğunun belirlenmesi şarttır. Dünyada akut inme tedavi organizasyonu için çeşitli kategorizasyon örnekleri mevcuttur; ülkemizdeki organizasyonda sağlık tesisleri bu anlamda 3 grupta ele alınmaktadır.
- İnme merkezi olmayan sağlık tesisleri: Hasta hızlı bir şekilde sevk edilmeli.
- İnme ünitesi statüsündeki sağlık tesisleri: Bu sağlık tesislerinde acil servislerde 7 gün 24 saat prensibi ile bilgisayarlı tomografi çekilebiliyor, nöroloji uzmanı tarafından konsültasyon hizmeti verilebiliyor olmalı ve tesiste en az 4 yataklı bir inme ünitesi bulunmalıdır. Trombolitik endikasyonu varsa hızlı bir şekilde ( kapı iğne zamanı) mümkünse 45 dakika içinde maksimum 60 dakika içinde verilmelidir.
- Bölgesel (kapsamlı) inme merkezi olan sağlık tesisleri: Bu tesisler akut iskemik inme ve hemorajik inme tedavisinde her türlü uygulamayı yapabilecek alt yapı ve personele sahiptirler.
UYARI – ÖNLEMLER
İlk 4,5 saat içinde uygulanabilecek olan IV tPA tedavisi öncesi yapılması gereken işlemler;
- Kan basıncı ölçümü
- Kan Şekeri ölçümü
- Yeterli fizik muayene, nörolojik muayene
- NIH inme skoru değerlendirmesi
- Kranial bilgisayarlı tomografi (BT)
görüntülemesidir. Bu zaman diliminde, difüzyon ağırlıklı manyetik rezonans (MR) incelemesi yapılarak enfarktın dökümente edilmesi, kranial MR yapılmak suretiyle beyaz cevher hastalığı [Lökoaraiozis] veya serebral mikrokanama varlığı ve derecesi tespitinin yapılmasına gerek yoktur. Ağır beyaz cevher hastalığı ya da yüksek miktarda serebral mikrokanama varlığı tPA sonrası semptomatik serebral kanama riskini arttırsa da, bu hastalar da tPA’dan anlamlı derecede yarar görürler. Özet olarak, ilk 4,5 saatte tedavi başlanabilecek olgularda kranial MR yapılması IV tPA uygulamasını daha güvenli hale getirmez.
İntravenöz trombolitik tedavi alan hastalarda sonraki 24 saat içinde antitrombotik ilaç önerilmemektedir.
PODCAST
(Podcast linki buraya eklenecek)
SORU
II. En geç 40 dakika içinde görüntüleme işlemleri tamamlanmalıdır.
III. En geç 60 dakika içinde endikasyon dâhilindeyse hastaya intravenöz trombolitik tedavi başlanmalıdır.
İnme şüphesiyle acil servise başvuran hastanın başvuru sonrası hedef süreleri ile ilgili yukarıdaki ifadelerden hangileri doğrudur?
KAYNAKLAR
- Guidelines for the Early Management of Patients With Acute Ischemic Stroke: 2019 Update
- 2021 Guideline for the Prevention of Stroke in Patients With Stroke and Transient Ischemic Attack
- European Stroke Organisation (ESO) guidelines on intravenous thrombolysis for acute ischaemic stroke
- T.C. Sağlık Bakanlığı Akut İskemik İnme Tanı ve Tedavi Rehberi
- Radiopaedia – Cerebral Embolic Infarcts