Bu İçerik Sadece Aboneler İçindir
Alkol yoksunluğu sendromu, alkol bağımlılığı olan bireylerde alkol alımını aniden durdurduklarında veya azalttıklarında ortaya çıkan semptomlar ve belirtiler bütünüdür. Bu durum, alkolün fiziksel olarak vücutta bağımlılık yaratmasıyla ilişkilidir. Alkol yoksunluğu sendromu, alkol tüketimi düzenli olarak yapıldığında ve sonra kesildiğinde veya azaltıldığında ortaya çıkar.
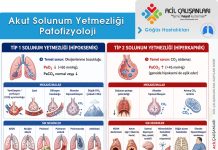
Alkol yoksunluğu sendromunun belirtileri ve şiddeti kişiden kişiye değişebilir. Hafif vakalarda, kişi titreme, huzursuzluk, uykusuzluk, iştahsızlık ve endişe gibi semptomlar yaşayabilir. Daha ciddi vakalarda ise kişi şiddetli titreme (delirium tremens), yüksek ateş, halüsinasyonlar, şuur kaybı ve epileptik nöbetler görülebilir. Delirium tremens yaşayan hastalarda bildirilen ölüm oranı ise %1 ila %5 arasında değişmektedir.
PATOFİZYOLOJİ
GABA (gamma-aminobutyric acid) merkezi sinir sistemindeki ana inhibitör nörotransmitterdir. GABA, etanol için özel bağlanma bölgelerine sahiptir; bu da var olduğunda merkezi sinir sisteminin inhibisyonunu artırır. Kronik etanol maruziyeti GABA üzerinde sürekli inhibisyon veya depresan etkiler oluşturur. Ayrıca, etanol merkezi sinir sistemindeki uyarıcı amino asitlerden biri olan glutamata da bağlanır. Glutamat ile bağlandığında, merkezi sinir sisteminin uyarılmasını engeller ve bu da beynin depresyonunu kötüleştirir.
EPİDEMİYOLOJİ
Kronik alkol kullanımı, alkol kullanım bozukluğu (AKB) ile sonuçlanabilir ve AKB’si olan kişilerin yaklaşık %50’si, alkol tüketimini azalttıkları veya bıraktıkları zaman alkol yoksunluğu sendromu (AYS) yaşayabilir. Bunun yanında içilen içkinin değiştirilmesi ve yeni içkide dozun ayarlanamaması da yoksunluk bulgularının ortaya çıkmasına neden olabilir. Toleransın hızlı geliştiği hastalarda ve gençlerde yoksunluk döneminin daha kısa sürmesi beklenir. Kronik obstruktif akciğer hastalığı (KOAH) gibi başka hastalığı bulunan ve benzodiazepin gibi diğer maddeleri kötüye kullanan hastalar daha şiddetli yoksunluk belirtileri yaşayabilir ve monitorize edilmeleri gerekebilir. AYS gelişenlerin ise %3-5’inde yaşamı tehdit eden komplikasyonlar olan konvülsiyon ve deliryum tremens (DT) ortaya çıkabilir. Alkolün uzun süre yoğun miktarlarda (iki haftadan fazla) kullanımından sonra aniden kesilmesi durumunda yoksunluk belirtilerinin ortaya çıkması olasıdır.
ETİYOLOJİ
Etil alkol, kronik kullanıcılar tarafından tüketilen başlıca alkoldür. Uzun süreli etil alkol maruziyeti ile vücut, etil alkolün merkezi sinir sistemi (MSS) baskılayıcı etkisine bağımlı hale gelir. Bunun nedeni, MSS’nin uyarıcı kısmını (glutamat reseptörleri) inhibe etmesi ve MSS’nin baskılayıcı kısımlarını (GABA reseptörleri) artırmasıdır. Baskılayıcı durdurulduğunda, merkezi sinir sistemi baskının kaldırılması nedeniyle aşırı derecede uyarılır hale gelir. Bu nedenle vücut uyarıcı bir yüklenme alır ve bu da yoksunluk belirtilerine yol açar.
TANI VE AYIRICI TANI
Alkol yoksunluğu tanısı kapsamlı bir öykü alınarak ve kapsamlı bir fizik muayene yapılarak konulabilir.
Ayırıcı Tanı:
- Tirotoksikoz
- Uyarıcı ilaç kullanımı
- Status epileptikus
- MSS enfeksiyonu
- Sedatif-hipnotiklerden çekilme
- Esansiyel titreme
LABORATUVAR
Laboratuvar çalışmaları tanısal olmayabilir ancak destekleyicidir:
- Hemogram (trombositopeni)
- Geniş biyokimya (elektrolitler, amilaz, lipaz)
- Kan gazı
- Alkol ölçümü
Birçok kronik alkolikte beslenme durumlarının kötü olması nedeniyle başlangıçta ketoasidoz görülebilir ve laboratuvar sonuçları diyabetiklere benzer şekilde keton üretimi ile birlikte asidemi gösterebilir ancak karaciğerlerinde glikojen depolarının olmaması nedeniyle öglisemi veya hipoglisemi görülebilir.
KLİNİK
Alkol yoksunluğu çok hafif semptomlardan delirium tremens olarak adlandırılan şiddetli bir forma kadar değişebilir. Belirgin özelliği, merkezi sinir sisteminin uyarılmasından kaynaklanan otonomik işlev bozukluğudur. Hafif belirtiler/semptomlar alkolün kesilmesinden sonraki altı saat içinde ortaya çıkabilir. Semptomlar 24 ila 48 saat içinde daha ciddi semptomlara ilerlemezse, hasta muhtemelen iyileşecektir. Alkol bağımlılığı öyküsü olan ve başka şikayetlerle başvuran her hastada son içki saatini not etmek çok önemlidir.

Hafif semptomlar: Yüksek kan basıncı, uykusuzluk, titreme, hiperrefleksi, anksiyete, bulantı-kusma, baş ağrısı, çarpıntı.
Orta dereceli semptomlar: Halüsinasyonlar ve alkolün kesilmesinden 12 ila 24 saat sonra ortaya çıkabilen alkol yoksunluk nöbetleri (rom nöbetleri). Bu hastalarda %3 oranında status epileptikus görülme sıklığı vardır.
Deliryum Tremens: Alkol yoksunluğunun en şiddetli şeklidir. Belirgin otonomik disfonksiyon ve yaşamsal belirti anormallikleriyle birlikte değişen bir sensoryumdur.

- Görsel halüsinasyonlar
- Taşikardi
- Hipertansiyon
- Hipertermi
- Ajitasyon
- Diyaforez
Deliryum tremens semptomları alkol kesildikten sonra yedi güne kadar sürebilir ve daha da uzun sürebilir.
TEDAVİ
Alkol yoksunluğu hafif, orta veya şiddetli semptomlara dayanan klinik bir tanıdır. Alkol yoksunluğu şüphesi olan hastalar dehidrasyon, enfeksiyon, kardiyak sorunlar, elektrolit anormallikleri, gastrointestinal kanama ve travmatik yaralanma gibi altta yatan diğer hastalık süreçleri açısından değerlendirilmelidir.
CIWA-Ar Ölçeği: Alkol yoksunluk belirtilerinin şiddetini değerlendirmek için kullanılan bir araçtır.
Ayırıcı Toksik Alkoller: Uzun süreli duyu değişikliği veya önemli böbrek anormallikleri olan hastalar, başka bir toksik alkol alma potansiyeli açısından değerlendirilmelidir (İzopropil alkol, etilen glikol, metanol).
Farmakoterapi:
- Benzodiazepinler: Şiddetli semptomların yönetiminde temel taştır (Diazepam, Lorazepam).
- Destek tedavisi: Wernicke-Korsakoff sendromu riski nedeniyle folat, tiamin, dekstroz içeren sıvılar ve multivitamin kokteyli verilebilir.
- Nöbet yönetimi: Benzodiazepinler, fenitoin, barbitüratlar veya propofol gerekebilir.
YATIŞ ENDİKASYONLARI
Hafif semptomları olan hastalar ayakta tedavi edilebilirken, aşağıdaki hastalar hastaneye yatırılmalıdır:
- Destek sistemlerinin olmaması
- Anormal laboratuvar sonuçları
- Yüksek deliryum tremens riski
- Yoksunluk nöbetleri öyküsü
- Eşlik eden psikiyatrik sorunlar
- Diğer maddelerin kötüye kullanımı
- İntihar düşünceleri
HASTANE ÖNCESİ YAKLAŞIM
Hastane öncesinde en çok hiperaktif (hiperalert) deliryumlu hastalara müdahale edilir. Karakteristik olarak hastalarda ajitasyon, huzursuzluk, psikomotor aktivitesinde artış ve bazı psikotik davranışlar görülür. Hastaya medikal tedavinin başlayabilmesi için gerekirse fiziksel tespit yapılabilir. Hızlıca damar yolu açılmalıdır.
Eğer hastalardaki deliryumun sedatif veya alkol yoksunluğuna bağlı olduğu düşünülüyor ise olay yerinde hasta güvenliği ve personel güvenliğini sağlamak için bu hastalara sedasyon dozunda Diazepam (Diazem®) veya Midazolam (Dormicum®) uygulanabilir. Bu nedenler dışında ise Haloperidol (Norodol®) etkili olabilir.
PROGNOZ VE KOMPLİKASYONLAR
Prognoz genellikle alkol yoksunluk sendromunun ciddiyetine bağlıdır. Deliryum tremense ilerleyen hastalarda mortalite daha yüksektir.
Komplikasyonlar:
- Delirium tremens
- Nöbetler
- Wernicke-Korsakoff sendromu
- Anksiyete ve depresyon
- Uyku bozuklukları
- Halüsinasyonlar
- Kardiyovasküler komplikasyonlar
SORU
Soru: Kronik alkolizm öyküsü olan ve 2 gün önce alkolü bırakan hastada; çarpıntı, terleme (otonomik hiperaktivite) ve bilinç bulanıklığı (deliryum) ile karakterize Delirium Tremens tablosu gelişmiştir.Bu hastanın acil yönetiminde, nöbet riskini azaltmak ve semptomları kontrol altına almak için verilmesi en uygun olan ilaç hangisidir?
PODCAST
(Podcast linki buraya eklenecek)