Bu İçerik Sadece Aboneler İçindir
Acil servise başvuran hastalar arasında göğüs ağrısı, hem en sık karşılaşılan hem de en yüksek risk taşıyan şikayetlerden biridir. Bu durum, acil tıp hekimi için saniyelerle yarışılan kritik bir karar anı anlamına gelir.
Ayırıcı tanı yelpazesi; benign kas-iskelet sistemi ağrılarından, Akut Koroner Sendrom (AKS), Pulmoner Emboli (PE) veya Aort Diseksiyonu gibi ölümcül patolojilere kadar geniştir. Bu nedenle, acil servisteki öncelikli görev kesin tanı koymak değil, hayatı tehdit eden nedenleri hızla ekarte etmektir.
Hastanın ağrıyı “baskı” veya “sıkışma” gibi tipik visseral terimlerle tanımlaması, ya da ağrının çene, omuz veya kola yayılması gibi yansıyan ağrı tarifleri, alarm zillerini çaldıran bulgulardır. Ancak, atipik prezentasyonlar da göz ardı edilmemelidir.
Bu nedenle, acil serviste göğüs ağrısı yönetimi; hastanın kapıdan girdiği andan itibaren başlayan, hekim, hemşire ve diğer sağlık personelinin senkronize çalışmasını gerektiren, sistematik protokollere dayalı bir süreçtir.
Bu ilk değerlendirme, hastanın kaderini belirleyen en kritik adımdır.
Bu yazı, 2021 AHA/ACC/ASE/CHEST/SAEM/SCCT/SCMR Göğüs Ağrısının Değerlendirilmesi ve Tanısı Kılavuzu esas alınarak hazırlanmıştır.
Söz konusu kılavuz, göğüs ağrısı ile başvuran yetişkin hastaların değerlendirilmesi ve tanısına yönelik güncel, kanıta dayalı öneriler ve algoritmalar sunmak amacıyla geliştirilmiştir.
Amerikan Kardiyoloji Koleji (ACC) ve Amerikan Kalp Derneği (AHA) öncülüğünde;
Amerikan Ekokardiyografi Derneği (ASE), Amerikan Göğüs Hekimleri Koleji (CHEST), Acil Tıp Akademisi Derneği (SAEM), Kardiyovasküler Bilgisayarlı Tomografi Derneği (SCCT) ve Kardiyovasküler Manyetik Rezonans Derneği (SCMR) gibi yedi önde gelen tıp kuruluşunun ortak çalışmasıyla hazırlanmıştır.

TANIM
Göğüs ağrısı; sternum (göğüs kemiği) arkasında veya çevresinde hissedilen, basınç, yanma, sıkışma, batma gibi farklı karakterlerde olabilen bir subjektif semptomdur.
Ağrı, visseral (organ kaynaklı) veya somatik (kas-iskelet kaynaklı) olabilir.
ETİYOLOJİ
Acil serviste, hastanın ağrısının visseral mi yoksa somatik mi olduğunu hızla ayırt etmek, hayat kurtarıcı bir önceliklendirme ve triyaj aracıdır. Bu ayrım, hekimin tanısal algoritmasını saniyeler içinde şekillendirir ve hangi tetkiklerin acil istenmesi gerektiğini belirler.
Visseral ağrı (iç organ ağrısı):
İç organlardan (mide, bağırsak, safra yolları, kalp, mesane vb.) kaynaklanan ağrıdır. Genellikle otonom sinir sistemi lifleri ile taşınır.
Somatik ağrı:
Cilt, kas-iskelet sistemi, eklemler ve parietal periton gibi somatik yapılardan kaynaklanan ağrıdır. Somatik sinir lifleri ile taşınır.
Visseral Ağrı: Kırmızı Bayrak
Acil hekimi için visseral ağrı tanımı, alarm zillerinin çalması demektir.
- Prezentasyon: Hastanın ağrıyı tek parmağıyla gösterememesi, bunun yerine elini göğsünde gezdirmesi (“el işareti”), ağrının yerinin belirsiz olması ve “baskı,” “sıkışma,” “ağırlık hissi” gibi ifadeler kullanması, en önemli ipuçlarıdır.
- Olası Tanılar: Bu tarif, derhal Akut Koroner Sendrom, Aort Diseksiyonu, Pulmoner Emboli ve Özofagus Rüptürü gibi hayatı tehdit eden durumları akla getirir.
- Ek İpuçları: Ağrının çeneye, omuza veya kola yayılması (yansıyan ağrı), bulantı, kusma ve terleme gibi eşlik eden belirtiler bu şüpheyi daha da güçlendirir ve acil müdahale gerektirir.

Somatik Ağrı: Genellikle Daha Az Acil, Ama Dikkat! ⚠️
Somatik ağrı genellikle daha az tehlikeli bir duruma işaret etse de, acil serviste temkinli yaklaşım esastır.
- Prezentasyon: Hastanın ağrıyı tek parmağıyla net bir şekilde gösterebilmesi (“tek parmak işareti”), ağrının keskin, batıcı olması ve özellikle o bölgeye elle bastırıldığında (palpasyonla) artması, tipik bulgulardır.
- Olası Tanılar: Bu bulgular genellikle kas-iskelet sistemi ağrıları (kostokondrit gibi), zona veya travma gibi daha lokalize ve genellikle daha iyi huylu nedenleri düşündürür.
- Acil Yaklaşımı: Ancak, en temel kural, “en kötüsünü ekarte etmeden iyi huylu bir tanıya karar verme” ilkesidir. Atipik bir perikardit veya aort diseksiyonunun keskin bir ağrıya neden olabileceği unutulmamalıdır. Bu nedenle, somatik karakterde bir ağrı olsa bile, hastanın risk faktörlerine göre hayati durumlar öncelikli olarak dışlanmalıdır.
- AKS açıdandan göğüs ağrısına eşdeğer semptomlar arasında dispne, epigastrik ağrı, sol veya sağ kola veya boyna çeneye yayılan ağrı gösterilebilir
⚠️ Somatik Ağrıyla Karışabilecek, Ancak Acil Müdahale Gerektirebilecek Durumlar
Kardiyak – Damar Sistemi
-
Aort diseksiyonu → Yırtıcı, keskin, sırt veya karına yayılan ağrı
-
Miyokard enfarktüsü (özellikle inferior duvar MI) → Epigastrik veya sırt ağrısı ile gelebilir
-
Perikardit → Göğüs ağrısı hareketle ve pozisyonla değişir
Pulmoner
-
Pulmoner emboli → Keskin, solunumla artan yan ağrısı veya sırt ağrısı
-
Pnömotoraks → Ani başlayan tek taraflı, batıcı göğüs ağrısı
-
Plevral effüzyon / plevrit → Somatik tarzda, solunumla artan ağrı
Gastrointestinal
-
Perfore peptik ülser → Epigastrik bölgede ani, bıçak saplanır tarzda ağrı
-
Akut pankreatit → Epigastrik ve sırta vuran, şiddetli ağrı
-
Safra kesesi hastalıkları (kolesistit, kolik) → Sağ üst kadran ve skapulaya yansıyan ağrı
-
Appendisit (özellikle ileri evre) → Başlangıçta visseral, sonra somatik karakter kazanır
♂️ Kas-İskelet ve Nörolojik
-
Kostokondrit → Palpasyonla artan, lokalize göğüs ağrısı
-
Servikal radikülopati → Boyundan kola yayılan ağrı, sinir kökü irritasyonu
-
Torakal disk hernisi → Göğüs duvarında dermatomal dağılımda ağrı
Ayırıcı Tanıda Dikkat
-
Somatik ağrılar lokalize, keskin, palpasyonla artan özellik gösterir; ancak bu özelliklere aldanıp, altta yatan aort diseksiyonu, emboli veya MI gibi hayati nedenleri atlamamak gerekir.
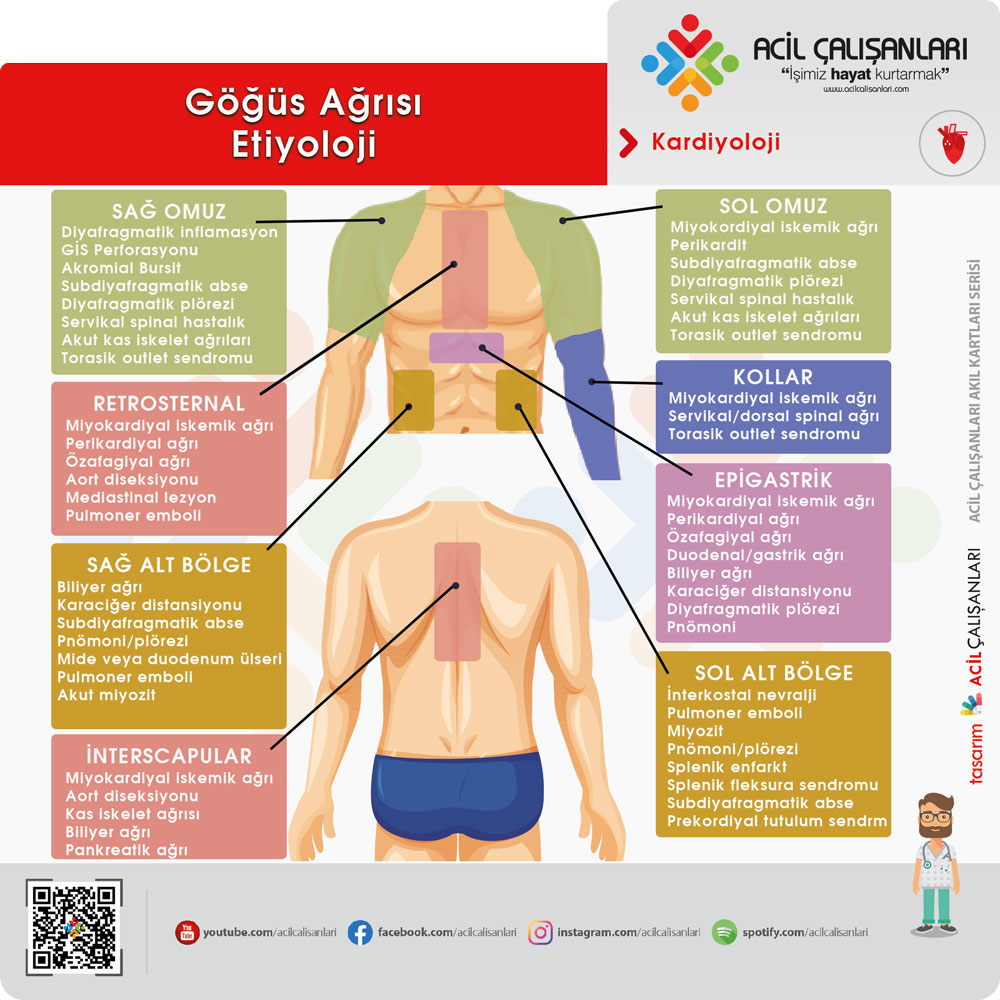
RETROSTERNAL
- Miyokardiyal iskemik ağrı
- Perikardiyal ağrı
- Özafagiyal ağrı
- Aort diseksiyonu
- Mediastinal lezyon
- Pulmoner emboli
İNTERSCAPULAR
- Miyokardiyal iskemik ağrı
- Aort diseksiyonu
- Kas iskelet ağrısı
- Biliyer ağrı
- Pankreatik ağrı
GÖĞÜS SAĞ ALT BÖLGEDE AĞRI
- Biliyer ağrı
- Karaciğer distansiyonu
- Subdiyafragmatik abse
- Pnömoni/plörezi
- Mide veya duodenum ülseri
- Pulmoner emboli
- Akut miyozit
EPİGASTRİK
- Miyokardiyal iskemik ağrı
- Perikardiyal ağrı
- Özafagiyal ağrı
- Duodenal/gastrik ağrı
- Biliyer ağrı
- Karaciğer distansiyonu
- Diyafragmatik plörezi
- Pnömoni
GÖĞÜS SOL ALT BÖLGEDE AĞRI
- İnterkostal nevralji
- Pulmoner emboli
- Miyozit
- Pnömoni/plörezi
- Splenik enfarkt
- Splenik fleksura sendromu
- Subdiyafragmatik abse
- Prekordiyal tutulum sendromu
KOLLAR
- Miyokardiyal iskemik ağrı
- Servikal/dorsal spinal ağrı
- Torasik outlet sendromu
OMUZ
- Miyokordiyal iskemik ağrı
- Perikardit
- Subdiyafragmatik abse
- Diyafragmatik plörezi
- Servikal spinal hastalık
- Akut kas iskelet ağrıları
- Torasik outlet sendromu
EPİDEMİYOLOJİ
Acil serviste göğüs ağrısı, tüm acil servis başvurularının yaklaşık %5‘ini oluşturan en sık ikinci şikayettir. Göğüs ağrısını değerlendirirken hekim, her zaman göğüs ağrısının hayatı tehdit eden nedenlerini göz önünde bulundurmalıdır. Bu nedenler, Fruerfaard ve ark. tarafından yapılan bir çalışmaya dayanarak, göğüs ağrısıyla acil servise başvuran hastalardaki yaklaşık görülme yüzdeleriyle birlikte aşağıda listelenmiştir.
Hayatı Tehdit Eden Nedenler
- Akut koroner sendrom (AKS): %31
- Pulmoner emboli (PE): %2
- Pnömotoraks (PTX): Bildirilmemiş
- Perikardiyal tamponad: Bildirilmemiş (Perikardit %4)
- Aort diseksiyonu: %1
- Özofagus perforasyonu (delinmesi): Bildirilmemiş

Diğer Yaygın Nedenler
Göğüs ağrısıyla acil servise başvuran hastalarda yaklaşık görülme yüzdeleriyle birlikte diğer yaygın göğüs ağrısı nedenleri şunlardır:
- Gastroözofageal reflü hastalığı: %30
- Kas-iskelet sistemi nedenleri: %28
- Pnömoni/plevrit (zatürre/akciğer zarı iltihabı): %2
- Herpes zoster (zona): %0.5
- Perikardit: Bildirilmemiş
2021 yılında yayınlanan AHA/ACC/ASE/CHEST/SAEM/SCMR Kılavuzu
Göğüs Ağrısının Tanısı ve Değerlendirilmesi için 10 Mesaj
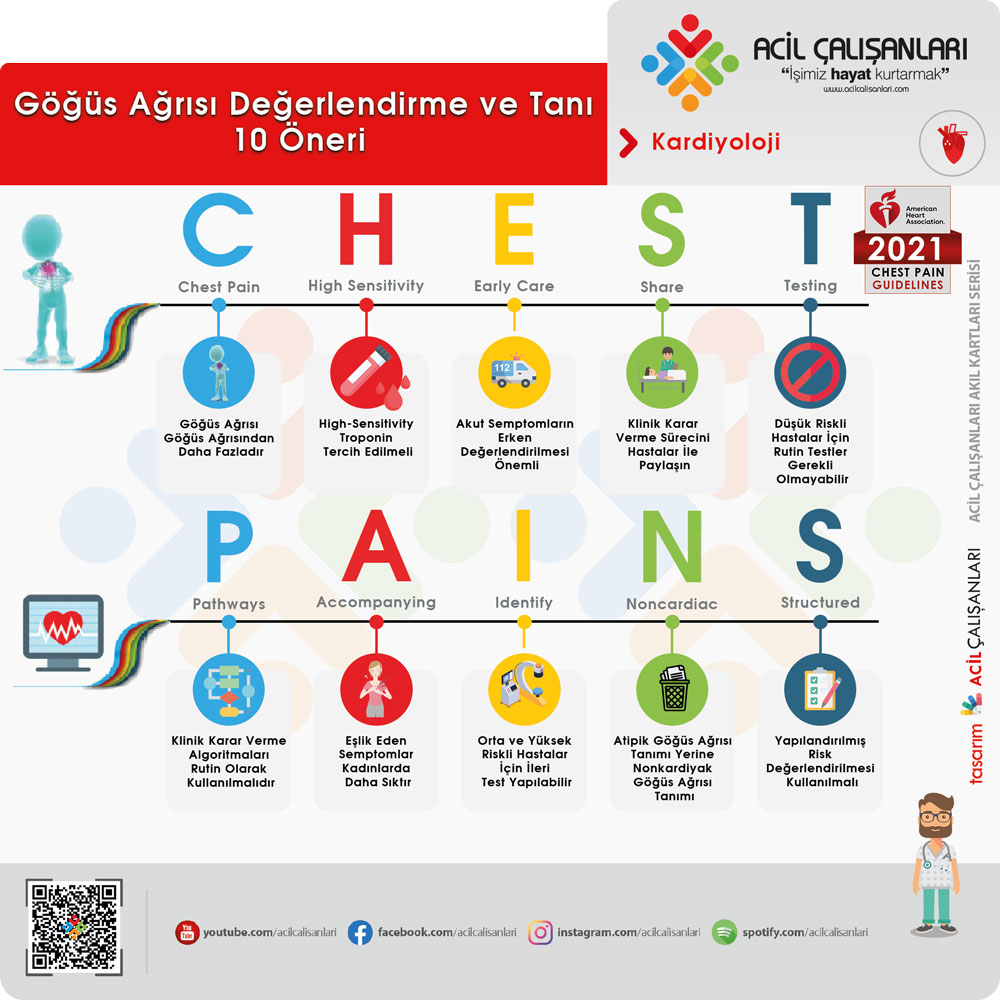
- Göğüs Ağrısı eşdeğerleri olarak; omuz, kollar, sırt, boyun, çene, üst karın bölgelerinde basınç ve sıkışma hissi, nefes darlığı, efor anjinası da değerlendirilmelidir. Göğüs ağrısı göğüs ağrısından daha fazladır.
- High-Sensitivity Troponin tercih edilmelidir. Yüksek sensitif troponin kullanımı akut miyokard enfarktüsü için standart kullanılmalıdır. Tanının sağlanması ya da dışlanmasında etkilidir.
- Akut semptomların erken değerlendirilmesi önemlidir. Göğüs ağrısı hastalarının tümü hayatı tehdit eden özellikler içermemesine rağmen erken değerlendirilmeli ve ayırıcı tanıları yapılmalıdır.
- Stabil göğüs ağrısı olan hastalarda klinik karar verme sürecini hastalar ile paylaşın. Yan etki, radyasyon maruziyeti, maliyetler, alternatif seçenekler konusunda hastalarla etkileşim sağlanmalıdır.
- Düşük riskli hastalar için rutin testler gerekli olmayabilir. Düşük riskli akut ya da stabil göğüs ağrıları için koroner arter hastalığı için rutin tanı testi gerekli değildir.
- Algoritmalar önemli; Acil servislerde göğüs ağrısı için klinik karar verme algoritmaları rutin olarak kullanılmalıdır.
- Eşlik eden semptomlar; akut koroner sendromlar için göğüs ağrısı en baskın ve en sık görülen şikayettir. Bulantı ve nefes darlığı gibi eşlik eden semptomlar olabilir, bu eşlik eden semptomlar kadınlarda daha sıktır.
- Orta ve yüksek riskli hastalar için ileri test yapılabilir. Orta ve yüksek riskli göğüs ağrısı olan stabil hastalar için koroner arter obstrüksiyonunun belirlenmesi amacıyla kardiyak görüntüleme ve testlere başvurulabilir.
- Atipik göğüs ağrısı tanımı yerine nonkardiyak göğüs ağrısı tanımı kullanılmalıdır.
- Yapılandırılmış risk değerlendirilmesi kullanılmalıdır. Akut veya stabil göğüs ağrısı ile başvuran hastalar için koroner arter hastalığı advers olay riski, kanıta dayalı tanı protokolleri kullanılarak öngörülmelidir.
Acil Serviste Yaşa Göre Göğüs Ağrısının En Sık 10 Nedeni
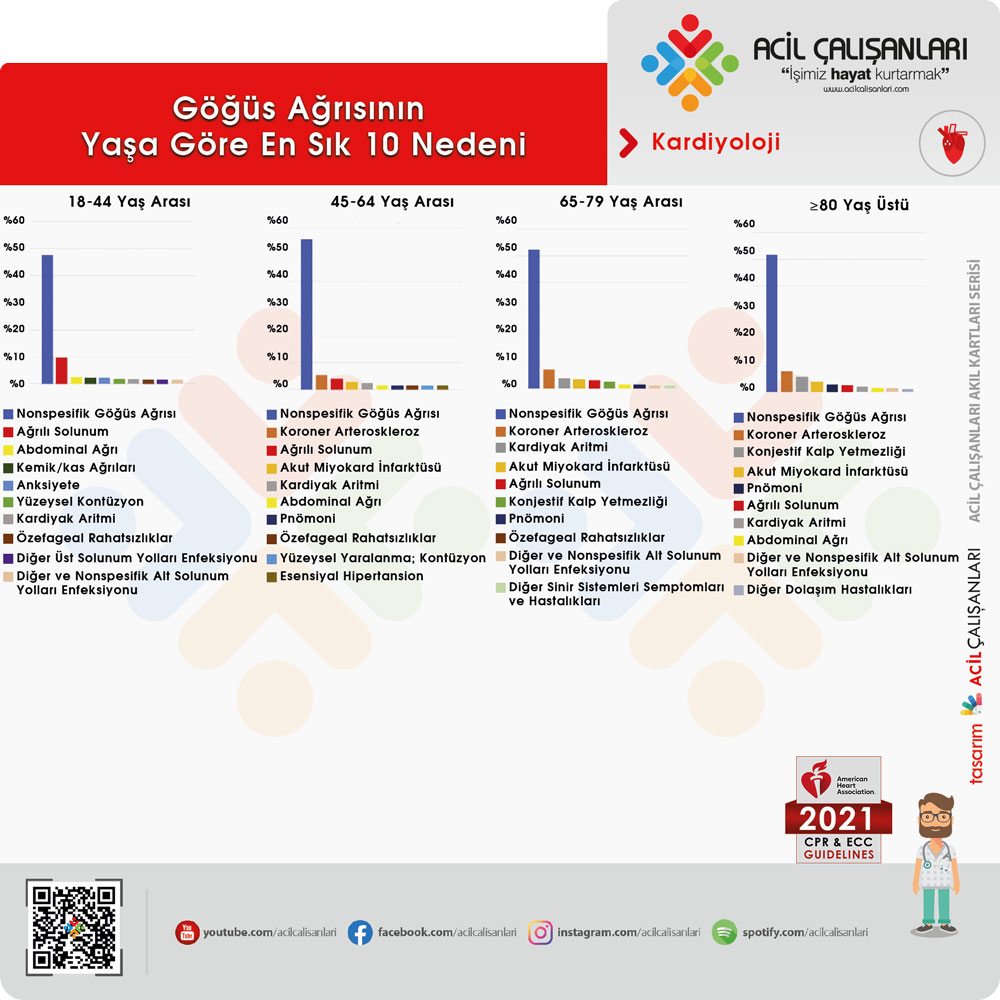
18-44 Yaş Arası 
- Nonspesifik Göğüs Ağrısı
- Ağrılı Solunum
- Abdominal Ağrı
- Kemik/kas Ağrıları
- Anksiyete
- Yüzeysel Kontüzyon
- Kardiyak Aritmi
- Özefageal Rahatsızlıklar
- Diğer Üst Solunum Yolları Enfeksiyonu
- Diğer ve Nonspesifik Alt Solunum Yolları Enfeksiyonu
45-64 Yaş Arası

- Nonspesifik Göğüs Ağrısı
- Koroner Arteroskleroz
- Ağrılı Solunum
- Akut Miyokard İnfarktüsü
- Kardiyak Aritmi
- Abdominal Ağrı
- Pnömoni
- Özefageal Rahatsızlıklar
- Yüzeysel Yaralanma; Kontüzyon
- Esensiyal Hipertansion
65-79 Yaş Arası
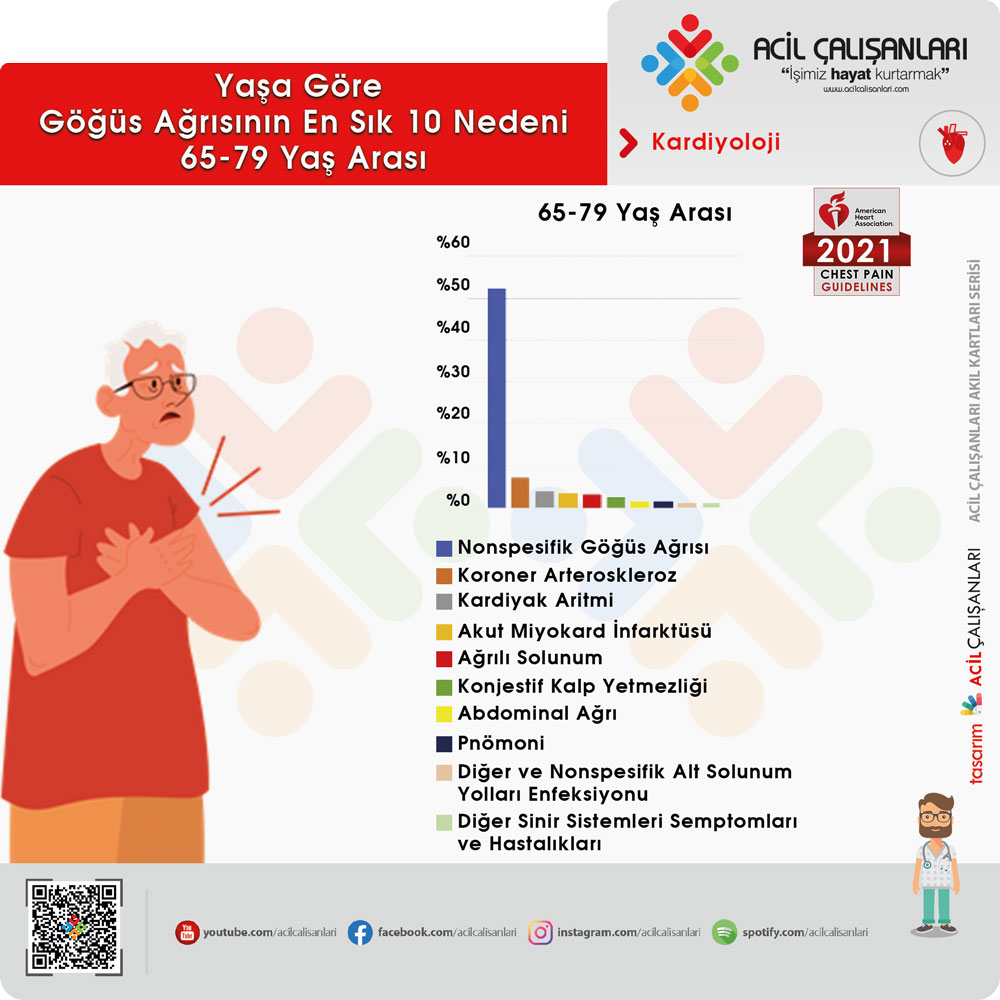
- Nonspesifik Göğüs Ağrısı
- Koroner Arteroskleroz
- Kardiyak Aritmi
- Akut Miyokard İnfarktüsü
- Ağrılı Solunum
- Konjestif Kalp Yetmezliği
- Abdominal Ağrı
- Pnömoni
- Diğer ve Nonspesifik Alt Solunum Yolları Enfeksiyonu
- Diğer Sinir Sistemleri Semptomları ve Hastalıkları
≥80 Yaş Üstü
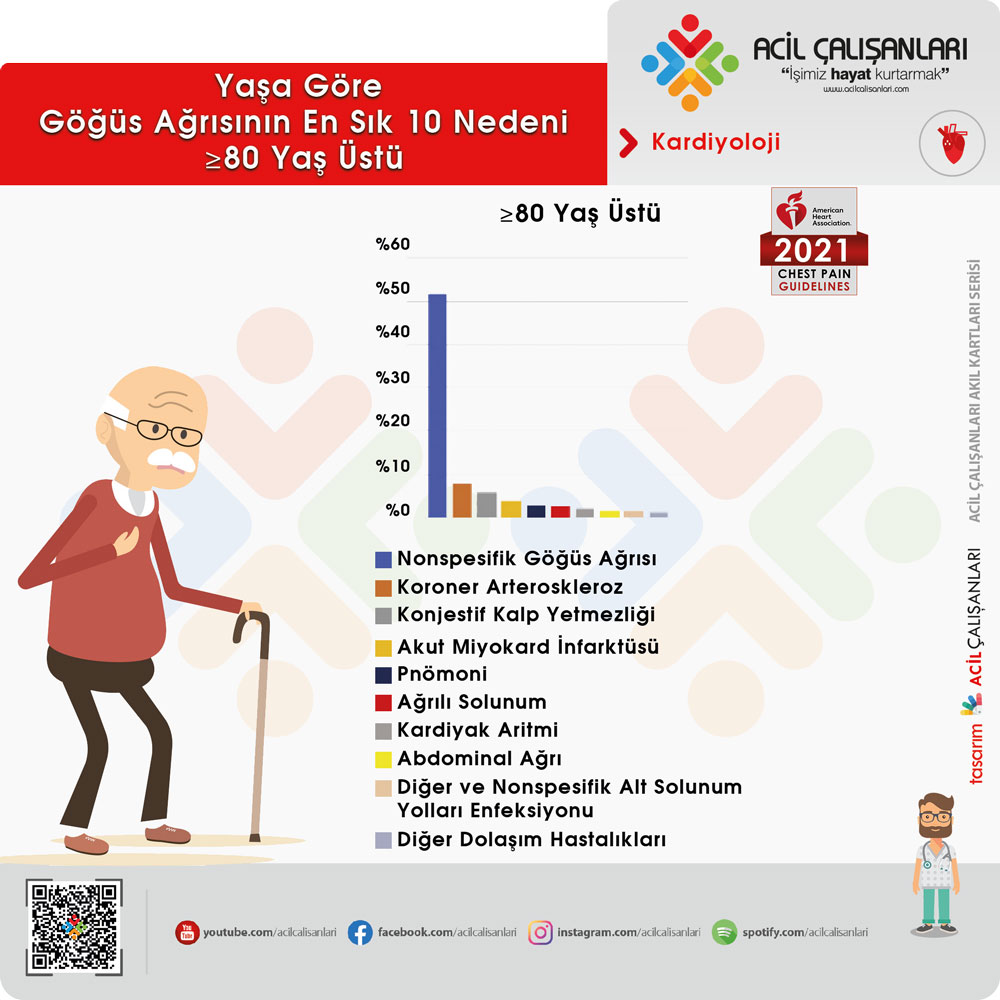
- Nonspesifik Göğüs Ağrısı
- Koroner Arteroskleroz
- Konjestif Kalp Yetmezliği
- Akut Miyokard İnfarktüsü
- Pnömoni
- Ağrılı Solunum
- Kardiyak Aritmi
- Abdominal Ağrı
- Diğer ve Nonspesifik Alt Solunum Yolları Enfeksiyonu
- Diğer Dolaşım Hastalıkları
KLİNİK
Öykü (Anamnez)
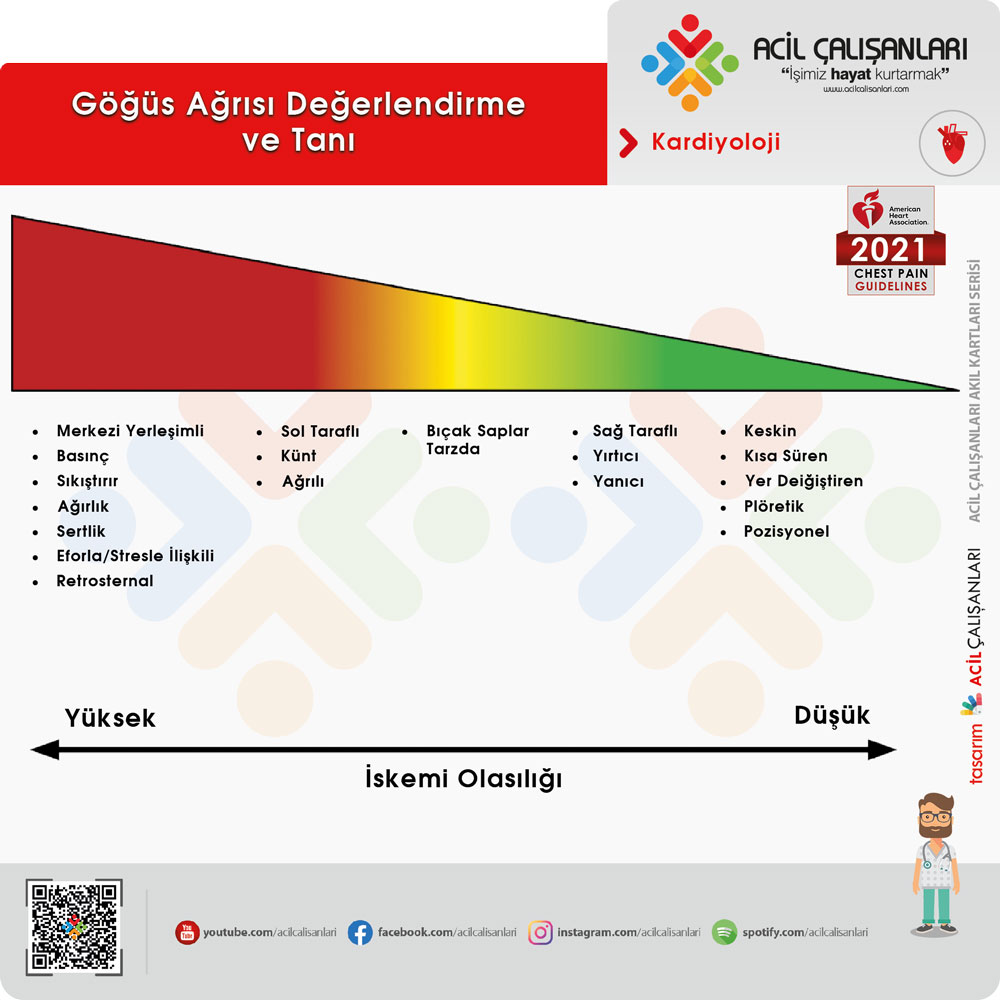
Göğüs ağrılı bir hastanın değerlendirilmesi, her zaman olduğu gibi, dikkatli ve ayrıntılı bir anamnez ile başlar. Bu, tanısal sürecin temel taşıdır ve göğüs ağrısının karakteri, başlangıcı, süresi, yeri, yayılımı, tetikleyici ve hafifletici faktörleri, ilişkili semptomları ve hastanın kardiyovasküler risk profilini içermelidir. Kılavuz, “göğüs ağrısı” teriminin dar kapsamının ötesine geçerek, anjinal eşdeğerler olarak kabul edilmesi gereken geniş bir semptom yelpazesine dikkat çeker. Bunlar arasında göğüs, omuzlar, kollar, boyun, sırt, üst karın veya çenede hissedilen ağrı, basınç, sıkışma, ağırlık veya rahatsızlık hissi bulunur. Ayrıca, özellikle yaşlılarda ve kadınlarda, nefes darlığı ve yorgunluk gibi semptomlar da iskeminin tek belirtisi olabilir.
Semptomların iskemik kökenli olma olasılığını değerlendirirken belirli özellikler yol göstericidir. Örneğin, fiziksel efor veya emosyonel stresle tetiklenen, birkaç dakika içinde kademeli olarak artan ve dinlenmekle geçen retrosternal basınç hissi, anjina için oldukça tipiktir. Buna karşılık, keskin, batıcı, inspirasyonla veya pozisyonla değişen (örneğin, yattığında artan), çok kısıtlı bir alana lokalize olan veya sadece birkaç saniye süren ağrılar, miyokardiyal iskemiden uzaklaştırır ve daha çok perikardit veya kas-iskelet sistemi gibi nedenleri düşündürür. Ani başlangıçlı, “yırtar tarzda” ve sırta yayılan, hastanın “hayatımın en kötü ağrısı” olarak tanımladığı şiddetli ağrı, akut aort sendromu için kırmızı bayrak niteliğindedir. Nitrogliserin ile rahatlamanın miyokardiyal iskemi için spesifik bir bulgu olmadığı ve tanısal bir kriter olarak kullanılmaması gerektiği de vurgulanmalıdır.
- Başlangıç: Ağrının ne zaman başladığına ek olarak, ağrı başladığında hastanın ne yaptığını sorun. Ağrı eforla mı ortaya çıktı, yoksa istirahat halinde miydi?
- Lokalizasyon: Hasta ağrıyı tek parmağıyla lokalize edebiliyor mu, yoksa yaygın mı?
- Süre: Ağrı ne kadar sürdü?
- Karakter: Hastanın ağrıyı kendi kelimeleriyle tanımlamasına izin verin.
- Ağrıyı Artıran/Azaltan Faktörler: Ağrıyı neyin kötüleştirdiğini bulmak çok önemlidir. Eforla ilişkili bir bileşen var mı, yemekle veya nefes almayla ilişkili mi? Pozisyonel bir bileşen var mı? Yeni egzersiz rutinlerini, spor aktivitelerini ve ağırlık kaldırmayı sormayı unutmayın. Hangi ilaçları denediklerini sorun.
- Yayılım: Bu, visseral ağrı konusunda size ipucu verebilir.
- Zamanlama : Bu ağrıyı ne sıklıkla yaşıyorlar? Ağrı ne kadar süreyle hafifliyor?
- Aşağıdaki gibi diğer belirtileri sorun:
- Nefes darlığı
- Bulantı ve kusma
- Ateş
- Diyaforez (terleme)
- Öksürük
- Dispepsi (hazımsızlık)
- Ödem
- Baldır ağrısı veya şişliği
- Yakın zamanda geçirilmiş hastalık
Tablo 1: Göğüs Ağrısı Semptomlarının Ayırıcı Tanıdaki Yeri
| Semptom Özelliği | İskemik Nedenleri (AKS) Düşündüren Bulgular | İskemik Olmayan Nedenleri Düşündüren Bulgular |
|---|---|---|
| Karakter | Basınç, sıkışma, ağırlık, daralma, yanma hissi | Keskin, batıcı, bıçak saplanır tarzda |
| Başlangıç | Kademeli olarak artan (birkaç dakika içinde) | Ani, şimşek çakar gibi (örn. aort diseksiyonu) |
| Süre | Genellikle 2-20 dakika | Birkaç saniye süren veya saatlerce/günlerce sabit kalan |
| Lokalizasyon | Retrosternal, yaygın, kötü lokalize | Tek bir parmakla gösterilebilen, çok kısıtlı alan |
| Yayılım | Sol kol, her iki kol, boyun, çene, omuzlar, sırt | Göbek veya kalçanın altına yayılan ağrı |
| Tetikleyici Faktörler | Fiziksel efor, emosyonel stres, soğuk hava | Derin nefes alma, öksürme, belirli vücut hareketleri |
| Hafifletici Faktörler | Dinlenme, nitrogliserin (spesifik değil) | Pozisyon değişikliği, antiasitler, analjezikler |
| İlişkili Semptomlar | Nefes darlığı, terleme, bulantı, kusma, sersemlik, senkop | Ateş, öksürük, hemoptizi (PE, pnömoni), disfaji (GİS) |
Fizik Muayene
Anamnezi takiben, akut koroner sendrom (AKS) veya göğüs ağrısının diğer potansiyel olarak ciddi nedenlerini (örn. aort diseksiyonu, pulmoner emboli, tansiyon pnömotoraks) düşündürebilecek bulguları saptamak amacıyla odaklanmış bir kardiyovasküler muayene yapılmalıdır. Bu muayene şunları içermelidir:
- Vital Bulgular: Hipotansiyon veya hipertansiyon, taşikardi veya bradikardi, takipne ve hipoksemi (). Özellikle her iki koldan ölçülen kan basıncı arasında anlamlı bir fark olması () aort diseksiyonu için önemli bir ipucudur.
- Kardiyak Oskültasyon: Yeni gelişen bir mitral yetmezlik üfürümü (papiller kas rüptürünü düşündürür), veya gallop ritmi, perikardiyal frotman sesi.
- Akciğer Oskültasyonu: Kalp yetmezliğini düşündüren rallar veya pulmoner emboli/pnömotoraksı düşündüren tek taraflı solunum seslerinde azalma.
- Periferik Dolaşım: Periferik nabızların asimetrik olması veya nabız defisiti aort diseksiyonunu akla getirmelidir. Bacaklarda tek taraflı şişlik ve hassasiyet ise derin ven trombozu ve potansiyel pulmoner emboli için bir risk faktörüdür.
RİSK FAKTÖRLERİ
Aşağıdaki risk faktörlerinden herhangi birinin varlığını değerlendirin:
AKS riskleri:
- Daha önce geçirilmiş miyokard enfarktüsüm (MI)
- Sigara kullanımı
- Hipertansiyon (HT)
- Diyabet
- Erkek cinsiyet
- Fiziksel hareketsizlik
- Ailede obezite öyküsü
- Hiperlipidemi (HLD) (Kötü Beslenme Alışkanlıkları)
- Ailede kalp hastalığı öyküsü

Pulmoner emboli (PE) riskleri:
- Daha önce geçirilmiş derin ven trombozu (DVT)
- PE öyküsü
- Hormon kullanımı (oral doğum kontrol hapları dahil)
- Yakın zamanda geçirilmiş cerrahi
- Kanser öyküsü
- Hareketsiz kalınan dönemler.
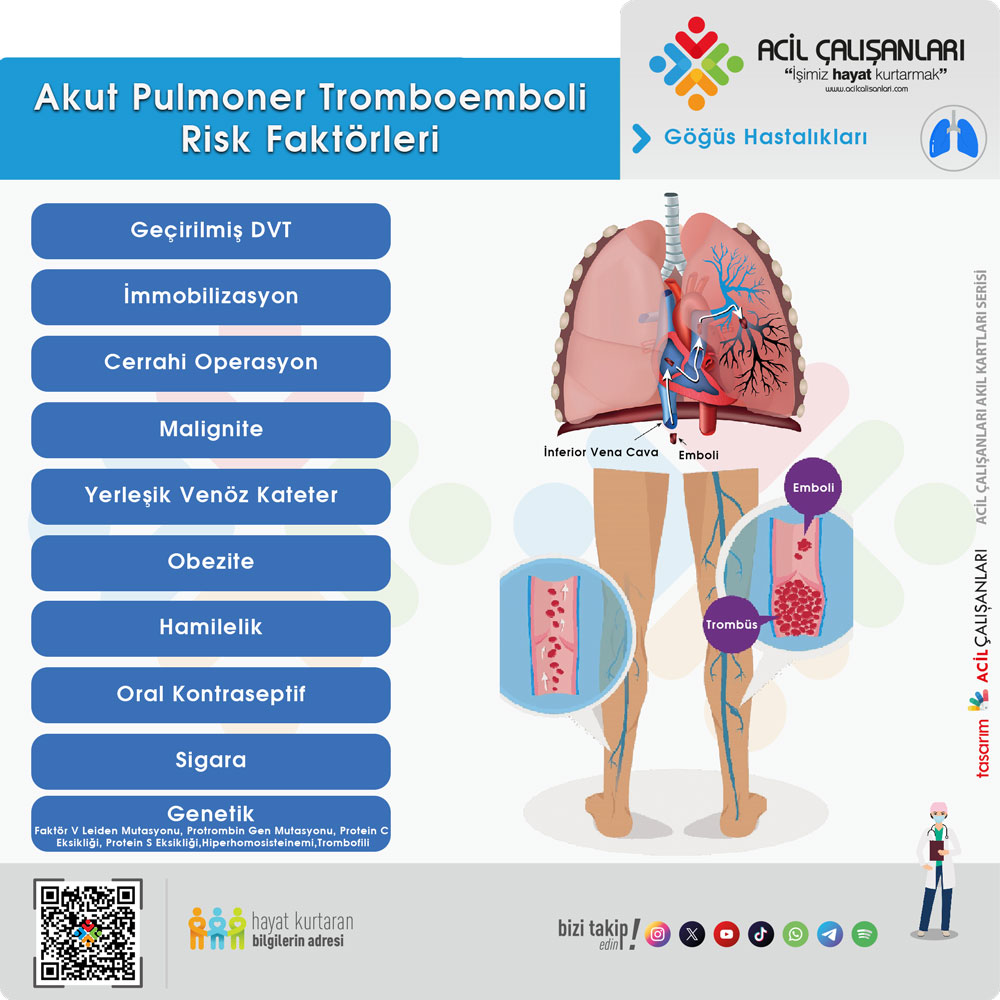
Gastrointestinal (Gİ) işlemler: Endoskopi gibi yakın zamanda yapılmış işlemler.
Madde kullanımı: Kokain ve metamfetaminler.
Hastanın tıbbi geçmişini kardiyak öykü, koagülopatiler (pıhtılaşma bozuklukları) ve böbrek hastalığı açısından dikkatle gözden geçirin. Aile öyküsünü, özellikle kardiyak öyküyü ve madde kullanımı, tütün kullanımı gibi sosyal alışkanlıkları sorgulayın.
Hayatı tehdit eden nedenleri tamamen ekarte ettikten sonra diğer olasılıklara geçin. Üretken öksürüğü ve/veya yakın zamanda geçirilmiş üst solunum yolu enfeksiyonu (ÜSYE) olan hastalarda pnömoni (zatürre) düşünülmelidir. Gastroözofageal reflü hastalığı (GÖRH) yaygın bir göğüs ağrısı nedenidir, bu nedenle herhangi bir reflü belirtisi olup olmadığını sorun. Yeni egzersiz rutinleri veya yakın zamanda geçirilmiş travma, kas-iskelet sistemi kaynaklı bir nedeni destekleyebilir.
MACE Riskinin Tanımı
MACE riski; akut koroner sendrom (AKS) şüphesiyle başvuran hastalarda, kısa ve orta vadede gelişebilecek ciddi kardiyak olayların olasılığını ifade eder.
MACE kapsamına giren olaylar kaynaklara göre ufak değişiklikler olsa da genellikle şu majör olayları kapsar:
-
Kardiyak ölüm
-
Miyokard enfarktüsü (MI)
-
Revaskülarizasyon gereksinimi (perküten koroner girişim [PCI] veya koroner arter bypass greftleme [CABG])
-
Hospitalizasyon gerektiren instabil anjina
-
Resüsitasyon gerektiren kardiyak arrest (bazı çalışmalarda eklenir)
Acil Servis ve Skorlama Sistemlerinde MACE
-
HEART skoru, TIMI skoru ve benzeri klinik karar destek araçları, hastaların 30 günlük MACE riskini öngörmek için geliştirilmiştir.
-
Örneğin:
-
HEART skoru ≤3 → 30 günlük MACE riski <%1 (güvenli taburculuk düşünülebilir).
-
HEART skoru ≥7 → 30 günlük MACE riski %50’ye yaklaşır.
-
Klinik Önemi
-
Acil serviste göğüs ağrısıyla başvuran hastada, MACE riskini bilmek hekimlere;
-
Taburculuk, gözlem veya yatış kararı verme,
-
İnvaziv / non-invaziv test planlama,
-
Antitrombotik ve anti-iskemik tedavi yoğunluğunu belirleme
konularında yol gösterir.
-
Fizik Muayene
Fizik muayene şunları içermelidir:
- Tam bir vital bulgu alımı (her iki koldan kan basıncı (KB) ölçümleri dahil).
- Genel görünüm (terleme ve sıkıntı hali not edilerek).
- Lezyonların (zona) varlığı açısından cilt muayenesi.
- Boyun muayenesi (juguler venöz dolgunluk (JVD) ve özellikle inspirasyonda artıp artmadığı – Kussmaul belirtisi).
- Göğüs muayenesi (tekrarlanabilir ağrı ve krepitasyon için palpasyon – elle muayene).
- Kalp muayenesi.
- Akciğer muayenesi.
- Karın muayenesi.
- Ekstremiteler (tek taraflı şişlik, baldır ağrısı, ödem ve simetrik, eşit nabızlar açısından).
TANI
Birçok sağlık kuruluşunda göğüs ağrısını değerlendirmek için mevcut protokoller bulunur, ancak hekim asgari olarak aşağıdaki tetkikleri istemelidir:
- Elektrokardiyogram (EKG): Tercihen hastanın varışının ilk 10 dakikası içinde çekilmelidir (seri EKG’ler düşünülmelidir). ❤️
- Akciğer grafisi (göğüs röntgeni).
- Kan testleri: Tam kan sayımı (CBC), temel metabolik panel (BMP), troponin seviyesi, lipaz.
- Bilgisayarlı tomografi pulmoner anjiyografi (BTPA): Eğer pulmoner emboli (PE) düşünülüyorsa istenir. BTPA’nın kontrendike olduğu durumlarda ventilasyon-perfüzyon (VQ) sintigrafisi düşünülebilir.
- Yatak başı ultrason (US): Eğer perikardiyal tamponad düşünülüyorsa istenir.
Elektrokardiyogram (EKG): İlk 10 Dakikanın Önemi ve Yorumlama İncelikleri
12 derivasyonlu elektrokardiyogram (EKG), göğüs ağrısı değerlendirmesinin vazgeçilmez bir parçasıdır. Kılavuzlar, hastanın tıbbi merkeze başvurusunu takiben ilk 10 dakika içinde bir EKG çekilmesini ve deneyimli bir hekim tarafından derhal yorumlanmasını güçlü bir şekilde önermektedir. EKG’nin temel amacı, acil reperfüzyon tedavisi gerektiren ST-segment yükselmeli miyokard infarktüsünü (STEMI) hızla tanımaktır.
- Yüksek Riskli Bulgular: EKG’de saptanan ST-segment yükselmesi, yeni gelişen sol dal bloğu, resiprok değişikliklerle birlikte ST-segment depresyonu veya dinamik ST-T dalga değişiklikleri, hastanın STEMI veya yüksek riskli ST-yükselmesiz AKS (NSTE-AKS) kılavuzlarına göre yönetilmesini gerektirir.
- Normal EKG’nin Aldatıcılığı: Kılavuzun en önemli uyarılarından biri, başlangıçta çekilen normal bir EKG’nin AKS tanısını dışlamadığıdır. Özellikle sol sirkumfleks arter veya sağ koroner arterin proksimal tıkanıklıkları gibi bazı durumlar, standart 12 derivasyonlu EKG’de “elektriksel olarak sessiz” kalabilir. Bu nedenle, klinik şüphenin yüksek olduğu ve semptomları devam eden hastalarda seri EKG’ler (15-30 dakika aralıklarla) çekilmesi kritik öneme sahiptir. Ayrıca, posterior MI şüphesinde posterior derivasyonların ( ) ve sağ ventrikül MI şüphesinde sağ derivasyonların () eklenmesi tanısal doğruluğu artırır. Hastanın eski EKG’leri ile karşılaştırma yapmak, yeni gelişen değişiklikleri saptamada paha biçilmezdir.
Biyobelirteçlerin Kullanımı: Yüksek Duyarlılıklı Kardiyak Troponinin (hs-cTn) Standart Olarak Belirlenmesi
Kardiyak biyobelirteçler, özellikle kardiyak troponinler (cTn), akut miyokard hasarının tanısında devrim yaratmıştır. Kılavuz, miyokard hasarının saptanması veya dışlanması için tercih edilen biyobelirtecin, miyokard dokusuna olan yüksek duyarlılığı ve özgüllüğü nedeniyle cTn I veya cTn T olduğunu belirtmektedir.
Bu alandaki en önemli güncellemelerden biri, kılavuzun artık standart olarak yüksek duyarlılıklı kardiyak troponin (hs-cTn) testlerinin kullanılmasını önermesidir. Geleneksel cTn testlerine göre hs-cTn’nin avantajları şunlardır:
- Daha Hızlı Tanı: Miyokard hasarını çok daha erken ve daha düşük konsantrasyonlarda saptayabilirler. Bu, 0-1 saat veya 0-2 saat gibi “hızlı tanısal algoritmaların” (rapid diagnostic pathways) kullanımına olanak tanır ve acil servislerdeki değerlendirme süresini önemli ölçüde kısaltır.
- Daha Yüksek Tanısal Doğruluk: Özellikle negatif prediktif değeri çok yüksektir, bu da düşük hs-cTn seviyeleri olan hastalarda miyokard infarktüsünün güvenle dışlanmasını sağlar.
Ancak, cTn’nin yorumlanmasında dikkatli olunmalıdır. Kılavuz, cTn’nin organa özgü (kalp kası) olduğu, ancak hastalığa özgü olmadığı konusunda önemli bir uyarıda bulunur. Yüksek cTn seviyeleri sadece AKS’de değil;
- Miyokardit
- Perikardit
- Pulmoner emboli
- Aort diseksiyonu
- Sepsis
- Böbrek yetmezliği
- Ağır egzersiz
gibi çok sayıda iskemik ve non-iskemik kardiyak ve non-kardiyak durumda da görülebilir. Bu nedenle, yükselmiş bir cTn değeri tek başına MI tanısı koydurmaz. Tanı, mutlaka hastanın klinik tablosu (anamnez, fizik muayene) ve EKG bulguları ile birlikte, seri ölçümlerdeki dinamik değişiklikler (anlamlı bir yükseliş ve/veya düşüş) göz önünde bulundurularak konulmalıdır.
Öntanı – Tetkik
- Akut Aort Sendromu: Ani başlangıçlı, yırtıcı tarzda göğüs veya sırt ağrısı, nabız veya kan basıncı asimetrisi varlığında şüphelenilmelidir. Tercih edilen test, aortanın tüm seyrini detaylı olarak gösteren BT Anjiyografi (BTA)‘dir.
- Akut Pulmoner Emboli (PE): Ani başlangıçlı nefes darlığı, plöretik göğüs ağrısı ve hipoksemi varlığında, özellikle risk faktörleri (immobilizasyon, cerrahi, kanser) mevcutsa düşünülmelidir. Tanı için tercih edilen görüntüleme yöntemi PE-protokolü BT Anjiyografi‘dir.
- Miyoperikardit: Genellikle viral bir enfeksiyonu takiben gelişen, pozisyonel ve plöretik karakterde göğüs ağrısı, EKG’de yaygın ST elevasyonu ve troponin yüksekliği ile karakterizedir. Miyokardiyal ödem, inflamasyon ve hasarı göstermedeki üstünlüğü nedeniyle Kardiyak MR (CMR) en değerli görüntüleme yöntemidir.
- Kapak Hastalığı: Özellikle ciddi aort darlığı olan hastalarda eforla ilişkili anjina görülebilir. Ekokardiyografi, kapak yapısını ve fonksiyonunu değerlendirmek için temel tanı aracıdır.
TEDAVİ
Göğüs ağrısında tedavi, etiyolojiye yönelik olarak planlanır. Tedavi yaklaşımları özet biçimde aşağıda sunulmuştur. Ayrıntılı tedavi yöntemleri ise ilgili konularda detaylı olarak anlatılmıştır
Akut Koroner Sendrom (AKS)
AKS yönetiminin tam bir tartışması bu yazının kapsamı dışındadır; ancak AKS tanısı konan hastalarda aşağıdaki ilk adımlar atılmalıdır:
- Hastayı kardiyak monitöre bağlayın, damar yolu (IV) açın.
- 162 mg ila 325 mg çiğnenebilir aspirin, klopidogrel veya tikagrelor verin (eğer bypass cerrahisi yakın değilse).
- Ağrı kontrolü sağlayın ve oksijen (O₂) tedavisi düşünün.
- Nitrogliserin mortalite faydası göstermiştir. Normotansif hastalarda ortalama arteriyel basınçta (OAB) %10’luk, hipertansif hastalarda ise %30’luk bir OAB düşüşü hedeflenir. Hipotansif hastalarda ve inferior ST elevasyonu olanlarda kaçınılmalıdır.
- EKG’de ST elevasyonu olan hastalar acil reperfüzyon tedavisi almalıdır. Bu, ya farmakolojik (trombolitikler) ya da perkütan koroner girişim (PKG) için kateter laboratuvarına transfer şeklinde olur.
- PKG tercih edilir ve hastanede 90 dakika içinde, başka bir tesise transfer ediliyorsa 120 dakika içinde başlatılmalıdır.
- Eğer PKG mümkün değilse, trombolitikler 30 dakika içinde başlatılmalıdır.
- Non-ST elevasyonlu miyokard enfarktüsü (NSTEMI) ve anstabil anjinası olan hastalar kardiyoloji konsültasyonu ve ileri tetkik için yatırılmalıdır.
- Stabil anjinası olan hastalar ayaktan tetkik için uygun olabilir. Yaşlı hastalarda ve ek hastalıkları olanlarda, hastalar gözlem ve ileri kardiyak tetkik için yatırılmalıdır. [3][4]
Pulmoner Emboli (PE)
- BT pulmoner anjiyografi (BTPA) en iyi doğrulayıcı testtir. VQ sintigrafisi de kullanılabilir, ancak bu test kronik akciğer hastalığı olan hastalarda o kadar doğru değildir.
- Hemodinamik olarak anstabil olan hastalara trombolitikler başlanmalı; stabil olan hastalara ise antikoagülanlar başlanmalıdır.
Pnömotoraks (PTX)
- Pnömotoraks, göğüs tüpü ile dekomprese edilmelidir (basıncın azaltılması).
Perikardiyal Tamponad
- Yatak başı ultrason tanıyı koymada faydalıdır.
- Sıvı bolusu geçici bir önlem olarak kullanılabilir.
- Perikardiyal kese içindeki basıncı azaltmak için iğne perikardiyosentezi veya perikardiyal pencere açılması gerekir.
Aort Diseksiyonu
- Genellikle acil cerrahi gerekir; kardiyotorasik cerrahiye (kalp-damar cerrahisi) erken danışılmalıdır.
- BT anjiyografi diseksiyonu değerlendirmek için en iyi testtir.
- İki adet geniş lümenli damar yolu açın ve hastanın kan basıncını hızla sistolik 100 mmHg ile 130 mmHg arasına düşürün. Refleks taşikardiyi önlemek için beta-bloker tedavisi ile başlayın.
Özofagus Perforasyonu (Yırtılması)
- Akciğer grafisinde sol plevral efüzyon, özofagus rüptürünü düşündürebilir.
- Kontrastlı özofagogram en iyi doğrulayıcı testtir.
- Bu tıbbi bir acil durumdur ve acil cerrahi konsültasyonu gereklidir.
Gastroözofageal Reflü Hastalığı (GÖRH)
- Hastaya viskoz lidokainin Maalox ile karıştırılmış hali (Gİ kokteyli olarak bilinir) verilebilir.
- Bu tedavi edici olsa da, tanısal değildir.
- AKS, dispepsi ile ortaya çıkabilir ve Gİ kokteyline yanıt verebilir; bu nedenle GÖRH’ü nihai tanı olarak koymadan önce AKS’yi ekarte etmek önemlidir.
- GÖRH’ün uzun dönem tedavisi en iyi şekilde proton pompa inhibitörü (PPİ) veya H2 bloker tedavisi ile sağlanır.
AYIRICI TANI
- Akut koroner sendrom
- Aort diseksiyonu
- Emboli (Pıhtı atması)
- Gastroözofageal reflü
- Kas veya iskelet ağrısı (Kas-iskelet ağrısı)
- Özofagus rüptürü (Yemek borusu yırtılması)
- Perikardit (Kalp zarı iltihabı)
- Pnömoni (Zatürre)
- Herpes zoster (Zona)
- Pnömotoraks (Akciğer sönmesi)
- Pulmoner emboli (Akciğere pıhtı atması)
- Servikal radikülopati (Boyun fıtığına bağlı sinir sıkışması)
- Özofageal spazm (Yemek borusu spazmı)
UYARI – ÖNLEMLER
- Genç hastalar ve risk faktörü olmayanlar da MI (miyokard enfarktüsü) geçirebilir.
- Diyabetli kişilerde ve yaşlılarda ağrıyı yorumlamalarını zorlaştırabilecek sinir hasarı olabilir. Bu hastalar, akut koroner sendrom (AKS) gibi hastalıkların daha atipik bulgularıyla başvurabilirler.
PODCAST
SORU
KAYNAKLAR
- 2021 AHA/ACC/ASE/CHEST/SAEM/ SCCT/SCMR Göğüs Ağrısının Değerlendirilmesi ve Tanısı İçin Kılavuz
- https://www.acilcalisanlari.com/wp-content/uploads/2023/08/ESC-2023-akut-koroner-sendromlar.pdf
- https://www.ncbi.nlm.nih.gov/books/NBK470557/
- Fruergaard P, Launbjerg J, Hesse B, Jørgensen F, Petri A, Eiken P, Aggestrup S, Elsborg L, Mellemgaard K. The diagnoses of patients admitted with acute chest pain but without myocardial infarction. Eur Heart J. 1996 Jul;17(7):1028-34. [PubMed]