Bu İçerik Sadece Aboneler İçindir
HELLP sendromu, gebeliğin özellikle üçüncü trimesterinde veya doğumdan hemen sonra ortaya çıkabilen, ciddi ve hayatı tehdit edebilecek bir obstetrik acildir. Genellikle şiddetli preeklampsinin bir komplikasyonu olarak kabul edilse de, bazı vakalarda preeklampsi bulguları olmaksızın da gelişebilir. HELLP ismi, sendromun üç temel laboratuvar bulgusunu yansıtan İngilizce kısaltmadan gelir:
-
H – Hemolysis (Hemoliz): Eritrositlerin yıkımı söz konusudur. Periferik yaymada parçalanmış eritrositler (şistositler) görülebilir. LDH yüksekliği ve indirekt bilirubin artışı eşlik eder.
-
EL – Elevated Liver enzymes (Karaciğer enzimlerinde artış): AST ve ALT düzeyleri yükselir. Epigastrik veya sağ üst kadran ağrısı sık görülür.
-
LP – Low Platelet count (Trombositopeni): Trombosit sayısı genellikle <100.000/mm³’tür. Bu durum diş eti kanaması, peteşiler gibi kanama eğilimlerine yol açabilir.
 HELLP sendromu sıklıkla preeklampsiyle birlikte görülse de, son kanıtlar bu iki durumun birbirinden tamamen bağımsız olabileceğini öne sürmektedir. Nitekim HELLP sendromlu olguların yaklaşık %15–20’sinde öncesinde hipertansiyon veya proteinüri bulunmamaktadır. Bu da HELLP sendromunun sadece preeklampsinin bir uzantısı değil, potansiyel olarak farklı bir patofizyolojik süreç olduğunu düşündürmektedir.
HELLP sendromu sıklıkla preeklampsiyle birlikte görülse de, son kanıtlar bu iki durumun birbirinden tamamen bağımsız olabileceğini öne sürmektedir. Nitekim HELLP sendromlu olguların yaklaşık %15–20’sinde öncesinde hipertansiyon veya proteinüri bulunmamaktadır. Bu da HELLP sendromunun sadece preeklampsinin bir uzantısı değil, potansiyel olarak farklı bir patofizyolojik süreç olduğunu düşündürmektedir.
Daha önce preeklampsi veya HELLP sendromu geçirmiş olan hastalarda, sonraki gebeliklerde bu tablonun tekrarlama riski artar. Ayrıca multiparite, ileri anne yaşı ve genetik yatkınlık da HELLP sendromu gelişiminde rol oynayan diğer risk faktörleri arasında yer alır. Yakın zamanda yapılan çalışmalar ise gebelik sırasında geçirilen SARS-CoV-2 enfeksiyonunun, preeklampsi ve HELLP sendromu riskini artırabileceğini göstermektedir.
ETİYOLOJİ
HELLP sendromunun etiyolojisi tam olarak bilinmemekle birlikte, kompleman sistemi kaskadı aracılığıyla gerçekleşen sistemik bir inflamatuar bozukluk olduğu düşünülmektedir. Preeklampside olduğu gibi, yetersiz plasentasyonla ilişkili benzer bir patogenezle örtüşebileceği öne sürülmektedir; ancak bilinmeyen nedenlerle HELLP sendromu olan hastalarda bu durum, kompleman sisteminin aşırı aktive olmasına ve karaciğer inflamasyonunun daha şiddetli olmasına yol açabilir. HELLP sendromunun bir alt grubu, trombotik mikroanjiyopati ile ilişkili kompleman disregülasyonuna bağlı olarak ortaya çıkar ve gebelikle ilişkili hemolitik üremik sendrom tablosuyla kendini gösterebilir. Ayrıca, fetüse ait uzun zincirli 3-hidroksi asil KoA dehidrogenaz eksikliği de HELLP sendromunun patogenezine katkıda bulunabilir; ancak bu genetik varyantların değerlendirilmesi, klinik yönetimde belirlenmiş bir rolü olmadığı için gerekli görülmemektedir.
EPİDEMİYOLOJİ
HELLP sendromunun prevalansı %0.5 ile %0.9 arasındadır. Vakaların yaklaşık %70’i gebeliğin üçüncü trimesterinde görülürken, geri kalan vakalar doğumdan sonraki ilk 48 saat içinde ortaya çıkar. HELLP sendromu olan kadınlarda mortalite oranı %0 ile %24 arasında değişirken, perinatal ölüm oranı %37’ye kadar ulaşabilir.
PATOFİZYOLOJİ
HELLP sendromunda sistemik inflamatuar süreci tetikleyen olay, bir iskemi-reperfüzyon hasarıdır. Trofoblast invazyonunun yetersiz olması veya endotel hücrelerinin apoptozunda bozukluk nedeniyle spiral arterlerin yeniden yapılanamaması, plasentada iskemiye yol açar. Bu durum, endotel aktivasyonunu tetikler ve anti-anjiogenik faktörlerin salınımında artışa neden olur. Sonuçta, çoklu organlarda mikrovasküler hasar meydana gelir.
Buna ek olarak, fetüs tarafından yağ asitlerinin anormal oksidasyonu ve metabolik ara ürünlerin annenin dolaşımına salınması, karaciğer ve damar fonksiyon bozukluğuna yol açar. Bu durum, fetüste mitokondriyal yağ asidi oksidasyonunda kalıtsal bir bozukluk olduğunda ortaya çıkar. Enflamatuar süreçte, lökositler ve proinflamatuar sitokinlerde artış, antiinflamatuar sitokinlerde ise azalma gözlenir.
Koagülasyon kaskadı, hasar görmüş ve aktive olmuş endotele trombositlerin yapışmasıyla aktive olur. Trombositler tromboksan A ve serotonin salarak vazospazm, trombosit agregasyonu ve daha fazla endotel hasarına neden olur. Bu süreçte trombositler tüketildiği için trombositopeni gelişir. Eritrositler, trombosit ve fibrin açısından zengin kapillerlerden geçerken parçalanır ve bu da mikroanjiopatik hemolitik anemiye yol açar. Çoklu organ mikrovasküler hasarı ve karaciğer nekrozu, HELLP sendromunun gelişimini sağlar. Bu patofizyolojik süreç, fetüsün doğurtulmasıyla son bulur.
KLİNİK
HELLP sendromlu hastalar genellikle multipar (birden fazla doğum yapmış) ve 35 yaş üzerindedir. Hastalar çoğunlukla gebeliğin 28 ile 37. haftaları arasında (üçüncü trimester) ya da doğumdan sonraki ilk yedi gün içinde başvurur. Klinik tablo hastadan hastaya değişkenlik gösterebilir. Tipik olarak, orta epigastrik bölgede veya sağ üst kadranda kramp tarzında ağrı ile birlikte bulantı, kusma ve halsizlik şikâyetleriyle gelirler. Buna ek olarak sarılık, karında şişlik artışı, bacaklarda ödem, baş ağrısı ve görme bozuklukları gibi bulgular da eşlik edebilir. Bazı hastalar şiddetli kanama, plasental dekolman (abruptio plasenta), akut böbrek hasarı, karaciğer hematomu veya retina dekolmanı gibi ciddi komplikasyonlarla başvurabilir.

Fizik muayenede hastalarda genellikle >140/90 mmHg kan basıncı ile hipertansiyon bulunur ve asit veya ayak bileklerinde ödem gözlenebilir. Sağ üst kadran veya epigastrik bölgede hassasiyet saptanabilir. İkter (sarılık) mevcut olabilir. Görme bozuklukları tespit edilebilir. Yukarıda belirtilen komplikasyonlardan herhangi birinden şüpheleniliyorsa kapsamlı bir fizik muayene yapılması gereklidir.
TANI
Gebeliğin üçüncü trimesterinde veya doğumdan sonraki ilk 7 gün içinde başvuran ve HELLP sendromuna ait belirtilerle birlikte yeni başlayan hipertansiyon veya proteinüri saptanan bir gebede, tanıyı doğrulamak için aşağıdaki laboratuvar testleri yapılmalıdır:
-
Tam kan sayımı
-
Periferik yayma
-
Karaciğer fonksiyon testleri: Aspartat aminotransferaz (AST), Alanin aminotransferaz (ALT), Bilirubin
-
Kreatinin
Eğer karaciğer fonksiyon testleri yüksekse, ek olarak aşağıdaki testler istenmelidir:
-
Haptoglobin
-
Laktat dehidrogenaz (LDH)
-
Koagülasyon testleri: Fibrinojen, Protrombin zamanı (PT) ve Aktive parsiyel tromboplastin zamanı (aPTT)
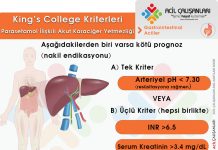
Tanı için genellikle Tennessee sınıflandırması kullanılır ve üç kriterin de birlikte bulunması gerekir:
1) Hemoliz – Aşağıdaki bulgulardan en az ikisi ile doğrulanmalıdır:
-
Periferik yaymada şistosit ve burr hücrelerinin görülmesi
-
Serum bilirubin >1.2 mg/dL
-
Düşük serum haptoglobin (<25 mg/dL) veya LDH’nin normal üst sınırın 2 katından yüksek olması
-
Kan kaybı ile açıklanamayan şiddetli anemi (Hemoglobin <8–10 g/dL, gebelik haftasına bağlı olarak)
2) Karaciğer enzimlerinde artış:
-
AST veya ALT’nin normal üst sınırın 2 katından yüksek olması
3) Düşük trombosit sayısı:
-
<100.000 hücre/mikroL
Yukarıdaki kriterlerin yalnızca bir kısmını karşılayan hastalar “parsiyel HELLP sendromu” olarak değerlendirilir. Bu hastalar tüm kriterleri karşılayabilecek tam HELLP sendromuna ilerleyebileceğinden dikkatle izlenmelidir.
HELLP sendromunda temel patoloji trombosit aktivasyonudur, pıhtılaşma faktörleri genellikle etkilenmez. Bu nedenle PT, aPTT ve fibrinojen düzeyleri sıklıkla normaldir. Ancak PT ve aPTT uzamışsa veya fibrinojen düşükse, bu yaygın damar içi pıhtılaşma (DIC) tablosunun eşlik ettiğini düşündürmelidir.
TEDAVİ
HELLP sendromunda medikal tedavi temelde destekleyicidir. Bu hastalarda ventilatör desteği, vazopressör desteği, ağrı kontrolü, sıvı dengesinin izlenmesi ve beslenme desteği gerekebilir. Hastalar hızla kötüleşebileceği için, anne ve yenidoğan yoğun bakım ünitelerine sahip üçüncü basamak hastanelerde yönetilmeleri en uygunudur. Bu tür ileri tıbbi bakımın sağlanamayacağı hastanelerde stabilizasyon sağlandıktan sonra acilen sevk edilmelidir.
Bu ciddi hastalarda yönetimin ilk adımı, annenin stabilizasyonu ve fetüsün durumunun değerlendirilmesidir. Bunun için non-stres test (NST) ve biyofiziksel profil amaçlı ultrasonografi yapılmalıdır.
Hastanın yönetiminde yoğun bakım uzmanı, hepatolog, nefrolog, hematolog, cerrah, kadın doğum uzmanı ve yenidoğan uzmanı gibi çok disiplinli bir ekip sürece dahil edilmelidir.
Şiddetli hipertansiyonu olan hastalarda derhal intravenöz labetalol, hidralazin veya oral nifedipin tedavisine başlanmalıdır.
Sağ üst kadran veya epigastrik bölgede şiddetli ağrı ve yüksek karaciğer fonksiyon testleri olan hastalarda, karaciğer rüptürü, fulminan karaciğer yetmezliği veya hepatik kanamayı dışlamak amacıyla yatak başı ultrasonografi yapılmalıdır. Gerekirse BT veya MRG ile doğrulama yapılabilir. Karaciğer rüptürü saptanırsa cerrahi müdahale veya karaciğer transplantasyonu gerekebilir. Hemodinamik olarak stabil hastalarda karaciğer arterlerine perkütan embolizasyon daha az invaziv bir seçenek olabilir.
Dissemine intravasküler koagülasyon (DİK), pulmoner ödem, akut solunum yetmezliği ve akut böbrek hasarı olan hastalarda da tedavi destekleyicidir ve ilgili klinik rehberlere göre stabilizasyon sağlanmalıdır.
Massif transfüzyonlar gerekebilir.
-
Hb <7 g/dL olan veya ekimoz, şiddetli hematüri veya plasental dekolmandan şüphelenilen hastalarda eritrosit süspansiyonu düşünülmelidir.
-
Aktif kanaması olan ve herhangi bir derecede trombositopenisi bulunan tüm hastalara trombosit transfüzyonu yapılmalıdır.
-
DİK eşlik ediyorsa taze donmuş plazma ve kriyopresipitat gerekebilir.
HELLP sendromuna trombotik trombositopenik purpura (TTP) eşlik ediyorsa, bu hastalar terapötik plazma değişimi (plazmaferez) ile fayda görebilir.
En etkili tedavi yöntemi doğumdur, bu nedenle hastalar derhal bir kadın doğum uzmanına yönlendirilmelidir. Gebelik 34 haftadan küçükse, fetal akciğer maturasyonu için betametazon uygulanması önerilir. Anneye yatış anında magnezyum sülfat başlanmalıdır; bu hem maternal nöbetleri önler hem de fetüs/yeni doğan için nöroprotektif etki sağlar. HELLP sendromlu hastalarda deksametazon kullanımı, iki büyük çift kör randomize çalışmada maternal veya perinatal sonuçları iyileştirmediği için önerilmemektedir.
AYIRICI TANI
-
Preeklampsi + DIC
-
Gebeliğin Akut Yağlı Karaciğeri (AFL)
-
Trombotik Trombositopenik Purpura (TTP)
-
Gebelikle İlişkili Hemolitik Üremik Sendrom (HUS)
-
Sistemik Lupus Eritematozus (SLE) Alevlenmesi
-
Antifosfolipid Sendromu (APS)
-
Fulminan Viral Hepatit
PROGNOZ
HELLP sendromu hayatı tehdit eden bir durumdur. HELLP sendromlu kadınlarda mortalite oranı %0–24 arasında değişirken, perinatal ölüm oranı %37’ye kadar çıkabilir. Anne ölümleri genellikle yaygın damar içi pıhtılaşma (DİK), plasental dekolman, postpartum kanama veya akut böbrek yetmezliği nedeniyle meydana gelir. DİK olguların %15 ila %62,5’inde görülür. Plasental dekolman HELLP sendromlu kadınların %11 ila %25’inde, postpartum kanama %12,5 ila %40’ında ve akut böbrek yetmezliği %36 ila %50’sinde ortaya çıkar. Perinatal prognozun kötü olması; plasental dekolman, intrauterin hipoksi, asfiksi, prematürite ve düşük doğum ağırlığına bağlıdır.
HELLP sendromu geçirmiş hastaların sonraki gebeliklerinde bu sendromun tekrar etme riski %19 ila %27’dir. Tekrarlayan vakalar genellikle gebeliğin geç döneminde görülür ve iki epizoddan sonra daha hafif seyretme eğilimindedir.
KOMPLİKASYON
HELLP sendromu, yüksek anne ve bebek mortalite oranlarına sahip, yaşamı tehdit eden bir durumdur.
Maternal komplikasyonlar şunlardır:
-
Eklampsi
-
Plasental dekolman
-
Sezaryen doğum
-
Yaygın damar içi pıhtılaşma (DIC)
-
Tekrarlayan tromboz
-
Karaciğer rüptürü / hematomu
-
Fulminan karaciğer yetmezliği
-
Serebral enfarktüs
-
Serebral hemoraji
-
Pulmoner / serebral ödem
-
Kardiyovasküler instabilite
-
Akut böbrek hasarı
-
Enfeksiyon / sepsis
-
Retina dekolmanı
-
Şiddetli peripartum kanama
-
Anne ölümü [24][22]
Fetal komplikasyonlar şunlardır:
-
Perinatal ölüm
-
İntrauterin gelişme geriliği (IUGR)
-
Preterm doğum
-
Yenidoğanda trombositopeni, lökopeni, nötropeni
-
Solunum sıkıntısı sendromu
KONSÜLTASYON
HELLP sendromunda öncelikli olarak kadın doğum (perinatoloji) konsültasyonu yapılmalıdır. Bu branş, gebeliğin yönetimi, doğum zamanlaması ve fetal sağlığın değerlendirilmesi açısından ilk başvurulacak uzmandır.
Durumun şiddetine ve mevcut komplikasyonlara göre aşağıdaki branşlara da konsültasyon gerekebilir:
-
Yoğun bakım: Hem anne hem de fetüs için yakın izlem ve organ destek tedavileri.
-
Anesteziyoloji: Olası sezaryen ya da entübasyon ihtiyacında.
-
Neonatoloji / Pediatri: Prematürite ve yenidoğan takibi için.
-
Hepatoloji: Karaciğer enzim yüksekliği, karaciğer yetmezliği veya hematom şüphesi durumunda.
-
Genel cerrahi: Karaciğer rüptürü veya hematom durumunda cerrahi değerlendirme için.
-
Nefroloji: Akut böbrek hasarı veya elektrolit bozukluklarında.
-
Hematoloji: Trombositopeni, DIC, TTP/HUS ayrımı gibi hematolojik komplikasyonların yönetiminde.
-
Göz hastalıkları (oftalmoloji): Görme bozuklukları veya retina dekolmanı varlığında.
ÖNLEME VE HASTA EĞİTİMİ
HELLP sendromu geçirmiş hastalar, hastalığın seyri hakkında bilgilendirilmelidir. Anne ve bebek açısından olası komplikasyonlar ve mortalite riski hasta ve ailesine açıkça anlatılmalıdır. Gelecek gebeliklerde HELLP sendromu gelişme riski; sağlıklı yaşam tarzının benimsenmesi, hipertansiyon ve diyabet gibi hastalıkların önlenmesiyle azaltılabilir. Düzenli egzersiz önerilmelidir. Bir sonraki gebelikte erken dönemde rutin doğum öncesi kontroller ve laboratuvar testleri başlatılmalıdır.
PODCAST
SORU
KAYNAKLAR
- https://www.acilcalisanlari.com/preeklampsi-ve-eklampsi-acil-yaklasim.html
- https://www.ncbi.nlm.nih.gov/books/NBK560615/