Sıtma, Plasmodium parazitlerinin neden olduğu ciddi bir enfeksiyon hastalığıdır. Endemik 90 ülkede yaşayanlar ve 125 milyon gezgin dahil olmak üzere yılda yaklaşık iki milyar insan sıtmaya yakalanma riski taşımaktadır. Bu parazitler, enfekte dişi Anopheles sivrisinekleri tarafından insanlara bulaştırılır.
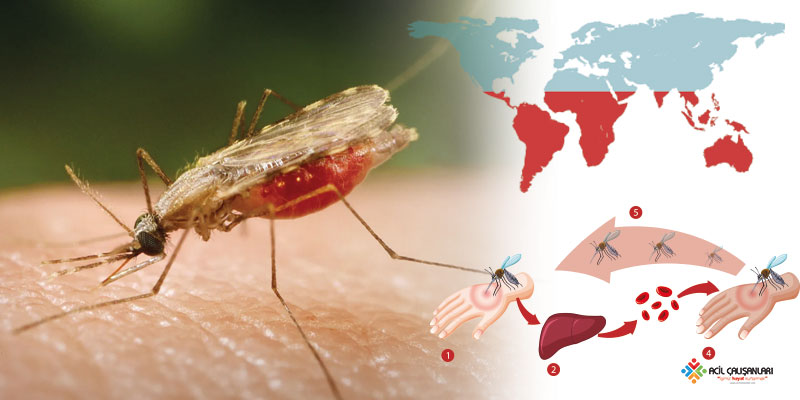
Plasmodium paraziti, karakteristik döngüsel ateşlere yol açan çok aşamalı bir yaşam döngüsüne sahiptir. Zamanında tedavi ile çoğu kişide semptomlar hızla düzelir; ancak serebral sıtma, şiddetli sıtma anemisi, koma ve ölüm gibi ciddi komplikasyonlar gelişebilir.
Etiyoloji
Sıtma, dişi Anopheles sivrisinekleri tarafından beslenme sırasında insana inoküle edilen Plasmodium cinsi protozoon parazitlerin eritrositleri enfekte etmesiyle gelişen bir enfeksiyon hastalığıdır. Dünyada 400’den fazla Anopheles türü bulunmakta olup bunların yaklaşık 30 türü sıtma bulaşında önemli rol oynamaktadır. Anopheles cinsi dişi sivrisineklerin sokmasıyla insandan insana bulaşan beş Plasmodium türü vardır:
- P. falciparum
- P. vivax
- P. malariae
- P. ovale (iki tür)
- P. knowlesi
Son yıllarda Güneydoğu Asya’nın bazı ormanlık alanlarında maymun sıtması etkeni P. knowlesi ile oluşan insan sıtma vakaları bildirilmektedir. Mevcut bilgilere göre bu türün insandan insana geçişi gösterilmemiştir; yalnızca maymundan enfekte olmuş Anopheles sivrisineklerinin insanı sokması ile bulaştığı düşünülmektedir.

Plasmodium türlerinin yayılımı ve etkileri
- P. falciparum: Afrika kıtasında en yaygın sıtma etkenidir ve hastalığa bağlı ölümlerin çoğundan sorumludur.
- P. vivax: Enfeksiyonlara ve ölümlere neden olabilir. Daha düşük sıcaklıklarda gelişebildiği için P. falciparum’a göre daha geniş coğrafi dağılıma sahiptir. Dormant karaciğer evresi olan hipnozoitler nedeniyle aylar hatta yıllar sonra nükse yol açabilir. Afrika kıtasında Duffy gen eksikliği nedeniyle risk daha düşüktür.
- P. ovale ve P. malariae: Özellikle Sahra altı Afrika’da bulunur.
- P. knowlesi: Güneydoğu Asya’da görülür.
Bulaş yolları
Sıtma genellikle enfekte dişi Anopheles sivrisineklerinin sokmasıyla bulaşır. Enfekte kişilerde parazit eritrositler içinde bulunduğundan, kan transfüzyonu, organ transplantasyonu, greftler, plasental geçiş ve kontamine iğne/enjektör kullanımı ile de bulaşabilir.
Patofizyoloji
Dişi Anopheles sivrisineği, enfekte bireyden kan emerken gametleri alır. Sivrisineğin bağırsağında gelişen sporozoitler daha sonraki kan alımları sırasında tükürük ile insan dolaşımına geçer. Sporozoitler yaklaşık 60 dakika içinde karaciğere ulaşır, hepatositleri istila eder ve burada çoğalarak merozoitleri oluşturur. Daha sonra tekrar dolaşıma geçen merozoitler eritrositleri enfekte eder.
Eritrositler içinde Plasmodium hemoglobini tüketir ve olgunlaşmamış trofozoitlerden olgun trofozoitlere veya gametositlere dönüşür. Olgun trofozoitler şizontları oluşturur, eritrosit hücre zarını bozar ve kapiller endotelyal yapışma, hücre lizisi ve serbest heme salınımına yol açar. Bu durum endotel aktivasyonunu tetikler. Tedavi edilmeyen sıtma 2 ila 24 ay sürebilir.
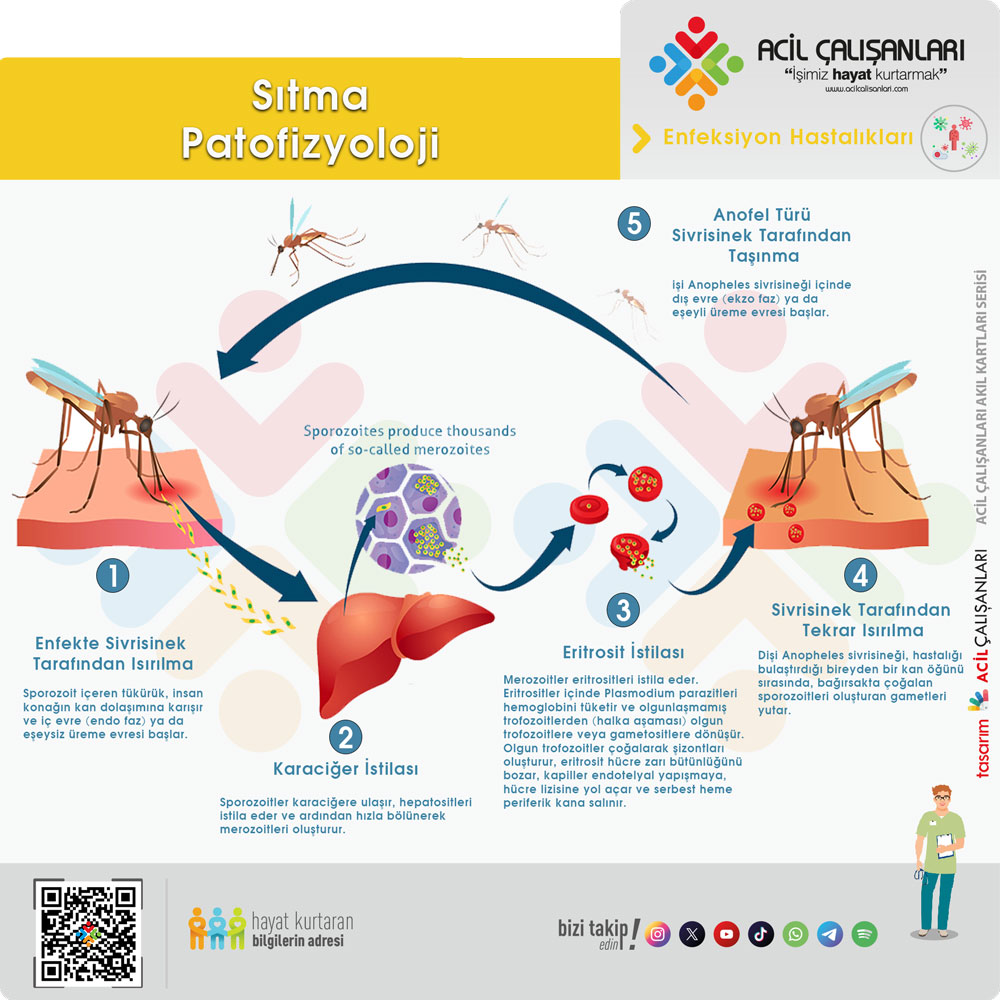
P. vivax ve P. ovale enfeksiyonları, hipnozoit adı verilen inaktif intrahepatik formlar nedeniyle aylar hatta yıllar sonra yeniden aktive olabilir. Hastalığın patogenezi, toksin kaynaklı IFN-gama ve TNF-alfa salınımı ile ilişkilidir. CD4 pozitif lenfositlerin bu sitokinler ile indüklenmesi sonucu adaptif bağışıklık gelişir. TNF aynı zamanda hematopoezi baskılayarak anemiye katkıda bulunur. Karaciğer ve dalak büyüyebilir, hatta masif splenomegali gelişebilir.
Epidemiyoloji
Sıtma, dünyada büyük çoğunluğu Afrika kıtasında yer alan 91 ülkede yaygın olarak görülen bir enfeksiyon hastalığıdır. Dünya Sağlık Örgütü, 2016 yılında dünya genelinde 216 milyon sıtma vakası olduğunu ve bunlardan 445 bininin hayatını kaybettiğini bildirmiştir. Aynı yıl vakaların %90’ı Afrika Bölgesi’nde, %7’si Güney-Doğu Asya Bölgesi’nde ve %2’si Doğu Akdeniz Bölgesi’nde görülmüştür. Ölümlerin ise %92’si Afrika Bölgesi’nde gerçekleşmiştir.

Sıtma ile mücadele ve Türkiye’de durum
Türkiye’de sıtma ile mücadele Osmanlı döneminde başlamış, Cumhuriyet döneminde daha da hız kazanmıştır. Başarılı programlar sonucunda 2000 yılında 11.378 olan yerli sıtma vakası 2005 yılında 2.036’ya düşmüştür. Eliminasyon programı ile yerli bulaş sona ermiş olup günümüzde yalnızca yurt dışı kaynaklı vakalar bildirilmektedir. Ancak ülkemizde sıtma etkenini taşıyabilen Anopheles türlerinin bulunması, düzensiz göç, iklim değişikliği ve endemik ülkelere seyahatin artması nedeniyle yeniden başlama riski devam etmektedir.
Küresel risk altındaki gruplar
Dünyada her yıl yaklaşık 500 milyon sıtma vakası görülmekte ve 1,5 ila 2,7 milyon ölüm gerçekleşmektedir. Ölümlerin %90’ı Afrika’da meydana gelmektedir. En yüksek risk altındaki gruplar; 5 yaş altı çocuklar, gebeler, mülteciler, bağışık olmayan yolcular ve göçmenlerdir. Her yıl endemik bölgeleri ziyaret eden 125 milyon yolcunun 10.000 ila 30.000’i sıtmaya yakalanmakta ve bunların yaklaşık %1’i komplikasyonlar nedeniyle hayatını kaybetmektedir.
İklim değişikliği ve sıtma
Artan küresel sıcaklıklar ve hava modellerindeki değişikliklerin sıtma yükünü artıracağı öngörülmektedir. Üç santigrat derecelik artışın sıtma görülme sıklığını 50 ila 80 milyon artırabileceği tahmin edilmektedir.
Türkiye’de yurt dışı kaynaklı sıtma vakaları
Sıtma, Türkiye’de yurt dışından en sık import edilen enfeksiyon hastalıklarından biridir ve her yıl ortalama 200-250 yurt dışı kaynaklı sıtma vakası bildirilmektedir. Sıtma, Türkiye’de A Grubu Bildirimi Zorunlu Hastalıklar Listesi’nde yer almaktadır.
Türkiye’de tespit edilen yurt dışı kaynaklı sıtma vakalarının yaklaşık %75’i P. falciparum sıtmasıdır. Her yıl ortalama 1-4 kişi bu enfeksiyon nedeniyle hayatını kaybetmektedir. Yurt dışı kaynaklı vakaların çoğu Sudan, Nijerya, Ekvator Ginesi, Uganda ve Gabon gibi Afrika ülkelerinden gelmektedir. Yaklaşık %20’sini oluşturan P. vivax enfeksiyonları ise daha çok İran, Pakistan ve Afganistan kaynaklıdır.
Tanı
Sıtma bulgu ve semptomları nonspesifik olduğu için, tek başına klinik şüphenin özgüllüğü düşüktür. Endemik bölgede bulunmuş kişilerde ateş veya ateş öyküsü varsa sıtmadan şüphelenilmelidir. Hiperendemik bölgelerde yaşayanlarda veya bu bölgeleri ziyaret edenlerde, ateşi açıklayan belirgin başka neden yoksa 37.5 °C ve üzerindeki ateş veya ateş hikâyesi sıtma açısından anlamlıdır. Bu bölgelerden gelen çocuklarda palmar solukluk veya hemoglobin 8 g/dL’nin altında ise sıtma mutlaka değerlendirilmelidir.
Ülkemizde mevzuat gereği sıtma tanısı tüm sağlık kuruluşlarında konulabilmektedir. Ancak yurt dışı bağlantılı olmayan tüm vakaların İl Halk Sağlığı Laboratuvarları ve Ulusal Sıtma Referans Laboratuvarı tarafından doğrulanması gerekir. Tedavi, saptanan Plasmodium türüne göre değiştiği için tür ayrımı çok önemlidir. Mikst enfeksiyonlar da görülebileceğinden, mikroskobide tek tür saptandığında inceleme sonlandırılmamalı; diğer türler açısından da değerlendirme sürdürülmelidir.
Lab
- Geniş biyokimya
- Kan gazı
- Koagülasyon paneli
- Kan kültürü
- İdrar tahlili
- Akciğer grafisi
- RDT
- PCR
- Hızlı tanı testleri
- HRP-2, yalnızca P. falciparum için
- pLDH, 4 Plasmodium türü için
- Kalın ve ince kan yayması
İlk yaymanın negatif olması sıtmayı dışlatmaz; çünkü enfekte eritrositler intravasküler olarak sekestre olabilir. Klinik şüphe yüksekse, yaymalar 12 ve 24 saat içinde tekrarlanmalıdır.
Sıtmalı hastalarda tam kan sayımında vakaların %60-70’inde trombositopeni görülür. Ayrıca erişkinlerin %29’unda ve çocukların %78’inde değişen derecelerde anemi saptanır. P. falciparum enfeksiyonunda anemi daha ağır olabilir; çünkü tüm yaşlı eritrositler enfekte olabilir ve sitoadherans ile dalak sekestrasyonu belirgindir. P. vivax ve P. malariae enfeksiyonlarında ise anemi genellikle orta derecededir.
Ayırıcı Tanı
- Gastroenterit
- Bakteriyel menenjit
- Meningoensefalit
- Orta Doğu solunum sendromu
- Koronavirüs enfeksiyonları
- Kanamalı ateşler (Ebola, Lassa, Marburg, Kırım-Kongo kanamalı ateşi)
- Sarı ateş
- Dang
- Japon ensefaliti
- Rift Vadisi ateşi
- Hepatit A veya B
- Viral gastroenterit
- Kuduz
- Antraks
- Epidemik tifüs
- Ehrlichiosis
- Leptospiroz
- Melioidozis
- Fare tifüsü
- Benekli ateş grubu riketsiyozları
- Q ateşi
- Yersinia pestis
Klinik
Plasmodium yaşam döngüsünün periyodikliği, klasik sıtma paroksizmi olarak bilinen tabloyu oluşturur. Bu tablo titreme, ardından birkaç saat süren ateş, terleme ve daha sonra vücut sıcaklığının normale dönmesi ile karakterizedir. Örneğin P. vivax enfeksiyonu 48 saatlik bir döngü oluşturur. Ancak günümüzde erken tanı ve tedavi nedeniyle bu klasik tablo daha az görülmektedir.
Sıtmanın kuluçka süresi türlere göre değişir:
- P. falciparum: 8-11 gün
- P. vivax: 8-17 gün
- P. ovale: 10-17 gün
- P. malariae: 18-40 gün, bazen daha uzun
- P. knowlesi: 9-12 gün
Sıtma yönetimindeki en önemli nokta, klinisyenin ayırıcı tanıda sıtmayı düşünmesi ve tanıyı koymasıdır.

Öykü alınırken ikamet yeri, son seyahatler, kemoprofilaksi kullanımı, maruziyetler, HIV durumu, gebelik öyküsü, G6PD eksikliği, orak hücre hastalığı, anemi, malignite öyküsü ve önceki sıtma enfeksiyonları sorgulanmalıdır.
Sıtmanın ilk semptomları nonspesifiktir ve çoğu zaman viral enfeksiyonları taklit eder. Başlıca belirtiler şunlardır:
- Baş ağrısı
- Halsizlik
- Yorgunluk
- Abdominal rahatsızlık
- Kas ve eklem ağrısı
Bunu ateş, titreme, terleme, iştahsızlık, kusma ve artan kırgınlık izler. Özellikle P. vivax ve P. ovale enfeksiyonlarında daha düzenli periyotlarla seyreden sıtma nöbetleri olabilir.

Endemik bölgeden dönen veya daha önce bu bölgelerde bulunmuş olan ateşli ya da ateş öyküsü olan herkes, kemoprofilaksi kullanmış olsa bile sıtma açısından değerlendirilmelidir. Sivrisinek sokması ile bulaşan sıtmada minimum inkübasyon süresi altı gündür. P. falciparum enfeksiyonunda çoğu hastada belirtiler ilk bir ay içinde ortaya çıkar; ilk 6 ay içinde ise neredeyse tüm hastalarda semptomlar başlar.
P. vivax ve P. ovale enfeksiyonları genellikle ilk 6 ay içinde belirti verse de bu süre yıllar olabilir. Bu türlerde de spesifik semptomlar yoktur; çoğu hasta ateş, baş ağrısı ve yaygın halsizlikten yakınır. Gastrointestinal şikâyetler, sarılık ve solunum sistemi semptomları yanlış tanıya yol açabilir. Çocuklarda sıtma; ateş, letarji, halsizlik ve uyku hali ile birlikte bulantı, karın ağrısı, kusma ve diyare gibi gastrointestinal semptomlarla seyredebilir.
Komplikasyonsuz sıtmada fizik muayenede çoğu zaman ateş dışında belirgin bulgu olmayabilir. Çocuklarda erişkinlere göre hepatomegali, splenomegali ve uyku hali daha sık görülür. P. falciparum enfeksiyonunda tanı gecikirse sarılık, konfüzyon ve nöbet gelişebilir.
Sıtmadan şüphelenildiğinde gecikmeden kan yayması hazırlanmalıdır. Klinik şüphe varsa ancak ilk kan yaymaları negatifse 12, 24 ve 48 saat sonra tekrar edilmelidir. Nonspesifik bulgular ile birlikte trombositopeni saptanan hasta mutlaka sıtma açısından değerlendirilmelidir. Deneyimli biri tarafından incelenen üç kan yayması negatif ise diğer tanılar düşünülmelidir. Gebelikte plasental parazit yüküne rağmen kan yaymaları negatif olabilir.
Tedavi
Sıtma tanısı konulan hastaların tedavisi şizontosidal ilaçları, destekleyici bakımı ve yüksek riskli hastalarda yatışı içerir. Antimalaryal tedavi başlanan erişkin ve çocuk hastalar, yeterli ve doğru zamanlanmış ilaç dozunu sağlamak ve tedavi yanıtını değerlendirmek amacıyla en az 24 saat yatarak izlenmelidir. Yüksek başlangıç parazitemisi ve parazitemide yetersiz düşüş; sıvı dengesizliği, böbrek bozukluğu ve solunum sıkıntısı ile ilişkilidir. Stabil olmayan, özellikle serebral sıtmalı veya önemli solunum bulguları olan hastalar yoğun bakım gerektirir.
Tedavi, hem hepatik hem de eritrositik formları hedefleyen kombinasyon tedavisini içerir. Başlıca antimalaryaller şunlardır:
- Klorokin
- Hidroksiklorokin (Plaquenil)
- Primakin
- Artemisinin bazlı kombinasyonlar
- Atovakuon-proguanil
Klorokin ve hidroksiklorokin, kininin sentetik formlarıdır. Bu ilaçlar parazitin hemoglobin metabolizmasını bozarak ve hücre içi pH’ı artırarak eritrositik aşamayı hedefler. Genellikle daha kısa tedavi süresi sağlarlar. Primakin ise P. vivax veya P. ovale enfeksiyonlarında karaciğer formlarını eradike etmek ve nüksü önlemek amacıyla eklenir.
2019 CDC kılavuzlarına göre uygun tedavi; Plasmodium türüne, hastanın klinik durumu ve yaşına, ayrıca bölgesel antimalaryal duyarlılığa bağlıdır.
Klorokin duyarlı bölgelerde görülen komplikasyonsuz P. falciparum, P. malariae veya P. knowlesi enfeksiyonları, klorokin fosfat veya hidroksiklorokin ile tedavi edilir.

Klorokin dirençli veya duyarlılığı bilinmeyen bölgelerde görülen komplikasyonsuz P. falciparum enfeksiyonları, atovakuon-proguanil, artemether-lumefantrine, kinin sülfat ile doksisiklin/tetrasiklin/klindamisin kombinasyonu veya meflokin ile tedavi edilir.
Klorokin duyarlı bölgelerde görülen komplikasyonsuz P. vivax veya P. ovale enfeksiyonları, klorokin fosfat veya hidroksiklorokin ile birlikte primakin veya tafenokuin ile tedavi edilir.
Klorokin dirençli bölgelerde görülen komplikasyonsuz P. vivax enfeksiyonları, kinin sülfat + doksisiklin + primakin/tafenokuin ya da atovakuon-proguanil + primakin/tafenokuin gibi kombinasyonlarla tedavi edilir.
Gebelerde, klorokin duyarlı bölgelerde klorokin veya hidroksiklorokin tercih edilir. Klorokin dirençli bölgelerde ise kinine sülfat + klindamisin veya meflokin kullanılabilir. Artemether-lumefantrine yalnızca ikinci ve üçüncü trimesterlerde kullanılmalıdır.
Ağır sıtma enfeksiyonlarında, stabil olmayan ve gebe olmayan hastalarda IV artesunat 0, 12, 24 ve 48. saatlerde uygulanır; ardından uygun oral tedaviye geçilir.
Komplikasyonlar
- Serebral sıtma
- Şiddetli sıtma anemisi
- Nefrotik sendrom
Serebral sıtma, ölümcül sıtma vakalarının %80’ini oluşturur ve en sık P. falciparum ile görülür. Yavaş gelişen mental durum değişikliği, ajitasyon, baş ağrısı ve çok yüksek ateş ile başlar; daha sonra koma, metabolik asidoz, hipoglisemi, nöbet ve ölüm gelişebilir. En sık 5 yaş altı çocuklarda görülür.
Şiddetli sıtma anemisi, TNF-alfa aracılı mekanizmalarla hem eritrosit yıkımının artması hem de yapımın azalması sonucu oluşur. Kara su humması, masif intravasküler hemoliz bağlamında hemoglobinüri ve böbrek yetmezliği ile seyreden ağır bir tablodur.
Nefrotik sendrom, glomerüler antijen-antikor komplekslerinin birikmesi sonucu gelişir ve özellikle P. malariae ve P. knowlesi enfeksiyonlarında daha sık görülür.
Prognoz
Tedavi edilmemiş enfeksiyonun süresi ve nüks süresi türlere göre değişir. P. falciparum ve P. ovale enfeksiyonları 2 ila 3 hafta sürebilir ve 6 ila 18 ay sonra nüks edebilir. P. vivax enfeksiyonu 3 ila 8 hafta sürer ve aylar ila 5 yıl sonra tekrarlayabilir. P. malariae enfeksiyonu ise 20 yıla kadar nüks gösterebilir.
Nüks; yeniden enfeksiyon veya hipnozoit aktivasyonu sonucu aylar ya da yıllar sonra semptomların tekrar ortaya çıkmasıdır. Rekrüdesans ise özellikle P. falciparum enfeksiyonunda yetersiz tedavi veya yetersiz bağışıklık yanıtı nedeniyle günler ila haftalar içinde semptomların geri dönmesidir. Uygun ve tam tedavi çoğu zaman tamamen iyileşme ile sonuçlanır.
Yetişkinlerde ve çocuklarda prognozu belirleyen iki ana faktör; bilinç düzeyi ve metabolik asidoz derecesidir. Tedavi edilen ağır sıtmada mortalite oranı %10 ila %20 arasında değişirken, gebelerde bu oran yaklaşık %50’ye ulaşabilir.
Hasta eğitimi
Hastaların sıtmadan korunma konusunda eğitim almak için seyahat öncesinde koruyucu hekimlik veya enfeksiyon hastalıkları uzmanına başvurması önerilir. Korunma, sivrisinek temasını azaltan vektör kontrolü ve kemoprofilaksi etrafında şekillenir. Sivrisineklerden korunmak için sineklik kullanımı, giysilerin permetrin ile işlenmesi ve cilde DEET uygulanması önerilir.

Profilaksi
P. falciparum için üç ana profilaktik ajan atovakuon-proguanil, doksisiklin ve meflokindir.
- Atovakuon-proguanil: Seyahat sırasında ve sonrasında bir hafta boyunca günde bir kez alınır. Karaciğer aşamasını baskılar. Gebelikte kullanım verisi sınırlıdır.
- Doksisiklin: Seyahat sırasında ve sonrasında bir ay boyunca günde bir kez alınır. Kan aşamasını baskılar. Ayrıca riketsiyal hastalıklar, Q ateşi, leptospiroz ve gezgin ishali için de profilaksi sağlayabilir. Ancak gastrointestinal rahatsızlık, fotosensitivite ve kandida enfeksiyonu riskini artırabilir.
- Meflokin: Seyahat sırasında ve sonrasında bir ay boyunca haftada bir kez alınır. İkinci ve üçüncü trimesterde güvenli kabul edilir; ancak nöropsikiyatrik yan etkileri daha fazladır.
İlk trimesterde gebe kadınlar veya emziren kadınlar için klorokin veya meflokin profilaksisi tercih edilir. Seyahat edeceğiniz ülke ile ilgili bilgi almak için Sağlık Bakanlığı danışma hattından destek alınabilir.
Kaynaklar
- https://www.ncbi.nlm.nih.gov/books/NBK551711/
- https://www.cdc.gov/malaria/index.html
- https://hsgm.saglik.gov.tr/depo/birimler/zoonotik-ve-vektorel-hastaliklar-db/Dokumanlar/Rehberler/Stma_Vaka_Ynetim_Rehberi_2019.pdf
- Sağlık Bakanlığı Sıtma Vaka Yönetim Rehberi 2019