Pulmoner emboli (PE), mortalite ve morbiditesi yüksek, tekrarlayabilen, tanısı bazen güç olan ancak uygun klinik yaklaşımla önlenebilir ve tedavi edilebilir bir hastalıktır. Klinik tablo; embolinin yüküne, lokalizasyonuna, hastanın yaşına, eşlik eden kardiyopulmoner hastalık varlığına ve hemodinamik etkilenme derecesine göre değişir. Nefes darlığı, göğüs ağrısı, takipne, senkop, hemoptizi veya açıklanamayan taşikardi gibi bulgular PE şüphesini artırabilir; ancak semptom ve bulguların spesifik olmaması nedeniyle tanı kolaylıkla gözden kaçabilir.
2026 AHA/ACC Pulmoner Emboli Kılavuzu’nda akut PE değerlendirmesinde ilk basamak, hastanın klinik olasılığının belirlenmesidir. Bu amaçla Wells skoru, revize Geneva skoru veya deneyimli klinisyenin yapılandırılmış klinik değerlendirmesi kullanılabilir. Wells skoru özellikle acil servis pratiğinde hızlı uygulanabilmesi nedeniyle sık tercih edilir.
[acil_wells_pe]
Wells Skoru Akut Pulmoner Emboli
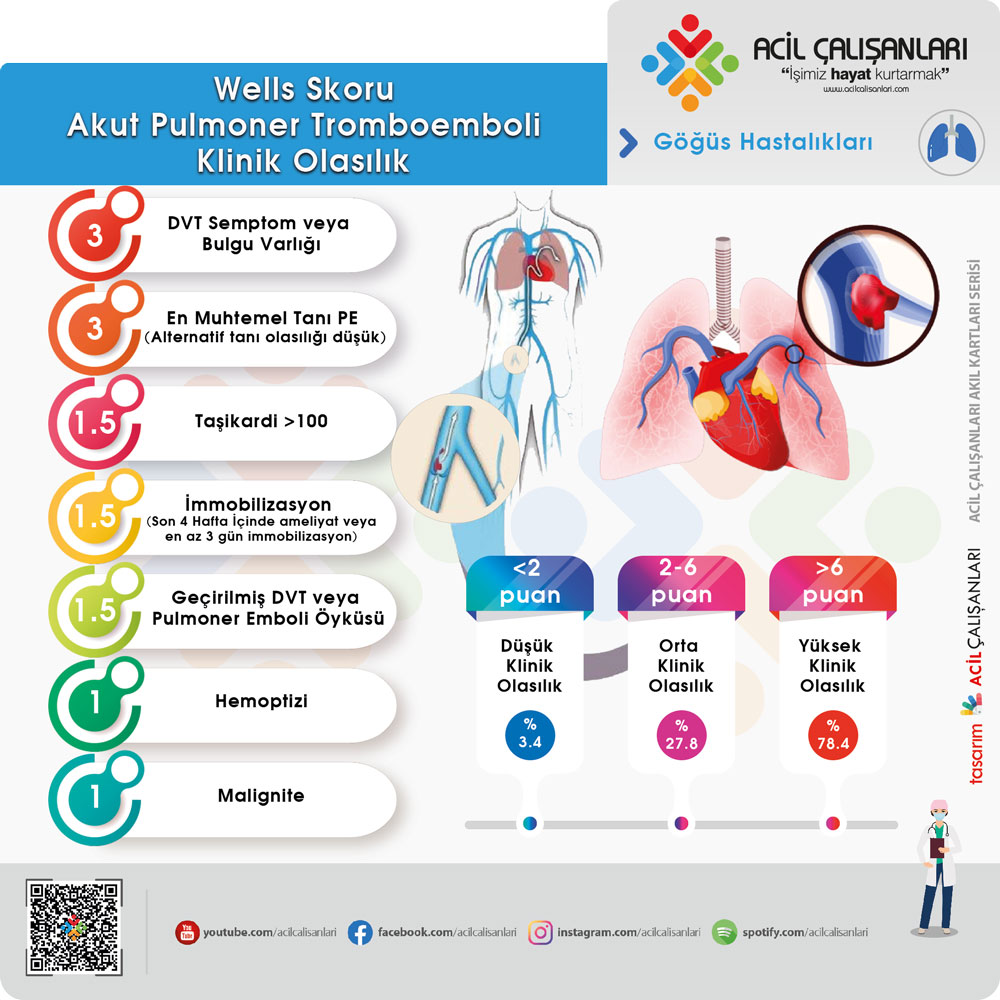
Wells Skoru Puan Değerlendirme
Wells ve arkadaşları tarafından tanımlanan orijinal skorlama sisteminde PE şüphesi taşıyan hastalar klinik değişkenlere göre düşük, orta ve yüksek klinik olasılık gruplarına ayrılmıştır. Orijinal çalışmada 0–1 puan düşük, 2–6 puan orta, 6 puanın üzeri ise yüksek klinik olasılık olarak değerlendirilmiştir.
Basitleştirilmiş Wells Değerlendirmesi
Basitleştirilmiş Wells yaklaşımında 4 puan ve altı “PE olası değil”, 4 puanın üzeri ise “PE olası” olarak kabul edilir. Christopher ve arkadaşlarının çalışmasında 4 veya daha düşük Wells skoru olan hastalar D-dimer ile değerlendirilmiş, D-dimer negatif olan hastalarda ek görüntüleme yapılmadan PE güvenli şekilde dışlanabilmiştir. Bu grupta 3 aylık takipte atlanmış PE oranı yaklaşık %0,5 olarak bildirilmiştir.
AHA/ACC 2026 Kılavuzuna Göre Tanısal Yaklaşım
2026 AHA/ACC Pulmoner Emboli Kılavuzu’na göre akut PE şüphesinde tanısal yaklaşım, klinik olasılığın belirlenmesi ve buna göre D-dimer veya görüntüleme kararının verilmesi üzerine kuruludur.
Yaşa Göre Düzeltilmiş D-dimer
Güncel yaklaşımda, özellikle 50 yaş üzerindeki hastalarda yaşa göre düzeltilmiş D-dimer eşik değeri gereksiz görüntülemeyi azaltmak için kullanılabilir.
Örneğin 70 yaşındaki bir hastada yaşa göre düzeltilmiş D-dimer eşiği 700 ng/mL olarak kabul edilebilir. Bu yaklaşım yalnızca düşük veya orta klinik olasılıklı hastalarda anlamlıdır; yüksek klinik olasılıkta negatif D-dimer ile PE dışlanmamalıdır.
Acil Servis İçin Pratik Özet
- Wells ≤4: PE olası değil kabul edilir, D-dimer ile değerlendirilir.
- D-dimer negatif: PE güvenle dışlanabilir.
- D-dimer pozitif: CTPA yapılmalıdır.
- Wells >4 veya klinik olasılık yüksek: D-dimer beklenmeden görüntüleme düşünülmelidir.
- CTPA yapılamıyorsa: V/Q sintigrafisi alternatif olabilir.
- Hemodinamik instabilite varsa: Tanı ve tedavi eş zamanlı yürütülmeli, yatak başı EKO ve acil reperfüzyon seçenekleri değerlendirilmelidir.
Klinik Mesaj
Wells skoru, PE tanısı koymak için değil, hastanın klinik olasılığını belirlemek ve sonraki tanısal basamağı seçmek için kullanılır. AHA/ACC 2026 yaklaşımında temel amaç, düşük ve orta olasılıklı hastalarda D-dimer ile gereksiz görüntülemeyi azaltmak; yüksek olasılıklı veya D-dimer pozitif hastalarda ise hızlı şekilde CTPA’ya geçmektir.
Kaynaklar
- Creager MA, Barnes GD, Giri J, et al. 2026 AHA/ACC/ACCP/ACEP/CHEST/SCAI/SHM/SIR/SVM/SVN Guideline for the Evaluation and Management of Acute Pulmonary Embolism in Adults. Circulation. 2026.
- American Heart Association Professional Heart Daily. 2026 Guideline for the Evaluation and Management of Acute Pulmonary Embolism in Adults. Updated: February 19, 2026.
- American College of Cardiology. First AHA/ACC Acute Pulmonary Embolism Guideline: Prompt Diagnosis and Treatment Are Key. Published: February 19, 2026.
- Wells PS, Anderson DR, Rodger M, et al. Derivation of a simple clinical model to categorize patients’ probability of pulmonary embolism. Thromb Haemost. 2000.
- van Belle A, Büller HR, Huisman MV, et al. Effectiveness of Managing Suspected Pulmonary Embolism Using an Algorithm Combining Clinical Probability, D-dimer Testing, and Computed Tomography. JAMA. 2006.