Kırım Kongo Kanamalı Ateşi (KKKA), zoonotik özellik taşıyan, kene kaynaklı, ciddi seyirli bir enfeksiyon hastalığıdır. Türkiye’de ilk kez 2002 yılında tanımlanan bu hastalık, özellikle bahar ve yaz aylarında vaka sayılarında artış göstermektedir. KKKA’nın halk sağlığı açısından oluşturduğu riskin etkin biçimde yönetilebilmesi için erken tanı, doğru vaka yönetimi ve etkili temaslı takibi büyük önem taşımaktadır.
Bu bağlamda, Sağlık Bakanlığı tarafından 2025 yılında güncellenen Kırım Kongo Kanamalı Ateşi Vaka Yönetim Rehberi, sağlık personelinin hastalığa yönelik bilgi düzeyini artırmayı, vaka tanısı ve yönetimi süreçlerinde standart bir yaklaşım geliştirmeyi amaçlamaktadır. Rehber, saha uygulayıcılarının karar alma süreçlerine rehberlik etmek üzere bilimsel kanıtlara dayalı bilgiler sunmakta; tanı, tedavi, izolasyon ve temaslı takibi gibi kritik başlıkları kapsamlı bir şekilde ele almaktadır.
Rehberin orijinal formatına buradan erişebilirsiniz.
1. GENEL BİLGİLER
1.1. Hastalık Etkeni
Kırım Kongo Kanamalı Ateşi (KKKA) etkeni, Bunyavirales takımında, Nairoviridae
ailesinde Orthonairovirus genusunda yer alan Kırım Kongo Kanamalı Ateşi virüsüdür.
Virüs tek sarmallı negatif RNA genomu içeren ikozahedral, pleomorfik bir virüstür. Virüs
nispeten dayanıksız olup konakçı dışında yaşayamaz. Virüs 56oC’de 30 dakikada
inaktive olur. Ultraviyole, eter, kloroform, sodyum deoksikolat ve asitlere duyarlıdır. Virüs
yaygın kullanılan dezenfektanlarla, solventlerle ve 60°C’de bir saatte inaktive olur.
1.2. Epidemiyoloji
Dünyada KKKA Epidemiyolojisi
KKKA ilk olarak 12. yüzyılda Tacikistan’da tanımlanmıştır. Hastalık, kene tutunmasını
takiben idrarda, tükürükte, rektumda ve abdominal kavitede kan görülmesi ve yaygın
kanamalarla tarif edilmiştir. Rusya’da 1944-45’te Batı Kırım steplerinde Sovyet askerleri
arasında görülmüş, hastalığa Kırım Hemorajik Ateşi adı verilmiştir. 1956 yılında Zaire’de
ateşli bir hastadan Kongo virüsü tespit edilmiştir. 1969 yılında ise Kongo virüs ve Kırım
hemorajik ateşi virüslerinin aynı virüs olduğu belirlenmiş ve Kırım Kongo Kanamalı Ateşi
olarak hastalık yeniden adlandırılmıştır. Güney ve Orta Afrika (Sahra-altı Afrika), Doğu
Avrupa, Orta Doğu ve Doğu Asya hastalığın görüldüğü başlıca bölgelerdir. Rusya,
Bulgaristan, Yunanistan, Türkiye, Macaristan, Yugoslavya, Arnavutluk, Kosova, Fransa,
İran, Irak, Pakistan, Afganistan, Çin’in güneyi, Hindistan, Zaire, Nijerya, Kongo, Kenya,
Uganda, Tanzanya, Etiyopya ve Mısır’da virüsün aktif olduğu tespit edilmiştir (1).

Türkiye’de KKKA Epidemiyolojisi
Hastalık 2002’de Tokat, Yozgat, Sivas, Çorum ve İç Anadolu Bölgesi’nde dikkati
çekmiştir. 2003 yılında kesin tanının konulması ile hastalığın KKKA olduğu anlaşılmıştır.
Hastalık ülkemizde vektör Hyalomma kene türünün yaşam alanlarıyla uyumlu bir şekilde
görülmektedir. Ülkemizde halen hastalığın yoğun görüldüğü bölge (hiperendemik
bölge), İç Anadolu’nun kuzeyi, Orta ve Doğu Karadeniz ve Doğu Anadolu Bölgesi’ndeki
yaklaşık 30 ili içine alan coğrafik alandır. Söz konusu bölge hiperendemik bölge olarak
devam etmekle beraber pek çok ilde de hastalık bildirimleri yapılmaktadır. Ülkemizdeki
etken virüsün Karadeniz ve Kosova-Rusya suşu ile %96-98 benzerlik gösterdiği tespit
edilmiştir. Olgular kenelerin aktif olduğu bahar ve yaz aylarında görülmektedir (1)
KKKA Enfeksiyonuna Bağlı Vaka ve Ölüm Sayıları, Morbidite, Mortalite ve Fatalite Hızları, Türkiye, 2002-2024
| Yıl | Nüfus | Vaka Sayısı | Ölüm Sayısı | Morbidite Hızı (yüz binde) | Mortalite Hızı (milyonda) | Fatalite Hızı (%) |
| 2002-03 | 69.766.500 | 150 | 6 | 0,22 | 0,09 | 4,0 |
| 2004 | 71.152.000 | 249 | 13 | 0,35 | 0,18 | 5,2 |
| 2005 | 68.860.540 | 266 | 13 | 0,39 | 0,19 | 4,9 |
| 2006 | 69.729.970 | 438 | 27 | 0,63 | 0,39 | 6,2 |
| 2007 | 70.586.256 | 717 | 33 | 1,02 | 0,47 | 4,6 |
| 2008 | 71.517.100 | 1315 | 63 | 1,84 | 0,88 | 4,8 |
| 2009 | 72.561.312 | 1318 | 63 | 1,82 | 0,87 | 4,8 |
| 2010 | 73.722.988 | 868 | 50 | 1,18 | 0,68 | 5,8 |
| 2011 | 74.724.269 | 1075 | 54 | 1,44 | 0,72 | 5,0 |
| 2012 | 75.627.384 | 796 | 37 | 1,05 | 0,49 | 4,6 |
| 2013 | 76.667.864 | 910 | 37 | 1,19 | 0,48 | 4,1 |
| 2014 | 77.695.904 | 967 | 44 | 1,24 | 0,57 | 4,6 |
| 2015 | 78.741.053 | 718 | 29 | 0,91 | 0,37 | 4,0 |
| 2016 | 79.814.871 | 432 | 16 | 0,54 | 0,20 | 3,7 |
| 2017 | 80.810.525 | 343 | 16 | 0,42 | 0,20 | 4,7 |
| 2018 | 82.003.882 | 479 | 27 | 0,58 | 0,33 | 5,6 |
| 2019 | 83.154.997 | 739 | 35 | 0,89 | 0,42 | 4,7 |
| 2020 | 83.614.362 | 1310 | 43 | 1,57 | 0,51 | 3,3 |
| 2021 | 84.680.273 | 1440 | 72 | 1,70 | 0,85 | 5,0 |
| 2022 | 85.279.553 | 1310 | 80 | 1,54 | 0,94 | 6,1 |
| 2023 | 85.372.377 | 699 | 41 | 0,82 | 0,48 | 5,9 |
| 2024 | 85.664.944 | 593 | 20 | 0,69 | 0,23 | 3,4 |
Şekil 2. KKKA Enfeksiyonuna Bağlı Vaka ve Ölüm Sayıları, Türkiye, 2002-2024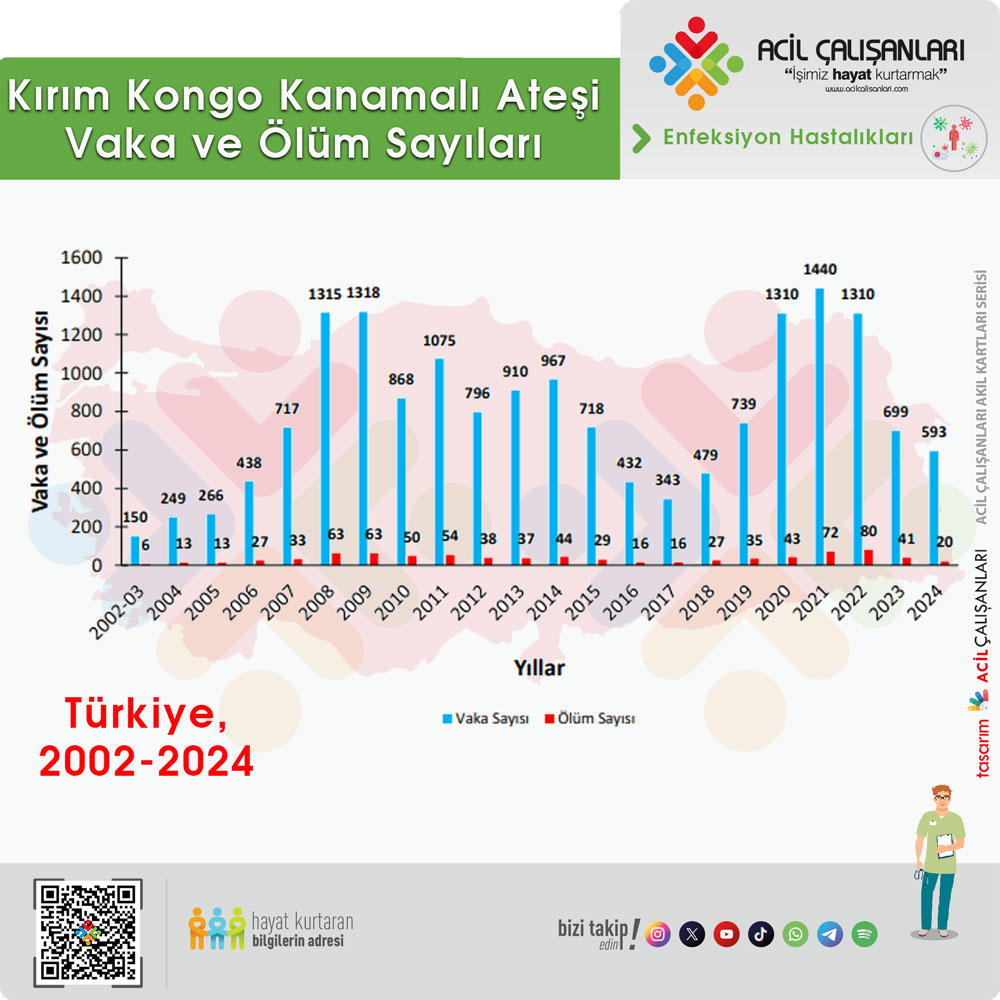
Şekil 3. KKKA Enfeksiyonuna Bağlı Vaka ve Ölüm Sayıları, Fatalite Hızları, Türkiye, 2002-2024
*1/100 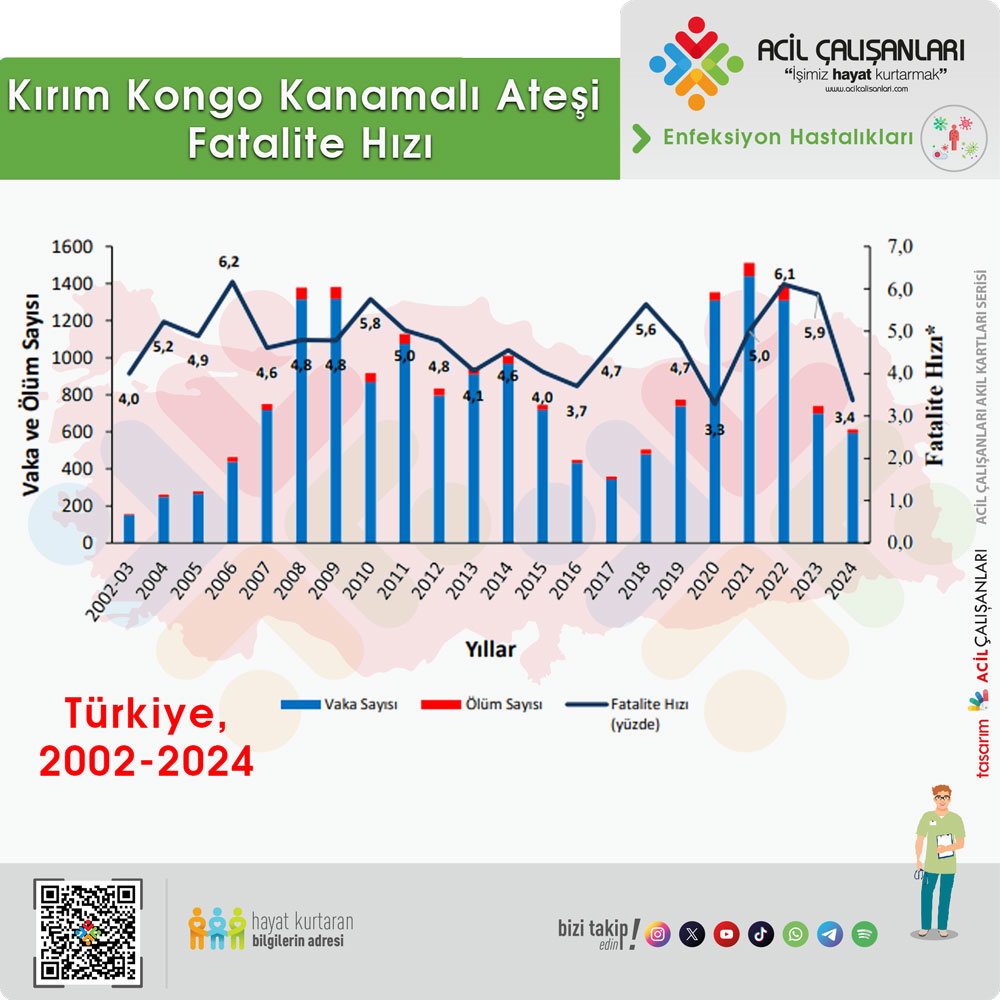
1.3. Bulaşma
KKKA virüsünün insanlara başlıca bulaşma yolları:
– Enfekte kene tutunması,
– Enfekte doymuş kenelerin (özellikle doymuş dişilerin) çıplak el ile çıkarılması
sırasında, kene bağırsak içeriği ile korunmasız temas,
– Viremik hayvanların kan, doku ve sekresyonları ile korunmasız temas,
– KKKA hastalarının kan ve diğer vücut sıvıları ile korunmasız temas,
– Kan içeren damlacık yolu ile bulaşma (aspirasyon, resüsitasyon ve öksürme vb.
esnasında) (1).
1.4. Klinik
Hastalığın inkübasyon süresi virüsün alınma yoluna bağlı olup kene tutunmasını izleyen
enfeksiyonda 1-3 (maksimum 9) gün, enfekte kan ya da doku ile temas sonrasında 5-6
(maksimum 13) gündür (4). Semptomatik olgularda KKKA akut ve sistemik bir hastalık
olup semptomlar ani başlangıçlıdır (1)
Prehemorajik Dönem:
Bu dönem 1-7 gün sürer (5). İlk günlerde (viremi dönemi) görülen belirtiler non-spesifik
olup bu dönemde hastalık pek çok tablo ile karışır. Erken dönem bulguları ateş, baş
ağrısı, aşırı halsizlik, yorgunluk, eklem ve kas ağrısı, karın ağrısı, bulantı, kusma ve
ishaldir. İlk semptom şiddetli baş ağrısıdır. Daha sonra üşüme titreme ile yükselen ateş̧,
baş dönmesi, ense ağrısı, boğaz ağrısı, gözlerde ağrı ve fotofobi, kas, eklem ve sırt
ağrıları ortaya çıkarak influenzaya benzer bir tablo oluşur. Başlangıçta bulantı, kusma
olabilir ve bunlara karın ağrısı ve kısa süreli bir sulu ishal eşlik edebilir. Hasta
huzursuzdur. Çeşitli derecelerde duysal ve emosyonel değişiklikler olabilir. Hastaların
yaklaşık yarısında yanaklar ve burunu içeren kelebek tarzında raş vardır, perioral bölge
ve göz çevresi soluktur, konjuktivalar konjesyonedir. Gövdede basmakla solan ince
maküler bir raş mevcuttur. Orofarengiyal hiperemi hastaların çoğunda saptanır, ağız
mukozasında eritem ve peteşiler, diş etlerinde kanamalar, dudaklarda iyileşme
döneminde herpes vezikülleri sık rastlanan bulgulardır (1)
Hemorajik Dönem:
Bu dönem kısadır, ani gelişir ve genellikle 2-3 gün sürer (5). Deri altına kanama (peteşi,
ekimoz), burun kanaması, hemoptizi, hematemez, melana, epistaksis, hematüri, diş eti kanaması, vajinal kanama ve iç organlara kanamalar ortaya çıkabilir. Hepatik tutulum
tabloda mutlaka yer alır. Olguların çoğunda karaciğer enzim değerlerinde yükselme ile
hepatomegali, splenomegali ve lenfadenopati vardır (1).

1.5. Biyokimyasal Testler
Trombositopeni enfeksiyonun değişmez bulgusudur. Hastalarda lökopeni, aspartat
transferaz (AST), alanin transferaz (ALT), laktik dehidrogenaz (LDH), ve kreatinin
fosfokinaz (CPK) yükseklikleri vardır. Hemostaz testlerinden protrombin zamanı (PT),
aktive parsiyel tromboplastin zamanı (aPTT) uzamıştır. Fibrinojen düzeyi düşebilir, fibrin
yıkım ürünleri artabilir (6).
1.6. Tanı
Erken tanı toplum sağlığı ve hastane içi bulaşı önlemek açısından önemlidir (1). Kan,
vücut sıvıları veya doku örneklerinden virüs RNA’sının gösterilmesi, virüsün izolasyonu,
özgül antijenin belirlenmesi, virüse özgü IgM antikorunun pozitifliği ya da akut ve
konvalesan faz serumlarında virüse özgül IgG titresinde ≥4 kat artış kesin tanı koydurur
(5).
ELISA yöntemi, oldukça spesifik ve sensitif bir yöntem olması nedeniyle tanıda tercih
edilmektedir. Pratik uygulamada, sıklıkla ELISA IgM türü antikor tespiti ile birlikte PCR
ile virüsün RNA’sı araştırılmaktadır (1).
Laboratuvara gönderilecek klinik örnekler:
Olası vaka tanımına uyan vakalardan klinik numune alınması gerekmektedir.
Serolojik testler veya moleküler testler için hastadan yatışta (birinci serum örneği) ve
taburcu edilirken (konvelasan dönem serum örneği) kan alınmalıdır. ELISA testleri için
santrifüj edilebilir jelli biyokimya tüpüne alınmış ve santrifüj edilmiş serum örneği, PCR
için de EDTA’lı tüpe alınmış tam kan örneği kullanılmalıdır.
Serolojik testler için 5 mL kan alınması yeterlidir. Kan alınmış tüpler pıhtı oluşmaması
için hafifçe 5-6 kez alt üst edilmeli, tüplerin çalkalanmasından kesinlikle kaçınılmalıdır.
Serolojik incelemeler için laboratuvara ulaşma süresi >48 saat ise, serum (veya plazma)
kanın alındığı gün santrifüj sonrası steril bir tüpe ayrılmalıdır; bu şekilde en fazla 5 güne
kadar 2-8 ºC’de saklanabilir. Nükleik asit analizi için, alındıktan sonraki 6 saat içinde kan
laboratuvara ulaşamayacaksa plazma (veya serum) nükleaz-içermeyen bir tüpe, uygun
steril filtreli-pipet ucu kullanılarak ayrılmalıdır (6).
Örneklerin çalışılması; Halk Sağlığı Genel Müdürlüğü (HSGM), Mikrobiyoloji Referans
Laboratuvarları ve Biyolojik Ürünler Dairesi Başkanlığı Ulusal Arbovirüs ve Viral
Zoonotik Hastalıklar Laboratuvarı ile Erzurum ve Samsun Halk Sağlığı
Laboratuvarları’nda yapılmaktadır. Her il belirlenen laboratuvara örneği göndermelidir
(Şekil 3). Örneklerin alınması ve gönderilmesi için mutlaka İl Sağlık Müdürlüğü ile
iletişime geçilmelidir. Alınan klinik örnekler İl Sağlık Müdürlüğü aracılığıyla “Kırım Kongo
Kanamalı Ateş Laboratuvar İstem formu” ile referans laboratuvarına gönderilir (form;
https://hsgm.saglik.gov.tr/tr/dokumanlar-mikrobiyoloji.html, Ek-1). Formda istenilen
bilgilerin doğru ve eksiksiz olarak doldurulması gerekmektedir.
Şekil 5. KKKA Referans Laboratuvarlar ve Bölgeleri

1.7. Tanıda Kullanılan Yöntemler
I. Moleküler testler
Moleküler yöntemler hastalığın erken döneminde enfeksiyonunun ilk günlerinden
itibaren hızlı tanıda tercih edilecek yöntemlerdir. KKKA için RT-PCR erken dönemde
oldukça yüksek duyarlılık ve özgüllüğe sahiptir.
II. Serolojik yöntemler
ELISA veya IFA testi ile IgM ve IgG antikorları saptanabilir. Semptomların
başlangıcından 3 gün sonrasından itibaren IgM antikorları saptanmaya başlayabilir. IgG
antikoru ise 1 hafta sonra saptanmaya başlar. Akut enfeksiyon, tek bir örnekte IgM
antikorlarının saptanması veya çift serum örneğinde IgG antikorlarının 4 kat titre artışı
ile tanımlanır. Bu nedenle klinik tanıya yönelik incelemelerde hastalığın erken
döneminde moleküler testler tercih edilmelidir. Serolojik incelemeler hastalığın daha geç
dönemlerinde tercih edilmelidir. Kuvvetli klinik şüphe ve erken dönem alınan örnekte
moleküler test sonucunun negatif olması halinde daha sonra alınan ikinci örnekte
serolojik incelemeler yapılabilir. Özellikle ağır olgularda antikor yanıtının gecikebileceği
unutulmamalıdır. Özgül IgM düzeyi enfeksiyondan 4 ay sonra saptanamayacak kadar
azalır, ama IgG düzeyleri en az 5 yıl boyunca saptanabilir (6).
II. Virüs izolasyonu
Hücre kültüründe virüsün izolasyonu, örneklerin yeni doğan farelere intrakraniyal veya
intraperitoneal inokülasyonuna göre daha basit ve hızlıdır, ancak daha az duyarlıdır.
Virüs izolasyonu hastalığın ilk 5 gününde mümkündür, ancak hücre kültürlerinin
duyarlılığı düşüktür. Virüsün çok az sitopatik etkisi vardır ya da hiç yoktur. Yenidoğan
farelere inokülasyon, hücre kültürlerine göre biraz daha yavaş olmakla birlikte daha
duyarlıdır ve hastalığın 13. gününe kadar kanda virüs bu yöntemle saptanabilir (6).
1.8. Ayırıcı Tanı
KKKA’nın ayırıcı tanısında; viral kanamalı ateşler, septik şok, toksik şok, P. falciparum
sıtması, leptospirozis, meningokoksemi, riketsiyal hastalıklar, tripanozomiyazis,
septisemik veba, kızamık, kızamıkçık, hemorajik çiçek, tifo, şigellozis, koksiellozis, lyme,
Sandfly (Tatarcık) virüs, kayalık dağlar benekli ateşi, diğer riketsiyozlar, tularemi, kene
geçişli enfefalitler, Kyasanur orman ateşi, Kolorado kene ateşi, babesiyozis, idiopatik
trombositopenik purpura, trombotik trombositopenik purpura, dissemine intravasküler
koagülasyon, hemolitik üremik sendrom, HELLP sendromu, kollajen vaskülitler, diğer
vaskülitler, zehirlenmeler, toksik hepatitler yer alır (1).
1.9. Tedavi
KKKA hastalarının tedavisi için yeteri kadar etkili, teyit edilmiş spesifik bir tedavi yoktur.
Bu nedenle, KKKA hastaları yakından takip edilmeli ve etkili destek tedavisi
uygulanmalıdır. Tedavide sonraki adım hastanın klinik durumu ve trombosit, PT, aPTT,
INR gibi laboratuvar parametreleri takip edilerek destek tedavisini sürdürmek
şeklindedir.
Destek tedavisi hastaya yaklaşımın en önemli kısmını oluşturmaktadır ve trombosit,
Taze Donmuş Plazma (TDP) ve eritrosit süspansiyonu uygulamasını kapsar. Bu kan
ürünleri ile replasman tedavisi, hastanın kan sayımı kontrol edildikten sonra günde bir
veya iki kez yapılmalıdır. Ayrıca, sıvı elektrolit balansı ciddi olarak takip edilmelidir.
Aferez yöntemi ile elde edilen trombosit süspansiyonu uygulanır. Hastanın klinik ve
laboratuvar parametreleri izlenir. Genel yaklaşım, hastanın kan değerlerinin
uygulamadan sonraki 24 saat içinde değerlendirilmesidir. Ancak, kanamalı hastada
kontrol parametrelerinin daha sık takibi gerekebilir. Özelikle de transfüzyona rağmen
trombosit sayısında artış olmayan hastalarda, yeniden değerlendirme trombosit uygulamasından sonraki 60 dakikada yapılabilir. Kanama alanı izin veriyor ise kanama
mekanik olarak durdurulmaya çalışılmalıdır. Eritrosit süspansiyonunun transfüzyonu
hemorajik şoklu hastalarda ve hemodinamik bozukluğu ve kötü doku oksijenizasyonu
olan hastalarda düşünülmelidir.
Ribavirin, etki mekanizmaları açık olmasa da enfekte hastalar için önerilen antiviral
ajandır. Bazı çalışmalar hastalığın erken safhasında verilirse etkili olabileceğini ileri
sürmektedir (7). Ancak, bazı çalışmalar ribavirinin etkinliğini desteklememektedir.
Türkiye’de yapılmış olan çok merkezli bir çalışmada, 2004 yılında KKKA tanısı konulan
bütün hastalar ribavirin ile tedavi edilmiş, 2003 yılında teyit edilmiş tanı bilgisinin
olmaması nedeniyle ribavirin tedavisi verilmeyen olgularla karşılaştırılmıştır. Tedavi
edilen ve edilmeyen hasta gruplarında mortalite açısından fark bulunmamıştır (8). Bir
başka çalışmada 2004 yılından 2007 yılına kadar ribavirin kullanımı %68 den %12’ye
düşmesine rağmen KKKA mortalitesi değişmemiş ve %5 civarında sabit seyretmiştir (9).
Türkiye’de Karadeniz bölgesinde yapılan randomize prospektif bir çalışmada ribavirin
alan ve almayan hastalarda mortalite benzer bulunmuş, klinik ve laboratuvar
parametreleri ve hastanede kalış süreleri üzerine ribavirinin etkisi görülmemiştir (10).
Türkiye’de yapılan bir çalışmada, ribavirinin özelliklede orta şiddetli hastalarda ölüm
oranını azaltmada etkili olduğu, buna karşılık şiddetli hastalarda da steroid kullanımının
faydalı olduğunu ifade etmişlerdir (11).
KKKA’da hiperimmün serumun etkinliği hala değerlendirilmemiştir. KKKA
immünglobülin kullanımdadır fakat etkinliği gösterilememiştir (12). Türkiye’de yapılan bir
çalışmada KKKA hiperimmünglobülinin hemen uygulanmasının, özellikle de yüksek
riskli hastalarda ümit verici olabileceği ifade edilmiştir (13).
2. KORUNMA VE KONTROL ÖNLEMLERİ
2.1. Sahada Korunma
Tarla, bağ, bahçe, orman ve piknik alanları gibi kene yönünden riskli alanlara gidilirken,
kenelerin vücuda girmesini engellemek maksadıyla mümkün olduğu kadar vücudu örten
giysiler giyilmeli, pantolon paçaları çorapların içerisine sokulmalı ve ayrıca kenelerin
elbise üzerinde rahat görülebilmesi için açık renkli kıyafetler tercih edilmelidir (Şekil 4).
Şekil 6. Sahada Alınması gereken Önlemler
 Kene yönünden riskli alanlardan dönüldüğünde kişi kendisinin ve çocuklarının
Kene yönünden riskli alanlardan dönüldüğünde kişi kendisinin ve çocuklarının
vücudunda (kulak arkası, koltuk altları, kasıklar ve diz arkası dâhil) kene olup olmadığını
kontrol etmeli, kene tutunmuş ise hiç vakit kaybetmeden çıplak el ile kene arasında
bariyer oluşturacak uygun bir malzeme ile (bez, naylon poşet, eldiven gibi) çıkarmalıdır
(Şekil 5).
Şekil 7. Kenenin Naylon Poşet Yardımı İle Çıkartılması

Kene ne kadar erken çıkarılırsa, hastalığın bulaşma riskinin de o kadar azalacağı
unutulmamalıdır.
Keneyi kişi kendisi çıkaramadığı durumlarda, en yakın sağlık kuruluşuna
başvurmalıdır.
Vücuttan uzaklaştırılan kene, içerisinde alkol bulunan ağzı kapaklı bir şişe içine konulup
çöpe atılmalıdır. Kenenin tür tayini ve KKKA virüsü taşıyıp taşımadığını test etmek için
laboratuvara gönderilmesi gerekmemektedir.
Kenenin çıkarılmasından sonra, kene tutunan kişiler, kendilerini 10 gün süreyle halsizlik,
iştahsızlık, ateş, kas ağrısı, baş ağrısı, bulantı, kusma veya ishal gibi belirtiler yönünden
izlemeli ve bu belirtilerden bir veya birkaçının ortaya çıkması halinde derhal en yakın
sağlık kuruluşuna müracaat etmelidirler.
Hastalığa sebep olan KKKA virüs taşıyıcısı, saklayıcısı ve bulaştırıcısı olan keneler
uçmayan, zıplamayan, yerden yürüyerek vücuda tırmanan eklem bacaklı hayvanlardır.
Vücuda tutunan veya hayvanların üzerinde bulunan keneler kesinlikle çıplak el ile
öldürülmemeli ve patlatılmamalıdır. Keneler üzerine sigara basmak, kolonya, gaz yağı
gibi maddeler dökmek kenenin kasılmasına sebep olarak vücut içeriğini kan emdiği
kişiye aktarmasına sebep olacağı için yapılmamalıdır (1).
Hastalık hayvanlarda belirti göstermeden seyrettiğinden hastalığın sık olarak görüldüğü
bölgelerde bulunan hayvanlar sağlıklı görünse bile hastalığı bulaştırabilirler. Bu sebeple
hayvanların kanlarına, vücut sıvılarına veya dokularına çıplak el ile temas edilmemelidir.
Hastalığa yakalanan kişilerin kan, vücut sıvıları ve çıkartıları ile hastalık
bulaşabildiğinden, hasta ile temas eden kişiler gerekli korunma önlemlerini (eldiven,
önlük, maske vb.) almalıdır.
2.2. Profilaksi
Tüm dünyada KKKA virüsüne maruz kalan 175 sağlık çalışanının değerlendirildiği metaanaliz çalışmasında, maruziyet sonrası ribavirinin profilaksi amacıyla kullanımı belirgin
olarak yararlı bulunmuştur. Maruziyet sonrası ribavirin alan sağlık çalışanlarından
%89’unda infeksiyon gelişmediği; maruziyet sonrası ribavirin kullanımı sonucunda
enfeksiyonun azaldığı ve 48 saat içinde kullanılması durumunda sağ kalımın anlamlı
olarak arttığı bildirilmiştir (14).
2.3. Aşı
KKKA aşı çalışmaları 1960’lı yıllarda başlamıştır. Henüz Amerikan Gıda ve İlaç Dairesi
(FDA) onaylı bir aşı geliştirilememiştir (1).
İnaktif aşılar genel olarak KKKA virüsü ile enfekte süt emen farelerin beyin dokusunun
formalin ile inaktivasyonu, alüminyum hidroksit adjuvan ile güçlendirilmesi ile elde
edilmektedir. Bu aşı Sovyetler Birliği Sağlık Bakanlığı tarafından onaylanmıştır. Aynı yıl,
aşıdan önce sağlıklı bireyler ve ikinci ve üçüncü doz aşıdan sonra 14. haftalar içinde
elde edilen örneklerde nötralizan antikorların varlığı gösterilmiştir. Ancak, 3-6 ay sonra
titreler azalmıştır. 1974’ten beri, Bulgaristan’ın endemik alanlarında KKKA
enfeksiyonuna karşı askeri personel, sağlık personel ve tarım çalışanlarını korumak için
bir aşı kullanılmaktadır. Aşı programına başlanılması ile takip eden yıllarda KKKA
olguları azalmaya başlamıştır (15).
Komşu ülkelerde epidemiyolojik verilerin olmamasından dolayı, insan olgularının
sayısının azalmasında diğer faktörlerin etkisi dışlanamamıştır (1).
Modern aşı yaklaşımları, acil olarak, DNA veya virüs partikül bazlı aşıların
geliştirilmesine ihtiyaç olduğunu göstermektedir. Yeni geliştirilen knock-out hayvan
modelleri aşı geliştirme çalışmalarını hızlandıracaktır (1).
Modern aşı yaklaşımları bağlamında ülkemizde de aşı çalışmaları yapılmaktadır.
Örneğin, KKKA’ya karşı geliştirilen hücre temelli inaktif bir aşının faz 1 çalışmaları
gerçekleştirilmiştir (16).
2.4. Enfeksiyon Kontrol Önlemleri
23.06.2009 tarih ve 19052 sayılı resmi yazıda, KKKA Genelgesi (2004/46) ilgi tutularak
KKKA vaka yönetimi ve izolasyon önlemleri konusunda dikkat edilecek hususlar
belirlenmiştir.
Viral kanamalı ateş hastalıklarında izolasyon önlemlerinin başlıcalarını;
- Ellerin yıkanması
- Hastaların ayrılması (tek kişilik odalarda yatırma veya imkân yoksa aynı grup
hastaları bir odaya yatırma şeklinde) - Koruyucu malzemelerin kullanılması ve koruyucu önlüklerin giyilmesi
- Tek kullanımlık malzemelerle hastaya ait kan, idrar, dışkı vb. materyallerin
güvenli bir şekilde bertaraf edilmesi - Ölenlerin kontrollü bir şekilde definlerinin sağlanması oluşturmaktadır.
Hasta ile teması söz konusu olan acil servis personeli, hasta izleme ve bakımında
görevli sağlık çalışanları, hasta bakıcılar, temizlik personeli ve cenaze hazırlama bölümü
çalışanlarının hastalığın bulaşma yolları ve alınması gereken önlemler konusunda
eğitimi önemlidir.
Hasta ile teması olan personelin eldiven, cerrahi maske, gözlük ve koruyucu önlük
kullanımı gibi bariyer önlemleri almaları sağlanmalıdır.
Hastaya yapılacak resüsitasyon, cerrahi müdahaleler, entübasyon ve bronkoskopi gibi
girişimler sırasında kan ve diğer vücut sıvılarının sıçrayabileceği veya solunabileceği
durumlarda FFP3 türü maskeler kullanılmalıdır. Hastaların odalarına girip çıkanların
cerrahi maske takmaları yeterlidir. Sağlık personeline herhangi bir riskli temas oluşması
halinde enfeksiyon hastalıkları uzmanına yönlendirilmelidir.
Viral kanamalı ateşlerde mümkün olduğu kadar tek kullanımlık malzemelerin
bulundurulmasına ve kullanılmasına önem verilmeli, enfekte atıklar ve tekrar
kullanılmayacak olan malzemeler tıbbi atık prosedürüne uygun şekilde imha edilmelidir.
Hastaya yapılan müdahaleler sırasında kullanılan iğne uçları kılıfına geçirilmeden atık
kutularında biriktirilerek imha edilmelidir.
Korunma önlemleri için gerekli olan malzemeler (maske, gözlük, eldiven, koruyucu
önlük) sağlık kurum ve kuruluşları tarafından eksiksiz olarak tedarik edilmeli ve hastaya
müdahale edenlerin ve laboratuvar çalışanlarının kullanmaları sağlanmalıdır.
Hasta ve hasta yakınlarına KKKA hastalığı, bulaşma yolları ve korunma tedbirleri
konusunda bilgi verilmelidir.
KKKA hastası veya şüpheli bir vakanın varlığı söz konusu olursa, gerekli yerlere uyarıcı
levhalar asılmalı, hasta yanına giriş çıkışlar sınırlandırılmalıdır.
KKKA’da dezenfeksiyon işlemleri için günlük olarak hazırlanan çamaşır suyu çözeltileri,
sabun, deterjanlar ve su kullanılmalıdır. Ayrıca klorhekzidin veya iyot bileşikleri de
antiseptik amaçlı olarak uygulanabilir. Ellerin dekontaminasyonunda klorhekzidinli
%70’lik izopropil alkol kullanılabilir.
Çamaşır suyundan dezenfeksiyon amacıyla çözelti hazırlamak için, piyasada bulunan
hazır ürünler kullanılabilir. Bu ürünlerden;
• 1\10’luk (1 birim çamaşır suyu, 9 birim su) ve
• 1\100’lük (1 birim çamaşır suyu, 99 birim su ya da 1 birim 1\10’luk
hazırlanan çözeltiden alınıp 9 birim suya ilave edilerek hazırlanabilir) iki ayrı
çözelti hazırlanır. Çözeltiler günlük olarak hazırlanıp kullanılmalıdır.
1\10’luk çözelti daha yoğun klor içermekte olup, hasta nakli yapılan araçların
dezenfeksiyonunda, hastaya ait vücut sıvılarının, idrarın ve gaitanın bertaraf
edilmesinde (bu materyaller çamaşır suyu çözeltisi ile 5 dakika muamele edildikten
sonra tuvalete dökülmelidir) ve cenazelerin yıkanmasından sonra ceset dezenfeksiyonu
amacıyla kullanılır. Hazırlanan çözelti tahriş edici olduğundan gözlere ve deriye teması
önlenmelidir.
1\100’lük çözeltinin yoğunluğu ise daha düşüktür. Dezenfeksiyon gerektiren yüzeylerin,
hastaya ait malzemelerin (yatak gibi), tekrar kullanılabilen tıbbi malzemelerin (stetoskop,
tansiyon aleti, tekrar kullanılabilen koruyucu malzemeler vb.) dezenfeksiyonunda
kullanılabilmektedir.
Uygun ortam mevcutsa sterilizasyon da uygulanabilir. Bu amaçla otoklav
kullanılabilirken, uygun malzemelerin kaynayan suda 20 dakika muamele edilmesi de
virüslerin ölmesi için yeterli olmaktadır.
Eldivenlerin dezenfeksiyonu:
KKKA hastalarına müdahale sırasında kullanılan eldivenlerin tekrar kullanımı uygun
değildir. Kullanılan eldivenlerin yönergeye uygun şekilde bertarafı önerilir.
Tıbbi malzemelerin dezenfeksiyonu:
Stetoskopların metal parçaları %70’lik izopropil alkolle ıslatılmış temiz bez veya kâğıt
havluyla silinir ve 30 saniye alkolle ıslatılmış beze sarılı tutularak ya da 1\100’lük
çamaşır suyu çözeltisi ile ıslatılmış kâğıt havlu veya temiz bir bez ile silinmek suretiyle
dezenfekte edilebilmektedir. Termometreler de %70’lik izopropil alkolle temizlenmelidir.
Hastanın kullandığı malzemelerin dezenfeksiyonu:
Hastanın kullandığı yemek kapları, kaşık ve çatal gibi malzemeler öncelikle deterjanlı
sularla yıkandıktan sonra 1\100’lük olarak hazırlanan çamaşır suyu çözeltilerinden
geçirilerek dezenfekte edilir. Hastanın kullandığı lazımlık (sürgü, ördek) gibi malzemeler
var ise, bunun içine 1\10’luk çözelti eklendikten sonra beş dakika bekletilip daha sonra içerik tuvalete dökülür. Bu hastaların imkanlar ölçüsünde tuvaletlerinin ayrı olması
gerekmektedir. Tuvaletlerin dezenfeksiyonları da düzenli olarak yapılmalıdır.
Yere dökülen enfekte materyallerin uzaklaştırılması ve dökülen yerin
dezenfeksiyonu:
Yerlere dökülen enfekte kan veya vücut sıvılarının üzerlerine, enfekte materyalin miktarı
fazla ise 1\10’luk, fazla değil ise 1\100’lük çamaşır suyu çözeltilerinden dökülür ve en az
15 dakika beklenir. 1\100’lük çamaşır suyu çözeltisi ile ıslatılmış bir bez yardımıyla
enfekte materyal alınır tıbbi atık poşetine atılır. Sonra, enfekte materyalin alındığı yüzey
sabunlu veya deterjanlı sularla yıkanır.
Enfekte duvar ve yüzeylerin temizliği:
Enfekte yüzeyler, 1\100’lük çamaşır suyu çözeltileri ile silinir. Daha sonra bütün yüzeyler
sabunlu veya deterjanlı sularla yıkanır.
Koruyucu elbiselerin ve hasta yataklarının temizliği:
Koruyucu elbiseler mümkünse tek kullanımlık olmalıdır. Tek kullanımlık olmayan
koruyucu elbiseler ve hasta yatakları 1\100’lük çamaşır suyu çözeltisi ile iyice yıkanır,
30 dakika bekletilir ve sonra sabunlu su veya deterjanlarla temizlenir. Ancak, hastanın
kullandığı şilte veya döşekler 1\10’luk çözelti ile iyice ıslatılır, sonra sabunlu su veya
deterjanla yıkanır ve güneşte birkaç gün kurutulur.
Konvalesan dönemde dezenfeksiyon ve izolasyon:
Viral kanamalı ateş hastalığında, konvalesan döneminin altıncı haftasına kadar, idrarla
virüsün atılması devam etmektedir. Bu nedenle idrarın beş dakika süreyle 1\10’luk
çamaşır suyu çözeltisi ile muamele edilip tuvalete dökülmesi ve sonrasında tuvaletin
dezenfekte edilmesi gereklidir.
Enfekte materyallere temas durumunda yaklaşım:
KKKA hastalarına müdahale sırasında iğne ile maruziyet olursa, iğnenin battığı yere
%70’lik izopropil alkol 20-30 saniye uygulanır, sonra sabunlu su ile yıkanır. Hızlı akan
su altında en az 20-30 saniye kadar tutulur.
Hastanın kan ve vücut sıvılarına yine kazara bir temas olması halinde, enfekte
materyale maruz kalan bölge sabunlu su ile iyice yıkanır. Şayet göze enfekte materyal
sıçraması söz konusu olursa, bu durumda göz temiz su ile iyice yıkanmalıdır. Temasa maruz kalan kişinin derhal enfeksiyon hastalıkları uzmanına başvurması
sağlanmalı, ateş ve diğer belirtiler yönünden iki hafta süreyle takip edilmeli ve ateşi
günde iki defa ölçülmelidir. Ateş 38ºC derece ve üzerinde olursa veya KKKA
düşündürecek klinik ve semptomlar ortaya çıkarsa derhal müdahale edilmelidir. Ayrıca
temasa maruz kalan kişi ribavirin proflaksisi açısından değerlendirilmelidir. Eğer ribavirin
proflaksisine karar verilirse 7 gün boyunca 6 saatte bir 500 mg oral olarak kullanılmalıdır.
Cenazelerin hazırlanması ve gömülmesinde yaklaşım:
KKKA’ya bağlı ölümlerde birtakım önlemler alınması gerekmektedir. Bu nedenle
cenazelerin hazırlıkları hastanelerde yapılmalıdır.
Cenazeyi hazırlayacak kişi öncelikle kendisi için koruyucu önlemleri (plastik önlük, kalın
eldiven, maske, gözlük vb.) almalıdır.
Ceset yıkandıktan sonra 1\10’luk çamaşır suyu çözeltisi ile spreylenmeli, ceset
torbasına konarak kapatılmalı ve 1\10’luk çamaşır suyu çözeltisi ile tekrar
spreylenmelidir.
Cenaze daha sonra tabutlanmalı ve mühürlenmelidir. Cesedin yıkanmasından sonra,
yıkamanın yapıldığı bütün yüzeylerin 1\10’luk çamaşır suyu çözeltisi ile dezenfeksiyonu
yapılmalıdır.
Cenazenin taşınması sırasında, taşıma işlemini yapanlara da gerekli koruyucu
önlemlerin alınması sağlanmalıdır. Tabutun açılmasına müsaade edilmemeli ve
gerekirse bir görevlinin eşliğinde defin işlemlerinin gerçekleşmesi sağlanmalı ve
yapılanların gerekçesi vefat eden kişinin yakınlarına anlatılmalıdır. Mezarın derinliği en
az 2 metre olmalı ve cenazeler tabutla gömülmelidir.
Defin işlemleri sırasında cenaze naklinde kullanılan araç da 1\10’luk çamaşır suyu
çözeltisi ile yıkanmalı ve bu çözeltiye 10 dakika maruz bırakılmalıdır. Sonra araç,
çözeltinin koroziv etkisi nedeniyle iyice durulanmalı ve havada kurumaya bırakılmalıdır.
3. BİLDİRİM VE SÜRVEYANS
KKKA, ülkemizde bildirimi zorunlu bir hastalıktır. 2002 yılından itibaren aktif olarak takip
edilmektedir. KKKA vakalarının bildiriminde ve takibinde 2011 yılından bu yana web
tabanlı KKKA Bilgi Sistemi kullanılmaktadır (https://kkka.saglik.gov.tr/giris.aspx). Şekil
6’da görüldüğü gibi sistemde Bakanlık, Laboratuvar, İl Sağlık Müdürlüğü ve Hastane girişleri olmak üzere dört farklı giriş mevcuttur. Sisteme giriş için gerekli olan şifreler
Zoonotik ve Vektörel Hastalıklar Dairesi Başkanlığı Viral Zoonotik ve Vektörel
Hastalıkların Kontrolü Birimi tarafından verilmektedir. Tüm olası KKKA vakalarının,
hastane girişi üzerinden sisteme kaydının yapılması zorunludur. Sistemdeki hasta
kaydının durum güncellemeleri zamanında yapılmalıdır. Ölen hastaların epikiriz formları
ve bilgi notları hsgm.zoonotik@saglik.gov.tr e-posta adresine gönderilmelidir.
 Şekil 8. KKKA Bilgi Sistemi
Şekil 8. KKKA Bilgi Sistemi
Kırım Kongo Kanamalı Ateşi vaka tanımı (17):
Klinik Tanımlama
KKKA hastalığı düşünülen hastalarda aşağıdaki 4 klinik kriterden en az ikisinin olması
gereklidir.
1. Aşağıda belirtilen şikayetlerden en az ikisinin bulunması
• Ateş (≥38℃)
• Halsizlik
• Baş Ağrısı
• Yaygın Vücut Ağrısı
• Eklem Ağrısı
• İshal
2. Cilt ve mukozaya ait kanama bulguları
3. Başka bir nedenle açıklanamayan trombositopeni ve/veya lökopeni
4. Başka bir nedenle açıklanamayan ALT ve AST yüksekliği
Epidemiyolojik Kriterler
Son 2 hafta içinde;
1. Keneyle temas veya kene tutunma öyküsü
2. Hayvan kanı, dokusu ve sekresyonlarıyla temas öyküsü
3. Kırsal kesimde yaşama veya kırsal alana seyahat öyküsü
4. Kesin tanı almış vaka ile yakın temas öyküsü
Laboratuvar Kriterleri
Kan, vücut sıvıları ve doku örneklerinden;
1. Virüs izolasyonu
2. Virüse özgül IgM antikoru pozitifliğinin saptanması
3. Akut ve konvelesan dönem serumlarında virüse özgül IgG titresinde ≥4 kat artış
saptanması
4. Viral nükleik asidin saptanması
Vaka Sınıflaması
Şüpheli Vaka: Tanımlanmamıştır.
Olası Vaka: Klinik tanımlamaya uyan ve epidemiyolojik kriterlerden en az birini sağlayan
vaka.
Kesin Vaka: Laboratuvar kriterlerinden en az biri ile doğrulanmış olası vaka.
4. ALGORİTMALAR
4.1. Kene Tutunması ile Gelen Kişilere Yaklaşım Algoritması
Kene, tutunan bölgeden mümkün olduğu kadar kısa zamanda el ile kene arasına uygun
bir bariyer konarak dikkatli bir şekilde çıkartılmalıdır. Bu bölge antiseptik solüsyonlar ya
da sabunlu su ile temizlenmelidir. Keneye maruz kalan kişide, bazal tam kan bakılır.
Ayrıca kişi KKKA ile uyumlu şikayetleri (ateş, baş ağrısı, yaygın vücut ağrısı, halsizlik,
artralji, ishal ve kanama) sorgulanmalıdır. Kişinin tam kan değerleri normal, şikayetleri
yok ise kişi olası semptomlar açısından bilgilendirilmeli ve 10 gün içerisinde bu
şikayetlerden herhangi birisi olduğunda tekrar sağlık kuruluşuna başvurması
sağlanmalıdır.
Kişinin KKKA ile uyumlu iki şikâyeti varsa veya bu şikayetlerine ek olarak trombosit
sayısı 150000/mm3 altı ve/veya lökosit 4000/mm3 altında ise vaka yönetim
algoritmasına göre değerlendirilmelidir.
Kişinin şikayetleri olmadan yalnızca trombosit sayısı 150000/mm3 altı ve/veya lökosit
4000/mm3 altında ise 2. basamak sağlık kuruluşunda uzman doktor tarafından
değerlendirilmesi sağlanmalıdır (Şekil 7).
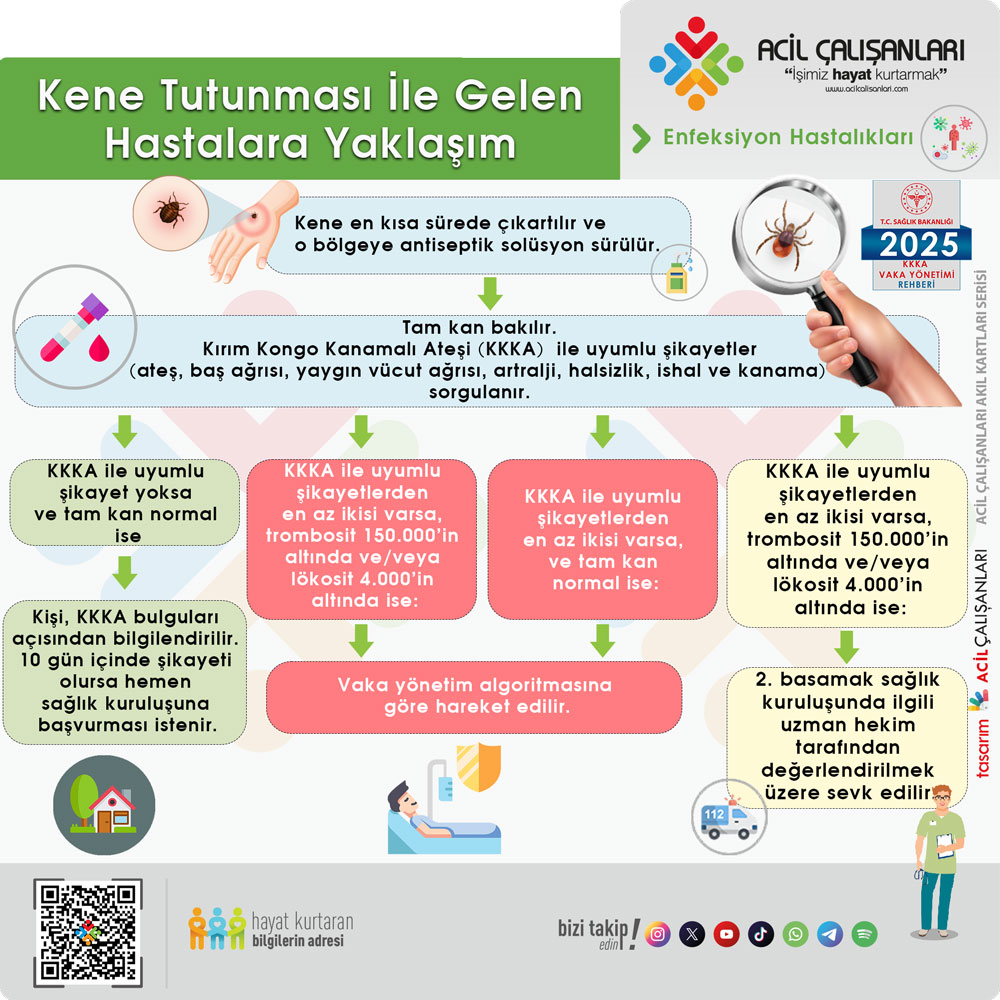
KENE TUTUNMASI İLE GELEN KİŞİLERE YAKLAŞIM ALGORİTMASI
Şekil 9. Kene Tutunması ile Gelen Kişilere Yaklaşım Algoritması (çizim aşamasında)
4.2. KKKA Vaka Yönetim Algoritması
Ani başlayan ateş, baş ağrısı, yaygın vücut ağrısı, halsizlik, artralji, ishal ve kanama
şikayetlerinden en az ikisi olan kişi epidemiyolojik kriterler açısından değerlendirilir.
Epidemiyolojik öyküsü olmayan hastanın uzman doktor tarafından değerlendirilmesi
sağlanır.
Epidemiyolojik hikayesi olan hastalara tam kan sayımı yapılmalıdır. Tam kan sayımında
herhangi bir patoloji saptanmayan kişinin durumunu açıklayan başka bir durum
bulunamazsa 2. basamak sağlık kuruluşunda uzman doktor tarafından
değerlendirilmesi sağlanmalıdır. Eğer tam kan sayımında trombosit sayısı 150000/mm3
altı ve/veya lökosit 4000/mm3 altında ise 2. basamak sağlık kuruluşuna sevk edilir.
2. Basamak sağlık kurumunda;
• Hasta yatırılır,
• KKKA tanısı koymak için kan alınır,
• Günlük tam kan, hemostaz paneli, biyokimya değerlerine bakılır (hastanın
durumuna göre süre değişebilir).
• Destek tedavisi başlanır.
3. Basamak sağlık kuruluşuna sevk kriterleri;
• 65 yaş üstü olanlar,
• Klinik durumu ve/veya laboratuvar değerleri hızla bozulanlar,
• Bilinç bulanıklığı olanlar,
• Trombosit değerleri 50000/mm3 altına inen ve/veya aPTT değerleri uzayan
hastalar,
• KKKA hastalığı tablosunu ağırlaştıracak olan organ yetmezliği veya hematolojik
hastalık gibi eşlik eden başka hastalığı olanlar,
• Sevk kriterlerine uymasa da takip eden hekimin sevk edilmesi gerektiğini
düşündüğü durumlarda (hastanenin koşulları göz önüne alınarak); hastalar 3.
basamak sağlık kuruluşlarına sevk edilir (Şekil 8)
Şekil 10. KKKA Vaka Yönetim Algoritması
KKKA hastalığının görülme sıklığının arttığı dönemlerde hasta sevklerinde sorunlar
yaşanmaması ve belirli hastanelerde yığılmaların önlenmesi amacıyla bölge merkezleri
(BM) oluşturulmuştur (Şekil 9). Başlıca bölge merkezleri Adana, Ankara, Antalya, Bursa,
Diyarbakır, Edirne, Elazığ, Erzurum, Eskişehir, İstanbul, İzmir, Kayseri, Konya, Malatya,
Samsun, Sivas, Tokat, Trabzon ve Van illeridir. Örneğin; Muğla ilinden üçüncü basamak
sağlık kuruluşuna sevki gereken bir hasta İzmir’e, Muş ilinden üçüncü basamak sağlık
kuruluşuna sevki gereken bir hasta Elazığ’a sevk edilmelidir.
5. EĞİTİM FAALİYETLERİ
Bakanlığımızca belirlenen stratejilerle her yıl sağlık personeli ve halk eğitim çalışmaları
düzenlenmektedir. Halk eğitimleri son üç yılda vaka görülen yerleşim birimleri
(mahalle/köy gibi) ile o yıl yeni vaka görülen yerleşim birimlerinde okul, cami, köy odası
ve kahvehane gibi mekanları kullanarak yüz yüze toplu eğitim şeklinde
gerçekleştirilmektedir. İl Sağlık Müdürlükleri tarafından yapılacak değerlendirme
sonucunda ihtiyaç duyulan yerleşim birimlerinde bu eğitimler tekrarlanmaktadır. Bu eğitimlerde Halk Sağlığı Genel Müdürlüğü Zoonotik ve Vektörel Hastalıklar Dairesi
Başkanlığı web sitesinde yer alan (https://hsgm.saglik.gov.tr/tr/dokumanlarzoonotik.html) güncel afiş ve broşür gibi eğitim materyalleri kullanılmaktadır (Şekil 10-
11). Kırsal alanlarda cami, okul, köy odası, köy meydanı, köyün giriş ve çıkışları gibi
yerlere afişlerin asılması sağlanmaktadır.
Şekil 12. KKKA Afişleri
Kırım Kongo Kanamalı Ateşi
![]() Kırım Kongo Kanamalı Ateşi Afişi
Kırım Kongo Kanamalı Ateşi Afişi
![]() Kırım Kongo Kanamalı Ateşi Broşürü
Kırım Kongo Kanamalı Ateşi Broşürü
![]() Kırım Kongo Kanamalı Ateşi Vaka Yönetim Algoritması
Kırım Kongo Kanamalı Ateşi Vaka Yönetim Algoritması
![]() Kırım Kongo Kanamalı Ateşi Kene Tutunması ile Gelen Kişilere Yaklaşım Algoritması
Kırım Kongo Kanamalı Ateşi Kene Tutunması ile Gelen Kişilere Yaklaşım Algoritması
Şekil 13. KKKA Broşürü
Milli Eğitim Müdürlükleri ile iş birliği içerisinde okul eğitimleri düzenlenmekte ve bu
eğitimlerde hedef yaş grubuna göre eğitimciler tarafından KKKA animasyon filminin
veya KKKA filmlerinin (https://www.youtube.com/playlist?list=PLFBWYYlRMEj7cmbiA0DjxSyUoWpvfbRY) gösterimi sağlanmaktadır (Şekil 12).
Videolar
Şekil 14. KKKA Animasyonu ve Filmleri
İl Sağlık Müdürlükleri tarafından yapılacak risk değerlendirmesine göre belirlenen
yerleşim birimlerindeki muhtarlar ve din görevlilerine de yüz yüze eğitim verilmektedir.
Sağlık personeli eğitiminde Halk Sağlığı Genel Müdürlüğü Zoonotik ve Vektörel
Hastalıklar Dairesi Başkanlığı web sitesinde yer alan sunumlardan
(https://hsgm.saglik.gov.tr/tr/dokumanlar-zoonotik.html) yararlanılmaktadır (Şekil 13).
Bu eğitimler meslek gruplarına göre hekim, diğer sağlık personeli, (hemşire, ebe, sağlık
memuru, ATT vb.) şeklinde ayrı ayrı düzenlenmektedir.
Şekil 15. KKKA Sunumları
Her yıl bu eğitimlerin hangi tarih aralığında tamamlanması gerektiği ve bu eğitimlere dair
çalışma sonuçlarının yer alacağı KKKA Eğitim Çalışmaları Tablosu (excel formatında)
resmi yazı ile İl Sağlık Müdürlüklerine gönderilmektedir.
2024 yılında toplam 1.885.916 kişiye KKKA eğitimi verilmiştir (Şekil 14).
Şekil 16. KKKA Eğitim Çalışmaları Tablosu Özeti
EK-1
Kırım Kongo Kanamalı Ateş Laboratuvar İstem formu
KAYNAKLAR
- Türkiye Zoonotik Hastalıklar Eylem Planı (2019-2023). T.C. Sağlık Bakanlığı Halk
Sağlığı Genel Müdürlüğü, Sağlık Bakanlığı Yayın No: 1130, Ankara, 2019. - https://www.who.int/health-topics/crimean-congo-haemorrhagic-fever#tab=tab_1
[Erişim tarihi: 06.02.2023]. - Sağlık Bakanlığı, Halk Sağlığı Genel Müdürlüğü, Zoonotik ve Vektörel Hastalıklar
Dairesi Başkanlığı İstatistiksel Veriler (Yayınlanmamış veriler). - https://www.who.int/news-room/fact-sheets/detail/crimean-congo-haemorrhagicfever [Erişim tarihi: 26.06.2024].
- Ergönül Ö. Crimean-Congo haemorrhagic fever. Lancet Infect Dis.2006;6(4):203-
14. - T.C. Sağlık Bakanlığı Türkiye Halk Sağlığı Kurumu Başkanlığı Mikrobiyoloji
Referans Laboratuvarları Daire Başkanlığı. Ulusal Mikrobiyoloji Standartları Bulaşıcı
Hastalıklar Laboratuvar Tanı Rehberi. Ankara, 2014. - Tasdelen Fisgin N, Ergonul O, Doganci L, Tulek N. The role of ribavirin in thetherapy
of Crimean-Congo hemorrhagic fever: early use is promising. Eur J ClinMicrobiol
Infect Dis 2009; 28: 929–3. - Elaldi N, Bodur H, Ascioglu S, Celikbas A, Ozkurt Z, Vahaboglu H et al. Efficacy of
oral ribavirin treatment in Crimean-Congo haemorrhagic fever: a quasi-experimental
study from Turkey. J Infect. 2009; 58(3): 238-44. - Yilmaz GR, Buzgan T, Irmak H, Safran A, Uzun R, Cevik MA et al. The epidemiology of Crimean-Congo hemorrhagic fever in Turkey, 2002–2007. Int J Infect Dis
2009; 13:380–6. - Koksal I, Yilmaz G, Aksoy F, Aydin H, Yavuz I, Iskender S et al. The efficacy of
ribavirin in the treatment of Crimean-Congo hemorrhagic fever in EasternBlack Sea
region in Turkey. J Clin Virol 2010; 47: 65–8. - Dokuzoguz B, Celikbas AK, Gök SE, Baykam N, Eroglu MN, Ergönül Ö. Severity
Scoring Index for Crimean-Congo Hemorrhagic Feverand the Impact of Ribavirin
and Corticosteroids on Fatality. Clin Infect Dis 2013; 57(9): 1270. - Keshtkar-Jahromi M, Kuhn JH, Christova I, Bradfute SB, Jahrling PB, Bavari S.Crimean-Congo hemorrhagic fever: current and future prospects of vaccinesand therapies. Antiviral Res 2011; 90: 85–92.
- Kubar A., Haciomeroglu M., Ozkul A., Bagriacik U., Akinci E., Sener K. et al. Promptadministration of Crimean–Congo hemorrhagic fever (CCHF) virus hyperimmunoglobulin in patients diagnosed with CCHF and viral load monitorization by reverse transcriptase-PCR. Jpn J Infect Dis 2011; 64: 439–43.
- Ergönül Ö, Keske Ş, Çeldir MG, Kara İA, Pshenichnaya N, Abuova G et al. Systematic review and meta-analysis of postexposure prophylaxis for CrimeanCongo hemorrhagic fever virus among healthcare workers. Emerg Infect Dis 2018;24(9):1642-48.
- Papaa A, Mirazimi A, Köksal I, Estrada-Pena A, Feldmannga H. Department Recent advances in research on Crimean-Congo hemorrhagic fever. J Clin Virol 2015; 64: 137–43.
- Canakoglu N, Berber E, Tonbak S, Ertek M, Sozdutmaz I, Aktas M et al. Immunization of knock-out α/β interferon receptor mice against high lethal dose of Crimean-Congo hemorrhagic fever virus with a cell culture based vaccine. PLoS Negl Trop Dis 2015; 9(3).
- Bulaşıcı Hastalıklar Sürveyans ve Kontrol Esasları Yönetmeliğinde Değişiklik Yapılmasına Dair Yönetmelik. 04.05.2019 tarihli ve 30764 sayılı Resmi Gazete.
T.C. Sağlık Bakanlığı Zoonotik ve Vektörel Hastalıklar Dairesi Başkanlığı
Adres: Üniversiteler Mahallesi Şehit Mehmet Bayraktar Caddesi
No:3, Kat:1 Çankaya/ ANKARA
Tel:+90 312 585 1000 (Santral)
E-posta: hsgm.zoonotik@saglik.gov.tr