Maymun çiçeği hastalığı, Monkeypox virüsünün neden olduğu bulaşıcı bir hastalıktır. Hastalık, çoğunlukla enfekte kemirgenler gibi hayvanlardan insanlara bulaşır. İnsandan insana bulaşma da mümkündür; ancak mevcut bilgiler doğrultusunda, bu durumun tek başına bir salgına neden olmadığı düşünülmektedir. Klinik tablosu çiçek hastalığına benzese de, maymun çiçeği hastalığı genellikle daha hafif seyreder ve ölüm oranları oldukça düşüktür.
Sağlık Bakanlığı tarafından Ağustos 2024 tarihinde yayınlanan Maymun Çiçeği (MPOX) Rehberi‘ne buradan erişebilirsiniz.

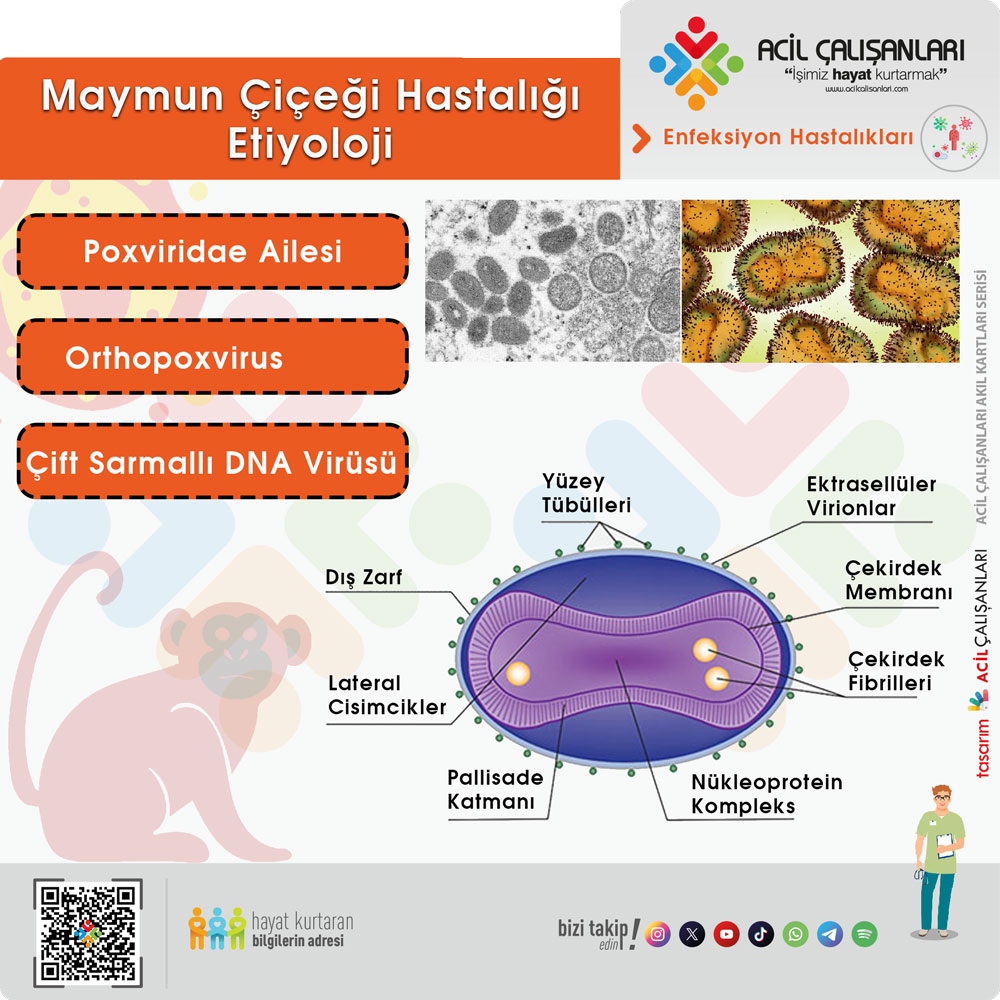
Maymun çiçeği virüsü, Poxviridae ailesinin Orthopoxvirus cinsine ait, zarflı ve çift sarmallı bir DNA virüsüdür. Orthopoxvirus cinsinin diğer üyeleri arasında Camelpox, Cowpox, ve Variola (çiçek hastalığı) gibi, farklı canlı türlerinde görülebilen zoonotik virüsler bulunur. Variola virüsü, etkin aşılama sayesinde dünya genelinde 1980 yılında eradike edilmiştir. Ancak, 2022 yılında maymun çiçeği virüsü dünya genelinde yayılmış ve pandemik bir duruma yol açmıştır.
Bu virüsün iki farklı genetik alt tipi bulunmaktadır:
- Orta Afrika (Kongo Havzası) suşu (Tip I): Daha bulaşıcıdır ve daha şiddetli hastalıklara yol açar.
- Batı Afrika suşu (Tip II): Genellikle daha hafif enfeksiyonlara neden olur. 2022 yılında dünya genelinde yayılan suş Tip IIb olarak tanımlanmıştır.
Kongo Havzası suşu tarihsel olarak daha ciddi hastalıklara neden olmuş ve daha bulaşıcı olduğu düşünülmüştür.
Maymun çiçeği virüsü, elektron mikroskobunda yaklaşık 200-250 nanometre çapında ve kısmen büyük bir virüs olarak görünür. Poksvirüsler, tuğla şeklinde olup, lineer çift sarmallı DNA genomuna sahip ve lipoprotein zarfı ile çevrili virüslerdir. mRNA translasyonu için konak hücrelerinin ribozomlarına ihtiyaç duyarlar; ancak replikasyon, transkripsiyon, montaj ve çıkış için gereken tüm proteinleri genomlarında barındırırlar.

Monkeypox, orta ve batı Afrika’ya endemik olan ve en çok Demokratik Kongo Cumhuriyeti’nde yoğunlaşan zoonotik bir hastalıktır. İlk olarak maymunlarda tanımlanmış olmasına rağmen (bu nedenle adı), mevcut veriler Afrika kemirgenlerinin doğal rezervuar olduğunu göstermektedir. Enfeksiyonlar
- Sincaplarda
- Sıçanlarda
- Farelerde
- Primatlarda, maymunlarda
- Çayır köpeklerinde
- İnsanlarda
meydana gelebilir. 1980 yılında çiçek hastalığının eradikasyonu ve ardından çiçek aşısının durdurulmasından sonra maymun çiçeği hastalığı zaman zaman küçük çaplı salgınlara neden olmuştur. Dünyada rutin çiçek aşısının bırakılmasının üzerinden 40 yıldan fazla geçmiştir. Hastalık raporlaması ve doğrulamasında şüphelenilen eksiklikler göz önüne alındığında, kesin prevalans ve insidansı belirlemek zordur. Bununla birlikte, rutin çiçek hastalığı aşılamasının kesilmesinden bu yana her iki ölçüm de artmıştır. Batı ve Orta Afrika’da çiçek aşısı aynı zamanda maymun çiçeği hastalığına karşı da koruduğundan aşılanmamış popülasyonlar artık maymun çiçeği virüsü enfeksiyonuna karşı daha duyarlıdır.

- Orta ve Batı Afrika’nın yoğun ormanlık ve kırsal alanlarında yaşamak
- Et işlemek ve hazırlamak
- Çiğ ve az pişmiş enfekte hayvanların etleri ve enfekte hayvanların diğer hayvansal ürünlerini yemek
- Enfekte hayvan tarafından ısırılma, cilt bütünlüğünün bozulacağı şekilde yaralanma
- Maymun çiçeği virüsü bulaşmış birine temas veya bakım vermek
- Çiçek hastalığına karşı aşılanmamak
Erkek cinsiyetle enfeksiyon riski ile ilişkilendirilmiştir. Bununla birlikte, erkeklerin sık sık vahşi hayvanları avladığı ve onlarla temasa geçtiği kültürel ortamlarda risk artmış bulunmuş. 
Hayvandan insana (zoonotik) bulaşma, kontamine fomitler, enfekte hayvanların kan, vücut sıvıları veya kutanöz veya mukozal lezyonları ile doğrudan temasla, ısırılma ile ve solunum damlacıkları, yatak örtüsü gibi kontamine materyallerle temas yoluyla bulaşır. İnsandan insana bulaşma da söz konusudur.
İnsandan insana bulaşma, solunum salgıları, enfekte bir kişinin cilt lezyonları veya yakın zamanda kontamine olmuş nesnelerle yakın temastan kaynaklanabilir. Damlacık solunum partikülleri yoluyla bulaşma genellikle uzun süreli yüz yüze temas gerektirir ve bu da sağlık çalışanlarını, hane üyelerini ve aktif vakaların diğer yakın temaslılarını daha büyük risk grubu kılar. Hastalık Kontrol ve Önleme Merkezleri (CDC), negatif basınçlı bir odada izolasyon ve mümkünse hava yoluyla bulaşan önlemlere tırmanarak sağlık hizmeti ortamında standart, temas ve damlacık önlemleri önermektedir.
Bulaşma, plasenta yoluyla anneden fetüse (doğuştan maymun çiçeği hastalığına yol açabilir) veya doğum sırasında ve sonrasında yakın temas sırasında da olabilir. Yakın fiziksel temas, bulaşma için iyi bilinen bir risk faktörü olmakla birlikte maymun çiçeği virüsünün özellikle cinsel temasla bulaşıp bulaşamayacağı şu anda belirsizdir ve kesin bir şey söylemek için daha çok çalışmaya ihtiyaç vardır.

Endemik bölgelere yapılan son seyahatler, endemik bölgelerden ithal edilen vahşi hayvanlarla etkileşim ve enfekte bir hayvana veya insana bakım sağlanması gibi maymun çiçeği enfeksiyonu için ipuçları öntanı açısından bizlere yardımcı olur. Enfeksiyonu kuluçka süresi (enfeksiyondan semptomların başlangıcına kadar olan aralık) genellikle 6 ila 13 gün arasındadır, ancak 5 ila 21 gün arasında değişebilir.
Hastalığın belirti ve bulguları iki döneme ayrılabilir.
Birinci dönem
- Ateş
- Halsizlik
- Öksürük
- Lenfadenopati (lenf bezlerinin şişmesi)
- Yoğun baş ağrısı
- Sırt, boğaz ve kas ağrıları, şiddetli halsizlik
ile karakterize 0-5 gün arasında süren yayılma dönemidir. Maymun çiçeği hastalığının çiçek hastalığından ayırt edici bir özelliği lenfadenopatilerdir (şişmiş lenf düğümleri), bunlar döküntü başlangıcından 1 ila 2 gün önce veya nadiren döküntü başlangıcıyla birlikte ateşle ortaya çıkar. Boyun, kasık ve koltuk altlarındaki lenf bezleri vücudun bir tarafında veya iki tarafında şişebilir. Lenfadenopati, başlangıçta benzer görünen kimi hastalıklarla (suçiçeği, kızamık, çiçek hastalığı) karşılaştırıldığında maymun çiçeği virüsü vakasının ayırt edici bir özelliğidir.
İkinci dönem ise ateşin ortaya çıkmasından sonraki 1-3 günde başlayan
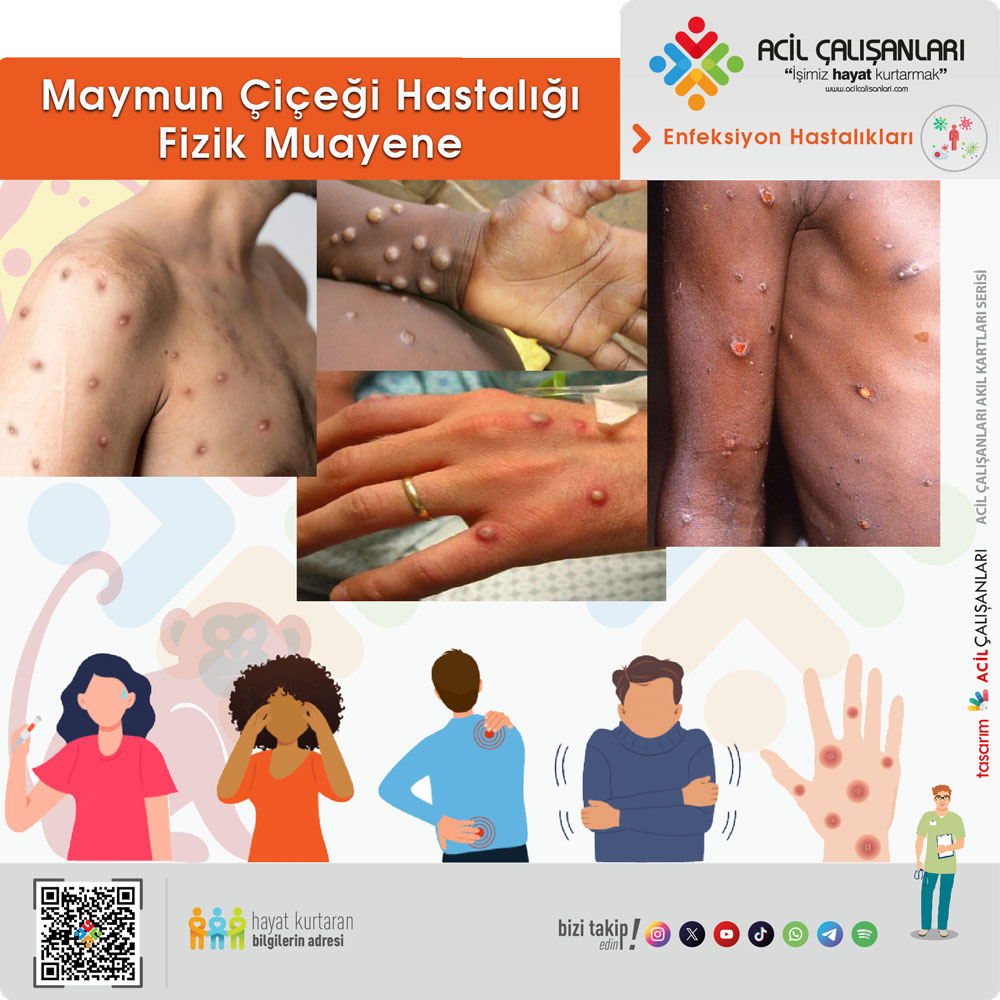
- Deri döküntüsü
dönemidir. Döküntü, gövdeden ziyade yüz, kol ve bacaklarda daha yoğun olarak görülür. Döküntüler genelde yüzde başlayıp (vakaların %95’inde) ve avuç içlerini ve ayak tabanlarını (vakaların %75’inde) etkiler. Ayrıca oral mukozalar (%70’inde), genital bölge (%30’unda) ve konjonktiva ile birlikte kornea da (%20’sinde) etkilenir. Döküntü, ardışık olarak maküllerden (düz tabanlı lezyonlar) papüllere (hafifçe kabarık sert lezyonlar), veziküllere (berrak sıvı ile dolu lezyonlar), püstüllere (sarımsı sıvı ile dolu lezyonlar) ve kuruyup dökülen kabuklara doğru evrilir. Lezyonların sayısı birkaç tane ila birkaç bin tane arasında değişir. Şiddetli vakalarda, lezyonlar derinin büyük bölümleri dökülene kadar birleşebilir.
Maymun çiçeği hastalığı genellikle 2 ila 4 hafta süren semptomlarla kendisini sınırlayan bir hastalıktır. Şiddetli vakalar çocuklar arasında daha sık görülür, virüse maruz kalma derecesi, hastanın sağlık durumu ve komplikasyonların doğası ile ilgilidir. Altta yatan bağışıklık eksiklikleri daha kötü sonuçlara yol açabilir. Geçmişte çiçek hastalığına karşı aşılama koruyucu olmasına rağmen, bugün 40 ila 50 yaş arası (ülkeye bağlı olarak) kişiler, hastalığın eradike edilmesinden sonra dünya çapında çiçek hastalığı aşılama
kampanyalarının kesilmesi nedeniyle maymun hastalığına daha duyarlı olabilir.

Maymun çiçeği komplikasyonları arasında
- Sekonder enfeksiyonlar
- Bronkopnömoni
- Sepsis
- Ensefalit
-
Ciltte kalıcı yara izleri
-
Hiperpigmentasyon veya hipopigmentasyon
-
Kalıcı kornea hasarı (görme kaybı)
-
Dehidrasyon (kusma, ishal, ağrılı oral lezyonlar nedeniyle oral alımın azalması)
-
Sepsis
-
ölüm
sayılabilir. Asemptomatik enfeksiyonun ortaya çıkma derecesi bilinmemektedir. Maymun çiçeği vaka ölüm oranı genel popülasyonda %0 ila 11 arasında değişmiştir ve küçük çocuklar arasında daha yüksektir. Son zamanlarda vaka ölüm oranı %3-6 civarında olmuştur.
Klinik ayırıcı tanıda;
-
Çiçek hastalığı
- Suçiçeği
- Kızamık
-
Zoster
- Bakteriyel cilt enfeksiyonları
- Uyuz
- Sifiliz
-
Riketsiya hastalığı
-
Yaygın herpes simpleks
- İlaca bağlı döküntü
gibi diğer döküntülü hastalıklar göz önüne alınmalıdır. Hastalığın prodromal evresindeki lenfadenopati, maymun çiçeğini suçiçeği veya çiçek hastalığından ayırt etmek için klinik bir özellik olabilir.

Maymun çiçeği hastalığından şüpheleniliyorsa, cilt lezyonlarından, vezikülün üst kabuğu veya veziküllerden ve püstüllerden gelen sıvıdan ve kuru kabuklardan elde edilen örneklerin polimeraz zincir reaksiyonu (PCR) çalışması ile tanı kesinleştirilir. Maymun çiçeği virüsünün doğrulanması örneğin kaynağına ve kalitesine bağlıdır. Bu nedenle alınan örnekler ulusal ve uluslararası gerekliliklere uygun olarak paketlenmeli ve gönderilmelidir. Diğer tanısal testler arasında virüs izolasyonu (memeli hücre kültürlerinde), elektron mikroskobu, ELISA ve immünofloresan antikor testi (ELISA IgM ve IgG) geliştirilmiştir. Orthopoxvirüsler serolojik olarak çapraz reaktif olduğundan antijen ve antikor saptama yöntemleri, maymun çiçeği enfeksiyonuna özgü doğrulama sağlamaz. Bu nedenle, kaynakların sınırlı olduğu durumlarda tanı veya vaka incelemesi için seroloji ve antijen saptama yöntemleri önerilmez. Ayrıca yakın zamanda veya geçmişte aşılama yanlış pozitif sonuçlara yol açabilir.

Sağlık Bakanlığı tarafından Ağustos 2024 tarihinde yayınlan rehbere göre;
VAKA TANIMI
Olası Vaka:
1.
a. Ateş ile birlikte halsizlik, baş ağrısı, kas ağrısı, eklem ağrısı ve lenfadenopati bulgularından biri veya birkaçının olması.
b. Şikayetlerinden önceki son 21 gün içerisinde maymun çiçeği hastalığı tanısı doğrulanmış birisi ile temas öyküsü.
İkisinin birlikte varlığında.
Veya
2.
Cilt döküntüleri (aynı yaşta/dönemde olan ve yüz ile ekstremitelerde daha hâkim veziküler veya püstüler lezyonlar) varlığında klinisyen tarafından tıbbi hikâye (1a ile uyumlu hikaye) VEYA seyahat öyküsü (ilk bilgilere göre Belçika, İspanya ve Orta ve Batı Afrika ülkeleri vb. vaka görülen ülkelere)
Maymun çiçeği hastalığı için spesifik bir tedavi bulunmamakla birlikte, sidofovir, brinsidofovir ve tekovirimat gibi antiviral ilaçlar kullanılabilir. Tekovirimat, 2022’de onaylanmış ancak yaygın olarak bulunmamaktadır. Tedavi genellikle semptomları hafifletmeye ve komplikasyonları yönetmeye yöneliktir. Sekonder enfeksiyonlar uygun antibiyotiklerle tedavi edilmelidir. Ağır vakalarda, hastaların destekleyici tedavi alması ve komplikasyonların yakından izlenmesi gereklidir.
 Çiçek hastalığına karşı aşılamanın, maymun çiçek hastalığını önlemede yaklaşık %85 oranında etkili olduğu birkaç gözlemsel çalışmayla kanıtlanmıştır. Bu nedenle, öncesinde çiçekaşısı olanlar hastalığı daha hafif geçirebilirler ya da hastalıktan korunabilirler. Çiçek hastalığına karşı önceden aşı yapıldığının göstergesi olarak üst koldaki aşı izi kabul edilebilir. Bugün artık, çiçek aşıları klinik kullanıma sunulmuş durumda değildir.
Çiçek hastalığına karşı aşılamanın, maymun çiçek hastalığını önlemede yaklaşık %85 oranında etkili olduğu birkaç gözlemsel çalışmayla kanıtlanmıştır. Bu nedenle, öncesinde çiçekaşısı olanlar hastalığı daha hafif geçirebilirler ya da hastalıktan korunabilirler. Çiçek hastalığına karşı önceden aşı yapıldığının göstergesi olarak üst koldaki aşı izi kabul edilebilir. Bugün artık, çiçek aşıları klinik kullanıma sunulmuş durumda değildir.
ABD’de 2019’da onaylanan JYNNEOS™ adlı aşı, MonkeyPox ve çiçek hastalığına karşı etkilidir. Çiçek aşısı, MonkeyPox’a karşı %85 oranında koruma sağlar, ancak bu koruma daha çok yaşlı nesille sınırlıdır. Aşılama kararı, vaka bazında risklerin değerlendirilmesiyle verilmelidir.
Risk faktörleri konusunda farkındalığı artırmak ve insanları virüse maruz kalmalarını azaltmak için alabilecekleri önlemler konusunda eğitmek maymun çiçeği enfeksiyonundan korunmak için i ana önleme stratejisidir. Maymun çiçeğinin önlenmesi ve kontrolü için aşılamanın fizibilitesini ve uygunluğunu değerlendirmek amacıyla bilimsel çalışmalar devam etmektedir. Bazı ülkeler, laboratuvar personeli, hızlı müdahale ekipleri ve sağlık çalışanları gibi risk altında olabilecek kişileri aşılamaya yönelik politikalar geliştirmektedir.
İnsandan İnsana Bulaşma Riskini Azaltmak
Sürveyans ve yeni vakaların hızlı tanımlanması, salgının kontrol altına alınması için kritik öneme sahiptir. İnsan maymun çiçeği salgınları sırasında, enfekte kişilerle yakın temas, maymun çiçeği virüsü enfeksiyonu için en önemli risk faktörüdür. Sağlık çalışanları ve ev halkı daha büyük bir enfeksiyon riski altındadır. Maymun çiçeği virüsü enfeksiyonu olduğundan şüphelenilen veya doğrulanan hastalara bakan veya onlardan örnekler alan
sağlık çalışanları standart enfeksiyon kontrol önlemlerini uygulamalıdır. Mümkünse hastanın bakımı için daha önce çiçek hastalığına karşı aşılanmış kişiler seçilmelidir. Maymun çiçeği virüsü enfeksiyonu olduğundan şüphelenilen insan ve hayvanlardan alınan numuneler, uygun donanıma sahip laboratuvarlarda çalışan eğitimli personel tarafından değerlendirilmelidir. Hasta numuneleri, bulaşıcı maddelerin taşınmasına ilişkin Dünya Sağlık Örgütü ve Sağlık Bakanlığı kılavuzuna uygun olarak üçlü ambalaj ile taşınmak üzere güvenli bir şekilde hazırlanmalıdır.
Zoonotik Bulaşma Riskini Azaltmak
Yabani hayvanlarla, özellikle hasta veya ölü hayvanlarla, etleri, kanları ve diğer kısımları dahil, korunmasız temastan kaçınılmalıdır. Ek olarak, hayvan eti veya parçaları içeren tüm yiyecekler yemeden önce iyice pişirilmelidir. Bazı ülkeler, kemirgenlerin ve insan olmayan primatların ithalatını kısıtlayan düzenlemeler getirmiştir. Maymun çiçeği ile potansiyel olarak enfekte olan tutsak hayvanlar, diğer hayvanlardan izole edilmeli ve derhal karantinaya alınmalıdır. Enfekte bir hayvanla temas etmiş olabilecek hayvanlar karantinaya standart önlemlerle alınmalı ve 30 gün boyunca maymun çiçeği semptomları açısından gözlenmelidir.

- https://www.cdc.gov/poxvirus/monkeypox/index.html
- https://www.ttb.org.tr/userfiles/files/monkeypox_bilgi_notu.pdf
- https://evrimagaci.org/maymun-cicegi-nedir-nasil-bulasir-ve-tedavi-edilebilir-mi-11809
- https://www.visualcapitalist.com/explainer-what-to-know-about-monkeypox/
- https://www.statista.com/chart/27537/countries-with-monkeypox-cases/
- https://evrimagaci.org/maymun-cicegi-nedir-nasil-bulasir-ve-tedavi-edilebilir-mi-11809
- https://www.ncbi.nlm.nih.gov/books/NBK574519/
























