Bu İçerik Sadece Aboneler İçindir
Deri ve yumuşak doku infeksiyonları, acil serviste sık karşılaşılan ve geniş bir klinik spektrumda seyreden enfeksiyon grubunu oluşturur. Bu infeksiyonlar, yüzeyel deri tutulumu ile sınırlı olabileceği gibi, hızlı progresyon gösteren ve hayatı tehdit eden nekrotizan enfeksiyonlara kadar ilerleyebilir. En sık etkenler arasında Staphylococcus aureus ve Streptococcus pyogenes yer almakla birlikte; hastanın komorbid durumları, travma öyküsü, immünsüpresyon varlığı ve maruziyet hikâyesi etiyolojiyi belirlemede kritik rol oynar.
Klinik tablo; eritem, ısı artışı, ağrı ve ödem gibi lokal bulgularla sınırlı kalabileceği gibi, ileri olgularda ateş, taşikardi, hipotansiyon ve sepsis bulguları ile sistemik bir yanıt gelişebilir. Özellikle diyabetik hastalar, yaşlı bireyler ve bağışıklığı baskılanmış kişilerde enfeksiyonun hızlı ilerleme riski yüksektir.
Acil serviste temel yaklaşım; enfeksiyonun ciddiyetini hızlı bir şekilde değerlendirmek, komplike ve komplike olmayan olguları ayırt etmek ve uygun antibiyotik tedavisini zamanında başlatmaktır. Bununla birlikte, apse varlığında drenaj, nekrotizan enfeksiyon şüphesinde erken cerrahi konsültasyon ve destek tedavileri yönetimin temel taşlarını oluşturur.
Erken tanı ve uygun tedavi, morbidite ve mortalitenin azaltılmasında kritik öneme sahiptir. Bu nedenle acil çalışanlarının, deri ve yumuşak doku infeksiyonlarının klinik spektrumunu iyi tanıması ve riskli hastaları erken dönemde ayırt edebilmesi hayati önem taşır.
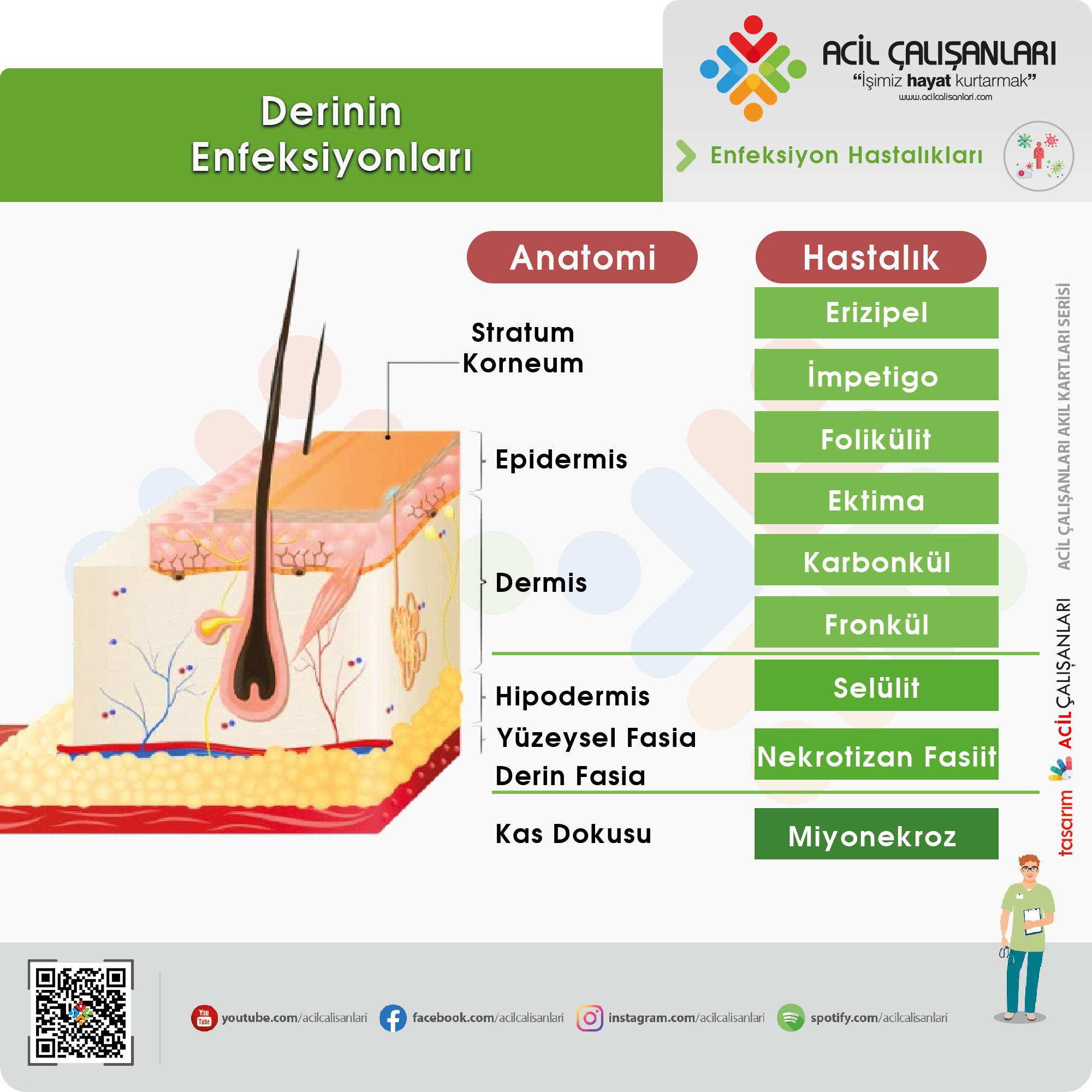
- Erizipel
- İmpetigo
- Folikülit
- Fronkül
- Karbonkül
- Selülit
- Ektima gangrenozum
- Nekrotizan Fasiit
- Miyonekroz
Etiyoloji
Sınıflama
Amerika Enfeksiyon Hastalıkları Topluluğu (IDSA) 2014 yılında Deri ve Yumuşak Doku Enfeksiyonlarının Teşhisi ve Tedavisine İlişkin Uygulama Yönergeleri kılavuzunda yumuşak doku enfeksiyonlarını Pürülan İnfeksiyonlar ve Pürülan Olmayan İnfeksiyonlar olarak iki kısma ayırmıştır.
Öneriler IDSA 2014


Erizipel ve Selülitin Tanı ve Tedavisinde Neler Yapılmalıdır?
- Kutanöz aspirat, biyopsi, sürüntüden kültür veya kan kültürü uygulamaları rutin olarak önerilmez (Güçlü, Orta).
- Kan kültürü yapılması önerilir (Güçlü, Orta). Kemoterapi uygulanan kanser, nötropeni, ciddi hücre aracılı immün yetmezlik, soğuk yaralanmaları (siper ayağı) ve hayvan ısırıkları gibi ek durumları olan hastalarda kutanöz aspirat, biyopsi veya sürüntülerin mikroskobik inceleme ve kültürlerinin yapılması düşünülmelidir (Zayıf, Orta).
- Sistemik enfeksiyon belirtileri olmayan tipik selülit vakaları, streptokoklara (hafif) karşı etkili olan bir antimikrobiyal ajan almalıdır (Güçlü, Orta).
- Sistemik enfeksiyon belirtileri olan selülit (orta derecede pürülan olmayan) için sistemik etkili antibiyotikler endikedir. Birçok klinisyen metisiline duyarlı S. aureus’a (MSSA) (Zayıf, Düşük) karşı etkili ajanları da tedaviye eklemektedir. Penetran travma, vücudun başka yerinde MRSA enfeksiyonu bulgusu, MRSA ile nazal kolonizasyon, damar içi uyuşturucu madde kullanımı veya SIRS (şiddetli pürülan olmayan) ile ilişkili selüliti olan hastalar için; vankomisin veya hem MRSA hem de streptokoklara karşı etkili başka bir antimikrobiyal önerilir (Güçlü, Orta).
- Ciddi enfeksiyon riski altındaki hastalarda (şiddetli pürülan olmayan), geniş spektrumlu antimikrobiyal kullanımı düşünülebilir (Zayıf, Orta). Vankomisin artı piperasilin-tazobaktam veya imipenem/meropenem, şiddetli enfeksiyonlar için uygun bir ampirik rejim olarak önerilmektedir (Güçlü, Orta).
- Önerilen antimikrobiyal tedavi süresi 5 gündür; ancak bu süre içinde enfeksiyon düzelmezse tedavi uzatılmalıdır (Güçlü, Yüksek).
- Etkilenen bölgenin elevasyonu ve ödem veya altta yatan kutanöz hastalıklar gibi predispozan faktörlerin tedavisi önerilir (Güçlü, Orta).
- Alt ekstremite selülitlerinde; fissür, pullanma veya maserasyon gibi şikayetlerin tedavisi patojenlerle kolonizasyonu önleyebileceği ve tekrarlayan enfeksiyon insidansını azaltabileceğinden, klinisyenler ayak interdigital boşlukları dikkatlice muayene etmelidir.
- SIRS, şuur değişikliği veya hemodinamik instabilitesi olmayan hastalar (hafif, pürülan olmayan) için ayaktan tedavi önerilir (Güçlü, Orta). Ciddi veya nekrotizan enfeksiyon endişesi varsa, tedaviye uyumu kötü olan hastalarda, ciddi immünsüpresif hastalarda enfeksiyon durumunda ya da ayaktan tedavinin başarısız olduğu hallerde (orta veya şiddetli pürülan olmayan) hastaneye yatış önerilir (Güçlü, Orta).
Anti-inflamatuar Tedavi
Selülitin Antibiyotik Tedavisinin Bir Bileşeni Olarak Anti-inflamatuar Ajanlar Kullanılmalı mı?
Öneriler:
-
Diyabetik olmayan erişkin hastalarda selülit varlığında sistemik kortikosteroidler (örn. Prednizon 40 mg/gün, 7 gün süreyle) düşünülebilir.
Tekrarlayan Selülit
Tekrarlayan Selülit Varlığında Tercih Edilen Değerlendirme ve Tedaviler Nedir?
Öneriler:
- Ödem, obezite, egzama, venöz yetmezlik ve ayak parmak araları anormallikleri gibi predispozan durumları tanımlayın ve tedavi edin (Güçlü, Orta). Bu uygulamalar rutin hasta bakımının bir parçası olmalı ve selülitin akut döneminde kesinlikle yapılmalıdır (Güçlü, Orta).
- Predispozan faktörlerin tedavi veya kontrol edilmesi çabalarına rağmen yılda 3-4 selülit atağı geçiren hastalarda; 4-52 hafta süreyle oral penisilin veya eritromisin-BID ya da 2-4 haftada bir intramüsküler benzatin penisilin gibi profilaktik antibiyotiklerin uygulanması düşünülmelidir (Zayıf, Orta). Predispozan faktörler devam ettiği sürece bu rutine devam edilmelidir (Güçlü, Orta).
Tedavi
Infectious Diseases Society of America (IDSA) tarafından 2014 yılında yayımlanan Deri ve Yumuşak Doku Enfeksiyonlarının Tanı ve Tedavisine İlişkin Klinik Uygulama Kılavuzu, bu enfeksiyonların yönetiminde halen temel referanslardan biridir.
Bu kılavuzda, deri ve yumuşak doku enfeksiyonları öncelikle pürülan (irinli) ve nonpürülan (irin içermeyen) olarak iki ana gruba ayrılmıştır:
1. Nonpürülan Enfeksiyonlar
- Selülit
- Erizipel
- Nekrotizan enfeksiyonlar
Bu grupta hastalıklar hafif, orta ve şiddetli olarak sınıflandırılır:
- Hafif olgular:
→ Oral antibiyotik (penisilin, sefalosporin, dikloksasilin, klindamisin) - Orta olgular:
→ İntravenöz antibiyotik (penisilin, seftriakson, sefazolin, klindamisin) - Şiddetli olgular:
→ Acil cerrahi değerlendirme + geniş spektrum antibiyotik
→ (örn: vankomisin + piperasilin/tazobaktam)
Tedavi sürecinde kültür ve duyarlılık sonuçlarına göre tedavi düzenlenmelidir.
2. Pürülan Enfeksiyonlar
- Apse
- Fronkül
- Karbonkül
Bu grupta temel yaklaşım:
👉 İnsizyon ve drenaj (I&D) ana tedavidir
Şiddete göre yaklaşım:
- Hafif:
→ Sadece insizyon + drenaj yeterli olabilir - Orta:
→ I&D + oral antibiyotik (TMP-SMX veya doksisiklin) - Şiddetli:
→ I&D + IV antibiyotik
→ (vankomisin, linezolid, daptomisin vb.)
MRSA riski mutlaka değerlendirilmelidir.
🎯 Temel Klinik Yaklaşım (IDSA 2014)
- İlk adım: pürülan vs nonpürülan ayrımı
- İkinci adım: şiddet sınıflaması
- Üçüncü adım: ampirik tedavi → kültüre göre düzenleme
- Gerekli durumlarda:
→ cerrahi müdahale (özellikle nekrotizan enfeksiyonlarda)
Bu algoritma, klinisyene hızlı ve pratik karar verme imkânı sağlar.
Güncel Durum (2026)
👉 Önemli nokta:
IDSA’nın SSTI (Deri-Yumuşak Doku Enfeksiyonları) için tam yeni bir “büyük kılavuz güncellemesi” 2014’ten sonra yayımlanmamıştır.
Ancak:
- Antibiyotik dirençlerine yönelik güncel IDSA rehberleri (özellikle AMR guidance) yayınlanmaktadır
- MRSA, ESBL ve dirençli patojenler için tedavi önerileri sürekli güncellenmektedir
- Klinik pratikte:
- Daha fazla MRSA kapsaması
- Daha dikkatli antibiyotik seçimi
- gereksiz klindamisin kullanımının azaltılması gibi değişiklikler öne çıkmaktadır
📌 Özetle:
👉 Algoritma (pürülan / nonpürülan + şiddet) değişmedi
👉 Ama antibiyotik tercihleri ve direnç yaklaşımı güncellendi
Sonuç
- IDSA 2014 algoritması hâlâ altın standart yaklaşım
- Günümüzde fark yaratan:
- Direnç paterni
- MRSA riski
- hastaya özgü tedavi