Acil serviste kardiyorenal sendrom (KRS), tek bir organ yetmezliği gibi görünen ancak hızla çoklu organ disfonksiyonuna ilerleyebilen karmaşık ve yüksek riskli bir klinik tablo olarak karşımıza çıkar. Dispne, hipotansiyon, oligüri, volüm yüklenmesi veya akut böbrek fonksiyon bozukluğu ile başvuran hastalarda, kalp ve böbrek arasındaki patolojik etkileşimin erken fark edilmesi, mortalite ve morbiditeyi doğrudan etkiler.
Acil hekim için temel zorluk; hemodinamik stabiliteyi sağlarken renal perfüzyonu korumak, volüm yönetimini doğru dengelemek ve eş zamanlı olarak altta yatan tetikleyici kardiyak ya da renal patolojiyi tanımlamaktır. Diüretik direnci, vazopressör veya inotrop gereksinimi, kontrast kullanımı ve nefrotoksik ilaçlar gibi karar noktaları, acil serviste verilen ilk müdahaleleri yüksek riskli ve kritik hâle getirir.
Kardiyorenal sendrom, acil serviste çoğu zaman akut kalp yetmezliği, sepsis, akut koroner sendrom veya hipertansif acil gibi tabloların gölgesinde gelişir ve erken dönemde serum kreatinin gibi geleneksel biyobelirteçlerle saptanamayabilir. Bu nedenle klinik şüphe, yatak başı ultrasonografi, dinamik vital bulgu takibi ve erken multidisipliner yaklaşım, acil serviste etkili yönetimin temel taşlarını oluşturur. Erken tanı ve doğru yönlendirme, geri dönüşü olmayan organ hasarını önleyerek hasta sonuçlarını belirgin şekilde iyileştirir.
SINIFLANDIRMA VE ETİYOLOJİ
Kardiyorenal sendrom (KRS), her biri kendine özgü patofizyoloji, yönetim stratejileri ve prognoz ile seyreden 5 alt tipe ayrılır. Bu alt tiplerin doğru tanımlanması, klinik yaklaşımın belirlenmesi açısından kritik öneme sahiptir.
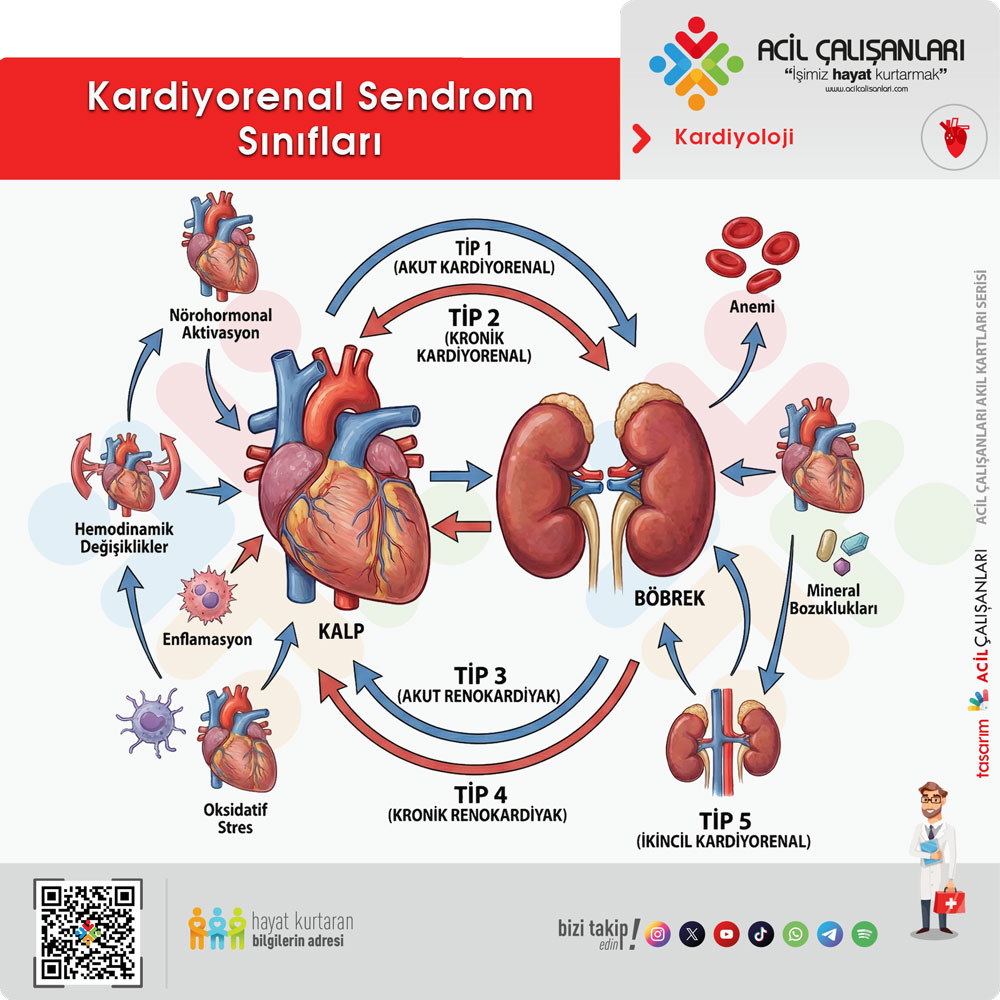
- Tip 1 (Akut Kardiyorenal Sendrom): Akut kardiyak fonksiyon bozulması, akut böbrek fonksiyon kaybına yol açar. (Örn: Akut dekompanse kalp yetmezliği sonrası AKI)
- Tip 2 (Kronik Kardiyorenal Sendrom): Kronik kardiyak disfonksiyon, zamanla kalıcı renal fonksiyon azalmasına neden olur. (Örn: Kronik kalp yetmezliği zemininde KBY gelişimi)
- Tip 3 (Akut Renokardiyak Sendrom): Akut böbrek fonksiyon bozulması, akut kardiyak fonksiyon azalmasına yol açar. (Örn: AKI sonrası akut kalp yetmezliği, aritmiler)
- Tip 4 (Kronik Renokardiyak Sendrom): Kronik böbrek hastalığı, kronik kardiyak disfonksiyon ile sonuçlanır. (Örn: KBY’ye bağlı LVH, kalp yetmezliği)
- Tip 5 (Sekonder Kardiyorenal Sendrom): Sistemik hastalıklar, eş zamanlı olarak kalp ve böbrek disfonksiyonuna neden olur. (Örn: Sepsis, diyabet, amiloidoz, SLE)
EPİDEMİYOLOJİ
Akut dekompanse kalp yetmezliği hastalarının önemli bir kısmında başvuru anında renal disfonksiyon mevcuttur. Çalışmalar göstermiştir ki; kardiyak disfonksiyon varlığı renal disfonksiyon gelişme riskini artırmakta, aynı şekilde renal disfonksiyon da kardiyak olayların insidansını yükseltmektedir. Bu karşılıklı etkileşim, kardiyorenal sendromun klinik önemini ve acil serviste erken tanınmasının gerekliliğini vurgulamaktadır.
PATOFİZYOLOJİ
Tip 1 kardiyorenal sendrom, akut kardiyak fonksiyon bozulmasının glomerüler filtrasyon hızında (GFR) akut azalmaya yol açmasıyla ortaya çıkar. Güncel çalışmalar, azalmış renal perfüzyondan ziyade artmış santral venöz basınçların renal hasarda daha kritik bir rol oynadığını göstermiştir.
Kardiyak fonksiyonun kötüleşmesine bağlı volüm yüklenmesi geliştiğinde, venöz basınçlar artar ve bu basınç efferent arteriyoller üzerinden geri iletilir. Sonuçta glomerüler filtrasyon basıncı azalır ve renal hasar meydana gelir. Renin-anjiyotensin-aldosteron sistemi (RAAS) ile sempatik sinir sistemi, kalp ve böbrek hasarını birbirine bağlayan temel mekanizmalardır.
KLİNİK BULGULAR
Hastanın öyküsü ve fizik muayenesi, akut–kronik dekompansasyon ayrımını yapmak ve tablonun primer olarak kardiyak mı yoksa renal kökenli mi olduğunu değerlendirmek açısından yol göstericidir.
Fizik Muayene Bulguları
Klinik muayene, kardiyorenal sendromun alt tiplerini net olarak ayırt etmeyebilir; ancak hastaların büyük bir kısmında volüm yüklenmesi bulguları mevcuttur:
- Artmış juguler venöz basınç
- Yaygın şişlik ve ödem (“Üçüncü boşluk” bulguları: plevral efüzyon, asit, periferik ödem)
- Akciğer oskültasyonunda raller / krepitanlar
Hastalar ayrıca azalmış kardiyak debi bulguları gösterebilir:
- Hipotansiyon
- Halsizlik
- Zayıf periferik nabızlar
- Anormal kalp hızı (taşikardi veya bradikardi)
Primer Renal Nedeni Düşündüren Bulgular
- Anemiye bağlı solukluk
- Kardiyak disfonksiyondan önce gelişen oligüri veya anüri
- Üremi bulguları ve semptomları (bulantı, kusma, mental durum değişikliği vb.)
TANI VE DEĞERLENDİRME
İlk değerlendirmede aşağıdaki testler yer almalıdır:
- Tam kan sayımı
- Kapsamlı biyokimya paneli (Kreatinin, Elektrolitler)
- İdrar incelemeleri (Mikroskopi, Protein/Kreatinin oranı, İdrar sodyumu)
- Beyin natriüretik peptid (BNP)
- Troponin
Görüntüleme Yöntemleri
- Elektrokardiyografi (EKG) ve Kardiyak Monitörizasyon
- Transtorasik Ekokardiyografi (TTE): Sol ventrikül ejeksiyon fraksiyonunu ölçmek ve perikardiyal effüzyon varlığını saptamak için.
- Renal Ultrasonografi: Böbrek boyutları ve yapısının değerlendirilmesi (Küçük böbrek boyutu kronik hastalığı düşündürür).
TEDAVİ VE YÖNETİM
KRS’li hastaların büyük çoğunluğunda volüm yüklenmesi bulunduğundan, tedavinin ana hedefi genellikle sıvı uzaklaştırılmasıdır; bu amaçla diüretikler veya ultrafiltrasyon kullanılır.
1. Diüretik Tedavi
- Loop diüretikleri (Furosemid) en sık kullanılan ajanlardır.
- Tip 1 KRS’li hastalarda sıklıkla diüretik direnci görülür ve yüksek dozlar gerekebilir.
- Sürekli intravenöz infüzyon veya aralıklı bolus dozlar uygulanabilir.
- Diüretik direncini aşmak için Loop diüretiğine Tiazid diüretik (Metolazon) eklenmesi etkili olabilir.
2. Ultrafiltrasyon
- Refrakter olgularda faydalı olabilir.
- Ancak güncel çalışmalar, övolemiyi sağlama sürecinin başlangıcında, semptom kontrolü açısından diüretik tedavinin ultrafiltrasyondan üstün olabileceğini göstermiştir.
3. İnotrop Tedavi
- Düşük kardiyak debisi olan ve hipotansif hastalarda (Dobutamin, Dopamin, Milrinon) düşünülebilir.
- Düşük kardiyak debi yoksa inotrop kullanımı önerilmez.
4. RAAS Blokajı
- ACE inhibitörleri ve ARB’ler, özellikle volüm eksikliği düzeltildikten sonra, dikkatli izlemle kullanılabilir.
Klinik Not: Kardiyorenal sendromda tedavi; volüm yönetimi, hemodinamik denge ve nörohormonal aktivitenin kontrolünü bireyselleştirilmiş bir yaklaşımla ele almayı gerektirir. Amaç, yalnızca böbrek veya kalbi değil, iki organ arasındaki patolojik döngüyü kırmaktır.
AYIRICI TANI
Kardiyorenal sendromun etiyolojisini ilk başvuruda belirlemek her zaman kolay değildir. Hastalar çoğu zaman klasik bulguların tamamı olmadan başvurabilir.
- Hipovolemik Nedenler: Son dönemde diüretik doz artışı, ishal, kusma, enfeksiyon, ısı çarpması.
- Diğer Böbrek Hasarı Nedenleri: Üriner obstrüksiyon, tübülointerstisyel hastalıklar.
PROGNOZ VE KOMPLİKASYONLAR
Kalp yetmezliği olan hastalarda gelişen akut böbrek hasarı (AKI), artmış mortalite riski ile ilişkilidir. Aynı şekilde, kalp yetmezliği bulunan ve kronik böbrek hastalığı (KBH) gelişen hastaların mortalitesi, KBH olmayanlara göre daha yüksektir.
Komplikasyonlar
- Karaciğer yetmezliği
- Solunum yetmezliği (İnvaziv/Noninvaziv ventilasyon ihtiyacı)
- İlerleyici böbrek yetmezliği (Diyaliz ihtiyacı)
PODCAST
(Podcast linki buraya eklenecek)
SORU
Bu hastadaki en olası kardiyorenal sendrom tipi aşağıdakilerden hangisidir?
KAYNAKLAR
İLGİLİ YAZI
https://www.acilcalisanlari.com/kalp-yetmezligine-genel-yaklasim.html




















