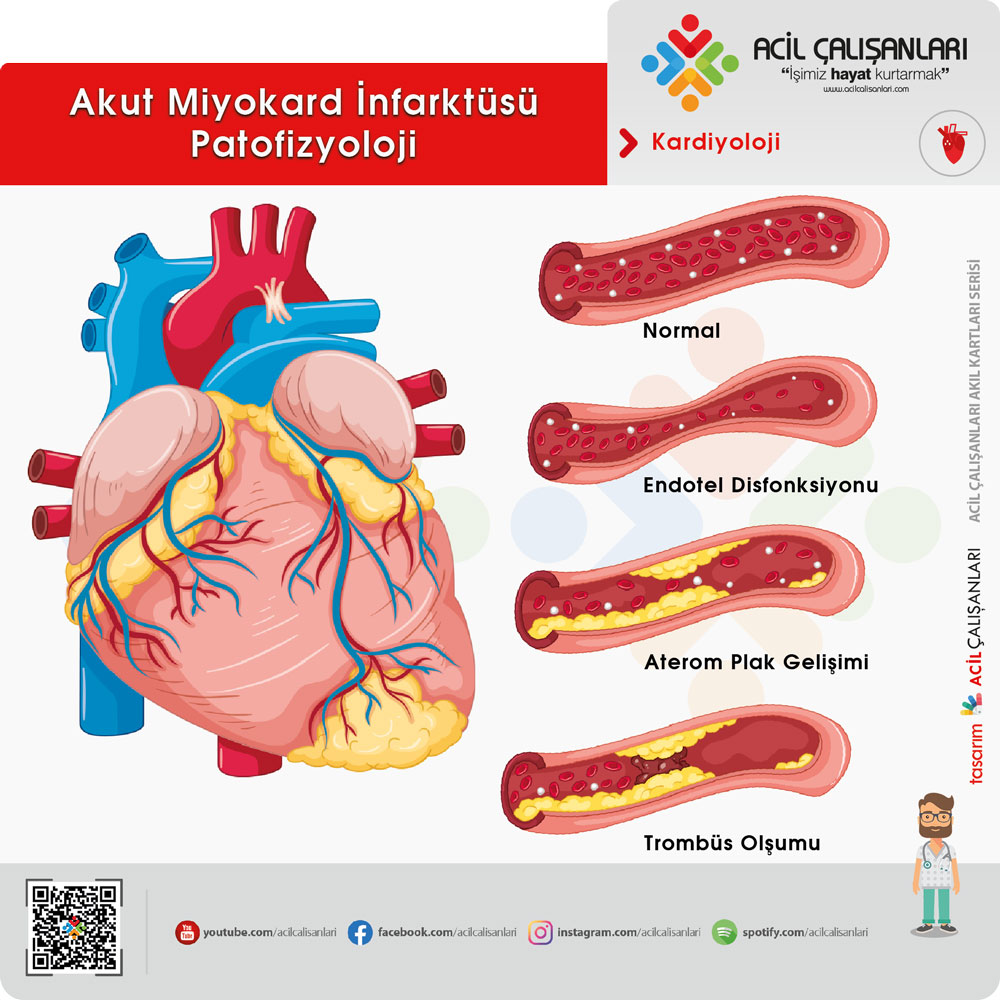
Akut koroner sendrom (AKS) fizyopatolojik olarak, aterosklerotik bir plağın erozyonu veya rüptürü sonucunda gelişen trombüs ya da embolinin koroner arterlerde ciddi daralma veya tam tıkanıklık oluşturması ve buna bağlı koroner kan akımının azalması ile ortaya çıkan klinik tablodur.
Kardiyak arrestlerin önemli bir kısmı, koroner arter hastalığı zemininde gelişen ve akut koroner sendrom klinik tablosuyla ani kardiyak ölüme yol açan disritmilerden kaynaklanır. Hastalar genellikle uzamış, iskemik tipte göğüs ağrısı ile başvururlar. Tanı; klinik belirtiler, elektrokardiyografik değişiklikler ve kardiyak enzimlerin birlikte değerlendirilmesiyle konulur.
Akut koroner sendromda hastaların yaklaşık %60’ı hastane öncesi dönemde hayatını kaybeder. Bu ölümlerin çoğunun arkasında ölümcül disritmiler yer almaktadır. AKS hastalarının erken tanınması ve buna bağlı erken, etkin müdahalelerle klinik kötüleşme önlenebilir; erken resüsitasyon uygulamaları ile sağ kalım oranı artırılabilir.
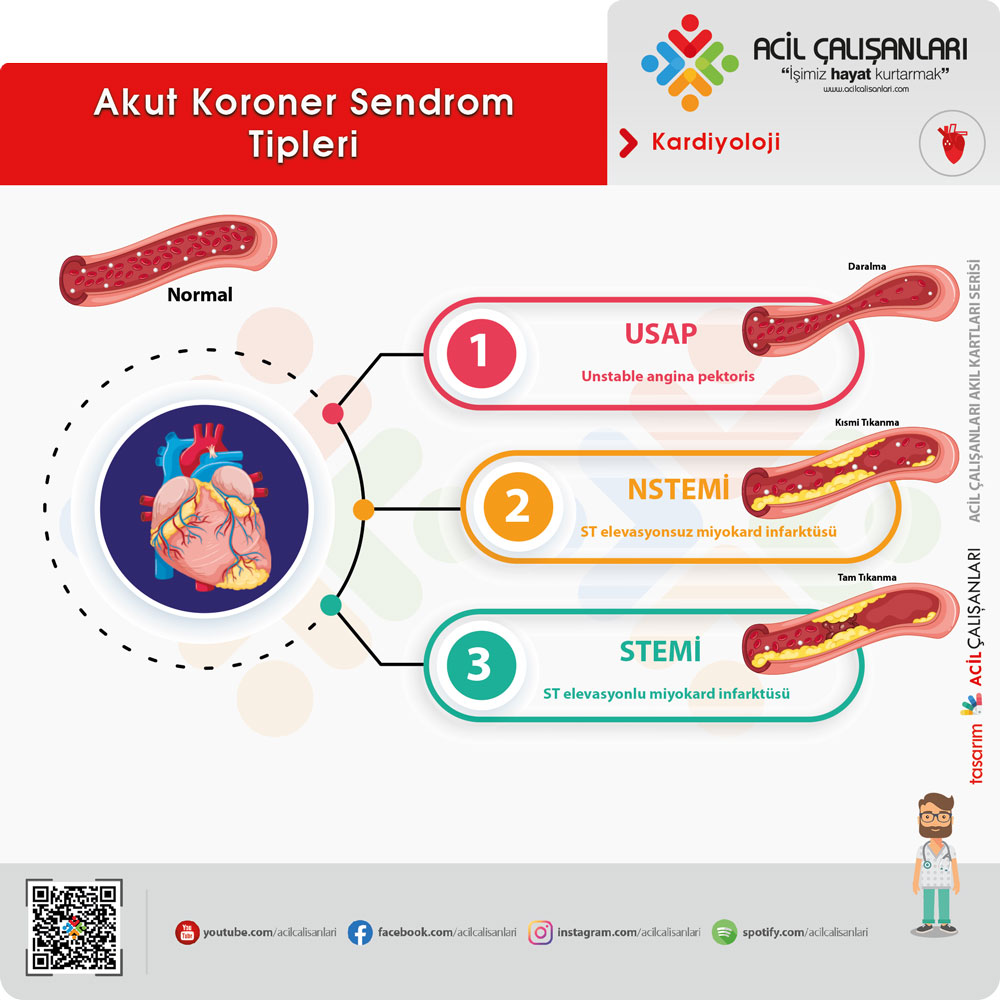
Akut koroner sendrom 3 alt başlıkta incelenir
- ST Elevasyonlu Miyokard İnfarktüsü (STEMİ)
- ST Elevasyonsuz Miyokard İnfarktüsü (NSTEMİ)
- Unstable Angina Pectoris (USAP)
Akut koroner sendrom, EKG bulgularına göre ST segment yükselmeli akut miyokard infarktüsü (STEMİ) ve ST segment yükselmesiz miyokard infarktüsü (NSTEMİ) olarak sınıflandırılır. Bu iki sınıfın tedavi basamakları arasında farklılıklar olsa da AKS tedavisinde temel hedefler benzerdir. Tedavide asıl amaç damar açıklığının ve miyokard perfüzyonunun yeniden sağlanması; miyokard hasarının ve buna bağlı gelişebilecek komplikasyonların önlenmesidir.
Trombotik sürecin başlangıcından itibaren ne kadar kısa sürede perfüzyon sağlanırsa, bu hedeflere ulaşmak o ölçüde kolaylaşır. Bu nedenle AKS tedavisinde ilk hedef, hastanın tedavisinde gecikmeye neden olabilecek faktörlerin ortadan kaldırılmasıdır.
Angina pectoris
Miyokard kan akışının azalması ve miyokard perfüzyonunun bozulması sonucu gelişen, miyokard iskemisinin neden olduğu göğüste ağrı veya rahatsızlık hissi olarak tanımlanır. Ağrı, terleme ve huzursuzluk en sık görülen şikayetlerdir. Semptomlara çoğu zaman koroner arterlerdeki daralmalar neden olur.
Koroner arterlerdeki kan akımının, miyokardın egzersiz veya stresle artan oksijen gereksinimini karşılayamaması için koroner arterlerdeki daralmanın en az %50-70 olması gerektiği kabul edilmektedir. Bununla birlikte anjinanın klinik önemini yalnızca lümendeki daralma değil; darlıkların sayısı ve uzunluğu da belirler.
Ağrı genellikle sternum arkasında ve çevresinde sıkışma, baskı veya yanma tarzında tarif edilir; çeneye ve her iki kola yayılabilir. Ağrıya geğirme, bulantı ve kusma eşlik edebilir; bazen gastroözofageal reflü hastalığı ile karıştırılabilir. Bu nedenle göğüs ağrılı hastalarda kapsamlı öykü alınması hem tanı hem de risk sınıflaması açısından önemlidir. Göğüs ağrısının yeri, niteliği, yayılımı, şiddeti, sıklığı, süresi, ilk ortaya çıkışı, eşlik eden yakınmalar ve tetikleyen etkenler mutlaka sorgulanmalıdır.
Sternum arkasında baskı tarzında, kola veya çeneye yayılım gösteren göğüs ağrısı tipik angina pectoris olarak tanımlanır; ancak AKS’li olgularda bulantı, kusma gibi atipik yakınmalar da görülebilir. Atipik başvurular kadınlarda, siyah ırkta, diyabetiklerde, yaşlılarda, psikiyatrik hastalığı olanlarda ve bilinç bozukluğu bulunanlarda daha sık görülür.
Angina pectoris, stable ve unstable olmak üzere iki başlıkta ele alınır. Unstable angina pectoris, AKS açısından dikkatle değerlendirilmesi gereken bir durumdur.
Stable angina pectoris
Unstable angina pectorisin anlaşılabilmesi için önce stable (kararlı) angina pectorisin bilinmesi gerekir. Angina pectoris, miyokard iskemisine bağlı gelişen göğüs ağrısını ifade eder. Stabil angina pectoris varlığında egzersiz gibi oksijen tüketimini artıran etkenler ağrıyı tetiklerken; istirahat ve oral nitratlarla ağrının hafiflemesi veya geçmesi beklenir. Emosyonel durum da ağrıyı etkileyebilir.
Eforla başlayan retrosternal göğüs ağrısı istirahat ile geçer ve oral nitratlara yanıt verir. Ağrı genellikle 10 dakikadan kısa sürer. Hasta son iki ay içinde ağrının şiddetinde, sıklığında veya süresinde değişiklik tariflemez.
Stabil anginalı hastaların çoğunda prognoz iyidir. Ölümcül olmayan miyokard infarktüsü geçirme olasılığı yılda %2-3, mortalite de %2-3 düzeyindedir. Risk faktörlerinin modifikasyonu ve yüksek riskli hastalarda revaskülarizasyon ile miyokard infarktüsü ve mortalite riski azaltılabilir.
Stable angina pectoris akut koroner sendrom olarak tanımlanmaz.
Unstable angina pectoris (USAP) – NSTEMI
Akut koroner sendromlar içinde yer alan iskemik bir tablodur. Bulgular ve belirtiler stable angina pectorise göre çok daha kararsız ve ciddidir. Ağrının şiddeti daha fazladır ve karakteri farklı olabilir.
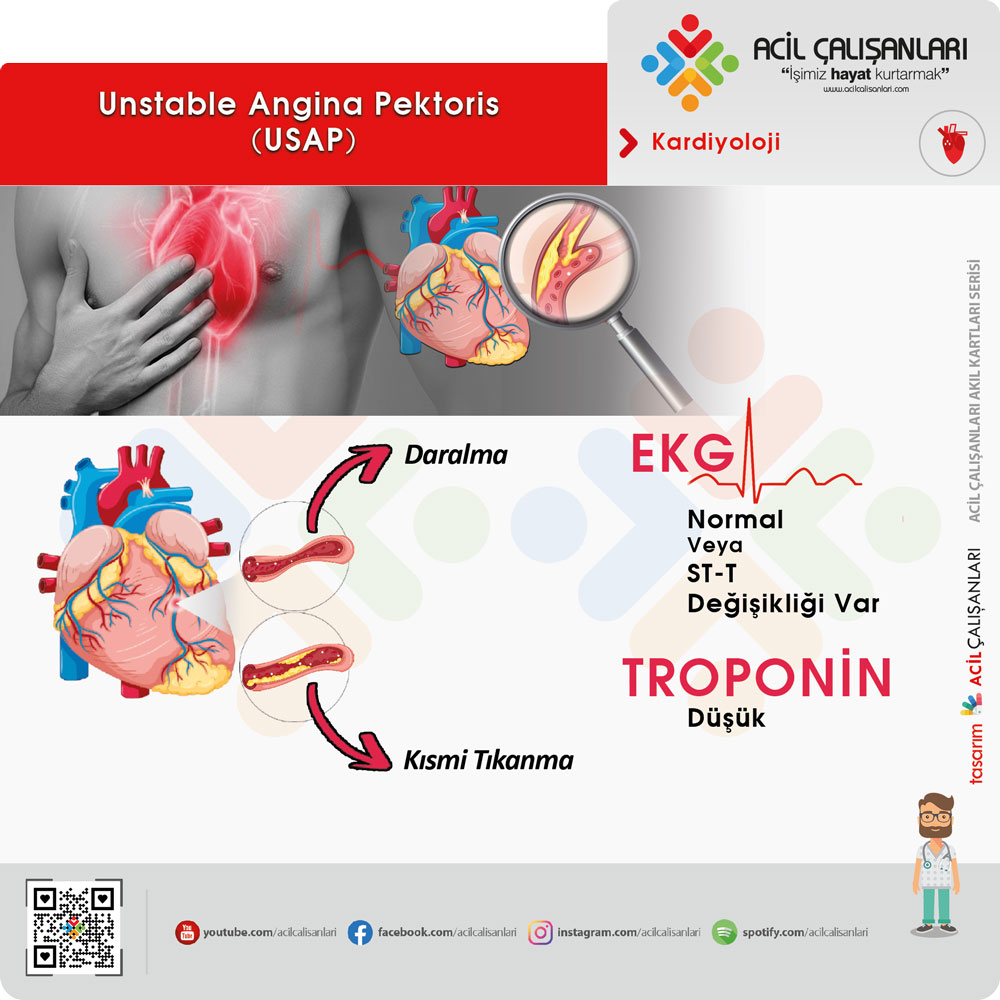
Göğüs ağrısı genellikle 20-30 dakika sürer. Sublingual nitratlara belirgin yanıt yoktur; ancak nitrogliserin verildiğinde ağrıda azalma görülebilir. Bu durum yanıltıcı olabileceği için nitrata yanıt tek başına tanısal kriter olarak kullanılmamalıdır.
Tabloya EKG değişiklikleri de eşlik edebilir. ST segment depresyonu veya T inversiyonu görülebilir. Troponin seviyeleri normal ise bu durum USAP olarak adlandırılır. Klinik belirtilere ek olarak troponin seviyelerinde yükselme varsa NSTEMI olarak tanımlanır. Koroner damarlarda tam tıkanıklık yoktur; ancak her atakta miyokard hasarı gelişebilir ve bu durum troponin seviyelerini artırır. Bu nedenle USAP ve NSTEMI için tedavi rejimleri benzerdir. USAP’lı hastaya miyokard infarktüsü geçiriyormuş gibi yaklaşılmalı ve hasta mutlaka perkütan girişim yapılabilecek hastaneye nakledilmelidir.
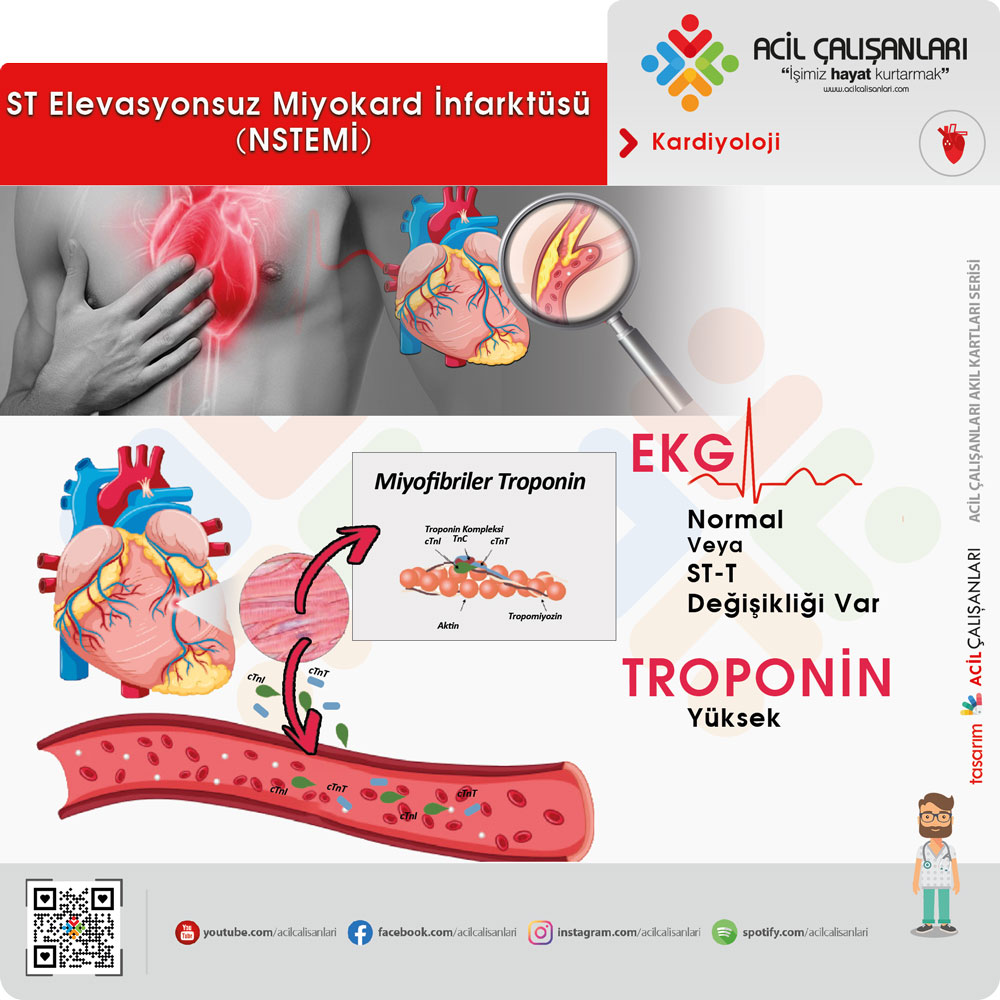
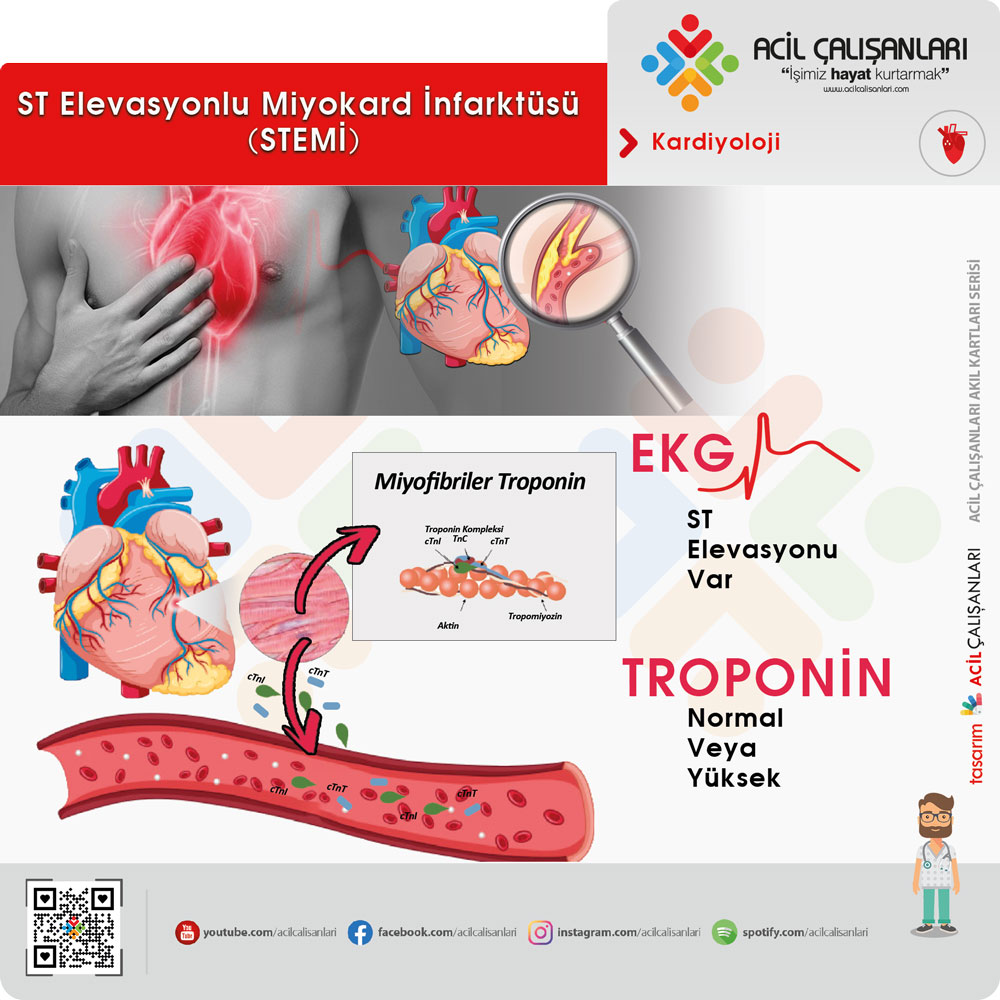
ST Elevasyonlu Miyokard İnfarktüsü (STEMİ)
Hastaların çoğunda şiddetli ve sürekli retrosternal göğüs ağrısı mevcuttur. Ağrı boyun, sırt ve üst ekstremitelere yayılabilir; nitratlara yanıt vermeyebilir ve narkotik analjeziklerle rahatlama sağlanabilir. Hastada belirgin sıkıntı hali, soğuk terleme ve ölüm korkusu görülebilir.
Koroner arterde tam tıkanıklık mevcuttur. Tıkanıklık sonucunda nekrotik bir alan oluşur ve bu alan hızla genişler. Nekroz bölgesini gösteren EKG derivasyonlarında Q dalgaları görülebilir. STEMI hastalarında ventriküler taşikardi, ventriküler fibrilasyon ve kardiyak arrest gelişebilir. Bu nedenle hastalar defibrilatöre bağlı yakın izlenmelidir.
AKS’li hastanın şikayetleri spesifik olabilse de nonspesifik belirti ve bulgular da görülebilir. Geğirme ve hazımsızlık gibi yakınmalar ilk bakışta gastrointestinal hastalık düşündürse de AKS açısından mutlaka değerlendirilmelidir. Özellikle diyabet gibi nöropati yapan hastalıklarda ağrı hiç hissedilmeyebilir veya daha hafif algılanabilir; bu hastalar gastrointestinal sistemle ilişkili şikayetler tarif edebilir. Yeni dal bloğu olan hastalarda STEMI tanısının atlanmaması gerekir.
Akut koroner sendrom hastalarında tanıya ulaşmada en önemli adım doğru anamnez almaktır. Hastanın klinik bulguları, EKG ve laboratuvar bulguları birlikte değerlendirilmelidir. Bu bulgulardan herhangi birinde anormallik saptanmaması AKS’yi dışlamaz. EKG, klinik ve laboratuvar bulgularının birlikte pozitif olması olası AKS tanısı için yeterlidir.
Tüm hastalara 12 derivasyonlu EKG çekilmelidir.
EKG’de J noktasından ölçülen ST segment elevasyonu aşağıdaki durumlarda koroner arter oklüzyonu açısından düşündürücü kabul edilir:
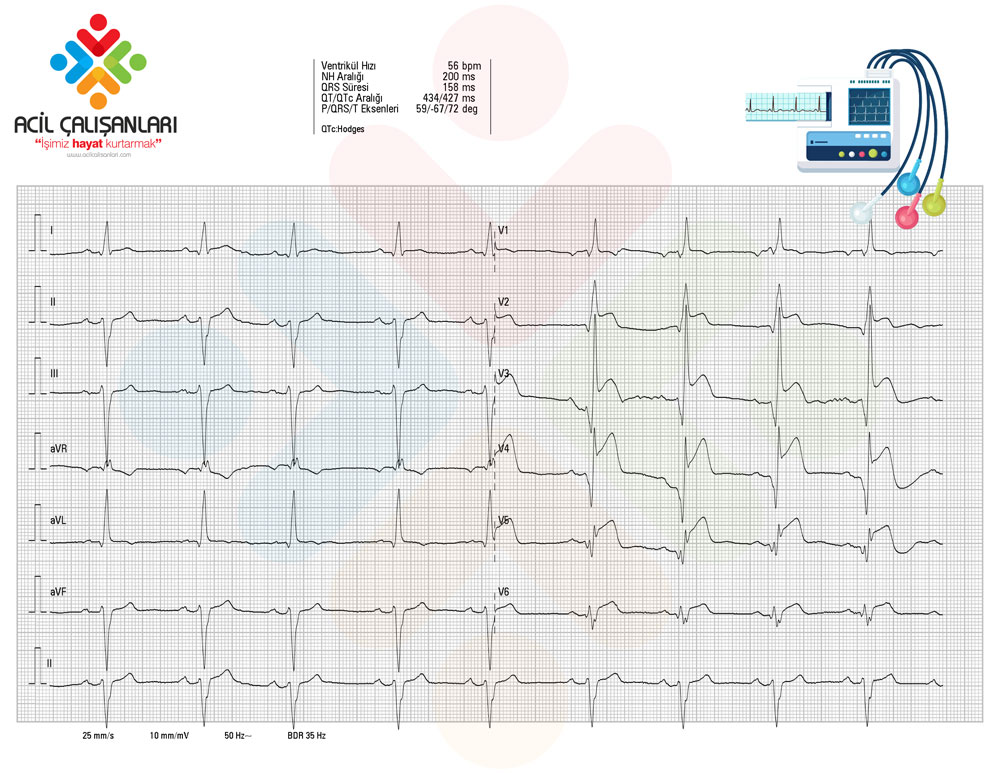
STEMI tanısının EKG’de gösterilebilmesi için en az iki ardışık derivasyonda ST segment elevasyonu olmalıdır:

- V2-V3 derivasyonunda
– 40 yaş altı erkeklerde ≥ 2.5 mm,
– 40 yaş ve üzeri erkeklerde ≥ 2 mm,
– Tüm yaşlardaki kadınlarda ≥ 1.5 mm
- Diğer derivasyonlarda ≥1 mm (sol ventrikül hipertrofisi veya sol dal bloğu yokluğunda)
Posterior MI: V1-V3 derivasyonlarında ST segment depresyonuna eşlik eden pozitif T dalgası ve beraberinde V7-V9 derivasyonlarında 0.5 mm veya daha fazla ST segment elevasyonu posterior MI düşündürmelidir.
İnferior MI: İnferior MI’larda sağ ventrikül MI eşlik edebileceğinden V3R ve V4R sağ prekordiyal derivasyonlarının çekilmesi önerilir.
EKG’de Q dalgasının varlığı reperfüzyon stratejisi kararını tek başına değiştirmemelidir.
AKS şüphesi olan hastalarda klinik öykü ve fizik muayenede dikkate değer bulgu olmaması veya ilk EKG ile biyobelirteçlerin negatif olması AKS’yi dışlamak için kullanılamaz. Hastaya tanı koymak ve tedavi kararı verebilmek için mutlaka izlem süresi gerekir.

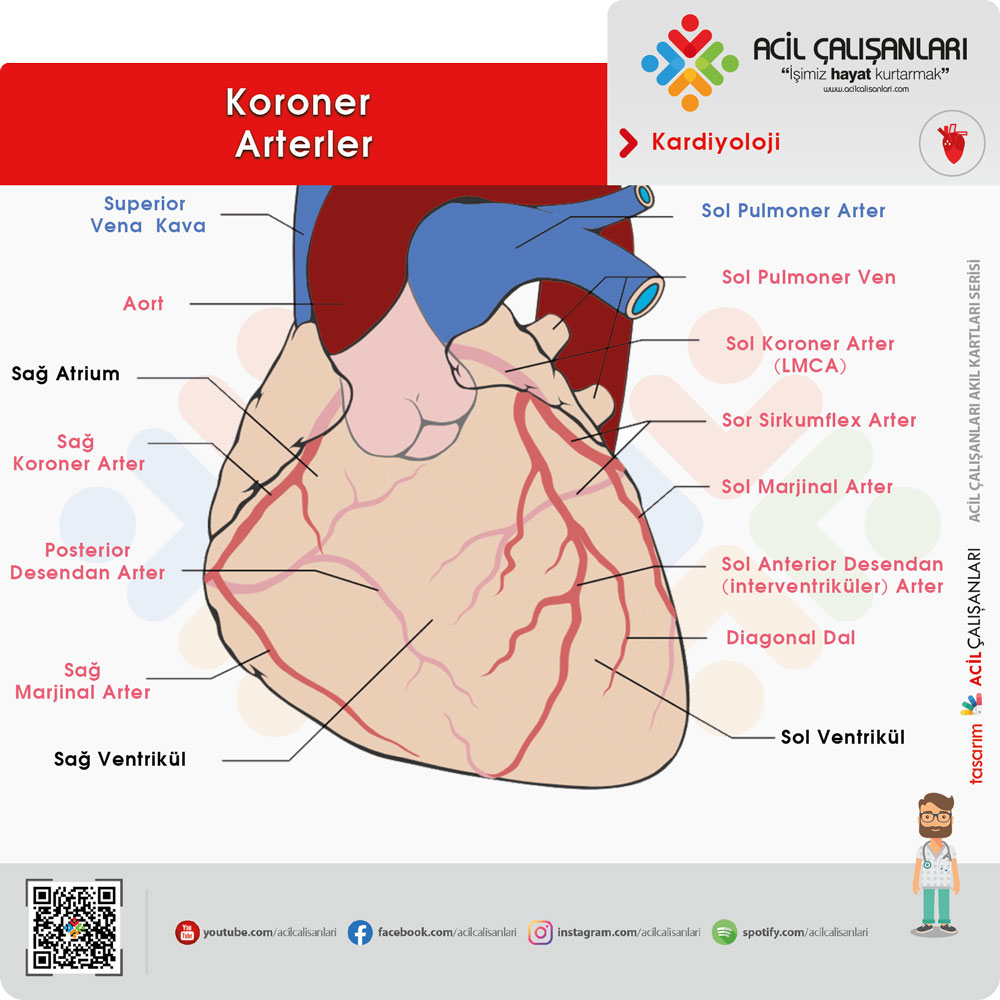
EKG’de ST segment elevasyonunun görüldüğü derivasyonlar, STEMI’nin lokalizasyonu hakkında bilgi verir.
Akut miyokard enfarktüsünde lokalizasyon
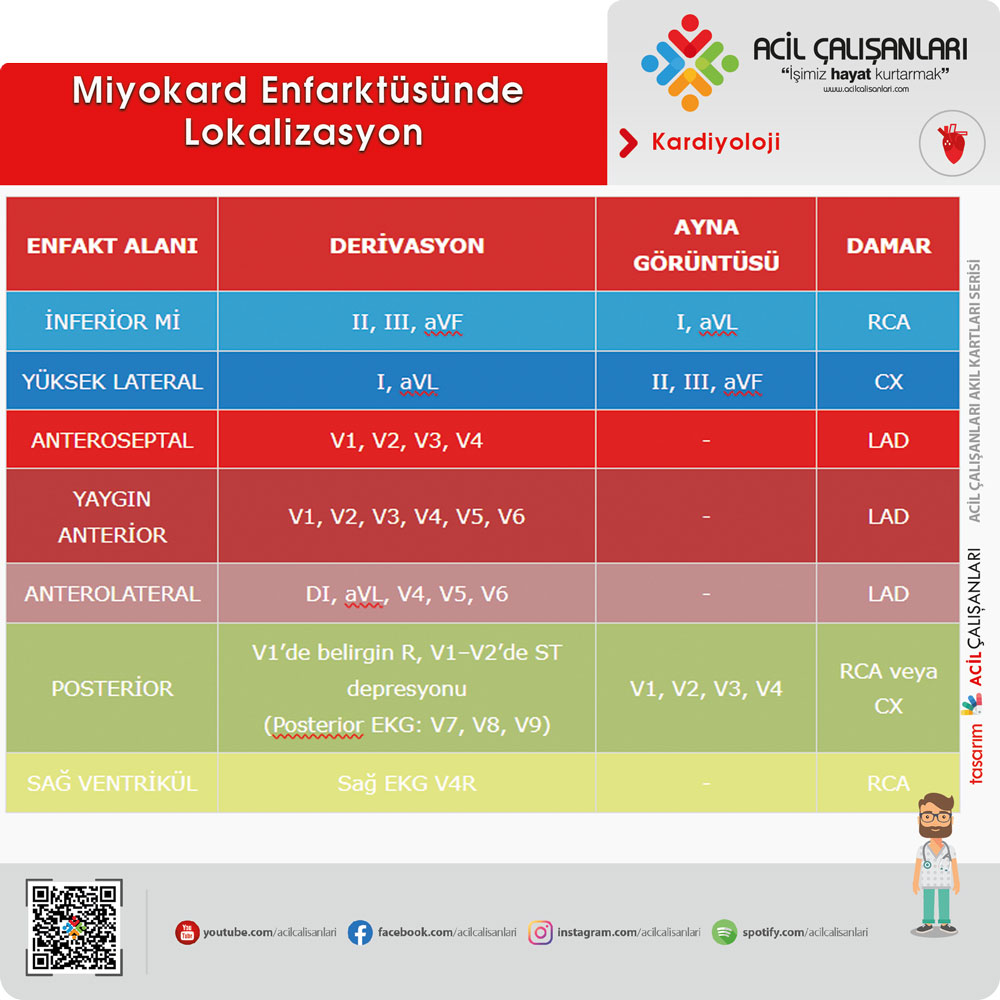
- İnferior MI
- Derivasyon: II, III, aVF
- Ayna görüntüsü: I, aVL
- Damar: RCA
- Yüksek lateral
- Derivasyon: I, aVL
- Ayna görüntüsü: II, III, aVF
- Damar: CX
- Anteroseptal
- Derivasyon: V1, V2, V3, V4
- Damar: LAD
- Yaygın anterior
- Derivasyon: V1, V2, V3, V4, V5, V6
- Damar: LAD
- Anterolateral
- Derivasyon: DI, aVL, V4, V5, V6
- Damar: LAD
- Posterior
- Derivasyon: V1’de belirgin R, V1-V2’de ST depresyonu
- Posterior EKG: V7, V8, V9
- Ayna görüntüsü: V1, V2, V3, V4
- Damar: RCA veya CX
- Sağ ventrikül
- Derivasyon: Sağ EKG V4R
- Damar: RCA
Reperfüzyon tedavisi
2023 ESC Kılavuzu’na göre, hastane öncesi akut koroner sendrom yönetiminde reperfüzyon tedavisi özellikle STEMI için kritik öneme sahiptir. Tedavi seçimi ve zamanlaması, hastanın damarının en hızlı şekilde açılmasına odaklanır.
Hastane öncesi reperfüzyon tedavisiyle ilgili temel öneriler:
1- Öncelikli strateji: Primer perkütan koroner girişim (PKG)
STEMI tedavisinde altın standart yöntem primer PKG’dir. Bu işlemde tıkalı damar anjiyografi ile saptanır ve balon veya stent ile açılır. Ambulans ekibinin STEMI tanısını koyduğu hasta doğrudan 7/24 hizmet veren yüksek hacimli bir PKG merkezine nakledilmelidir.

Burada hedef, tanı konulduktan sonraki 120 dakika içinde PKG’nin gerçekleştirilmesidir. Eğer hasta doğrudan primer girişim yapılan merkeze başvurmuşsa işlem süresi 60 dakikayı geçmemelidir.
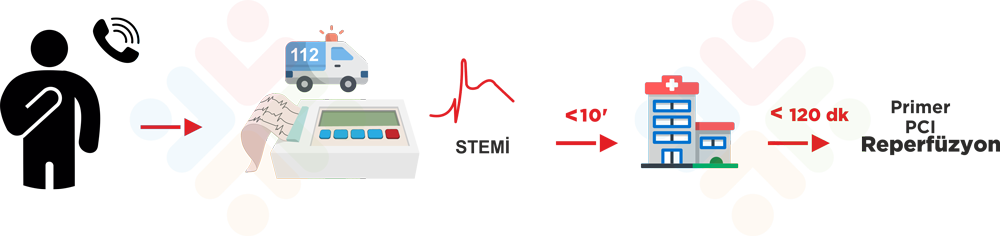
2- Alternatif strateji: Fibrinolitik tedavi
Primer PKG’nin öngörülen süre içinde (120 dakika) yapılamayacağı durumlarda fibrinolitik tedavi önerilir. Bu durum genellikle hastanın coğrafi olarak PKG merkezine uzak olduğu senaryolarda gündeme gelir. Fibrinolitik tedavi kararı verildiğinde, ilaç hastaneye ulaşmayı beklemeden, doğrudan hastane öncesi ortamda başlanmalıdır. Önceki yaklaşımlarda ilk tıbbi temas–iğne süresi 30 dakika olarak tanımlanırken, yeni kılavuzda bu hedef 10 dakikaya indirilmiştir. Bu nedenle “ilk tıbbi temas–iğne zamanı” olabildiğince kısa tutulmalıdır. Genel uygulama penceresi semptom başlangıcından sonraki ilk 12 saattir.
Kılavuzun getirdiği yeni yaklaşım:
2023 kılavuzunda önemli değişikliklerden biri, zaman ölçümünün ilk tıbbi temastan değil, EKG çekilip STEMI tanısı konulduktan sonra başlatılmasıdır. Bu nedenle donanımlı ambulanslarda EKG çekilmesi ve tanının ilgili merkezle doğrulanması özellikle vurgulanmaktadır. Böylece hasta acil servise uğramadan doğrudan kateter laboratuvarına yönlendirilebilir. Ayrıca “kapı-balon zamanı” terimi yerine artık “tanıdan PKG’ye kadar geçen süre” ifadesi kullanılmaktadır.
Farmakoinvaziv yaklaşım:
İlk 120 dakika içinde primer PKG imkânı olmayan hastalarda fibrinolitik tedavi verildikten sonra hasta girişim için sevk edilmelidir. Fibrinolitik tedavinin başarılı olup olmadığı 60-90 dakika içinde değerlendirilir. Eğer klinik ve EKG bulgularına göre tedavi başarısız ise hasta acilen kurtarıcı PKG için sevk edilmelidir. Eğer fibrinolitik tedavi başarılı olmuşsa hasta rutin koroner anjiyografi ve gerekirse PKG amacıyla sevk edilmelidir. Önceki kılavuzda 3 saat olarak belirtilen süre, yeni kılavuzda 2 saate indirilmiştir. Sonuç olarak fibrinolitik tedavinin ardından hasta 2-24 saat içinde girişim yapılabilecek bir merkeze gönderilmelidir.
Yaklaşım
Göğüs ağrısı ile sağlık birimine başvuru ilk tıbbi temas olarak kabul edilir. İlk tıbbi temasta semptom ve bulguların hızlı ve doğru analizi önemlidir. Göğüs ağrılı hastalarda EKG monitörizasyonu bipolar ve unipolar derivasyonlarda zaman zaman ST elevasyonu veya depresyonu göstermeyebilir. Tanının atlanmaması ve tedavinin aksamaması için göğüs derivasyonları mutlaka çekilmelidir.
Hastane öncesi ilk temasta değerlendirilen hastanın ilk 10 dakika içinde 12 derivasyonlu EKG’sinin çekilmesi erken tanı açısından büyük yarar sağlar. Hem ESC hem de ACC/AHA kılavuzları, AKS şüphesinde ilk tıbbi temastan sonraki 10 dakika içinde EKG çekilmesini önermektedir.
Eğer EKG bulguları STEMI ile uyumluysa, hemen reperfüzyon tedavisi planlanmalı ve hasta koroner anjiyografi yapılabilen hastaneye nakledilmelidir. Eğer EKG STEMI ile uyumlu değilse ve AKS şüphesi devam ediyorsa, risk sınıflaması ile birlikte seri EKG ve kardiyak enzim takibi yapılabilecek uygun merkeze nakil sağlanmalıdır. Transfer sürecinde hasta monitörize edilerek izlenmelidir.
AKS trombotik bir süreç olduğu için tedavinin en önemli basamağı antitrombosit tedavinin eksiksiz uygulanmasıdır. Bu yaklaşım hem erken dönemde hem de reperfüzyon sonrası dönemde önem taşır. Tanının STEMI olduğu hastalarda göğüs ağrısının ortadan kaldırılması amacıyla intravenöz morfin düşünülebilir; ancak morfinin tedavideki yeri tartışmalıdır.
Nitrat tedavisine rağmen göğüs ağrısı devam ediyorsa ve kontrendikasyon yoksa intravenöz morfin sülfat kullanılabilir. Başlangıç dozu 3-5 mg IV (sulandırılarak) olup ağrı geçene kadar birkaç dakikada bir tekrarlanabilir. Morfinin neden olabileceği hipotansiyon nedeniyle her uygulama sonrası kan basıncı kontrol edilmelidir. Sağ ventrikül infarktında nitratlar kontrendikedir; bu hastalarda hipotansiyon sıvı yüklemesi ile tedavi edilir. Akut koroner sendromda ağrı tedavisinde antiinflamatuvar ilaçların yeri yoktur.
Kılavuzlarda STEMI’de morfin kullanımı önerilmekle birlikte, son veriler morfinin AKS’deki rolünü tartışmalı hale getirmiştir.
Geriye dönük gözlemsel bir çalışma olan CRUSADE Registry’de, NSTEMI’de morfin kullanımının artmış ölüm riski ile ilişkili olduğu gösterilmiştir. Bu nedenle özellikle NSTEMI’de belirgin olmak üzere, AKS’li hastalarda morfin kullanımından kaçınmak uygun olabilir. Morfin kullanımı yalnızca çok şiddetli ağrısı olan hastalarla sınırlandırılmalıdır.
Morfinin olumsuz etkilerinin mekanizması tam olarak bilinmemekle birlikte, bradiaritmiye yol açabilmesi ve antitrombosit ilaçların biyoyararlanımını azaltması sorumlu tutulmaktadır. Hem STEMI hem de NSTEMI’de morfinin hem klopidogrelin hem de yeni P2Y12 inhibitörlerinin biyoyararlanımını azalttığı ve yüksek trombosit reaktivitesiyle ilişkili olduğu gösterilmiştir. ST segment yükselmesiz miyokard infarktüsünde morfin artık rutin olarak önerilmemektedir.
Miyokard infarktüsünde hiperoksinin zararlı olabileceğini gösteren veriler nedeniyle AKS olgularında rutin oksijen uygulaması önerilmez. Yalnızca hipoksi, dispne veya kalp yetmezliği bulguları varsa oksijen tedavisi gereklidir. Kardiyak arrest gelişen AKS olgularında resüsitasyon sırasında yeterli oksijen desteği sağlanmalıdır; ancak spontan dolaşım geri döndükten sonra hiperoksiden kaçınılmalı ve satürasyon %94-98 aralığında tutulmalıdır.
Kılavuzlar, hipoksemi bulguları varsa veya oksijen satürasyonu <%90 ise oksijen tedavisini önermektedir. Günlük pratikte tüm hastalara oksijen verilmesi yanlış bir uygulamadır. Bunun nedeni, oksijen tedavisinin koroner akımı azaltabilmesi, koroner damar direncini artırabilmesi ve reperfüzyon hasarına neden olabilmesidir. AVOID çalışmasında, hipoksisi olmayan STEMI hastalarına oksijen verilmesinin miyokard hasarını artırdığı; tekrarlayan miyokard infarktüsü, majör kardiyak aritmi ve daha geniş infarkt alanı ile ilişkili olduğu gösterilmiştir.
Asetil salisilik asidin (ASA) AKS’de mortaliteyi azalttığı çok sayıda çalışmada gösterilmiştir. Aspirin oral yolla çiğnetilerek veya tromboksan A2 bağımlı trombosit agregasyonunu tam inhibe etmek amacıyla intravenöz olarak verilebilir. Bu nedenle aktif gastrointestinal kanama ve alerji dışında 300 mg enterik kaplı olmayan ASA hastane öncesi dönemde verilmelidir. ASA kullanılamayan durumlarda ADP reseptör inhibitörleri (örneğin tikagrelor 180 mg veya klopidogrel 300 mg yükleme dozu) kullanılabilir.
İskemik göğüs ağrısı varsa koroner spazmı azaltmak amacıyla sistolik kan basıncı 90 mmHg üzerinde olan ve bradikardisi olmayan hastalarda gliseril trinitrat kullanılabilir. Uygun kan basıncı varlığında 0.4 mg sublingual sprey şeklinde 5 dakikada bir, toplam 3 doza kadar uygulanabilir. İnatçı ağrı veya akciğer ödemi durumunda intravenöz nitrogliserin 10 mcg/dk dozunda başlanabilir.
STEMI’de tedavi

- ABCDE yaklaşımı ile hasta değerlendirilmelidir.
- Hastanın kardiyak ritmi ve kan basıncı monitörize edilmelidir.
- Kardiyak arreste karşı 18 G çift taraflı IV damar yolu açılmalıdır.
- Gerekliyse oksijen desteği sağlanmalıdır. SpO2 %90’ın üzerinde olan hastalara rutin oksijen verilmemelidir. KOAH hastalarında hedef SpO2 %88-92 olmalıdır.
- Hastaya 150-300 mg aspirin çiğnetilerek oral verilir. Aspirin alerjisi veya kontrendikasyonu varsa klopidogrel 300 mg tercih edilebilir.
- Nitrat dil altı tablet (Isordil 5 mg) veya oral sprey uygulanır. 5 dakika ara ile iki kez daha tekrarlanabilir. Bradikardi veya sistolik basıncın 90 mmHg altında olduğu hipotansiyonda verilmemelidir.
- STEMI’de ağrının azaltılması amacıyla Morfin HCl 3-5 mg IV uygulanabilir; 5-15 dakika ara ile tekrarlanabilir. NSTEMI’de önerilmez. Her doz sonrası kan basıncı kontrol edilmelidir.
- 112 tarafından STEMI tanısı konduğunda acil servisin bypass edilerek hastanın doğrudan kateterizasyon laboratuvarına götürülmesi endikedir.
- PCI yapılamayan merkeze başvuran hastalarda, girişim yapılacak merkeze sevki hızlandırmak için “door-in door-out” süresinin 30 dakika veya altında olması önerilir.
- STEMI için planlanan strateji fibrinoliz ise, ilk 10 dakika içinde EKG değerlendirilmeli ve 60 dakika içinde reperfüzyon sağlanmalıdır.
- STEMI tanısı ile koroner girişim seçildiyse tanı ile kateterizasyon arasındaki maksimum gecikme ≤120 dakika olmalıdır.
- Transfer edilen hastalarda STEMI tanısı ile kateterin takılması arasındaki maksimum süre ≤90 dakika olmalıdır.
- P2Y12 inhibitörlerinin STEMI’de ne zaman başlanacağı konusunda kanıtlar sınırlıdır.
- Tercih edilen P2Y12 inhibitörü prasugrel (Effient®) ise 60 mg yükleme, ardından 10 mg/gün idame verilebilir. Vücut ağırlığı ≤60 kg olan hastalarda 5 mg/gün önerilir. İnme öyküsü olanlarda kontrendikedir.
- Tercih edilen P2Y12 inhibitörü tikagrelor (Brilinta®) ise 180 mg yükleme, ardından 90 mg günde 2 kez idame verilebilir.
- Potent bir P2Y12 inhibitörü uygun değilse veya kontrendikeyse 600 mg klopidogrel yükleme yapılmalı; PCI öncesi veya en azından PCI sırasında uygulanmalıdır.
- Antitrombositer tedavi planlanmazsa unfraksiyone heparin 70-100 IU/kg IV bolus, planlanırsa 50-70 IU/kg IV bolus uygulanır. Genel yaklaşım olarak 4000-5000 IU IV bolus verilebilir.
- Perkütan koroner girişim yapılabilecek merkeze ulaşımın mümkün olduğu hastalarda fibrinolitik tedavi başlanması önerilmez.
NSTEMI’de tedavi
NSTEMI, ST segment elevasyonu olmadan gelişen miyokard infarktüsüdür. EKG’de ST segment depresyonu ve T dalga inversiyonu görülebilir. Hastane öncesi tedavi genel olarak STEMI’ye benzerdir.
Tedavinin temel amacı:
- Koroner arteri tıkayabilecek ve daha geniş miyokard hasarına neden olabilecek yeni trombüs oluşumunu engellemek,
- Sınırlı oksijen ve glikoz sunumuna rağmen miyokard hücrelerinin yaşam şansını artırmak için miyokardın oksijen ihtiyacını azaltmaktır.
Bu nedenle NSTEMI’de, STEMI’den farklı olarak fibrinolitik tedavi uygulanmaz; onun yerine antitrombotik tedavi tercih edilir.
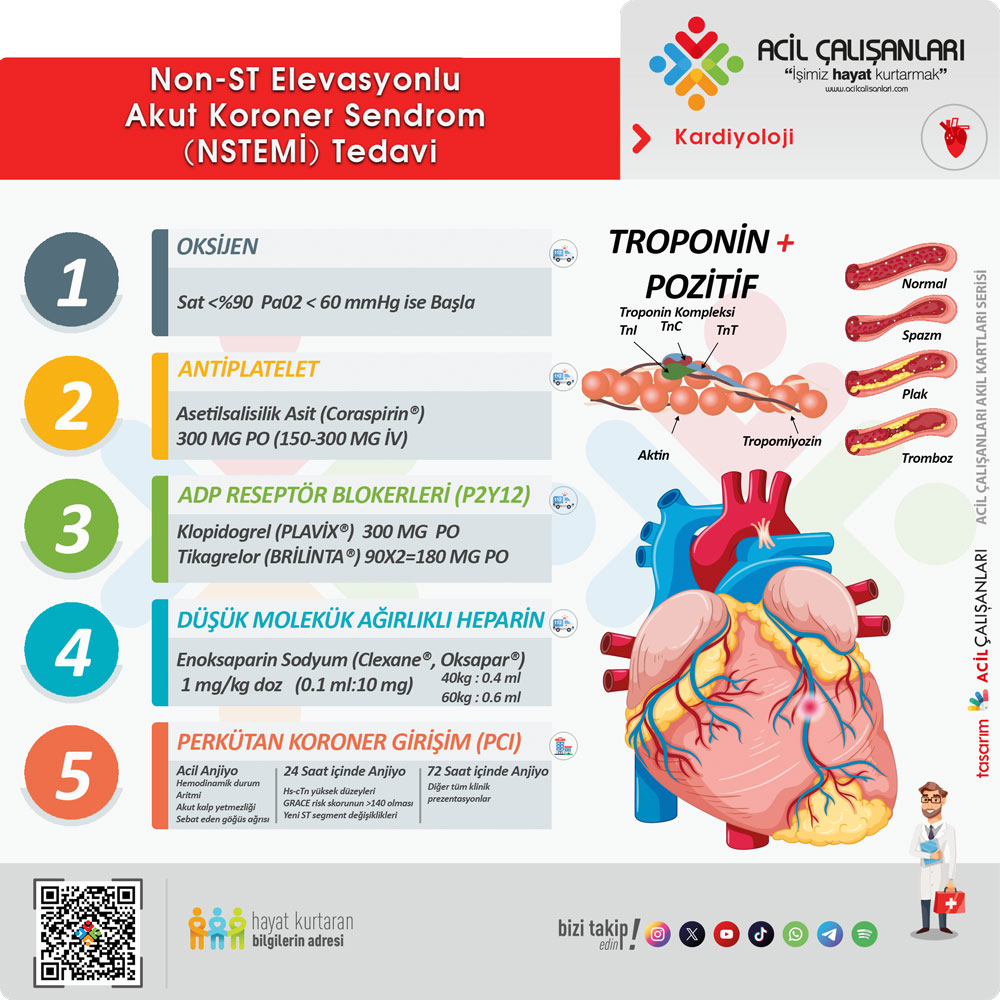
- ABCDE yaklaşımı ile hasta değerlendirilmelidir.
- Hastanın kardiyak ritmi ve kan basıncı monitörize edilmelidir.
- Kardiyak arreste karşı hazırlık amacıyla 18 G çift taraflı IV damar yolu açılmalıdır.
Oksijen tedavisi
- Gerekiyorsa oksijen desteği sağlanmalıdır.
- Oksijen verilmeden önce SpO₂ ölçülmeli; %90’ın üzerinde olan hastalara rutin oksijen verilmemelidir.
- KOAH hastalarında hedef SpO₂ %88-92 arasıdır.
- Hipoksi, dispne veya kalp yetmezliği bulgusu yoksa oksijen tedavisine gerek yoktur.
Antitrombosit tedavi
- Hastaya 150-300 mg aspirin çiğnetilerek oral verilmelidir.
- Aspirin dozu: Başlangıçta 300 mg, sonrasında günde 100 mg idame edilir.
- P2Y12 inhibitörleri:
- Klopidogrel (Plavix®, Karum®, Pingel®): Yükleme 300-600 mg, ardından 75 mg/gün idame. Özellikle 75 yaş üstü hastalarda tercih edilebilir.
- Tikagrelor (Brilinta®): Yükleme 180 mg, ardından 90 mg günde 2 kez idame. Özellikle 75 yaş altı hastalarda aspirine ek olarak önerilir.
Antikoagülasyon
- Enoksaparin (LMWH: Clexane®, Oksapar®)
- IV puşe: 1 mg/kg
- Subkutan: 1 mg/kg 12 saatte bir
- Böbrek yetmezliği olan hastalarda: 1 mg/kg günde tek doz
- Uygulama süresi: yatış süresince veya PKG yapılana kadar
Anti-iskemi tedavisi
- Göğüs ağrısı dil altı nitrat ile geçmezse, intravenöz veya bukkal nitrat uygulanabilir.
![]() NSTEMI ile ilgili tedavi yazımıza buradan erişebilirsiniz.
NSTEMI ile ilgili tedavi yazımıza buradan erişebilirsiniz.
Kaynaklar
- https://www.acilcalisanlari.com/akut-koroner-sendrom-esc-2023-kilavuzunda-neler-degisti.html
- https://www.acilcalisanlari.com/wp-content/uploads/2019/05/STEMI-ESC-2017.pdf
- https://www.acilcalisanlari.com/wp-content/uploads/2020/09/2020-ESC-Guidelines-for-the-management-of-NSTMI.pdf
- Meine TJ, Roe MT, Chen AY, Patel MR, Washam JB, Ohman EM, et al. Association of intravenous morphine use and outcomes in acute coronary syndromes: results from the CRUSADE Quality Improvement Initiative. Am Heart J. 2005;149:1043-1049.
- Parodi G, Bellandi B, Xanthopoulou I, Capranzano P, Capodanno D, Valenti R, et al. Morphine is associated with a delayed activity of oral antiplatelet agents in patients with ST-elevation acute myocardial infarction undergoing primary percutaneous coronary intervention. Circ Cardiovasc Interv. 2014;8.
- Kubica J, Adamski P, Ostrowska M, Sikora J, Kubica JM, Sroka WD, et al. Morphine delays and attenuates ticagrelor exposure and action in patients with myocardial infarction: the randomized, double-blind, placebo-controlled IMPRESSION trial. Eur Heart J. 2015.
- Stub D, Smith K, Bernard S, Nehme Z, Stephenson M, Bray JE, et al. Air versus Oxygen in ST-Segment-Elevation Myocardial Infarction. Circulation. 2015;131:2143-2150.





















Elinize sağlık güzel ve akıcı bir yazı olmuş. NSTMI konusu için ekleme yapmak isterim sadece tikagrelor 180mg klopidogrel 300mg yerine tercih edilebilir bir alternatif
Eline Sağlık Güzel Olmuş Akıcı acilcilerin anlayacağı dilde olmuş.