Viral kanamalı ateş (VKA) diğer adıyla hemorajik ateş özel çoklu virüslerin neden olduğu sıklıkla ölümcül kanamalarla karakterize, bulaşıcı bir hastalık grubudur. VKA’e neden olan virüslerin tümü zarflı RNA virüsleridir ve zoonotik özelliktedirler. Başlangıçta grip benzeri semptomlar ile görülürken bazı hastalarda klinik tablo hızla çoklu organ yetmezliğine gidebilir ve mortal bir şekilde sonuçlanabilir. Tanı yüksek klinik şüphe ve ayrıntılı anamnez alınması ile konulur.
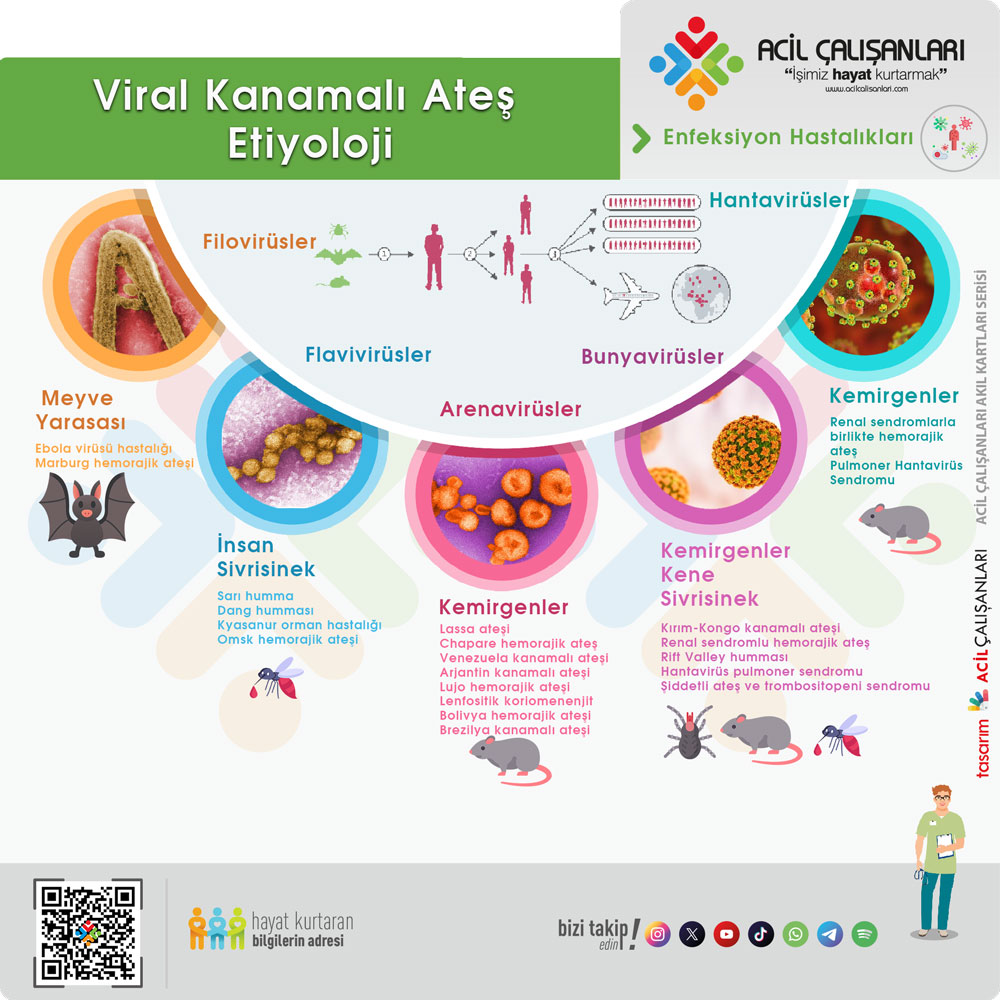
Aşağıdaki tabloda önemli VKA etkeni virüs aileleri ve endemik olduğu bölgeler verilmiştir.
| Kaynak | Bulaş | Etken ve Hastalık | |
| Hantavirüsler (HV)
(Güneybatı ABD) |
Kemirgenler | Aerosolleşmiş kemirgen dışkısı |
|
| Filovirüsler
(Sahra altı Afrika) |
Meyve yarasası | Belirsiz |
|
| Arenavirüsler
(Sahra altı Afrika) |
Kemirgenler | Aerosolleşmiş kemirgen dışkısı |
|
| Flavivirüsler
(Tropik bölgeler, dünyada hızla yayılıyor) |
İnsan | Sivrisinek |
|
| Bunyavirüsler
|
Kemirgenler | Kene veya sivrisinek |
|

Arenaviridae ailesine ait virüsler , kemirgen kaynaklı hastalıklarla ilişkilidir. Afrika, Amerika, Asya ve Avrupa’da bulunabilen kemirgenlerle bağlantılıdır. Enfeksiyon, kemirgen idrarı veya dışkılarının teması yoluyla bulaşır. Ayrıca bu dışkıdan veya temas ettiği nesneden havaya yayılan viral partiküllerle aerosol oarak bulaşabilir. Bazı virüsler ayrıca insandan insana bulaşabilir ve hastane enfeksiyonlarına neden olabilir. Bir arenavirüs olan Lassa virüsü, Batı Afrika’da vaka ölüm oranları %50’ye varan yüksek salgınlara neden olmuştur. Bu virüs, çoğunlukla çok memeli sıçanlarla doğrudan temas yoluyla etkili bir şekilde yayılır.
Bunyavirüsler ailesine ait virüsler eklembacaklılar ve kemirgenler yoluyla bulaşır. Bu virüsler Kırım-Kongo kanamalı ateşi, hantavirüs enfeksiyonları ve Rift Vadisi ateşine enfeksiyonlarına neden olurlar. Kırım-Kongo kanamalı ateşi insanlarda en yaygın kene kaynaklı hastalık olması nedeniyle bilinmesi gereken önemli bir hastalıktır. Bu hastalığa Ixodid keneler tarafından bulaşabilen bir Nairovirus neden olur ve Afrika ve Asya’da endemiktir. Bulaşma ayrıca kan veya diğer vücut sıvılarına maruz kalma yoluyla gerçekleşir ve ciddi bir enfeksiyona yol açabilir ve ölümcül olabilir.
Filovirüsler ailesine ait virüsler şempanzeler, goriller, meyve yarasaları, maymunlar, orman antilopları ve kirpilere dokunulması ile bulaşır. En tanınmışları Afrikada görünen Ebola virüsü hastalığı ve Marburg hemorajik ateşidir. İnsanlara bir kez bulaştıktan sonra, özellikle enfekte hastalara bakanlarda, kişiden kişiye yayılma riski vardır. Demokratik Kongo Cumhuriyeti’nde vaka ölüm oranları %80 ila %90’a varan birkaç Ebola salgını yaşanmıştır. Marburg hemorajik ateşinin ölüm oranlarını ise %82 civarındadır.
Flavivirüsler ailesine ait virüsler genelde eklembacaklılar yoluyla bulaşır. Dang virüsü, Aedes aegypti veya Aedes albopictus sivrisinekleri tarafından bulaşır. Bu hastalık 100’den fazla ülkede endemiktir ve Afrika, Amerika, Asya, Avustralya, Avrupa ve Pasifik Adaları’nda bulunabilir. Dang humması, dang hemorajik ateşi ve dang şok sendromu ile ilişkili daha ciddi morbidite ve mortalite ile %0,8 ila %2,5 arasında bir ölüm oranına sahiptir.
 Bu hastalıklarda rol oynayan virüslerin çoğu, insanlara bulaşmak için vektörlere ihtiyaç duyar ve çoğunluğu eklembacaklılarla veya kemirgenlerle bulaşan enfeksiyonlardır. Zoonotik yapıları göz önüne alındığında, bu hastalıklar genellikle endemik bölgelerle sınırlıdır. Bununla birlikte, artan insan göçü ve daha fazla küreselleşme göz önüne alındığında, bu hastalıklar artık coğrafi kökenleriyle sınırlı değildir.
Bu hastalıklarda rol oynayan virüslerin çoğu, insanlara bulaşmak için vektörlere ihtiyaç duyar ve çoğunluğu eklembacaklılarla veya kemirgenlerle bulaşan enfeksiyonlardır. Zoonotik yapıları göz önüne alındığında, bu hastalıklar genellikle endemik bölgelerle sınırlıdır. Bununla birlikte, artan insan göçü ve daha fazla küreselleşme göz önüne alındığında, bu hastalıklar artık coğrafi kökenleriyle sınırlı değildir.
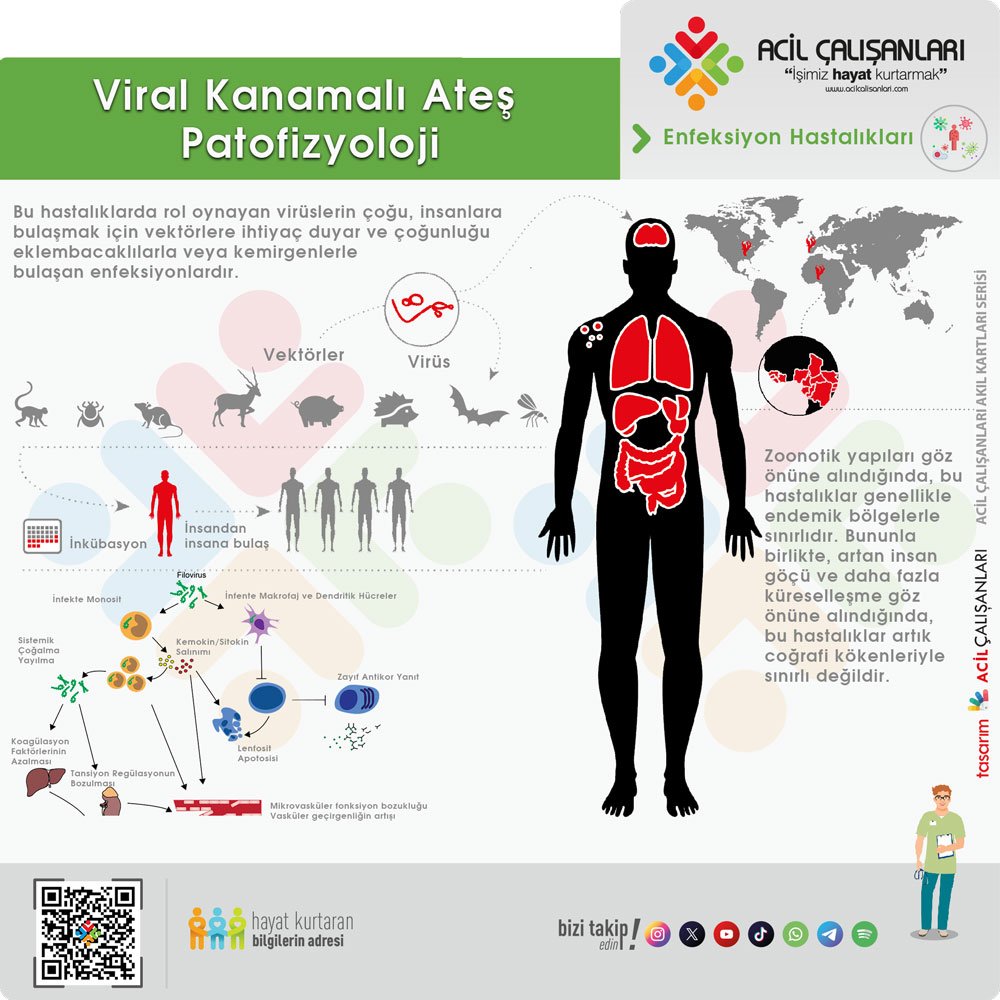 Etkenler farklı virüs ailelerinden olsalar da gelişen mekanizmalar aynıdır. Viral hemorajik ateşlerde rol oynayan patojenler, makrofajlar ve dendritik hücreler içinde çoğalabilir, bu da konakçı içinde hızlı yayılmaya izin verir. Makrofajların tetiklenmesi ile sitokinleri ve kemokinleri serbest kalır ve artan vasküler geçirgenliğe mikrovasküler fonksiyon bozukluğu eklenir. Sonrasına prokoagülan durum da eklenir ve yaygın damar içi pıhtılaşma ile sonuçlanan mekanizmaları tetiklenmiş olur. VKA’lerde gelişen şok yüksek mortalite ile ilişkilidir. Şok hipovolemik ve dağılımsal özelliktedir.
Etkenler farklı virüs ailelerinden olsalar da gelişen mekanizmalar aynıdır. Viral hemorajik ateşlerde rol oynayan patojenler, makrofajlar ve dendritik hücreler içinde çoğalabilir, bu da konakçı içinde hızlı yayılmaya izin verir. Makrofajların tetiklenmesi ile sitokinleri ve kemokinleri serbest kalır ve artan vasküler geçirgenliğe mikrovasküler fonksiyon bozukluğu eklenir. Sonrasına prokoagülan durum da eklenir ve yaygın damar içi pıhtılaşma ile sonuçlanan mekanizmaları tetiklenmiş olur. VKA’lerde gelişen şok yüksek mortalite ile ilişkilidir. Şok hipovolemik ve dağılımsal özelliktedir.
Hastaların anamnezlerine göre klinik olarak şüphelenilen hastalarda VKA açısından derinleştirilmelidir. Hastalar endemik bölgerele seyahat, kapalı alanda çiftlik hayvanları ya da haşerelerle temas, hasta olan kişilerle ya da atıklarıyla temas yönünden sorgulanmalıdır.
Fizik muayene sırasında kişisel koruyucu ekipman kullanılmalı sağlık çalışanı kan ve vücut sıvılarından korunmaya yönelik önlem almalıdır.
Fizik muayenede kanama ve döküntü bulguları dikkate incelenmeli ve kayıt altına alınmalıdır. Kanamalı hastalarda ekimozlar ve peteşi dikkate değer olabilir. Hastaların akciğer muayenelerinde patolojik akciğer sesleri konusunda hassas davranılmalıdır. Batın muayenesinde sağ üst kadran ağrısı, hepatomegali ve splenomegali önemli bulgular olabilir.
Hastaların %50’den fazlasında;
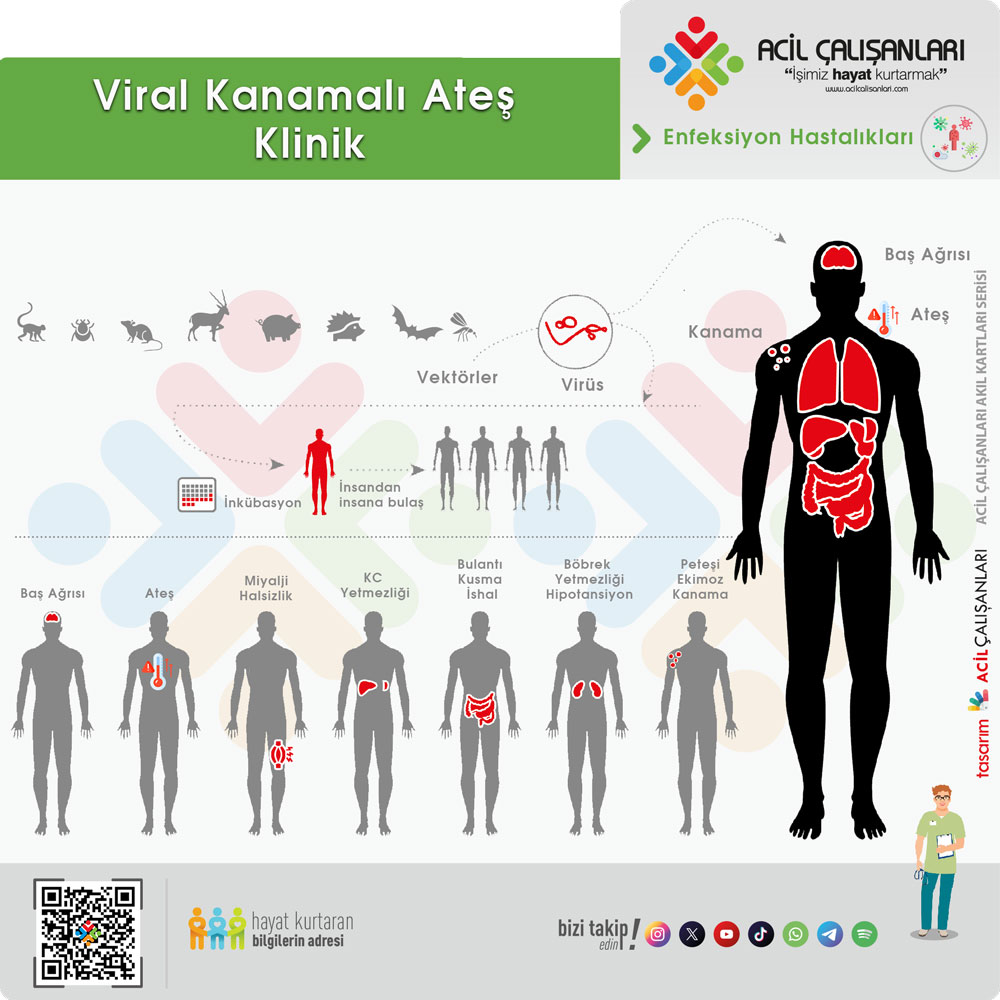
- Ateş
- Baş ağrısı
- Miyalji
- Halsizlik
- Bulantı, Kusma, İshal
gibi spesifik olmayan semptomlarla başvurabilirler.
Viral Kanamalı Ateş için yaygın kabul edilen klinik özellikler arasında İse;
- Retro-orbital ağrı
- Eklem ağrıları
- Göz kızarıklığı
- Karın ağrısı
- Diş eti kanaması
- Hemoptizi
- Konjonktival kanama
- Hematemez
- Melana
- Epistaksis
- Peteşi
- Ekimoz
- Diş eti kanaması
- Burun kanaması
gibi kanama bozukluğu semptomları görülür.
Hantavirüs, Kırım-Kongo Kanamalı Ateşi, Lassa, Marbung, Ebola hastalıklarında ortak olarak şikayetlerin başlangıcından sonra 3 günden uzun süren kanamalar görülebilir. Alveolar kanamaların yaygın hale gelmesi ARDS gelişimi ve mortalite ile ilişkilidir.
VKA hastalarında döküntüler karakteristik özellik gösterebilir.
- Marburg ve Ebola: 5-7. günler arasında kaşıntısız, sentripedal, papüler, eritamöz döküntü daha sonra kanamlı olabilen düzgün sınırlı maküler döküntülere dönşür
- Hantavirüs: Peteşiyal döküntülerle karakterizedir.
- Dang: Parla makülopapüler eritrodermal döküntü basmakla beyazlar
- Sarı Humma: döküntü yerine sarılık olur.
VKA hastalarının klinikleri hızla kötüleşebilir. Vasküler kolaps gelişen hastalarda şok, nöbetler, koma ve ölüm dramatik bir şekilde ilerler.
- Hemogram; Lökositoz ya da lökopeni görülebilir. Trombositopeni ya da pansitopeni görülmesi hastalığın ileri aşamada olduğunu gösterir. Hemokonsantrasyon hipovolemi ile ilişkili şoku tanımamızda yardımcı olabilir.
- Biyokimya; Akut böbrek yetmezliği, karaciğer fonksiyon bozukluğu, multi organ yetmezlikleri bulguları, elektrolit bozuklukları görülebilir.
- Koagülasyon Parametreleri ve D-dimer; Koagülopati ve DİK araştırılması açısından önemlidir.
- BHCG; Olası bir gebelik durumunda fetal yaşam yakından takip edilmelidir.
- Kan Grubu; hastanın olası bir transfüzyonu açısından başvuru anında kan grubu alınmalıdır.
- Kan Gazı; hastanın metabolik durumunun yakından takip edilmesi açısından önemlidir.

- Akciğer grafisi; VKA hastalarının başvuru anında akciğer grafisi hastanın takibi açısından önemlidir. Pulmoner tutulum değerlendirilmelidir.
- Tomografi; Kanama diatezi olan hastaların kafaiçi ya da batın içi kanamasının görüntülemesinde kullanılmalıdır.

-
Akut insan immün yetmezlik virüsü (HIV) enfeksiyonu
-
Chikungunya virüsü
-
Leptospiroz
-
Sıtma
-
Kötücül hastalık
-
Sistemik lupus eritematoz
-
Tifo

Viral hemorajik ateşi olduğundan şüphelenilen hastaların hem hayatta kalma şansını artırmak hem de hastane enfeksiyonlarını önlemek için erken tanı çok önemlidir. Şüpheli semptomları veya seyahat öyküsü olan hastalar izole edilmeli ve inceleme altındaki kişilere bakan tüm personel uygun kişisel koruyucu ekipman giymelidir. Tedavi ile ilgili araştırmalar hala devam etmektedir; bununla birlikte, mevcut tedavinin temel taşı destekleyici bakımdır.

Viral hemorajik ateşler çok çeşitli hastalıkları kapsadığından prognoz değişir. Bu hastalıkların birçoğu salgınlara neden olabilir ve şu anda mevcut spesifik tedaviler olmadığı için yüksek morbidite ve mortalite ile ilişkilidir. Gelişmekte olan ülkelerde vaka ölüm oranları %80-90 kadar yüksek olabilir.
 Viral hemorajik ateşlerin en ciddi komplikasyonları çoklu organ sistemi yetmezliği ve ölümü içerir. Yönetim büyük ölçüde destekleyicidir. Hastane enfeksiyonları ve daha fazla salgın riski göz önüne alındığında, bu antiteden şüpheleniliyorsa viral hemorajik ateş izolasyon önlemleri derhal başlatılmalıdır.
Viral hemorajik ateşlerin en ciddi komplikasyonları çoklu organ sistemi yetmezliği ve ölümü içerir. Yönetim büyük ölçüde destekleyicidir. Hastane enfeksiyonları ve daha fazla salgın riski göz önüne alındığında, bu antiteden şüpheleniliyorsa viral hemorajik ateş izolasyon önlemleri derhal başlatılmalıdır.
VKA şüpheli hasta varlığında 112 personeli temas izolasyonuna uygun giyinmeli ve etkin triaj planlaması yapmalıdır. Olası bulaşı sınırlamak için önlemler almalı ve bu konuda yetkililer bilgilendirilmelidir.
- Temas izolasyonu; Sağlık çalışanları kan ve vücut koruma önlemlerini alarak kişisel korumalarını sağlamalıdır.
- Hasta ve tedavi alanı izole edilmelidir.
- Hastaya destek tedavisine başlanılmalıdır.
- Varsa hastada gelişmiş olan şok durumuna yönelik ilk tedavi başlanmalıdır.
- Sıvı resüsitasyonuna başlanılmalıdır. Hastalarda gelişebilecek akciğer ödemi gibi komplikasyonlar yakından takip edilmelidir. İlk 12 saatte 40ml/kg’a kadar kristaloid sıvı boluslar halinde verilebilir.
- Sıvı tedavisine rağmen hipotansiyon varlığında vazopressör ajan olarak Norepinefrin tercih edilir.
- Hastanın laboratuvar tetkikleri planlanmalıdır.
- Septik şoka benzer durum varsa geniş spektrumlu antibiyotik başlanılmalıdır.
- Gerekli durumlarda kan ürünü transfüzyon planlanabilir.
- Yüksek klinik şüphe durumunda enfeksiyon hastalıkları ve yoğun bakım konsültasyonu planlanmalıdır.

- Akram S, Huang B. Hantavirus Cardiopulmonary Syndrome. Treasure Island, FL: StatPearlsPublishing; 2017.
- Dvorscak L, Czuchlewski DR. Successful triage of suspected hantavirus cardiopulmonary syndrome by peripheral blood smear review: A decade of experience in an endemic region. Am J Clin Pathol.2014;142(2):196–201.
- Pincha Baduge MS, Morphet J, Moss C. Emergency nurses’ and department preparedness for an Ebola outbreak: A (narrative) literature review. Int Emerg Nurs. 2018;38:41–49.
- Rhee DK, Clark RP, Blair RJ, et al. Clinical problem-solving. Breathtaking journey. N Engl J Med. 2012;367(5):452–457.
- Simmons CP, Farrar JJ, Nguyen VV, et al. Dengue. N Engl J Med. 2012;366(15):1423–1432.
- Staples JE, Monath TP. Yellow fever: 100 years of discovery. JAMA. 2008;300(8):960–962.
- World Health Organization. Clinical management of patients with viral haemorrhagic fever. A pocket guide for front-line health workers. Interim emergency guidance for country adaptation. ISBN 9789241549608. February 2016
- https://www.ncbi.nlm.nih.gov/books/NBK560717/




























