Bu İçerik Sadece Aboneler İçindir
KOAH başta sigara dumanı olmak üzere zararlı gaz ve partiküllere karşı havayolları ve akciğerin artmış kronik inflamatuar yanıtı ile ilişkili ve genellikle ilerleyici özellikteki kalıcı hava akımı kısıtlanması ile karakterize, yaygın, önlenebilir ve tedavi edilebilir bir hastalıktır. Hastalık sıklıkla öksürük, nefes darlığı ve balgam çıkarma semptomları ile kendini gösteri Hastalar, acil servise kronik belirtiler ya da ilk alevlenme nedeni ile başvururlar.
Semptomlar asemptomatik olmaktan solunum yetmezliğine kadar değişebilir. Dünya çapında yaygın bir ölüm nedenidir. Hastalık alevlenmelerle seyreder. Bu yazımızda acil içim önemli kısım olan akut atak yaklaşımı anlatılacaktır. Keyifli okumalar dileriz.
EPİDEMİYOLOJİ
KOAH, öncelikle sigara içenlerde ve 40 yaşından aşmış kişilerde gözlenir. Prevalans yaşla birlikte artar ve şu anda dünya çapında %5 ile %20 sıklıkta, üçüncü en yaygın morbidite ve mortalite nedenidir. Ülkemize ilişkin verilere göre de KOAH en sık mortaliteye neden olan dördüncü hastalıktır. Sağlık Bakanlığı’nın yayınlamış olduğu 2019 Sağlık İstatistikleri Yıllığı’na göre, KOAH on beş yaş üstü bireylerin %7,1’ini etkilemektedir; KOAH’a bağlı kaybedilmiş yaşam yılı ise 2002’ye göre 2019 yılında %53,8 artmıştır. KOAH çok sık görülen bir hastalık olmasına rağmen hastaların doktora başvuruda gecikmesi, doktorların spirometreye ulaşma ve yorumlama güçlüklerine bağlı yetersiz teşhis nedeniyle, KOAH’lı hastaların ancak 1/3 KOAH tanısı almaktadır.
RİSK FAKTÖRLERİ
Kişisel faktörler ve çevresel faktörler bireysel bazda önemli rol oynar.
- Genetik
- Sigara dumanı
- Organik ve inorganik mesleki toz ve kimyasallar
- Hava kirliliği
- Cinsiyet
- Yaş
- Solunum yolu enfeksiyonları
- Astım
- Bronşial hiperreaktivite
- Alfa-1 antitripsin eksikliği
PATOFİZYOLOJİ
KOAH, hava yollarını, akciğer parankimini ve pulmoner damarları tutan inflamatuar bir durumdur. Sürecin oksidatif stres ve proteaz-antiproteaz dengesizliklerini içerdiği düşünülmektedir. İnhalasyon yoluyla alınan zararlı gaz (örneğin sigara) ve partiküller akciğerde artmış bir inflamatuar yanıta neden olur. Oluşan kronik inflamatuar yanıt, parankimal doku harabiyetine (amfizem) ve normal doku tamir ve savunma mekanizmalarında bozulmaya (küçük havayollarında fibrozis) yol açar.
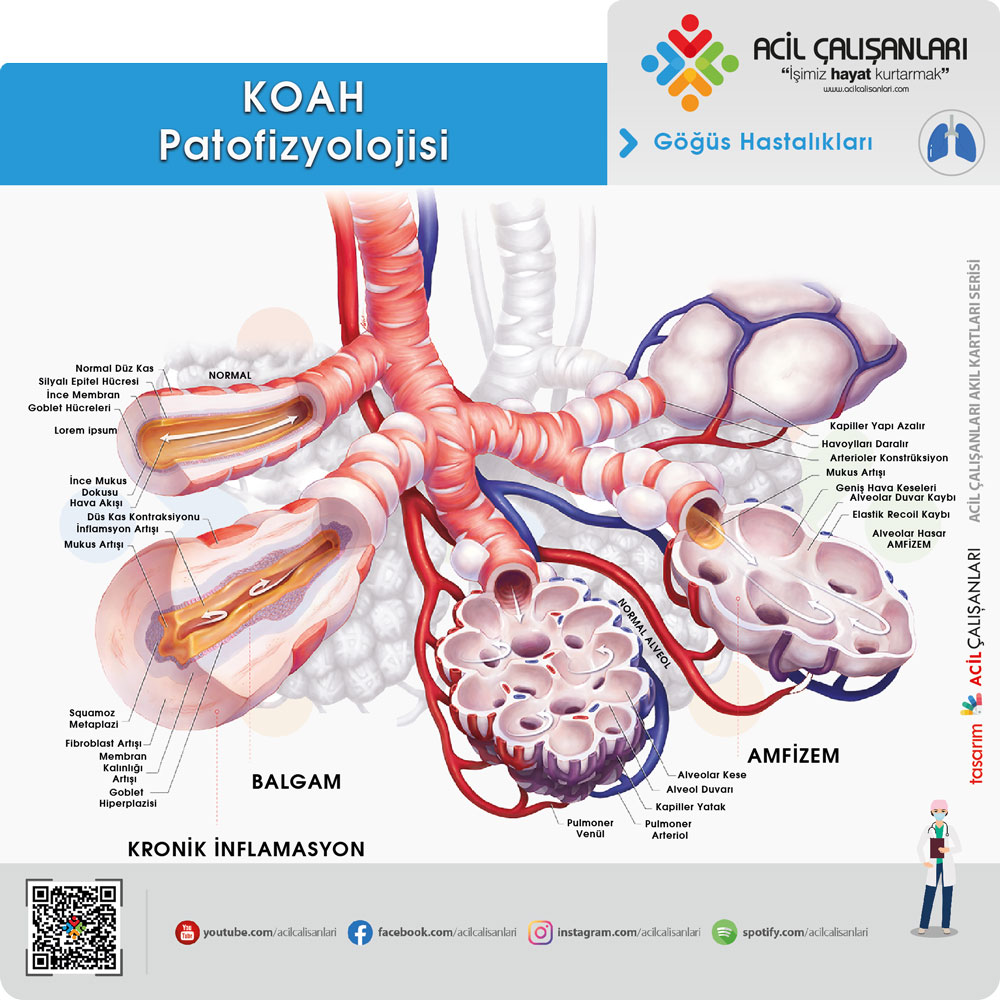
Amfizemde tahriş edici bir madde (örneğin sigara) inflamatuar bir tepkiye neden olur ve nötrofiller ve makrofajlar toplanır ve çoklu inflamatuar mediatörleri serbest bırakır, oksidanlar ve aşırı proteazlar hava keseciklerinin tahrip olmasına yol açar. Elastinin proteaz aracılı yıkımı sonucu ekspiryum havası sırasında hava yolunun daralmasına neden olur. Bu patalojik değişiklikler hava hapsine (amfizem) ve ilerleyici hava akım kısıtlanmasına neden olur. Oluşan inflamatuvar yanıt ve hava yollarının tıkanması zorlu ekspiratuar hacimde (FEV1) azalmasına ve doku yıkımı hava akımı sınırlamasına ve gaz değişiminde bozulmaya yol açar. Hava yolu kollapsından kaynaklanan hava hapsi, oluşan bu akciğerlerin hiperinflasyonu sıklıkla akciğer grafisinde ve toraks tomografisinde saptanır. Hastalık ilerledikçe, gaz değişiminde bozulma sıklıkla görülür ve havalandırmadaki azalma veya fizyolojik ölü boşluktaki artış CO2 tutulmasına yol açar. Ve sonuçta karbondioksit (CO2) seviyelerinde yükselmesine neden olur. Hastalık ilerledikçe hipoksemiden kaynaklanan yaygın vazokonstriksiyon nedeniyle pulmoner hipertansiyon gelişir.
KOAH’ın akut alevlenmeleri genellikle sık gözlenir ve acil başvuları oluşturur. Genellikle bir tetikleyiciye (örn., bakteriyel veya viral pnömoni, çevresel tahriş edici maddeler) bağlı olarak ortaya çıkar.
KLİNİK
KOAH tipik olarak yetişkinlikte ve sıklıkla kış aylarında ortaya çıkar. Hastalar genellikle kronik ve ilerleyici
- Dispne
- Öksürük
- Balgam
çıkarma şikayetleri ile başvururlar.
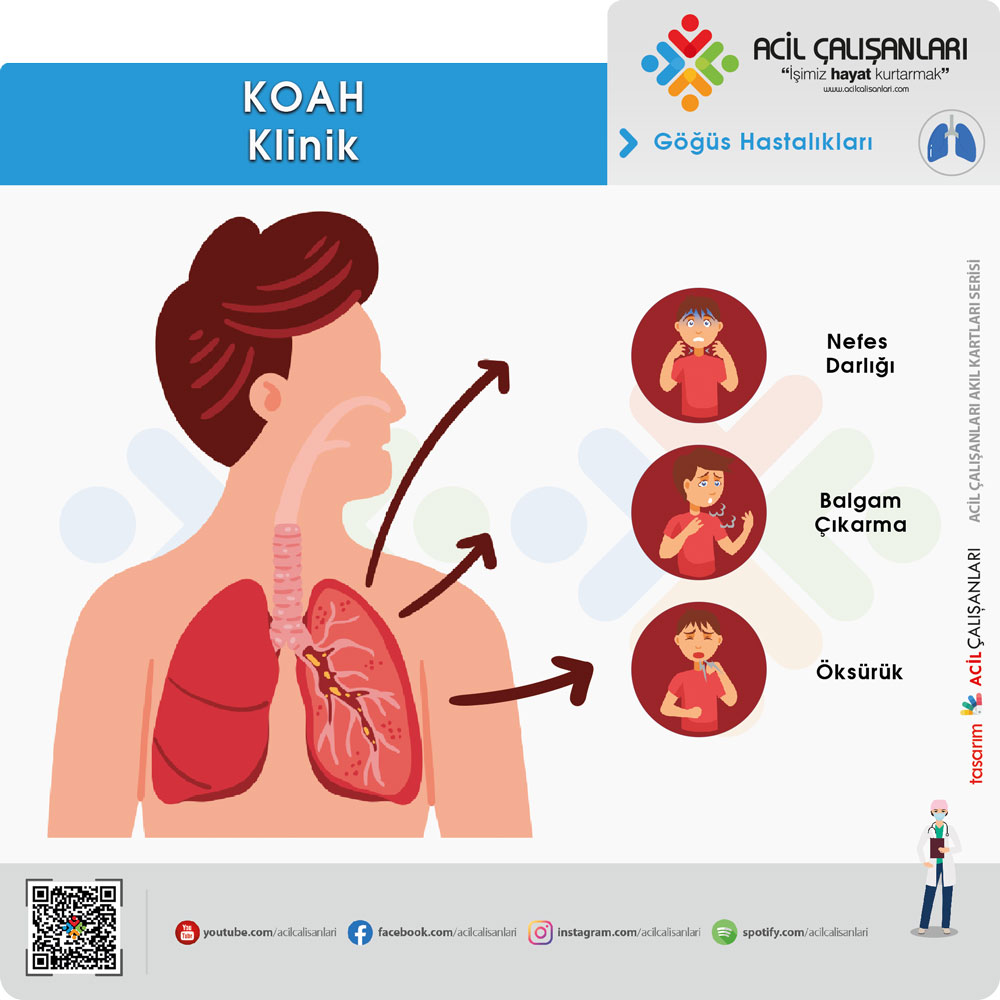
Hastalarda ayrıca hırıltı ve göğüste sıkışma olabilir. Çoğu durumda sigara içme öyküsü mevcut olsa da, böyle bir öyküsü olmayan birçok kişi vardır. Bunun dışında dumana maruz kalma, mesleki ve çevresel maruziyetler, kalp hastalığı, osteoporoz ve kas-iskelet sistemi bozuklukları ve aile öyküsü açısından hasta sorgulanmalıdır. Doğrulanmış KOAH tanısı olan hastalarda önceki alevlenmeler, gece uyanmaları, inhaler kullanımı ve hastalığın aktivite düzeyine etkisi sorgulanmalıdır. Ayrıca hastaların astım, alerji ve çocukluk çağı solunum yolu enfeksiyonları gibi diğer hastalıklar için geçmiş tıbbi öyküleri sorgulanmalıdır. Ailede karaciğer hastalığı, baziler amfizemi olanlar, ve ailede amfizem öyküsü olan hastalarda alfa-1 antitripsin eksikliği şüphesini artırmalıdır.
KOAH alevlenmelerle seyreden bir hastalık olup, alevlenmeler hem hastalığın seyrini kötüleştirmekte, hem de hastaneye yatış ve yeniden başvuru oranlarını artırarak sağlık sistemine ve ekonomiye yük olmaktadır. KOAH alevlenmeleri; hastanın yaşam kalitesinde düşüklük, akciğer fonksiyonlarında hızlı bozulma, mortalitede artış ve neden olduğu yüksek sosyoekonomik maliyet nedeni ile oldukça önemlidir. Alevlenme sıklığı hastadan hastaya değişmektedir. “Global Initiative for Chronic Obstructive Lung Disease (GOLD)”a göre hava akımı kısıtlanmasındaki artış; alevlenme prevalansı, hastaneye yatış ve ölüm riski ile ilişkilidir. Hastalık ilerledikçe; alevlenmelerin sıklık ve şiddeti artmakta, bu da hastanın yaşam kalitesinin daha da düşmesine sebep olmaktadır. KOAH alevlenmeleri, viral üst solunum yolu enfeksiyonları ve trakeobronşiyal enfeksiyonlar başta olmak üzere birçok değişik faktör ile tetiklenebilmektedir.
KOAH’ın akut alevlenmeleri genellikle
- Artan dispne
- Prodüktif öksürük
- Hırıltı
ile kendini gösterir.
Alevlenme değerlendirmesinde hastanın tıbbi öyküsü ve tablonun şiddetine ilişkin klinik ve muayene bulguları ile laboratuvar testleri temel alınmaktadır.
FİZİK MUAYENE
KOAH derecesine göre fizik muayene bulguları değişmektedir. Hastalarda;
- Jugüler venöz dolgunluk
- Göğüs kafesi ekspansiyonunda azalma
- Fıçı göğüs olarak adlandırılan göğüs ön-arka çapında artma
- Büzük dudak (pursed lip) solunumu
- Ekspiryumda uzama
- Ronküs
- Solunum seslerinde azalma
- Kalp seslerinin derinden duyulması
gibi bulgular görülmektedir. Özellikle dikkatli bir fizik muayene ile dispnenin değerlendirilmesinin KOAH ve alevlenmelerinin tanınmasında prognostik değere sahip olduğu gösterilmiştir. KOAH’lı hastalarda şiddetli atak bulguları;
- Yardımcı solunum kaslarının kullanılması,
- Göğüs kafesinde paradoksal hareketler
- Ağırlaşan ya da yeni başlayan santral siyanoz
- Periferik ödem gelişimi
- Hemodinamik dengesizlikler
- Mental durumda bozulmalar
gözlenir.
AYIRICI TANI
-
Astım
- Kalp yetmezliği
- Disritmiler
- Pnömotoraks
- Pnömoni
- Pulmoner tromboemboli
-
Astım-KOAH örtüşme sendromu
-
İnterstisyel akciğer hastalığı
-
Bronşiolit obliterans
-
Diffüz panbronşiolit
-
Lenfanjiyoleiomyomatozis
-
Tüberküloz
-
Kistik fibroz
-
Bronşektazi
TANI
KOAH tanısında, evrelemesinde ve izlenmesinde solunum fonksiyon testi (SFT) esastır. KOAH tanısı için ilgili semptomları ve risk faktörleri olan hastalarda spirometri ile doğrulanır. Tanıyı laboratuvar testleri ve radyografik görüntüleme destekler.
Spirometri ile ölçümler inhale bir bronkodilatör uygulanmadan önce ve sonra gerçekleştirilir. İnhale bronkodilatörler, kısa etkili bir beta2-agonist (SABA), kısa etkili antikolinerjik veya her ikisinin bir kombinasyonu olabilir. Bir saniyedeki zorlu ekspiratuar hacmin zorlu vital kapasiteye (FEV1/FVC) 0,7’den (%70) az olması KOAH tanısını doğrular.
LABORATUVAR
Laboratuvar testleri genellikle enfeksiyon, anemi ve polisitemiyi değerlendirmek için istenir. Hastalarda akut solunum yetmezliği ve fiziksel hipoksemi ve hiperkapni bulguları olabilir. Bu yüzden arteriyel kan gazı analizi çok önemlidir.
- Tam Kan Sayımı (Hemogram)
- Geniş Biyokimya
- CRP
- Arter kan gazı
RADYOLOJİ
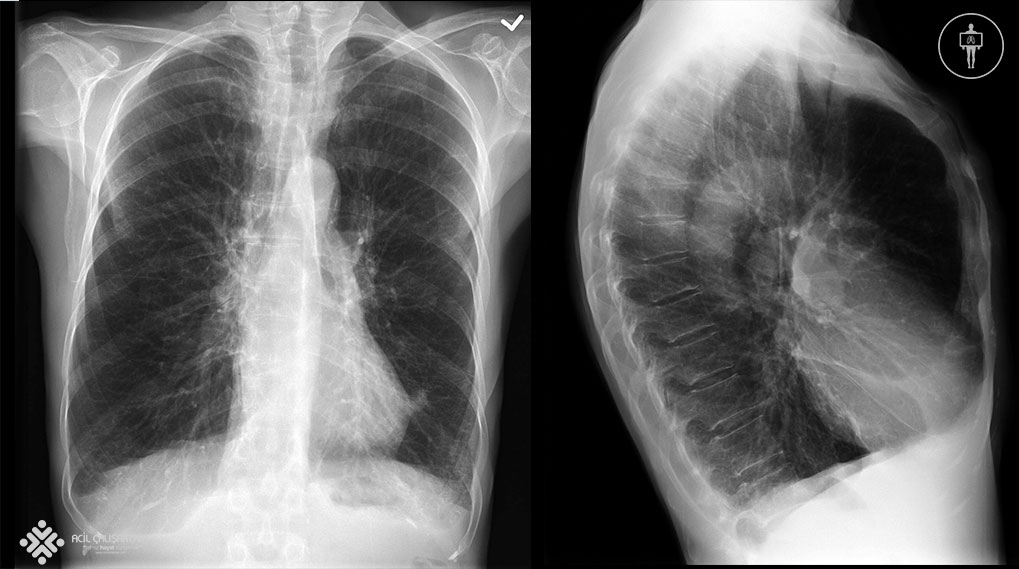
Radyografik görüntüleme akciğer röntgeni ve bilgisayarlı tomografiyi (BT) içerir. Göğüs röntgeni hiperinflasyon, diyaframda düzleşme ve artan ön-arka çap gösterebilir. Kronik bronşit vakalarında bronş duvarında kalınlaşma olabilir. BT görüntüleme bronşektazisi veya malignitesi olan hastalarda veya cerrahi işlem planlanıyorsa faydalı olabilir. KOAH’lı hastalarda göğüs BT’si sentrilobüler amfizem için önemli olacaktır. Subplevral bölgelerde bül bulunabilir.
EVRELEME
KOAH, nefes darlığının şiddetine göre GOLD ve Nefes darlığı düzeyi “Değiştirilmiş İngiliz Tıbbi Araştırma Konseyi” (Modified Medical Research Council, mMRC) nefes darlığı skalası göre dört gruba ayrılır.
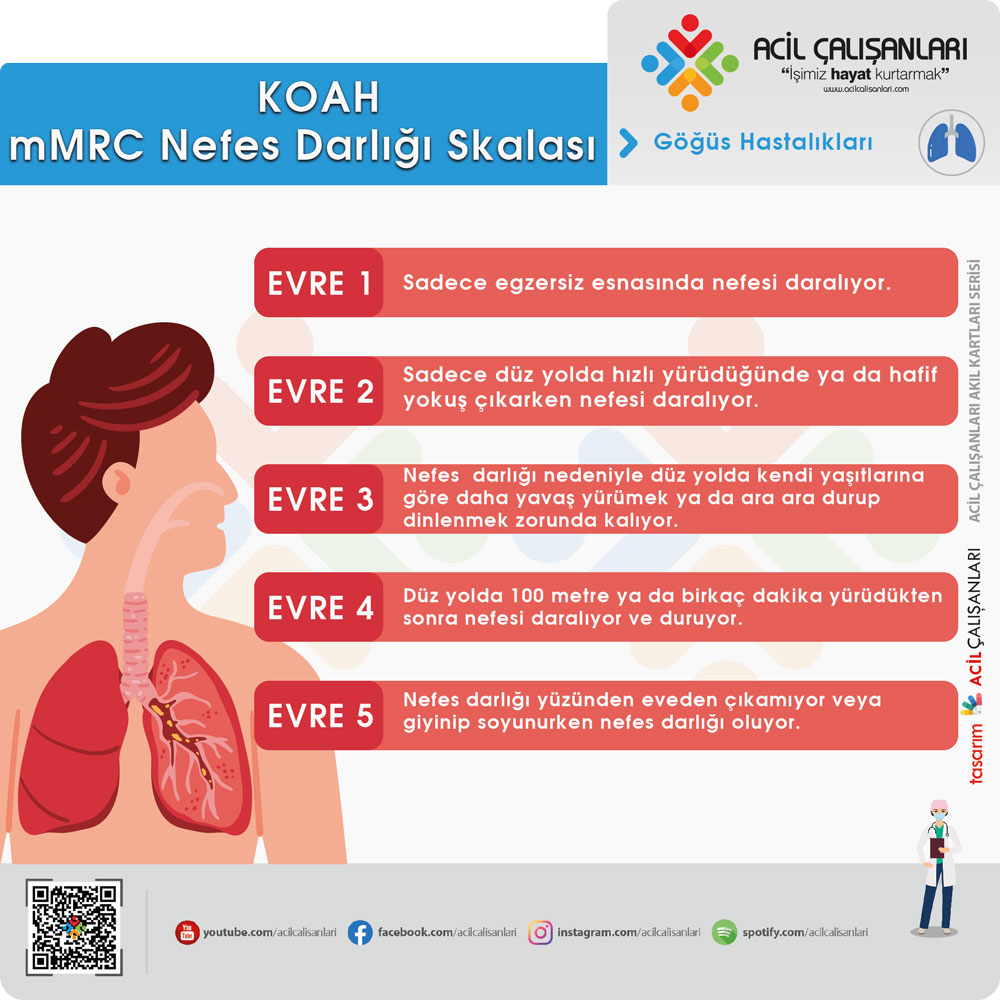
Hafif KOAH: FEV1≥80 (GOLD)
- Ağır iş yapıldığı zaman veya hızlı yürüme ve merdiven çıkma esnasında bazen nefes darlığı hissedilir.
Orta KOAH: 50≤FEV1≤80 (GOLD)
- Ağır iş yapıldığı zaman veya hızlı yürüme ve merdiven çıkma esnasında genellikle nefes darlığı hissedilir.
- Bazen günlük işler yapılırken dahi nefes darlığı hissedilir.
- Gece uykusu rahattır, nefes darlığı nedeniyle uykusuzluk çekilmez.
Ağır KOAH: 30≤FEV1≤50 (GOLD)
- Günlük işler yapılırken genellikle nefes darlığı hissedilir.
- Şiddetli halsizlik vardır.
- Merdiven çıkmada çok zorlanılır.
- Gece nefes darlığı nedeniyle uyku düzeni bozulur.
Çok ağır KOAH: 30≤FEV1 (GOLD)
- Otururken dahi nefes darlığı hissedilir.
- Oda içinde yürümek zorlaşır.
- İşe gidilemez.
Alevlenme
KOAH’ın akut alevlenmesi, solunum semptomlarının akut olarak kötüleşmesidir. Şiddetin değerlendirilmesi genellikle 1987’de Anthonisen ve meslektaşları tarafından geliştirilen ve şiddeti kötüleşen;
- Dispne
- Balgam pürülansı ve
- Balgam miktarındaki artış
sınıflandıran modele dayanır. Buna göre;
Tip 1: Dispne, balgam miktarı ve pürülansında artış
Tip 2: Bu semptomlardan ikisinin bir arada bulunması
Tip 3: Bu semptomlardan birisinin bulunması ve son 5 gün içinde üst solunum yolu enfeksiyonu, başka nedeni olmayan ateş, hışıltı artışı, öksürük artışı, solunum sayısı veya kalp hızında bazale göre %20 artıştan herhangi birinin eşlik etmesi.
Türkiye Acil Tıp Derneği ve Türk Toraks Derneği’nin çalışmasını ortaklaşa yürüttüğü kanıta dayalı KOAH Alevlenmesi Yönetimi, Klinik Uygulama Rehberinde de bu şekilde evrelendirilmiştir. 2018’den bu yana “Kronik Obstrüktif Akciğer Hastalığına Karşı Küresel Girişim” (Global Initiative For Chronic Obstructive Lung Disease- GOLD) raporlarında, alevlenmeler solunumsal semptomlarda ek tedavi gerektirecek akut bir olay olarak tanımlanmakta ve üç kısımda incelenmektedir. GOLD’un alevlenme tanımı hem semptom, hem de olay temelli tanımlamaları birleştirmekte, ayrıca alevlenmenin ağırlığını da derecelendirmektedir:
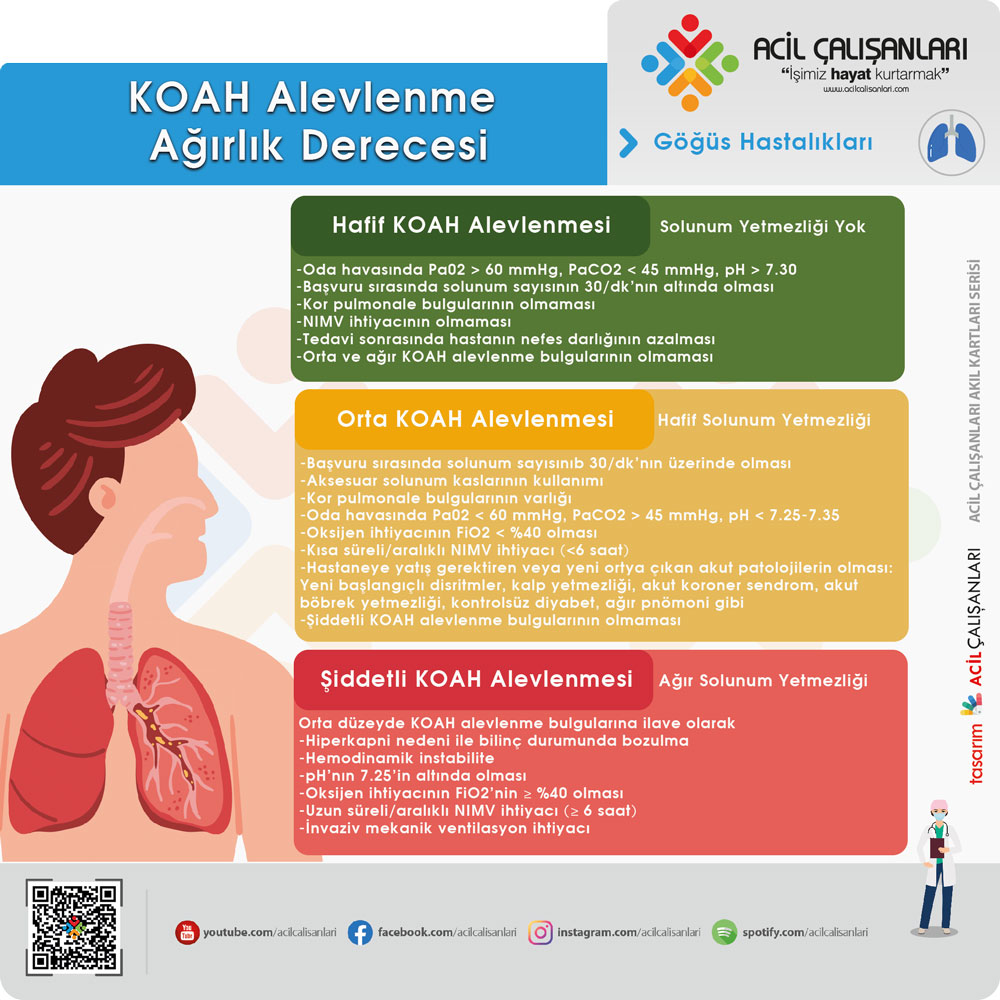
- Hafif alevlenme: Sadece kısa etkili beta agonist yeterli
- Orta alevlenme: Kısa etkili beta agonist ve antibiyotik ve/veya oral kortikosteroid gereksinimi
- Ağır alevlenme: Acil servis başvurusu ve yatış gereksinimi
Hastaların KOAH alevlenme ağırlık derecesi acil servisteki başvuru bulguları, kan gazı analizi sonuçları ve tedavi yanıtı dikkate alınarak belirlenmelidir. Hastaların hastane servislerine ve yoğun bakımlarına yatış, hastaneler arası transfer ve taburculuk kararlarında “hastane içi mortalite ile ilişkili faktörlerle” beraber “KOAH alevlenme ağırlık derecesi” de göz önüne alınmalıdır.
TEDAVİ
Tedavinin birincil hedefleri semptomları kontrol etmek, yaşam kalitesini iyileştirmek, alevlenmeleri ve mortaliteyi azaltmaktır. Farmakolojik olmayan yaklaşım, sigarayı bırakma ve pulmoner rehabilitasyonu içerir. KOAH’ta yaygın olarak kullanılan ilaçlar;
- Beta2-agonistler
- Antikolinerjikler
- Metilksantinler
- Kortikosteroidler
- Fosfodiesteraz-4 (PDE4) inhibitörleri
- Non invaziv mekanik ventilasyon
- Antibiyotikler
Oksijen

KOAH alevlenme ile başvuran hastalarda oksijen uygulanması hayati önem taşır. Ancak titre edilmeden uygulanan oksijen inhalasyon tedavisi, karbondioksit retansiyonuna yol açabilir; bu da hastanın prognozu için zararlı olabilir. Nitekim hastane öncesinde satürasyonu %88-92 arasında tutmaya yetecek kadar oksijen alan KOAH hastalarına göre yüksek miktarda oksijen alan KOAH hastalarında; hiperkapni, solunumsal asidoz ve ölüm oranlarının daha yüksek olduğu gösterilmiştir. KOAH alevlenme hastalarında yüksek miktarda oksijen tedavisinin rutin olarak uygulamasından kaçınılmalı ve tedavi bireyselleştirilmelidir. Başlangıçta venturi maskesi veya nazal kanülle (1-2 L/dk) düşük akımda oksijen tedavisi başlanmalı ve hedef satürasyon düzeyi %88-92 arasında olacak şekilde oksijen tedavisi titre edilmelidir. Hiperkapniye yol açma riski nedeniyle, nebülizatör maskesinin oksijen kaynağına bağlanması ve bu yolla uygulanması önerilmez.
Nazal Kanül
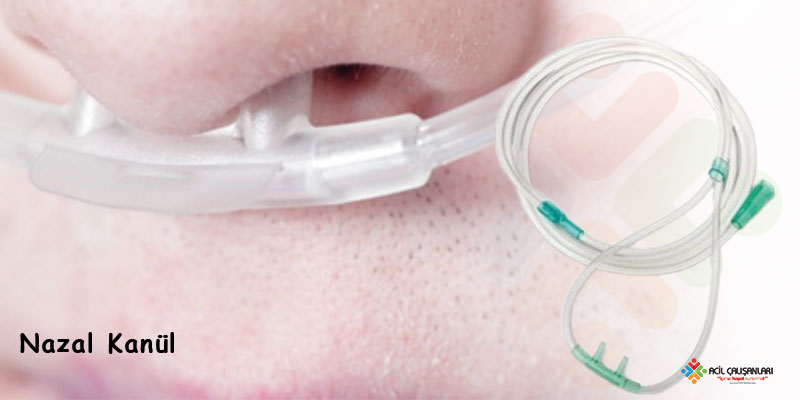
- Hafif solunum sıkıntısında kullanılır.
- Düşük konsantrasyonda oksijen sağlar (%24–44 FiO₂).
- Oksijen akım hızı: 1–6 L/dk.
- Konforludur, hastanın konuşmasına ve yemek yemesine izin verir.
Diffüzör Maske

- Delikli yapısı sayesinde karbondioksit retansiyonu riski neredeyse yok denilebilir, bu yüzden KOAH hastalarında ilk tercih edilir.
- Oksijen akım hızı: 1-15 litre/dk
- Düşük akımla oksijen veren sistemler içinde %24-90 arasında oksijen verebilen bir sistemdir.
- Maske üzerinde bulunan açıklıklar sayesinde düşük akım hızlarında dahi karbondioksitin geri solunmasını engeller.
- Hem ağız hem burun solunumu yapan hastalar için uygundur. Oksijen tedavisi sırasında nazogastrik tüp takılması veya aspirasyon ile ağız bakımı yapılmasına izin verir. Üzerinde bulunan açıklıklar sayesinde aspirasyon riskini azaltabilir.
Venturi Maske
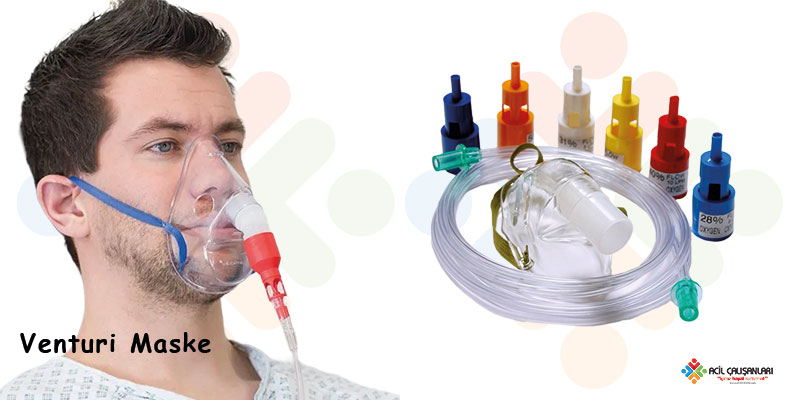
- Orta ve şiddetli solunum sıkıntıda kullanılır.
- KOAH hastalarında uzun süren hipoksiye adaptasyon vardır.
- Venturi maskesi sayesinde kontrollü, sabit ve kesin FiO₂ (%24–28, gerekirse %35–40) verilir.
Basit Yüz Maskesi
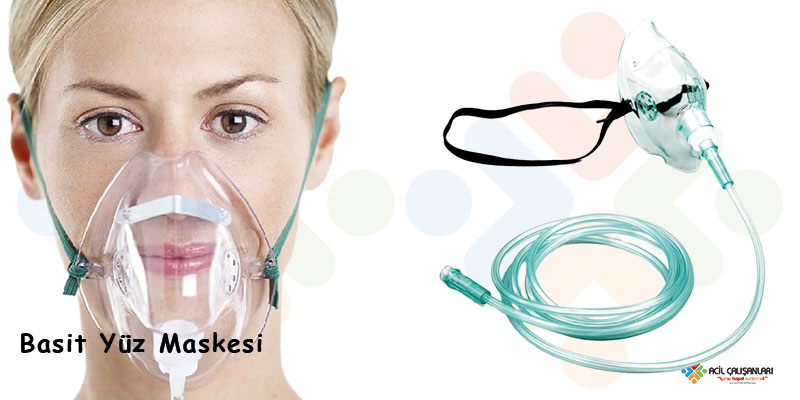
- FiO₂: %35–55 sağlar.
- Akım: 5–10 L/dk.
- Rezervuar balonu yoktur, sadece ağız-burun kapatır.
- KOAH hastalarında tercih edilen yöntem değildir.
Çünkü:
- FiO₂ sabit ve kontrollü değildir → oksijen konsantrasyonu hastanın solunum paternine göre değişir.
- Gereğinden fazla oksijen verilme riski vardır.
- Bu durum hiperkapni ve solunum depresyonuna yol açabilir.
Geri Solumasız Maske (Non-Rebreathing Mask)

- Tek yönlü valf ve rezervuar balonu vardır.
- FiO₂: %60–90 (çok yüksek O₂ verir).
- Akım: 10–15 L/dk.
- Acil durumlarda (travma, zehirlenme, şiddetli hipoksemi) tercih edilir.
- KOAH hastalarında tercih edilen yöntem değildir ama şiddetli hipoksemi varsa kullanılır.
Çünkü:
- Çok yüksek FiO₂ verir → KOAH’ta hiperkapni ve solunum depresyonu riskini ciddi şekilde artırır.
- Hastada CO₂ retansiyonu ve CO₂ narkozu gelişebilir.
Ancak bazı özel durumlarda kullanılabilir:
- Hayatı tehdit eden ağır hipoksemi varsa (SpO₂ çok düşükse, entübasyon hazırlığı yapılırken).
- Entübasyona kadar köprü tedavi olarak kullanılır.
β2-agonistler

KOAH alevlenmesinin hastane öncesi yönetiminde yüksek kaliteli kanıtlar olmasa da bronkodilatör tedavi olarak kısa etkili beta-2 agonist ilaçlar önerilmektedir.
Kısa Etkili β2-agonistler
- Salbutemol (albuterol) (Ventolin®) Nebül
- Terbutalin (Bricanyl®) Toz İnhalatör
Uzun Etkili β2-agonistler
- Formoterol
- Salmeterol
KOAH atağında astım atağında olduğu gibi solunum yolunda artmış hiperreaktivite ve bronkokonstriksiyon azaltmak için en sık kullanılan bronkodilatörler kısa etkili inhale β2 agonistlerdir. β2 agonistler solunum yollarındaki β2 reseptörlerinin aktivasyonu sağlar. Böylece adenilil siklazın uyarılması, kalsiyum kanallarının kapanması, miyozin hafif zincir kinazının inaktivasyonu ve miyosin hafif zincir fosfatazın aktivasyonu ile düz kasın gevşemesine yol açar. Türkiye’de kısa etkili β2 agonist olan salbutamol astım atak ve KOAH atak tedavisi için ilk seçenek ilaçlardır. Bronş düz kaslarını 5 dk içinde gevşeterek, 4-6 saat kadar klinikte rahatlama yaratabilirler. Hastanın kliniğine göre ilk 1 saatte sürekli uygulanabildiği gibi genellikle 20 dk ara ile 3 kez uygulanır. Eğer klinik olarak hasta rahatlamadıysa 1. saatten sonra da uygulamaya devam edilebilir. Tipik yan etkileri; taşikardi, sinirlilik, titreme ve hastanın göğsünde baskı hissetmesidir.
Uygulama
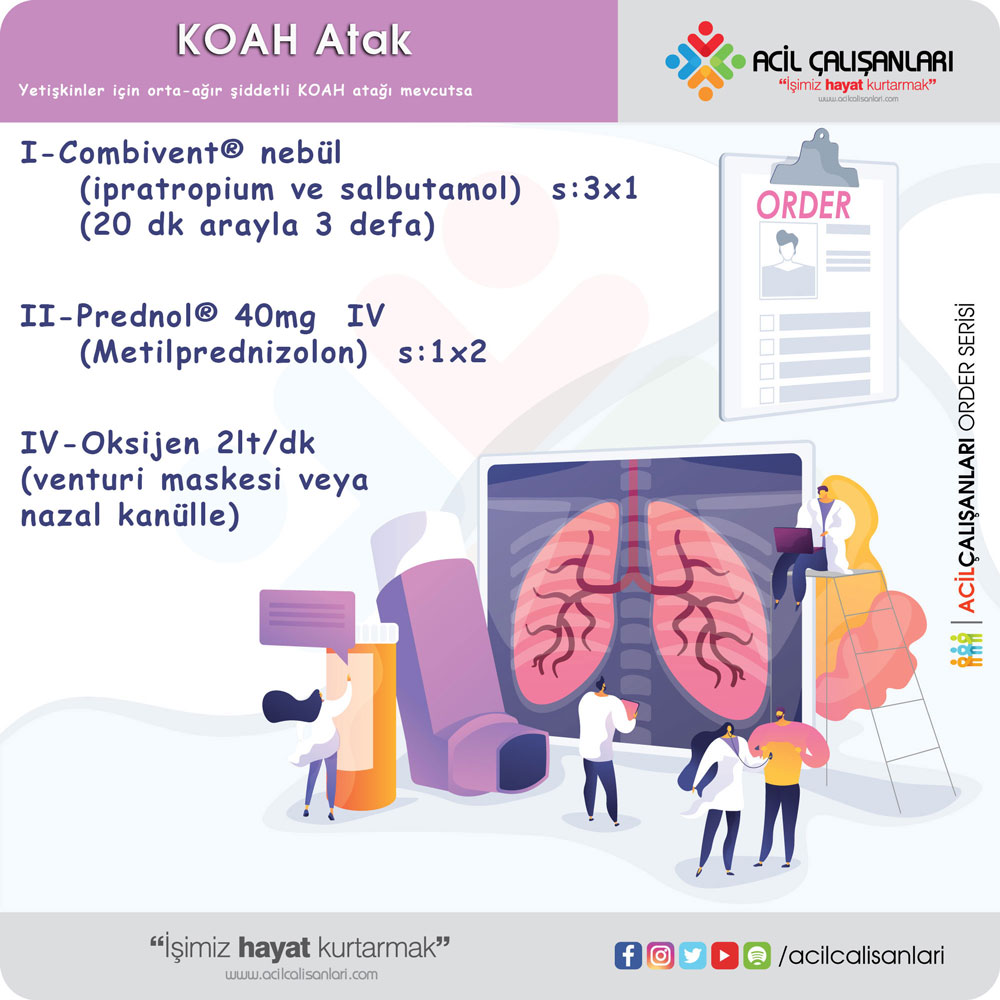
Salbutamol (albuterol) nebülizatörler (2.5 mg/2.5 ml) 20 dakika arayla 3 doz veya 4–8 puf (100 mcg/puf) uygulanır. Tek seferde maksimum 2 nebül (2,5 mg salbutamol/1 nebül flakon) verilebilir.
Antikolinerjikler

Kısa Etkili Muskarinik Antagonistler
- İpratropium (İpravent®)
İnhale kısa etkili muskarinik antagonistler, KOAH ve astım alevlenmeleri sırasında sıklıkla kullanılan bronkodilatörlerdir. Bu ilaçlar, asetilkolinin muskarinik reseptörler üzerindeki etkisini bloke eder ve siklik guanozin monofosfatında bir azalmaya ve daha sonra hava yolu düz kas gevşemesiyle hücre içi kalsiyum konsantrasyonlarında değişikliklere neden olur. Muskarinik antagonistlerle tedavi bronkodilasyon ve azalmış mukus üretimi ile sonuçlanır. Kısa etkili muskarinik bir antagonist olan ipratropium bromürün KOAH alevlenmesi olanlarda hastaneye yatışları azalttığı gösterilmiştir.
Ipratropium ve Salbutamol Kombinasyon
Ipratropium ve salbutamol kombinasyon (Combivent®, Iprasal®) tedavisi şiddetli alevlenmeler sırasında sadece salbutamole kıyasla akciğer fonksiyonunda daha fazla iyileşme sağladığı gösterilmiştir. Özellikle tedavinin ilk aşamalarında orta-şiddetli alevlenmesi olan hastalarda bronkodilatör rejimine ipratropium eklenmesi önerilmektedir.
Uygulama
İprasal (Combivent®) neb 3×1, 20 dakika arayla 3 doz (ipratropium bromür monohidrat + salbutamol sülfat). İpratropyum bromür nebulizatör ile tek seferde maksimum iki nebül (0,5 mg ipratropyum/2 ml) verilebilir.
Kortikosteroidler

Kortikosteroidler, hem akut hem de kronik KOAH tedavisinde etkili antiinflamatuar ajanlardır. İkinci basamak sağlık bakımı çalışmalarına ait veriler, KOAH alevlenmelerinde bronkodilatör tedaviye ek olarak uygulanan sistemik kortikosteroid tedavisi ile iyileşme süresinin kısaldığını, akciğer fonksiyonunun (FEV1) iyileştiğini, arteriyel hipokseminin (PaO2) azaldığını, erken yineleme ve tedavi başarısızlığı oranlarının düştüğünü ve hastanede yatış süresinin kısaldığını göstermektedir. Ancak enfeksiyon riskinde artış yapacağı unutulmamalıdır. Tedavi başarısızlığı, relaps veya mortalite açısından oral tedavi ile parenteral arasında fark gösterilememiştir. Hastane öncesi kılavuzlarında KOAH alevlenmesinde hastane öncesinde sistemik kortikosteroid tedavi uygulanması önerilmektedir.
Oral ve inhaler steroidlerin KOAH’taki etkileri astıma oranla azdır. KOAH’da sık alevlenme geçiren hastalarda (Grup C ve D) önerilmektedir. Tek başına inhaler ya da oral kortikosteroidler uzun süreli tedavi önerilmemektedir. KOAH atak tedavisinde gerekli sistemik glukokortikoid optimal dozu net bilinmemektedir. GOLD 2024 önerilerine göre günde 40 mg, 5 gün önerilmektedir. Genel yaklaşım akut alevlenmede acil serviste kiloya 1 mg/kg (max 80 mg) şeklinde 30 dakikada IV infüzyon şeklinde uygulanmasıdır. Tedavi süresi alevlenmenin şiddeti ve tedaviye verilen yanıta göre değişmekle birlikte, tam doz tedavi 5-14 gün boyunca verilmektedir. Tedavi süresinin artması enfeksiyon ve mortalite riskinin artması anlamına gelebilir. Çalışmalarda IV tedavi ile oral tedavi arasında fark bulunamamıştır.
Alevlenme tedavisinde oral kortikosteroidler yerine uygulanabilecek bir seçenek de (daha pahalı olmakla birlikte) nebülize budesoniddir. Ülkemizde; beklometazon, budesonid, flutikazon ve bunların β2 agonistlerle kombine preparatları mevcuttur. KOAH’ta tek başına kullanımları önerilmemektedir. FEV1’de az miktarda iyileşme görülmekle birlikte; hastalığın evresinden bağımsız olarak FEV1 kaybını anlamlı derecede etkilemedikleri gösterilmiştir.
Metilksantinler

Metilksantinler (teofilin ya da aminofilin) KOAH alevlenmelerinde önerilmemektedir. İntravenöz aminofilinin randomize kontrollü çalışmalarında etkinliği saptanmamıştır. Bununla birlikte metilksantinlerin; disritmi, bulantı, kusma, çarpıntı ve titreme gibi yan etkileri bilinmektedir, bu nedenlerle alevlenmelerin yönetiminde yer almamaktadırlar.
Magnezyum Sülfat

Magnezyum, havayollarındaki düz kaslarda kalsiyum kaynaklı kasılmayı inhibe ederek, kolinerjik sinir uçlarından asetilkolin ve mast hücrelerinden histamin salınımını azaltarak bronkodilatör etki gösterir. KOAH’ta sınırlı sayıda çalışma vardır. KOAH alevlenmede, alevlenme tedavisine kısa etkili ipratropium ve salbutamole ek olarak nebulize magnezyum sülfatın kullanıldığı bir çalışmada magnezyum ilave edilmesinin FEV1 üzerinde anlamlı etkisi olmadığı gösterilmiştir. KOAH alevlenmede intravenöz magnezyumun verildiği çalışmalarda semptomlarda iyileşme, hastanede kalış süresinde azalma, zirve akım hızında ve FEV1’de iyileşmeler bildirilmiştir. Ancak kısıtlı kanıt nedeniyle KOAH alevlenmelerinde rutin tedavide yer almamaktadır.
Fosfodiesteraz 4 İnhibitörleri

FDE-4 inhibitörlerinin başlıca etkisi intrasellüler cAMP’nin yıkımını engelleyerek inflamatuvar hücrelerin aktivasyonunu baskılamaktır. Roflumilast, şiddetli hastalığı olan hastalarda kullanılan bir PDE4 inhibitörüdür ve bu popülasyonda alevlenmelerin sayısını azalttığı gösterilmiştir. FEV1 değeri %50’den az, kronik bronşitik fenotip ve sık alevlenme öyküsü olan olgularda diğer tedavilere ek olarak kullanılabilir.
Non-İnvaziv Mekanik Ventilasyon (NIMV)

Konvansiyonel oksijenle hedef oksijen satürasyonuna ulaşılamayan ya da solunum sıkıntısı devam eden hastalara hastane öncesinde non-invaziv mekanik ventilasyon (NIMV) tedavisi başlanması düşünülebilir. Boussignac tipi CPAP cihazları ülkemiz ambulanslarında bulunmaktadır. Ayrıca ambulanslarda bulunan mekanik ventilatörlerle CPAP ya da BiPAP uygulanması mümkündür.
KOAH alevlenmesinde yaklaşık olarak hastaların %20’sinde hiperkapnik solunum yetmezliği gelişmektedir. KOAH alevlenme nedeni ile akut hiperkapnik solunum yetmezliği gelişmiş olan ve kontrendikasyonu bulunmayan tüm hastalarda NIMV öncelikli olarak denenmelidir.
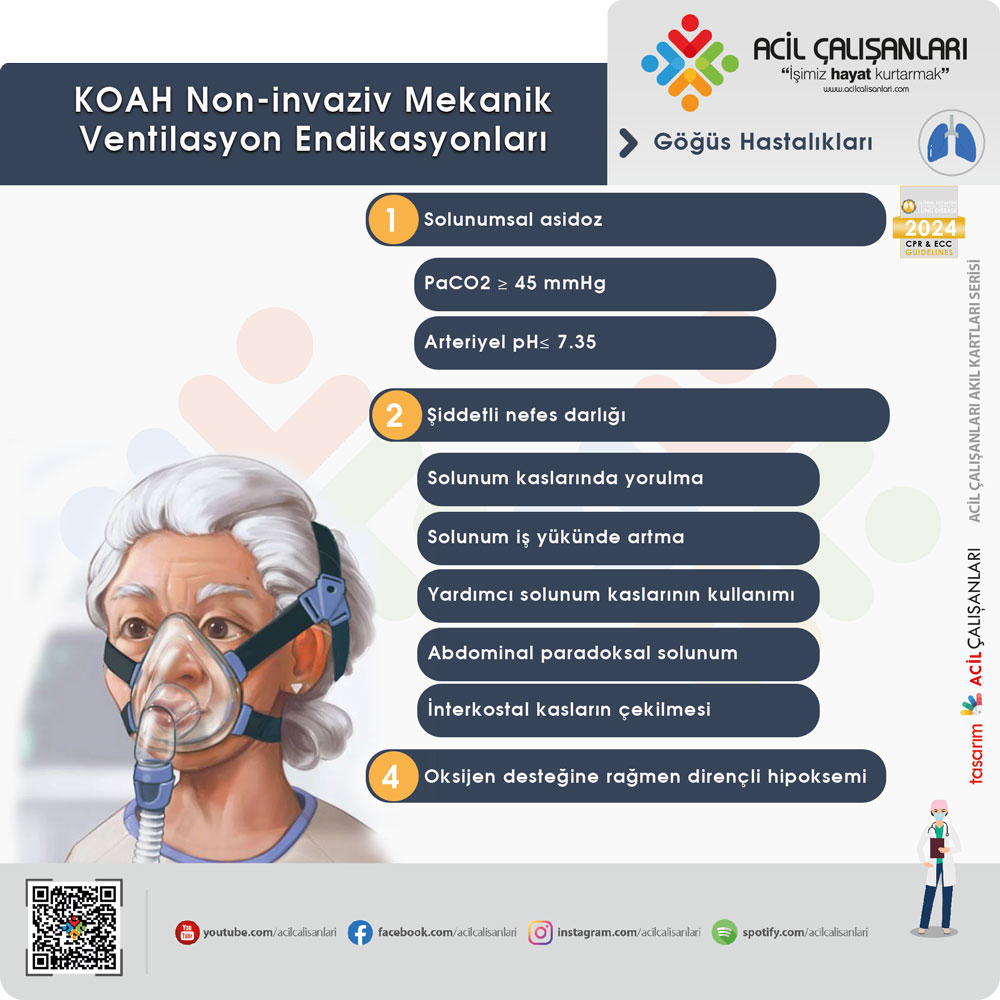
GOLD 2024 kılavuzunda, akut solunum yetmezliğinde KOAH alevlenmesi nedeniyle akut solunumsal asidozlu hastalar için bilevel NIMV önerilmektedir. Medikal tedaviye rağmen;
- Solunumsal asidoz (PaCO2 ≥ 45 mmHg, Arteriyel pH ≤ 7.35)
- Solunum kaslarında yorulma, solunum iş yükünde artma ile birlikte şiddetli nefes darlığı
- Oksijen desteğine rağmen dirençli hipoksemi
olan hastalarda NIMV düşünülmelidir.
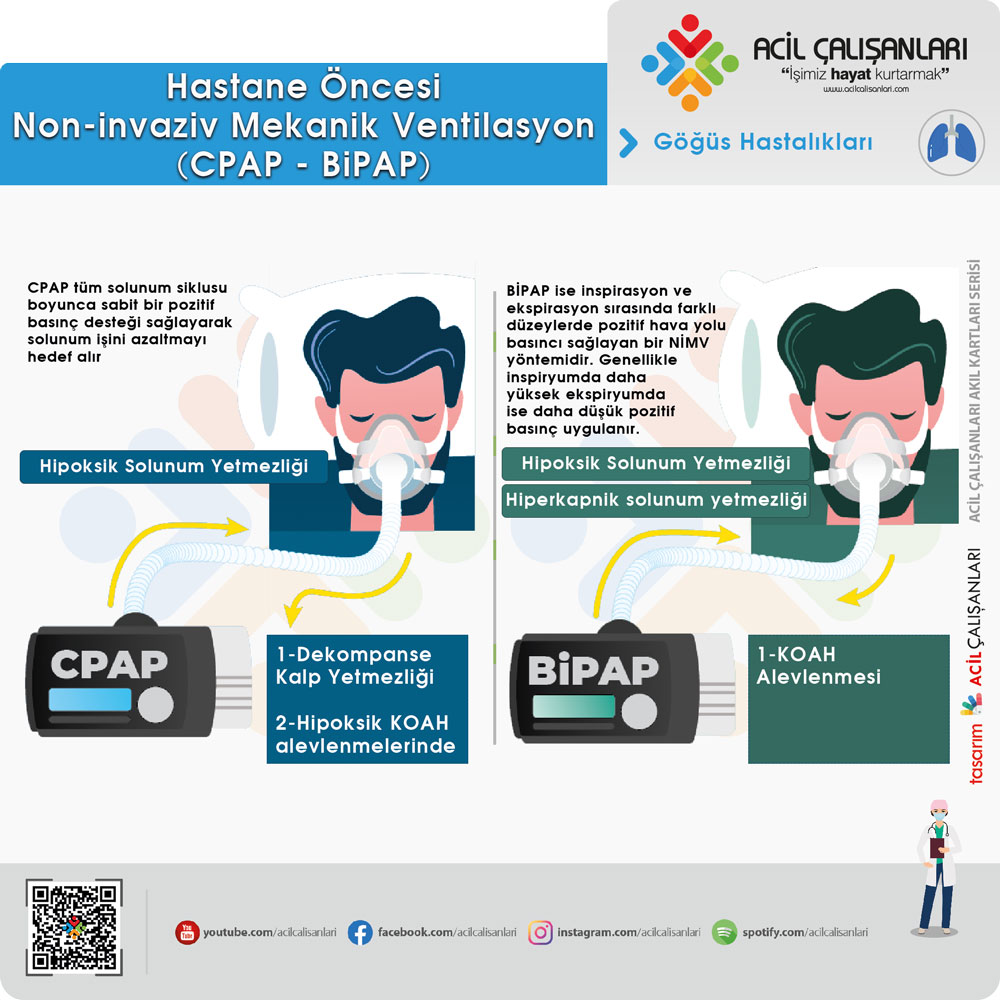
Hiperkapnik Solunum Yetmezliğinde NIMV
Portable cihazlarda NIMV için temel ventilasyon modu BiPAP’tır. Başlangıç ayarları için:
- EPAP: 4-5 cmH2O
- IPAP: 8-12 cmH2O
Yüksek Akımlı Nazal Oksijen Tedavisi

Yüksek akımlı nazal oksijen (YANO), kritik durumdaki hastalara oksijen ve solunum desteği verilmesi için daha az invaziv bir uygulamadır. Hiperkapnisi olmayan akut solunum yetmezliği olan hastalarda rezervuar maske tedavisine bir alternatif olarak önerilmektedir. Hiperkapnisi olan hastalarda ise NIMV önceliklidir.
Antibiyotik

KOAH alevlenme nedeniyle acil servise başvuran ve antibiyotik başlanması planlanan hastalarda antibiyotik seçimi için mortaliteyi azaltacağına dair yeterli kanıt olmadığından net bir öneri bulunmamaktadır.
İnvazif Mekanik Ventilasyon


HASTANE ÖNCESİ YAKLAŞIM
Hastane öncesinde akut solunum sıkıntısı olan hastaların müdahalesinde stabilizasyon ve birçok ayırıcı tanının arasından olası tanıların (Konjestif kalp yetersizliği (%16), Pnömoni (%15), KOAH alevlenmesi (%13)) daraltılmasına odaklanılması doğru yaklaşımdır.
- KOAH alevlenmesi düşünülen tüm hastalar havayolu, solunum ve dolaşımın stabilize edilmesi (ABC) prensibine göre değerlendirilmelidir.
- Hasta güvenlik çemberine alınmalıdır.
- İntravenöz damar yolu (14-18 F branül ile) açılmalı.
- Devamlı kardiyak monitrizasyon sağlanmalı.
- 12 derivasyonlu EKG çekilip değerlendirilmelidir.
- Olay yerinde tedavi başlatılan hastalar kesin tedavi için hastaneye transfer edilmelidir.
- Satürasyonu %88-92 arasında tutmaya yetecek kadar oksijen başlanmalıdır.
- Kısa etkili β2-agonist (Salbutamol) nebül (2.5 mg/2.5 ml) 20 dakika arayla 3 doz.
- Kısa etkili muskarinik antagonist (İpratropium) nebül ile verilebilir.
- Konvansiyonel oksijenle hedef satürasyona ulaşılamıyorsa NIMV düşünülebilir.
ACİL SERVİS
KOAH alevlenme, acil servise nefes darlığı başvurularının sık nedenlerinden birisidir. Hastaların ana başvuru semptomu genellikle nefes darlığında artıştır. Nefes darlığı olan hastalar acil serviste yüksek öncelikli triyaj kategorisine alınmalı ve monitörize yataklarda değerlendirilmelidir. Hastanın vital bulguları ölçülmeli ve sürekli kardiyak monitörizasyon altında tutulmalıdır. Kritik olgularda en az iki damar yolu açılmalı (14-18 F branül ile) ve laboratuvar incelemeleri için kan örnekleri alınmalıdır. Hastalarda öncelikle acil havayolu yönetimini gerektirecek ağır solunum yetmezliği bulguları olup olmadığı değerlendirilmelidir.
KOAH alevlenme hastalarında en sık görülen semptomlar nefes darlığında artış, balgam miktarı ve pürülansında artış, uykuya meyil, üst solunum yolu enfeksiyonu ile ilişkili semptomlardır. Vital bulgular; taşikardi, oksijen satürasyonunda düşüklük ve takipne ile karakterize olabilir. Fizik muayenede yardımcı solunum kas kullanımı, bilinç durumu, siyanoz, interkostal çekilme, juguler venöz dolgunluk, pretibial ödem gibi bulgular değerlendirilmelidir. Akciğer oskültasyonunda solunum seslerinde azalma, ronküs, wheezing sık görülen bulgulardır.
Solunum zorluğu gösteren hipoksik hastalara hızla oksijen başlanmalıdır. Hiperkapni şüphesi oksijen kullanımına engel olmamalıdır. Oksijen saturasyonu %88-92 arasında tutulmalıdır. Metabolik durumun ortaya konulması, oksijenasyon düzeyi ve hiperkapninin tespiti için arteriyel kan gazı analizi gerekli olabilir. Oksijenasyon ile birlikte inhaler bronkodilatörler ve gerekli hastalarda noninvaziv mekanik ventilasyon zaman geçirilmeden başlatılmalıdır.
ORDER
YATIŞ ENDİKASYONLARI
KOAH alevlenmeleri sonrası taburculuk veya yatış kararı birden çok değişkene bağımlıdır. Oksijen tedavisi, bronkodilatörler, kortikosteroidler, antibiyotikler ve mekanik ventilasyon desteği sağlanabilir. Hasta farklı parametrelerde farklı kategorilere giriyorsa karar klinisyen tarafından bireysel verilmelidir. Evde uygun tedavisini sürdüremeyecek sosyal desteği olmayan hastalar da yatış açısından değerlendirilmelidir.

TABURCULUK
Taburculuk öncesinde klinik ve laboratuvar verileri stabil olmalı, anormallikler tanımlanmış olmalı, tütün kullanımı ve diğer risk faktörlerinin önlenmesi konusunda planlama yapılmalı, taburculuktaki idame tedavisi ve takip planı netleştirilmelidir. Taburculuktan sonra 1-4 hafta içinde poliklinik kontrolü planlanmalıdır.
PODCAST
(Podcast linki buraya eklenecek)
SORU
KAYNAKLAR
- https://www.ncbi.nlm.nih.gov/books/NBK559281/
- https://www.solunum.org.tr/TusadData/userfiles/file/KOAH.pdf
- https://tatd.org.tr/wp-content/uploads/2021/10/2021-TATD-TTD-KOAH-Alevlenmesi-Yo%CC%88netimi-Klinik-Uygulama-Rehberi-4.pdf
- https://www.toraks.org.tr/site/sf/documents/pre_migration/061a5f1eea564cf82d8e4951d0d3b17aa329df5d04ada2e82f0662b1c6586482.pdf
- https://acilci.net/koah-alevlenmesi-yonetimi-klinik-uygulama-rehberi-2021/
- https://file.atuder.org.tr/_atuder.org/fileUpload/x9IOG1DHqtfL.pdf
- https://goldcopd.org/2022-gold-reports-2/




















teşekkür ederiz . emeginize saglık
Tesekkur ederiz