Supraventriküler taşikardiler (SVT) acil serviste sık karşılaştığımız ritm bozukluklarındandır. Büyük çoğunluğu idiopatik olmakla birlikte yapısal kalp hastalıkları zemininde de görülebilir. Tüm yaş gruplarında görülebilir ve 35/100000’lik bir insidansa sahiptir. Kontrol edilmemiş taşikardinin bir çeşit kardiyomyopatiye yol açabilme potansiyeli nedeniyle zamanında ve uygun tedavi önem arz etmektedir. 2019 yılında ESC tarafında yayınlanan supraventriküler taşikardi kılavuzu acil servis açısından önemli kısımlarını sizlere anlatmaya çalışacağız. Kılavuzun tamamına buradan ulaşabilirsiniz. Keyifli okumalar…
Öneri Düzeyleri
| Sınıf | Tanım | Öneri |
| Sınıf I | Verilen tedavi veya prosedürün geçerli olduğuna dair kanıt ve/veya genel uzlaşı | Önerilir veya Endikedir |
| Sınıf II | Verilen tedavinin veya prosedürün yararlılığı7 etkinliği hakkında çelişkili kanıtlar ve/veya görüş ayrılığı | |
| Sınıf IIa | Kanıt/fikirler etkinlik/kullanılabirlik yönünde | Kullanılabilir |
| Sınıf IIb | Etkinlik/kullanılabirlik yönünde daha zayıf kanıt/fikir | Düşünebilir |
| Sınıf III | Verilen tedavi veya prosedürün faydalı/etkili olmadığına ve bazı durmlarda zaralı olabileceğine dair kanıt veya genel uzlaşı | Önerilmez |
| Kanıt Düzeyi A | Çoklu randomize klnik çalışmalardan veya meta-analizlerden edilen veriler |
| Kanıt Düzeyi B | Tek bir randomize klinik çalışmadan veya büyük randomize olmayan çalışmadan elde edilen veriler. |
| Kanıt Düzeyi C | Uzman görüş birliği ve/veya küçük çalışmalar, retrospektif çalışmalar |
2019 Kılavuzundaki Yenilikler Neler?
SVT ile ilgili önceki Kılavuzun çok eski olduğu için (2003), o dönemde önerilen birçok ilaç 2019 Kılavuzunda dikkate alınmamaktadır.
| 2003 | 2019 | |
| Dar QRS Taşikardinin Akut Yönetimi | ||
| Verapamil ve Diltiazem | I | IIa |
| Beta Blokörler | IIb | IIa |
| Amiodaron | 2019 Kılavuzunda Bahsedilmemiş. | |
| Digoksin | 2019 Kılavuzunda Bahsedilmemiş. | |
| Geniş QRS Taşikardinin Akut Yönetimi | ||
| Prokainamid | I | IIa |
| Adenozin | IIb | IIa |
| Amiodaron | I | IIb |
| Satalol | 2019 Kılavuzunda Bahsedilmemiş. | |
| Lidokain | 2019 Kılavuzunda Bahsedilmemiş. | |
| Uygunsuz Sinüs Taşikardi Tedavisi | ||
| Beta Blokörler | I | IIa |
| Verapamil | 2019 Kılavuzunda Bahsedilmemiş. | |
| Diltiazem | 2019 Kılavuzunda Bahsedilmemiş. | |
| Kateter Ablasyonu | 2019 Kılavuzunda Bahsedilmemiş. | |
| 2003 | 2019 | |
| Postural Ortostatik Taşikardi Sendromu Tedavisi | ||
| Tuz ve Sıvı Alımı | IIa | IIb |
| 2019 kılavuzunda selektif beta blokörler, fludrokortizon, klonidin, metilfenidat, fluoksetin, eritropoetin, ergotamin/oktreotid, fenobarbital, uyku sırasında baş pozisyonunu yükseltme ve kompresyon çoraplarından bahsedilmemiş. | ||
| 2003 | 2019 | |
| Fokal Atrial Taşikardi Tedavisi | ||
| Akut | ||
| Flekainid/propafenon | IIa | IIb |
| Beta Blokörler | I | IIa |
| Amiodaron | IIa | IIb |
| Prokainamid | 2019 Kılavuzunda Bahsedilmemiş. | |
| Sotalol | 2019 Kılavuzunda Bahsedilmemiş. | |
| Digoksin | 2019 Kılavuzunda Bahsedilmemiş. | |
| Kronik | ||
| Beta Blokörler | I | IIa |
| Verapamil ve Diltiazem | I | IIa |
| Amiodaron | 2019 Kılavuzunda Bahsedilmemiş. | |
| Sotalol | 2019 Kılavuzunda Bahsedilmemiş. | |
| Disopramit | 2019 Kılavuzunda Bahsedilmemiş. | |
| Atrial Flutter Tedavisi | ||
| Akut | ||
| Atrial veya transözofageal pacing | I | IIb |
| Ibutilid | IIa | I |
| Flekainid/propafenon | IIb | III |
| Verapamil ve Diltiazem | I | IIa |
| Beta Blokörler | I | IIa |
| Digoksin | 2019 Kılavuzunda Bahsedilmemiş. | |
| Kronik | 2019 Kılavuzunda Dofetilid, flekainid, propafenon, prokainamid, kuinidin ve disopramitden bahsedilmemiştir. | |
| 2003 | 2019 | |
| AVNRT Tedavisi | ||
| Akut | ||
| Amiodaron | 2019 Kılavuzunda Bahsedilmemiş | |
| Sotalol | 2019 Kılavuzunda Bahsedilmemiş | |
| Propafenon | 2019 Kılavuzunda Bahsedilmemiş | |
| Kronik | ||
| Verapamil ve Diltiazem | I | IIa |
| Beta Blokörler | I | IIa |
| Amiodaron | 2019 Kılavuzunda Bahsedilmemiş | |
| sotalol | 2019 Kılavuzunda Bahsedilmemiş | |
| Pill-in-the pocket | 2019 Kılavuzunda Bahsedilmemiş | |
| AVRT Tedavisi | ||
| Flekainid/propafenon | IIa | IIb |
| Beta Blokörler | IIb | IIa |
| Amiodarone | 2019 Kılavuzunda Bahsedilmemiş | |
| Sotalol | 2019 Kılavuzunda Bahsedilmemiş | |
| Pill in the pocket | 2019 Kılavuzunda Bahsedilmemiş | |
Pill in the pocket: Hastaların ortaya çıkan çarpıntı ataklarının ardından yanında taşıdığı ilacı alması.
| 2003 | 2019 | |
| Gebelikte SVT Tedavisi | ||
| Verapamil | IIb | IIa |
| Kateter Ablasyonu | IIb | IIa* |
| Sotalol | 2019 Kılavuzunda Bahsedilmemiş | |
| Propranolol | 2019 Kılavuzunda Bahsedilmemiş | |
| Kinidin | 2019 Kılavuzunda Bahsedilmemiş | |
| Prokainamit | 2019 Kılavuzunda Bahsedilmemiş | |
2019 Kılavuzunda Yeni Öneriler
| Ivabrandne tek başına veya beta blokörler ile birlikte semptomatik uygunsun sinüs taşikardili hastalarda kullanılabilir. | IIa | |
| Ibutilide (IV) fokal atriyal taşikardinin akut tedavisinde kullanılabilir. | IIb | |
| Postural ortostatik taşikardi sendromunda ivabradin ve fokal atriyal taşikardinin kronik tedavisinde ivabradin ile birlikte beta blokörler kullanılabilir. | IIb | |
| Antikoagülasyon için AF olmayan atriyal flutter hastaları düşünülmelidir, ancak başlama eşiği belirlenmemiştir. | IIa | |
| Ibutilide (IV) veya İV veya oral (hastane içi) dofetilide atriyal flutteri geri çevirmede önerilir. | I | |
| İmplante edilmiş bir kalp pili veya defibrilatör varlığında atriyal fluuter sonlandırılması için yüksek hızlı atriyal pacing önerilir. | I | |
| Preeksitasyonlu AF li hastalarda amiodaron önerilmemektedir. | III | |
| Asemptomatik preeksitasyonu olan bireylerde risk sınıflandırılması için EPS uygulanabilir. | IIa | |
| İzoprenalin kulllarak yapılan elektrofizyoloji testinde yüksek riskli olarak sapatanan (SPERRI ≤250ms,AP ERP ≤250ms, çoklu aksesuar yolak ve indüklenebilir bir aksesuar yolak aracılı taşirdi) asemptomatik hastalarda kateter ablasyonu önerilmektedir. | I | |
| Asemptomatik preeksitasyonu olan kişilerde aksesuar yolağın iletkenlik özelliklerini için invazif olmayan değerlendirmeler düşünülebilir. | IIb | |
| İnvaziv veya invaziv olmayan değerlendirmeler ile düşük riskli olarak saptanan aksesuar yolağı olan ve asemptomatik presitasyonu olan hastalarda kateter ablasyponu düşünebilkir. | IIb | |
| Asemptomatik preeksitasyonlu ve elektriksel dissenkroniye bağlı sol ventrikül disfonksiyonu olan hastalarda kateter ablasyonu düşünülebilir. | IIa | |
| Taşikardiyomiyopatinin ablasyon veya ilaçlar ilekontorol altında alınamadığı durumlarda Av nodal ablasyon ve takibinde pacing, biventriküler veya His-demeti pacing önerilmektedir. | I | |
| İlk trimestirde , mümkünse tüm antiaritmatik ajan uygulamalarından kaçınmak gerekiyor. | I | |
| Gebe kadınlarda, WPW sendromu olmayan hastalarda SVT’nin önlenmesi için tercih sıraasında göre Beta I selektif blokörler (atenolol hariç) veya verapamil düşünülebilir. | IIa | |
| Gebe kadınlarda ,WPW sendromlu ve iskemik veya yapısal kalp hastalığı olmayan hastlarda, SVT’nin önlenmesi için flekainid veya propafenon düşünülebilir. | IIa | |
 SVT terimi tam anlamı ile His demeti veya daha yukarısında bulunan dokulardan kaynaklanan taşikardileri (atrial hız >100 atım) ifade eder. Geleneksel olarak, SVT terimi ventriküler taşikardiler ve AF dışında her türlü taşikardiyi tanımlar. Bu nedenle, esasen supraventriküler bir ritim olmayan ve aksesuar yolak nedenli meydana gelen atrio-ventriküler re-entran taşikardiler de aynı tanımlamaya girmekte. SVT klinikte genellikle düzenli, dar veya geniş QRS kompleksi bir ritm olarak karşımıza çıkar.
SVT terimi tam anlamı ile His demeti veya daha yukarısında bulunan dokulardan kaynaklanan taşikardileri (atrial hız >100 atım) ifade eder. Geleneksel olarak, SVT terimi ventriküler taşikardiler ve AF dışında her türlü taşikardiyi tanımlar. Bu nedenle, esasen supraventriküler bir ritim olmayan ve aksesuar yolak nedenli meydana gelen atrio-ventriküler re-entran taşikardiler de aynı tanımlamaya girmekte. SVT klinikte genellikle düzenli, dar veya geniş QRS kompleksi bir ritm olarak karşımıza çıkar.
SVT’nin konvensiyonel sınıflaması
| Atriyal Taşikardiler | |
| Sinüs taşikardisi | |
|
|
| Fokal atriyal taşikardi | |
| Multifokal atriyal taşikardi | |
| Multifokal re-entran atriyal taşikardi | |
-Tipik atriyal flutter, saat yönünün tersine veya saat yönünde (ters) -Diğer kavotriküspid istmus-bağımlı MRAT
-RA MRAT |
|
| AF | |
| AV Junctional Taşikardiler | |
| AVNRT | |
|
|
| Non-reentran juntional taşikardi | |
|
|
| Atriyoventriküler Re-entran Taşikardi/ AVRT) | |
|
Elektrofizyolojik Mekanizmaları
Aritmi, pacemarker özelliği olmayan tek bir miyositten veya birbirine yakın bir miyosit kümesinden çıkan anormal uyarılar ile oluşabilir. Bir diğer mekanizma depolarizasyon sonrası tetiklenmelerdir. Tetiklenmiş ve artmış otomasiteden kaynaklanan bu ritimler non- re-entran taşikardiler olarak adlandırılır. Yine normal veya aksesuar bir yolakta oluşan reentry mekanizması da aritmilere neden olabilir.

Genel popülasyonda SVT prevalansı 2,25 / 1000 ve insidansı ise yılda 35/100 000 kişi/yıldır. Kadınlarda erkelerlere göre iki kat daha SVT görülme riski vardır. 65 yaş üstü kişilerde ise bu oran beş katıdır. Paroksismal SVT’li hastalar, kardiyovasküler hastalığı olanlara göre daha genç, daha hızlı ritime sahip, daha erken semptom başlangıcı olan ve genellikle ilk tanının acil serviste konulduğu hastalardır.
Özelleşmiş merkezlerde, AVNRT AF’den sonra en sık tedavi edilen aritmidir. Bunları AVRT ve atriyal flutter izler. Kadınlarda AVNRT ve AVRT erkeklere nazaran daha sık görülür. Atriyal flutter ise erkeklerde 2,5 kat daha fazla görülür. Ablasyon sonrası AVNRT rekürrens riski genç kadınlarda daha fazladır.
Genel popülasyonda, yüzey EKG’de WPW paterninin prevalansı etkilenen hastaların birinci derece akrabaları arasında %0,15-0,25 den % 0,55’e yükselmiştir. Ancak her hastada SVT gelişmez, sıklıkla aralıklı preeksitasyonlar görülür. Preeksitasyon görülen kişiler daha genç, ağırlıkla erkek ve daha az komorbiditeye sahip hastalardır.
 SVT’nin birey üzerinde etkisi değişkendir ve çarpıntı, yorgunluk, sersemlik, göğüste huzursuzluk, dispne ve bilinç değişikliği gibi yakınmalar görülebilir. SVT genellikle semptomatiktir. Semptomların süresi ve hastanın başlangıçtaki yaşı önemlidir. Genç yaşta ortaya çıkan AT veya AF’nin ileriki yaşlara kadar devam etmesi nadirdir. Uzun süre devam eden artimi varlığında altta yatan bir re-entran mekanizmadan şüphelenilmelidir.
SVT’nin birey üzerinde etkisi değişkendir ve çarpıntı, yorgunluk, sersemlik, göğüste huzursuzluk, dispne ve bilinç değişikliği gibi yakınmalar görülebilir. SVT genellikle semptomatiktir. Semptomların süresi ve hastanın başlangıçtaki yaşı önemlidir. Genç yaşta ortaya çıkan AT veya AF’nin ileriki yaşlara kadar devam etmesi nadirdir. Uzun süre devam eden artimi varlığında altta yatan bir re-entran mekanizmadan şüphelenilmelidir.
Nefes darlığı ve diğer bulgular hastalarda kalp yetmezliği geliştiğinde ortaya çıkabilir. Sersemlik hissi sık görülürken presenkop ve senkop nadir görülür. Yaşlı hastalarda dolaşım kompanzasyon mekanizmalarının zayıf olması nedeni ile tansiyondaki düşüş hızlı gerçekleşmekte ve baş dönmesi ve presenkop gibi semptomlar daha şiddetli olarak ortaya çıkmakta. Doğrudan SVT’ye bağlı komplikasyonlar nadir görülmekle birlikte özellikle WPW gibi durumlarda ani kardiyak ölümler görülebilir.
Supraventriküler taşikardili hastanın ilk değerlendirmesi
Klinik öykü ve aile öyküsünün sorgulanması ilk değerlendirmenin en önemli noktalarını oluşturur. Özellikle vagal manevra ve buzlu su uygulamaları SVT için kanıt göstergesidir veya eski bir EKG kaydı olmayan hastalarda adenosin veya verapamil uygulama öyküsü ve aile geçmişi oldukça önemli. Aritminin başlangıcı, süresi, tetikleyen mekanizmalar tanıya ulaşmada önemli ipuçları verebilir. Ani başlangıçlı ve sonlanımlı, pozisyon ile ilişkili ve genellikle anormal olarak algılanmayan taşikardiler re-entran taşikardileri akla getirmeli.

Tam kan sayımı ve böbrek fonksiyon testleri (biyokimya profili, elektrolitler) ve tiroid fonksiyon testleri dahil belirli durumlarda yararlı olabileceği önermiştir.

Taşikardi sırasında mutlaka 12 derivasyonlu bir EKG çekilmeldir. Yine istirahat halinde çekilecek 12 derivasyonlu EKG ve bazal ekokardiyografik değerlendirme standart olarak önerilmektedir. Bu hastalarda 24 saatlik EKG kaydıalamk faydalı olabilir, ancak taşikardi atakları genellikle sporadik ve ayaktan izlemede kaydedilecek kadar sık olmayabilir. Yine mobil olarak bileğe takılan cihazlar takip açısından fayda sağlayabilir. Ama bunların doğulundan emin olmak gerekir. Tolerans egzersiz testi belirgin preeksitasyonlu hastalarda ve katekolamine bağımlı aritmi vakalarında da faydalı olabilir. Anjina tarifleyen veya koroner arter hastalığı için önemli risk faktörleri olan hastalarda da miyokardiyal iskemi testi gerekli olabilir. Özellikle kateter ablasyon planlanan hastalarda tanı koymak için genellikle bir elektrofizyolojik çalışma gerekli.
| Standart | |
|
|
| Opsiyonel | |
|
Dar QRS’li (≤120ms) Taşikardiler
Dar QRS’li taşikardiler his demetinin üstünden kaynaklnaır. Bununla birlikte, His demetinin erken aktivasyonu ile, nispeten dar QRS kompleksli (110-140 ms) yüksek septal VT’ler de meydana gelebilir.
Elektrokardiyografik Ayrıcı Tanı: Taşikardi sırasında çekilen bir EKG, spesifik bir tanıya yol açmasa da SVT’nin etkin tanısında oldukça faydalıdır. Taşikardinin olmadığı sırasında çekilen EKG ise tanıya gitmede bizlere ipuçları sağlarken spesifik tanı koydurmayabilir. Düzenli paroksismal çarpıntı öyküsü olan bir hastada pre-eksitasyon varlığı AVRT’yi düşündürürken, pre-eksitasyonun olmaması AVRT tanısını dışlamaz. Prematüre ventriküler kompleksler atipik AVNRT’nin tetikleyicisi olabilirken nadiren tipik AVNRT’yi ve sadece istisnai olarak AT’yi tetikler. Erken atriyal veya ventriküler atımlar ise AVRT’yi tetikleyebilir. RR mesafesinin düzeni tanıya gitmede önemli katkılar sağlar. Düzensiz taşikardiler; fokal veya multifokal AT, fokal AF ve değişken AV iletimli atriyal flutter ile meydana gelebilir.
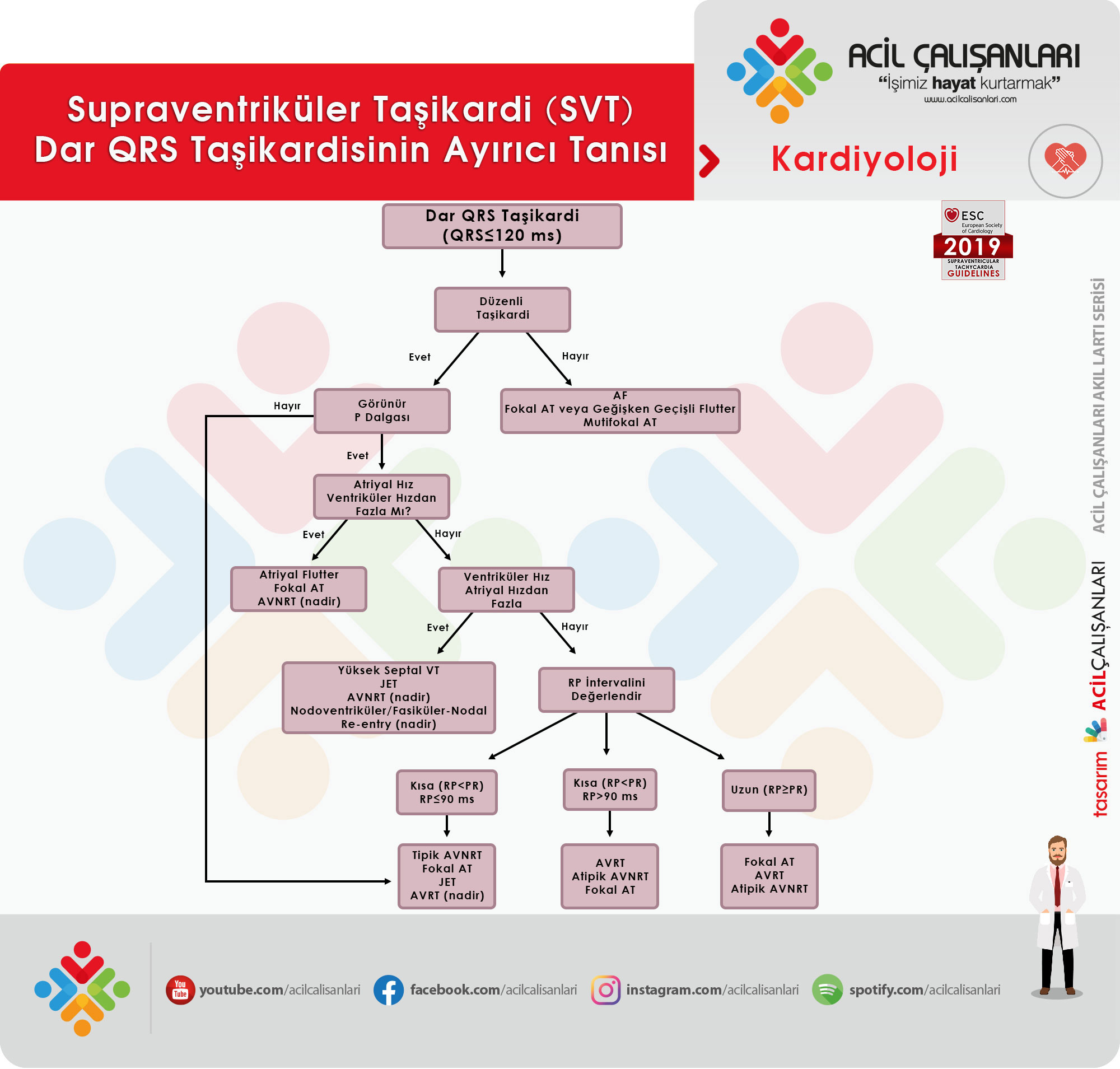
Vagal Manevra ve Adenozin: Vagal manevra (karotis sinüs masajı) ve adenozine hastanın verdiği yanıt, özellikle EKG’nin tanısal olmadığı durumlarda, yol gösterici olabilir. Son QRS kompleksinden sonra aritminin P dalgasıyla sonlanması en sık AVRT ve tipik olarak AVNRT’de görülür. QRS kompleksi ile sonlanma ise genellikle AT’de ve bazen atipik AVNRT’de görülür. Fasiküler VT ise diltiazem duyarlı olmakla birlikte adenozin duyarlı değildir. Çoğu VT, SVT’lerin aksine, karotis sinüs masajına cevap vermez, ancak sol dal kökenli ve karotis sinüs masajıyla sonlandırılan dar QRS’li bir VT olgusu rapor edilmiştir

Geniş QRS’li (>120ms) Taşikardiler
Geniş QRS’li taşikardilerin; %80 oranında VT, %15 oranında dal bloklu ve %5 oranında ise antegrad iletimli aksesuar yolaklı SVT olduğu bildirilmiş. SVT tedavisinde kullanılan medikal tedavilerin VT hastalarında genellikle zararlı olması nedeni ile aksi ispat edilene kadar ritmin VT olarak kabul edilmesi önerilmekte.
EKG’de SVT den ziyade VT düşündüren bulgular bir tabloda özetlenmiş:
| AV Disosiasyon | Ventrilüler hız>atriyal hız |
| Füzyon/yakalama vuruları | Farklı QRS morfolojileri |
| Göğüs derivasyonlarında negatif konkordans | Bütün prekordiyal göğüs derivasyonları negatif |
| Prekordiyal derivasyonlarda RS | -Prekordiyal derivasyonlarda RS yokluğu
-Herhangi bir derivasyonda RS>100ms |
| aVR’de QRS kompleksi |
|
| QRS aksı -90 ile ±180 | RBBB ve LBBB varlığında |
| D II derivasyonunda R dalga pik zamanı | R dalga pik zamanı≥50ms |
| RBBB morfolojisi | VI: Monofazik R, Rsr’, bifazik qR kompleksi, geniş R (>40ms) ve Rr’ paterni (Tavşan kulağı işareti)
V6: R:S oranı<1 (rS,QS paterni) |
| LBBB morfolojisi | VI: Geniş R dalgası, S dalgasında baskılanma veya çentiklenme, S dalga alt ucuna kadar olan sürede gecikme
V6: Q veya QS dalgası |
Kesin Tanı Olmadığı Durumlarda Acil Yönetim
| DAR QRS TAŞİKARDİLER | ||
| Öneri | Classa | Levelb |
| Hemodinamik unstabil hasta | ||
| Hemodinamik olarak unstabil hastada senkronize kardiyoversiyon önerilmekte | I | B |
| Hemodinamik stabil hasta | ||
| Taşikardi sırasında 12 derivasyonlu EKG önerilmekte | I | C |
| Vagal manevra, tercihen yatar pozisyonda ve ayaklar yukarı pozisyonda yapılması önerilmekte | I | B |
| Vagal manevra başarısız olduğunda adenozin (6-18 mg iv bolus) önerilmekte | I | B |
| Vagal manevra ve adenozine yanıt alınamadığında verapamil veya diltiazem (iv) verilebilir | IIa | B |
| Vagal manevra ve adenozine yanıt alınamadığında beta blokörler (esmolol veya metaprolol iv) verilebilir | IIa | C |
| İlaç tedavisine yanıt alınamayan hastada senkronize kardiyoversiyon önerilmekte | I | B |
Dar QRS’li (≤120ms) Taşikardi Tedavisinde Öneriler
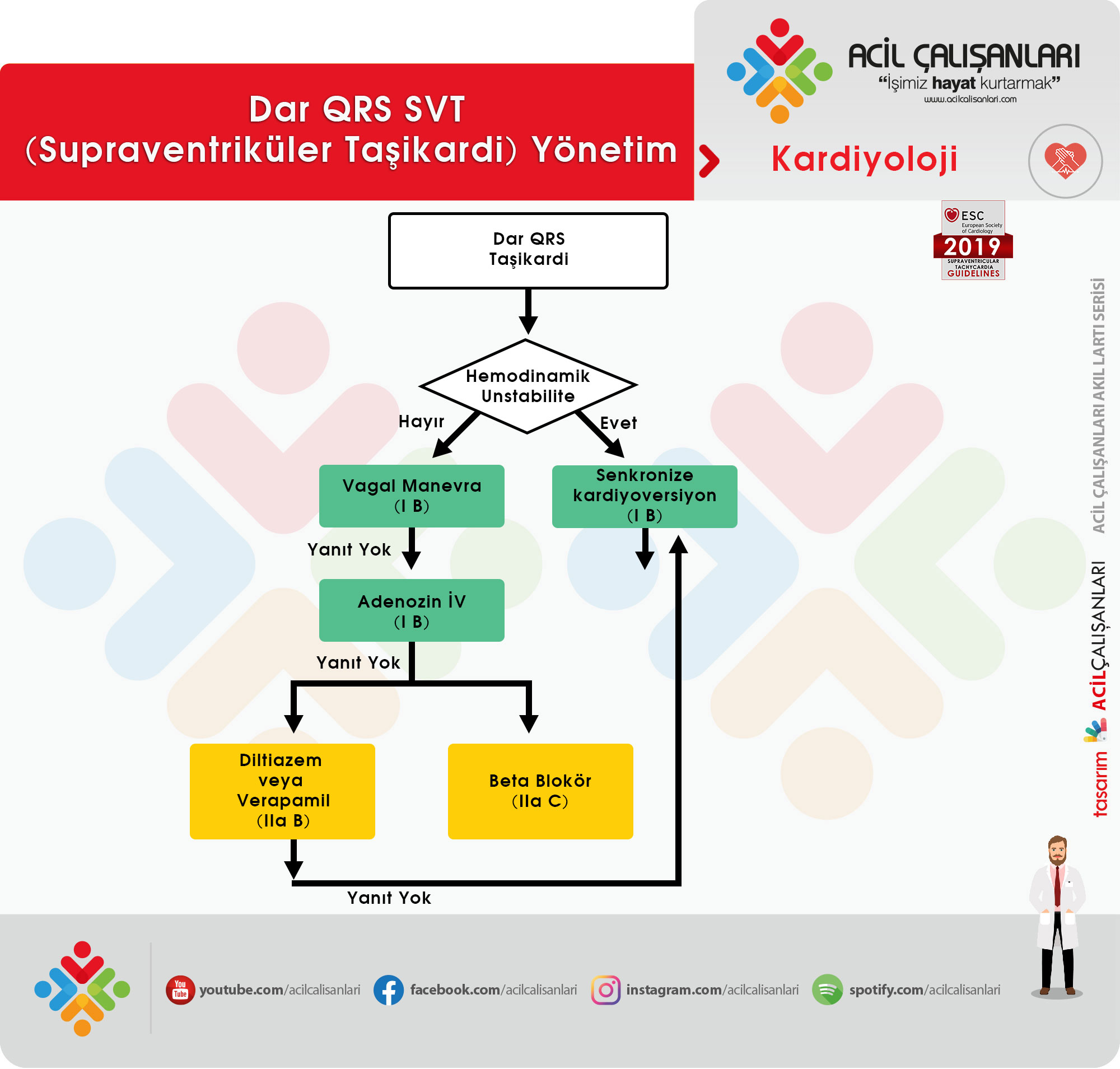
Hemodinamik olarak unstabil hastalar:
Senkronize kardiyoversiyon, dar QRS taşikardisi olan hemodinamik olarak unstabil hastalarda ilk tercih olarak önerilmektedir.
Hemodinamik olarak stabil hastalar
Akut tedaviye ilk yaklaşım intravenöz (i.v.) ilaç tedavisidir. İlaç bulunmuyor ise elektriksel kardiyoversiyon ile tedavi edilebilir.
Vagal manevra: Dar QRS taşikardi epizotunu durdurmak için kullanılır. Doğru bir şekilde yapıldığında SVT’yi sonlandırmada etkinliği %19-54 arasındadır. Modifiye valsalva manevrası %43’e karşı %17 daha başarılı bulunmuş. Valsalva manevrasının genellikle
yetişkinlerde ve AVNRT’den ziyade AVRT’de en etkilidir. Karotis sinüs masajı rikleri olduğu için her zaman tek taraflı olmalı ve 5 sn ile kısıtlanmalı. Geçirilmiş inme veya geçici iskemik inme tanılı hastalarda kaçınılmalıdır. Yüzü soğuk suya batırma, şiddetli öksürüğü teşvik etme veya enjektöre üfleme gibi yöntemler az olarak kullanılan diğer vagal manevralardır.
Adenozin: 6-18 mg IV ilk tercik ilaçtır. Yarılanma ömrünün çok kısa olması nedeniyle kalbe yakın geniş bir damar yolundan (örn antekubital ven) uygulanmalı ve ardından hızlıca SF verilmelidir. İlk doz olan 6 mg sonrasında yanıt alınamaz ise kademeli olarak 12 mg ek doz yapılmalı ve sonrasında 18 mg’lık ek bir doz hasta özelinde düşünülerek uygulanabilir. Yarı ömrü 20-30 sn olması nedeniyle ilk dozdan 1 dk sonra ikinci doz verilebilir. %90 başarılıdır. Vagal pulmoner C-liflerinin uyarılmasına bağlı en sık geçici dispne görülebilir. Ayrıca vazodilatasyon bağlı artan cilt sıcaklığı ile ilişkili yüz kızarması meydana gelebilir. Artan koroner akımı nedeniyle hastalarda göğüs ağrısı görülebilir. Klinik olarak bronkokonstriksiyon nadiren bildirilmiştir.
Kalsiyum Kanal Blokörleri: Verapamil veya diltiazemin hastaların %64-98’sinde SVT’yi sonlandırdığı, ancak hipotansiyon riski ile ilişkili olduğu gösterilmiş. Bu ilaçlar hemodinamik olarak unstabil, EF < %40, VT şüphesi olan veya preeksitasyonlu AF saptanan hastalarda kullanılmamalıdır. Bradikardi ve hipotansif etkilerinden dolayı dikkatli olunmalıdır.
- Verapamil: 0.075 – 0.15 mg/kg i.v. (ortalama 5 – 10 mg) 2 dakikada İV
- Diltiazem:0.25 mg/kg (ortalama 20 mg) 2 dakikada İV
- Etripamil: Hızlı başlangıçlı kısa etkili L tipi kalsiyum kanal blokeridir. Yeni intranazal olarak uygulanan bu ilaçın ilk klinik denemesinde SVT’den inüs ritmine dönüşün ranları %65-95 arasında değişmektedir.
Beta Blokörler:
- Esmolol: 0,5 mg / kg iv bolus veya 0,05 – 0,3 mg / kg / dk infüzyon
- Metoprolol: 2,5 mg boluslar ile iv verilen 2,5-15 mg
gibi kısa etkili beta blokörler taşikardiyi geriletmede sonlandırmadan daha etkilidirler. Dekompanse kalp yetmezliği olan hastalarda kontrendikedir. SVT’yi sonlandırmada beta blokerlerin etkinliğine ilişkin kanıtlar sınırlı olsa da hemodinamik olarak stabil hastalarda mükemmel güvenlik profiline sahiptirler ama bradikardi ve hipotansif etkilerinden dolayı dikkatli olunmalıdır.
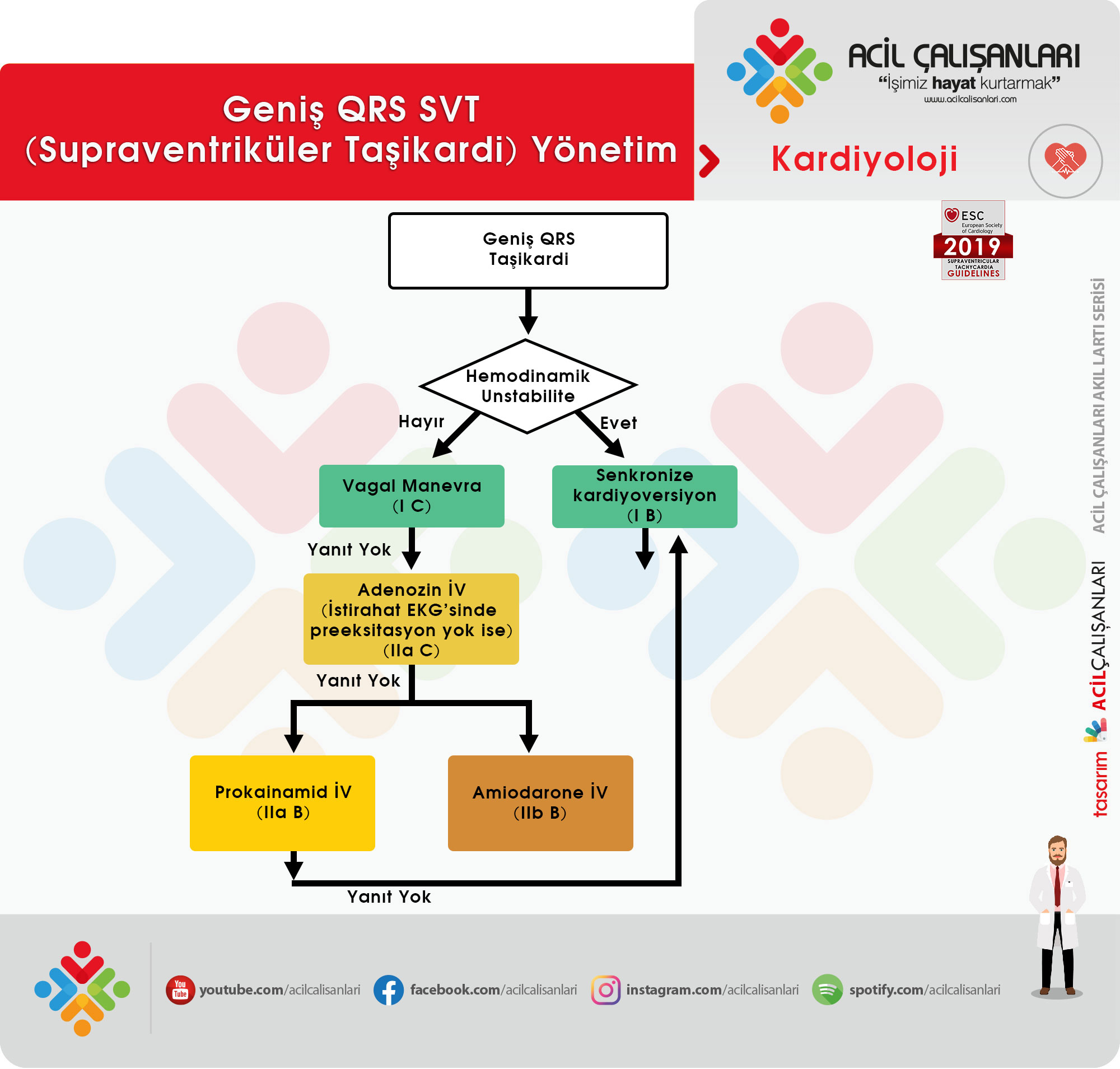
Geniş QRS’li (120ms) Taşikardi Tedavisinde Öneriler
Hemodinamik olarak stabil olmayan hastalar: Nedeni ne olursa olsun geniş QRS taşikardisi olan hastalarda hemodinamik instabilite oluşabilir. Bu hastalarda
- Hipotansiyon
- Akut bilinç değişikliği
- Göğüs ağrısı
- Akut KY semptomları
- Şok belirtileri
var ise hemodinamik olarak unstable kabul edilip hastaya senkronize kardiyoversiyon ilk tercih olarak önerilir. Hemodinamik instabilite bu hastalarda nedeni ne olursa olsun, ancak VT’li hastalarda daha olasıdır.
Hemodinamik olarak stabil hastalar:
- Vagal manevraya hastanın verdiği yanıt altta yatan aritmi mekanizması hakkında bilgi verebilir.
- SVT’nin teşhisi veya tedavisi için kullanılan bazı ilaçlar (örneğin verapamil), stabil VT’li hastalarda ciddi hemodinamik bozulmaya neden olabilir. Bu yüzden bu ilaçlar tanı konulan SVT’li hastalarda güvenlidir.
- Vagal manevra başarısız olduğu ve istirahat EKG’sinde preeksitasyon olmayan hastalarda adenozin uygulanabilir. İstirahat EKG’sinde preeksitasyon saptanan hastalarda adenozin uygulanmasından kaçınılmalıdır. Antidromik yeniden giriş mevcut ise adenozin riskli olabilir.
- Etiyolojisi bilinmeyen hemodinamik olarak stabil geniş QRS kompleksli taşikardinin farmakolojik olarak sonlandırılması için prokainamid veya amiodaron hastane ortamında kullanılabilir.
| GENİŞ QRS TAŞİKARDİ | ||
| Öneri | Classa | Levelb |
| Hemodinamik unstabil hasta | ||
| Hemodinamik olarak unstabil hastada senkronize kardiyoversiyon önerilmekte | I | B |
| Hemodinamik stabil hasta | ||
| Taşikardi sırasında 12 derivasyonlu EKG önerilmekte | I | C |
| Vagal manevra önerilmekte | I | C |
| Vagal manevra başarısız olduğu ve istirahat EKG’sinde preeksitasyon olmayan hastalarda adenozin uygulanabilir | IIa | C |
| Vagal manevra ve adenozinin başarısız olduğu hastalarda prokainamid (iv) verilebilir | IIa | B |
| Vagal manevra ve adenozinin başarısız olduğu hastalarda amiodarone (iv) verilebilir | IIb | B |
| İlaç tedavisine yanıt alınamayan hastada senkronize kardiyoversiyon önerilmekte | I | B |
| Etiyolojisi bilinmeyen geniş QRS kompleksi taşikardilerde verapamil önerilmemekte | III | B |
Spesifik Supraventriküler Taşikardi Tipleri
Sinüs Taşikardisi
Sinüs taşikardisi sinüs hızı >100 atım/dakika olarak tanımlanır. EKG üzerinde,
P dalgası I, II ve aVF’de pozitiftir ve V1 de bifazik/negatiftir.,
| Fizyolojik Sinüs Taşikardisinin Nedenleri | |
| Fizyolojik nedenler | Emosyonel, fiziksel egzersiz, cinsel ilişki, ağrı, hamilelik |
| Patolojik nedenler | Anksiyete, panik atak, anemi, ateş, dehidratasyon, enfeksiyon, maligniteler, hipertiroidi, hipoglisemi, feokromositoma, Cushing hastalığı, otonomik fonksiyon bozukluğu olan diabetes mellitus, pulmoner emboli, miyokard enfarktüsü, perikardit, kapak hastalığı, konjestif kalp yetmezliği,şok |
| İlaçlar | Epinefrin, norepinefrin, dopamin, dobutamin, atropin, beta-2 adrenerjik reseptör agonistleri(salbutamol), metilksantinler, doksorubisin, daunorubisin, beta-bloker çekilmesi |
| İllegal ilaçlar | Amfetaminler, kokain, liserjik asit dietilamid, psilosibin, ecstasy, crack kokain |
| Diğer | Alkol, kafein |
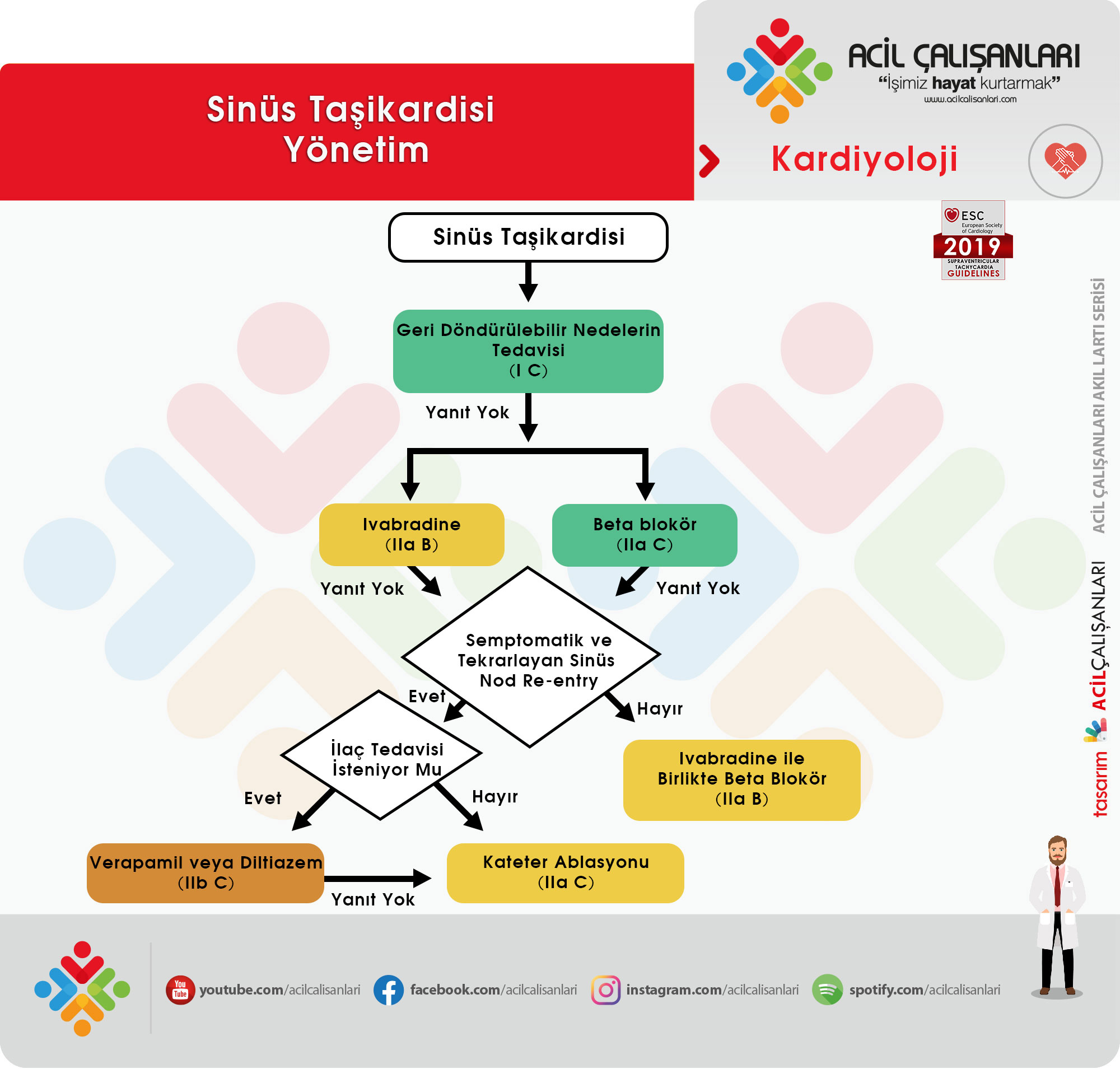
- Fizyolojik sinüs taşikardisi saptanan hastalarda altta yatan nedeni tedavi etmek gerekir.
- Uygunsuz sinüs taşikardisi (UST), istirahatte veya fiziksel, duygusal, patolojik veya farmakolojik stres düzeyi ile orantılı olmayan minimum aktivite ile ortaya çıkan sinüs taşikardisi olarak tanımlanır. Taşikardi ilişkili kardiyomiyopatiye neden olmaz ve benign seyirlidir.
- UST genellikle asemptomatik olmakla birlikte baş dönmesi, çarpıntı, egzersiz intoleransı gibi yakınmalara neden olabilir. Beta blokörler, ivabradine ve dihidropiridin olmayan KKB’leri semptomları gidermek için kullanılabilir fakat bu konudaki kanıtlar henüz yeterli değil.
| Öneri | Class | Level |
| Uygunsuz sinüs taşikardisi | ||
| Geri döndürülebilir nedenlerin tespiti ve tedavisi önerilmektedir | I | C |
| Semptomatik olan hastalarda tek başına veya beta blokörler ile kombine olarak ivabradine kullanılabilir | IIa | B |
| Semptomatik olan hastalarda beta blokörler kullanılabilir | IIa | C |
| Sinüs nodal re-entran taşikardisi | ||
| Semptomaik olan hastalarda, düşük EF’li kalp yetmezliği yok ise, dihidropiridin olmayan KKB’ler kullanılabilir | IIb | C |
| Medikal tedaviye yanıt alınamayan semptomatik hastalarda katater ablasyon düşünülebilir | IIa | C |
| Postural ortostatik taşikardi sendromu | ||
| Düzenli ve progresif egzersiz programı kullanılabilir | IIa | B |
| 2-3 litrenin üzerinde günlük su veya 10-12 g/gün tuz tüketimi düşünülebilir | IIb | C |
| Midodrine, düşük doz non-selektif beta blokör veya pyridostigmine kullanımı düşünülebilir | IIb | B |
| Ivabradine düşünülebilir | IIb | C |
Fokal Atriyal Taşikardi Tedavi Önerileri
| Öneri | Classa | Levelb |
| Akut tedavi | ||
| Hemodinamik unstabil hasta | ||
| Hemodinamik olarak unstabil hastada senkronize kardiyoversiyon önerilmekte | I | B |
| Hemodinamik stabil hasta | ||
| Adenozin (6-18 mg iv bolus) kullanılabilir | IIa | B |
| Adenozine yanıt alınamayan ve dekompanse kalp yetmezliği olmayan hastalarda beta blokörler (iv esmolol veya metaprolol) kullanılabilir | IIa | C |
| Adenozine yanıt alınamayan, düşük EF’li kalp yetmezliği veya hipotansiyonu olmayan hemodinamik olarak stabil hastalarda verapamil veya diltiazem (iv) kullanılabilir | IIa | C |
Yukarıdaki girişimlerin başarısız olduğu durumlarda aşağıdaki tedavi seçenekleri kullanılabilir
|
IIb | C |
| İlaç tedavisine yanıt alınamayan hastalarda senkronize kardiyoversiyon önerilmekte | I | B |
| Kronik tedavi | ||
| Özellikle aralıksız seyreden veya taşikardiyomiyopatiye neden olan tekrarlayan fokal atriyal taşikardilerde katater ablasyon önerilmekte | I | B |
| Ablasyon istenmiyorsa veya uygulanamıyorsa, beta blokörler veya dihidropiridin olmayan KKB (düşük EF’li kalp yetmezliği yokluğunda verapamil veya diltiazem) veya yapısal veya iskemik kalp hastalığı yokluğunda propafenon veya flecainid dikkate alınmalıdır | IIa | C |
| Yukarıdaki girişimlerin başarısız olması durumunda ivabradine ile birlikte beta blokörler düşünülebilir | IIb | C |
| Yukarıdaki girişimlerin başarısız olması durumunda amiodarone düşünülebilir | IIb | C |
Makro-reentran Atriyal Taşikardiler
| Öneri | Classa | Levelb |
| Atriyal flutter ve eşlik eden AF varlığında antikoagülasyon, AF’de olduğu gibi önerilmekte | I | B |
| AF’nin eşlik etmediği atriyal flutteri olan hastalar için antikoagülasyon düşünülebilir fakat başlangıç eşiği belirlenememiştir | IIa | C |
| Akut tedavi | ||
| Hemodinamik olarak unstabil hasta | ||
| Hemodinamik olarak unstabil olan hastalar için senkronize kardiyoversiyon önerilmekte | I | B |
| Hemodinamik olarak stabil hasta | ||
| Ritmi sinüs ritmine çevirmek için Ibutilid IV veya dofetilid IV veya oral (hastane içi) önerilmektedir | I | B |
| Ritmi sinüs ritmine çevirmek için düşük enerjili (≤100 J bifazik) elektriksel kardiyoversiyon önerilmektedir | I | B |
| İmplante edilmiş bir pacemaker veya defibrilatör varlığında atriyal flutter sonlandırılması için yüksek hızlı atriyal pacing önerilir | I | B |
| Hızlı ventriküler yanıtı kontrol altına almak için beta blokörler veya dihidropiridin olmayan KKB (verapamil veya diltiazem) IV olarak önerilmekte | IIa | B |
| Invaziv ve non-invaziv yüksek hızlı atriyal pacing, atriyal flutter sonlandırılmasında düşünülebilir | IIb | B |
| Yukarıdaki önerilen tedavilerin bulunmadığı veya istenmediği durumlarda amiadarone IV olarak verilebilir | IIb | C |
| Ritmi sinüs ritmine çevirmek için propafenon ve flekainid önerilmemekte | III | B |
Atriyoventriküler Nodal Re-entran Taşikardi(AVNRT)
| Öneri | Classa | Levelb |
| Akut tedavi | ||
| Hemodinamik olarak unstabil hasta | ||
| Hemodinamik olarak unstabil olan hastada senkronize kardiyoversiyon önerilmekte | I | B |
| Hemodinamik olarak stabil hasta | ||
| Vagal manevralar tercihen yatar pozisyonda ve ayaklar yukarı pozisyonda önerilmekte | I | B |
| Vagal manevralara yanıt alınamaz ise adenozin (6-18 mg IV bolus) önerilmekte | I | B |
| Vagal manevralara ve adenozine yanıt alınamaz ise verapamil veya diltiazem IV önerilmekte | IIa | B |
| Vagal manevralara ve adenozine yanıt alınamaz ise beta blokörler (esmolol veya metoprolol IV) önerilmekte | IIa | C |
| Medikal tedaviye yanıt alınamayan hastalarda senkronize kardiyoversiyon önerilmekte | I | B |
Atriyoventriküler Aritmiler
| Öneri | Classa | Levelb |
| Akut tedavi | ||
| Hemodinamik olarak unstabil hasta | ||
| Hemodinamik olarak unstabil olan hastalarda senkronize kardiyoversiyon önerilmekte | I | B |
| Hemodinamik olarak stabil hasta | ||
| Vagal manevralar tercihen yatar pozisyonda ve ayaklar yukarı pozisyonda yapılması önerilmekte | I | B |
| Ortodromik AVRT’de vagal manevralara yanıt alınamaz ise adenozin (6-18 mg IV bolus) önerilmekte | I | B |
| Ortodromik AVRT’de vagal manevralara yanıt alınamaz ise verapamil veya diltiazem IV kullanılabilir | IIa | B |
| Ortodromik AVRT’de vagal manevralara yanıt alınamaz ise dekompanse kalp yetmezliği yokluğunda beta blokörler (esmolol veya metoprolol) kullanılabilir | IIa | C |
| Antidromik AVRT’de vagal manevralara ve adenozine yanıt alınamaz ise ibutilide veya prokainamid veya flekainid veya propofenon veya senkronize kardiyoversiyon kullanılabilir | IIa | B |
| Direçli antidromik AVRT’de amiodarone kullanılması düşünülebilir | IIb | B |
| Medikal tedaviye yanıt alınamayan hastalarda senkronize kardiyoversiyon önerilmektedir | I | B |
Pre eksite AF tedavi önerileri:
| Öneri | Classa | Levelb |
| Hemodinamik olarak unstabil hasta | ||
| Hemodinamik olarak unstabil olan hastada senkronize kardiyoversiyon önerilmekte | I | B |
| Hemodinamik olarak stabil hasta | ||
| Ibutilide veya prokainamid IV kullanılabilir | IIa | B |
| Flekainid veya propafenon düşünülebilir | IIb | B |
| Medikal tedaviye yanıt alınamayan hastalarda senkronize kardiyoversiyon önerilmekte | I | B |
| Amiadaron önerilmemekte | III | B |
Gebelerde SVT tedavi önerileri
| Öneri | Classa | Levelb |
| Gebelik planlanan ve semptomatik tekrarlayan SVT hastalarında katater ablasyon önerilir | I | C |
| Akut tedavi | ||
| Bütün taşikardilerde hemodinamik olarak unstabil olan hastada acil elektriksel kardiyoversiyon önerilmektedir | I | C |
| Vagal manevralar ve eğer başarısız olursa adenozin önerilir | I | C |
| Beta-I selektif blokörler (atenol hariç) kullanılabilir | IIa | C |
| Betablokörlerin başarısız olduğu hastalarda digoksin IV olarak kullanılabilir | IIa | C |
| Ibutilid atriyal flutterin sonlandırılması için düşünülebilir | IIb | C |

- https://www.escardio.org/Guidelines/Clinical-Practice-Guidelines/Supraventricular-Tachycardia
- https://acilci.net/supraventrikuler-tasikardi-kilavuzu-2019/
- https://academic.oup.com/eurheartj/article/41/5/655/5556821

Göğüs Ağrısının Tanısı ve Değerlendirilmesi için 10 Mesaj AHA 2021