Özel nedenler
Hipoksi
Hipoksemiye bağlı kardiyak arrest genellikle asfiksi kaynaklıdır ve kardiyak arrestin kardiyak olmayan en sık nedenidir. Asfiksiye bağlı kardiyak arrest sonrasında sağkalım nadirdir ve yaşayanların çoğunda ciddi nörolojik hasar gelişir. Bilinci kapanan ancak kardiyak arrest gelişmeyen hastalarda iyi nörolojik sonuç daha olasıdır.272,273
Hipo-/hiperkalemi ve diğer elektrolit bozuklukları
Elektrolit bozuklukları kardiyak aritmilere ve arreste yol açabilir. Hayatı tehdit eden aritmiler sıklıkla potasyum bozukluklarına, özellikle de hiperkalemiye eşlik eder.
Hipotermi (kazara)
Kazalara bağlı gelişen hipotermi, santral vücut sıcaklığının istemsiz olarak 35°C altına düşmesi olarak tanımlanır. İnsan vücudunda santral sıcaklığın her 1°C azalması hücresel oksijen tüketimini %6 azaltır.274 18°C’de beyin, kardiyak arresti 37°C ile karşılaştırıldığında 10 kat daha uzun süre tolere eder. Bu nedenle hipoterminin beyin ve kalp üzerinde koruyucu etkisi vardır275 ve asfiksi öncesinde derin hipotermi gelişirse uzamış kardiyak arrestlerden sonrabile iyi nörolojik sağkalım olasıdır. Eğer özel merkezler mevcut değilse hastanede eksternal ve internal ısıtma teknikleri (örn. ılık hava üfleyen cihazlar, ılık sıvı infüzyonları, ılık periton lavajı) uygulanarak yeniden ısınma denenebilir.276
Hipertermi
Hipertermi, vücut termoregülasyon yeteneğini kaybederse ve santral sıcaklık homeostatik mekanizmalarla sağlanan normal sınırları aşarsa gerçekleşir.
Hipertermi, ısıya-bağlı durumların devamı niteliğindedir. Bu durumlar ısı stresi ile başlar, ısı yorgunluğu ve ısı çarpmasıyla devam eder ve nihayetinde çoğul organ yetersizliği ve kardiyak arrestle sonuçlanır.277Tedavinin temelini destek tedavisi ve hastanın hızla soğutulması oluşturur.278-280Eğer mümkünse soğutmaya hastane öncesinde başlayınız. Santral sıcaklığı hızla yaklaşık 39°C’ye indirmeyi hedefleyiniz. Eğer kardiyak arrest gelişirse standart kılavuzları takip ediniz ve hastayı soğutmaya devam ediniz. Kardiyak arrest sonrasında hedefli sıcaklık idamesinde kullanılan soğutma tekniklerinin aynısını kullanınız.
Hipovolemi
Hipovolemi genellikle intravasküler hacimde azalmaya (örn. hemoraji) bağlı gelişen ve potansiyel olarak tedavi edilebilen bir kardiyak arrest nedenidir. Aşırı vazodilatasyon (örn. anafilaksi, sepsis) gerçekleşen hastalarda da rölatif hipovolemi gelişebilir.
Şüphe edilen nedene bağlı olarak intravasküler hacmi yerine koymak için hızla ılık kan ürünleri ve/veya kristalloidler ile hacim tedavisine başlayınız. Aynı zamanda hemorajiyi kontrol altına almak için acil girişimleri başlatınız (örn. cerrahi, endoskopi, endovasküler girişimler281) veya primer nedeni (örn. anafikaltik şok) tedavi ediniz.
Anafilaksi
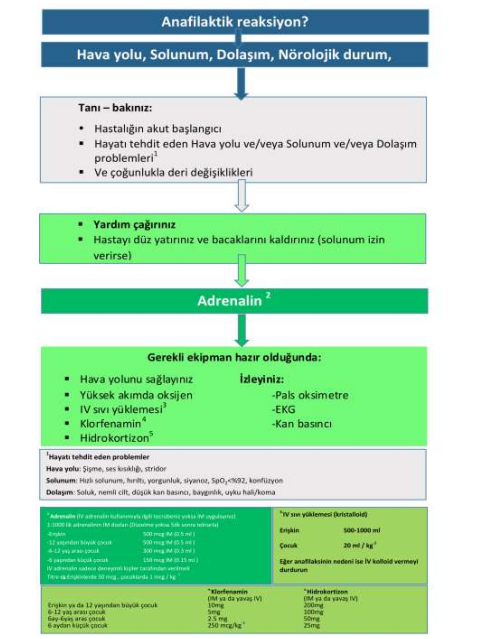
Anafilaksi, ciddi, hayatı tehdit eden, yaygın veya sistemik aşırı duyarlılık reaksiyonudur. Hızla gelişen ve hayatı tehdit eden hava yolu ve/veya solunum ve/veya dolaşım problemleri ve bunlara genellikle eşlik eden deri ve mukozal değişikliklerle karakterizedir.282-285 Adrenalin, anafilaksi tedavisinde en önemli ilaçtır.286,287Adrenalin için doğru dozları da gösteren anafilaksi tedavi algoritması Şekil 1.10’da gösterilmiştir. Adrenalin reaksiyon geliştikten sonra erken devrede verildiğinde en etkilidir288ve doğru İM dozlar kullanıldığında yan etkiler çok nadirdir. Eğer 5 dk içerisinde hastanın durumunda düzelme gözlenmezse İM adrenalin dozunu tekrar ediniz. İV adrenalin yalnız normal klinik pratiklerinde vazopresör titrasyonu ve kullanımında deneyimli olan kişiler tarafından kullanılmalıdır.
Şekil 1.10. Anafilaksi tedavi algoritması.282 Elsevier Ireland Ltd.’den izin alınarak hazırlanmıştır.
Şekil 1.11. Travmatik kardiyak arrest algoritması.
Travmatik kardiyak arrest
Travmatik kardiyak arrest (TKA) çok yüksek mortalite riski taşır ancak SDGD sağlanabilirse yaşayan hastalarda nörolojik sonuç kardiyak arrestin diğer nedenlerine göre çok daha iyidir.289,290Üniversal İYD algoritmasıyla tedavi edilmesi gereken medikal kardiyak arrestin TKA ile karıştırılmaması hayati önem taşır. Hipovolemi, kardiyak tamponad veya tansiyon pnömotoraksa bağlı gelişen kardiyak arrest durumunda göğüs kompresyonlarının normovolemik kardiyak arrestteki kadar etkin olması olası değildir.291,292Bu nedenle geri dönüşümlü nedenlerin (örn. torakotomi, hemorajinin kontrolü, vb) hızla tedavisi göğüs kompresyonlarına göre öncelik taşır (Şekil 1.11).
Tansiyon pnömotoraks
Hastane öncesinde tedavi edilen majör travma hastalarında tansiyon pnömotoraks sıklığı yaklaşık %5’dir (TKA gelişen hastalarda %13).293-295İğneyle göğüs dekompresyonu çoğu ambulans personeli tarafından hızla uygulanabilir ancak yararı kısıtlıdır.296,297Basit torakostomi uygulaması kolaydır ve bazı ülkelerde hastane öncesinde rutin olarak uygulanmaktadır.298,299Bu girişim standart göğüs tüpü takılmasının ilk aşamasıdır – pozitif basınçlı ventilasyon uygulanan hastada basit bir insizyon ve hızla plevral boşluğa diseksiyon.
Tamponad (kardiyak)
Kardiyak tamponad sonrasında mortalite yüksektir ve sağkalım şansı perikardiyumun acil dekompresyonuna bağlıdır. Şüphe edilen travmatik veya non-travmatik kardiyak tamponada bağlı kardiyak arrest tedavisinde eğer torakotomi mümkün değilse ultrason eşliğinde perikardiyosentez düşünülmelidir. Görüntüleme eşliği olmadan uygulanan perikardiyosentez yalnız ultrason elde yoksa alternatif olabilir.
Tromboz
Pulmoner emboli. Akut pulmoner emboliye bağlı kardiyak arrest, venöz tromboemboliye bağlı en ciddi klinik durumdur.300 Pulmoner emboliye bağlı kardiyak arrest insidansı tüm hastane-dışı kardiyak arrestler için %2-9183,301-303 ve tüm hastane-içi kardiyak arrestler için %5-6’dır.304,305 Kardiyak arrest sırasında akut pulmoner emboli tanısını koymak zordur. KPR sırasında akut pulmoner emboli tanısını koymada klinik öykü ve değerlendirme, kapnografi ve ekokardiyografi (mümkünse) farklı özgüllük ve duyarlığa sahip olmak üzere yardımcıdır. Kardiyak arrestin bilinen veya şüphe edilen nedeni akut pulmoner emboli ise fibrinolitik tedavi uygulamayı düşününüz. Devam eden KPR fibrinolitik tedavi için kontraendikasyon teşkil etmez. Hastane öncesi gibi alternatifin olmadığı koşullarda fibrinolizin sağkalım üzerindeki potansiyel olumlu etkisi potansiyel risklerine ağır basmaktadır.258Fibrinolitik ilaç verildiğinde resüsitasyonu sonlandırmadan önce KPR’a en az 60-90 dk devam edilmelidir.258,259
Koroner tromboz. Kardiyak arrest gelişen bir hastada arrest nedeninin doğru tanısı zor olmakla birlikte eğer başlangıçtaki ritim VF ise neden en büyük olasılıkla büyük koroner damar oklüzyonu olan koroner arter hastalığıdır. Bu olgulardaeğer hastane öncesi ve hastane-içi yapılandırma sağlandıysa ve mekanik hemodinamik destek ile KPR devam ederken primer perkütan koroner girişim (PPKG) uygulayabilecek deneyimli bir ekip varsa, KPR devam ederken hızla kateter laboratuvarına nakildüşünülebilir. KPR uygulanarak nakil kararının verilmesi için gerçekçi bir sağkalım beklentisi olmalıdır (örn. başlangıçta şok uygulanan ritim (VF/nVT) olan ve gecikmeden KPR uygulanan şahit olunmuş kardiyak arrest). Aralıklı olarak SDGD sağlanması da nakil için kuvvetli bir neden teşkil eder.306
Zehirlenmeler
Genel olarak zehirlenmeler nadiren kardiyak arreste ve ölüme yol açar.307 Zehirlenmelerde sonucu olumlu yönde etkileyen çok az özel tedavi girişimi vardır: dekontaminasyon, eliminasyonun artırılması ve antidot kullanımı.308-310Hava yolu intakt olan veya korunan hastalarda tercih edilen gastrointestinal
dekontaminasyon yöntemi aktif kömür uygulamasıdır. Toksin alımından sonra 1 saat içerisinde uygulanırsa en etkilidir.311
Özel ortamlar Perioperatifkardiyak arrest
Anesteziye bağlı kardiyak arrestin en sık nedeni hava yolu açıklığının sağlanamamasıdır.312,313Non-kardiyak cerrahide kanamaya bağlı gelişen kardiyak arrest en yüksek mortaliteye sahiptir ve hastaların yalnız
%10.3’ünde hastaneden taburculukla sonuçlanan sağkalım gerçekleşir.314Ameliyat salonundaki hastalara normal olarak tam monitörizasyon uygulandığından kardiyak arrest tanısında gecikme olmamalıdır.
Kalp cerrahisi sonrasında kardiyak arrest
Majör kardiyak cerrahi sonrasında gelişen kardiyak arrest erken postoperatif devrede nispeten daha sıktır ve sıklığı%0.7–8 arasındadır.315,316Tüm geri dönüşümlü nedenler dışlandıktan sonra acil resternotomi kardiyak cerrahi sonrasında resüsitasyonun vazgeçilmez parçasıdır. Hava yolu açıklığı ve yeterli ventilasyon sağlandıktan sonra VF/nVT varlığında üç defibrilasyon girişimi başarısız olursa gecikmeden resternotomi uygulanmalıdır. Diğer tedaviler başarısız olursa asistoli ve NEA’de de acil resternotomi endikedir ve kardiyak arrestten sonraki 5 dk içerisinde uygun eğitim almış kişi tarafından uygulanmalıdır.
Kardiyak kateterizasyon laboratuvarında kardiyak arrest
ST-elevasyonlu miyokard enfarktüsü (STEMİ) veya non-STEMİ için uygulanan perkütan koroner girişim (PKG) sırasında kardiyak arrest (sıklıkla VF) gelişebilir fakat anjiyografinin komplikasyonu da olabilir. Monitörize VF’ye hemen yanıt verilebilecek olan bu özel durumda göğüs kompresyonlarına başlamadan defibrilasyon önerilir. Eğer defibrilasyon başarısız olursa veya VF hızla tekrarlarsa defibrilasyon iki kere daha tekrarlanabilir. Eğer üç şoktan sonra VF devam ederse veya SDGD hemen sağlanmazsa daha fazla gecikmeden göğüs kompresyonları ve ventilasyona başlanmalı ve koroner anjiyografiye devam edilerek çözülmeyen problemin nedeni araştırılmalıdır. Anjiyografi masasında, skopi hastanın üzerindeyken yeterli derinlikte ve hızda göğüs kompresyonlarının sağlanması hemen hemen olanaksızdır ve kurtarıcıların radyasyona maruz kalma tehlikesi vardır. Bu nedenle erken dönemde mekanik göğüs kompresyon cihazına geçilmesi kuvvetle önerilmektedir.317,318Eğer problem hızla çözülmezse ve yeterli altyapı mevcutsa kanıt düzeyi çok düşük olmakla birlikte kurtarıcı strateji olarak ekstrakorporeal destek uygulanabilir ve muhtemelen intra-aortik balon pompasına tercih edilir.319
Diyaliz ünitesinde kardiyak arrest
Hemodiyaliz hastasında ani kardiyak ölüm en sık ölüm nedenidir ve genellikle öncesinde ventriküler aritmiler gelişir.320 Hiperkalemi hemodiyaliz hastalarında gelişen ölümlerin %2–5’inden sorumludur.321 Hemodiyalize giren hastalarda şok uygulanan ritimle (VF/nVT) daha sık karşılaşılır.320,322,323 Çoğu hemodiyaliz cihaz üreticileri defibrilasyon öncesinde hastanın diyalizden ayrılmasını önermektedir.324
Nakil araçlarında kardiyak arrest
Uçuş sırasında uçak içi acil durumlar. Havadaki ulaşım araçlarında gelişen kardiyak arrest sıklığı 1/5–10 milyon yolcu uçuşu’dur. Hastaların %25–31’inde başlangıç ritmi şok uygulanan ritimdir 325-328ve uçuşta OED kullanımı %33–50 oranında taburculukla sonuçlanan sağkalıma yol açabilir.325,328,329
HATS ve hava ambulanslarında kardiyak arrest.Hava ambulans servisleri kritik hastaların rutin naklinde ya helikopter acil tıp servisi (HATS) veyasabit-kanatlı hava ambulansı kullanırlar. Uçuş sırasında hem kaza yerinden nakledilen hastalarda hem de hastaneler arası nakil yapılan kritik hastalarda kardiyak arrest gelişebilir.330,331
Monitörize hastada şok uygulanan ritim gelişirse (VF/nVT) ve hızla defibrilasyon uygulanabilecekse göğüs kompresyonlarına başlamadan önce hızla ardışık üç şok uygulayınız. Mekanik göğüs kompresyon cihazları ile hava ambulansındaki kısıtlı mekanda yüksek kalitede göğüs kompresyonları sağlanabilir ve kullanımları düşünülmelidir.332,333Eğer uçuş sırasında kardiyak arrest gelişmesi bir olasılıksa uçuş öncesinde hasta hazırlanırken mekanik göğüs kompresyon cihazının hastaya bağlanması düşünülmelidir.334,335
Spor aktiviteleri sırasında kardiyak arrest
Travma veya temas ile ilişkili olmayan ani ve beklenmedik kollaps, oyun alanındaki bir atletin kardiyak kökenli rahatsızlığından olabilir, eğer kazazede yaşıyor ise, hızlı tanı ve etkin tedavi gereklidir. Eğer tedaviye hızlı yanıt yoksa ve hazır bir tıbbi ekip varsa hastayı medya ve izleyicilerin olduğu alandan uzaklaştırmayı düşünün. Eğer hastada VF/nVT varsa, ilk üç defibrilasyon uygulaması sonrasına kadar (büyük olasılıkla ilk üç şok uygulamasında başarılı olabilir) hareket ettirmeyi erteleyin.
Suda kurtarma ve suda boğulma
Suda boğulma, kaza ile ölümlerin en sık nedenidir.336 Suda boğulma yaşam zincirinde337 boğulmadan sonra sağ kalımı arttırmak için beş kritik bağlantı tanımlanmıştır (Şekil 1.12). Olay yerindekiler, kurtarma ve resüsitasyondaki başlangıç girişimler açısından kritik bir rol oynar.338-340 ILCOR, spesifik prognostik indikatörleri değerlendirmiş ve açıklamıştır; sualtında kalma süresinin 10 dakikadan daha az olduğu durumlarda olumlu sonuç elde etme şansı çok yüksektir.18 Yaş, acil kurtarma ekibinin ulaşım zamanı (EMS), tatlı veya tuzlu su, suyun sıcaklığı, şahit olunan boğulmalar, sağ kalımı tahmin etmede yararlı değildir. Buzlu sudaki boğulmalarda sağ kalım penceresi uzayabilir ve daha uzun süreli araştırmaları ve kurtarma aktivitelerini gerektirir.341-343 Suda boğulmada TYD uygulama sıralaması (Şekil 1.13), hipoksinin hızlı düzelmesinin kritik önemini yansıtır.
Boğulmayı engelleyin
Acil durumu farkedin
Yüzme tahtas simidi atın/Sudan çıkarın
Gerekli olan bakımı sağlayın
Şekil 1.12. Boğulmada yaşam zinciri
Şekil 1.13. Kurtarma görevi olan Kurtarıcılar için Boğulma Tedavi Algoritması
Kitlesel ve çevresel aciller
Zor arazi ve uzak bölgeler. Kentsel bölgelerle karşılaştırıldığında bazı bölgeler daha zor ulaşıma sahiptir ve organize tıbbi tedavi kaynaklarından uzaktır. Kardiyak arrestten iyi bir sonuç alma şansı, naklin uzaması ve ulaşımın gecikmesi nedeniyle azalabilir. Uygun olur olmaz, hava ambulansı ile hastayı naklediniz.344,345Helikopter acil tıp servisinin organizasyonu (HATS), sağ kalımı etkiler.346-348
Yüksek rakım hastalıkları. Yüksek rakımlara seyahatlerin popülaritesindeki artış nedeniyle, artan sayıdaki turistte, kardiyak arreste yol açan metabolik ve kardiyovasküler risk faktörleri gelişmektedir. Yüksek rakımda
yapılan resüsitasyonda, KPR standartları farklı değildir. Düşük pO2 nedeni ile, uygulanan KPR deniz seviyesinde yapılana göre kurtarıcı için daha yorucudur ve ortalama etkin göğüs kompresyonlarının sayısı, ilk birkaç dakika içinde azalabilir.349-351Uygun olur olmaz, mekanik göğüs kompresyonu aleti kullanın. Naklin mümkün olmadığı durumlarda, geri döndürülebilir nedenlerin düzeltilmesi mümkün değil ise, resüsitasyona devam etmek yararsızdır, KPR sonlandırılmalıdır.
Heyelan-çığ altında kalma. Avrupa ve Kuzey Amerika’da, çığ felaketine bağlı her yıl yaklaşık 150 ölüm gerçekleşmektedir. Ölümler, çoğunlukla asfiksi, bazen travma ve hipotermi ile ilişkilidir. Hasarın şiddeti, çığ altında kalma süresi, hava yolu açıklığı, vücut sıcaklığı ve potasyum düzeyi prognozu etkileyen faktörlerdir.352 Çığ altında kardiyak arrest gelişen kazazedelere uygulanan KPR ve ekstrakorporeal ısınma süresi için sınır (cut-off) kriterleri, ekstrakorperal yaşam desteği (ECLS) ile tedavi edilen boş yere olguların sayısını azaltmak için daha sıkı hale getirilmektedir. Şekil 1.14’de çığ altında kalan kazazedelerin yönetimine ait bir algoritma gösterilmiştir.
Yıldırım çarpması ve elektrik yaralanmaları. Elektriksel yaralanmalar az görülür fakat potansiyel multisistem yararlanmalarla birlikte yüksek morbidite ve mortaliteye neden olur ve her yıl 0.54/100.000 ölüm oranına sahiptir. Enerji kaynağının kapatıldığından emin olun ve güvenli ortam oluşuncaya kadar kazazedeye yaklaşmayın. Yıldırım çarpmasına bağlı elektriksel hasar nadirdir, fakat her yıl dünyada 1000 ölüme neden olur.353 Bilinci kapalı ve doğrusal veya parçalı bölgelerden oluşan yanıkları olan hastalar, yıldırım çarpmasındaki kazazedeler gibi tedavi edilmelidir.354 Ağır yanıklar (termal veya elektriksel) ve miyokard nekrozunun varlığı, santral sinir sitemi hasarının düzeyi, sekonder multisistem organ yetmezliği gelişimi, morbiditeyi ve uzun süreli prognozu belirler.
Şekil 1.14. Çığ kazası algoritması
Kitlesel yaranmalı olaylar
Tedavi önceliği için triaj sistemini kullanın. Kitlesel yaralanmalı olay (KYO) triaj elemesinin uygulama ve hemen kaybedilecek olgulara KPR yapmama (yaşam belirtisi olmayan kazazedeleri de kapsar) kararının verilmesi genellikle sahada yer alan en deneyimli ATS klinisyeni olan tıbbi yöneticinin sorumluluğunda olmalıdır. Eğitim, yaşam kurtarıcı işlemlere gereksinimi olanların hızlı ve doğru tanımlanmasını sağlar ve kaybedilecek olgulara gereksiz tedavi uygulanma riskini azaltır.
Özel hastalar
Yandaş hastalıklarla ilişkili kardiyak arrest
Astım. Astımla ilişkili ölümlerin büyük çoğunluğu, hastaneye ulaşmadan önce meydana gelir.355 Astımlı bir hastada kardiyak arrest, sıklıkla hipoksemi periyodundan sonra gelişmiş terminal bir olaydır. Standart İYD algoritmasındaki modifikasyon, erken trakeal entübasyon gereksinimin değerlendirilmesidir. Eğer KPR sırasında akciğerlerin dinamik hiperinflasyonundan şüpheleniliyorsa, göğüs kompresyonları sırasında trakeal tüpün ayrılması akciğerlerden hava çıkışını sağlayabilir.
Ventrikül destek cihazı kullanan hastalar. Bu grup hastalarda kardiyak arresti tespit etmek zordur. İnvazif monitörizasyonu olan hastada arteriyal hat ile santral ven basıncı hattı aynı değeri gösteriyorsa, arrest olduğu düşünülmelidir. İnvazif monitörizasyonu olmayan hastada yaşam belirtileri ve solunum olmadığında kardiyak arrest düşünülmelidir. Sol ventrikül destek cihazı (LVAD) yerleştirilmiş olan bir hastada, kardiyak cerrahi sonrası gelişen arrestteki aynı algoritma izlenmelidir. Nabızsız elektriksel aktivitede (NEA), pace kapatılmalı ve defibrilasyon ile tedavi edilmesi gereken VF’nin olmadığı teyid edilmelidir. Acil resüsitasyon girişimleri başarısız olduğunda, eksternal göğüs kompresyonlarına başlanmalıdır. Hava yolu ve solunum kontrollerinin yapılması önemlidir. Hasta asistoli veya VF’da olsa bile, yeterli ve devamlı bir pompa akımının sürdürülmesi ile, hala yeterli bir beyin kan akımı sağlamak mümkündür. Eğer hastanın bilinci açık ve yanıt veriyorsa, eksternal göğüs kompresyonuna gerek olmayacak ve aritmilerin tedavi edilmesi için de oldukça yeterli zaman olacaktır. Cerrahiden sonraki 10 gün içinde kardiyak arrest gelişirse resternotomi uygulanmalıdır.
Nörolojik hastalıklarla ilişkili kardiyak arrest. Akut nörolojik hastalıklarla ilişkili kardiyak arrest çok yaygın değildir, subaraknoid kanama, intrakraniyal kanama, epileptik nöbetler ve iskemik inmelerden kaynaklanabilir.356 Subaraknoid kanamalı hastalarda % 3-11 solunumsal veya kardiyak arrest gelişir,357 başlangıç ritmi genellikle şok uygulanmayan ritimlerdir. Bununla birlikte, subaraknoid kanamalı hastalarda akut koroner sendrom olarak değerlendirilen EKG değişiklikleri de olabilir.358 SDGD sağlanan ve nörolojik semptomları olan olgularda beyin BT çekilmesi düşünülebilir. Akut koroner sendrom veya subaraknoid kanamanın değerlendirilmesine bağlı olarak, koroner anjiografi veya beyin BT’nin hangisinin öncelikli olduğunun kararı klinik değerlendirmeye göre verilmelidir.4
Obezite. 2014 yılında, 1.9 milyardan (%39) fazla aşırı kilolu erişkin vardır ve bunların 600 milyondan fazlası (%13) obezdir. Obez hastalarda bilinen kardiyovasküler risk faktörleri (hipertansiyon, diyabet, lipid profili, koroner arter hastalığı sıklığı, kalp yetmezliği, sol ventrikül hipertrofisi) yaygındır. Obezite, ani kardiyak ölüm riski artışı ile ilişkilidir.359 Obez hastaların resüsitasyon uygulamalarında spesifik değişik öneriler yoktur, fakat KPR’un etkin sürdürülmesi zor olabilir.
Gebelikte kardiyak arrest
Gestasyonun 20. haftasından sonra gebenin uterusu inferior vena kava (IVC) ve aortaya bası yapıp venöz dönüş ve kalp debisini bozabilir. Göğüs kompresyonu için el pozisyonu, özellikle 3. trimestr gibi ileri gebelik
döneminde olan gebelerde, sternumun hafifçe üst bölgesine doğru kaydırılmalıdır.360 Elle uterusu sola doğru yer değiştirip vena kavaya basıyı kaldırın. Mümkünse hastayı sol yana yatırın, göğüsün de zemin üzerinde desteklendiğinden emin olun (örn. operasyon odasında). Kardiyak arrest gelişen gebe hastada en kısa sürede acil histerektomi veya sezaryen gereksinimini düşünün. 24 – 25. gestasyon haftasından büyük infantlarda en yüksek sağkalım oranı annede kardiyak arrest geliştikten sonra 5 dakika içinde doğum gerçekleştiğinde görülmektedir.361
Yaşlı hasta
Hastane dışı kardiyak arrest olguların %50’sinden fazlası 65 yaş veya üzerindedir.362 Yaşlı hastalarda kardiyak arrest resüsitasyon protokolünde herhangi bir modifikasyon yoktur. Kurtarıcılar, yaşlılarda resüsitasyona bağlı olarak hem sternum hem de kaburga kırıkları oluşma riskinin yüksek olduğunu unutmamalıdır.363-365 KPR’a bağlı hasarlanma riski, KPR süresi ile artmaktadır.365
Resüsitasyon sonrası bakım
Spontan dolaşımın başarılı bir şekilde geri dönmesi, kardiyak arrestten tam olarak derlenmenin sadece ilk adımıdır. Kardiyak arrest sonrası beyin hasarı oluşması, miyokard disfonksiyonu, sistemik iskemi / reperfüzyon yanıtı ve kalıcı patolojiyi içeren post-kardiyak arrest sendromu sıklıkla resüsitasyondan sonraki dönemi karmaşık hale getirir.366 Post-kardiyak arrest sendromunun şiddeti ve arrestin nedenine bağlı olarak pek çok hastada resüsitasyon sonrası bakım dönemi boyunca çoklu organ desteği ve tedavisi gerekebilir. Bu durum özellikle nörolojik iyileşmenin kalitesini ve sağkalım sonuçlarını belirler.367-373 Resüsitasyon sonrası bakım algoritması (Şekil 1.15), bu hastalarda sağkalımın optimize edilmesi için gerekli bazı anahtar girişimleri göstermektedir.
Post-kardiyak arrest sendromu
Post-kardiyak arrest sendromu; kardiyak arrest sonrası beyin hasarı, myokard disfonksiyonu, sistemik iskemi/reperfüzyon yanıtı ve tetikleyen ısrarcı patolojiden meydana gelir.366,374,375 Bu sendromun ciddiyeti kardiyak arrestin süresi ve nedenine göre değişiklik göstermektedir. Kardiyak arrest kısa süreli ise hiç görülmeyebilir. Kardiyovasküler yetmezlik ilk üç gün içindeki ölümlerin çoğundan sorumlu iken, beyin hasarına bağlı ölümlerin çoğu daha sonraki günlerde oluşur.376-378 Prognozu kötü olan hastalarda, ölümlerin çok büyük oranı (yaklaşık %50’si) destek tedavisinin geri çekilmesi nedeniyle olur;378,379 bu nedenle prognoz planının önemi vurgulanmalıdır (altta görülen). Kardiyak arrest sonrası beyin hasarı oluşması mikrodolaşım yetersizliği, otoregülasyonda bozulma, hipotansiyon, hiperkarbi, hipoksemi, hiperoksi, pireksi, hipoglisemi, hiperglisemi ve nöbetlerle kötüleşebilir. Kardiyak arrest sonrasında belirgin miyokard disfonksiyonu sıktır, tipik olarak 2-3 günde düzelir, ancak tam düzelme belirgin olarak daha uzun sürebilir.380-382 Kardiyak arreste bağlı tüm vücut iskemi/reperfüzyonu, çoklu organ yetmezliğine katkıda bulunan ve enfeksiyon riskini arttıran immünolojik ve koagülasyon yolaklarını aktive eder.383 Bu nedenle, post-kardiyak arrest sendromu ile sepsis arasında intravasküler volüm açığı, vazodilatasyon, endotel hasarı ve mikrodolaşım bozuklukları gibi bir çok ortak nokta vardır.384-390
Hava yolu ve solunum
Hipoksemi ve hiperkarbinin her ikisi de yeni kardiyak arrest gelişme olasılığını artırır ve sekonder beyin hasarına katkıda bulunabilirler. Birkaç hayvan çalışması, hiperokseminin
Şekil 1.15. Resüsitasyon sonrası bakım algoritması. SKB – Sistolik kan basıncı; PKG – perkütan koroner girişim; BTPA – Bilgisayarlı tomografi pulmoner anjiyogram, YBÜ – Yoğun bakım ünitesi; OAB – ortalama arter basıncı; ScvO2 – santral venöz oksijenasyon; EEG – elektroensefalogram; ICD – implante edilen kardiyoverter defibrilatör.
erken dönem SDGD sağlanmasından sonra oksidatif strese neden olduğunu ve post-iskemik dönemde nöronlara zarar verdiğini göstermektedir.391 Tüm insan çalışmaları yoğun bakım verilerinden alınmış olup, kardiyak arrestte resüsitasyon sonrası hiperokseminin potansiyel etkileri konusunda karmaşık sonuçlar yaratmıştır.392 Yakın zamanlı ve ST elevasyonlu miyokard enfarktüsünde hava ve oksijen desteğini karşılaştıran bir çalışmada, oksijen desteğinin miyokardiyal hasarı, miyokard enfarktüsü tekrarlama riskini ve majör kardiyak aritmileri ve 6. aydaki büyük enfarkt alanı ile ilişli olduğu gösterilmiştir.393 Kardiyak arrestten sonra nörolojik hasarı arttırma olasılığı ve miyokard enfarktüsünden sonra zararı kanıtlandığından, kanın oksijen satürasyonu güvenle monitörize edilir edilmez (kan gazı analizi ve/veya puls oksimetre ile), arter kanı oksijen satürasyonunu %94-98 arasında idame ettirecek şekilde inspire edilen oksijen konsantrasyonu titre edilmelidir. Hipoksemi de zararlı olduğundan hipoksemiden sakının; inspire edilen oksijen konsantrasyonunu azaltmadan önce, arteriyal oksijen satürasyonun doğru ölçüldüğünden emin olun.
Beyin fonksiyonu bozulmuş her hastada trakeal entübasyonu, sedasyonu ve kontrollü ventilasyonu düşünün. Kardiyak arresten sonra, hiperventilasyon ile hipokapni oluşur ve serebral iskemiye neden olur.394-
396 Kardiyak arrest kayıtları kullanılarak yapılan gözlemsel çalışmalar, hipokapni ile kötü nörolojik sonuç arasında ilişki saptamıştır.397,398 Prospektif veriler elde edilene kadar, normokarbiyi sağlayacak şekilde ventilasyonu ayarlamak ve bunu “end-tidal” CO2 ve arteriyel kan gazı değerleri ile monitörize etmek uygundur.
Dolaşım
Akut koroner sendrom (AKS), hastane dışı kardiyak arrestlerin en sık nedenlerinden biridir: yakın zamanda yayınlanan bir meta-analizde; non-kardiyak etiyoloji gözlenmeyen HDKA hastalarında akut koroner arter lezyonu prevelansı %59-71 oranında saptanmıştır.399 Pek çok gözlemsel çalışma, kardiyak arrestten sonra SDGD sağlanan hastalarda erken perkütan koroner girişimi kapsayan acil kardiyak kateterizasyon laboratuvar değerlendirmesinin uygun olduğunu göstermiştir.400,401 Bu hastalarda invazif girişim (yani erken koroner anjiyografiyi takiben gerekirse acil PKG), özellikle uzamış resüsitasyona ve nonspesifik EKG değişikliğine sahip olanlarda, spesifik kanıtların olmaması ve kaynakların kullanımındaki (PKG merkezlerine hastaların transferini kapsayan) belirgin etkileri nedeniyle tartışmalıdır.
ST-elevasyonu olan SDGD izleyen perkütan koroner girişim
Eldeki veriler temelinde, EKG’de ST-elevasyonu olan ve kardiyak orijinli olduğu şüphelenilen hastane dışı erişkin kardiyak arrest hastalarında SDGD sağlanırsa acil kardiyak kateterizasyon laboratuvarı değerlendirilmesi (gerektiğinde acil PKG) gerçekleştirilmelidir. Bu öneri, seçilmiş popülasyondan elde edilen güçlü olmayan kanıtlara dayanır. Gözlemsel çalışmalarda HDKA sonrasında optimal sonuçların PKG ve TTM kombinasyonu ile birlikte sağlandığı belirlenmiştir; bu girişimler nörolojik açıdan iyi sağkalımın geliştirilmesi stratejilerinin parçası olan standardize post-kardiyak arrest protokollerinde yer alabilir.401-403
ST-elevasyonu olmayan SDGD izleyen perkütanöz koroner girişim
Kardiyak kökenli olmayan arrest hastalarındaki AKS’un genel bulgularının aksine, kardiyak arrest hastalarında koroner iskeminin değerlendirilmesine yönelik standart ölçütler daha az hassastır. Alışılmış klinik verilerin, EKG ve spesifik markerların HDKA nedeni olarak bir koroner arter oklüzyonunu tespit etmedeki sensitivite ve spesifitesi belli değildir.404-407 Bazı geniş gözlemsel serilerde HDKA olan ve SDGD sağlanan hastalarda, ST elevasyonu olmadan AKS olabileceği gösterilmiştir.408-411 Bu grup ST elevasyonu olmayan hastalar, gözlemsel çalışmaların verilerine göre, acil kardiyak kateterizasyon laboratuvarı değerlendirilmesinden potansiyel yarar görür. 410,412,413 Kardiyak arrest için koroner neden açısından çok yüksek risk taşıyan hastalarda SDGD sağlanırsa acil kardiyak kateterizasyon laboratuarı için değerlendirilme ve tartışma yapılması akla uygundur. Hastanın yaşı, KPR süresi, hemodinamik instabilite, mevcut kardiyak ritim, hastaneye ulaştığındaki nörolojik durum, mevcut olan kardiyak etiyoloji gibi faktörler girişimlere akut dönemde başlama ya da hastane yatışına dek erteleme kararını vermeyi etkiler.
Komputerize tomografi (CT) çekiminin zamanlaması ve endikasyonları
HDKA’in kardiyak nedenleri son yıllarda geniş çaplı olarak araştırılmasına rağmen non-kardiyak nedenler hakkında bilinenler azdır. Solunumsal veya nörolojik bir nedenin erken tespit edilmesi, optimal bakım için hastanın spesifik bir yoğun bakım ünitesine naklini sağlayabilir. Prognoz hakkında bilginin artması TTM gibi özellikli tedavileri uygulama konusunda tartışmayı sağlar. Solunumsal veya nörolojik bir nedenin erken tanınması, hastaneye kabulde beyin ve göğüs BT görüntülemenin, koroner anjiyografiden önce yapılmasını gerçekleştirir. İleri sürülen nörolojik veya solunumsal nedene ait bulgu ve semptomların yokluğunda (örn. nörolojik hastalar için başağrısı veya konvülsiyon, bilinen ve kötüleşen solunumsal hastalığı olan hastalarda nefes darlığı veya hipoksi gibi) veya miyokardiyal iskeminin EKG veya klinik bulgusu var ise, ilk önce koroner anjiyografi çekilir, daha sonra BT görüntüleme yapılır. Bazı olgu serileri, hastaların önemli bir oranında, non-kardiyak arrest nedenlerinin tanısını koymak için bu stratejinin kolaylık sağladığını göstermiştir.358,414
Hemodinamik yönetim
Kardiyak arrest sonrası miyokard disfonksiyonu; hipotansiyon, düşük kardiyak indeks ve aritmilerle karakterize hemodinamik instabiliteye neden olur.380,415 Tüm hastalarda erken dönem ekokardiyografi yapılması, miyokardiyal disfonksiyonun tespiti ve derecesinin tayini için önemlidir.381,416 Post-resüsitasyon miyokardiyal disfonksiyon sıklıkla, en azından geçici olarak inotropik destek gerektirir.
Kan basıncı, kalp atım hızı, idrar çıkışı, plazma laktat klirensi, santral venöz oksijen satürasyonu, tedavide kılavuz olabilir. Özellikle hemodinamik olarak stabil olmayan olan hastalarda, seri olarak ekokardiyografi kullanılabilir. YB’da sürekli kan basıncı monitörizasyonu için arter kanülasyonu gereklidir.
Bazı yakın zamanlı çalışmalardaki tartışmalara rağmen,418-420 kardiyak arrest sonrası tedavi stratejisinde,370spesifik kan basıncını hedefleyen tedaviyi de içeren sepsis demetlerindeki gibi, erken hedefe yönelik tedavi önerilmektedir.417 Kesin veriler bulunmadığında, hastanın normal kan basıncını, kardiyak arrestin nedeni ve
miyokard disfonksiyonunun derecesini dikkate alarak, yeterli bir idrar çıkışı (1 ml kg-1 st-1) sağlayacak ve normal veya azalan plazma laktat değerleri elde edecek şekilde bir ortalama arter kan basıncı hedefleyiniz.366 Bu hedefler, eşlik eden hastalıklar ve bireysel fizyolojik temele dayandığından değişken olabilir. Hipotermi idrar atılımını artırabilir421 ve laktat klirensini bozabilir.415
Vücuda yerleştirilebilir kardioverter defibrilatörler
Primer bir koroner olaydan 24-48 saat sonra gelişen ventriküler aritmiden dolayı resüsite edilmiş, belirgin sol ventrikül disfonksiyonu olan iskemik hastalarda, vücuda yerleştirilebilir kardiyoverter defibrilatör uygulamayı düşünün.422-424
Disabilite (Nörolojik derlenmeyi optimize etmek)
Beyin perfüzyonu
Hayvan çalışmaları, SDGD sağlandıktan hemen sonra, kısa süreli multifokal serebral yeniden akım olmayan devreyi takiben 15-30 dk süreli geçici global serebral hiperemi olduğunu göstermektedir.425-427 Bu devreyi serebral oksijen metabolizma hızı kademeli olarak iyileşirken 24 saate kadar olan serebral hipoperfüzyon takip eder. Asfiksik kardiyak arrestlerde, SDGD sağlandıktan sonra geçici olarak beyin ödemi oluşur, fakat klinik olarak intrakranial basınçtaki artış ile çok nadiren ilişkilidir.428-429 Pek çok hastada, bazı kardiyak arrestlerden sonra serebral kan akımının otoregülasyonu yetersizdir (yoktur veya sağa kaymıştır); bunun anlamı, serebral perfüzyon nöronal aktivite linklerine bağlı olmak yerine, serebral perfüzyon basıncı ile sağlanır.430,431 Bu yüzden, SDGD sağlandıktan sonra, ortalama arter basıncı, hastanın normal seviyelerinde tutulmalıdır.12
Sedasyon
SGDG sağlandıktan sonra en az 24 saat süreyle hastaların sedasyon ve ventilasyonu sık olarak uygulanmasına karşın, kardiyak arrest sonrasında ventilasyon, sedasyon ve nöromusküler blokaj dönemini tanımlayan yüksek değerlilikte veri yoktur.
Nöbetlerin kontrolü
Kardiyak arrest sonrası nöbetler sıktır ve SDGD sağlanan komadaki hastaların yaklaşık üçte birinde görülür. Miyokloni en yaygınıdır ve %18-25 oranında görülür, geri kalanı fokal veya jeneralize tonik-klonik kasılmalar şeklindedir veya her iki tipi bir arada görülebilir.376,432-434 Klinik olarak nöbetler, miyokloni de dahil olmak üzere epileptik orijinli olabilir veya olmayabilir. Diğer motor aktiviteler yanlışlıkla konvülsiyon sanılabilir ve miyokloninin birkaç tipi vardır, çoğu non-epileptiktir.435,436 Klinik olarak nöbet aktivitesi olan hastalarda, epileptik aktiviteyi saptamak için aralıklı elektroensefalografi (EEG) kullanın. Tedavinin etkileri ve status epileptikus tanısı için hastaları sürekli EEG ile monitörize etmeyi düşünün. Konvülsiyonlar, serebral metabolik hızı arttırabilir,437kardiyak arrestten kaynaklanan potansiyel beyin hasarını arttırır; sodyum valproat, levetiracetam, fenitoin, benzodiazepinler, propofol veya barbitürat ile tedavi edin. Miyokloni tedavisi özellikle zor olabilir; fenitoin sıklıkla etkisizdir. Propofol post-anoksik miyokloniyi baskılamada etkilidir.438
Klonazepam, sodyum valproat ve levetiracetam post-anoksik miyoklonide etkili olabilecek antimiyoklonik ilaçlardır.436
Glukoz kontrolü
Kardiyak arrestte resüsitasyondan sonra yüksek kan glukozu ile kötü nörolojik sonuçlar arasında güçlü bir ilişki vardır.261,439,440 Mevcut verilere göre SDGD sağlanmasından sonra kan glukozu ≤10 mmol l-1’de (180 mg dl-1) idame ettirilmeli ve hipoglisemiden kaçınılmalıdır.441 Sıkı glukoz kontrolü kardiyak arrest sonrasında spontan dolaşımı geri dönen erişkin hastalarda artmış hipoglisemi riski nedeniyle uygulanmamalıdır.
Sıcaklık kontrolü
Kardiyak arrest sonrası ilk 48 saatte hipertermi (hiperpireksi) periyodu sıktır.261,442-445 Bazı çalışmalar kardiyak arrest sonrası pireksi ve kötü sonuçlar arasındaki ilişkiyi ortaya koymuştur.261,442,444-447 Sıcaklık artışının sonuç üzerine olan etkisi kanıtlanmamış olsa da, kardiyak arrest sonrasında görülen hipertermiyi antipiretik veya aktif soğutma ile tedavi etmek mantıklıdır.
Hayvan ve insan verileri ılımlı hipoterminin nöroprotektif olduğunu ve yaygın beyin hipoksi-iskemi periyodundan sonra sonucu iyileştirdiğini göstermektedir.448,449 Kardiyak arrestten sonra uygulanan tüm terapötik hipotermi çalışmaları sadece komadaki hastaları içermektedir. Bir randomize çalışma ve bir psödo- randomize çalışma, hastane dışı VF kardiyak arrest sonrası komada kalan hastalarda uygulanan hipoterminin hastaneden taburcu olmada veya altıncı ayda iyi nörolojik sonuçlar elde etmede etkili olduğunu göstermiştir.450,451 Soğutma, SDGD sağlandıktan sonra dakikalar ve saatler içinde başlatılmış ve 32-34oC’lik sıcaklık sınırları 12-24 saat boyunca devam ettirilmiştir.
Hedefe yönelik hipotermi (TTM) çalışmasında; HDKA olan tüm ritimlerdeki 950 hasta; 33oC veya 36oC olacak şekilde 36 saatlik sıcaklık kontrolü için (hedeflenen sıcaklığa 28 saatte ulaştıktan sonra yavaş geri ısıtma) randomize edildi.376 Prognoz belirleme ve yaşam destek tedavisini geri çekmeyi belirlemek için sıkı takip protokolleri uygulandı. Tüm mortalite nedenleri içinde, primer sonuçlarda farklılık yoktu, 6 ay içindeki nörolojik sonuçlar benzerdi (çalışma sonundaki mortalite için hazard oranı (HR) 1.06, % 95 CI 0.89-1.28; ilk altı aydaki kötü nörolojik sonuç veya ölüm için rölatif risk (RR) 1.02, %95 CI 0.88-1.16). Altıncı aydaki detaylı nörolojik sonuçlar benzerdi.452,453 Önemli olarak, çalışmaya alınan her iki koldaki hastaların sıcaklıkları iyi kontrol edildi, her iki grupta da vücut sıcaklığının yükselmesi engellendi.
Hedefe yönelik sıcaklık yönetimi veya sıcaklık kontrolü tanımları yerine terapötik hipotermi tanımı tercih edilmiştir. ILCOR’un İYD çalışma grubu hedefe yönelik hipotermi tedavisinde175 bazı öneriler sunmuştur ve bunlar da ERC kılavuzunda yer almıştır:
-
Sıcaklık kontrolü uygulanan hastalarda hedef sıcaklığı 32oC ve 36oC arasında sabit bir değerde tutun (kuvvetli öneri, orta-kalitede kanıt).
-
Kardiyak arrest hastalarının belirli alt çalışma gruplarında düşük (32-34oC) veya yüksek (36oC) sıcaklıklarından hangisinin daha yararlı olup olmadığı tam bilinmemektedir, bu elemeyi yapmak için daha ileri araştırmalar yardımcı olabilir.
-
TTM, HDKA olup ve başlangıç ritmi şok uygulanan arrest ritmi olan ve SDGD sağlanan, bilinci kapalı erişkin hastalara önerilir (kuvvetli öneri, düşük-kalitede kanıt)
-
TTM, HDKA olup ve başlangıç ritmi şok uygulanmayan arrest ritmi olan ve SDGD sağlanan, bilinci kapalı erişkin hastalara önerilir (zayıf öneri, çok düşük-kalitede kanıt)
-
TTM, HİKA olup ve başlangıç ritmi herhangi bir arrest ritmi olan ve SDGD sağlanan, bilinci kapalı erişkin hastalara önerilir (zayıf öneri, çok düşük-kalitede kanıt)
-
Eğer TTM uygulanacak ise, bu süre en az 24 saat olmalıdır (daha önceki iki büyük RKÇ’da belirtildiği üzere376,450) (zayıf öneri, çok düşük kalitede kanıt)
Sıcaklık kontrolü ne zaman?Hangi hedef sıcaklık seçilirse, aktif sıcaklık kontrolünü gerçekleştirmek ve bu düzeyde sıcaklık idamesi sağlamak gerekir. Daha önceki öneriler, SDGD sağlandıktan hemen sonra mümkün olan en kısa sürede soğutma başlanmalıdır şeklindeydi ki, bu öneri sadece klinik öncesi veri ve rasyonel olasılıklara dayanmaktaydı.454 Hayvan çalışmaları, SDGD sağlandıktan sonra ne kadar erken soğutmaya başlanırsa, o kadar iyi sonuçlar alındığını göstermektedir.455,456 Spontan olarak daha hızlı soğutulan hastalarda, daha kötü nörolojik sonuçlar ile bir ilişki olduğu gerçeği belirtilmesinden dolayı gözlemsel çalışmalar ile ilgili kafa karışıklığı vardır457-459 En şiddetli nörolojik hasarlı olanların, beden sıcaklık kontrol yeteneğinin kaybedilmesine daha fazla eğimli oldukları hipotez olarak ileri sürülmüştür.
SDGD sağlandıktan hemen sonra hastane öncesinde büyük hacimlerde soğuk intravenöz sıvının hızla verilmesinin, hastaneye yatışa dek geciktirilmesi ile karşılaştırıldığı randomize çalışmada nakil sırasında tekrar arrest ve akciğer ödemi daha fazla görülmüştür.460 Hastane öncesi kontrolsüz soğuk sıvı infüzyonu önerilmese de, hastalar çok iyi monitörize edildiyse ve hedef olarak düşük sıcaklık (33oC gibi) amaçlandı ise, soğuk intravenöz sıvıların infüzyonu hala mantıklı olabilir. Soğuk intravenöz sıvıların büyük hacimlerde hızlı infüzyonu haricindeki diğer erken soğutma stratejileri ve hastane öncesinde KPR sırasında soğutma henüz yeteri kadar çalışılmamıştır.
Sıcaklık nasıl kontrol edilir? Bugüne kadar, herhangi bir spesifik soğutma tekniğinin diğer tekniklerle karşılaştırıldığında yaşam şansını arttırdığına yönelik kesin kanıt yoktur; fakat internal kullanılan aletlerin, eksternal teknikler ile karşılaştırıldığında daha kesin sonuçlara yol açtığı kabul edilmektedir.461,462 Rebound hipertermi, kötü nörolojik sonuç ile ilişkilidir.463,464 Bu nedenle, yeniden ısıtma da yavaşça yapılmalıdır; optimal hız bilinmemektedir, ancak günümüzdeki uzlaşı saatte yaklaşık 0.25-0.50oC ısıtma şeklindedir.465
Prognozun belirlenmesi
Prognozun belirlenmesi ile ilgili bu bölüm, 2015 kılavuzunun öngördüğü, ESICM’in TEM’ın ERC İYD Çalışma Grubu üyelerinin yazmış olduğu, kardiyak arrestin komada sağkalan grubunda Nörolojik Prognoz Belirlemenin Danışma Beyanatlarındanuyarlanmıştır.466
Kardiyak arrest resüsitasyonundan sonra hipoksik-iskemik beyin hasarı yaygındır.467 Hastane dışı kardiyak arrestleri takiben yoğun bakıma alınma öncesinde468 ve sonrasında376-378 terapötik hipotermi uygulansa da,
ölen hastaların üçte ikisinin nörolojik hasar nedeniyle kaybedildiği gösterilmiştir. Bu ölümlerin çoğu, kötü nörolojik prognoz belirlenmesi sonucu, sunulan tedavinin geri çekilmesi nedeniyle olmaktadır.377,378 Bu nedenle, kardiyak arrest sonrası resüsite edilip dönen komatöz hastalar değerlendirildiğinde, yanlış kötümser tahminlerin minimal riskli olması esastır. İdeal olanı, kötü prognoz saptandığında, yalancı pozitiflik oranının (FPR), en yakın olası güvenlik intervali ile birlikte (CI) sıfır olmasıdır.
Fakat, prognoz belirleyici çalışmalar, oldukça az hastayı kapsar, FPR % 0 olsa ise bile, CI % 95’in üzerinde olduğu durumlar oldukça sıktır.469,470 Dahası, birçok çalışma kendi sonuçları-tahminleri ile de çatışmıştır, tedavi eden hekim sonuçlara yanıtsız olamadığında kendi içinde taraf olur ve bunlar da tedaviyi devam etme veya sonlandırma kararında etkili olmaktadır.469,471 Sonuçta, tek başına hedefe yönelik hipotermi ve sedatifler ikisi birlikte veya nöromüsküler bloker ilaçlar idamede kullanılması ile, özellikle klinik değerlendirme temelinde prognoz belirleyici endekslerle etkileşme potansiyeli olabilir.472 Prognoz belirlemede multimodal uygulama esastır ve klinik değerlendirme, elektrofizyoloji, biyomarker’lar ve görüntülemeyi içerir.
Şekil 1.16. Prognoz belirleme stratejisi algoritması. EEG – elektroensefalografi; NSA – nöron spesifik enolaz; SSEP – somatosensoriyal uyarılmış potansiyeller; SDGD – spontan dolaşımın geri dönmesi; M – Glasgow koma skalasında motor yanıt; YPO – yanlış pozitiflik oranı; GA – güven aralığı.
Kardiyak arrestten sonra komadaki hastanın prognozu için dikkatli bir klinik nörolojik muayene esastır.473Günlük klinik muayene ile amaca yönelik hareketlerin olup olmadığı ya da beyin ölümü lehine klinik bulgu gelişip gelişmediği saptanmalıdır.
Global post-anoksik hasarlanmayı izleyen beyin iyileşme süreci, çoğu hastada arrestten sonraki 72 saat içinde tamamlanır.474,475 Fakat, SDGD sağlandıktan sonra 72 saat içinde, 12 saate kadar sedatif almış olan hastalarda, nörolojik muayene için klinik değerlendirmenin güvenirliği azalabilir.472 Karar vermeden önce, en büyük yanıltıcı olabilecek; sedasyon ve nöromüsküler blokaj, hipotermi, ciddi hipotansiyon, hipoglisemi, metabolik ve solunumsal düzensizlikler dışlanmış olmalıdır.476,477 Sedatif ve nöromüsüler bloker ilaçlar uzun süreden sonra kesildiğinde, klinik muayeneyi etkilemesinden sakınılmalıdır. Mümkün ise, kısa etkili ilaçlar tercih edilir. Rezidüel sedasyon/paraliziden endişe ediliyor ise, bu ilaçların etkileri antidotları kullanarak değerlendirilmelidir.
Prognoz belirleme algoritması (Şekil 1.16) SDGD sağlandıktan sonra 72 saat içinde ekstensör motor yanıtı olan veya olmayan komadaki tüm hastalara uygulanabilir. Daha erken prognoz belirleyen testlerin sonuçları, bu dönemde birlikte değerlendirilir.
İlk önce en doğru bilgileri değerlendirin. Bu bilgiler yüksek spesifisite ve doğruluk oranına sahiptir (FPR <% 5 ile % 95, Cis <%5 olan kontrollü sıcaklık ile tedavi olan hastalar) ve en az üç farklı grup araştırmacı tarafından birkaç çalışmada dökümante edilmiştir. Bunlar, SDGD sağlandıktan 72 saat sonra, bilateral pupiller refleksi olmayanlar ve ısınmadan sonra N20 dalga somatosensoriyal uyarılmış potansiyel yanıtı (kontrollü ısı ile tedavi edilmeyen hastalarda SDGD sağlandıktan 24 saat sonra bu bulgu değerlendirilmiş olabilir) olmayanlardır. Uzman görüşüne göre, pupiller reflekslerle birlikte, korneal reflekslerin de olmayışı bu noktada kötü prognoz için belirleyicidir. Oküler refleksler ve SSPEs, hedef sıcaklıktan bağımsız olarak prediktif değerlerini korurlar.478,479
Eğer kötü prognoz tahmininde yukarıdaki bulgulardan hiçbiri yoksa, bir grup daha az doğru tahmin ölçütleri değerlendirilebilir, fakat onların tahminlerdeki güvenirlik derecesi daha düşük olacaktır. Bunların FPR değeri
<%5’dir fakat daha önceki tahmin ölçütlerine göre daha geniş % 95 CIs sahiptir ve/veya prognoz belirleme çalışmalarındaki Tanım/eşik değerleri net değildir. Bu tahmin ölçütleri; erken status myoklonus (SDGD sağlandıktan sonraki 48 saat içinde), SDGD sağlandıktan sonraki 48-72 saat içindeki yüksek serum nöron spesifik enolaz (NSE), ısınma sonrasında reaksiyon vermeyen malign EEG tipleri (burst-supresyon, status epilepticus), belirgin azalmış gri cevher/beyaz cevher oranının (GM/WM) varlığı, veya SDGD sağlandıktan sonra 24 saat içinde sulkuslarda silinme veya SDGD sağlandıktan sonra 2-5 günde beyin magnetik rezonans görüntülemede (MRI) diffüz iskemik değişikliklerin varlığıdır. Uzman görüşüne dayanarak; ilk prognoz belirlenmesinden sonra, en az 24 saat beklemeyi ve ikinci prognoz belirleyicileri kullanmadan önce bilinci kapalı olanlarda Glasgow motor skorun 1-2 olduğunu teyid etmeyi önermekteyiz. Prognoz belirleme için bunların en az ikisinin birlikte olmasını öneririz.
Günümüzde kötü prognozu %0 FPR oranıyla tahmin eden spesifik bir NSE eşik değeri önerilememektedir. İdeal olanı, her hastanenin kendi kitlerini kullanarak NSE değerini çalışması ve kendi normal değerleri ile eşik değerini belirlemesidir. Farklı zaman dilimlerindeki örnekleme ile, NSE düzeylerinin trendlerinin saptanıp yanlış pozitif sonuç verme riskinin azaltılması önerilmektedir.480
Çoğu çalışmalarda en güçlü belirteçler yanlış pozitif sonuçlar vermemekle birlikte, hiçbiri tek başına kesin doğrulukla kötü prognozu tahmin etmez. Dahası, bu belirleyiciler, tek başına karar verme riski ile birlikte,
yaşam sürdürme tedavisinin geri çekilmesi kararında sıklıkla kullanılmıştır. Bu nedenle, bunların bir tanesinin varlığında bile, eğer mümkün ise, prognoz belirleme için multimodal yöntemlerin kullanılmasını önermekteyiz. Güvenliği artırmanın yanısıra, kısıtlı kanıtlar multimodal prognoz tahmin yöntemlerinin sensitiviteyi de artırdığını düşündürmektedir.481-484
Kesin olmayan bir sonuç ile meşgul olunduğunda, klinisyenler uzun süreli gözlemlerini dikkate almalıdır. Uzun süre klinik iyileşmenin olmayışı, kötü prognozu gösterir. Arrestten 25 gün sonra bile uyanma tanımlanmış olsa da,485-487 hayatta kalanların çoğunda bir hafta içinde bilinç açılır.376,488-491 Yakın zamanlı bir gözlemsel çalışmada,490 ısınmadan sonraki 4.5 gün içinde hastaların %94’ü, 10 gün içinde %6’sı uyanmıştır. Bu geç uyanmaya rağmen, iyi nörolojik sonuçlar hala olabilmektedir.490
Rehabilitasyon
Kardiyak arrest sonrası yaşayanların büyük bir bölümü için, nörolojik sonuç iyi olarak değerlendirilse bile, bilişsel, emosyonel problemler ve bitkinlik yaygındır.452,492-494 Uzun süre bilişsel yetersizlik, özellikle hafif tipi, yaşayanların yarısında vardır.453,495,496 Hafif bilişsel problemler profesyonel sağlık bakımı ile sıklıkla tanınmazlar ve standart sonuç skalaları olan Serebral Performans Kategorileri (CPC) veya Mini Mental Durum Araştırmaları (MMSE) ile saptanamayabilirler. 452,497 Bilişsel ve emosyonel problemlerin her ikisi de belirgin etkiye sahiptir ve hastaların günlük fonksiyonları ve iş ve yaşam kalitelerine geri dönmelerini etlileyebilir.494,498,499 Hastane taburculuğundan sonra, spesifik bir hemşire veya doktor ile sistematik bakımının yapılabileceği ortam sağlanmalıdır. Bilişsel yetersizlikler ve emosyonel problemler için en azından gözlemlenmiş olmalıdır ve bu konuda önceden bilgilendirilmelidir.
Organ bağışı
Organ bağışı, SDGD sağlanmış olan ve nörolojik değerlendirmeleri ile ölüm için tüm kriterleri sağlayan hastalarda düşünülmelidir.500 Yaşam destek tedavisinin geri çekilmesi kararı verilen komadaki hastalarda, organ bağışı, dolaşım ölümü meydana geldikten sonra değerlendirilmelidir. Organ bağışı, SDGD sağlamada KPR başarısız olduğunda da düşünülebilir. Organ bağışını ilgilendiren tüm kararlar, farklı zaman ve ortamlarda değişikliklere bağlı olarak lokal yasal ve etik gereklilikleri izlemelidir.
Kalıtımla geçmiş hastalıklar için tarama
Bir çok ani ölüm kurbanları, en sık koroner arter hastalığı olmak üzere, primer aritmi sendromu, kardiyomiyopati, ailesel hiperkolesterolemi ve prematür iskemik kalp hastalığı gibi sessiz yapısal kalp hastalıklarına sahiptir. Akrabaların primer korunması için kalıtsal hastalıklar için tarama yapmak, tıbbi izlem ve koruyucu anti-aritmik tedavi önemlidir.154,155,501
Kardiyak arrest merkezleri
Kardiyak arrest ve resüsitasyon sonrası yaşamını sürdüren hastaların bakımı için çok çeşitli hastaneler vardır.261,371,502-506 Pek çok çalışma, kardiyak arrest merkezlerine transport ve hastaneden taburculuk arasında bir ilişki rapor etmiştir, fakat hasta sonuçları ile en çok ilişkili olan hastane faktörleri ile ilgili
belirsizlik vardır.368,371,504,507,508 Ayrıca bir kardiyak arrest merkezini oluşturan servislerle ilgili de belirsizlik söz konusudur. Uzmanların çoğu bir kardiyak arrest merkezinin 7/24 faaliyette olan kardiyak katetarizasyon laboratuvarına ve hedefli sıcaklık yönetimi sağlama olanaklarına sahip olması konusunda hemfikirdir.