Bu İçerik Sadece Aboneler İçindir
Anatomik ve elektrokardiyografik olarak tanımlanan ilk ve en ünlü preeksitasyon sendromu Wolff-Parkinson-White (WPW) Sendromudur. Pre-eksitasyon, AV düğümü aksesuar bir yolak aracılığı ile baypas eden impulslara bağlı olarak ventriküllerin erken aktivasyonu olarak tanımlanır. Fizyolojik olarak atriyumlar ile ventriküller arasındaki elektriksel akımı AV nod bağlar. Atriyumlar ile ventriküller arasında annulus yapısı elektriksel olarak atriyumlar ile ventriküller arasında izolasyon sağlar ve kalp yapılarının tutunmasına yardımcı olur. Bu yapı AV nodun artan uyarıların git gide yavaşlatılması (dekremental) ileti özelliği ile beraber atriyal fibrilasyon gibi atriyumdaki çok sayıdaki elektriksel aktivasyonun ventriküllere geçişini engel olur. Bu iletinin dışındaki aksesuar yollar ise AV nod dışında atriyumlar ile ventriküller arasında elektriksel iletimin olmasını sağlar. Patolojik çalışmalarda bu bağlantıların mikroskobik olarak normal miyokard hücreleri olduğu gösterilmiştir. Bu aksesuar yolların çoğunun dekremental ileti özelliği yoktur; aynı zamanda AV noda göre daha hızlı iletim ve daha düşük refrakter süresi vardır. Bu şekilde normal sinüs ritmindeyken ventrikülün bir kısmı aksesuar yol aracılığı ile uyarılır ve preeksitasyon oluşmuş olur.
Kalbin İleti Sistemi

Kalbin normal İleti Sistemi
WPW İleti
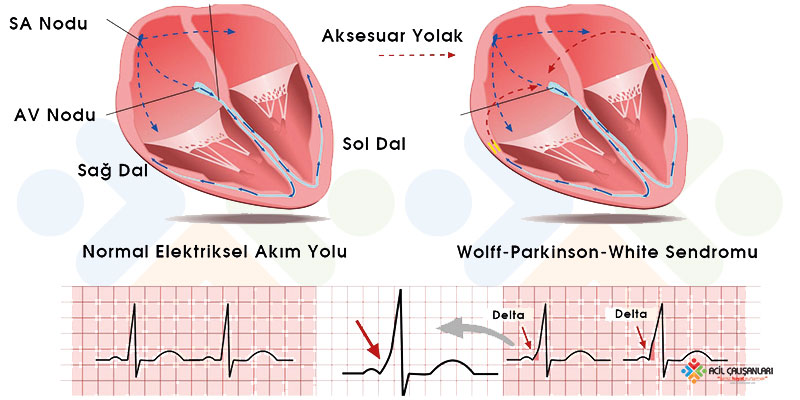
Böylece WPW Sendromunda olduğu gibi tipik EKG’de QRS’nin başlangıcında R’ye göre daha eğimli delta dalgası oluşur, ileti AV noddaki gibi beklemediği için kısa PR mesafesi oluşur. Eğer aksesuar yol olmasına rağmen EKG’ye yansıyan bulgular dışında semptom yoksa WPW paterni denir, semptom varlığında ise WPW sendromu adını alır.
WPW EKG

Anatomi
Pre-eksitasyon, AV düğümünü bypass eden bir aksesuar yolak aracılığıyla ventriküllerin erken aktivasyonu ile karakterizedir. Bu aksesuar yolaklar, kalpte gelişim sürecinde ortaya çıkan anormal iletim yollarıdır ve genellikle çeşitli anatomik bölgelerde, hatta bazı hastalarda birden fazla sayıda bulunabilir.
Aksesuar Yolakların Anatomik Özellikleri
Aksesuar yolaklar, kalbin farklı bölgelerinde bulunabilir ve çoğunluğu kalbin sol tarafında yer alır. Anatomik dağılımı:
WPW Aksesuar Yolak Oranları
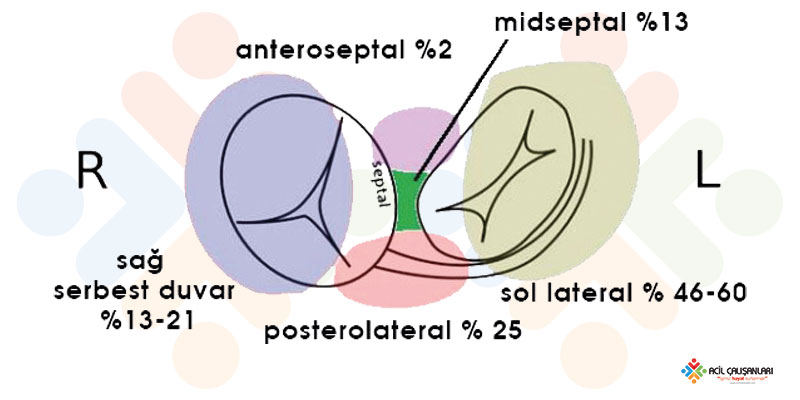
- Anteroseptal: %2
- Midseptal: %13
- Serbest sağ duvar: %13-21
- Posterolateral: %25
- Sol lateral: %46-60
Sol anülüsün anteromedial kısmında aksesuar yolak yoktur, çünkü burada sol atriyum direkt olarak aort köküne yaslanmaktadır. Sağ AV anülüste ise aksesuar yollar triküspit kapağın herhangi bir bölgesinde oluşabilir, ancak sıklığı sola göre daha düşüktür.
Aksesuar Yolaklarda İletim
Aksesuar yolaklardan ileti iki ana şekilde gerçekleşebilir:
- Anterograd iletim: Atriyumdan ventriküle doğru
- Retrograd iletim: Ventrikülden atriyuma doğru
Yolakların büyük kısmı her iki yönde iletime olanak tanır. Ancak sadece retrograd iletim %15 oranında görülürken, yalnızca anterograd iletim oldukça nadirdir. Aksesuar yolağın neden olduğu re-entran bir döngüde atriyoventriküler re-entran taşikardi (AVRT) gelişebilir. WPW sendromu gibi durumlarda atriyal fibrilasyon veya atriyal flutter varlığında, bu bypass yolu aracılığıyla direkt taşiaritmi tetiklenebilir.
Aksesuar Yolak Türleri
- Kent Demetleri: WPW sendromunda görülen klasik atriyoventriküler bypass yolaklarıdır.
- James Lifleri: Lown-Ganong-Levine sendromunda bulunur ve atriyum ile AV düğüm arasında atrionodal yolak oluşturur.
- Brechenmacher Lifleri: Atriyum ve His demeti arasında yer alır.
- Mahaim Lifleri: Atriyo-fasiküler bağlantılardır ve His-purkinje sistemine bağlanır.
- Diğer Yolaklar: Hisian-fasiküler, nodo-fasiküler, fasikulo-ventriküler gibi nadir görülen yolaklar da mevcuttur.
Pre-Eksitasyon ve Aksesuar Atriyoventriküler Yolaklar
Aksesuar bir yolaktan ileti ventriküle doğru anterograd olarak, ventrikülden dışarı retrograd olarak da her iki yönde iletebilir. Yolakların çoğu her iki yönde iletime izin verir. Sadece retrograd iletim %15 vakada, sadece anterograd iletim ise çok nadiren görülür. Aksesuar yolağı içeren bir re-entran döngüde taşiaritmi gelişmesi atriyoventriküler re-entran taşikardi olarak adlandırılır (AVRT). Ayrıca, atriyumdan ventriküle aksesuar yolak üzerinden, AV düğümü bypass ederek, direkt iletim ile de taşiaritmi oluşumu tetiklenebilir. WPW olduğu gibi atriyal fibrilasyon veya atriyal flutterın bir arada bulunduğu durumlarda görülebilir.
Preeksitasyon Sendromları AVNRT AVRT
Preeksitasyon Sendromları Kısa PR Uzun PR

Elektrokardiyogram (EKG)
Preeksitasyon durumunda, EKG miyokardiyal yapının özellikleri veya miyokardiyal iskemi hakkında doğrudan bilgi vermez. İstirahat EKG’sinde preeksitasyonun derecesi, aksesuar yolun anatomik yerleşimine ve AV düğümdeki ileti süresine bağlı olarak değişir.
WPW paterninin tanısı genellikle sadece yüzeyel EKG’ye bakılarak konabilir. Tipik olarak başka bir endikasyon için istenen EKG’de tesadüfen bulgular fark edilir. Kısa PR mesafesinin ve delta dalgasının tanımlanması WPW paterni tanısı için yeterlidir. EPS nadiren tanıyı doğrulamak için ve bazı hastalarda, mesela, yarışmalı atletlerde efektif refraktör periyodu saptamak için gerekli olur. Taşiaritmileri dökümante etmek için telemetri, Holter EKG, event recorder kullanılabilir. Sol ventrikül fonksiyonlarını, yapısal anormalliklerini saptamak, Ebstein anomalisi, Hipertrofik kardiyomiyopati gibi durumları dışlamak için EKO gereklidir. Eforlu EKG taşikardiyi ortaya çıkarmak, tedaviye yanıtı değerlendirmek, efor ve taşikardi arasındaki ilişkiyi ortaya koymak için gerekebilir.
- Sol Lateral Aksesuar Yollar: Eğer aksesuar yol sol lateral AV anülüs üzerindeyse, bu yol AV düğümden sonra aktive olacağı için preeksitasyon daha az belirgindir.
- Sağ ve Septal Aksesuar Yollar: Sağ ve septal bölgelerdeki aksesuar yollar, sol aksesuar yollara kıyasla daha belirgin preeksitasyon gösterir.
- Sempatik Uyarının Etkisi: AV düğüm iletisi sempatik uyarıyla artarsa, preeksitasyon derecesi azalabilir.
Aksesuar Yolun Yerinin Tespiti
Aksesuar yolların konumlarını belirlemek için delta dalgasının özellikleri kullanılabilir. Delta dalgası ve QRS kompleksi analiz edilerek sağ-sol veya anterior-posterior düzlemde aksesuar yolun tahmini yeri belirlenebilir.
- Sol Kökenli Aksesuar Yollar: Göğüs derivasyonlarında (V1-V4) delta dalgası ve QRS kompleksi güçlü pozitifse (sağ dal bloğu benzeri görünüm), aksesuar yolun sol kökenli olduğu düşünülür.
- Posteroseptal Aksesuar Yollar: Eğer delta dalgası V1’de negatif, V2’de pozitifse, aksesuar yol genellikle posteroseptal bölgededir.
- Sağ Kökenli Aksesuar Yollar: Sağ kökenli aksesuar yollar, göğüs derivasyonlarında normal EKG bulgularına benzer şekilde delta dalgası gösterir. Delta dalgasının geçişi V2-V4 aralığında olur.
- Anterior-Posterior Düzlemde Lokalizasyon:
- Aksesuar yolun anterior-posterior düzlemdeki konumu, D2, D3 ve aVF derivasyonlarındaki delta dalgası vektörü ile değerlendirilir.
- Posteroseptal Yolaklar: Bu üç derivasyonda negatif delta dalgasına sahiptir.
- Anteriora İlerleyen Yolaklar: D2, D3’te delta dalgası sırasıyla pozitif olur.
- Anteroseptal Yolaklar: Inferior derivasyonların tümünde pozitif delta dalgası bulunur.
Klinik
Preeksitasyon sendromları, kalpteki anormal aksesuar yollar aracılığıyla elektrik sinyallerinin hızlı bir şekilde iletilmesi ile karakterize olup, bu durum kalpte aritmi riskini artırır. En bilinen preeksitasyon sendromları arasında Wolff-Parkinson-White (WPW) ve Lown-Ganong-Levine (LGL) sendromları bulunur. Hastalar genellikle asemptomatiktir. Hastalar taşikardi ile acile başvurabilirler. Bu hastalarda ayrıca aritmi nedeniyle ani kardiyak arrest riski mevcuttur.
Asemptomatik Preeksitasyon
Asemptomatik WPW paternine sahip hastalar genellikle tesadüfen tespit edilir. Bu durumdaki hastalarda tedavi kararı, semptomatik supraventriküler taşikardinin varlığına göre belirlenir. Aksesuar yolun zayıf retrograd ileti göstermesi veya hiç iletmemesi nedeniyle bu hastalarda AV taşikardi indüklenemez. Ancak, asemptomatik hastaların yaklaşık üçte birinde elektrofizyolojik çalışma ile ortodromik AV reentri tespit edilebilir.
WPW Sendromu ve Klinik Seyri
WPW (Wolff-Parkinson-White) sendromu, kalpte bir aksesuar yol (aksesuar iletim yolu) varlığıyla karakterize olup, bu yolun atriyum ve ventrikül arasında fazladan elektrik sinyallerini iletmesi nedeniyle aritmi riskini artırır. WPW sendromlu hastaların çoğu asemptomatikken, küçük bir kısmında çarpıntı, baş dönmesi, nefes darlığı, bayılma gibi semptomlarla birlikte supraventriküler taşikardi (SVT) veya nadiren ani kardiyak ölüm görülebilir. Bu aritmiler çocukluk çağında başlayabileceği gibi, orta yaşlarda da ortaya çıkabilir.
Supraventriküler Taşikardi Tipleri
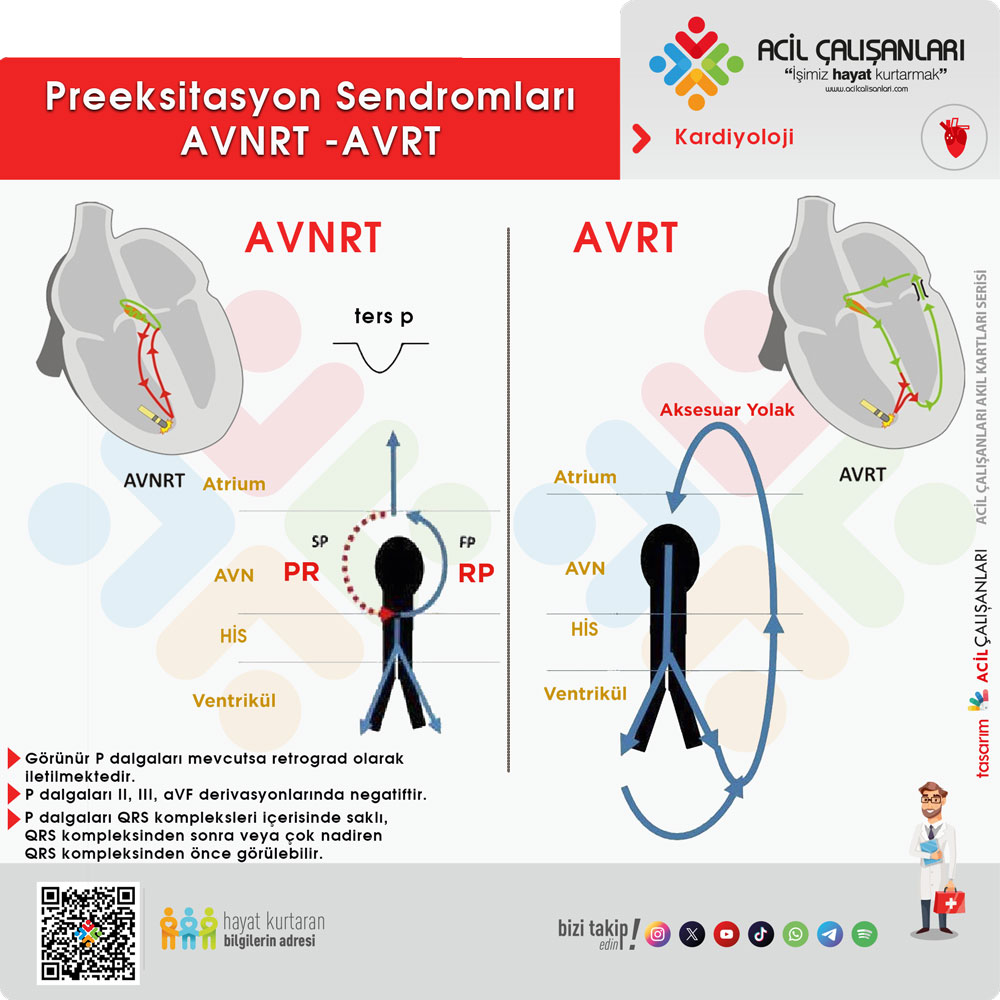
- Ortodromik AV Reentri: WPW ile ilişkili en sık görülen supraventriküler taşikardi olup, AV düğüm üzerinden iletilen sinyal aksesuar yolda retrograd olarak dolaşır.
- Antidromik AV Reentri: Aksesuar yol üzerinden anterograd olarak iletilen sinyal, AV düğüm ya da başka bir aksesuar yol üzerinden retrograd olarak dolaşır. WPW sendromlu hastaların %5’inde antidromik AV reentri gözlenebilir.
- Devamlı (İncessant) SVT: Bu formda taşikardi yavaş ileti özellikleri gösteren aksesuar yollarla ilişkilidir ve düşük nabız hızında devam eder. Bu durum dilate kardiyomiyopatiye neden olabilir.
AVNRT Tipleri

Ani Kardiyak Ölüm Riski
Preeksitasyonun en ciddi komplikasyonu olan ani kardiyak ölüm, genellikle ventriküler fibrilasyon nedeniyle olur. Bu durum, atriyal fibrilasyon sırasında ventriküllerin aşırı hızda uyarılmasıyla gelişebilir ve en kısa RR aralığının 250 ms’den az olduğu durumlarda daha sık görülür. Çoğul aksesuar yol varlığı ve atriyal fibrilasyon öyküsü de ani ölüm riskini artıran faktörlerdir.
Tedavi
WPW sendromunda tedavi, özellikle yüksek aritmi riski taşıyan hastalarda, hızlı ileti özelliklerine sahip aksesuar yolların ablasyonunu içerebilir. Semptomatik ve aritmi riski yüksek hastalar daha sık izlem ve müdahale gerektirir.
Supraventriküler taşikardisi (SVT) olan hastalarda tedavinin ana hedefi, semptomların azaltılması ve yaşam kalitesinin artırılmasıdır. WPW sendromlu hastalarda tedavi planı, şikayetlerin şiddetine, semptomların durumuna, aksesuar yolun yerleşimine, taşikardi mekanizmasına, hastanın bireysel risk faktörlerine, eşlik eden yapısal kalp hastalığı varlığına ve hemodinamik durumuna bağlı olarak şekillenir. Tedavi seçenekleri arasında elektriksel kardiyoversiyon, antiaritmik ilaçlar, radyo-frekans (RF) ablasyon ve nadiren cerrahi yöntemler yer alır. Aksesuar yolağı olan hastalarda, uzun dönem tedavi olarak ablasyon tercih edilse de, akut dönemde semptomatik hastalarda farmakolojik veya elektriksel kardiyoversiyon gerekebilir.
Şiddetli semptomların varlığında ilaç tedavisi veya ablasyon uygulanabilir. Bazen Valsalva manevrası gibi parasempatik tonusu artıran yöntemler de semptomları kontrol altında tutabilir. Kateter ablasyon tedavisi ile ilaç tedavisinin karşılaştırıldığı bazı prospektif randomize olmayan çalışmalarda, ablasyonun semptomların azalmasında ve yaşam kalitesini artırmada daha etkili olduğu görülmüştür.
Eğer WPW sendromlu hasta semptomatikse, en etkili tedavi seçeneği, iletinin geçtiği aksesuar yolu ortadan kaldırmak için ablasyon yapılmasıdır. Ablasyon yöntemi, iletimin normal AV yolundan ventriküllere ulaşmasını sağlar ve böylece taşikardi atakları önlenir. Nadir de olsa WPW hastalarında ani kardiyak arrest riski mevcut olduğundan, bu hastalar özel bir yaklaşımla değerlendirilmelidir.
Akut Dönem Tedavi
Aksesuar yolak ve Atriyoventriküler düğümün elektrofizyolojik özellikleri birbirinden farklı olduğundan kalp hızını kontrol altına almak için yapılan standart tedaviler taşikardik ve aksesuar yolak bulunan bir hastada durumu kötüleştirebilir. Bir hastada aksesuar yolak olduğunu bilmek farmakolojik ajan seçiminde kritik öneme sahiptir. Öncelikle hemodinamik durumu değerlendirilmeli, stabil ise uygun antiaritmik tedaviyle, stabil değilse elektriksel kardiyoversiyon ile müdahale edilmelidir.
Ortodromik AVRT’de Tedavi
Ortodromik AVRT, diğer supraventriküler taşikardiler gibi vagal manevralar ve gerekirse intravenöz adenozin ile sonlandırılabilir, çünkü ileti AV düğüm üzerinden antegrade olarak iletilmektedir. Ortodromik AV reentride intravenöz verapamil de güvenli bir şekilde kullanılabilir. Eğer adenozin ile AV reentri geçici olarak durdurulursa, intravenöz verapamil, sınıf III ajan (sotalol) veya sınıf I ajan (flekainid gibi) ile uzun etki sağlanabilir. Adenozin ve İV verapamil etkisiz olursa ikinci seçenek ajanlar olan IV prokainamid ve IV beta-blokerler kullanılabilir.
Yavaş iletili concealed aksesuar yolak varlığında görülen, ortodromik AVRT’nin nadir bir tipi olan PJRT (Permanent junctional reciprocating tachycardia) de ortodromik AVRT gibi sonlandırılabilir. PJRT flekainid ile özellikle kontrol altına alınabilir.
- Seçenek: Vagal Manevra
- Seçenek: Adenozin
- Seçenek: Verapamil
- Seçenek: Prokainamid
- Seçenek: Beta Blokör
Antidromik AVRT’de Tedavi
Antidromik AVRT’de antegrade ileti AP üzerinden olacağı için AV nod blokerlerinden uzak durulmalıdır. Akut dönemde AVRT tedavisinde seçilecek antiaritmik ilaç IV prokainamid olmalıdır. IV prokainamid taşikardiyi sonlandırmasa bile ventrikül hızını yavaşlatır ve hemodinamiyi iyileştirir.
Antegrade iletebilen AP bulunan hastalarda hızlı ventrikül yanıtlı atriyal fibrilasyon, ventriküler fibrilasyona dönüşebileceğinden özellikle dikkat edilmesi gereken bir durumdur. Hemodinamik bozukluk veya 250 vuru/dk’dan daha hızlı bir yanıt varsa, en etkili tedavi elektriksel kardiyoversiyondur. Eğer aritmi tolere edilebiliyorsa veya 250 vuru/dk’dan daha yavaş ise sotalol, flekainid, ibutilid ve prokainamid gibi intravenöz antiaritmik ilaçlar kullanılabilir. Bu durumda tedavi stratejisi hız kontrolü değil, ritim kontrolü olmalıdır. Diltiazem, verapamil, digoksin ve amiodaron gibi AV nodu baskılayan blokerler kullanılmamalıdır; çünkü bu ajanlar etkisiz olup kardiyak arrest riskini artırırlar.
Ablasyon Tedavisi
RF ablasyon tekniği WPW sendromunun tedavisinde birinci seçenek tedavi yaklaşımı olmuştur. Bu teknik cerrahi, kardiyoversiyon ve antiaritmik tedavilere göre daha etkin, güvenli ve maliyet-etkin (cost-effective) bir yaklaşımdır. Semptomatik, aritmi hikayesi olan ve EKG’de manifest preeksitasyon bulunan hastalara neredeyse rutin olarak EPS ve ablasyon işlemi uygulanmaktadır. EPS aksesuar yolağın taşikardinin bir parçası olup olmadığını belirlemek, aksesuar yolağın özelliklerini tespit etmek, ani kardiyak ölüm riskini hesaplamak, optimal ablasyon yerini bulmak amacıyla kullanılır. EPS işleminden önce aksesuar yolağın lokalizasyonunu tahmin etmek ve RF ablasyon işlemine kılavuzluk etmesi amacıyla çeşitli noninvaziv yöntemler geliştirmek için çalışmalar yapılmıştır. Aksesuar yolağın yerinin lokalizasyonu amacıyla birçok karmaşık, pratik olmayan EKG algoritmaları mevcuttur. Çeşitli EKG algoritmaları uygulanarak WPW hastalarında aksesuar yolağın lokalizasyonu %85 civarında doğru bulunabilmekte. Son zamanlarda M-Mod, Tissue Doppler Imaging (TDI), TDI Strain Imaging gibi noninvaziv ekokardiyografik teknikler de aksesuar yolağın lokalizasyonunu araştırmak amacıyla kullanılmıştır.
Aksesuar yolun kateter ablasyonu için öneriler şöyle sıralanabilir;
- Asemptomatik bir hastada aşikar bir aksesuar yol için kateter ablasyonu endikasyonu hala tartışmalıdır (özellikle çocuklarda). Asemptomatik pre-eksitasyonu olan çoğu hastada iyi bir prognoz gözlenmektedir; AKÖ seyrek olarak hastalığın ilk tablosudur.
- AKÖ önlenmesi için AF’si olan hastalarda aşikar bir aksesuar yolun kateter ablasyonu önerilmektedir.
- AKÖ sağ kalan ve aşikar aksesuar yol iletimi kanıtı olan hastalarda, kateter ablasyonu için deneyimli bir ablasyon merkezine hemen sevk önerilmektedir.
- Yüksek riskli meslekleri icra eden (örn, pilotlar, toplu taşıma sürücüleri) ve yüzey EKG’sinde aşikar ancak asemptomatik aksesuar yol iletimi olan hastalar için kateter ablasyonu önerilmektedir.
- Yüzey EKG’sinde aşikar ancak asemptomatik aksesuar yol iletimi varlığında AF gelişim riski yüksek hastalarda kateter ablasyonu önerilmektedir.
- Aşikar bir aksesuar yol kanıtı bulunan asemptomatik hastalar yalnızca tam bir açıklama ve dikkatli konsültasyon sonrasında aksesuar yolun kateter ablasyonu için düşünülmelidirler.
WPW sendromu olan hastalarda AKÖ insidansı 3 ila 22 yıllık izlem boyunca %0.15 ila 0.39 arasında değişmiştir. WPW sendromu olan hastalarda AKÖ gelişimiyle ilgili faktörler;
- Kabul edilmiş olanlar: Erkek cinsiyet, aksesuar yolda kısa anterograd refraktör periyot varlığı, AF sırasında en kısa RR siklus aralığının <250 ms olması ve yüksek adrenerjik düzey.
- Çelişkili olanlar: Çok sayıda aksesuar yolak varlığı, aksesuar yolun septal yerleşimi, yaş, dairesel hareketli taşikardi varlığı ve dijital varlığı.
Kaynaklar
- ECG Stampede: Atrioventricular Reentrant Tachycardia
- ESC Guidelines for Atrial Fibrillation Management 2016
- Wolff L, Parkinson J, White PD. Bundle-branch block with short PR interval in healthy young people prone to paroxysmal tachycardia. Am Heart J 1930;5:685-704.
- Holzmann M, Scherf D. Über Elektrokardiogramme mit verkürzter Vor-HofKammer-Distanz and positivien P-Zacken. Z Klin Med 1932; 121:404.
- Wood FC, Wolferth CC, Geckeler GD. Histologic demonstration of accessory muscular connections between auricle and ventricle in a case of short PR interval and prolonged QRS complex. Am Heart J 1943;25:454-62.
- Munger TM, Packer DL, Hammill SC, Feldman BJ, Bailey KR, Ballard DJ, Holmes DR Jr, Gersh BJ. A population study of the natural history of Wolff-Parkinson-White syndrome in Olmsted County, Minnesota, 1953-1989. Circulation. 1993 Mar;87(3):866-73
- Kadoya T, Seto A, Aoyama K, Takenaka I. Development of rapid atrial fibrillation with a wide QRS complex after neostigmine in a patient with intermittent Wolff-ParkinsonWhite syndrome. Br J Anaesth. 1999;83:815-8
- Averill KH, Fosmoe RJ, Lamb LE. Electrocardiographic findings in 67375 asymptomatic subjects, IV: Wolff-Parkinson-White syndrome. Am J Cardiol 1960;6:108-29.
- Hejtmancik MR, Hermann GR. The electrocardiographic syndrome of short PR interval and broad QRS complexes: a clinical study of 80 cases. Am Heart J 1957;54:708-21.
- Guize L, Soria R, Chaouat JC, et al. Prevalence et evolution du syndrome de Wolff- Parkinson-White dans une population de 138048 sujets. Ann Med Interne 1985;136:474-8
- Gerlis LM, Davies MJ, Boyle R, Williams G, Scotts H. Pre-excitation due to accessory sinoventricular connections associated with the coronary sinus aneurysms. A report of two cases. Br Heart J 1985;53:314-22
- Greene HL. Accessory atrioventricular conduction syndromes: a review. John Hopkins Med J 1976;139:3-19.
- Gallagher JJ, Pritchett ELC, Sealy WCI, et al. The preexcitation syndromes. Prog Cardiovasc Dis 1978;20:285-327.
- Munger TM, Packer DL, Hammill SC,et al. A population study of the natural history of Wolff-Parkinson-White syndrome in Olmsted county, Minnesota, 1953- 1989. Circulation 1993;87:866-73
- Lehmann HH, Tchou P, Mahmud R, Denker ST, Akhtar M. Electrophysiologic determinants of antidromic reentry induced during atrial extrastimulation. Circ Res 1989;65:295-306.
- Packer DL, Gallagher JJ, Prystowsky EN. Physiological substrate for antidromic reciprocating tachycardia. Circulation 1992;85:574-88.
- Critelli G, Gallagher JJ, Monda V, Coltorti F, Scherillo M, Rossi L. Anatomic and electrophysiologic substrate of the permanent form of junctional reciprocating tachycardia. J Am Coll Cardiol 1984;4:601-10.
- O’Neill BJ, Klein GJ, Guiraudon GM. Results of operative therapy in the permanent form of junctional reciprocating tachycardia. Am J Cardiol 1989;63:1074-9.
- DeChillou C, Rodriguez LM, Schlapfer J. Clinical characteristics and electrophysiologic properties of atrioventricular accessory pathways: importance of accessory pathway location. J Am Coll Cardiol 1992;20:666-71
- Klein GJ, Bashore TM, Sellers TD, Pritchett EL, Smith WM, Gallagher JJ. Ventricular fibrillation in the Wolff-Parkinson-White syndrome. N Engl J Med 1979;301:1080-5
- Rinne C, Klein GJ, Sharma AD, Yee R, Milstein S, Rattes MF. Relation between clinical presentation and induced arrythmias in the Wolff-ParkinsonWhite syndrome. Am J Cardiol 1987;60:576-9
- Fujimoro O, Klein GJ, Yee R, Sharma AD. Mode of onset of atrial fibrillation in the Wolff-Parkinson-White syndrome: how important is the accessory pathway. J Am Coll Cardiol 1990;15:1082-6
- Leitch JV, Klein GJ, Yee R, Murdock C. Prognostic value of electrophysiology testing in asymptomatic patients with Wolff-Parkinson-White pattern. Circulation 1990;82:1718-23.
- Becker AE, Anderson RH, Durrer D, Wellens HJJ. The anatomical substrates of Wolff-Parkinson-White syndrome. Circulation 1978;57:870-9.
- Montoya PT, Brugada P, Smeets J, Talajic M. Ventricular fibrillation in the Wolff- Parkinson-White syndrome. Eur Heart J 1991;12:144-50
- Garrat CJ, Antoniou A, Griffith MJ, Ward DE, Camm AJ. Use of intravenous adenosine in sinus rhythm as a diagnostic test for latent pre-excitation. Am J Cardiol 1990;65:868-73.
- Kowey PR, Friehling TD, Marinchak RA. Electrophysiology of beta blockers in supraventricular arrhythmias. Am J Cardiol 1987; 60:32
- http://konsultasyon.tkd.org.tr/acil-unitesine-wpw-sendromlu-hasta-akut-af-ile-basvurmustur-tedavi-yaklasimi-nasil-olmalidir/