Bu İçerik Sadece Aboneler İçindir
Supraventriküler taşikardi (SVT), atriyoventriküler (AV) düğümden veya daha yukarısından kaynaklanan bir aritmidir ve dakikada >100 atım (bpm) hızında genellikle dar bir kompleks (QRS <120 milisaniye) ile tanımlanır. SVT, genellikle dar QRS kompleksleriyle karakterize olur, çünkü ventriküller normal yollarla aktive edilir. Bununla birlikte, ventriküllerdeki ileti sisteminde bir gecikme (aberran iletim) varsa geniş QRS kompleksleri de görülebilir.
Paroksismal SVT olarak da bilinen atriyoventriküler nodal reentry taşikardisi (AVNRT), provoke edici faktörler olmaksızın aralıklı SVT olarak tanımlanır ve tipik olarak 160 atım/dakikalık üstünde bir ventriküler ritim (hız) ile kendini gösterir.
ANATOMİ
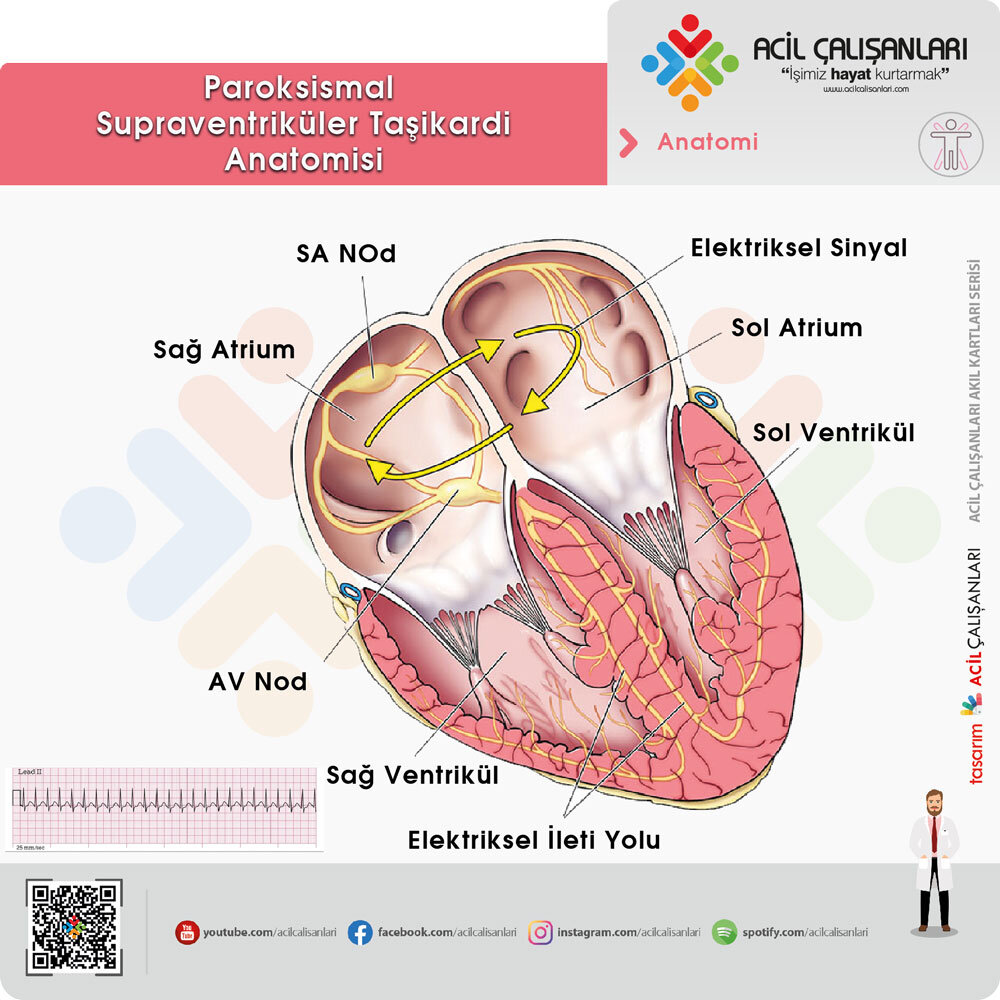
Kalp boyunca elektrik iletimi, sinoatriyal (SA) düğümden başlar ve daha sonra çevredeki atriyal dokuya yayılarak atriyoventriküler (AV) düğüme ulaşır. AV düğümüne ulaşıldığında, elektrik sinyali yaklaşık 100 milisaniyelik bir gecikmeyle iletilir. AV düğümünden geçtikten sonra, elektrik sinyali His-Purkinje sistemi boyunca ilerler ve sol ve sağ demetlere ve son olarak ventriküllerin miyokardına yayılır. AV düğümündeki bu gecikme, ventriküler kasılmadan önce atriumların kasılmasını ve boşalmasını sağlar. Bu kasılma, ejeksiyon fraksiyonuna %15-25 arasında katkıda bulunur.
SINIFLAMA
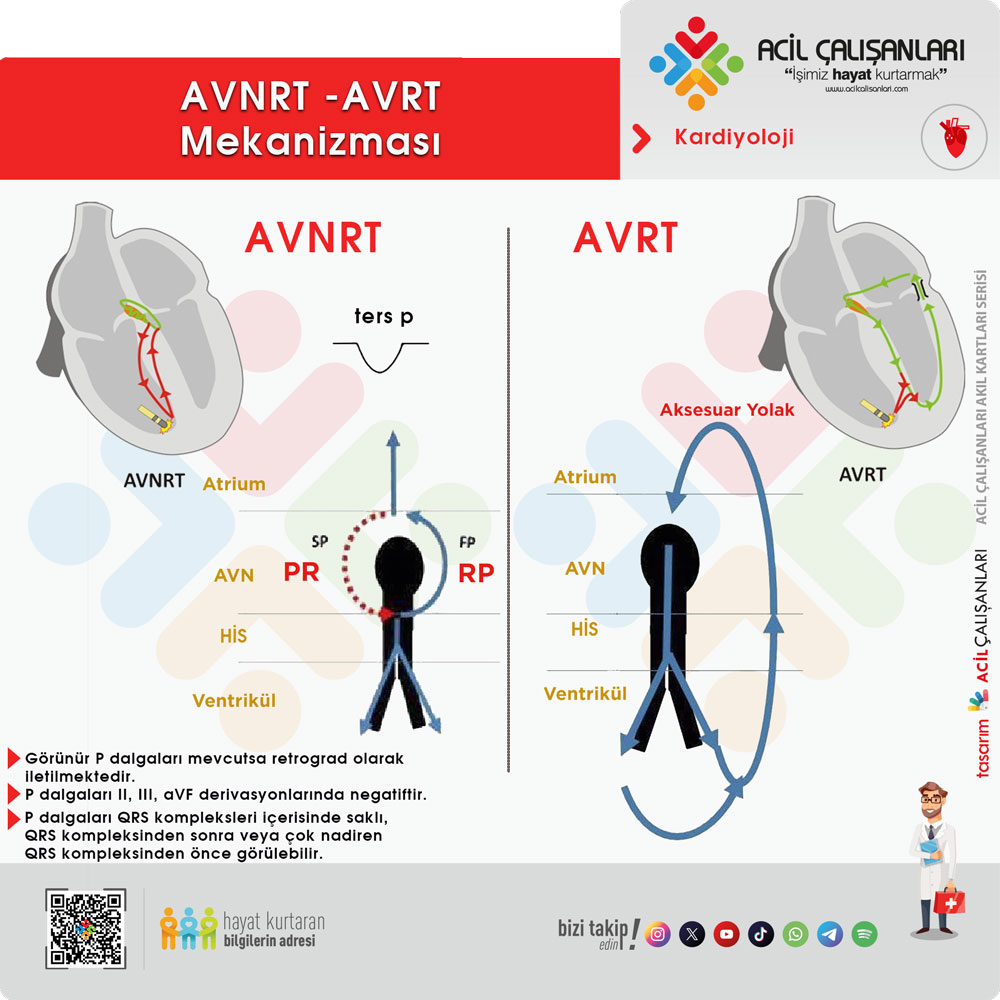
- AV Nodal Reentran Taşikardi (AVNRT): En yaygın SVT türüdür. AV düğüm içinde döngüsel bir elektriksel devre oluşturur ve ani başlangıç ve bitiş gösterir.
- Atriyoventriküler Reentran Taşikardi (AVRT): Genellikle aksesuar bir yolağa (örneğin, Wolff-Parkinson-White sendromunda olduğu gibi) bağlı olarak oluşur ve AV düğümden geçen anormal bir döngü içerir.
- Atriyal Taşikardi: Atriyumların kendi içinde hızlı ve düzenli bir ritimle atmasıdır. Bu durumda AV düğümden geçiş bir döngü oluşturmadan gerçekleşir.
- Multifokal Atriyal Taşikardi (MAT): Çeşitli odaklardan kaynaklanan atriyal impulsların düzensiz bir şekilde ventriküllere iletilmesiyle oluşur. Genellikle solunum sıkıntısı olan yaşlı hastalarda görülür.
- Paroksismal SVT (pSVT): Aniden başlayıp sonlanan SVT’leri tanımlar. Bu tür SVT’lerde genellikle reentran mekanizmalar (örneğin, AVNRT veya AVRT) sorumludur.
PATOFİZYOLOJİ
Supraventriküler taşikardinin (SVT) en yaygın nedeni, ortodromik reentry fenomenidir; taşikardi, atriyumlardan AV düğümüne ve ventriküllere normal anterograd elektrik iletimine sekonder olduğunda ve ventriküllerden atriyuma geri dönen bir aksesuar yol üzerinden retrograd iletim olduğunda ortaya çıkar. Dar bir QRS kompleksi (<120 milisaniye), ventriküllerin His-Purkinje sistemi üzerinden olağan yolla His demetinin üstünden aktive edildiğini gösterir. Bu da aritminin sinoatriyal (SA) düğümden, atriyal miyokardiyumdan, AV düğümden veya His demeti içinden kaynaklandığını gösterir.
Daha nadir görülen antidromik iletimde, iletim atriyumdan aksesuar yol üzerinden ventriküllere geçer, ardından AV düğümü üzerinden retrograd olarak atriyuma geri döner.
EPİDEMİYOLOJİ
Atriyoventriküler nodal reentran taşikardi insidansı yılda 10.000 kişide 35 veya 1.000 kişide 2,29’dur ve genç yetişkinlerde en sık görülen sinüs dışı taşiaritmilerden biridir. Kadınlarda paroksismal SVT gelişme riski erkeklere kıyasla iki kat, yaşlılarda ise gençlere kıyasla beş kat daha yüksektir.
SVT, çocuklar ve bebeklerde en sık görülen semptomatik ritim bozukluğudur. Konjenital kalp hastalığı olan çocuklar SVT için artmış risk altındadır. On iki yaşından küçük çocuklarda, reentry taşikardisine neden olan aksesuar atriyoventriküler yollar, SVT’nin en yaygın nedenidir.
ETİYOLOJİ
SVT’ye yatkın hastalarda ilaçlar, kafein, alkol, fiziksel veya duygusal stres veya sigara içimi SVT’yi tetikleyebilir.
TANI
SVT’yi değerlendirmek için ilk test bir EKG çekmektir. EKG, genellikle dakikada yaklaşık 180 ila 220 atım hızında dar kompleksli, düzenli bir taşikardiyi gösterir ve P dalgaları tespit edilemez. Eğer P dalgaları saptanırsa, potansiyel etiyoloji olarak sinüs taşikardisi veya atriyal fibrilasyon veya flutter düşünülmelidir. Genellikle, EKG’de SVT saptanan hastalarda ek tetkikler istenmez, ancak tetikleyici bir etiyoloji düşünülüyorsa istenebilir. Elektrolit anormallikleri, anemi veya hipertiroidizm gibi nedenler SVT atağını tetikleyebilir
AYIRICI TANI
- Sinüs taşikardisi
- Atrial flutter
- Atrial taşikardi
- Atrial fibrilasyon
- Ventriküler taşikardi
- Wolff-Parkinson-White (WPW) sendromu
ELEKTROKARDİYOGRAM
- SVT tipik olarak 160-200 atım/dk hızındadır.
- QRS düzenli dardır.
- P dalgası çoğu zaman QRS kompleksi ile aynı zamanda olduğundan EKG’de görülmez.
- AVNRT vakalarının çoğunda görünür P dalgaları bulunmazken, AVNRT vakalarının üçte biri QRS kompleksinin hemen ardından retrograd P’ dalgaları göstererek alt ekstremite derivasyonlarında “yalancı S dalgası” veya V1’de “yalancı R dalgası” görünümü verir.
- Nadiren, atipik “hızlı-yavaş” AVNRT QRS kompleksinden önce gelen retrograd P’ dalgaları üretebilir.
Hastanın geliş EKG’si.
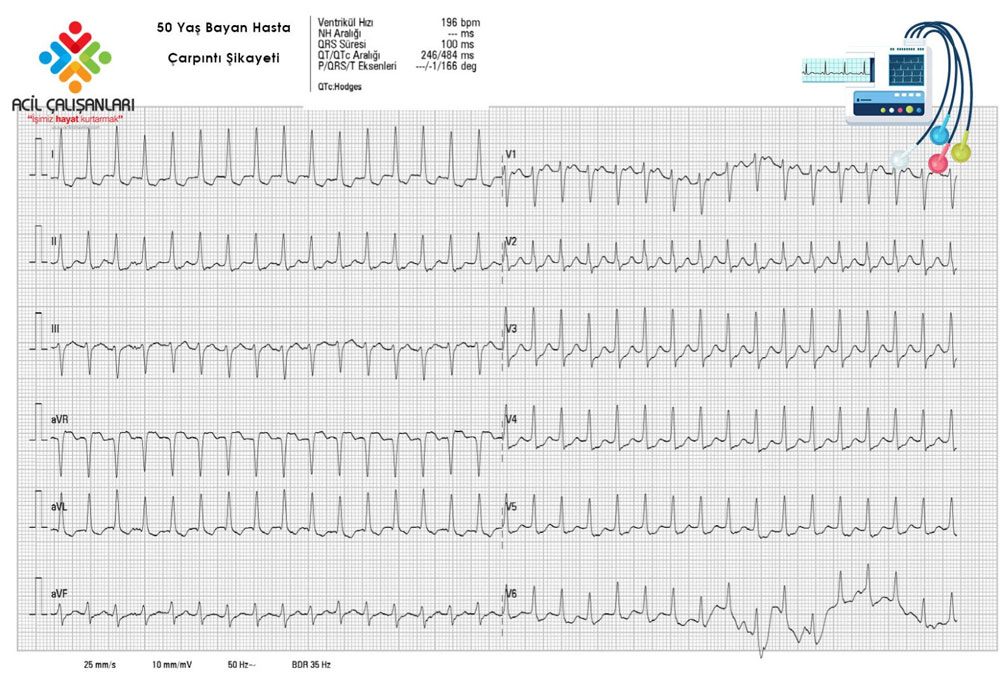
1-HIZ: R-R arası düzenli mi? Evet. R-R mesafesi 1.5 büyük kare. Taşikardik hız yaklaşık 150-200 BPM
2-Ritm: P Dalgası hızdan dolayı net değil. QRS’lar ritmik.
3-QRS Kompleksi: Dar yani 3 küçük kareden küçük. Dar QRS aralığı.
Dar düzenli taşikardi.
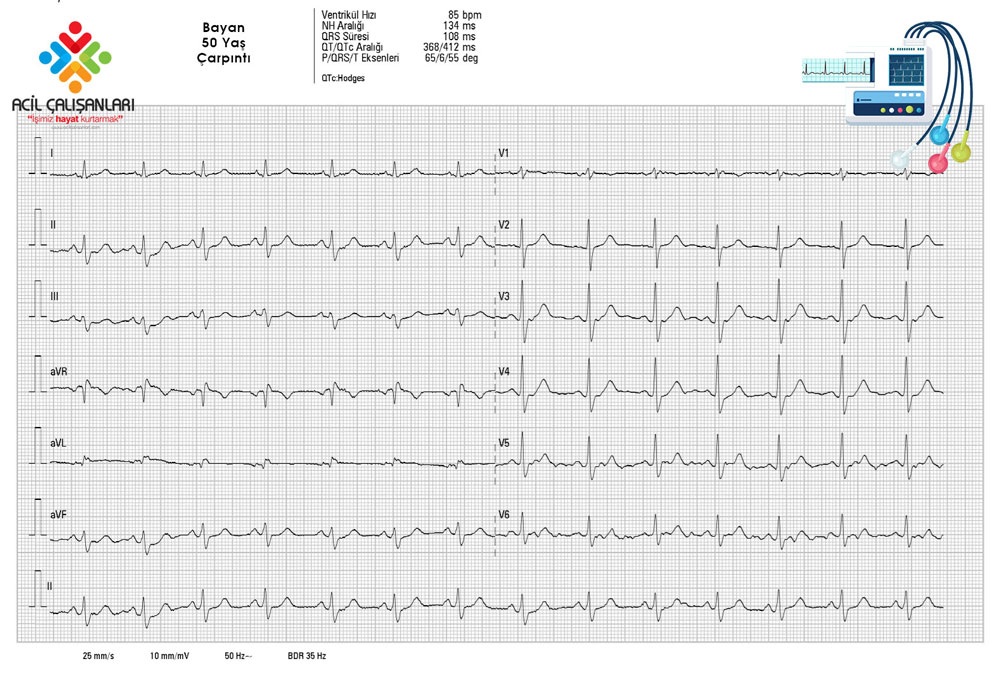
Hastaya 6 mg adenozin yapılıyor ve 10 dakika sonra EKG çekiliyor. Hasta yaklaşık 85 atım/dk lı normal sinüs ritmine dönüyor.
KLİNİK
Hastalar genellikle acil servise anksiyete, çarpıntı, göğüste rahatsızlık hissi, baş dönmesi, senkop veya nefes darlığı şikayetiyle başvururlar. Çok nadir olsa da, bazı hastalar şok, hipotansiyon, kalp yetmezliği belirtileri, baş dönmesi veya egzersiz intoleransı ile başvurabilirler. Bazı hastalar ise asemptomatik olabilir ve taşikardi, rutin tarama sırasında, örneğin eczanelerde veya fitness takip cihazlarında keşfedilebilir. Başlangıcı genellikle anidir ve fiziksel aktivite veya duygusal strese bağlı olarak tetiklenebilir.
Kardiyovasküler rezervi iyi olan bir hastada taşikardi dışında fizik muayene tipik olarak normaldir. Dekompanse olmaya başlayan hastalar, konjestif kalp yetmezliği belirtileri gösterebilir (bibaziler raller, üçüncü kalp sesi [S3] veya juguler venöz distansiyon).
TEDAVİ

ESC 2019 önerilerine buradan erişebilirsiniz.
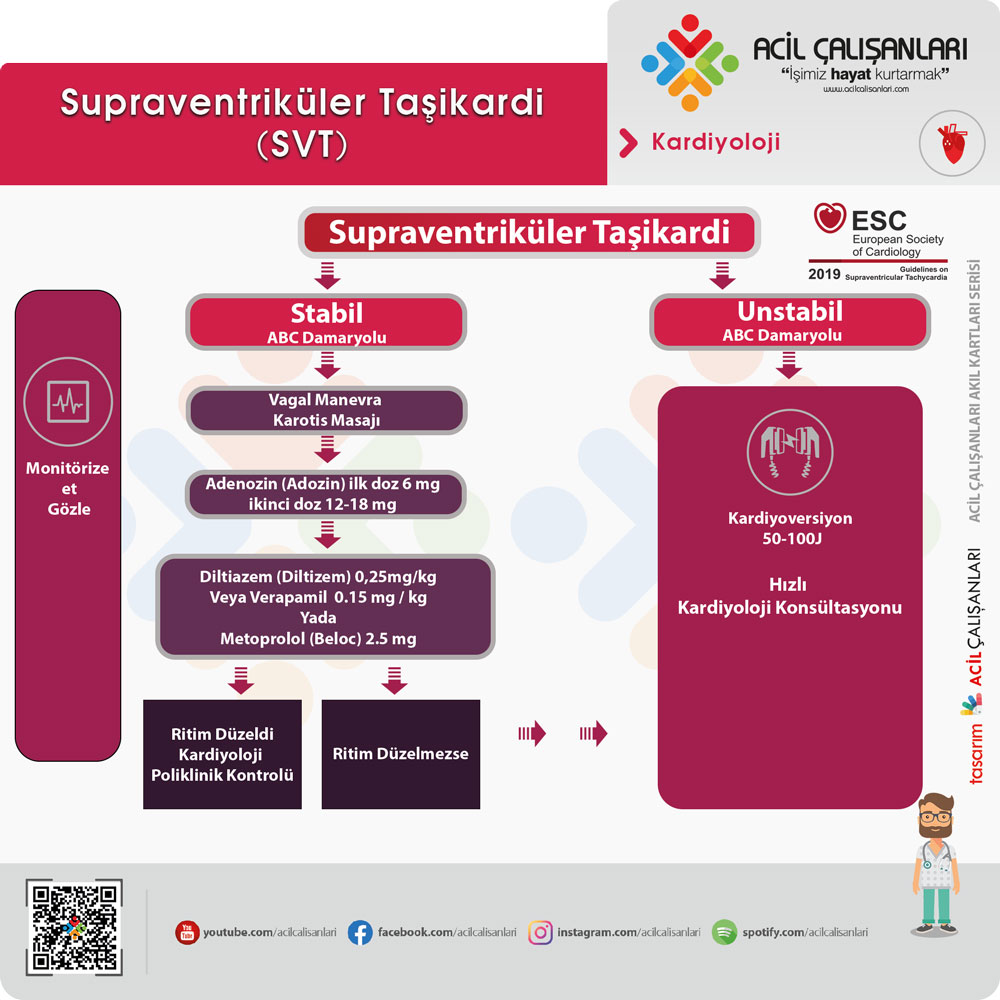
VT tanımlandıktan sonra, bir sonraki hedef hemodinamik instabilite açısından değerlendirme yapmaktır.

Hemodinamik instabilite belirtileri arasında
- Hipotansiyon
- Hipoksi
- Nefes darlığı
- Göğüs ağrısı
- Şok
- Yetersiz son organ perfüzyonu kanıtı
- Değişen mental durum
yer alır.
Hasta stabil değilse, derhal senkronize kardiyoversiyon yapılmalıdır.
Anstable Hasta Yönetimi:
Defibrilatör, tipik olarak her QRS kompleksini belirten bir işaretleyici ile gösterilen bir senkronizasyon moduna alınmalıdır. Bu mod, defibrilatörün QRS kompleksi ile senkronize bir şekilde şok vermesini sağlayarak kalp depolarize olurken şokun T dalgası sırasında verilmesini önler. Asenkron modda R on T fenomeni polimorfik ventriküler taşikardiye neden olabilir.
Yetişkinlerde, senkronize kardiyoversiyon için başlangıç dozu 50 joule ila100 joule arasındadır ve daha düşük dozlarda başarısız olunursa kademeli olarak artırılabilir. Çocuklarda kardiyoversiyon için ilk doz 0,5 J/kg ila 1 J/kg arasındadır ve sonraki denemelerde 2 J/kg’a kadar iki katına çıkarılabilir.
Stable Hasta Yönetimi:
Stabil bir hastalar kimyasal kardiyoversiyon ile yönetilir. Öncelikle kılavuz önerilerine uygun olarak Valsalva manevrası veya karotis masajı gibi vagal manevraları denenmelidir. Bu yöntem, parasempatik sistemi uyarır ve sinüs düğümünde impuls oluşumunu yavaşlatır, AV düğümünde iletim hızını yavaşlatır, AV düğümü refrakter periyodunu uzatır ve ventriküler inotropiyi azaltır.
1- Vagal Manevra Örnekleri
- Karotid Sinüs Masajı
- Valsalva Manevrası
- Modifiye Valsalva Manevrası
- Okülokardiyak Refleks
- Dalma Refleksi
Vagal manevralar hakkında detaylı bilgiye buradan ulaşabilirsiniz.
2- Adenozin
Yetişkin Hastalarda (50 kg üstü yetişkin)
Adenozin ilk dozu 6 mg olacak şekilde en az 18 G yeşil branül ve kalbe yakın antekübital ven kullanılarak uygulanır. Her uygulama sonrası 20 cc sf verilmelidir. Uygulama sonrası 1 dakika sonra yanıt alınamaz ise 12 mg şeklinde ek doz yapılır. Ama bireysel hastadaki tolere edilebilirlik / yan etkiler de dikkate alınarak 18 mg’lık bir dozda göz önünde bulundurulmalıdır.
Adenozin kullanımı sonrasında hastada kısa süreli sinüs arresti, yüksekten düşme hissi, elektrik çapması hissi, boşlukta olma hissi gibi durumlar görülebilir. Bu durumlar kısa süreli etkilerdir ve hızla düzelirler. Geçici dispne, göğüs ağrısı, flushing gibi yan etkiler görülebilir.
- 1.doz: 6mg IV/IO
- 2.doz: 12-18 mg IV/IO
olacak şekilde 2. defa uygulanır.
Uygulama sonrasında geçici dispne, göğüs ağrısı, vazodilatasyona bağlı yüzde flushing gibi yan etkiler görülebilir.

Gebe Hastalarda
Gebelik sırasında antiaritmik ilaçlarla ilgili yapılan büyük kontrollü çalışmalar yetersizdir. Noninvazif manevralar başarısız olursa, gerekli görüldüğünde adenozin ikinci ve üçüncü trimesterde ilk seçenek ilaç olmalıdır. İlk trimesterde SVT’nin yönetimi ile ilgili veri azdır.
Çocuklarda Hastalarda
Bebekler, Çocuklar ve Ergenler <50 kg: İlk doz, 0.05 ila 0.1 mg/kg (maksimum 6 mg), periferik veya santral hattan uygulanır. Eğer 1 ila 2 dakika içinde etkili olmazsa, doz 0.2 mg/kg’a kadar arttırılır (maksimum 12 mg). Eğer yine etkisiz olursa, doz bir kez daha arttırılır ve 0.3 mg/kg’a kadar çıkılır (maksimum 12 mg). İV yolu mümkünse kalbe yakın olmalıdır ve ilaç hızlı bir şekilde damar içine verilir. Her ilaç uygulaması sonrasında bolus sıvı verilir.
Çocuklar ve Ergenler ≥50 kg: Yetişkinlere benzer şekilde, ilk doz 6 mg olarak verilir. Eğer 1 ila 2 dakika içinde etkili olmazsa, ikinci doz olarak 12 mg verilebilir. İhtiyaç halinde üçüncü doz 12 mg bolusu tekrarlanabilir. İV yolu mümkünse kalbe yakın olmalıdır ve ilaç hızlı bir şekilde damar içine verilmelidir. Her ilaç uygulaması sonrasında bolus sıvı verilir.

Yenidoğan Hastalarda (İlk 28gün)
Başlangıç dozu 0.05 mg/kg/doz hızlı iv pusedir. 1-2 dk içinde sinüs ritmi görülmezse dozda 0.05 – 0.1 mg/kg artışlar yaparak tdönene kadar doz tekrarlanır, maksimum dozu 0.3 mg/kg’dır. Her ilaç uygulaması sonrası iv bolus sıvı verilir.
0.1 mg/kg, iv/io (başlangıç dozu)(Sınıf 1, LOE C) (max 6mg). Tekrar gerekirse, 2 kat doz, benzer aralıklarla yapılır (0.2 mg/kg). Toplam doz: 0.25 mg/kg.

3- Diltiazem
0,25 mg/kg IV
Uygulama için linki tıklaynız
4- Metoprolol
2,5 mg ila 5 mg IV
Uygulama için linki tıklayınız
4- Kardiyoversiyon
Farmakolojik tedavi ile yanıt alınamaz ise kardiyoversiyon yapılır.
Yetişkinlerde, senkronize kardiyoversiyon için başlangıç dozu 50 joule ila100 joule arasındadır ve daha düşük dozlarda başarısız olunursa kademeli olarak artırılabilir. Çocuklarda kardiyoversiyon için ilk doz 0,5 J/kg ila 1 J/kg arasındadır ve sonraki denemelerde 2 J/kg’a kadar iki katına çıkarılabilir.
UYARI – ÖNLEMLER
Adenozin uygulaması öncesinde hastada bulunan ritmin adenozin endikasyonu olduğuna emin olunmalıdır. Adenozin uygulaması sırasında mutlaka hastalar monitörize edilmelidir.
- VT tanısı yanlış yorumlanmışsa ve ritim SVT değilse, örneğin atriyal fibrilasyon veya atriyal flutter ise, adenosin uygulanması ile kalp hızı yavaşlatılabilir ve ritm analizi tekrar yapılabilir.
- Adenozin uygulaması sonucunda disritmi sonlandırılamaz ise kalsiyum kanal blokeri diltiazem (IIa B) veya verapamil (IIa B) yada beta bloker esmolol (IIa C) veya metoprolol (IIa C) kullanılabilir.
- Wolff-Parkinson-White (WPW) sendromu, kısa PR aralığı (<120 ms), uzamış QRS (>100 ms) ve delta dalgası (QRS kompleksine doğru yavaşlayan bir yukarı vuruş) ile karakterize edilen bir aksesuar yol sendromu örneğidir. WPW’li hastalar bazen aksesuar yolun anterograd uzuv olduğu ve AV düğümünün retrograd yol olduğu bir antidromik reentri taşikardisi ile başvurabilir. Bunlar tipik olarak geniş kompleksli, düzenli ve aşırı hızlı bir taşikardi ile kendini gösterir. Bu vakalarda, adenozin gibi AV nodal bloke edici ajanlar kontrendikedir çünkü aksesuar yol boyunca karşı konulmamış retrograd iletime izin vererek ventriküler taşikardi veya fibrilasyona yol açabilirler. Prokainamid (15 mg/kg ila 18 mg/kg yükleme dozu, 1 mg/dak ila 4 mg/dak idame infüzyonu) bu taşikardinin ilk basamak tedavisidir, ardından amiodaron (10 dakika içinde 150 mg, ardından altı saat içinde 360 mg, sonra 18 saat içinde 540 mg) gelir. Ventrikül hızının 250 bpm’den yüksek olduğu durumlarda, 100 J ila 200 J’de senkronize kardiyoversiyonu düşünün.
01 ÖRNEK EKG
Hasta: 40 yaşında erkek
Başvuru Şikâyeti: Çarpıntı
Hikâye
Hasta, ani başlayan çarpıntı şikâyeti ile acile başvurmuştur. Yaklaşık 30 dakikadır kalbinin hızlı çarptığını hissettiğini ifade etmektedir. Daha önce de benzer ataklar yaşamış ancak kendiliğinden sonlandığını belirtmiştir. Senkop veya göğüs ağrısı öyküsü yoktur.
Vital Bulgular
-
TA: 110/70 mmHg
-
Nabız: 160/dk, düzenli
-
SpO₂: %97 (oda havası)
-
Ateş: 36.7 °C
Fizik Muayene
-
Genel durumu iyi, ajite.
-
Kardiyak oskültasyonda hızlı ve düzenli ritim dışında ek bulgu yok.
-
Solunum ve nörolojik muayene normal.
EKG
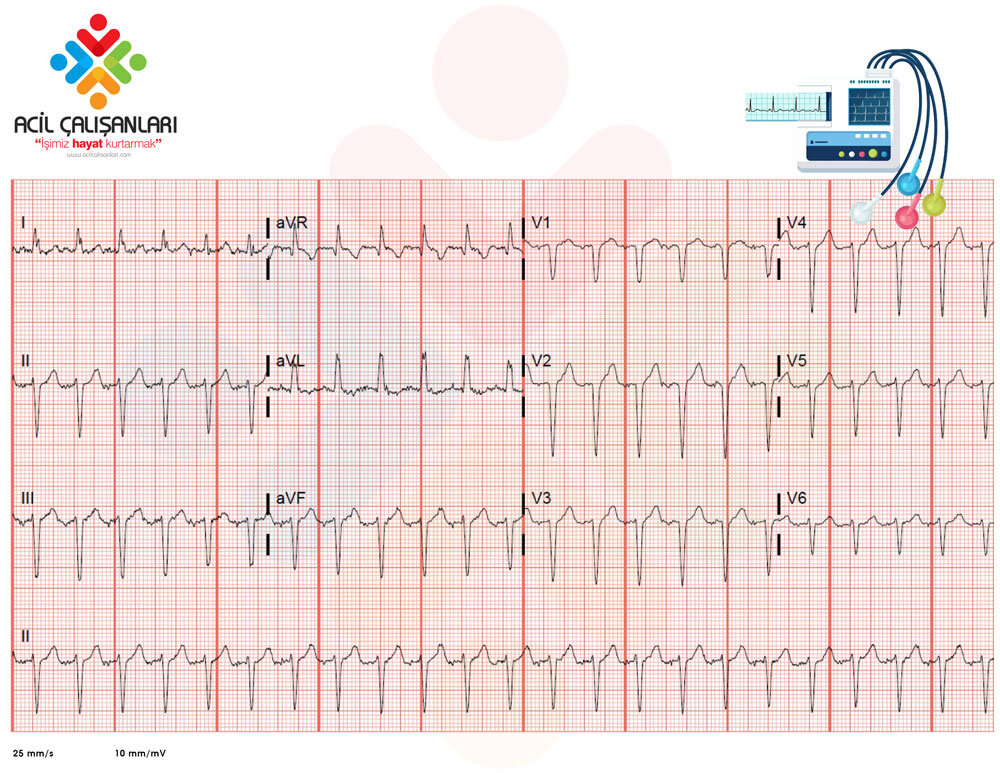
-
Dar QRS taşikardi (~160/dk)
-
P dalgaları görülmüyor ya da QRS içine gizlenmiş olabilir.
-
Düzenli ritim.
-
Bulgular AVNRT ile uyumludur.
Acil Servis Yönetimi
-
Vagal manevralar (Valsalva, karotis masajı) denendi.
-
Yanıt alınamayınca IV adenozin uygulandı → taşikardi sonlandı, sinüs ritmine dönüldü.
-
Elektrolitler ve kardiyak enzimler istendi.
-
Kardiyolojiye yönlendirildi, tekrar eden ataklar için EPS ve ablasyon planlanması önerildi.
Tanı
40 yaşında erkek hastada ani başlayan çarpıntı ile yapılan EKG’de dar kompleksli, düzenli taşikardi (160/dk) izlendi. Bulgular AV Nodal Reentran Taşikardi (AVNRT) ile uyumludur.
Öğrenme Noktaları:
-
-
AVNRT → en sık görülen paroksismal supraventriküler taşikardidir.
-
EKG’de düzenli, dar QRS taşikardi; P dalgaları genellikle seçilemez.
-
Akut tedavi: Vagal manevra → adenozin → (gerekirse) verapamil / beta bloker.
-
Kesin tedavi: Kateter ablasyonu.
-
02 ÖRNEK EKG
Hasta: 31 yaşında erkek
Başvuru Şikâyeti: Çarpıntı
Hikâye
Hasta yaklaşık 20 dakikadır devam eden ani başlayan çarpıntı şikâyetiyle acile başvurmuştur. Daha önce de benzer ataklar yaşamış, ancak kendiliğinden geçtiğini belirtmiştir. Göğüs ağrısı ve senkop öyküsü yoktur.
Vital Bulgular
-
TA: 115/70 mmHg
-
Nabız: 160/dk (düzenli taşikardi)
-
SpO₂: %97 (oda havası)
-
Ateş: 36.6 °C
Fizik Muayene
-
Genel durumu iyi, ajite.
-
Kardiyak muayenede hızlı ritim dışında ek patoloji yok.
EKG
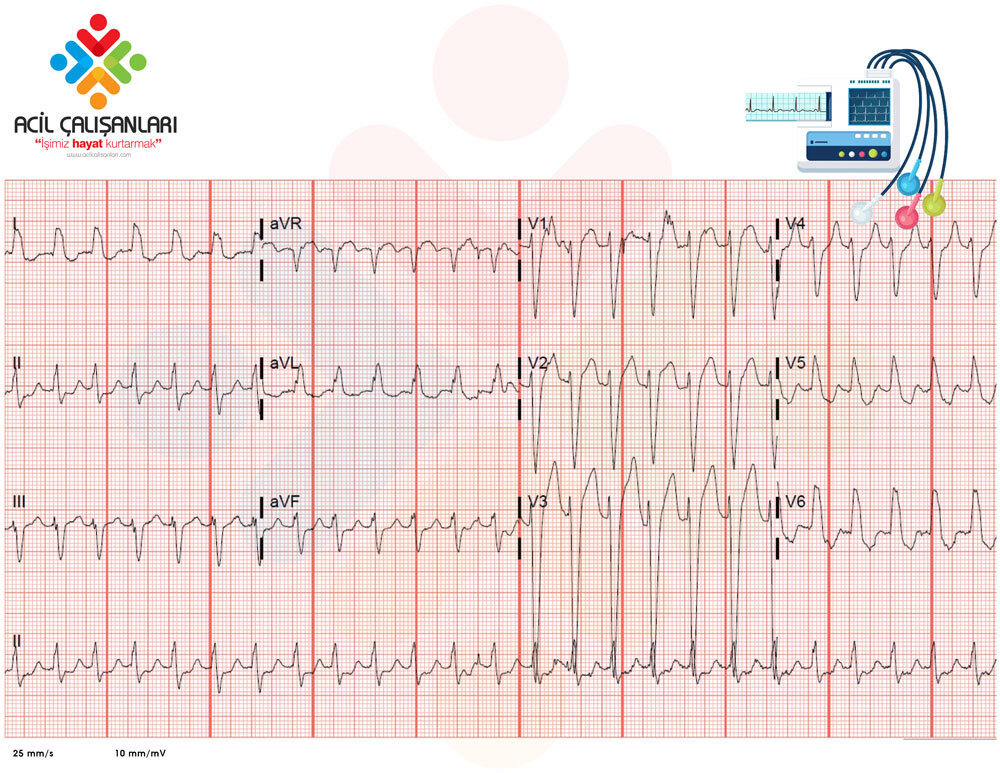
-
Geniş QRS taşikardi (~160/dk)
-
QRS morfolojisi sol dal bloğu (LBBB) ile uyumlu
-
Düzenli ritim
-
Bulgular aberran iletili supraventriküler taşikardi (SVT) ile uyumludur.
Acil Servis Yönetimi
-
Monitörize edildi, damar yolu açıldı.
-
Öncelikle vagal manevra denendi, yanıtsız kaldı.
-
IV adenozin 6 mg uygulandı → taşikardi sonlandı, sinüs ritmine dönüldü.
-
Elektrolitler ve kardiyak enzimler istendi.
-
Kardiyolojiye yönlendirildi.
Tanı
31 yaşında erkek hastada EKG’de geniş QRS taşikardi (LBBB morfolojisi) izlendi. Taşikardi 6 mg adenozin ile başarılı bir şekilde sonlandırıldı. Bu tablo aberran iletili supraventriküler taşikardi olarak değerlendirildi.
Öğrenme Noktaları:
-
Supraventriküler taşikardi aberrasyonla iletildiğinde geniş QRS taşikardi görüntüsü verir.
-
Ayırıcı tanıda her zaman ventriküler taşikardi düşünülmeli.
-
Adenozin → tanısal ve tedavi edici olabilir.
-
Kesin tanı için atak sonrası sinüs ritmindeki EKG mutlaka incelenmeli.
03 ÖRNEK EKG
Hasta: 19 yaşında erkek
Başvuru Şikâyeti: Çarpıntı
Hikâye
Hasta, aniden başlayan çarpıntı şikâyeti ile acile başvurmuştur. Yaklaşık 15 dakikadır kalbinin çok hızlı attığını hissettiğini söylemektedir. Daha önce de kısa süreli benzer çarpıntı atakları yaşamış, ancak hiç bu kadar uzun sürmemiştir. Göğüs ağrısı ve senkop öyküsü yoktur.
Vital Bulgular
-
TA: 105/65 mmHg
-
Nabız: 190/dk, düzenli
-
SpO₂: %98 (oda havası)
-
Ateş: 36.6 °C
Fizik Muayene
-
Genel durumu iyi, hafif ajite.
-
Kardiyak muayenede hızlı ve düzenli taşikardi dışında ek patoloji yok.
-
Solunum ve nörolojik muayene normal.
EKG
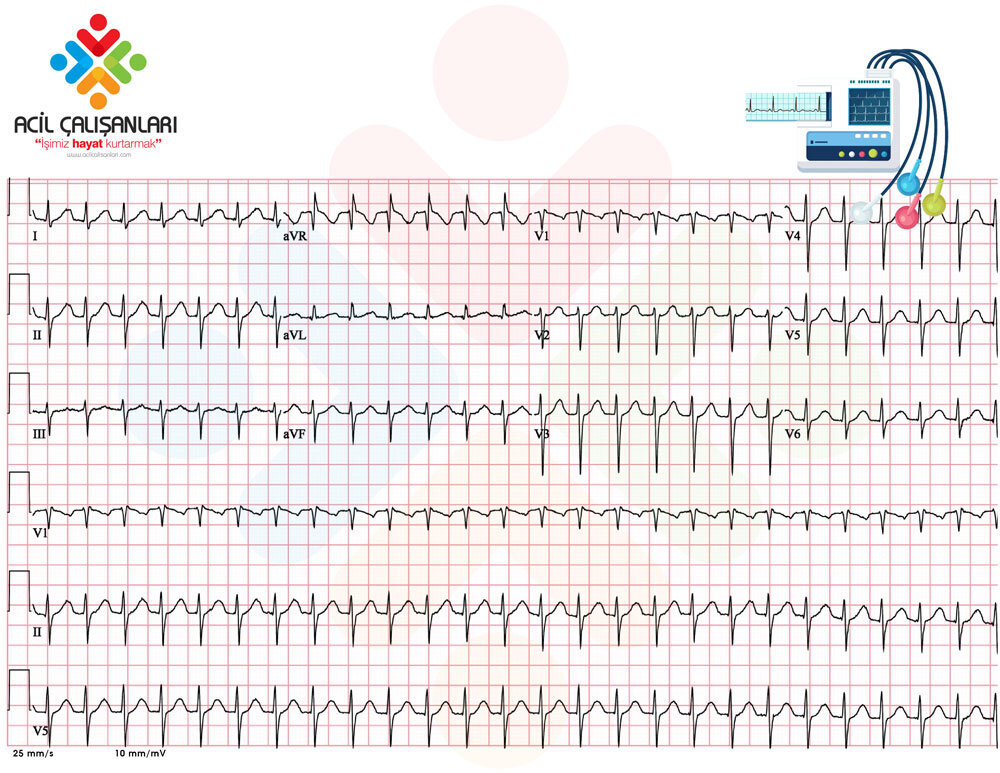
-
Dar QRS taşikardi (~190/dk)
-
Ritim düzenli.
-
P dalgaları QRS içerisine gizlenmiş olabilir, net seçilemiyor.
-
Bulgular AV Nodal Reentran Taşikardi (AVNRT) ile uyumludur.
Acil Servis Yönetimi
-
Vagal manevra (Valsalva) uygulandı, yanıt alınamadı.
-
IV adenozin (6 mg) verildi → taşikardi sonlandı, sinüs ritmine dönüldü.
-
Elektrolitler ve kardiyak enzimler istendi.
-
Kardiyolojiye yönlendirilerek EPS ve kateter ablasyonu açısından değerlendirme planlandı.
Tanı
19 yaşında erkek hastada ani başlayan, 190/dk hızında dar QRS taşikardi izlendi. Klinik ve EKG bulguları AV Nodal Reentran Taşikardi (AVNRT) ile uyumludur.
Öğrenme Noktaları:
-
AVNRT → genç hastalarda en sık görülen paroksismal supraventriküler taşikardidir.
-
EKG: dar QRS, düzenli taşikardi, P dalgası genellikle görünmez.
-
Tedavi basamakları: Vagal manevra → Adenozin → (gerekirse) verapamil/beta bloker.
-
Kesin tedavi: Kateter ablasyonu (EPS sonrası).
04 ÖRNEK EKG
Hasta: 46 yaşında erkek
Başvuru Şikâyeti: Çarpıntı
Hikâye
Hasta acil servise ani başlayan çarpıntı şikâyeti ile başvurmuştur. Yaklaşık 40 dakikadır devam eden çarpıntı mevcut. 3 ay önce geçici iskemik atak (TIA) öyküsü bulunmakta. Bu nedenle vagal manevralar kontrendike değerlendirilmiştir.
Vital Bulgular
-
TA: 120/75 mmHg
-
Nabız: 160/dk, düzenli
-
SpO₂: %97 (oda havası)
-
Ateş: 36.8 °C
Fizik Muayene
-
Genel durumu iyi, ajite.
-
Kardiyak muayenede hızlı, düzenli taşikardi dışında ek bulgu yok.
-
Nörolojik muayenede defisit saptanmadı.
EKG
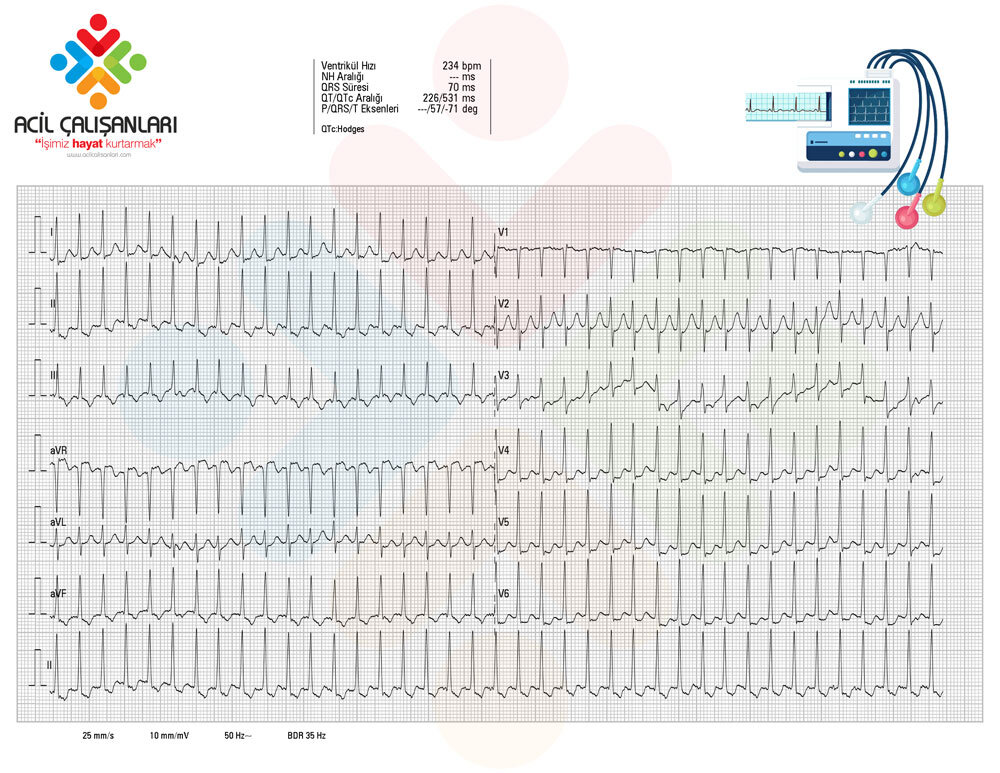
-
Dar QRS taşikardi (~160/dk)
-
Düzenli ritim
-
P dalgaları net seçilemiyor (QRS içerisine gizlenmiş olabilir).
-
Bulgular AVNRT ile uyumludur.
Acil Servis Yönetimi
-
Vagal manevralar kontrendike olduğundan ilk tercih olarak IV adenozin 6 mg uygulandı.
-
Taşikardi sonlandı, hasta 108/dk hızında normal sinüs ritmine döndü.
-
Hasta 1 saat boyunca monitörize edilerek gözlem altında tutuldu.
-
Semptom tekrarı olmadı.
-
Kardiyoloji polikliniği kontrol önerisiyle taburcu edildi.
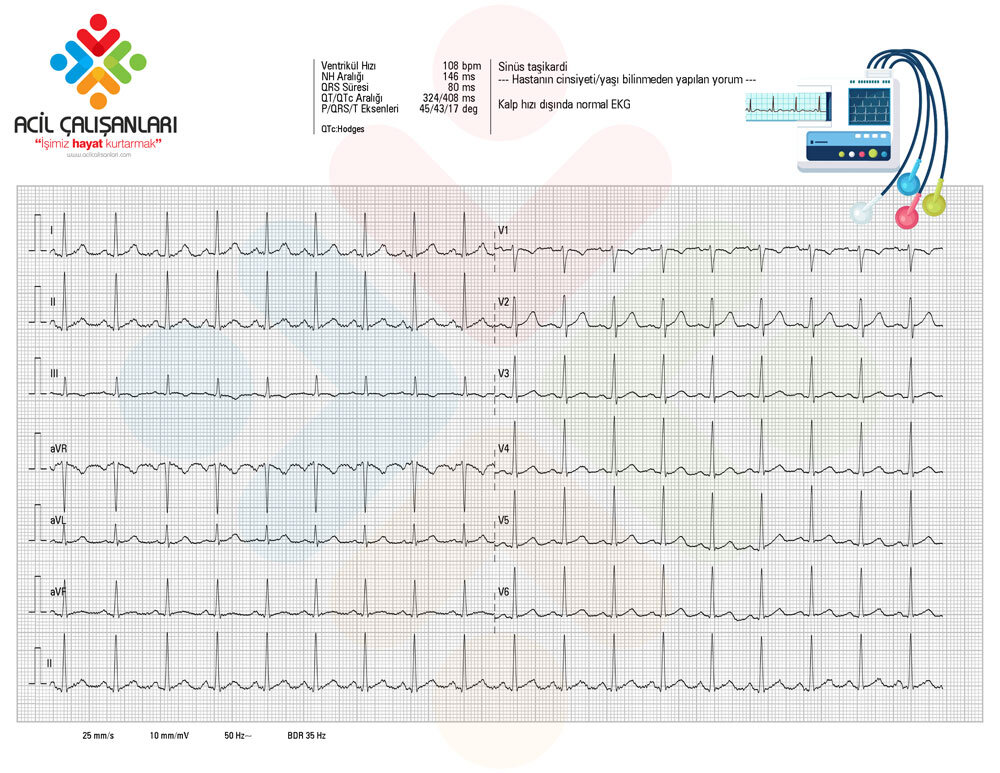
Tanı
46 yaşında erkek hastada dar kompleksli, düzenli taşikardi izlendi. TIA öyküsü nedeniyle vagal manevralar uygulanmadı, adenozin 6 mg ile taşikardi sonlandırıldı. Hasta gözlem sonrası stabil taburcu edildi.
Öğrenme Noktaları:
-
AVNRT → en sık görülen paroksismal SVT.
-
Akut tedavi basamakları: Vagal manevra → Adenozin → Verapamil/Beta bloker.
-
Bazı hastalarda (TIA/iskemik öykü) → vagal manevralar kontrendike olabilir.
-
Kesin tedavi: EPS + kateter ablasyonu.
05 ÖRNEK EKG
Hasta: 26 yaşında erkek
Başvuru Şikâyeti: Çarpıntı
Hikâye
Hasta, yaklaşık 20 dakikadır süren ani başlayan çarpıntı şikâyeti ile acil servise başvurmuştur. Göğüs ağrısı veya senkop öyküsü yoktur. Daha önce de kısa süreli benzer çarpıntılar yaşamış ancak kendiliğinden sonlandığını ifade etmektedir.
Vital Bulgular
-
TA: 115/70 mmHg
-
Nabız: 180/dk, düzenli
-
SpO₂: %98 (oda havası)
-
Ateş: 36.6 °C
Fizik Muayene
-
Genel durumu iyi, ajite.
-
Kardiyak muayenede hızlı ve düzenli ritim dışında patoloji yok.
-
Solunum ve nörolojik muayene normal.
EKG (Başvuru Sırasında)
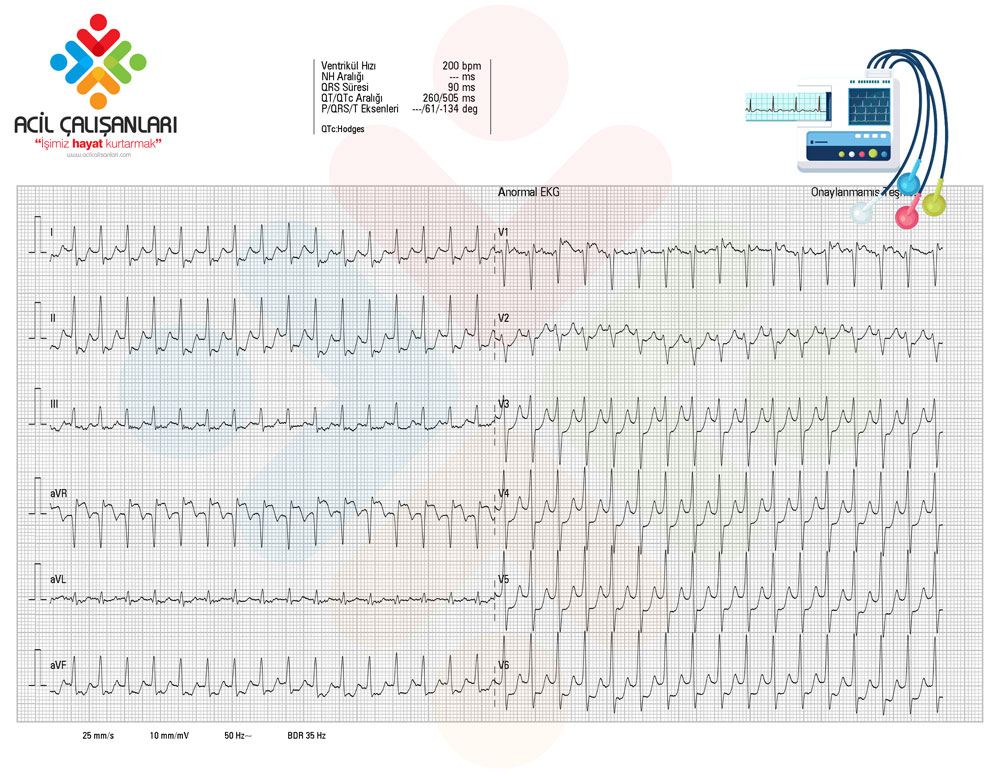
-
Dar QRS taşikardi (~180/dk)
-
Ritim düzenli
-
P dalgaları seçilemiyor → tipik SVT görünümü
Acil Servis Yönetimi
-
Hastaya enjektör üfleme (Valsalva manevrası) yaptırıldı.
-
Manevra sonrası taşikardi sonlandı, hız kırıldı.
-
Sinüs ritmi (95/dk) geri döndü (EKG’de görüldüğü gibi).
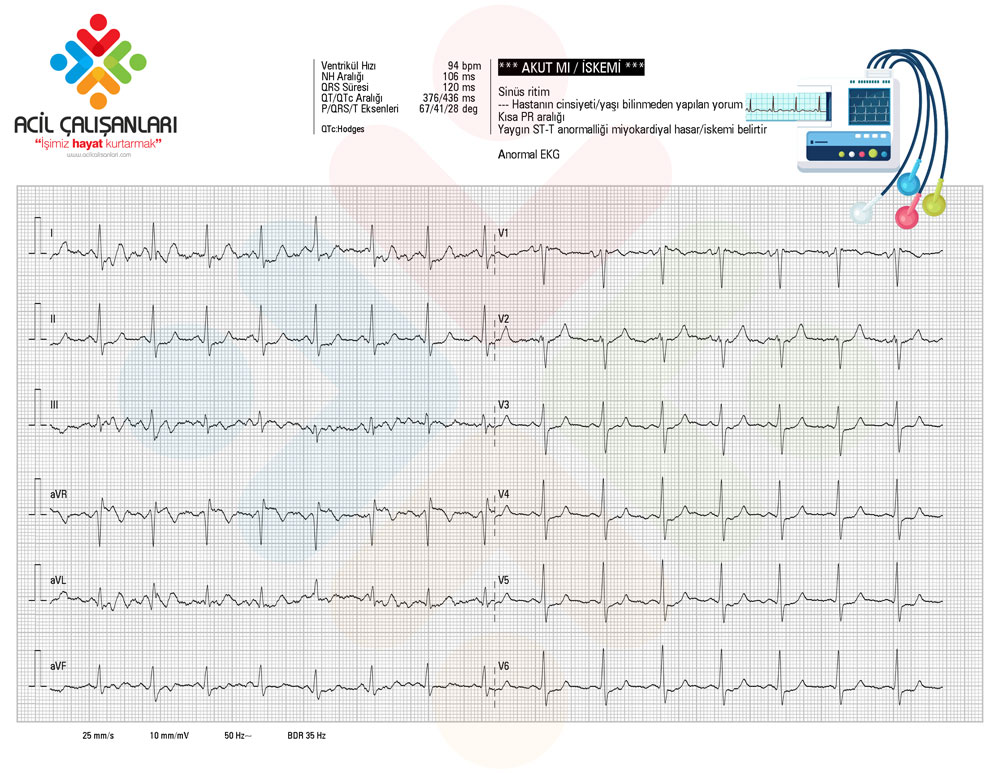
-
Hastanın vital bulguları stabil kaldı.
-
Bir süre gözlem altında tutuldu, çarpıntı tekrarlamadı.
-
Kardiyoloji polikliniği kontrolü önerilerek taburcu edildi.
Tanı
26 yaşında erkek hastada dar kompleksli, düzenli taşikardi izlendi. Valsalva manevrası ile hız kırılarak sinüs ritmine dönüldü. Klinik ve EKG bulguları Supraventriküler Taşikardi (SVT) ile uyumludur.
Öğrenme Noktaları:
-
SVT → genç hastalarda en sık görülen paroksismal taşikardidir.
-
EKG: dar QRS, düzenli ritim, P dalgaları seçilemez.
-
Akut tedavi: Vagal manevra (Valsalva, karotis masajı) → Adenozin → (gerekirse) verapamil/beta bloker.
-
Tekrarlayan olgularda: EPS ve ablasyon düşünülmelidir.
UYARI – ÖNLEMLER
Neden Hız Kırıldıktan Sonra Hafif Taşikardi Kalır?
-
Fizyolojik Adrenerjik Aktivasyon
-
SVT atağı sırasında hasta genellikle ajite, sempatik aktivitesi artmış durumdadır.
-
Bu sırada katekolamin düzeyi yükselir → atak sonlansa bile kalp hızı hemen normalin alt sınırına dönmez, bir süre hafif taşikardi devam eder.
-
-
Manevra veya İlaç Etkisi Sonrası Rebound
-
Vagal manevra (Valsalva, üfleme manevrası) → kısa süreli parasempatik aktiviteyi artırarak ritmi kırar.
-
Ancak manevra sonrası refleks sempatik aktivite gelişebilir → bu da hızın normalden biraz yüksek kalmasına yol açar.
-
Adenozin kullanımında da benzer şekilde geçici rebound taşikardi görülebilir.
-
-
Fiziksel Yüklenme ve Hiperventilasyon
-
Atak sırasında hasta genellikle hızlı solur, hiperventile olur, kaygılıdır.
-
Bu da kalp hızının birkaç dakika boyunca 90–110/dk civarında seyretmesine neden olabilir.
-
-
Post-taşikardi Fazı (Recovey Period)
-
Uzun süren taşikardi sonrası kalbin hemodinamik adaptasyonu zaman alır.
-
Dolayısıyla ritim sinüse döner ama hız tam bazal seviyeye hemen inmez.
-
Klinik Önemi
-
Hafif taşikardik kalmak (örn. 95–110/dk) genellikle fizyolojik ve geçici bir durumdur.
-
Hastalar gözlem altında tutulduğunda genellikle dakikalar–1 saat içinde bazal hızlarına dönerler.
-
Eğer hız yüksek kalmaya devam ederse (örn. >120/dk, düzensiz) → yeniden SVT atağı, atriyal fibrilasyon veya başka bir aritmi başlangıcı düşünülmelidir.
Sonuç: SVT hız kırıldıktan sonra hafif taşikardi kalması çoğu zaman normaldir, sebebi sempatik aktivasyonun bir süre daha devam etmesi ve kalbin toparlanma fazına girmesidir.
PODCAST
(Podcast linki buraya eklenecek)
SORU
Acil serviste monitörize edilen bu hastanın tedavisinde ilk aşamada en uygun yaklaşım aşağıdakilerden hangisidir?
Bu hastadaki adenozin uygulama basamaklarından hangisi uygun değildir (veya en olası hata kaynağıdır)?
KAYNAKLAR
- https://www.acilcalisanlari.com/supraventrikuler-tasikardi-svt-kilavuzu-esc-2019.html
- https://www.ncbi.nlm.nih.gov/books/NBK441972/
- https://www.acilcalisanlari.com/adenozin-uygulama-akil-karti.html
- https://www.acilcalisanlari.com/supraventrikuler-tasikardi-svt-kilavuzu-esc-2019.html




















