Giriş
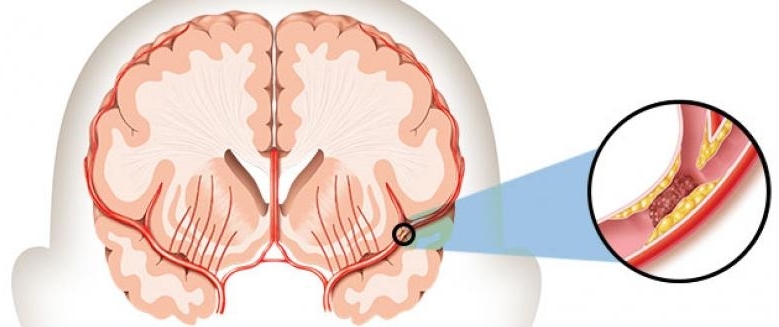
İnme (Stroke); Dünya Sağlık Örgütü inmeyi vasküler neden dışında görünürde başka bir neden olmaksızın, hızlıca yerleşip, fokal (veya global) serebral disfonksiyona yol açan, 24 saat ya da daha uzun sürebildiği gibi ölümle sonuçlanabilen klinik durum olarak tanımlamaktadır. Beynin bir kısmına oksijen bakımından zengin kan akışının engellenmesi ile oluşan bu durum, dünyada kalp hastalığı ve kanserden sonra en sık ölüm, erişkin nüfusta en önemli mortalite ve morbidite nedeni olarak gösterilmektedir. İnme sonrası hastaların bakıma muhtaç hale gelmeleri topluma hem ciddi bir ekonomik yük hem de hasta yakınlarına sürekli bakım zorunluluğu getirmektedir. Bu nedenle inme tedavisi miyokard infarktüsü ve travmaya benzer şekilde acil bir durum gibi kabul edilmelidir ve akut iskemik inmeli vakalarda trombolitik tedavi adaylarının görüntüleme öncesinde seçilerek uygun merkezlere hızlı bir şekilde yönlendirilmesi ve merkezlerin tedavi hazırlığının sağlanması gerekmektedir. Seçilmiş ve uygun inme vakalarında nihai tedavilerinden birisi olan trombolitik tedavi 2018 Akut İskemik İnme (Stroke) Hastalarının Erken Dönem Yönetimi Kılavuzunda, inme semptomlarının başlamasından itibaren ilk 3-4.5 saat içinde önerilirken, mekanik trombektomi ise inme başlangıcından itibaren 6 ila 24 saat zaman aralığında önerilmektedir. Bu nedenle inme vakalarının erken tanınması ve uygun tedavi merkezlerine yönlendirilmesi inmenin prognozunu etkilemektedir. Toplumun ve ilk müdahaleyi yapan hekimin bilinç düzeyinin arttırılmasına giderek ayrı bir önem verilmektedir. Ancak iskemik inme hastalarının büyük kısmı, hastaneye yeterince hızlı ulaşamadıkları için rtPA uygulanamamaktadır. ABD’de iskemik stroke hastalarının sadece %5’inin tPA tedavisi alabildikleri belirtilmiştir. İnme vakalarında, hastane dışında büyük vakit kaybedilmektedir. Bu kaybın en büyük kısmını, belirtilerin ortaya çıkışı ile tıbbi yardım çağrısında bulunma arasında geçen süre oluşturmaktadır ve bunun da en büyük sebepleri inme belirtileri ve ciddiyeti hakkında bilgi eksikliğiyle birlikte, hastalığın inkarı ve belirtilerin iyileşme umududur. Bu nedenle, inme belirtilerini tanıma konusunda halkın eğitilmesi ve inmeye olan yaklaşımın değiştirilmesi, bu müdahale süresini kısaltabilir.
Akut İnme Hastalarının Acil Bakımı Dört Basamakta
Gerçekleşir
- İnme ve Geçici İskemik Atak (GİA) belirtilerinin erken tanınması ve erken
müdahale - 112 ile irtibat ve ambulansın erken yönlendirilmesi
- Hastanenin önceden haberdar edilmesi ve öncelikli transfer
- Acil triyaj, klinik, laboratuvar ve görüntüleme değerlendirmeleri, doğru
teşhis ve uygun tedavilerin uygulanması
İnme Risk Faktörleri
- İleri yaş
- Hipertansiyon
- Sigara
- Koroner Arter Hastalığı
- Diyabetes Mellitus,
- Kalp Kapak Hastalığı
- Atriyal Fibrilasyon
- Kan Viskositesini Arttıran Hastalıklar,
- Geçirilmiş Serebrovasküler Hastalık (SVH)
- Oral kontraseptif kullanımı
İnmenin Tanınması ve Semptomları
İnme semptomları genellikle beyinin etkilenen bölgesi ile değişiklik göstermektedir. Genellikle aşağıdaki semptomlar hastalarda görülebilmektedir.
- Ekstremitelerde genellikle tek taraflı güçsüzlük, hareket kaybı ve uyuşukluk,
- Yüzde uyuşukluk,
- Konuşma güçlüğü, konuşma bozukluğu, disartri
- Amnezi, algılama güçlüğü,
- Bilinç seviyesinde değişiklikler,
- Çift görme ya da görme seviyesinde azalma
- Ekstremitelerde ve yüzde ağrı
- Baş ağrısı ve baş dönmesi,
- Fasiyal asimetri ve fasiyal paralizi gibi semptomlar görülebilir.
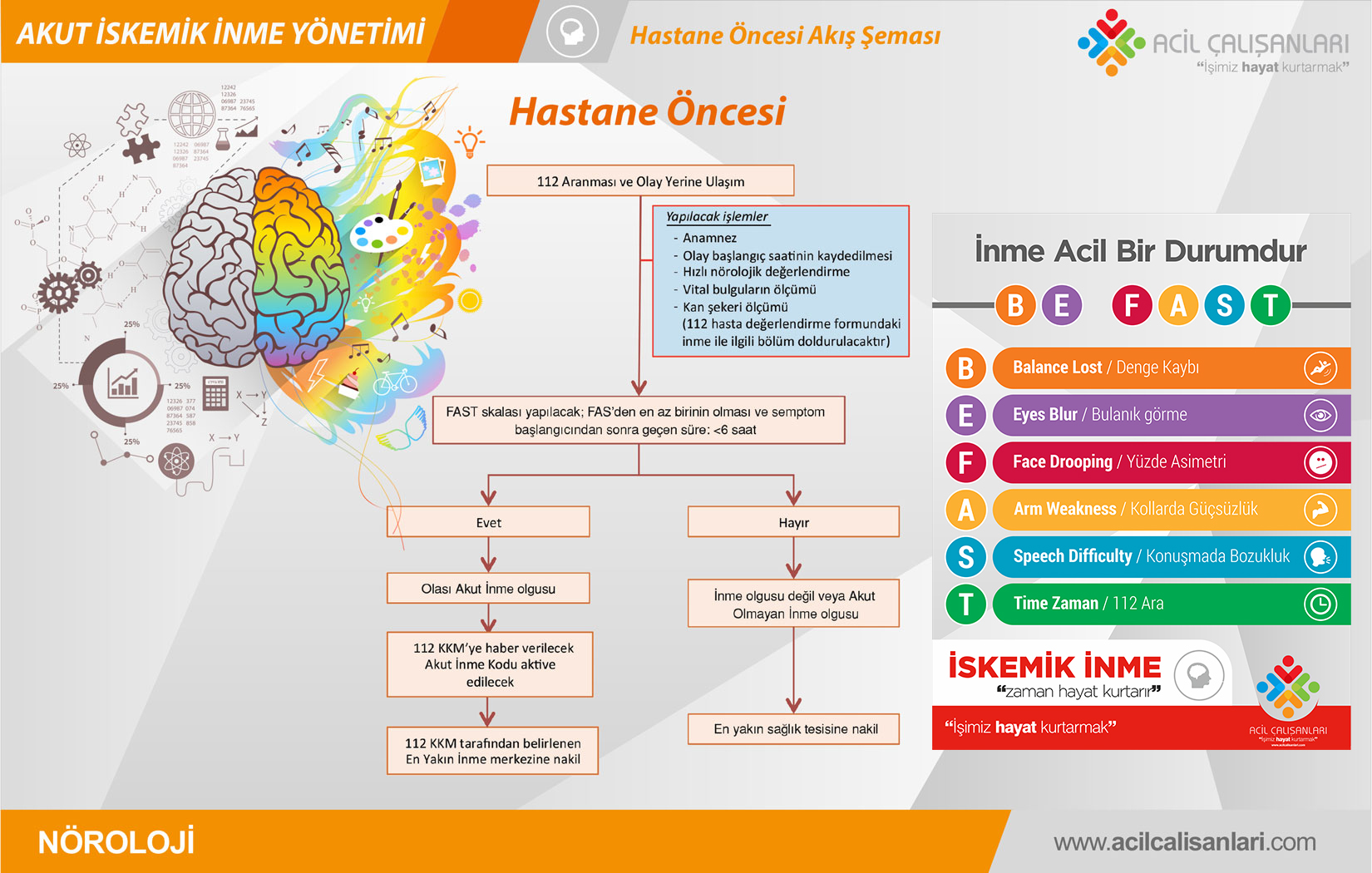
Hastane Öncesi Yaklaşım 112
Acil sağlık hizmetleri
- 112 Acil irtibatı ve ambulans yönlendirilmesi,
- Acil tıbbi müdahale,
- Sahada triyaj ve stabilizasyon
- Kara veya hava ambulans taşıması, dahil hastane öncesi inme bakımını kapsar.
112 Acil görevlisi ile irtibat, inme sağkalım zincirinin ilk basamağıdır. İnmenin
tanınması ve acil hizmetler tarafından hastane öncesi bakımın doğru sağlanması için,
telekomünikasyon programlarının, inme eğitim modülleri ve bakım protokollerinin
standardizasyonu önerilir. Yönlendiricilerin sürekli eğitimi, inmenin belirti ve
bulgularını tanıma yeteneklerini geliştirir. Yönlendirici ve acil tıp teknisyenleri
arasında tanısal uyum, olay yeri ve müdahale sürelerini kısaltır. 112 Acil müdahalesinin amacı hızlı değerlendirme, erken stabilizasyon, nörolojik değerlendirme ve inme müdahalesine hazır bir hastaneye hızlı ulaşım ve triyajdır. 112 Acil görevlileri, Balance-Eyes-Face-Arm-Speech Testi (BEFAST) gibi kolay yöntemlerle inme tanısı koyabilmelidir.
Görevliler aynı zamanda bilinç kaybı, nöbet, kusma ve hemodinamik instabilite gibi inmenin erken komplikasyonları veya komorbiditeleri nedeniyle yardım ihtiyacı olan hastalara uygun yardımı sağlayabilmelidir. Akut iskemik inme hastalarının çoğunda acil havayolu müdahalesi veya acil solunum veya dolaşım girişimlerine ihtiyaç duyulmasa da akut inme şüphesi olan hastalarda bazı hastane öncesi müdahaleler ile hastanın genel durumuna fayda sağlanabilir. (2)
Oksijen: Oksijen takviyesinin rutin kullanımı henüz tam kanıtlanmamış olsa da oksijen satürasyonunu %94’ün üzerinde tutmak, inme şüphesi olan hastalarda uygun bir yöntemdir.
Kan basıncı: İnme şüphesi olan hipotansif, yani sistolik kan basıncı 120 mmHg’nın altında olan veya olay öncesindeki kan basıncına kıyasla kan basınçları belirgin olarak düşük olan hastalarda, sedye başının düz yatırılması ve izotonik salin infüzyonu uygulaması serebral perfüzyonu artırabilir. Bunun aksine, hipertansif olan hastalarda (sistolik kan basıncı ≥140 mmHg), hastane öncesi rutin kan basıncı girişiminin faydaları gösterilmemiştir.
Kan glukozu: İnme benzeri belirtileri olan hastalarda sıklıkla hipoglisemi görülmektedir; bu nedenle hastane öncesi glukoz ölçümü önemlidir. Hastalarda 60 mg/dL’nin altında kan glukoz düzeyi tespit edildiğinde, intravenöz glukoz infüzyonu nörolojik kayıpları düzeltebilir. Hipoglisemisi olmayan hastalarda, yüklü miktarda dekstroz içeren sıvıların serebral hasarı artırma olasılığı vardır; bu nedenle hidrasyon gereken durumlarda normal salin daha uygundur.
IV damar yolu: Sahada damar yolunun açılması hem hastane öncesi bakımda ilaç ve sıvı uygulamasını mümkün kılar, hem de acil serviste tedavi süresini kısaltır. Uygun olduğu durumlarda 112 Acil görevlileri, acil servis yolunda kan örneği alarak, hastaneye ulaşıldığı anda laboratuvara gönderilmesini sağlayabilir. İlk değerlendirme ve stabilizasyon tamamlandıktan sonra görevliler, hasta veya çevrede bulunan kişilerden detaylı hikâye alabilirler. Potansiyel fibrinolitik tedavi için gereken en önemli bilgi, belirtilerin başladığı zamandır ve bu, hastanın en son sağlıklı bilindiği an olarak kabul edilir. Bu aşamadan sonra görevliler daha detaylı bir organ sistem incelemesi yapmalıdırlar ancak ulaşım geciktirilmemelidir. İnme şüphesi olan hastalar vakit geçirmeden inme ünitesine sahip ve çok erken müdahalede bulunabilecek en yakın sağlık merkezine ulaştırılmalıdır. İnme semptomları 3 saatten daha kısa süreli olan hastalara, değerlendirme ve ulaşım açısından öncelik verilmelidir. Ambulans yönlendiricileri, inme ünitesini bilgilendirmeli ve hastanın klinik durumu hakkında bilgi vermelidir. Acil servise direkt ambulansla ulaşım, yönlendirmenin en hızlı yoludur. Helikopter ile ulaşım, yönlendirme ve hastaneye ulaşım arasında süreyi kısaltabilir ve kırsal kesimlerde trombolitik tedaviye ulaşımı kolaylaştırır. Kara yoluyla inmeye müdahale edebilecek en yakın merkeze ulaşımın 1 saatten uzun süreceği durumlarda, hava taşıması mantıklı bir seçenektir. (2)
Genel Öneriler
1. Tanı konulan hasta sayısı ve verilen bakımın kalitesini artırmak için hekimler, hastane personeli ve 112 Acil personeline inme eğitimi verilmelidir.
2. 112 Acil yönlendiricileri, inmeyi öncelikli görmelidir ve taşıma süreleri en aza indirilmelidir.
3. Hastane öncesi aşamalarda bakım verenler, hastane öncesi değerlendirme yöntemleri kullanmalıdır.
4. 112 Acil personeli, inmenin ilk tedavisine sahada başlamalıdır.
5. Hastalar en yakındaki Primer İnme Merkezi veya Kapsamlı İnme Merkezine taşınmalıdır. Uygun merkez yoksa acil inme bakımı sağlayabilecek en yakın merkez tercih edilmelidir.
6. 112 Acil personeli, hastanenin gerekli kaynakları hazırlayabilmesi için, inme hastası hakkında hastaneyi bilgilendirmelidir.
Hastane Öncesi (112) Yönetim Önerileri
- ABCDE yaklaşımı ile hasta değerlendirilmelidir.
- Hastanın hava yolu güvenliği sağlanmalıdır. Bu hastalarda kusma, aspirasyon ve üst hava yolu tıkanıklıkları görülebilir.
- “Sıfır noktası” olarak tabir edilen olayın tam olarak ne zaman başladığı öğrenilmeli ve kaydedilmelidir. Eğer tam olarak bilinmiyorsa, hastanın sağlıklı olarak görüldüğü en son zaman tespit edilmelidir. Sıfır noktası trombolitik tedavi alabilecek hastaların belirlenmesinde önem taşımaktadır.
- Hastanın kardiyak, KB ve SpO2 monitörizasyonu sağlanmalıdır. Hastada atriyal fibrilasyon gibi durumlar olması emboliyi akla getirmelidir.
- SpO2 > %94 üzeri olacak şekilde maske ile oksijen başlanmalıdır. Gerekirse pozitif basınçlı ventilasyon uygulanmalıdır. Hipoksemi önlenmeye çalışılmalıdır.
- En kısa sürede “Cincinnati hastane öncesi inme skalası” veya “Los Angeles hastane öncesi inme skalası” kullanılarak inme olasılığı hesaplanmalıdır.
- IV erişim sağlanmalıdır. Mümkün ise 16-18 gauge kanüller kullanılmalıdır.
- Hastada hipotansiyon ya da hipoperfüzyon bulguları mevcut değilse baş yükseltilmelidir.
- Hastane öncesi dönemde sistolik kan basıncı 90 mmHg nin altında değil ise kan basıncına müdahale edilmemelidir ya da hastada belirgin volüm kaybı bulguları yok ise hastaya sıvı yüklenmemelidir.
- Sistolik kan basıncı >220 mmHg, diastolik kan basıncı 120 mmHg’ nin üzerinde ise kan basıncına müdahale edilmelidir. Bu amaçla Furosemid 40 mg IV olarak uygulanabilir. İskemik inmelerde 220 mmHg’nin altındaki kan basıncına müdahale edilmemelidir.
- Mutlaka hastanın tedavisinin yapılabileceği uygun bir inme tedavi bölümü olan merkeze kısa sürede naklinin gerçekleştirilmesi gerekmektedir.
Hastane öncesi dönemde inmenin erken tanımlanması için geliştirilmiş bazı skalalar mevcuttur. 2013 İnme Klavuzunda “Cincinnati hastane öncesi inme skalası” ve “Los angeles hastane öncesi inme skalası”, önerilmektedir.
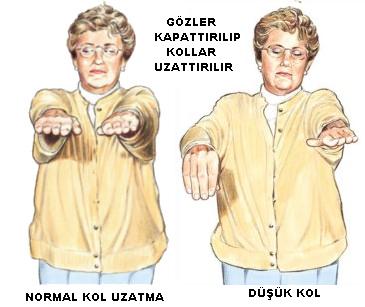
Cincinnati Hastane Öncesi İnme Skalası
Ana olarak 3 durumun incelendiği bir skaladır. İncelemede Extremiteler, konuşma fonksiyonu ve yüz incelenmektedir. Aşağıdaki durumların hepsi mevcut ise inme varlığı %98-%100′ dür. Herhangi üç öğeden bir tanesinde anormallik, akut inme için duyarlılık =%66, seçicilik = %87′dir.
| Cincinnati Hastane Öncesi İnme Skalası | |
| Kolar | Tek taraflı güçsüzlük, ya da gözler kapalı, kollar ileri ve yukarıya doğru bakarken, birinde aşağıya doğru düşme |
| Yüz | Gülümseme sırasında fasiyal asimetri, fasiyal paralizi |
| Konuşma | Konuşma bozuklukları |
Los Angeles Hastane Öncesi İnme Skalası
|
|||
| Hastanın 45 yaş üzerinde olması | Fasiyal gülümsemede asimetri/yüz buruşturma | ||
| Epilepsi ve nöbet olmaması | Kavrama bozukluğu | ||
| 24 saat içinde yeni başlayan nörolojik semptomlar |
Kol gücü kaybı | ||
| Olay öncesi hastanın yatağa ya da tekerlekli sandalyeye bağımlı olmaması | Tarama kriterlerinin hepsi evet ya da bilinmiyor ve asimetri bulgularından en az bir tanesi mevcut ise inme tanılamasında%93 sensitivite ve %97 spesifiteye sahiptir. | ||
Acil Servis Yaklaşım
Akut iskemik inmenin acil servisteki tedavisi için dar bir zaman aralığı olduğundan, erken değerlendirme ve tanı çok önemlidir. Hastanede yaşanan gecikmelerin nedenleri:
• İnmenin acil bir durum olarak tanınmaması
• Hastane içi ulaşımın etkisiz olması
• Tıbbi değerlendirmenin gecikmesi
• Görüntülemenin gecikmesi
• Trombolitik tedavi uygulamada tereddüt yaşanması
Ulusal Nörolojik Hastalıklar ve İnme Enstitüsü (NINDS, National Institutes of Neurological Disorders and Stroke) tarafından, acil serviste değerlendirilen inme hastaları için bazı süre hedefleri belirlenmiştir.
Acil Serviste Bakım Aşamaları
| Aşama | Süre |
| Kapı – Hekim | ≤10 dk |
| Kapı – İnme Takımı | ≤15 dk |
| Kapı – BT Çekilmesi | ≤20 dk |
| Kapı – BT Yorumlanması | ≤45 dk |
| Kapı – İlaç (≥%80 uyum) | ≤60 dk |
| Kapı – İnme Ünitesine Yatış | ≤3 saat |
İnme şüphesi ile hasta başvurusunu takiben ilk 20 dakika içerisinde kontrastsız beyin BT öneriliyor. Hastanelerin hedefinin IV alteplaz veya mekanik trombektomi için uygun olabilecek hastaların en azından %50’sinde bunu gerçekleştirebilmek olması gerektiği belirtiliyor. (3)
Triyaj ve İlk Değerlendirme
İnme şüphesi olan acil servis hastaları, nörolojik kayıplarının ciddiyetine bakılmaksızın
akut MI veya ciddi travma hastaları ile aynı önem sırasında değerlendirilmelidir. Hızlı triyaj için, yüksek tanısal değeri olan bir inme tanı yöntemi gereklidir; migren ve nöbet gibi inme benzeri durumlar sorun yaratabilir. FAST (Yüz-Kol-Konuşma Testi, Face-Arm-Speech Testi) ve ROSIER (Acilde İnme Tanısı, Recognition of Stroke in the Emergency Room) gibi inme tanı yöntemleri, inme tanısının doğru konması için yardımcı olabilir. İnme hastasının ilk değerlendirmesi, aşağıdaki kısımları içermelidir:
• Solunum ve pulmoner fonksiyonların izlemi
• Disfajinin erken belirtileri, mümkünse doğrulanmış bir değerlendirme formu ile
• Eşlik eden kalp hastalığının değerlendirilmesi
• Kan basıncı ve kalp hızının değerlendirilmesi
• Kızılötesi pulse oksimetre ile arteriyel oksijen satürasyonunun belirlenmesi
Anamnez
Anamnezde alınacak en önemli bilgi, belirtilerin ortaya çıkış zamanıdır. Bu, hastanın sağlıklı veya belirti görülmeyen son durumu olarak tanımlanır. Bu bilgiyi veremeyen veya inme belirtileriyle uyanan hastalar için başlangıç zamanı, hastanın en son uyanık ve semptomsuz olduğu veya normal olarak bilindiği zamandır. Diğer önemli bilgiler nörolojik semptomların ortaya çıkış anı ile ilgili gelişmeler ve belirtilerin başka olası sebeplerine işaret edebilecek detaylardır.
İnmeye Benzeyen Klinik Durumların Özellikleri
- Psikojenik; objektif kraniyal sinir bulgularının yokluğu, vasküler olmayan dağılımda nörolojik bulgular, tutarsız muayene
- Nöbetler; nöbet geçmişi, tanıklı nöbet aktivitesi, postiktal dönem
- Hipoglisemi: diyabet geçmişi, düşük serum glukozu, düşük bilinç düzeyi
- Auralı migren (komplike migren); benzer olay geçmişi, öncesinde aura, baş ağrısı
- Hipertansif ensefalopati; baş ağrısı, delirium, belirgin hipertansiyon, kortikal körlük, serebral ödem, nöbet
- Wernicke ensefalopatisi; alkol kötüye kullanım geçmişi, ataksi, oftalmopleji, konfüzyon
- MSS absesi; ilaç kötüye kullanım geçmişi, endokardit, medikal cihaz implantıyla birlikte yüksek ateş
- MSS tümörü; giderek ilerleyen belirtiler, diğer primer malignite,başlangıçta nöbet
- İlaç toksisitesi; lityum, fenitoin, karbamazepin
Fizik Muayene
Havayolu, solunum ve dolaşım değerlendirildikten ve kan basıncı, kalp hızı, oksijen satürasyonu ve vücut sıcaklığı gibi vital bulgular alındıktan sonra, detaylı ve dikkatli bir fizik muayene yapılmalıdır.
Genel muayene, hastanın belirtilerinin diğer potansiyel sebeplerini, iskemik inmenin potansiyel sebeplerini, eşlik eden komorbiditeleri veya iskemik inmenin tedavisini etkileyebilecek durumları tespit edebilmek açısından önemlidir.
Nörolojik Muayene ve İnme Skalaları
İlk nörolojik muayene kısa ama detaylı olmalıdır. Standart bir nörolojik muayenenin kullanılması, nörolojik muayenenin majör komponentlerinin hızlı ve düzgün bir şekilde yapılmasını sağlar.
NIHSS veya Kanada Nöroloji Skalası (Canadian Neurological Scale) gibi resmi inme skalaları eğitilmiş sağlık çalışanları tarafından hızlıca uygulanabilir. Standardize edilmiş bir değerlendirme, nörolojik kayıp derecesini belirleme, iletişimi hızlandırma, tıkalı damarın yerini belirleme, erken tanı sağlama, çeşitli girişimler için hasta seçme ve komplikasyon potansiyelini belirlemede yardımcıdır.
Acil servis Yönetim Önerileri
1. İnme hastalarının acil değerlendirmeleri için önceden düzenlenmiş bir protokol önerilir. Amaç, hastanın acil servise gelişi sonrası 60 dakika içerisinde değerlendirmenin tamamlanması ve fibrinolitik tedaviye başlanmasıdır.
2. İnme skalası, tercihen NIHSS, kullanımı önerilir.
3. Acildeki ilk değerlendirme sırasında sınırlı sayıda radyolojik, hematolojik, koagülasyon ve biyokimyasal testler önerilir. BT’nin başvuru sonrası ilk 25 dakika içinde çekilmesi önerilmektedir. Görüntülemede kanamanın dışlanması için kontrastsız BT veya MR istenmelidir. Trombolitik adayı olan hastalarda BT veya MR raporlaması konunun uzmanı olan kişilerce 45 dakika içinde gerçekleştirilmelidir. CT perfüzyon, MR perfüzyon veya difüzyon görüntüleme ek yararlı bilgiler sağlayabilir
4. Akut iskemik inme ile gelen hastalarda EKG ve troponin istenmelidir, EKG değerlendirmesi önerilir fakat istemler trombolitik (IV rtPA) başlanma süresini başlanmasını geciktirmemelidir.
5. MCA sulama alanının üçte birinden fazlasını kaplayan belirgin hipodansite izlenmesi durumunda trombolitik uygulanmamalıdır
Acil Servis Genel Yaklaşım Önerileri
- Atrial fibrilasyon veya diğer ölümcül aritmilerin tanınması için hastalara en az 24 saatlik kardiyak monitorizasyon önerilmektedir
- Trombolitik alacak olan hastalar için arteryel tansiyonla ilgili önerilerde değişiklik yoktur. Kan basıncı ilaç verilmeden önce 185/110 mmHg, ilaç verilirken ve verildikten sonraki 24 saat içerisinde 180/105 mmHg ve altında tutulmalıdır.
- Trombolitik almayacak olan hastalarda, arteryel tansiyonun ilk 24 saatte %15 kadar düşürülmesi hedeflenmelidir; bu hastalarda tansiyon için müdahale sınırı >220/120 mm Hg’dır.
- Kan basıncını düşürmek için kullanılacak olan antihipertansif ilaçlarla ilgili genel kabuller olmakla birlikte, kesin önerilerde bulunulması için yeterli veri yoktur (labetalol ve nikardipin öncelikli ilaçlar).
- SaO2> %94 sağlanması için destek oksijen uygulanmalıdır. Hipoksik olmayan hastalarda destek oksijen uygulanması önerilmemektedir.
- Hastalarda öncelikle normoglisemi hedeflenmelidir, hiperglisemisi olan hastalarda ise hedef kan şekeri değeri 140 – 180’dir.
Tanı Yöntemleri
İskemik inme şüphesi olan hastalarda, bazı testler hızlı bir şekilde rutin olarak
gerçekleştirilmelidir. Bunun temel amacı, önemli olabilecek alternatif tanıları dışlamak,
eşlik eden ciddi durumları tespit etmek, tedavi seçimini desteklemek ve inmenin akut
tıbbi ve nörolojik komplikasyonlarını belirlemektir. (1,2)
Akut İskemik İnme Şüphesi Olan Hastalarda Tanı Yöntemleri
Tüm hastalar
- Kontrastsız beyin BT veya MRG
- Kan glukozu
- Oksijen satürasyonu
- Serum elektrolitleri/böbrek fonksiyon testleri*
- Tam kan sayımı, trombosit dahil*
- Kardiyak iskemi belirteçleri*
- Protrombin zamanı/INR*
- aPTT*
- EKG*
*Şu durumlar haricinde, bu testlerin sonucu beklenirken fibrinolitik tedavi başlanması gecikmemelidir:
Gerekli olduğu durumlarda
- Direkt trombin inhibitörü veya direkt faktör Xa inhibitörü kullanımı varsa trombin zamanı veya pıhtılaşma zamanı
- Karaciğer fonksiyon testleri
- Toksikoloji taraması
- Kan alkol düzeyi
- Gebelik testi
- Arteriyel kan gazları (hipoksi şüphesi varsa)
- Göğüs radyografisi (akciğer hastalığı şüphesi varsa)
- Lomber ponksiyon (subaraknoid kanama şüphesi var ve BT’de kan görülmüyorsa)
- EEG (nöbet şüphesi varsa)
Akut inme tanısı sırasında yapılan radyografik görüntüleme ve diğer laboratuvar
testleri ile aşağıdaki sorulara cevap aranmalıdır
1. MSS lezyonları iskemi veya kanamaya mı bağlı, yoksa vasküler olmayan bir
sebepten dolayı gelişen inme benzeri bir duruma mı?
2. Lezyonlar nerede? Şekli, boyutu, dağılımı nasıl?
3. Vasküler lezyonların özellikleri ve şiddeti nedir ve beyin perfüzyonu sorunları ile
lezyonlar arasındaki ilişki nedir?
4. Hematolojik bir sorun iskemi veya kanamaya yol açıyor veya katkıda bulunuyor
mu?
Erken görüntüleme ve yorumlama, iskemik inme hastalarında hızlı değerlendirme ve tanı açısından kritiktir.(2) Zamanın önemli olması nedeniyle, inme hastalarının görüntüleme için diğer hastalara göre önceliği olmalıdır.(1)
İnfarktın boyutu, yeri ve vasküler dağılımı, kanama varlığı, iskemik inmenin şiddeti ve/veya büyük damar oklüzyonu varlığı gibi kraniyal görüntüleme bulguları, anlık ve uzun dönem tedavi seçeneklerini etkiler. Modern görüntüleme teknikleri ile iskemik hasarın olası geri dönebilirliği, intrakraniyal vasküler durum (oklüzyonun boyutu ve yeri dahil) ve serebral hemodinami hakkında bilgi edinilebilir. (1)
BT ve İlişkili Tetkikler
Kontrastsız BT ve Kontrastlı BT
Kontrastsız BT, fibrinoliz kontrendikasyonlarının tespit edilmesi ve inme hastasının erken dönemde fibrinolitik tedavi almasını sağlamak için yeterlidir. Hastanın acil servise getirilmesinden sonraki 25 dakika içerisinde kontrastsız BT çekilmelidir. (1) Hızlı çekilen BT, inme hastalarında yapılacak en maliyet-etkin görüntüleme stratejisidir, ancak önceden olan kanamalar için sensitif değildir. (2)
Kontrastsız BT, parenkimal hemorajinin kesin olarak dışlanmasını sağlar ve IV rtPA için diğer kontrendikasyonları belirtir. Yaygınlığı, göreceli olarak kolay yorumlanması ve sonuçlanma hızı nedeniyle, akut iskemik inme görüntülemesinde en sık kullanılan yöntemdir. (1)
Semptomların başlangıcından sonraki ilk birkaç saatte, kontrastsız BT’de serebral iskeminin belirtilerinden birisi gri-beyaz cevher ayrımının azalmasıdır. Bu, bazal ganglia çekirdeklerinde belirginliğin azalması veya insulanın altında ve konveksitelerin üzerinde yer alan beyaz cevher ile korteksteki yoğunluklarının birbirine karışması olarak kendini gösterir. (1)
Serebral iskeminin bir diğer bulgusu, sulkal silinmedir. Bu bulgular ne kadar hızlı belirginleşirse, iskeminin derecesi de o kadar şiddetlidir. Ancak, gözlemcilerin bu erken bulguları tespit etme yeteneği değişkendir ve infarktın boyutu, iskeminin şiddeti ve belirtilerin ortaya çıkışıyla görüntüleme arasında geçen süreye bağlıdır. (1)
BT’de görülebilecek bir başka bulgu da oklüzyon olan arterdeki dansite artışıdır; büyük damar tıkanıklığına işaret eden hiperdens orta serebral arter (MCA) işareti gibi.
Bir başka kontrastsız BT bulgusu ise hiperdens MCA ‘nokta’ işaretidir. MCA nokta işareti, MCA’nın bir dalındaki bir pıhtıyı gösterir ve genellikle MCA’daki trombüs hacminden küçüktür, bu nedenle de IV rtPA için daha iyi bir hedeftir. Hiperdens baziler arter işareti de hiperdens MCA işaretine benzer özellikler taşır.(1)
BT Anjiyografi
Helikal BT anjiyografi (BTA), akut, subakut ve kronik inme durumunda intrakraniyal ve ekstrakraniyal vasküler yapının hızlı ve non-invazif bir şekilde değerlendirilmesini sağlar ve vasküler oklüzyon ve stenozlar hakkında önemli bilgi sağlar.(1)
İntrakraniyal büyük damar oklüzyonu ve stenozu için tanıma oranı çok yüksektir ve genel doğruluk oranı dijital substraksiyon anjiyografi (DSA) kadar yüksek veya daha iyidir. BTA’nın intrakraniyal oklüzyonları tespit etmede sensitivite ve spesifitesi, sırasıyla %92-100 ve %82-100 arasında değişmektedir ve pozitif prediktif değeri %91-100 arasındadır. (1)
BTA’nın vasküler anatomi hakkında statik görüntüler sunması nedeniyle, akım hızları ve yönü açısından DSA daha üstündür. BTA kaynak görselleriyle MRG/difüzyon ağırlıklı görüntüleme (DAG) karşılaştırmaları, iskemik bölgelerin tespiti açısından iki tekniğin de benzer sensitiviteye sahip olduğunu, ancak DAG’nin daha küçük anomalileri veya beyin sapı ve posterior fossa’daki sorunları tespit etmede daha iyi olduğu görülmüştür. (1)
BTA, eksternal vasküler yapının görüntülemesinde de sensitif, spesifik ve doğruluk payı yüksek bir yöntemdir. Karotis oklüzyonunu çok yüksek dereceli bir oklüzyondan ayırt etmede, karotis USG’den üstündür. Belirgin lezyonların tespitinde DSA’ya kıyasla %90’ın üzerinde bir sensitivitesinin, %95’in üzerinde spesifitesinin olduğu görülmüştür. (1)
Perfüzyon BT
BT ve MRG ile beyin perfüzyon görüntülemesi, serebral kan akımı, hacmi ve ortalama transit süresi gibi bölgesel serebral hemodinami hakkında bilgi verir. (1) Perfüzyon görüntüleme, parenkimal görüntüleme ile birlikte iskemik penumbranın hatlarının belirlenmesini sağlar. İskemik ve potansiyel olarak kurtarılabilir penumbra dokusu, reperfüzyon ve nöroprotektif girişimler için ideal bir hedeftir ancak doğru hasta seçimi gerektirir.(1)
Multimodal BT’nin MRG’ye göre üstünlükleri, acil görüntüleme açısından daha yaygın oluşu, daha hızlı görüntüleme sağlaması ve daha az kontrendikasyonu oluşudur. Serebral kan hacmi, akımı ve ortalama transit süresi gibi perfüzyon BT parametreleri, perfüzyon ağırlıklı MRG eşdeğerlerine göre daha kolay hesaplanabilir.(1)
MRG’ye kıyasla dezavantajları ise iyonize radyasyon ve nefrotoksisite olasılığı taşıyan iyotlu kontrast kullanımıdır. Bir diğer olumsuz yan ise sınırlı kapsamıdır, tipik olarak bir kontrast bolusu 4 cm kalınlığında bir kesit alınmasını sağlar. (1)
MRG ve İlişkili Tetkikler
Beyin MRG
MRG, farklı belirtileri, inme tipi ve etyolojisi olan veya inme benzeri bir durumdan şüphelenilen akut inme hastalarında, BT’den sonuç alınamazsa özellikle önemlidir. (2) T1, T2, FLAIR gibi standart MRG sekansları, akut iskemide görülen değişikliklere karşı göreceli olarak daha az hassastır. Difüzyon ağırlıklı görüntüleme (DAG), akut infarkt için en sensitif ve spesifik görüntüleme yöntemi olarak karşımıza çıkmaktadır; kontrastsız BT veya diğer MRG sekanslarından çok daha iyidir. DAG çok erken zamanlarda bile infarkt bölgelerini tespit etmede yüksek sensitivite (%88-100) ve spesifiteye (%95-100) sahiptir. (1)
DAG, lezyon boyutunun, yerinin ve yaşının tespit edilmesini sağlar. Standart MRG sekansları ve kontrastsız BT ile kolayca tespit edilemeyen küçük kortikal lezyonların, küçük derin veya subkortikal lezyonların, beyin sapı ve serebellumdaki küçük lezyonların tanınmasını sağlar. Ayrıca inme mekanizması hakkında bilgi veren subklinik satellit iskemik lezyonların da tanınmasını sağlar. MRG’de hemorajinin görünümü, kanamanın yaşına ve kullanılan sekansa bağlıdır. Akut inme hastalarının değerlendirilmesinde, fibrinolitik tedavi için adayların belirlenmesi dahil, MRG tek görüntüleme yöntemi olarak kullanılabilir. (2)
BT’ye kıyasla MRG’nin üstünlükleri; akut, küçük kortikal, küçük derin ve posterior fossa infarktlarının tanınması, akut-kronik iskemi ayrımının yapılması, iskemi mekanizmasına dair bilgi veren subklinik satellit iskemik lezyonların tespit edilmesi, iyonizan radyasyona maruz kalınmaması ve daha üstün alansal çözünürlük sunmasıdır. Olumsuz yanları ise fiyatı, sınırlı yaygınlığı, testin uzun süresi, hareket artefaktlarına yatkınlık ve klostrofobi, konfüzyon, kalp pili ve metal implant varlığı gibi kontrendikasyonlardır. (1)
MR Anjiyografi
İntrakraniyal MR anjiyografi (MRA), akut inme hastalarında tedavi sürecinin belirlenmesi amacıyla beyin MRG’si ile birlikte yapılır. İntrakraniyal vasküler yapının görüntülenmesi için birkaç teknik vardır: 2-boyutlu TOF (time-of-flight), 3-boyutlu TOF, MOTSA (multiple overlapping thin-slab acquisition) ve kontrastlı MRA. Kontrastsız TOF tekniklerinin, BTA veya DSA’ya kıyasla spesifitesi, stenozlar için %60-85, oklüzyonlar için ise %80-90’dır. TOF MRA, akut proksimal büyük damar oklüzyonlarını tespit etmede faydalıdır, ancak distal veya dal oklüzyonlarını güvenilir bir şekilde tanımlayamaz. (1)
Ekstrakraniyal karotis problemlerin tespitinde ise 2-boyutlu ve 3-boyutlu TOF MRA kullanılabilir. Kontrastlı MRA tekniklerinin doğruluk oranı, kontrastsız tekniklere göre daha yüksektir ve DSA’ya kıyasla spesifite ve sensitivitesi sırasıyla %86-97 ve %62-91’dir. Karotis ve vertebral arterlerin kraniyoservikal disseksiyonları, sıklıkla MRA ile tespit edilebilir. MRA aynı zamanda, arteriyel disseksiyon, fibromusküler displazi, venöz tromboz ve vaskülit gibi iskemik inme ve GİA’nın daha nadir görülen sebeplerinin tanınmasında yardımcıdır. (1)
Perfüzyon MRG
Perfüzyon MRG, perfüzyon BT’de olduğu gibi parenkimal görüntüleme ile birlikte iskemik penumbranın hatlarının belirlenmesini sağlar. Perfüzyon MRG’de, kritik hipoperfüzyon olan (reperfüzyon sonrası iyileşebilen) beyin dokusu hacmi ile infarktlı doku hacmi (reperfüzyon sonrası iyileşmeyen) arasındaki uyumsuzluk, perfüzyon MRG’de orta derecede güvenilirlik ile tespit edilebilir.(2)
Perfüzyon MRG’nin perfüzyon BT’ye karşı avantajları, parenkimin birçok özelliğinin değerlendirilmesini sağlayan görüntüleme sekans paketleri ve iyonizan radyasyondan kaçınılmasıdır. Dezavantajları ise acil durumlarda sınırlı yaygınlığı, testin süresi ve hasta kontrendikasyonlarıdır. (1)
Doppler USG
Transkraniyal doppler (TKD) USG, oklüzyon ve stenoz gibi intrakraniyal vasküler sorunların tespit edilmesinde kullanılmaktadır. TKD ile kardiyak veya ekstrakraniyal kaynaklı embolilerde görülen mikroembolik sinyaller tespit edilebilir. TKD’nin stenooklüziv hastalıklar için sensitivite ve spesifitesi sırasıyla %55-90 ve %90-95 arasındadır. (2)
Karotis USG’si, karotis bifurkasyonunu görüntülemek ve kan akımını ölçmek için de güvenli ve ucuz bir yöntemdir. Diğer görüntüleme yöntemlerinin aksine USG hızlı ve non-invazifdir ve taşınabilir cihazlarla uygulanabilir. Bu nedenle, MRA veya BTA yapılamayan hastalarda kullanılabilir. USG ile MRA’nın birlikte kullanımı ise, dijital substraksiyon anjiyografiye (DSA) eşdeğer sonuçlar sağlar.(2)
Hasta başında ölçüm sağlasa da, Doppler çalışmaları sınırlı bilgi verir, operatöre bağımlıdır ve bu nedenle tecrübeli operatörlere ihtiyaç duyar.
Konvansiyonel Anjiyografi
DSA, birçok serebrovasküler lezyon ve hastalığın tanımlanmasında altın standarttır.(1)
Diğer testlerden sonuç elde edilemediği durumlarda DSA gerekli olabilir. Arteriyel stenozlar dahil her türlü serebrovasküler hastalıkta, DSA’nın çözünürlüğü, sensitivitesi ve spesifitesi, non-invazif tekniklere eşdeğer veya onlardan daha iyidir. Özellikle invazif tedavilere karar verme sürecinde servikal karotis ve vertebral arterlerin görüntülemesinde DSA en fazla bilgi veren yöntemdir. DSA vasküler lezyon hakkında bilgi vermenin yanında, kollateral akım, perfüzyon durumu ve hastanın tedavisini etkileyebilecek diğer gizli lezyonlar hakkında bilgi sağlar. (1)
Ancak DSA, uzun süren uygulama nedeniyle ilk görüntüleme seçeneği olmamalıdır;
inme hastasının ilk değerlendirmesinden sonraki 2-4 dakika içerisinde gerçekleştirilen
bir BTA veya MRA, kateter anjiyografi gerekliliğini ortadan kaldırabilir.
Kardiyovasküler Değerlendirme
Tüm akut inme hastalarında, inmenin sebebini belirleyebilmek ve kısa ve uzun dönem tedavi planı yapabilmek için kardiyovasküler inceleme yapılmalıdır. Bu inceleme, reperfüzyon girişimlerini geciktirmemelidir. İnme hastalarında kardiyak ve EKG anormallikleri sık görülür. Bu nedenle tüm akut inme ve GİA hastalarında 12 kanallı EKG bağlı olmalıdır. Devamlı telemetri veya Holter ile takip, atriyal fibrilasyon veya diğer ciddi aritmilerin tespit edilmesini sağlar. İnme ve kardiyak patolojilerin yakın ilişkisi nedeniyle, akut inme hastalarında kardiyovasküler durumun değerlendirilmesi önemlidir. EKG ve kardiyak biyobelirteçler, eşlik eden miyokardiyal iskemiyi veya aritmileri belirleyebilir. Kreatin fosfokinaz ve kreatin fosfokinaz-MB’ye göre daha sensitif ve spesifik olan troponin tercih edilmelidir. Tekrarlayan EKG ve kardiyak enzimler, sessiz iskemi veya ilk tedavilerde tespit edilmeyen paroksismal aritmilerin tanınmasını sağlayabilir. Ekokardiyografi, inmenin potansiyel sebeplerinde birçoğunu belirleyebilir ancak bu hastalarda yapılacak ekokardiyografinin türü ve endikasyonları tartışmalıdır. Ekokardiyografi, özellikle aşağıdaki hastalarda gereklidir:
• Anamnez, muayene veya EKG’de kardiyak hastalık bulgusu,
• Kardiyak kaynaklı emboli şüphesi (birden fazla serebral veya sistemik arteriyel
bölgede infarkt gibi),
• Aort hastalığı şüphesi,
• Paradoksal emboli şüphesi,
• Altta yatan sebebi belirlenemeyen inme.(2)
Hematolojik İnceleme
Tüm hastalarda istenecek tetkikler:
• Kan glukozu
• Böbrek fonksiyon testleriyle birlikte elektrolitler
• Tam kan sayımı ve trombosit sayımı
• Kardiyak belirteçler
• Protrombin zamanı (PT)
• INR
• Aktive parsiyel tromboplastin zamanı (aPTT)
Hipoglisemi, fokal bulgulara neden olabilir ve hipergliseminin de olumsuz sonuçları vardır. Trombosit sayımı ve varfarin alan veya karaciğer bozukluğu olan hastalarda PT/INR’nin belirlenmesi önemlidir. Kardiyak belirteçlerin prognostik önemi vardır. Spesifik hastalarda bazı ek testler gereklidir. Dabigatran gibi direkt trombin inhibitörlerinin ve rivaroksaban ve apiksaban gibi direkt faktör Xa inhibitörlerinin kullanımının yaygınlaşması ile birlikte, antikoagülan bir etkinin varlığını tespit edebilmek için hangi tetkiklerin gerekli olduğu bilinmelidir. Trombin zamanı, dabigatran aktivitesi için hassas bir belirteçtir ve normal bir TT, anlamlı bir aktivite varlığını dışlar; ancak diğer antikoagülanların kullanımından etkilenebilir. Ekarin pıhtılaşma zamanı (ECT), direkt trombin inhibitörü seviyeleriyle lineer bir ilişki sergiler ve normal bir ECT, genellikle anlamlı direkt trombin inhibitörü aktivitesini dışlar ve diğer antikoagülanlardan etkilenmez. Zamanın kritik olması nedeniyle, kanama diyatezi veya trombositopeni şüphesi olan durumlar, hastanın varfarin veya heparin kullanımı veya antikoagülan kullanımının belirsiz olduğu durumlar haricinde PT, aPTT ve trombosit sayımı sonuçları beklenirken fibrinolitik tedavi ertelenmemelidir. (1) Fibrinolitik tedavi öncesinde tüm hastalarda gerekli olan tek sonuç glukoz seviyesidir ve parmaktan kapiller glukoz ölçümü kabul edilebilir.
Öneriler
- Semptomları Devam Eden Akut İnme Hastalarında:
1. Akut iskemik inme tedavisine başlanmadan önce acil serebral görüntüleme önerilir. Çoğu durumda kontrastsız BT, acil müdahale hakkında gerekli bilgiyi sağlayacaktır.
2. IV rtPA uygulamasından önce kontrastsız BT veya MRG’den birisi önerilir.
3. BT’de erken iskemik değişikliklerin varlığında, yaygınlığına bakılmaksızın IV fibrinolitik tedavi önerilir.
4. İntra-arteriyel fibrinoliz veya mekanik trombektomi yapılması düşünülüyorsa, görüntüleme sırasında non-invazif intrakraniyal vasküler görüntüleme önerilir; ancak gerekli olduğu durumlarda IV rtPA tedavisini geciktirmemelidir.
5. IV fibrinoliz için uygun hastalarda, kraniyal görüntüleme çalışması, hastanın acil servise gelişinden sonraki 45 dakika içerisinde, BT ve MRG görüntülerinde beyin parenkimini değerlendirme konusunda tecrübeli bir hekim tarafından yorumlanmalıdır.
6. Perfüzyon BT ve perfüzyon ve difüzyon MRG görüntülemesi, IV fibrinoliz için uygun zamanı geçirmiş olan hastalarda akut reperfüzyon tedavisine karar verilmesi için düşünülebilir.
7. Kontrastsız BT’de belirgin hipodansite varlığı, fibrinoliz alan hastalarda hemoraji riskini artırabilir. Belirgin hipodansite, MCA alanının üçte birinden fazlasını ilgilendiriyorsa, IV rtPA yapılmamalıdır.
• Semptomları Düzelmiş Olan Akut İnme Hastalarında:
1. GİA şüphesi olan hastalarda, servikal vasküler yapının non-invazif görüntülemesi rutin olarak yapılmalıdır.
2. Geçici nörolojik belirtileri olan hastalarda, semptom başlangıcından sonraki 24 saat içerisinde veya başvuruda geciken hastalarda en kısa sürede nörogörüntüleme yapılmalıdır. DAG dahil MRG, tercih edilen görüntüleme yöntemi olmalıdır.
İskemik İnme Tanısı
İskemik İnme Tanısı ve Sınıflama
İnme ve GİA’nın tanımları, önceleri semptom ve bulguların süresine göre belirleniyordu. Klinik gözlem ve modern görüntüleme yöntemleriyle gerçekleştirilen güncel araştırmalar, beyin iskemisinin süresinin ve geri dönebilirliğinin değişken olduğunu göstermektedir.
Modern görüntüleme yöntemleri, günümüzde infarktlı beyin dokusuyla, perfüzyonu bozulmuş ancak henüz geri dönüşsüz hasar görmemiş dokuyu ayırt etmeyi hedeflemektedir. Sürenin değişken oluşu nedeniyle, inme ile GİA’yı ayrıştırmak için sabit bir süre kıstası olmaması gerektiği kanısı bulunmaktadır. ‘Geçici’ kelimesi, semptomların kalıcı olmadığını gösterir. Modern görüntüleme ile, klinik olarak geçici beyin iskemisi semptom ve bulgularına sahip olmalarına rağmen, beyin infarktı olan çok sayıda hasta görülmektedir. İskemi eğer doku nekrozuna sebep oluyorsa, iskemiyi geçici olarak tanımlamak doğru değildir. Benzer şekilde, iskemi sonucu uzun süren bulgular ortaya çıkabilir (ve durumu inme olarak tanımlayabilir), ancak kalıcı bir infarkt gelişmemiş olabilir. İskemik inmenin kapsamlı bir tanımı, iskemi sürecini doğru bir şekilde belirleyebilmek için klinik semptomlar ve infarkt kanıtları gerektirir. (2)
Serebrovasküler Olay İçin Önerilen Tanı Akışı
İskemik inme, fokal serebral, spinal veya retinal infarkt sonucu gelişen nörolojik disfonksiyon vakasıdır. Geçici iskemik atak, semptomları geçici olan (<24 saat) fokal arteriyel iskemi ve patoloji veya görüntülemede infarkt kanıtı olmayan durumlardır.
Sessiz infarkt ise, görüntüleme veya nöropatolojik olarak MSS infarktı kanıtı olmasına rağmen, bu lezyona bağlı oluşan bir akut nörolojik disfonksiyon hikayesinin olmadığı durumlardır.
Klinik Tanı
İnme ve GİA’nın klinik tanısı için, iyi bir nöroanatomi ve vasküler anatomi bilgisi gereklidir. İnmenin vasküler bir nedenle oluştuğunu ve hangi damarların dahil olduğunu tespit edebilmek için, sürecin beynin neresinde olduğunu göz önünde bulundurmak gerekir. İnme mekanizmaları arasında ayırıcı tanıya gitmeden önce, hekimlerin ilk olarak belirtilerin beyin tümörü, metabolik bozukluk, enfeksiyon, demiyelinasyon, intoksikasyon veya travmatik hasar gibi vasküler olmayan bir nedene bağlı olup olmadığını araştırmaları gerekir. Anamnez ve sistemik hastalıklar hakkında elde edilen bilgiler, patofizyoloji hakkında bilgi verirken, nörolojik muayene hastalık sürecinin yeri hakkında bilgi verir. İnme tanısı, sıklıkla nörolojik bulgulardan elde edilen bilgi ve nörolojik görüntülemeden sağlanan bulguların bir araya getirilmesiyle konur.(2)
İnme mekanizmasının belirlenmesi için, hastanın özgeçmişi ve soygeçmişi, geçmişte yaşanmış inme ve/veya GİA varlığı ve niteliği, inme başlangıcı sırasındaki aktivite, fokal semptom ve bulguların seyri, baş ağrısı ve kusma gibi eşlik eden semptomlar ve bilinç kaybı gibi klinik bilgilerin değerlendirilmesi gerekir. Fizik muayene, inme mekanizmasının belirlenmesi için ek veri sağlar. Artmış kan basıncı, kardiyomegali veya üfürüm gibi bulgular bu aşamada yardımcı olabilir.
Radyografik Tanı
İnme tanısının doğrulanması, ağırlıklı olarak görüntülemeye bağlıdır. BT, beyin tümörü ve subdural hematom gibi inme ile karışabilecek durumların dışlanmasını ve beyin iskemisinin hemorajiden ayırt edilmesini sağlar. BT veya MRG ile yapılan beyin görüntülemesi, infarkt veya hemoraji alanlarını tespit edebilir. Vasküler hasar bölgelerini besleyen damarlara odaklanarak yapılan servikal veintrakraniyal arter ve venlerin görüntülemesi, oklüzyon ve malformasyon ve anevrizmaları tespit edebilir. Vasküler görüntüleme USG, BT, MRG veya kateter anjiyografi ile yapılabilir.
Günümüzde, kalıcı doku hasarı ve penumbra olarak bilinen risk altındaki dokunun hızlı bir şekilde belirlenmesi için MRG’nin çok sekanslı kullanımı ön plandadır. Multimodal MRA, DAG, FLAIR ve perfüzyon ağırlıklı MRG, potansiyel olarak geri dönüşlü hasarı gösteren ‘uyumsuzluğu’ belirlemede kullanılır. Bu görüntüleme yöntemleri, kan akımının normale dönmemesi durumunda, penumbrada kalıcı hasar gelişeceği ve klinik olarak olumsuz sonuçlara yol açacağı fikrine dayanmaktadır. Doku hacimlerinin uyumsuzluğu, iskemik penumbranın belirlenmesinde radyografik bir indeks olarak kullanılmaktadır. İdeal şartlarda radyografik değerlendirme, daha az oranda geri dönüşsüz olarak infarktlı dokuya ve daha fazla oranda kurtarılabilirpenumbraya sahip hastaların belirlenmesini sağlar. (2)
Serum Biyobelirteçleri
Beyin infarktında biyobelirteçlerin kullanımı, yaygın kullanıma girmemiştir. Sıklıkla kullanılan belirteçler arasında S100 kalsiyum bağlayıcı protein B (S100B), glial fibriler asidik protein, beyin natriüretik peptid ve matriks metalloproteinaz-9 bulunmaktadır; ancak bu testlerin hiçbirisi, hastane laboratuvarları tarafından akut dönemde karar verilmesini sağlayacak bir hızda rutin olarak ölçülmemektedir ve yalnızca klinik araştırmaların ilgi alanındadır. (2)
Öneriler
- İnme hastalarının acil değerlendirmeleri için önceden düzenlenmiş bir protokol önerilir. Amaç, hastanın acil servise gelişi sonrası 60 dakika içerisinde değerlendirmenin tamamlanması ve fibrinolitik tedaviye başlanmasıdır.
- İnme skalası, tercihen NIHSS, kullanımı önerilir.
- Acildeki ilk değerlendirme sırasında sınırlı sayıda hematolojik, koagülasyon ve biyokimyasal testler önerilir; rtPA öncesinde yalnızca kan glukozu ölçümü
gereklidir. - Akut iskemik inme ile gelen hastalarda EKG değerlendirmesi önerilir ancak IV rtPA başlanmasını geciktirmemelidir.
- Akut iskemik inme ile gelen hastalarda troponin ölçümü önerilir ancak IV rtPA başlanmasını geciktirmemelidir.
- Semptomları Devam Eden Akut İnme Hastalarında:
- Akut iskemik inme tedavisine başlanmadan önce acil serebral görüntüleme önerilir. Çoğu durumda kontrastsız BT, acil müdahale öncesinde gerekli bilgiyi sağlayacaktır.
b. IV rtPA uygulamasından önce kontrastsız BT veya MRG’den birisi önerilir.
c. BT’de erken iskemik değişikliklerin varlığında, yaygınlığına bakılmaksızın IV fibrinolitik tedavi önerilir.
d. İntra-arteriyel fibrinoliz veya mekanik trombektomi yapılması düşünülüyorsa, görüntüleme sırasında non-invazif intrakraniyal vasküler görüntüleme önerilir; ancak gerekli olduğu durumlarda IV rtPA tedavisini geciktirmemelidir.
e. IV fibrinoliz için uygun hastalarda, kraniyal görüntüleme çalışması, hastanın acil servise gelişinden sonraki 45 dakika içerisinde, BT ve MRG görüntülerinde beyin parenkimini değerlendirme konusunda tecrübeli bir hekim tarafından yorumlanmalıdır.
f. Perfüzyon BT ve perfüzyon ve diffüzyon MRG görüntülemesi, IV fibrinoliz için uygun zamanı geçirmiş olan hastalarda akut reperfüzyon tedavisine karar verilmesi için düşünülebilir.
g. Kontrastsız BT’de belirgin hipodansite varlığı, fibrinoliz alan hastalarda hemoraji riskini artırabilir. Belirgin hipodansite, MCA alanının üçte birinden fazlasını ilgilendiriyorsa, IV rtPA yapılmamalıdır. - Semptomları Düzelmiş Olan Akut İnme Hastalarında:
- GİA şüphesi olan hastalarda, servikal vasküler yapının non-invazif görüntülemesi rutin olarak yapılmalıdır.
b. Geçici nörolojik belirtileri olan hastalarda, semptom başlangıcından sonraki 24 saat içerisinde veya başvuruda geciken hastalarda en kısa sürede nörogörüntüleme
yapılmalıdır. DAG dahil MRG, tercih edilen görüntüleme yöntemi
olmalıdır.
Etiyolojik Tanı
İskemik inmenin etiyolojisi, prognoz, sonuçlar ve hasta yönetimini etkileyen bir unsurdur. İnme alt tiplerinin hassas analizi, klinik özellikler, tanısal testler ve potansiyel etiyolojik faktörler hakkında bilgi toplanmasını gerektirir. Nedene yönelik olarak en yaygın kullanılan sistem, TOAST sınıflamasıdır. (4-5)
TOAST
Akut İnme Tedavisinde Org 10172 Çalışması (Trial of Org 10172 in Acute Stroke Treatment) için geliştirilen ve etiyolojiyi esas alan bir iskemik inme alt tip kategorizasyon sistemidir.
TOAST sınıflaması 5 kategoriye sahiptir:
1. Büyük arter aterosklerozu
2. Kardiyoembolizm
3. Küçük damar oklüzyonu
4. Bilinen bir başka sebepten kaynaklanan inme
5. Sebebi bilinmeyen inme
Genel olarak, serebral infarkt hastalarının %20’sinden kardiyak emboli, %50’sinden büyük damar hastalığı ve %25’inden ise küçük damar hastalığı sorumludur. Hastaların %25-39’unda kesin bir sebep belirlenememektedir.Tanı, klinik özellikler ve beyin görüntülemesi (BT/MRG), kardiyak görüntüleme (ekokardiyografi, vs.), ekstrakraniyal arterlerin dupleks görüntülemesi, arteriyografi ve tromboza yatkınlık gibi durumların laboratuvar incelemeleri gibi testlerden elde edilen bilgilere dayanır.(4,6)
Büyük arter aterosklerozu: Bu hastalarda; boyun veya beyin damarlarının, olasılıkla ateroskleroza bağlı ciddi (>%50) stenozu veya oklüzyonuna dair klinik veyagörüntüleme bulguları vardır. Klinik bulgular arasında serebral kortikal işlev kaybı(afazi, motor bozukluk, vs.) veya beyin sapı veya serebellar disfonksiyon bulunur.İntermitan kladikasyon, aynı vasküler alanda GİA, karotis üfürümü veya zayıf nabız hikayesi klinik tanıyı destekler. BT veya MRG’de 1,5 cm’in üzerindeki kortikal veya serebellar lezyonların ve beyin sapı veya subkortikal hemisferik infarktların varlığı, potansiyel olarak büyük arter aterosklerozuna bağlıdır. Uygun bir intrakraniyal veya ekstrakraniyal arterin, dupleks görüntüleme veya arteriyografi ile kanıtlanmış %50’den fazla oranda stenozu gereklidir. Tanısal araştırmalar, potansiyel kardiyak emboli sebeplerini dışlamalıdır.
Kardiyak emboli: Bu kategori, kalpte oluşan bir emboliye bağlı olduğu düşünülen arteriyel oklüzyon hastalarını içerir. Olası veya olanaklı bir kardiyak emboli tanısı için, en az bir tane kardiyak emboli kaynağı tespit edilmiş olmalıdır. Klinik ve görüntüleme bulguları, büyük arter aterosklerozunda görülenlere benzerdir. Sistemik emboli veya birden fazla vasküler alanda geçirilmiş GİA veya inme bulgusu, kardiyojenik inme tanısını destekler. Tromboz veya embolinin büyük arter aterosklerozuna bağlı potansiyel sebepleri dışlanmalıdır.
Küçük arter oklüzyonu: Bu kategori, diğer sınıflandırmalarda laküner infarkt olarak tanımlanan hastaları içerir. Hastada klinik laküner sendromlardan birisi olmalıdır ve serebral kortikal disfonksiyon bulunmamalıdır. Diabetes mellitus veya hipertansiyon hikayesi tanıyı destekler. Hastada ayrıca normal bir BT/MRG görüntülemesi veya çapı 1,5 cm’den küçük beyin sapı veya subkortikal hemisferik lezyon bulunmalıdır. Potansiyel bir kardiyak emboli kaynağı ve ekstrakraniyal büyük arterlerin değerlendirmesinde ipsilateral bir arterde %50’den fazla stenoz bulunmamalıdır.
Bilinen bir başka sebepten kaynaklanan akut inme: Bu kategori, nonaterosklerotik vaskülopati, hiperkoagülabilite veya hematolojik bozukluklar gibi nadir görülen inme sebeplerini içerir. Bu kategorideki hastaların klinik ve BT/MRG değerlendirmesinde, boyut ve konumdan bağımsız akut iskemik inme bulguları olmalıdır. Kan testleri ve arteriyografi gibi tanısal testler, bu sebeplerden birini ortaya koymalıdır. Kardiyak emboli ve büyük arter aterosklerozu, diğer çalışmalar ile dışlanmalıdır.
Sebebi bilinmeyen inme: Bazı durumlarda, inmeye neden olan sebep güvenilir bir şekilde bulunamaz. Bir kısım hastada, geniş çaplı incelemeye rağmen bir etiyoloji saptanamaz; bazılarında ise inceleme daha yüzeyseldir ve sebep bulunamaz. Bu kategori, aynı zamanda birden fazla potansiyel sebebin bulunduğu ve hekimin tam olarak tanı koyamadığı durumları da içerir.
İskemik İnme Tedavisi
İntravenöz trombolitik tedavi
İskemik inme hastalarının tedavisinde intravenöz trombolizin yararı kanıtlanmıştır. Alteplaz (rtPA) inme tedavisinde 1990’lı yıllardan beri kullanılmaktadır. Akut iskemik inme tedavisindeki birinci hedef perfüzyonun tekrar sağlanması; böylece nörolojik bozulmanın, uzun süreli iş görmezliğin ve inmeye bağlı mortalitenin azaltılmasıdır.
1995 yılında yayınlanan 624 hastanın katıldığı plasebo kontrollü NINDS rtPA İnme Çalışmasında inme geçiren hastalara ilk 3 saat içerisinde 0,9 mg/kg dozda intravenöz rtPA uygulanmıştır. Çalışmada genel işgörmezlik (%40’a %28), genel sonuçlar (%43’e %32), günlük yaşam aktiviteleri (%53’e %38) ve nörolojik defisitlerde (%34’e %20) çok iyi sonuçlar elde edilmiş ve yararların 1 yıl sonra da devam ettiği gözlenmiştir.(1,2) İnmeden sonra rtPA uygulama zamanı kısaldıkça sonuç iyileşmektedir; 3 saatlik aralıkta bile tedavinin inmeden sonraki 0-90 dakika içerisinde uygulanması, daha geç uygulamalardan anlamlı derecede iyi sonuç sağlamaktadır.(2,4) İntravenöz rtPA uygulamasındaki en büyük risk semptomatik intrakraniyal kanamadır. NINDS rtPA İnme Çalışmasında, rtPA ve plasebo alan hastalarda intrakraniyal kanama oranları %6,4 ve %0,6 olarak bulunmakla birlikte 3. ay ve 1. yıldaki mortalite benzer bulunmuştur. Daha sonraki çalışmalarda kanama riskinin tedavi protokolüne uyumsuzlukla arttığı saptanmıştır.(2)
SITS-MOST çalışmasında nörolojik kötüleşmeyle seyreden semptomatik intrakraniyal kanama oranı %7,3 olarak bulunmuştur. Klinik ortamda yapılan çalışmalarda da bu oranın %7’nin altında olduğu saptanmıştır. Nadir görülmekle birlikte işlem; sistemik kanama, birkaç gün öncesinde akut miyokard infarktüsü geçiren hastalarda miyokard rüptürü, anafilaksi ve anjiyoödem riski de taşımaktadır.
Hastaların kan basıncı 185/110 mmHg’nin altında olmalı ve trombolizden sonraki 24 saat de dahil olmak üzere sürekli kontrol altında tutulmalıdır. rtPA kullanımından sonra intraserebral kanama riskini artıran faktörler arasında yüksek kan glukozu, diyabet öyküsü, başlangıçtaki semptom şiddeti, ileri yaş, tedaviye kadar geçen sürenin uzunluğu, ASA (asetil salisilik asit) kullanımı, konjestif kalp yetersizliği öyküsü, düşük plazminojen aktivatör inhibitör aktivitesi de yer almaktadır. Ancak bunların hiçbiri rtPA uygulamasının etkisini ortadan kaldırmaz. Dünya çapında 11.865 hastayla gerçekleştirilen SITS-ISTR (İnmede Güvenli Tromboliz Uygulaması – Uluslararası İnme Tromboliz Kaydı) çalışmasında tedavinin ilk 3 saatte uygulanmasının güvenlilik açısından olumlu sonuçları doğrulanmıştır.
İnmeden 3-4,5 saat geçtikten sonra rtPA uygulanan çalışmalarda olumlu sonuçlar elde edilse de 12 çalışmanın meta analizi trombolizin 3 saat içinde yapılmasını destekleyen sonuçlar sağlamıştır; bu analizde trombolizin tüm yaştaki hastalarda yararlı olduğu da görülmüştür. Yapılan meta analizler sonucunda trombolizin ilk 4,5 saat içinde yapılmasının yararlı olduğu görülmüştür.(6) Ancak 3-4,5 saat arasındaki tromboliz ilk 3 saatteki uygulama kadar iyi sonuç vermemektedir.(3) 4,5 saatten sonraki uygulamalarla iyi sonuç sağlama oranının düşük, mortalitenin ise yüksek olduğu görülmüştür. Yeni iskemik inme kanıtları olan ve nöbet geçiren hastalarda, trombolizin yarar sağladığı gösterilmiştir. İntravenöz rtPA hastanede tercihen inme ünitesinde eğitimli ekip tarafından, nöroradyolojik görüntüleme ile takip yapılabilecek koşullarda uygulanmalıdır. Tenekteplaz, reteplaz, dezmoteplaz, ürokinaz ve diğer trombolitik ilaçlarla defibrinojen ilaçların inme tedavisinde kullanımının yararlılığı kesinleşmemiştir. (2,5,6)
Semptom başlangıcından itibaren en fazla 3 saat geçmiş olan iskemik inme hastalarında rtPA uygulama kriterleri
• Ölçülebilir nörolojik defisite neden olan iskemik inme tanısı
• Semptomların tedavi başlangıcından en fazla 3 saat önce başlamış olması
• Yaş ≥18
rtPA dışlama kriterleri
• Önceki 3 ay içinde önemli kafa travması veya inme geçirme
• Subaraknoid kanama semptomları
• Önceki 7 gün içerisinde arter ponksiyonu
• İntrakraniyal kanama öyküsü
• İntrakraniyal neoplazma, arteriyovenöz malformasyon veya anevrizma
• Kısa süre önce geçirilmiş intrakraniyal veya intraspinal cerrahi
• Kan basıncı yüksekliği (SKB >185 mmHg veya DKB >110 mmHg)
• Aktif iç kanama
• Akut kanama diyatezi;
- Trombosit sayısı <100.000/mm3
- Son 48 saat içerisinde anormal aPTT yükselmesiyle (üst sınırın üstünde) sonuçlanan heparin kullanımı
- Antikoagülan kullanımı- INR>1,3 veya PT>15 sn
- Laboratuar testlerinde (aPTT, INR, trombosit sayısı, ECT; TT veya faktör Xa aktivite testleri gibi) yükselmeye neden olan direkt trombin inhibitörü veya direkt faktör Xa inhibitörü kullanımı
- Kan glukoz konsantrasyonu <50 mg/dL
- BT’de multilobar infarktüs varlığı (hipodansite >1/3 serebral hemisfer)
Göreceli uygulamama kriterleri (risk-yarar oranı değerlendirilmeli)
• Minör veya hızla ilerleyen inme semptomları
• Gebelik
• Postiktal rezidüel nörolojik bozulmayla başlayan nöbet
• Önceki 14 gün içerisinde geçirilmiş majör cerrahi girişim veya ciddi travma
• Önceki 21 gün içerisinde geçirilmiş gastrointestinal veya üriner sistem kanaması
• Önceki 3 ay içerisinde geçirilmiş akut miyokard infarktüsü 3-4,5 saat aralığında olan iskemik inme hastaları için ek göreceli uygulamama kriterleri
• Yaş >80
• Şiddetli inme (NIHSS>25)
• Oral antikoagülan kullanımı (INR dikkate alınmaksızın)
• Diyabet ve geçirilmiş iskemik inme öyküsü (birlikte)
Öneriler
1. İskemik inme başlangıcı 3 saati geçmemiş hastalarda intravenöz rtPA (0,9 mg/kg, maksimum doz 90 mg) uygulaması önerilir. Tedaviye mümkün olduğunca kısa
süre içerisinde başlanmalıdır.
2. İskemik inme başlangıcı 3-4,5 saat olan hastalarda intravenöz rtPA (0,9 mg/kg, maksimum doz 90 mg) uygulaması yararlıdır; ek göreceli uygulamama kriterleri dikkate alınarak uygulanabilir.
3. İskemik inme geçireli 4,5 saatten uzun süre geçmiş hastalara intravenöz rtPA yapılması önerilmez.
4. İntravenöz rtPA kan basıncı 185/110 mmHg’nin altına güvenle düşürülen hastalara da uygulanabilir.
5. İnme başlangıcında nöbet geçiren hastalarda kanıtlar rezidüel bozuklukların postiktal fenomene değil inmeye bağlı olduğunu gösteriyorsa intravenöz rtPA uygulanabilir.
6. Hafif inme defisitleri, hızla gelişen inme semptomları, son 3 ay içerisinde geçirilmiş majör cerrahisi öyküsü olan ve kısa süre önce miyokard infarktüsü geçirmiş olan hastalarda intravenöz rtPA yarar-risk dengesi gözetilerek uygulanabilir.
7. Fibrinolitik tedavi alan hastalarda kanama komplikasyonları ve anjiyoödem gibi acil durumlara hazırlıklı olunmalıdır.
8. Direkt trombin inhibitörleri ve direkt Faktör Xa inhibitörleri kullanan hastalarda intravenöz rtPA zararlı olabilir; aPTT, INR, trombosit sayısı, ECT; TT ve uygun direkt faktör Xa aktivite testlerinin normal olması veya hastanın son bir gündür bu ilaçları almamış olması gereklidir.
9. Tenekteplaz, reteplaz, dezmoteplaz, ürokinaz ve diğer trombolitik ilaçlarla defibrinojen ilaçların inme tedavisinde kullanımı, yararlılıkları kesinleştirilene kadar önerilmez.
10. İnme tedavisinde intravenöz streptokinaz uygulaması önerilmez.
- Çalışmalar ve deneyimler akut iskemik inme tedavisinde IV alteplaz kullanımının faydalarını gösterdiğinden alteplaz için uygun olan tüm hastaların, mekanik trombektomi adayı olsalar bile, alteplaz alması gerektiği belirtiliyor.
- MR’da eski minör kanamalar (hemosiderin,1-10 arası) saptanan hastalarda IV alteplaz verilmesinin uygun olabileceği belirtilmiş.
- Akut iskemik inme nedeniyle başvuran orak hücreli anemi hastalarında IV alteplazın faydalı olabileceği belirtilmiş.
- İnme başlangıcından itibaren 4,5 saat içerisindeki hastaların değerlendirilmesi, hastane bünyesinde ilgili branş uzmanı bulunmaması halinde telestroke konferansı öneriliyor.
Sonotromboliz
Trombolizin ultrasonla kolaylaştırılması akut serebral arter tıkanmalarında uygulanabilen bir yöntemdir. Doppler veya B-mod/renk dupleks akım probunun aktif şekilde tıkanıklığa yönlendirilmesiyle, düşük frekanslı ultrason dalgalarının odaklanmaksızın uygulanmasıyla ve kateter aracılığıyla intraarteriyel veya pıhtı içi uygulama şekillerinde gerçekleştirilebilir. CLOTBUST çalışmasında sonotrombolizle sadece trombolizden anlamlı derecede iyi sonuçlar ve benzer kanama oranları elde edilmesine karşın, tanı aralığından düşük frekansların kanama oranlarını artırdığı bilinmektedir.
Öneri
1. Akut inme hastalarının tedavisinde sonotrombolizin etkinliği henüz tam olarak bilinmemektedir.
Endovasküler Girişimsel Tedavi
İskemik inmede uygulanabilen endovasküler tedavi seçenekleri arasında intraarteriyel tromboliz; Merci (Serebral iskemide mekanik emboli tahliyesi), Penumbra, Solitaire Akım Restorasyon Cihazı ve Trevo Retrieval ile mekanik rekanalizasyon uygulamaları ve akut anjiyoplastiyle stent takılması yer almaktadır.
İntraarteriyel trombolitik tedavi
İntraarteriyel tromboliz, rekanalizasyon oranlarını güvenle artırmak amacıyla düşük dozda trombolitiğin trombüs içine veya yakınına lokal infüzyonu şeklinde uygulanır. Henüz intraarteriyel uygulama için onaylanmış bir trombolitik bulunmamaktadır. İntraarteriyel tedavinin büyük trombüslerin rekanalizasyonunda daha etkili olabileceğinin düşünülmesine karşın, intraarteriyel uygulamaya başlayana kadar zaman kaybedilmesi ve perfüzyonun gecikmesi, sedasyon yapılmasının gerekmesi ve tedavi komplikasyonları tedavinin sorgulanmasıyla sonuçlanmaktadır. Henüz intraarteriyel tedavi ile intravenöz rtPA uygulamasını karşılaştıran yeterli veri bulunmamaktadır. Bu nedenle sistemik kanama riski gibi nedenlerle intravenöz rtPA uygulanamayan hastalarda tercih edilmektedir. Klinik sonuç intravenöz rtPA uygulamasında olduğu gibi uygulama zamanına bağımlıdır. İntravenöz trombolizle birlikte intraarteriyel uygulama, majör arter tıkanmalarında daha hızlı rekanalizasyon sağlanmasını amaçlamaktadır. Bu yöntemde intravenöz trombolize başlanan hastaya, anjiyografi koşulları hızla hazırlanarak intraarteriyel tedavi başlanması planlanır. Bu yöntemin en yararlı olduğu hasta grubunun tek başına intravenöz rtPA’nın başarısızlık riskinin yüksek olduğu distal karotis interna, MCA veya baziler arter gibi proksimal intrakraniyal arter tıkanmaları olan hastalar olduğu belirtilmektedir. Tam doz rtPA ardından işgörmezliğe neden olan nörolojik defisiti devam eden hastalarda intraarteriyel tromboliz (reteplaz, alteplaz, ürokinaz) uygulamasıyla reperfüzyon oranı %72,5, iyi sonuçlar (taburculuk) %55 olarak bulunmuştur.
Mekanik Pıhtı Tedavisi
Endovasküler mekanik trombektomi trombüsün bir kateter vasıtasıyla fiziksel olarak çıkarılmasıdır. Mekanik pıhtı tedavisi; trombüsün parçalanması, çıkartılması ve trombolitik penetrasyonunun artırılması şekillerinde uygulanabilir.Farmakolojik tromboliz ile birlikte veya tek başına uygulanabilir.Farklı cihazlarla; trombüsün kavranarak çıkartılması, aspire edilmesi veya stentle damar arasına sıkıştırdıktan sonra çıkartılması yöntemleri kullanılmaktadır.Vasküler anatomi nedeniyle trombektomi kateterleriyle İnternal caratid arter(ICA) ,Willis Poligonu ,Anterior (A1 ve A2),Orta (M1 ve M2) ve Posterior (P1 ve P2) serebral arterlerin dallarındaki trombüslere ulaşılabilmekte ve trombektomi yapılabilmekte. Serebral dolaşımın küçük dalları ise başarılı mekanik trombektomi yapmak için genellikle çok dar ve kıvrımlı olduğu için zordur.
 2018 AHA kılavuz seçilmiş hastalarda mekanik trombektomi için deneyimli bir inme merkezinde gerçekleştirilmesi gerektiğini ve uygun zaman aralığını inme başlangıcından itibaren 6 ila 24 saate genişletmiş.
2018 AHA kılavuz seçilmiş hastalarda mekanik trombektomi için deneyimli bir inme merkezinde gerçekleştirilmesi gerektiğini ve uygun zaman aralığını inme başlangıcından itibaren 6 ila 24 saate genişletmiş.
İnme başlangıcından itibaren 6 saat içerisinde aşağıdaki kriterleri karşılayan hastalar için trombektomi düşünülmelidir önerisinde bulunmuş;
- İnme öncesi modifiye Rankin Skalası (mRS) skoru 0 ila 1,
- Neden olan tıkanıklığın internal karotid arter veya orta serebral arter segment 1’de (M1) olması,
- Yaşın 18’den büyük olması,
- NIHSS skorunun 6 veya daha yüksek olması ve
- Alberta İnme Programı Erken BT Skorunun 6 veya daha yüksek olması.
Buna ek olarak, aşağıdaki kriterleri karşılayan hastalarda da mekanik trombektomi önerilmekte:
- Semptom başlangıcından itibaren 6-24 saat içerisinde olan hastalar.
- anterior dolaşımda büyük damar tıkanıklığı olanlar.
- DAWN veya DEFUSE uygunluk kriterlerini karşılayan hastalar.
Öncekilerden farklı olarak, IV alteplaz için uygun olmayan hastalar içerisinden 6 saat kriterine göre mekanik trombektomi için uygun hastalar olabileceği noktasına vurgu yapılmış.
Akut intrakraniyal anjiyoplasti ve stent takılması
Acil anjiyoplasti ve stent, tromboliz ve mekanik trombektomiyle birlikte veya tek başına uygulanabilmektedir. Ekstrakraniyal anjiyoplasti ve stent uygulaması, genelde profilaktik olarak uygulanmakla birlikte inmenin ekstrakraniyal karotis veya vertebral arter tıkanmasına bağlı olduğu veya intrakraniyal tıkanıklığa ulaşmak için ekstrakraniyal darlığın aşılmasının gerektiği durumlarda acil tedavi olarak da yapılabilmektedir.
Revaskülarizasyon değerlendirmesi
Serebral reperfüzyon uygulamalarının anjiyografik sonuçları, TIBI sisteminde; 0 (tam tıkanıklık) ile 3 (tam reperfüzyon) arasında değerlendirilmektedir. Ancak bu sistemle tıkanıklığın yeri ve kollateral dolaşım değerlendirilememektedir. Qureshi evreleme sistemi, arter tıkanıklıklarının yerini anjiyografik olarak 0 (olası en iyi skor) ile 5 (olası en kötü skor) arasında değerlendirmektedir. AOL (Arter tıkayıcı lezyon) ve TICI skorları primer arter tıkanıklığının rekanalizasyonunu ve distal vasküler yatağın global reperfüzyonunu değerlendirmektedir. AOL skoru 0 (rekanalizasyon olmaması) ile 3 (tam rekanalizasyon), TICI skoru ise 0 (reperfüzyon olmaması) ile 3 (tam reperfüzyon) arasında değişmektedir. Diğer çalışmalarda rekanalizasyondan sonra tekrar tıkanma ve endovasküler tedaviden 24 saat sonraki tıkanıklık (subakut durum) değerlendirilmiştir.
Öneriler
1. İntraarteriyel tromboliz MCA tıkanıklığı nedeniyle 6 saatten kısa süre önce majör iskemik inme geçiren ve intravenöz rtPA yapılamayan dikkatle seçilmiş hasta grubu için uygundur. Bu tedavi uzmanlaşmış ve deneyimli inme merkezlerinde gerçekleştirilmeli ve sonuçlar izlenmelidir.
2. İntraarteriyal tromboliz mümkün olan en kısa süre içerisinde başlatılmalıdır.Çalışmalar ve deneyimler akut iskemik inme tedavisinde IV alteplaz kullanımının faydalarını gösterdiğinden alteplaz için uygun olan tüm hastaların, mekanik trombektomi adayı olsalar bile, alteplaz alması gerektiği belirtiliyor.
3. Mekanik trombektomi genel olarak önerilmeyen bir yöntemdir; sadece intravenöz rtPA yapılamayan dikkatle seçilmiş hasta grubunda uygulanabilir.
4. Acil intrakraniyal anjiyoplasti ve stent uygulamasının yararlılığı net değildir, klinik çalışmalarda araştırılmaları gereklidir.
5. Acil ekstrakraniyal (karotis arter ve vertebral arter) anjiyoplasti ve stent uygulamasının yararlılığı net değildir, klinik çalışmalarda araştırılmaları gereklidir.
Antiagregan İlaçlar
Akut inme tedavisindeki ikinci hedef, serebrovasküler olayların erken dönemli rekürensinin engellenmesidir ve antiagregan ilaçlar bu amaçla kullanılır.
Oral antiagregan ilaçlar
En çok araştırılan antiagregan ilaç asetil salisilik asittir (ASA). İki büyük çalışmanın birleştirilmiş sonuçları inmeden sonraki 48 saat içerisinde başlanan ASA tedavisinin ölüm ve iş görmezlikte anlamlı bir azalma sağladığını; kanamada hafif bir artış oluştuğunu göstermiştir.(4,5) Etkinin reküren olayların engellenmesine bağlı olduğu düşünülmektedir.
Optimum ASA başlangıç dozunun saptanması amacıyla 160 ve 326 mg dozlar araştırılmış ve benzer sonuçlar elde edilmiştir.(6)
Kanama komplikasyonlarının azaltılması için akut tedaviden sonraki ilk 1-2 hafta içerisinde doz düşürülebilir (sekonder koruma amaçlı kullanım). Diğer antitrombositer ilaçlarla ve antitrombositerlerin erken dönemde (ilk 24 saat) kullanımıyla ilgili deneyimler sınırlıdır.
 2018 AHA Önerileri
2018 AHA Önerileri
- IV alteplaz verilen hastalarda aspirin uygulaması 24 saat sonrasına ertelenir
- IV alteplaz verilen ve eşlik eden hastalığı olan hastalarda IV alteplaz yokluğunda fayda sağlayacağı biliniyorsa veya bu tedavinin ertelenmesinin önemli risk oluşturacağı biliniyorsa daha erken aspirin tedavisi düşünülebilir.
Öneriler
1. Hastaların çoğunda ilk 48 saat içerisinde oral ASA uygulamasına başlanması önerilir (doz: 160-325 mg)
2. ASA tedavisine intravenöz fibrinolizden sonraki 24 saat içinde başlanması önerilmez.
3. ASA spesifik iskemik inme tedavisinin yerine kullanılmaz.
4. ASA dışındaki oral antitrombositerlerin akut iskemik inmedeki yararlılığı bilinmemektedir, önerilmez.
5. İntravenöz glikoprotein IIb/IIIa reseptör inhibitörlerinin kullanımı önerilmez.
Antikoagülan ilaçlar
Antikoagülan ilaçlar da, antiagreganlar gibi akut inme tedavisinde serebrovasküler olayların erken dönemli rekürensinin engellenmesi amacıyla kullanılırlar. İntravenöz antikoagülanlar acil inme tedavisinde nörolojik bozulmanın durdurulması, erken reküren embolinin engellenmesi ve nörolojik sonuçların iyileştirilmesi amacıyla yaygın olarak kullanılmışlardır.
Ancak sonuçların olumlu bulunmaması, komplikasyonların yararı gölgelemesi nedeniyle giderek daha az kullanılmaktadırlar. Antikoagülanlar günümüzde atriyal fibrilasyonu olan ve inme geçiren hastalarda da dahil olmak üzere erken reküren kardiyoembolik inmenin tekrarlamasını engellemek amacıyla kullanılmaktadır. Embolik inme geçiren ve tedavi edilmeyen hastalarda erken reküren emboli oranının %8 ile %12 olduğu saptanmıştır. İnmeden sonra antikoagülan uygulanan çalışmalarda bu oranların daha düşük olduğu görülmüştür (gün başına %0,3-0,5).
Parenteral antikoagülasyonla ASA uygulamasının karşılaştırıldığı derlemede ASA’nın daha iyi sonuç verdiği ve daha düşük majör ekstrakraniyal kanama ve mortalite sağladığı gösterilmiştir.
IST çalışmasında inmeden sonraki 48 saat içerisinde 5000 veya 25.000 U subkutan standart heparin uygulanmış ve erken reküren inme riski azalsa da kanama komplikasyonlarında görülen artış yarar-risk oranının olumsuz olarak değerlendirilmesiyle sonuçlanmıştır. Bu durum atriyal fibrilasyonu olan hastalar için de geçerli olmuştur. Diğer çalışmalarda da genellikle benzer sonuçlar elde edilmiştir.
Düşük molekül ağırlıklı heparinler (DMAH) ve danaparoid ile yapılan çalışmalar genelde olumsuz sonuç vermiştir. DMAH çalışmalarının çoğunda erken kanama riski artmış ve yararı gölgelemiştir. İntravenöz danaparoid ile yapılan çalışmada klinik yarar saptanmamış ve semptomatik kanama riskinin artması nedeniyle erken sonlandırılmıştır. Yarar sağladığı belirtilen tek hasta grubu büyük arter aterosklerozuna bağlı inme geçiren hastalardır. Ancak DMAH’larla yapılan çalışmalarda bu hasta grubunda da yarar gösterilememiştir. DMAH’lar iskemik inmeden sonra venöz tromboembolinin engellenmesinde etkili bulunmuştur.(4)
Antiagregan ve antikoagülan ilaçlar intravenöz rtPA uygulamasından sonraki ilk 24 saat içinde kullanılmazlar.
Öneriler
1. Akut iskemik inme hastalarında tedavi amacıyla acil antikoagülasyon yapılması önerilmez.
2. İntravenöz rtPA yapılan hastalarda 24 saat süreyle antiagregan tedavi yapılması önerilmez.
Acil Servis İntravenöz Trombolitik Önerileri
- Trombolitik adayı olan hastalarda kapı – iğne zamanı 60 dakikayı geçmemelidir
- 3 ve 4,5 saatlik pencere içinde trombolitik uygulanma endikasyonu olan hastalar açısından farklılık yoktur.
- Tenekteplaz, reteplaz, desmoteplaz ve ürokinaz gibi ajanların kullanımı rutin olarak önerilmemektedir, uygulamalar klinik çalışmalar kapsamında gerçekleştirilebilir
- İskemik strokta streptokinaz kullanımı önerilmemektedir
- Direkt trombin inhibitörleri veya faktör Xa inhibitörleri kullanan hastalarda, tPA kullanımı önerilmemektedir (cIII, LOE C).
Endovasküler girişimler:
- Öncelikle iv tPA düşünülmelidir (cI, LOE A).
- IV tPA adayı olamayan, fakat 6 saatin altında başvurusu olan ve MCA oklüzyonu düşünülen seçilmiş hastalarda intraarteryel tromboliz düşünülebilir (cI, LOE B). iv tPA gibi, tedavinin erken başlanması başarı şansını artırır (cI, LOE C).
- Merci, Penumbra System, Solitaire FR ve Trevo gibi mekanik rekanalizasyon cihazları; seçilmiş hastalarda iv tromboliz seçeneğiyle birlikte kullanılabilir. Rutin kullanım önerileri için daha fazla çalışmaya ihtiyaç vardır (cIIa, LOE B).
Antikoagulan tedavi:
- Acil antikoagulasyon önerilmemektedir
- İlk 24 saatte antikoagulan tedavi başlanması önerilmemektedir
Antiplatelet tedavi:
- Oral 325 mg aspirin başlanması önerilmektedir
- İntravenöz trombolitik uygulanması durumunda, ilk 24 saatte aspirin kullanılması önerilmemektedir
- Klopidogrel kullanımıyla ilgili yeterli kanıt mevcut değildir
- İntravenöz tirofiban ve eptifibatidin kullanımını destekleyen yeterli kanıt yoktur
- Glikoprotein IIb/IIIa inhibitörlerinin kullanımı önerilmemektedir
Diğer tedaviler:
- Yüksek doz albümin veya serebral kan akımını artıracağı öngörülen diğer tedavilerin faydası tespit edilememiştir
- Hemodilüsyon (SF verilerek hemodilüsyon sağlanmaya çalışılması) uygulanmamalıdır
- Hipotermi uygulamalarıyla ilgili yeterli düzeyde kanıt yoktur
- Şu ana kadar belirgin olumlu etkisi gösterilmiş olan nöroprotektif ajan yoktur
Yatış sonrası öneriler (acil bakımı ilgilendirebilecek olanlar):
- Hasta yiyip içmeye başlamadan önce, yutma refleksi olup olmadığı kontrol edilmelidir
- Yatış sonrası erken mobilizasyon ve DVT proflaksisi için subkutan antikoagulan kullanımı önerilmektedir.
- Hastanın beslenmesi ve ilaçlarının verilmesi nazogastrik, nazoduodenal tüpler yoluyla veya gastrostomi açılarak sağlanmalıdır. Nutrisyonel mayilerin rutin verilmesinden kaçınılmalıdır.
- Stroke sonrası serebral veya serebellar ödem gelişen hastalarda dekompresyon cerrahisi ve beyin cerrahisi konsultasyonu düşünülmelidir
- Artmış enfeksiyöz komplikasyon oranları nedeniyle, beyin ödeminin tedavisinde steroidlerin kullanımı önerilmemektedir
- Proflaktik antiepileptik kullanımı önerilmemektedir
Kaynaklar
1. The European Stroke Organisation (ESO) Executive Committee and the ESO Writing Committee. Guidelines for management of ischaemic stroke and transient ischemic attack 2008. Cerebrovasc Dis. 2008; 25: 457-507.
2. Jauch EC, Saver JL, Adams HP Jr, Bruno A, Connors JJ, Demaerschalk BM, et al. Guidelines for the early management of patients with acute ischemic stroke: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2013 Mar; 44(3): 870-947.
3-2018 Guidelines for the Early Management of Patients With Acute Ischemic Stroke: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association https://www.ahajournals.org/doi/pdf/10.1161/STR.0000000000000158
4. Lansberg MG, O’Donnell MJ, Khatri P, Lang ES, Nguyen-Huynh MN, Schwartz NE, et al. Antithrombotic and thrombolytic therapy for ischemic stroke antithrombotic therapy and prevention of thrombosis,9th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. Chest 2012; 141(2)(Suppl): e601S–e636S.
5. National Institute for Health and Clinical Excellence. NICE clinical guideline 68. Stroke: diagnosis and initial management of acute stroke and transient ischaemic attack (TIA). 2008.
6. Anderson D, Larson D, Bluhm J, Charipar R, Fiscus L, Hanson M, et al. Institute for Clinical Systems Improvement. Diagnosis and Initial Treatment of Ischemic Stroke. Updated July 2012.
7. SIGN-Scottish Intercollegiate Guidelines Network. 108. Management of patients with stroke or TIA: assessment, investigation, immediate management and secondary prevention. A national clinical guideline. 2008.
8. Stroke Foundation of New Zealand. New Zealand Clinical Guidelines for Stroke Management. 2010.
9.http://www.noroloji.org.tr/TNDData/Uploads/files/TND%20kilavuz%2002-2007.pdf
10.http://www.bdhd.org.tr/wp-content/uploads/2016/04/%C4%B0nme-Tan%C4%B1-ve-Tedavi-K%C4%B1lavuzu.pdf
11.www.resusitasyon.com/akut-iskemik-inme/